Шейный бандаж
Шейный бандаж тоже находится на лидерских позициях в рейтинге наиболее востребованных костных корректоров. Он более объемный, нежели для пальца или других частей тела, но спектр работы выполняет тот же. Его приоритет – защита позвонков шейного отдела, чтобы разгрузить позвонки во время повышенной нагрузки на них.
Если после удаления матки требуется носить просто поддерживающий вариант бандажа, то тут он несет не только профилактический посыл. С помощью носки необычного корсета получится заблокировать позвонки от повышенной травматизации за счет общей нормализации тонуса шейных мышц.
На фоне этого показания выглядят вполне понятно:
- послеоперационный период;
- транспортная эвакуация;
- нестабильность;
- помощь при переломе;
- дестабилизация мышечного тонуса;
- приобретенные аномалии отдела.
Среди противопоказаний имеется только один весомый пункт – индивидуальная непереносимость. Но этот пункт присутствует и при желании приобрести тазобедренный фиксатор. Даже коленный бандаж могут запретить использовать по той же причине.
Виды бандажей
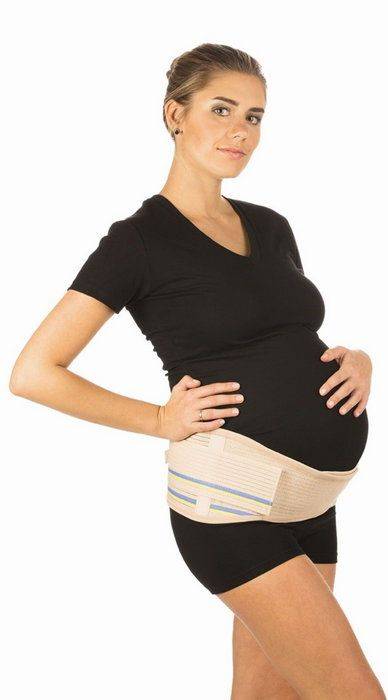
Существуют три модели дородовых бандажей, которые изготавливаются из хлопка, эластана, с добавлением микроволокон: бандажные трусики, пояс и корсет. Также выпускаются послеродовые бандажи, которые не предназначаются беременным. Их цель – восстановление тонуса брюшных мышц после родов, кесарева сечения.
Среди дородовых бандажей можно увидеть в продаже следующие модели:
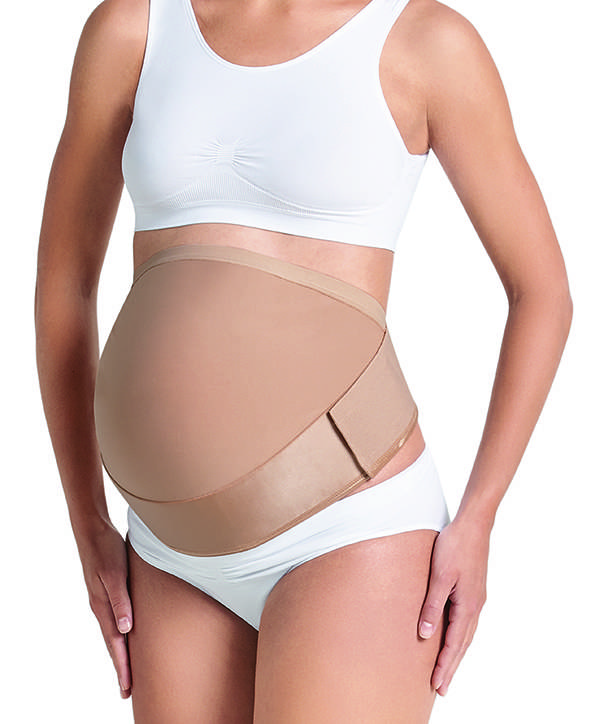
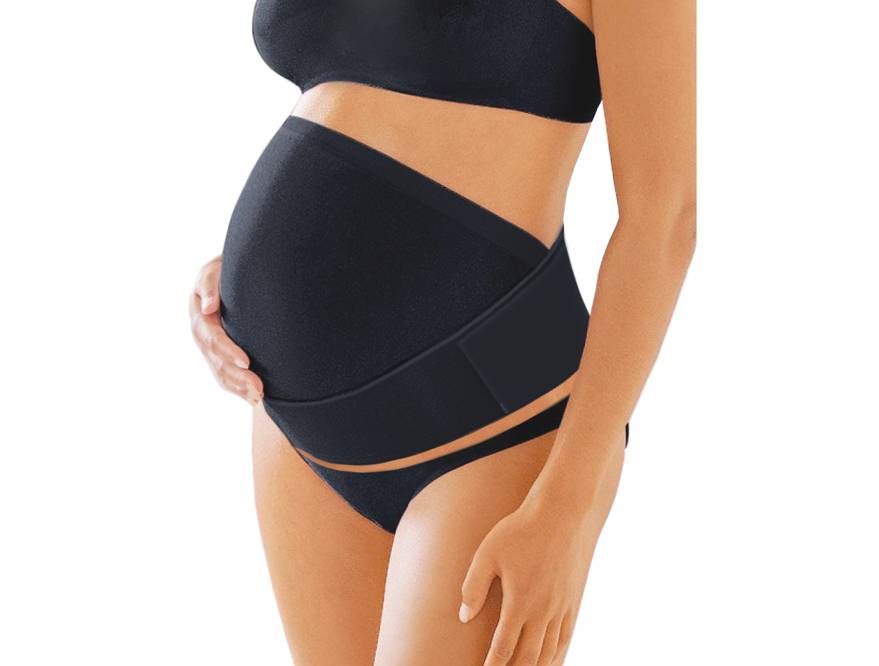
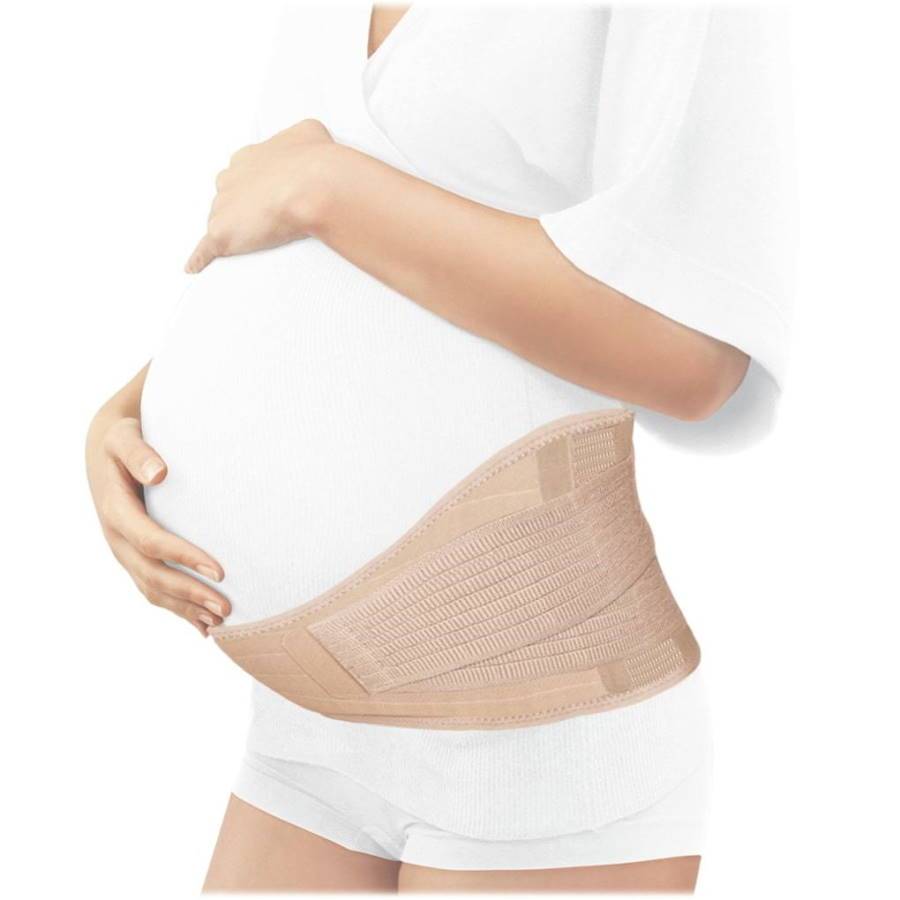
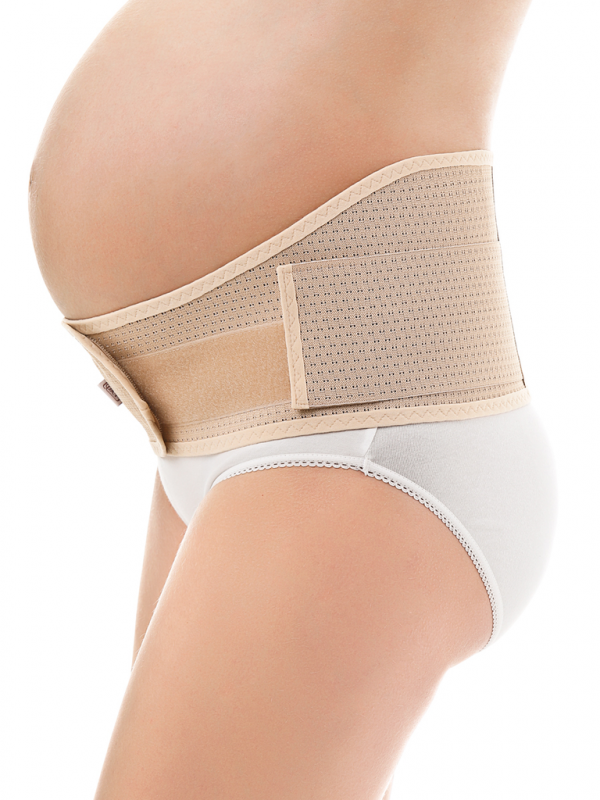
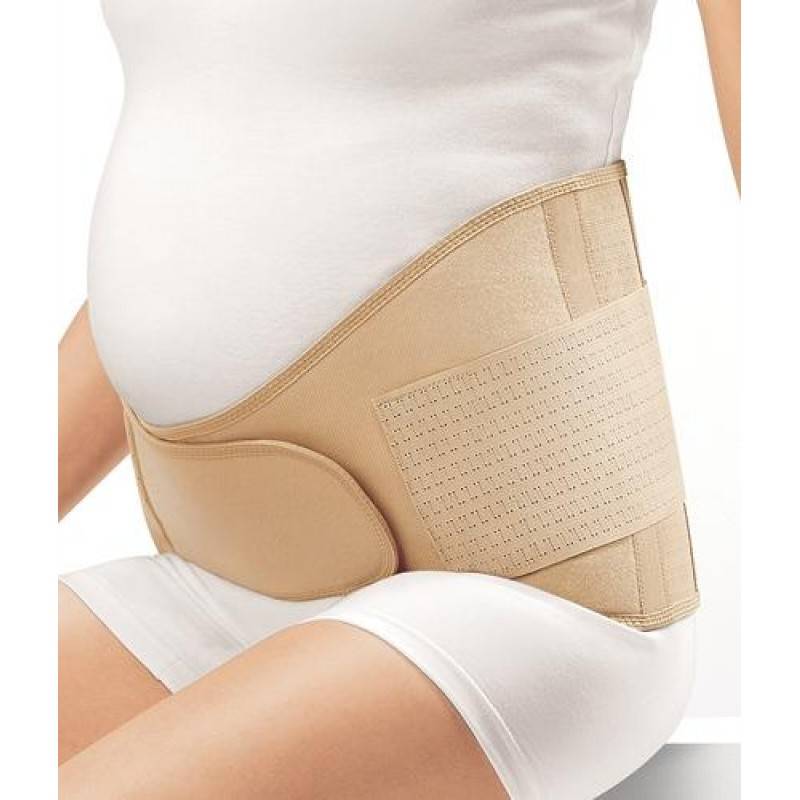
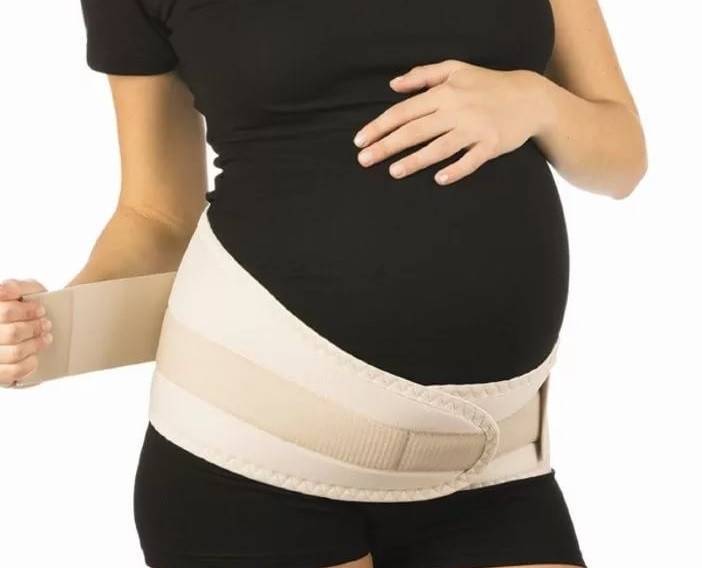
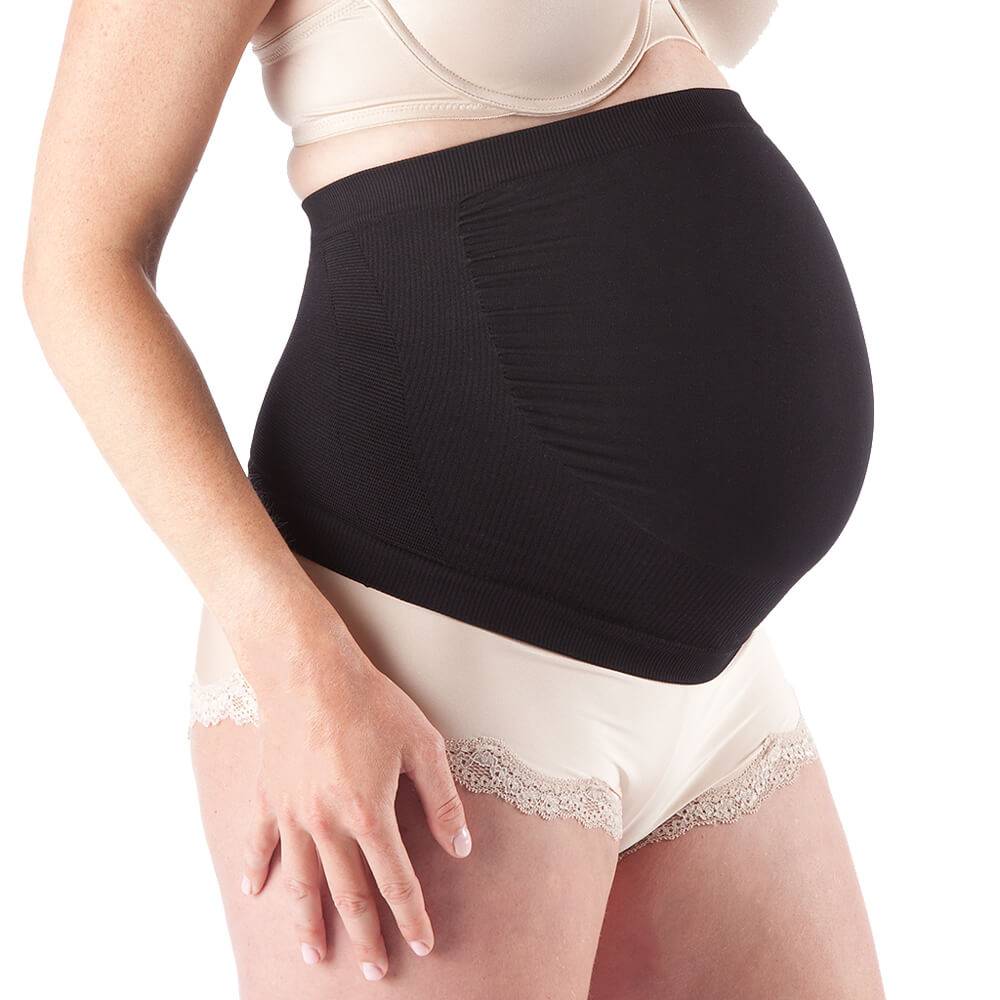
Универсальный бандаж-пояс. Является самой популярной и практичной моделью, которую выбирают будущие мамочки. Представляет собой эластичную ленту, которая состоит из узкой и широкой части, каждая часть регулируется с помощью липучек. Универсальность пояса в том, что использовать его можно как во время беременности, так и после рождения малыша. Во время беременности пояс фиксируют широкой частью на поясницу, распределяя нагрузку со спины, а узкой частью фиксируются низ живота. После родов пояс носят наоборот: широкая часть держит мышцы живота, а узкая – фиксирует спину. Поддерживающий пояс надевают на нижнее белье летом, колготки или брюки в зимний период. Некоторые производители выпускают перфорированные пояса, благодаря отверстиям в материале бандаж-пояс позволяет коже дышать, в нем не так жарко летом. Данный вид бандажа идеально подходит женщинам, которые стремительно набирают вес и предрасположены к растяжкам. Кроме того, модель очень доступна, так имеет низкую стоимость.
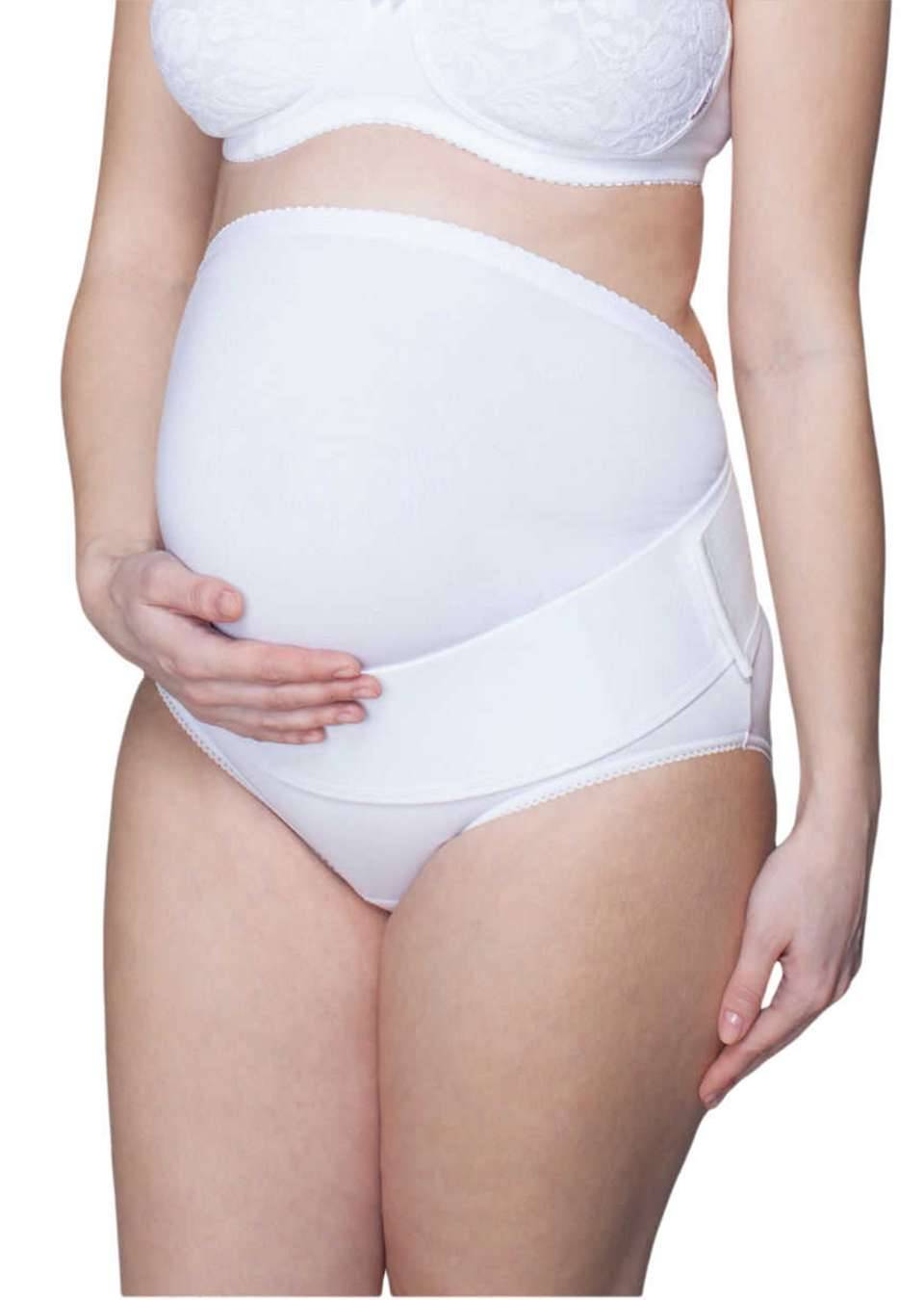
Бандаж-трусы. Бандажные трусики – удобная и красивая модель. Представляет собой трусики с эластичной поясом (с завышенной вставкой) на животе. В продаже можно встретить огромный выбор моделей и расцветок поддерживающих трусиков для беременных. Главное преимущество бандаж-трусов – их удобство в носке, хорошая поддержка растущего животика за счет растягивания эластичной вставки, невысокая стоимость. Однако трусики имеют и недостатки:
Бандаж-трусики необходимо ежедневно стирать, поэтому целесообразно приобрести несколько запасных моделей или надевать его поверх нижнего белья. Существуют утепленные модели специально для холодного времени года.
Бандажные трусики не подойдут беременным, которые быстро набирают вес или ожидают двойню, данный бандаж не рассчитан для излишнего растяжения, со временем трусики будут сдавливать живот и натирать кожу, что крайне нежелательно.
Бандаж-корсет. Бандаж в виде корсета на шнуровке сзади, прекрасно удерживает живот. Без посторонней помощи надеть его проблематично, поэтому модель не так популярна на сегодняшний день. Выбор будущих мам склоняется к более универсальным и удобным моделям бандажей.
Бандаж на последних неделях беременности
Может быть запрещено применять бандаж на последних неделях беременности (третьем триместре), если малыш во время переворота займет неверное положение (например, ягодицами к «выходу»). Ношение бандажа в данном случае будет препятствовать возвращению ребенка в правильную позицию перед родами.
В свою очередь, если малыш из ягодичного положения развернулся головкой вниз, то ношение бандажа лучше возобновить, чтобы зафиксировать верное прилежание плода до момента родовой деятельности.
Как бы там ни было, прислушивайтесь к советам акушера-гинеколога и своему внутреннему голосу.
[], []
Современные виды бандажей
Какой лучше выбрать бандаж для беременных?
На сегодня рынок этих изделий представлен тремя видами, и у каждого есть свои преимущества и недостатки.
Дородовые бандаж-трусы — высокие эластичные трусы с поддерживающей вставкой.
Не стоит останавливать выбор на этой модели при наличии ожирения, отеков, патологической прибавки массы тела. К концу срока бандажные трусики могут «врезаться» в бедра и натирать кожу.
Дородовой бандаж-пояс — поддерживающий эластичный пояс с тремя регулируемыми сочленениями на липучках.
С помощью боковых клапанов регулируется диаметр, если возникает ощущения давления. Это подходящий вариант для летнего периода, так как животик не покрыт бандажом полностью.
Универсальный (комбинированный) бандаж-пояс.
Бандаж универсальный для беременных имеет ортопедическую конструкцию. Одна сторона у него намного шире другой и усилена накладкой. Используя бандаж до родов, необходимо расположить укрепленную часть на пояснице, после родов — на передней брюшной стенке.

Угрозы беременности на ранних сроках
Существуют критические сроки беременности. Это сроки, в которые чаще всего происходят самопроизвольные прерывания беременности.
Первый критический срок – это период имплантации – 2-3 неделя. Причин, которые могут помешать имплантации много – воспалительные процессы, эндометриоз, миома матки, нарушение целостности базального слоя эндометрия….
Максимально эффективно профилактировать выкидыши на этом сроке поможет прегравидарная подготовка.
8-12 недель беременности. Большую роль в пролонгировании беременности на этом сроке играет гормон прогестерон. Любые изменения связанные с его выработкой могут негативно сказаться на беременности. Чтобы не пропустить ранние изменения встаньте на учёт по беременности в 7-8 недель.
Так же к критическим срокам по невынашиванию относят срок прерывания предыдущих беременностей (аборт в том числе). Старайтесь в эти сроки не переутомляться, больше отдыхать, получать положительные эмоции.
Помните, что большинство патологий, осложнений можно профилактировать, не доводя ситуацию до критической черты. Начинайте заботиться о здоровье своего малыша ещё до его зачатия.
(51
оценок; рейтинг статьи 4.9)
Какой возраст наиболее благоприятный для планирования беременности?
С 19 до 35 лет. До 19 лет организм девушки ещё не созрел, не окреп для такой большой нагрузки. А после 35 лет увеличивается чистота соматических заболеваний, повышается риск хромосомных патологий плода.
Если вы уже счастливая мама малыша и планируете повторную беременность, то рекомендуется планировать зачатие через 2 года после родов. Это время даётся на завершение лактации и восстановление организма.
Как же можно ещё снизить риски невынашивания? Это ранняя постановка на учёт по беременности. При подтверждении беременности запишитесь к врачу акушер-гинекологу. Пройдите ранний осмотр, обследование и исключите возможность ранний осложнений. На учёт встаньте – в 7-8 недель.
Носить ли бандаж при беременности?
Вопрос о том, необходимо ли беременной носить дородовый пояс, стоит решать только с гинекологом. Руководствуясь физическим состоянием женщины, ее повседневной активностью, состоянием здоровья мамы и малыша, врач принимает решение о назначении использования поддерживающего элемента для растущего живота.
Когда начинать носить бандаж при беременности
Многие беременные решаются самостоятельно себе назначить ношение бандажа, чтобы облегчить боль в пояснице или убрать тяжесть в ногах, что делать нежелательно. Только акушер-гинеколог, ведущий беременность, может назначать данное приспособление при наличии медицинских показаний.
С какой недели беременности носить бандаж
В основном, бандаж назначается беременным на сроке от 23 до 30 недель.
Оптимальным сроком для его ношения является 4-й месяц беременности, тот период, когда матка начинает активно расти и увеличиваться живот. Самое главное, прислушиваться рекомендаций медиков и прислушиваться к собственным ощущениям.
С 39-й недели бандаж надевают при длительных прогулках или выполнении домашней работы, когда живот постепенно опускается, а малыш готовится к родам.
Как сохранить беременность на ранних сроках
Как сохранить беременность на ранних сроках волнует каждую женщину. Когда малыш подрастает, мама ощущает шевеление, икотопододные движения – страх за ребёнка отступает. А пока малыш ещё слишком мал.
Для снижения риска осложнений, в том числе и прерывания беременности необходимо совместно с супругом позаботится о ребёнке ещё до зачатия. Современная медицина разработала тактику обследований и исследований будущих родителей – прегравидарную подготовку.
С латинского языка «pre» переводится как перед, «gravid» – беременность. То есть подготовка перед беременностью.
Планирование беременности – это не мысленное желание иметь ребёнка. Это намного больше. И прежде всего – ответственность за его здоровье и будущее.

Так что же проходят в период прегравидарной подготовке? Минимум за 3 месяца до предполагаемого зачатия женщине посещает врача акушер-гинеколога. Врач соберёт анамнез, проведёт осмотр, обязательно будут взяты мазки на флору, онкоцитограмму (если прошло более 6 месяцев от последнего исследования). Будут определены росто-весовые показатели с оценкой ИМТ. Как повышенный, так и пониженный индекс массы тела может стать причиной осложнений беременности. При значительных отклонениях целесообразно получить консультацию врача диетолога, пройти дообследование у специалиста (при необходимости) и придерживаться рекомендаций врачей.
На приёме измерят артериальное давление. При выявлении повышенного давления женщине будет рекомендовано пройти консультация терапевта или кардиолога для стабилизации давления и подбора терапии (при необходимости). Повышение артериального давления – это очень серьёзная ситуация, осложняющая течение беременности.
Рекомендуется исключить заболевания передающиеся половым путём, TORCH-инфекции (цитомегаловирус, токсоплазмоз, краснуха, герпес ). При выявлении инфекции следует не только пройти лечение, но и подтвердить эффективность терапии, сдав контрольные анализы.
Это важно!
Инфекционные процессы в период беременности могут быть причиной ряда негативных последствий – угрожающий самопроизвольный выкидыш, фето-плацентарная недостаточность, образование тяжей в полости матки, пороки развития плода, выкидыши.
Вовремя выявленные и пролеченные инфекционное заболевани снижают риск осложнений во время беременности.
В лаборатории сдаёте общий анализ крови и общий анализ мочи. Некоторые заболевания протекают скрытно, бессимптомно и выявить их можно с помощью этих несложных анализов.
Щитовидная железа играет важную роль в вынашивании малыша
Поэтому в период планирования беременности важно оценить и уровень её гормонов.
Корь, краснуха во время беременности приводит к ряду печальных событий – прерывание беременности, преждевременные роды, пороки развития плода. Вот почему так важно проверить у себя прививочный сертификат
Если вакцинация по данным заболеваниям не проводилась, то оцените титр антител. При их отсутствии – вакцинироваться. Планировать беременность после вакцинации от кори и краснухи можно спустя 3 месяца.
Посетите узких специалистов – стоматолога, лор-врача, окулиста. Санация ротовой полости – это залог здоровья не только мамы, но и малыша. Больной зуб во время беременности может создать много неудобств. Ведь не все методы лечение и не все препараты разрешены во время беременности. Запрещён и рентген. Лор-заболевания могут протекать бессимптомно, но оказывать негативное влияние на здоровье матери и будущего малыша. В первую очередь – это инфекционные заболевания (гайморит, тонзиллит.).
При наличии заболеваний необходимо пройти комплекс терапии и достичь стойкой ремиссии, во избежание обострений в ближайшее время.
Если вы сами знаете о наличии у себя того или иного заболевания, обратитесь к узкому специалисту по профилю. Перед планированием беременности целесообразно удостовериться, что заболевание находится в стойкой ремиссии и от врача узкой специализации получено разрешение на вынашивание беременности. В такой ситуации вы снизите риск обострения, а соответственно снизите риск осложнений беременности.
Это важно!
Если до планирования беременности ещё не перешли на здоровое питание, не смогли отказаться от вредных привычек, то наступило то самое время икс, когда тянуть дальше нельзя. Здоровый образ жизни – это основа здоровья матери и ребёнка.
Переносила ребенка. Опасно ли это?
Время бежит быстро. Неделя сменяет неделю. Кажется, вы только начали наслаждаться беременностью, и вот, настал момент лично познакомиться с малышом. Рассмотреть глазки, волосики, потрогать пальчики, услышать первый крик.
Как же определить дату родов? На самом деле формул по расчёту срока беременности много (при регулярном менструальном цикле – от первого дня последних месячных, по заключению первого УЗИ, по дате первого шевеления плода…). Для определения предполагаемого срока родов используют формулу Негеле – от первого дня последних месячных отнимают 3 месяца и прибавляют 7 дней. Таким образом, узнав предполагаемую дату рода, и отнимая от неё недели, узнаем срок на определённую дату. Врач вычисляет среднее арифметическое значение по нескольким формулам
Так же важно понимать, что в диагноз выносится акушерский срок беременности, он всегда будет больше срока по зачатию. В 30 недель беременности наступает время декретного отпуска, беременной выдаётся больничный лист
30-ти недельный срок – особый срок для врача. К этому времени врач неоднократно пересчитает и удостоверится в правильности своего заключения по сроку гестации (беременности). Предположительная дата родов – полные 40 недель.
Большинство малышей появляется на свет до даты предполагаемых родов. Есть малыши задумчивые, которые рождаются с опозданием до 14 дней. А есть малыши, которые совсем не торопятся знакомиться с мамой. Речь идёт о переношенной беременности – 42 и более недели.
Опасно ли это и стоит ли предпринимать какие-либо меры? Да, переношенная беременность всегда повышает риск осложнений, как для матери, так и для плода. Для женщины – это материнский травматизм (разрыв шейки матки, влагалища, промежности), дискоординация родовой деятельности, слабость родовой деятельности, гипотонические кровотечения….
Для плода опасность ничуть не меньше. В плаценте, с увеличением срока гестации, в норме появляются необратимые изменения – очаги инфарктов, кальцификаты… , которые приводят к ухудшению кровообращения. А с увеличением срока беременности эти изменения только нарастают. Формируется ситуация, когда потребность плода увеличивается, а способность плаценты покрыть потребность плода уменьшается. Соответственно плод может испытывать кислородное голодание, недостаточность в питательных веществах. При перенашивании беременности повышается риск гибели плода. У малыша уменьшаются размеры малого и большого родничков, швы между костями черепа становятся меньше, в родах уменьшается способность к конфигурации головки (способность костей головки находить друг на друга с уменьшением размеров головки плода во время родов). Это может приводить к травме головного мозга в родах.
При перенашивании беременности чаще отмечаются признаки переношенности. Это отсутствие первородной смазки, которая выполняет защитную функцию, а также усиливает скользящий эффект в родах. Отмечается сухость кожных покровов, мацерация (набухание кожных покровов), уменьшение размеров родничков, уплотнение костей черепа, удлинение ногтевых пластинок, изменение цвета околоплодных оболочек на зеленоватый.
Бандаж для беременных: польза или вред?
«Бандаж опасен для ребенка», «Мышцы атрофируются и забудут, как сокращаться», «От растяжек никуда не деться» — это далеко не все «страшилки», с которыми сталкивается беременная на просторах интернета.
Согласно наблюдательному проспективному исследованию Российского общества акушеров-гинекологов, большинство врачей отмечают, что состояние плода от ношения бандажа не страдает. Негативного влияния на течение беременности и родов также не выявлено.
Ношение бандажа считается полезным как минимум потому, что ощущение комфорта женщиной — это уже залог благоприятной беременности.
Как выглядит пробка перед родами?
Этим вопросом задаётся каждая беременная опасаясь пропустить важный момент – отхождение слизистой пробки. Так что же это такое слизистая пробка? И откуда она берётcя и как выглядит? Давайте разбираться.
В толще шейки матки лежит цервикальный канал, длина которого в среднем составляет 3,0 – 4,0 см. С одной стороны он открывается в полость матки и выход носит название внутреннего зева, с другой стороны во влагалище – наружный зев. Стенки цервикального канала выстилает цилиндрический эпителий, который содержит клетки, вырабатывающие секрет – цервикальную слизь. Поэтому более точной название слизистой пробки – цервикальная слизь.
Цервикальная слизь визуализируется в наружном зеве. Характеристики и объём цервикальной слизи напрямую зависит от гормонального фона женщины. Максимальное её количество наблюдается в период овуляции – максимального уровня эстрогенов. Под действием эстрогенов происходит расслабление циркулярных мышц шейки матки и наружный зев незначительно выворачивается. При осмотре в наружном зеве слизь выглядит как зрачок (так называемый симптом зрачка) и её диаметр достигает максимума – 3 мм.

В этот период цервикальная слизь легко растяжимая, прозрачная, при нанесении на предметное стекло при высыхании образуется рисунок, напоминающий лист папоротника (симптом папоротника). После овуляции уровень эстрогенов уменьшается, повышается прогестерон. Прогестерон повышает тонус циркулярных мышц шейки матки, наружный зев закрывается. Продукция цервикальной слизи уменьшается, она становится вязкой, мутной.
Диаметр визуализированной слизи в наружном зеве 1 мм (симптом зрачка слабоположительный). При наступлении беременности уровень прогестерона нарастает, что приводит к более выраженным изменениям – цервикальный канал закрыт, объём цервикальной слизи незначителен, вязкость повышена. Всё направлено на сохранение беременности.
Это важно!
Перед рождением малыша в организме женщины начинаются гормональные изменения, направленные на подготовку к родам. На фоне снижения уровня прогестерона и роста уровня эстрогенов отмечается расслабление циркулярных мышц шейки матки, увеличение выработки цервикальной слизи, повышение её растяжимости и приобретение прозрачности. Не правда, ли, всё циклично?
Причины дряблости живота после родов

Изменению физических данных после беременности, в том числе появлению висячего живота и растяжек на коже способствует множество факторов:
- Увеличение массы тела до родов. На это влияет рост плода и матки, задержка жидкости в тканях, перестроение метаболических процессов. Например, во время беременности обмен веществ ускоряется на 30%.
- Смещение центра тяжести. Изменение осанки в период вынашивания малыша возникают еще в первом триместре. Это происходит под действием гормона релаксина, который размягчает связки позвоночника и пахового кольца. Одновременно с ростом плода смещается центр тяжести, что приводит к выпячиванию живота вперед, накоплению жидкости и жира.
- Диастаз (растяжение мышц брюшной стенки). С этой проблемой после родов сталкивается примерно 3-4 женщины из 10. Главными причинами расхождения “белой” линии живота (сухожильных волокон, соединяющих прямые мышцы живота) являются увеличение матки, уменьшение выработки коллагена и эластина, врожденная слабость соединительной ткани.
- Стресс. Некоторые женщины оказываются не готовы к изменению своей фигуры во время и после беременности. Новый ритм жизни, посвящение всего времени ребенку, недосып могут стать причиной послеродовой депрессии, которая негативно сказывается на внутреннем и внешнем состоянии молодой мамы.
- Хирургическое вмешательство. Восстановительный период после кесарева сечения сопровождается отечностью, что, в свою очередь, визуально увеличивает объем талии.
Также на дряблость кожных покров после родов влияют:
- Генетика.
- Наличие осложнений при родах.
- Возраст мамы.
- Хронические заболевания.
- Индивидуальные особенности физических данных женщины.
- Малоподвижный образ жизни, обусловленный спецификой кесарева сечения.
Учитывая такое многообразие факторов, у каждой женщины восстановительный период протекает индивидуально.
Лечение
Консервативное
Если у пациента умеренные боли, его лечат амбулаторно. Госпитализация нужна в экстренных случаях: при сильных болевых приступах и опасных для жизни состояниях. В стационаре врачи используют наркотические анальгетики, снижают степень интоксикации организма, проводят хирургические манипуляции при необходимости.
Для лечения болезней гепатобилиарного тракта применяются следующие группы препаратов:
- Нестероидные противовоспалительные медикаменты. Они быстро купируют боль, снимают воспаление. С болевыми ощущениями, которые возникают из-за функциональных нарушений в органах ЖКТ, справляются спазмолитики. Функциональные расстройства не связаны с изменениями в клетках ― их нельзя обнаружить с помощью лабораторных анализов и аппаратной диагностики. Человек считается практически здоровым, но чувствует дискомфорт: ком в горле, затрудненное проглатывание пищи или синдром раздраженного кишечника ― изменения в двигательной активности толстой кишки без явных причин.
- Желчегонные препараты. Холекинетики повышают тонус желчного пузыря. Для большей эффективности их могут комбинировать с холеретиками, которые увеличивают концентрацию кислот, расслабляют гладкую мускулатуру желчных протоков, сфинктеров Люткенса и Одди. В результате усиливается отток желчи.
- Антибиотики. Их назначают, если обострившееся заболевание ЖКТ провоцирует развитие патогенных бактерий. К таким болезням относятся хронический холецистит и холангит.
- Интерфероны. Создают или усиливают противовирусный иммунитет, используются для лечения гепатитов. Гепатит C можно полностью вылечить с помощью ингибиторов протеаз.
- Гепатопротекторы. Стимулируют регенерацию гепатоцитов ― клеток паренхимы, которые составляют около 80% массы печени. Препараты защищают здоровые печеночные ткани, повышают их устойчивость к негативным факторам.
При хронических болезнях желчного пузыря пациентам прописывают минеральные воды, санаторное лечение. Доказана эффективность фитотерапии для органов ЖКТ и процессов пищеварения.
Физиотерапевтическое
В ходе ремиссии хронические заболевания гепатобилиарной системы можно лечить физиотерапевтическими методами:
- Рефлексотерапия ― воздействие на рефлексогенные точки пальцами, иглами, магнитными, электрическими и другими способами. Процедура направлена на запуск естественных процессов регенерации в органах желудочно-кишечного тракта. Терапия противопоказана при онкологии, острых инфекциях, сердечной недостаточности и пр.
- Электрофорез ― способ введения медикаментов через поры и кожные железы. На определенный участок живота накладывают прокладку с лекарством, защитный слой и электрод. После включения препарат проникает в эпидермис под действием постоянного тока.
- СМТ-терапия ― локальное воздействие на ткани переменным током, который повышает тонус желчевыводящих путей и кишечника, стимулирует регенерацию, препятствует дистрофии, улучшает кровообращение и пр. Центральная нервная система почти не адаптируется к такому влиянию, поэтому у процедуры высокая эффективность. СМТ-терапия вызывает у пациента легкое ощущение вибрации.
Хирургическое
Хирургическое лечение показано при желчнокаменной болезни, онкологии, циррозе печени. Камни удаляются малоинвазивными или оперативными методами:
- Литотрипсия. Разрушение камней внутри желчных протоков и удаление их остатков. Дробление выполняется механическим, лазерным или электрогидравлическим методом. Для процедуры используется эндоскоп.
- Лапароскопическая холецистэктомия. Удаление желчного пузыря через 3-4 прокола. Помимо инструментов в раны вводится углекислый газ, который улучшает видимость. На желчный пузырь ставят клипсу, затем его пересекают и извлекают.
- Лапаротомная холецистэктомия. Удаление желчного пузыря через широкий разрез. Хирурги используют этот метод при осложнениях желчнокаменной болезни, когда невозможно сделать лапароскопию. Через разрез длиной до 30 см клипируют сосуды и иссекают орган. На рану накладывают шов, устанавливают дренаж для постоянного выкачивания жидкостей.
При раке печени проводится гемигепатэктомия или лобэктомия. Это удаление определенных сегментов органа в зависимости от расположения опухоли. В крайних случаях возможна печеночная трансплантация.
Информация в статье приведена исключительно для ознакомления. При появлении первых тревожных симптомов не стоит откладывать визит к врачу.
Как правильно выбрать размер бандажа
Размер бандажа следует подбирать по обхвату талии и бедер в наиболее широких местах. Параметры и размерная сетка должна быть указана на упаковке. Опытный консультант специализированного магазина или аптеке всегда поможет с выбором, снять мерки и подобрать необходимый размер. После примерки целесообразно походить, присесть в бандаже, почувствовать, как он «сидит» на теле, удобно ли вам в нем
При покупке бандажных трусиков обратите внимание на эластичность и ширину вставки, чем она шире, тем лучше для поддержки растущего животика. Бандаж-пояс выбирайте широкий, из плотного материала, чтобы он не сползал с живота валиком и был комфортным в эксплуатации
В каких случаях стоит отказаться от ношения бандажа во время беременности
- При появлении чувства чрезмерного давления на область живота.
- Возникло чувство нехватки воздуха, появилась одышка.
- Малыш в утробе ведет себя слишком беспокойно, «пинается».
В этих случаях бандаж необходимо снять и посоветоваться с врачом о необходимости его носить. Возможно, женщина неправильно подобрала модель или неправильно носит бандаж.
Правильно подобранный и используемый в эксплуатации дородовый пояс не должен причинять вред ни маме, ни малышу.
Как правильно выбрать бандаж для беременных?
При выборе бандажа обращайте внимание на следующие параметры:
Модель. Например, при многоплодной беременности для поддержки живота будет нужен дородовый бандаж с дополнительной фиксирующей лентой, а при болях в спине — с широкой эластичной вставкой.
Размер. Бандаж не должен чрезмерно сдавливать брюшную полость или, наоборот, быть слишком свободным.
Материал. Хлопок или вискоза — оптимальные ткани для изделия, а эластичность пояса достигается за счет добавления полиэфирный волокон, эластана и полиамида.
Застежки. Бандажи для беременных могут быть с разными креплениями — какой из них лучше? Липучки — то, что надо! Металлические крепления с легкостью натирают нежную кожу беременных.
Какой бандаж нужен для беременных — вопрос с индивидуальным ответом для каждой будущей мамы. Правильный выбор подтвердится ощущением комфорта при его ношении.

С чего начать восстановление живота сразу после родов
Кесарево сечение накладывает на женщину существенные ограничения. Пока мышцы полностью не срастутся на месте рубца (а этот процесс занимает примерно 4-6 месяцев) выполнение полноценных физических нагрузок запрещено.
Чтобы узнать о состоянии мышц живота и матки, через 60-90 дней после родов молодой маме нужно пройти ультразвуковое исследование. После него врач сможет дать совет по поводу дальнейших действий.
В первые месяцы молодым мамам рекомендуется бдительно следить за своим состоянием, но и внедрять в свою жизнь умеренную бытовую активность:
- постарайтесь не проводить все свободное время на диване, а по мере сил двигаться;
- больше гуляйте на свежем воздухе;
- во время ходьбы не сутультесь, держите спину прямо;
- не утруждайте себя бытовыми делами, старайтесь делегировать их.
Если вам не терпится приступить к улучшению вашей формы, то подойдут следующие методы:
- Попеременное поднятие и опускание ног. Медленно поднимайте вверх сначала одну ногу, потом вторую из положения стоя.
- Осторожные повороты туловища вправо, влево.
- Дыхательная гимнастика. В качестве первого упражнения отлично подойдет диафрагмальное дыхание. Для этого сделайте спокойный вдох, округлите живот и задержите воздух на 3-5 секунд. Затем выдохните, втягивая живот. Повторите 5-6 раз.
Записаться на консультацию
Виды бандажей при беременности

В магазинах нижнего белья, где обязательно продается продукция для беременных, можно найти всевозможные виды бандажей, различные по форме. Чаще всего девушки выбирают такие бандажи во время беременности:
- Пояс, одевающийся на нижнее белье. Внешне он напоминает эластичную ленту, оказывающую эффективную поддержку живота. Он предотвращает образование некрасивых растяжек, от которых так тяжело всегда избавиться после родов. Пояс можно регулировать по размеру за счет специальных клапанов, которые располагаются по бокам бандажа.
- Трусики с эластичной вставкой спереди, которая оказывает поддерживающий эффект животу. Она располагается над животом и одевается как обычные трусики. Но такой бандажа невозможно носить ежедневно, потому что придется каждый день его стирать. Но если приобрести несколько таких бандажей, тогда удобств от его применения сразу становится больше.
- Комбинированный бандаж в виде широкого пояса, застегивающегося на липучках. Он поддерживает не только живот, а еще и спину.
- Корсет. Он уже практически не используется женщинами, потому что менее функционален и неудобен в применении.
Важность сбалансированного рациона после кесарева сечения
Так как физическая нагрузка после кесарева сечения строго ограничена, залогом успешного похудения после операция является сбалансированное питание.
С 1 по 4 сутки после родов женщина должна придерживаться строгой диеты. Это необходимо, чтобы кишечник не оказывал на матку дополнительное давление и не давал ей “поводов” сокращаться.
Далее, когда молодая мама перейдет на общее питание, важно, чтобы оно соответствовало ряду строгих правил:
- Для уменьшения нагрузки на пищеварительный тракт рекомендуется готовить вареную пищу или на пару, но не жарить.
- Объем жидкости должен быть не менее 1,5 литров в день. Это поможет избежать обезвоживания.
- Употреблять белок в достаточном количестве. Он составляет основу иммунной защиты. Отлично подойдет индейка, курица.
- Есть 5-6 раз в день маленькими порциями, не переедая.
При этом пищу и напитки, которые могут привести к запорам, стоит полностью исключить:
- крепкий чай;
- хлебобулочные и мучные изделия;
- бобовые (горох, фасоль, чечевица);
- рисовая каша;
- изделия из картофеля, кисель. За счет повышенного содержания крахмала они тоже могут оказывать негативное воздействие на ЖКТ роженицы.
Также стоит отказаться и от потенциальных аллергенов:
- копченые и острые изделия, колбасы, консервы, полуфабрикаты;
- сыр;
- морепродукты;
- кофе, какао;
- мед;
- конфеты, шоколад;
- морковь, томаты;
- цитрусовые, клубника;
- алкоголь, газированные напитки, соки, лимонады.
Правильное и сбалансированное питание кормящей мамы – залог здоровья, развития и хорошего самочувствия малыша.