Когда проводят кесарево сечение
Статистика последних десятилетий говорит о том, что во всем мире кесарево сечение делают все чаще. По данным ВОЗ, эта операция по медицинским показаниям должна назначаться не чаще чем в 15 % случаев. Но в реальности это число намного выше (в ряде европейских стран — почти половина всех родов).
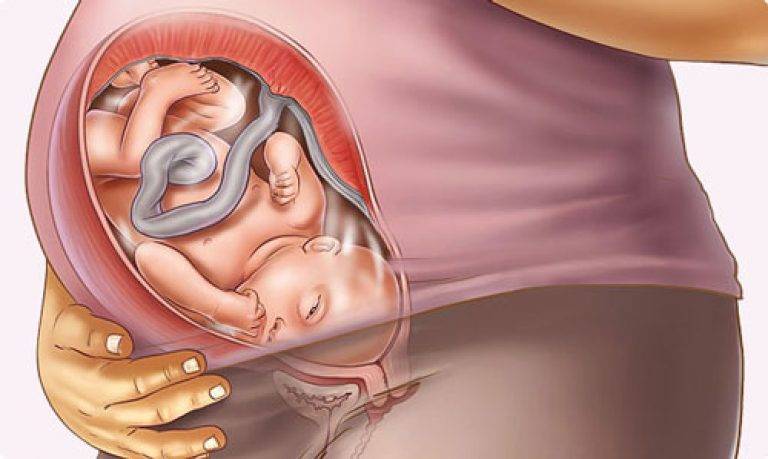
Кесарево сечение — это медицинская операция, во время которой роды происходят хирургическим путем, через разрез на матке. Этот способ известен еще со времен Древнего Рима. Но условия, в которых проводится операция, конечно, заметно изменились с тех пор. Все проходит довольно быстро и, как правило, занимает лишь час. Именно последний факт нередко имеет решающее значение, когда женщины делают выбор в пользу кесарева сечения «по желанию»: кто-то опасается многочасовых схваток, кто-то боится разрывов и растяжения матки и т. п.
Но все же кесарево сечение — это не косметическая процедура. По медицинским показаниям оно назначается только в том случае, если есть угроза жизни и здоровью мамы или малыша. По сравнению с естественными родами риски и для женщины, и для младенца в случае кесарева сечения в разы выше.
Когда кесарево сечение проводится планово, по назначению врача?
- Слишком узкий таз женщины и/или слишком крупный плод;
- Предлежание плаценты (плацента закрывает вход в матку);
- Рубцы на матке от прежних операций, угроза разрывов;
- Многоплодная беременность;
- Целый ряд заболеваний, не связанных с беременностью (сердечно-сосудистые заболевания, опасность отслойки сетчатки, варикозная болезнь, вирусные заболевания мочевыводящих путей и др.).
Когда кесарево сечение проводится экстренно уже после начала схваток?
- Когда роды проходят слишком долго или родовая активность внезапно прекращается;
- При острой кислородной недостаточности и проблемах с сердцебиением у ребенка;
- При преждевременной отслойке плаценты;
- Если есть опасность разрыва матки.
Что следует знать, если вам назначено кесарево сечение?
- Доктор, наблюдающий вашу беременность, скорее всего, еще во время первых осмотров сообщит о необходимости проведения операции. Особенно если у вас уже есть история операций на матке или наличествуют хронические болезни.
- Сама операция чаще всего назначается на конец третьего триместра беременности — на 38 – 39-ю неделю. Кесарево сечение в большинстве случаев проводится под местным наркозом (эпидуральная или спинальная анестезия). Так у вас с большой вероятностью будет возможность приложить ребенка к груди сразу после родов.
- Работа хирургов скрыта от роженицы при помощи небольшой шторки. И лишь после того, как врач извлечет ребенка через разрез на матке (в большинстве случаев горизонтальный), вы сможете увидеть своего кроху.
Что следует принять во внимание, если вы задумываетесь о проведении кесарева сечения без серьезных медицинских оснований?
- Вероятность развития осложнений как у матери, так и у малыша намного выше. Вам предстоит более долгое восстановление после родов: пока заживает шов, маме требуется постоянная помощь.
- Возможны затруднения с налаживанием грудного вскармливания.
- Негативные для малыша эффекты анестезии и антибиотиков, полученных во время операции.
- Сложности с восстановлением детородной функции: исследования показывают, что кесарево сечение может затруднять возникновение следующей беременности.
Если вам предстоит кесарево сечение по медицинским показаниям, помните, что это — жизненная необходимость для вашего крохи, и вы все делаете правильно. Если же вы выбираете операцию, руководствуясь неуверенностью и страхами, возможно, стоит пересмотреть ситуацию еще раз.
Посещение врача акушера-гинеколога
акушерагинекологаконсультации
- Какие симптомы беспокоят женщину, как часто они появляются, что их провоцирует, чем удается их купировать?
- Как часто женщина ощущает шевеления плода, сколько шевелений чувствуется в течение 12 часов, когда чувствовала движения малыша в последний раз?
- Бывают ли кровянистые выделения из влагалища?
- Изменялся ли характер выделений, было ли в них что-то необычное, были ли выделения, доставляющие дискомфорт, боль, зуд или жжение?
- Какой характер носят выделения из половых путей (цвет, запах, количество, консистенция, примеси и т.д.)?
- Выделяется ли из влагалища время от времени относительно большое количество мутноватой желтоватой воды со сладким привкусом и запахом (сладость вызывает ощущение липкости кожи в промежности и на внутренней поверхности бедер)?
- Имеется ли ощущение влажности в промежности или периодическое беспричинное намокание нижнего белья?
- Бывают ли частые или упорно непроходящие головные боли?
- Бывают ли нарушения зрения по типу мелькания мушек, пятен, вспышек, прозрачных спиралек перед глазами?
- Имеется ли краснота, отечность, жжение или зуд в области половых органов?
- Имеются ли боли и/или жжение при мочеиспускании и боли в пояснице?
- Какой характер имеют боли в животе, как они изменились за последнюю неделю, когда возникают, сколько длятся, от чего проходят?
- Бывают ли внезапные сильные отеки рук и лица?
грудному вскармливаниюуплотнениймаститаварикозного расширения венотечностигрыжтромбозовсердцебиенийдопплермазки
После ЭКО: тщательное наблюдение
Существуют особенности ведения беременных после применения ЭКО.
Важный момент — так называемая поддержка, которая начинается сразу после переноса эмбрионов в матку женщины. В нее входят, как правило, несколько гормональных препаратов, препараты, препятствующие свертыванию крови (антикоагулянты), в обязательном порядке курс индивидуально подобранной витаминотерапии. В некоторых случаях в поддержку приходится добавлять препараты женских гормонов (эстрадиола), для более адекватного роста эндометрия и повышения шансов на имплантацию, в некоторых случаях необходим прием препаратов преднизолона (метипред), небходимых, чтобы загасить возможную иммунную агрессию организма; применяются усиленные дозы прогестерона, чтобы оптимизировать изменения слизистой оболочки матки и помочь ей удержать малыша.
Из витаминов для беременности особенно важна фолиевая кислота, ее дефицит может не только привести к потере плода, но и вызвать пороки его развития. Поэтому прием ее должен быть регулярный, адекватный, не менее 400 мкг в сутки.
Поддержку, назначенную после переноса, нужно отменять постепенно под контролем врача, тогда это будет безопасно. При появлении любых жалоб во время беременности, особенно если речь идет о наличии болей или кровянистых выделений из половых путей — нужно немедленно обращаться к доктору для коррекции терапии. Иногда лечение должно проводиться в условиях стационара, об этом доктор немедленно поставит Вас в известность. Учитывая возможные риски осложнений, связанных с нарушениями со стороны свертывающей системы крови после гормональной стимуляции, осуществляется регулярный контроль факторов свертываемости крови и при необходимости проводится лечение.
Бояться препаратов, которые врач назначает после переноса эмбрионов, не стоит: абсолютно все доктора в лечении своих пациентов в первую очередь руководствуются принципами «не навреди». Часто женщины пугаются, прочитав в инструкции к лекарствам о том, что они противопоказаны при беременности. Но все применяемые сегодня схемы поддержки разработаны с учетом научных данных об эффективности и безопасности тех или иных лекарств в момент имплантации эмбриона, многочисленные исследования подтвердили, что применение этих препаратов не навредит малышу при правильном индивидуальном подходе.
Через 10-14 дней после положительного анализа крови на ХГЧ нужно сделать УЗИ органов малого таза, чтобы подтвердить наличие беременности.
Как правило, с 5-6 недель акушерского срока беременности в полости матки возможно определить наличие плодного яйца с эмбрионом. При этом отмечается и его сердечная деятельность, что является признаком развивающейся беременности. После того, как было зафиксировано сердцебиение у плода, можно вставать на учет по беременности, т. е. наблюдаться в условиях женской консультации или иного лицензированного медицинского учреждения, чтобы своевременно проводить необходимое обследование, составить индивидуальный план ведения беременности.
РЕКОМЕНДАЦИИ
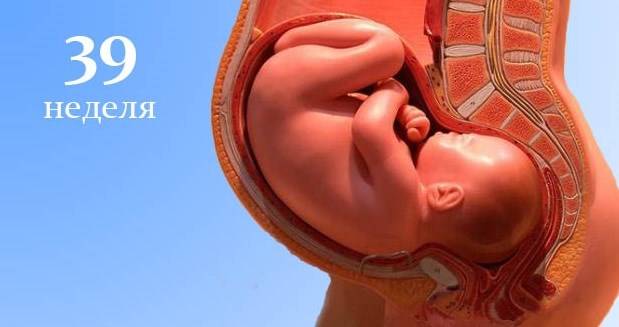
Времени до родов осталось совсем немного, поэтому, выходя из дома в 38 недель беременности, всегда берите с собой обменную карту. Обязательно проверьте, отражены ли в ней сведения о результатах сделанных ранее анализов, особенно на стафилококк, ВИЧ и сифилис, а также стоит ли там отметка о флюорографии.
38-я неделя беременности — подходящее время для завершения разных дел. Посмотрите, чего еще не хватает, и пройдитесь по магазинам или составьте подробный список для мужа.
За несколько недель до родов необходимо внести изменения в рацион. Рекомендуется исключить трудноперевариваемые продукты, бобовые, красное мясо, грибы, кашу из перловой крупы, коричневый рис. Это позволит подготовить пищеварительную систему и очистить кишечник. Но в то же время пища должна быть достаточно калорийной. На 37 – 38-й неделе беременности увеличьте количество потребляемого белка за счет молочных продуктов, рыбы и яиц. Кроме того, в молоке, кефире и твороге содержится много кальция и калия, которые необходимы вашему малышу на этом сроке.
Для уменьшения отеков следите за объемом выпиваемой и выделяемой жидкости, ограничьте употребление соли и сахара, полностью откажитесь от копченых, маринованных и острых продуктов. А регулировать прибавку веса помогут разгрузочные дни.
Секс на сроке 37 – 38 недель беременности может спровоцировать родовую деятельность. Следуйте указаниям своего гинеколога, и, если врач запретил половой контакт, не стоит это игнорировать.
Беременность и роды
Приданное для новорожденного
Что необходимо иметь дома к выписке, какую коляску и кроватку выбрать, и какую технику приобрести?
Беременность и роды
Психология беременности и материнства
Позитивный настрой и преодоление страхов во время беременности, психологическая гигиена и самочувствие женщины.
Как правильно организовать свою жизнь перед родами и как выбрать родильный дом.
Общение с ребенком
Как построить отношения между старшим и младшим ребенком и к чему нужно быть готовыми.
Грудное вскармливание
Роды приближаются
Слизистая пробка
Под воздействием гормональных изменений может отойти слизистая пробка. Она выглядит как комочек слизи объемом от одной чайной ложки до двух столовых – прозрачный или с небольшими прожилками крови, сукровицей или даже бурого цвета (все это абсолютно нормально). Пробка может отойти на разных сроках – от 1-2 недели до родов или непосредственно в день «Икс». У одних женщин пробка выходит за один раз, у других – выделения продолжаются несколько дней.
Схватки
Как мы помним, тренировочные схватки начинаются еще на 30 неделе беременности, постепенно они становятся все чаще. Как же определить, чем тренировочные (иначе их еще называют ложными) схватки отличаются от настоящих, родовых?
Для этого существует несколько четких показателей:
- Регулярность. Ложные схватки нерегулярны, истинные постепенно становятся сильнее, продолжительнее и чаще. Впрочем, иногда по вечерам бывают периоды регулярных схваток (в течение двух или четырех часов), которые потом сами проходят. Время и продолжительность схваток лучше записывать в специальный блокнот – он поможет и вам справиться с волнением, и пригодится врачу, чтобы оценить ваше состояние.
- Продолжительность. Ложные схватки длятся 15-20 секунд, истинные постепенно становятся все длиннее. Если вам удалось спокойно заснуть между схватками, значит, они были ложными.
- Примите теплый душ или ванну. Ложные схватки исчезнут, истинные – продолжатся.
- Во время ложных схваток нет слизистых выделений из влагалища, истинные же часто сопровождаются выделениями с примесью крови.
- Известные американские педиатры Уильям и Марта Серзы предлагают такой способ. Если вы сомневаетесь, начались у вас роды или нет, проследите за характером схваток в течение часа. Если в течение часа у вас будет шесть или более постепенно усиливающихся схваток продолжительностью не менее 30 секунд, то, скорее всего, у вас начинаются самые, что ни на есть настоящие, роды. Родовые схватки продолжаются в среднем 10-12 часов при первых родах и 6-8 часов при повторных.
Отхождение околоплодных вод
В норме околоплодные воды отходят в конце первого периода родов, когда раскрытие шейки матки достигает 7 см и более. Но иногда это происходит и раньше, порой еще до начала схваток
На что важно обратить внимание, если у вас отошли воды?
- Цвет. В норме воды должны быть светлые и прозрачные, допустимы и белые хлопья – это сыровидная смазка. Темные, зеленовато-коричневые воды – тревожный признак, свидетельствующий о гипоксии плода.
- Запах. Обычные околоплодные воды запаха не имеют. Неприятный запах может говорить о том, что у малыша отходит меконий – первородный кал.
- Количество вод. Их обычно бывает около 1-1,5 литров. 500-700 мл – недостаточный объем, часто случается при переношенной беременности. Впрочем, не спешите сами себе ставить диагноз. Иногда сначала отходят лишь так называемые передние воды, в то время как сам плодный пузырь может еще оставаться целым. В этом случае количество околоплодных вод может быть совсем небольшим – около 200-300 мл.
В любом случае, если у вас отошли воды, роды должны начаться в течение 24 часов, так что не затягивайте со сборами. После отхождения вод меняется характер схваток, они становятся сильнее и болезненнее.
Почему беременность после ЭКО требует повышенного внимания?
Беременность после ЭКО имеет свои специфические моменты. В первую очередь, они связаны с причинами, по которым женщине пришлось прибегнуть к этой процедуре для того, чтобы стать мамой:
- Клеточный фактор (возраст женщины старше 35 лет, малое количество яйцеклеток) — в этом случае у женщины как правило уже бывают какие-то «болячки» (давление, «почки», «вены», «спина», мигрени и т. д.), которые во время беременности активируются и мешают ее нормальному течению. Так, например, при склонности к повышенному давлению (гипертонической болезни) или заболеваниях почек у женщин существенно возрастает риск развития во время беременности такого ее осложнения, как ГЕСТОЗ — (повышение артериального давления, отеков на ногах, нарушения работы почек (выделения белка с мочой). В тяжелых случаях гестоз может привести к преждевременной отслойке плаценты, кровотечению и необходимости экстренного кесарева сечения независимо от срока беременности, поэтому шутить с этим нельзя.
- Мужской фактор (неудовлетворительное качество спермы, требующее ее специальной обработки, выбора сперматозоида для оплодотворения клетки, а иногда — операции, чтобы получить сперматозоиды из яичек). Этот фактор повышает риск формирования эмбриона с генетическими мутациями, в результате которых он может остановится в развитии на ранних сроках беременности.
- Аутоиммунный фактор (по-простому — аллергическая реакция организма на клетки эмбриона или несовместимость с партнером, когда женский организм вырабатывает агрессивные антитела против клеток супруга). Это один из самых сложных факторов невынашивания беременности. Его труднее всего преодолеть, требуется лечение гормональными препаратами, иммунокорректорами, сеансами плазмафереза.
- Нарушение проходимости маточных труб (возможно даже у молодой, в остальном здоровой пары). В такой ситуации повышен риск гиперстимуляции яичников в программе ЭКО, при которой вырабатывается непривычно большое и поэтому агрессивное для организма женщины количество гормонов. Они, в свою очередь, вызывают серьезные нарушения в работе других органов и систем — могут привести к выпоту жидкости из сосудистого русла в брюшную, а в тяжелых случаях — плевральную полость и даже в сердечную сумку, нарушить работу сердечно-сосудистой системы, почек и т. д. В перспективе, при прогрессировании беременности, особенно если эта беременность многоплодная, эти риски возрастают, и такие женщины требуют особого внимания и комплексной терапии в условиях стационара.
- Многоплодная беременность (двойня, редко — тройня) частая ситуация после ЭКО, достаточно непростая для матери, все риски и проблемы в этом случае возрастают в два и более раз. Особенно это касается риска невынашивания беременности, преждевременных родов, и таких проблем, как гестоз. Но все это вовсе не значит, что нужно впадать в уныние, паниковать, нервничать, перелопачивать тонны малопонятной и от этого еще более страшной литературы, бояться выпить любую таблетку, особенно гормоны и замирать на кровати, сложив руки на груди на весь период беременности, чтобы, не дай Бог, лишний раз не пошевелиться, и не спровоцировать «чего-либо такого». Можно понять женщин, которые уже однажды сталкивались с проблемами невынашивания беременности после ЭКО, и их действительно пугает все, что происходит в их организме после зачатия. Нагрубание молочных желез — плохо, отсутствие нагрубания — еще хуже, боли «как перед менструацией» — все пропало, «ничего не болит» — значит все идет не так… Но хочется все-таки всех успокоить — не так все страшно, как это можно себе представить.
Сохранить и благополучно доносить «экошную» беременность поможет правильное обследование, проведенное до протокола ЭКО, и адекватное выполнение рекомендаций врача после программы.