Дакриоцистит у новорожденных
Дакриоцистит — это воспаление слезного мешка глаза, обычно хроническое.
Дакриоцистит вызывается сужением или закупоркой слезно-носового канала вследствие воспалительных процессов в полости носа, его околоносных пазухах, в костях, окружающих слезный мешок.
Закупорка способствует задержке оттока слезной жидкости и развитию патогенных микробов и приводит к воспалению слизистой оболочки слезного мешка.
Причины появления дакриоцистита
- врожденная непроходимость слезных путей
- травма
- инфекционные заболевания глаза или его последствия.
Что происходит?
После рождения ребенка все пути оттока слезной жидкости должны быть хорошо проходимы для слезы. Однако бывает так, что в просвете носослезного канала могут оставаться элементы эмбриональной ткани, которая мешает оттоку слезы из слезного мешка. Это приводит к тому что слеза начинает застаиваться.
Если слеза застаивается, то она не способна уже выполнять защитную функцию в полной мере, так как не удаляет попавшие в глазную щель микроорганизмы. Возникает гнойное воспаление. Обычно родители начинают лечение самостоятельно — закапывают антибактериальные капли, промывают чаем или отваром ромашки.
Такое лечение может улучшить положение или даже полностью убрать гнойное отделяемое. Однако после его отмены все повторяется вновь. Это происходит из-за того, что не ликвидирована основная причина заболевания — застой слезы. В глазную щель попадают новые микроорганизмы и начинают там размножаться.
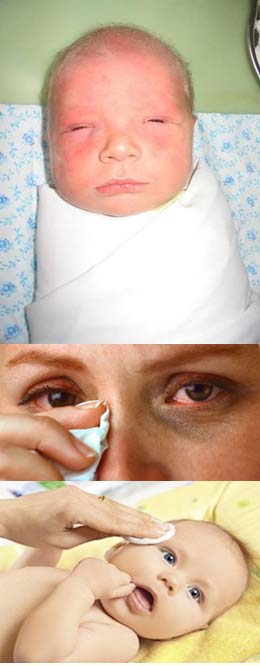
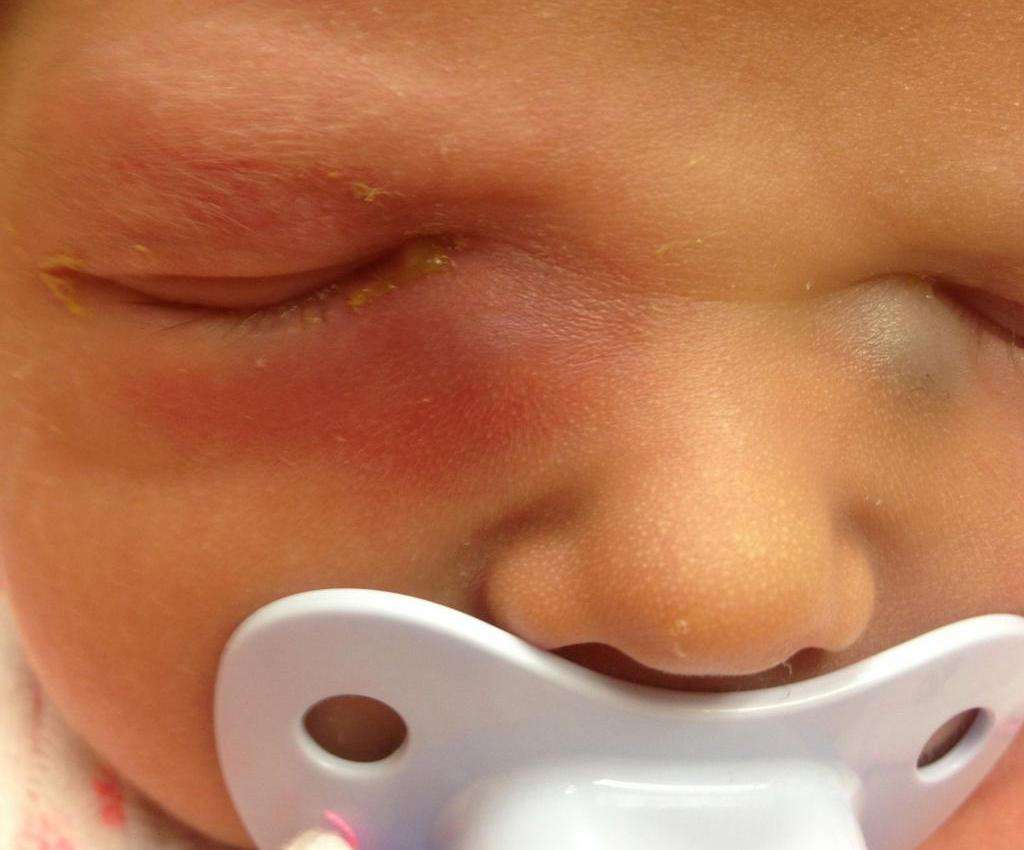
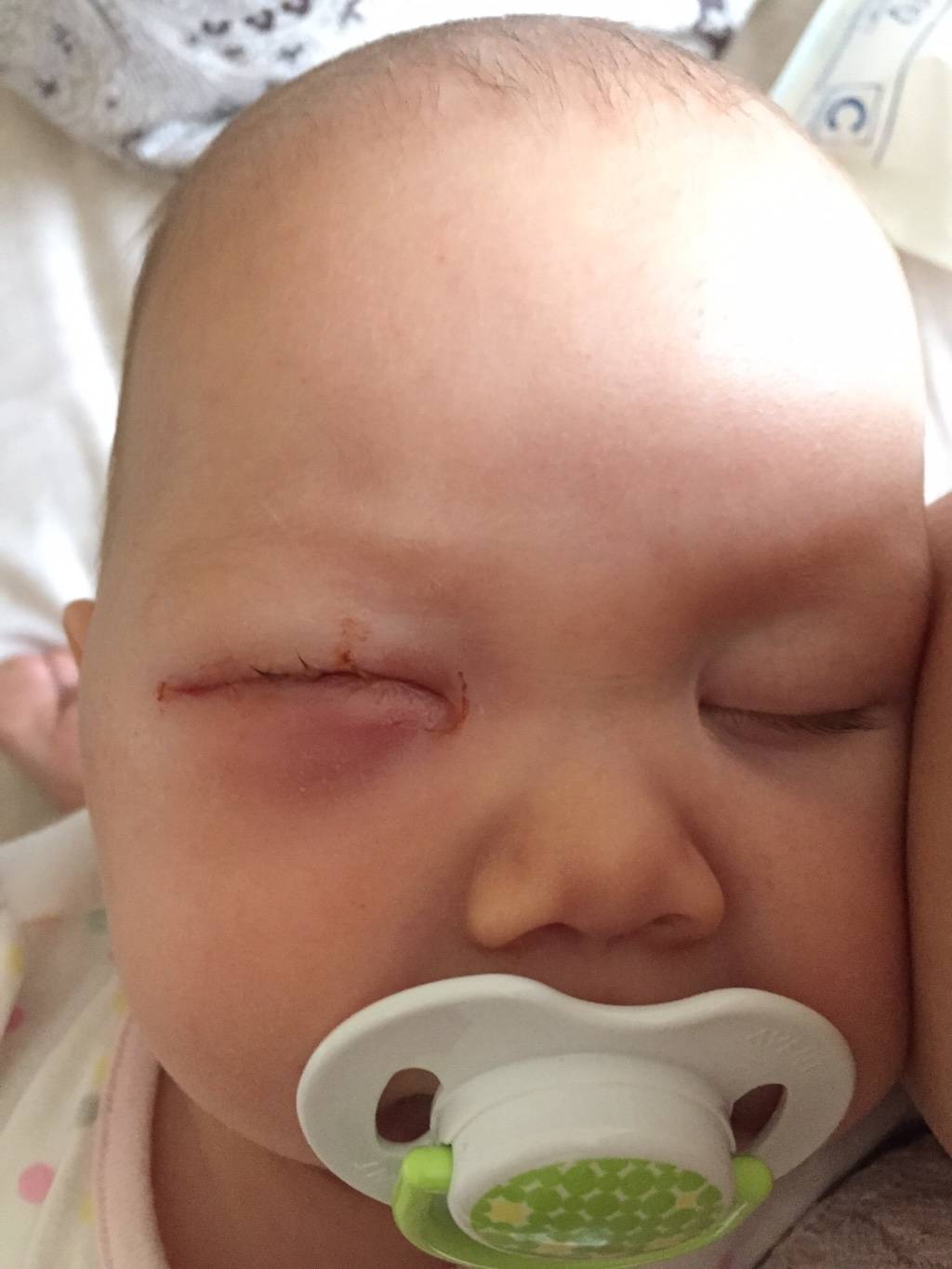
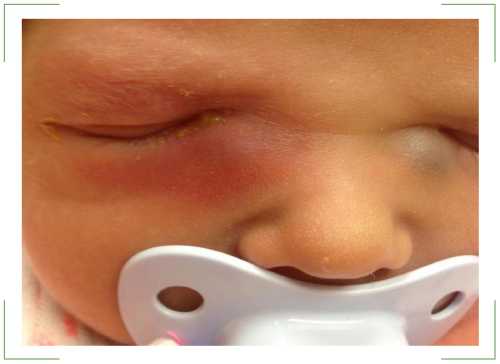
Основное проявление дакриоцистита новорожденных — гнойное отделяемое из глаза, которое появляется к 8-10-му дню жизни. При надавливании на область слезного мешка из слезной точки выделяется гной.
- Покраснение у внутреннего угла глаза
- Возможно слезотечение.
- Процесс может быть односторонним и двусторонним, но чаще воспален один глаз.
Диагноз заболевания
Основывается на обнаружении у детей уже в первые дни или недели жизни слизистого или слизисто-гнойного отделяемого в конъюнктивальной полости одного или обоих глаз.
Такую картину часто можно ассоциировать с конъюнктивитом, в связи с чем назначается медикаментозное лечение, но оно дает лишь кратковременный эффект, а затем снова появляется слизистое или слизисто-гнойное отделяемое в конъюнктивальной полости глаза, слезостояние и слезотечение.
Диагноз становится очевидным, если при надавливании на область слезного мешка из слезных точек (чаще нижней) в конъюнктивальную полость выделяется слизистое или гнойное содержимое.
Лечение дакриоцистита
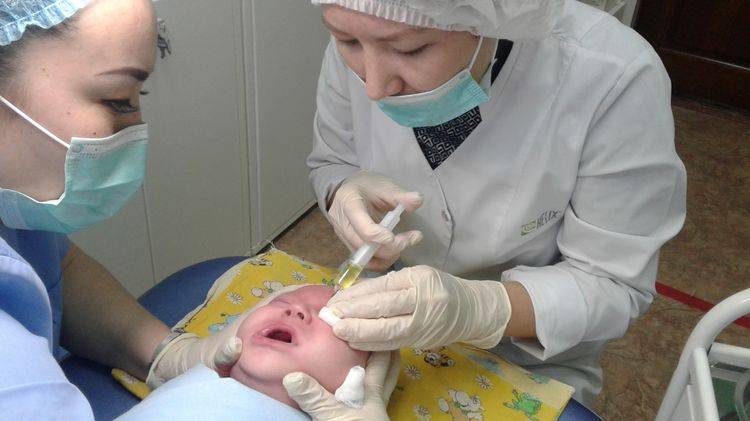
Лечение дакриоцистита необходимо начинать сразу же после точно установленного диагноза. В большинстве случаев назначается антибактериальная и медикаментозная терапия, промывание слезных путей и толчкообразный массаж слезного мешка сверху вниз, позволяющий прорвать соединительнотканную преграду носослезного протока.
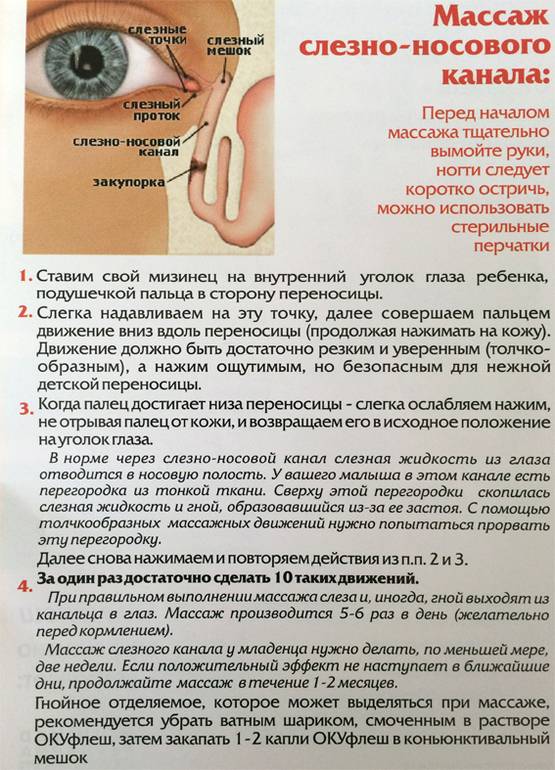
Техника массажа:
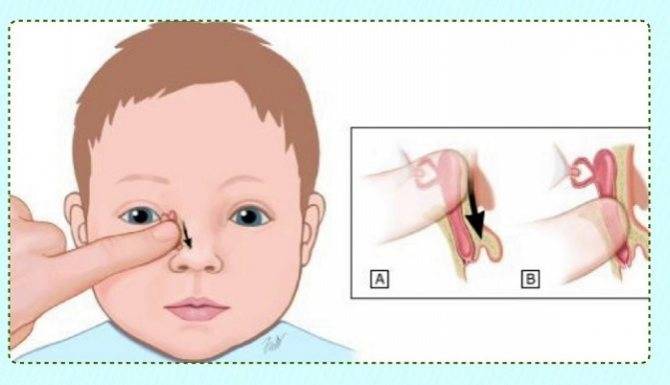
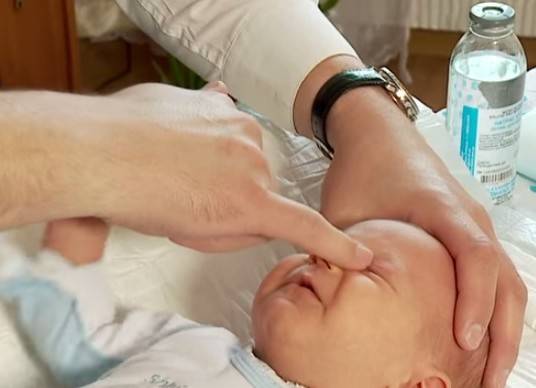
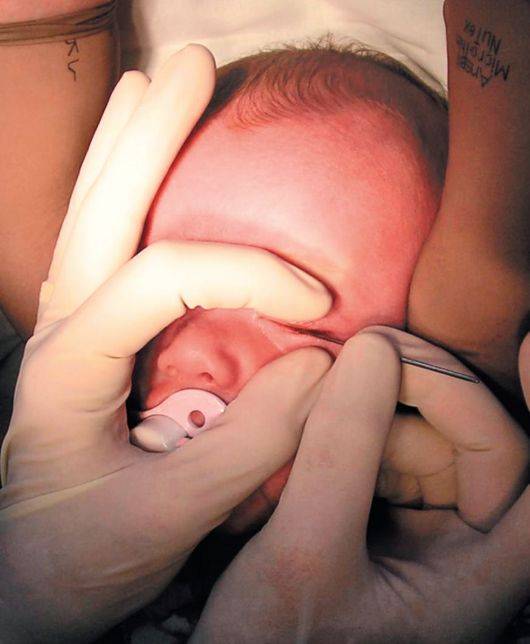
Шаг первый. Ставим свой указательный палец на внутренний уголок глаза ребенка, подушечкой пальца в сторону переносицы. Массаж проводим именно указательным пальцем (но не мизинцем!) и пусть вас не смущает тот факт, что ваш палец кажется больше половины лица новорожденного крохи. Мизинцем правильно провести массаж не получится!
Шаг второй. Слегка надавливаем на эту точку. Слегка — это не значит еле прикасаемся. Имеется в виду именно нажатие, достаточное для того, чтобы пробить пленочку, закрывающую слезный канал.
Шаг четвертый. Когда ваш палец достигнет низа переносицы — слегка отпускаем нажим, не отрывая палец от кожи, и возвращаем его в исходное положение на уголок глаза.
Шаг пятый. Далее снова нажимаем и повторяем шаги 2 и 3, и так по кругу. За один раз достаточно сделать 10–13 таких движений. Больше не нужно, чтобы не растягивать перегородку в канале.
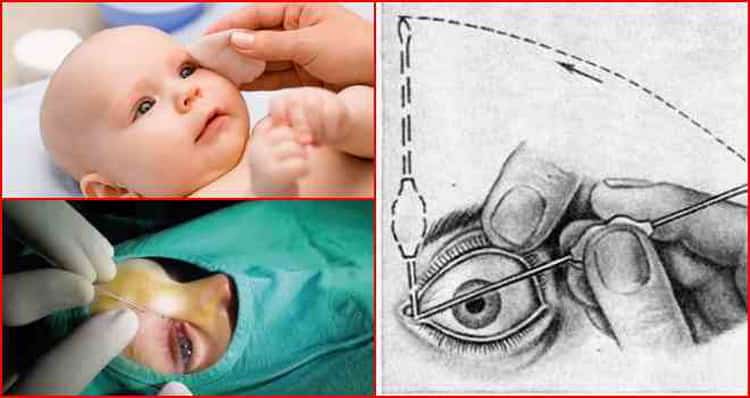
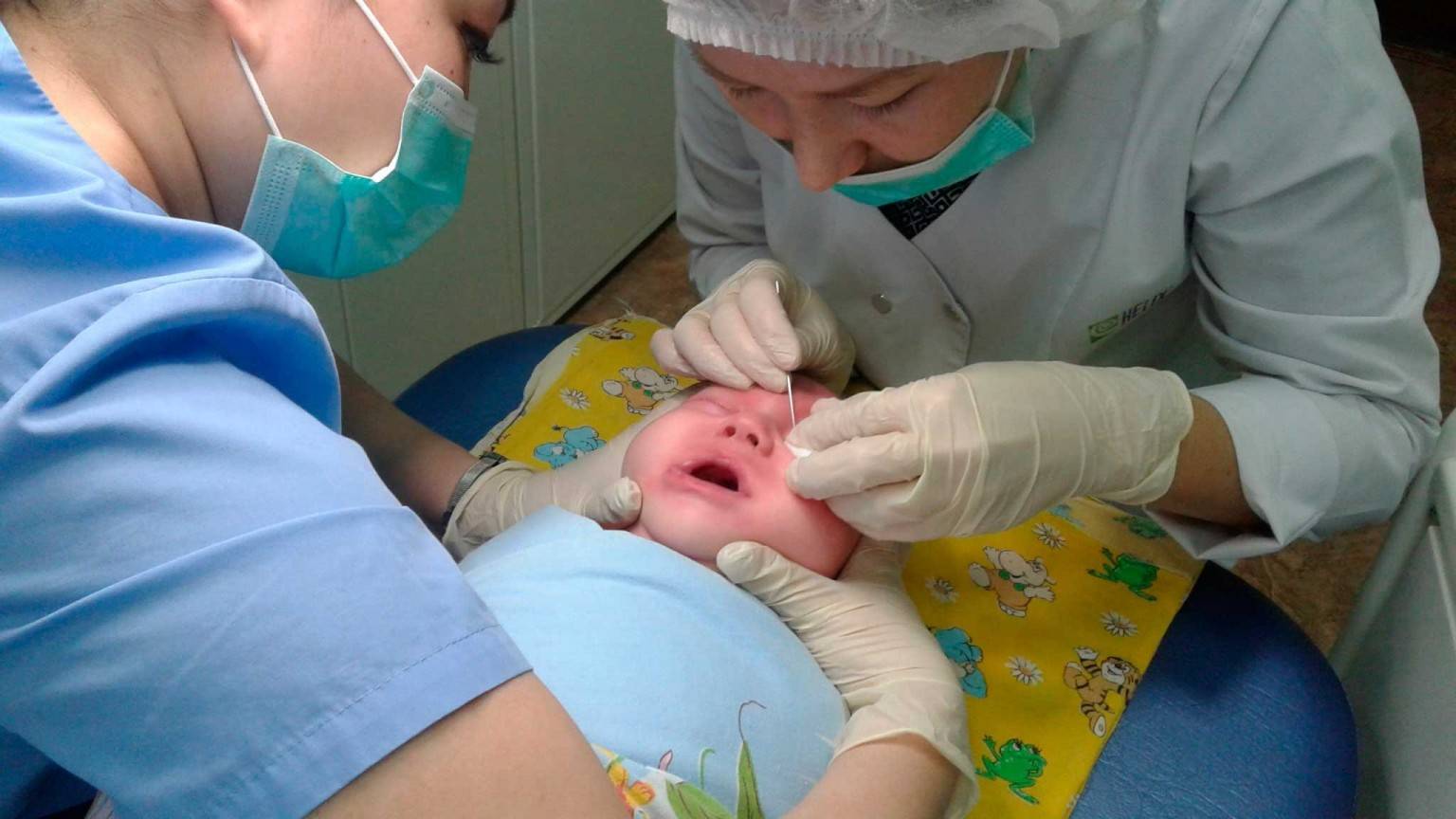
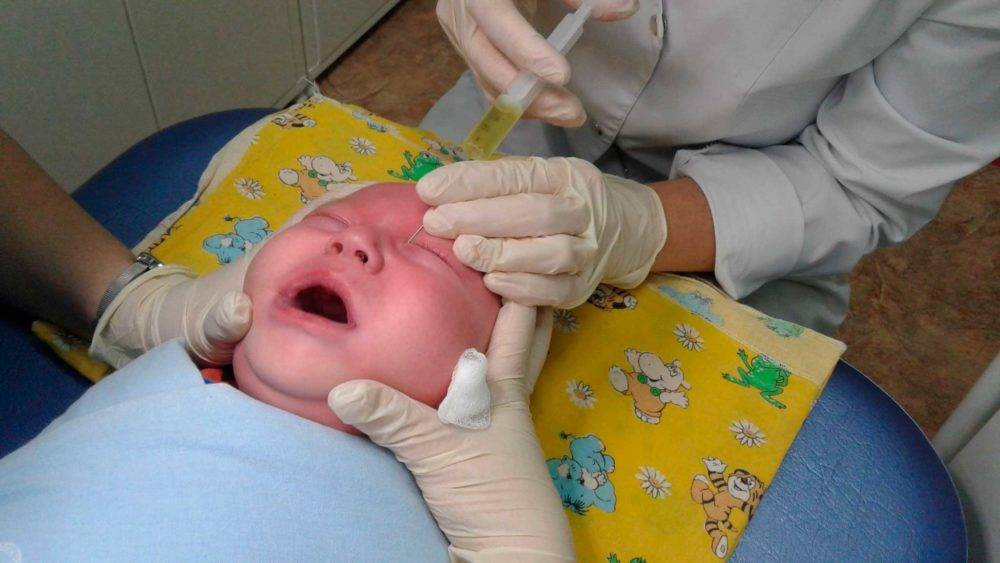
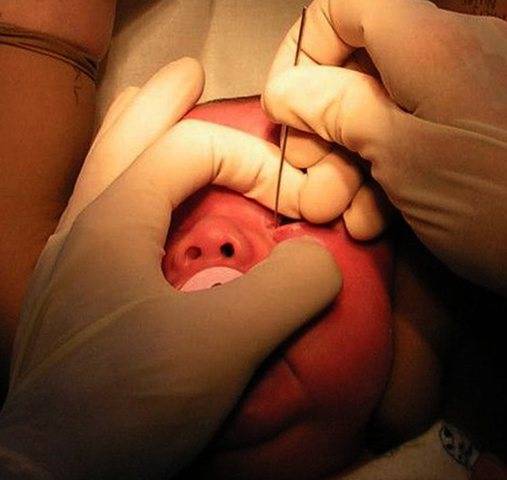
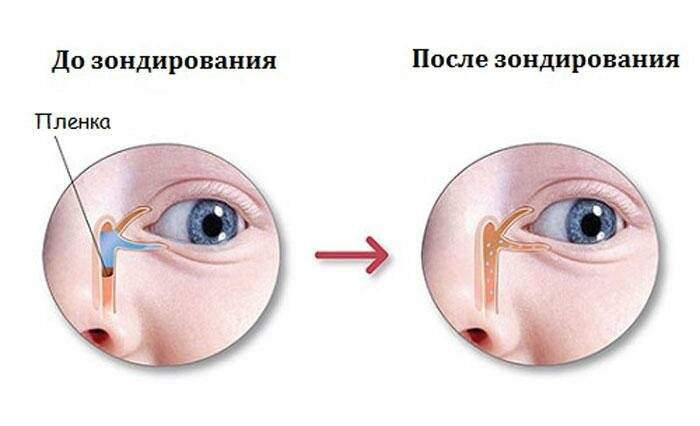
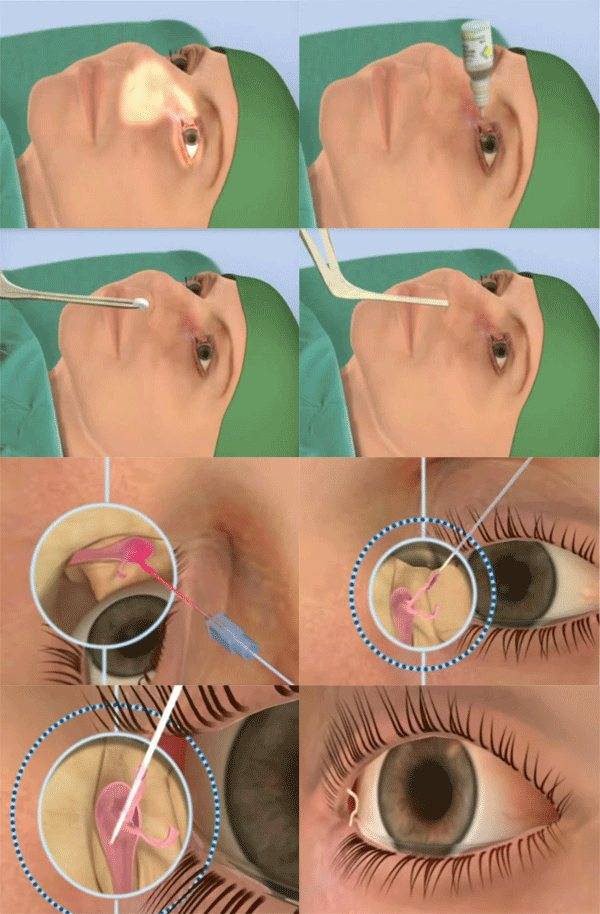
Если выздоровление ребенка не наступило, врач направляет на процедуру зондирования слезно-носового протока. При отсутствии положительного эффекта через какое-то время зондирование проводится повторно.
Как лечить дакриоцистит у детей
Дакриоцистит новорожденных подразумевает три варианта лечения:
- консервативные методы;
- выжидательная тактика;
- оперативное вмешательство.
Какой метод лечения подходит вам, определит врач при осмотре новорожденного. Не занимайтесь самолечением или нетрадиционными народными методами. Новорожденный — это не поле для экспериментов.
К консервативным методам лечения дакриоцистита относятся медикаментозные средства и массаж. Объединение этих двух способов позволяет значительно ускорить процесс выздоровления и облегчить состояние новорожденного ребенка.
Медикаментозное лечение
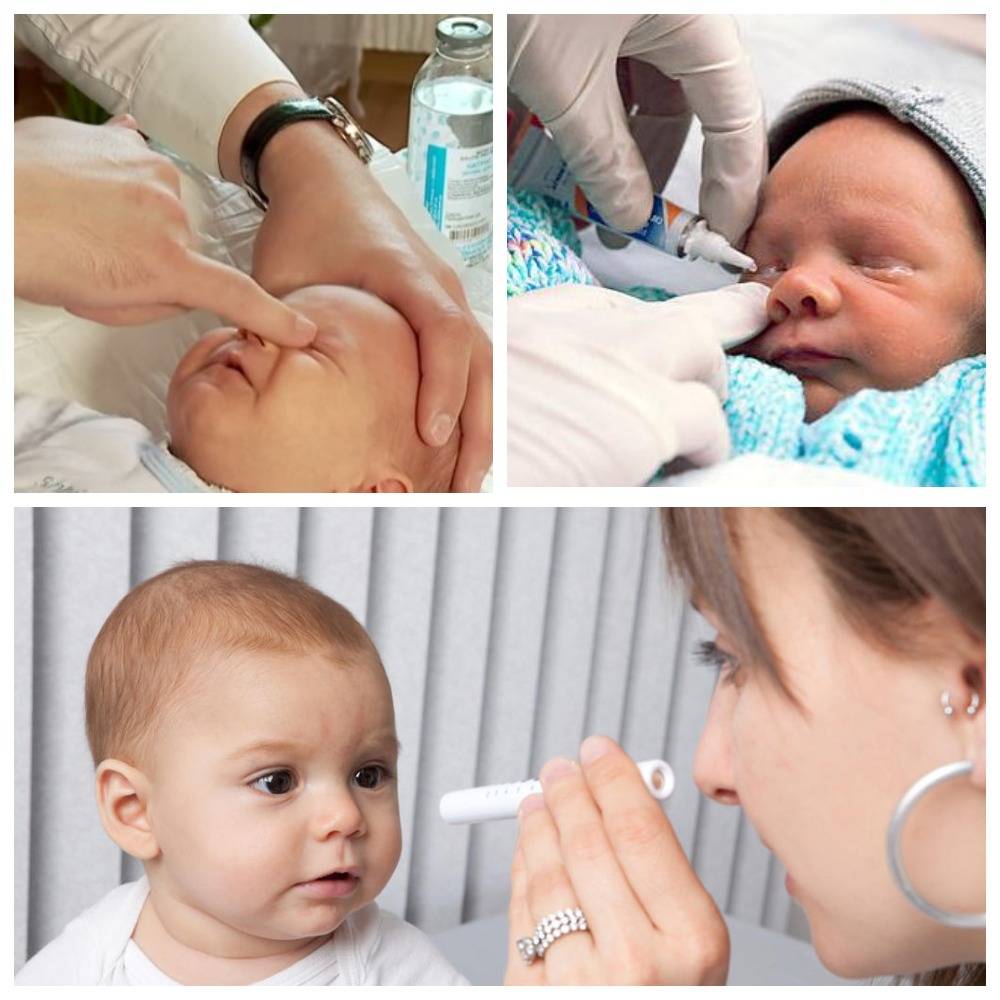
Непроходимость носослезного канала у малышей лечится в основном каплями и мазями. Выбор антибактериального средства должен происходить на основе посева и высеянной микрофлоры. Капли закапываются днем и после массажа, а мази закладываются за нижнее веко на ночь. Дозировки и способ применения назначает врач.
Капли и мази от дакриоцистита для лечения новорожденных:
- «Альбуцид».
- «Вигамокс».
- Грудным детям часто назначают «Тобрекс».
- «Левомицетин».
- Гентамициновая мазь.
- Дексаметазоновая мазь.
- «Офтаквикс».
- Раствор фурацилина или хлоргексидина для промывания, протирания глаз.
Капли перед использованием необходимо подогреть до температуры тела в ладошке или на водяной бане. Так как хранить вскрытые препараты необходимо в холодильнике, малышу будет очень неприятно закапывание холодных медикаментов в глаз.
Смотрите интересное видео с советами врача-педиатра о лечении болезни:
Массаж
Как пробить слезный канал самостоятельно без операции? Основным методом лечения дакриоцистита у новорожденных является специальный массаж. Движения напоминают надавливание от уголка глаза до кончика носа вдоль носовой перегородки. Это физически выталкивает все закупорки и помогает канальцам освободиться.
Техника массажа для новорожденных при дакриоцистите:
- Прежде всего, необходимо помыть руки, снять все украшения, подстричь ногти, чтобы не травмировать новорожденного и не занести инфекцию.
- Если присутствуют гнойные выделения, сначала движением снизу- необходимо выдавить гнойное содержимое. Протрите глаз ватным диском или марлей, смоченным в антисептическом растворе.
- Затем закапайте антибиотики в каплях и теперь движением сверху вниз проталкивайте капли по канальцам в слезный мешок и дальше. Капли необходимо закапать несколько раз.
- Повторяйте эти движения десять раз, два-три раза за сутки. На ночь заложите за нижнее веко мазь.
Что говорит о массаже при воспалении слезного канала у детей самый известный педиатр страны – доктор Комаровский, можно посмотреть тут:
Принципы лечения
Лечение зависит от формы заболевания и выраженности клинических проявлений. Новорожденным детям чаще всего назначают массаж слезного мешка, с помощью которого удается избавиться от слизистой пробки и восстановить нормальный отток слезы. Если через месяц не наступает ожидаемый эффект, рекомендуется провести зондирование. Эту методику используют преимущественно в первые полгода жизни, до прорезывания зубов.
Если у ребенка приобретенная форма патологии, лечение сразу начинают с промывания носослезного канала. При отсутствии лечебного эффекта от зондирования проводят дакриоцисториностомию. Во время операции специалисты создают искусственный проход между полостью носа и слезным мешком. С помощью интубационных стендов удается предупредить рецидив патологии в будущем.
Действия после проведения зондирования
Для того чтобы закрепить эффективность процедуры, пациенту в обязательном порядке назначают:
- недельный массаж слезных канальцев, который проводится аккуратно пучками пальцев (руки должны быть в стерильных перчатках или тщательно обеззаражены, чтобы не занести инфекцию);
- медикаментозное лечение антибактериального действия.
Медикаментозное лечение назначается в соответствии с возрастом пациента. Если у пациента наблюдается искривление носовой перегородки либо аномальное изменение слезного канала, процедура полностью бессмысленная.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Капли и массаж
К окулисту мы попали только в месяц, после визита к неонатологу. Врач, наконец, поставила диагноз, прописала еще 2 вида капель и массаж слезного протока. Повторный визит был назначен через 4 недели.
Капли дочки не подошли, от них глаза только еще больше воспалялись и гноились. Единственное, что реально действовало – это промывание отваром ромашки, который, вопреки опасениям, не вызывал сухости или раздражения.
Как именно нужно делать массаж, мне толком не показали, так как ребенка окулист трогать отказалась, а ее объяснения на словах, как впоследствии выяснилось, я поняла по-своему. К тому же для достижения положительного результата процедуру нужно повторять по 6 раз в день, о чем мне тоже забыли сообщить.
В итоге, разумеется, за месяц ничего существенно не изменилось. Мы вылечили инфекцию, но глаза продолжали слезиться, а значит, новое воспаление было только вопросом времени. Во второй раз нам повезло попасть к другому специалисту, гораздо более ответственно подошедшему к консультации. Дочке прописали еще одни капли, а я, наконец, получила подробную инструкцию, как делать массаж. Следующий визит должен был состояться в 3-месячном возрасте.
Я честно старалась закапывать, промывать и массировать с той регулярностью, которая была предписана. Но проблема заключалась в том, что чем старше становилась Лиса, тем более негативно она воспринимала все эти манипуляции. В какой-то момент я поняла, что в одиночку мне с ней просто не справиться. Дочка крутила головой, хватала меня за руки, извивалась. Ей не было больно, просто любые попытки промыть ей глаза, сделать массаж, очистить нос или уши она воспринимала в штыки, начинала кричать и вырываться. Теперь все это делать приходилось в 4 руки, и, как следствие, ни о каких 6 разах в день речи уже просто не шло.
Массаж слезного канала при дакриоцистите
Для лечения дакриоцистита необходимо выполнять массаж слезного канала, поскольку слезы помогают правильно функционировать глазам, создавая необходимую влажность глазных яблок, вымывая пыль и мелкие частицы грязи.
Массаж слезного канала
Новорожденных часто забирают домой с роддома с наличием дакриоцистита глаза – воспалительного процесса слезного мешка.
Симптомы дакриоцистита
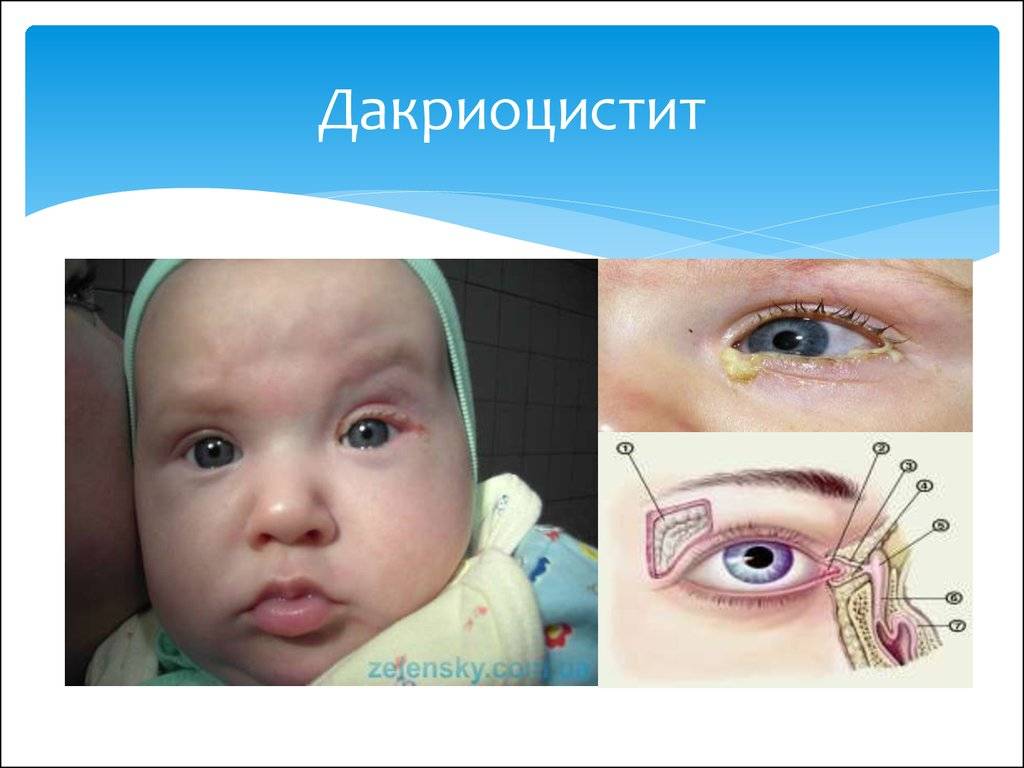
Симптомы дакриоцистита проявляются слизисто-гнойными выделениями из глаз и небольшой припухлостью во внутреннем углу глаза. При нажатии на зону воспаленных слезных точек появятся гнойно-слизистые выделения. После увлажнения яблока глаз, слезы по слезным каналам выходят в полость носа. В связи с непроходимостью одного слезного канала или обоих, выделения скапливаются в слезном мешке, создавая воспалительный процесс и образуя инфекцию.
При неверном положении мембраны или неполного растворения эмбриональной ткани также может произойти непроходимость слезного канала. Гнойные выделения со слезами при непроходимости слезного канала полностью наполняют глазную щель во время сна, подсыхают и «склеивают» веки. Твердые сухарики выделений в ресницах могут повредить оболочку глаз и повлиять на зрение.
Часто дакриоцистит глаза принимают за конъюнктивит и назначают для лечения препараты против воспаления. Такое лечение не вылечит это заболевание, а только усугубит его, поэтому при первых симптомах нужно сразу же обращаться к детскому окулисту. Дакриоцистит опасен для ребенка тем, что гнойные массы расположены рядом с головным мозгом.
В зависимости от стадии дакриоцистита детские офтальмологи рекомендуют лечить слезные каналы:
- протиранием свежей заваркой;
- антибиотическими каплями одновременно с Тобрексом, Тобрадексом – противовоспалительными компонентами;
- массажем слезных точек.
После диагностирования врач сразу же назначает лечение, и массаж слезного канала, который может выполнять самостоятельно каждая мамочка для своего ребенка.
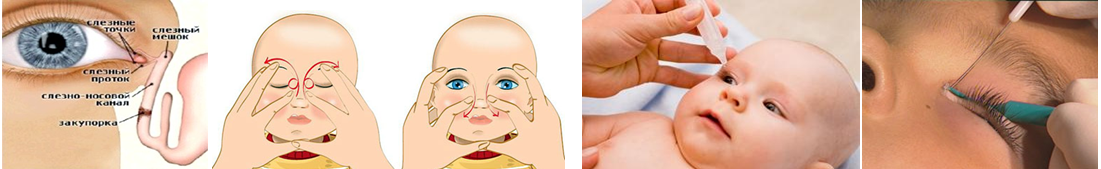
Методика выполнения массажа слезного канала
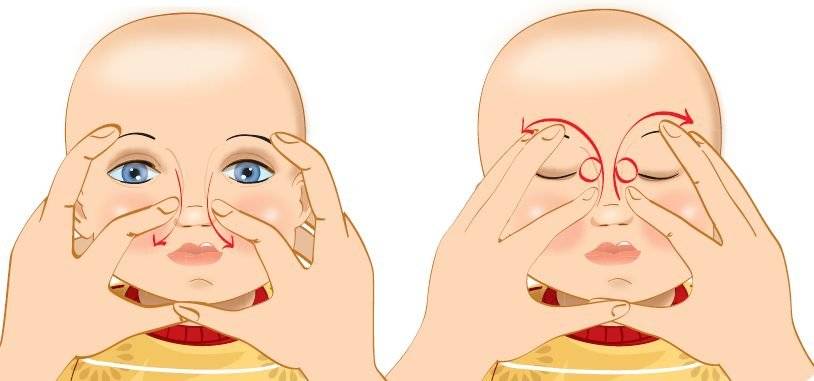
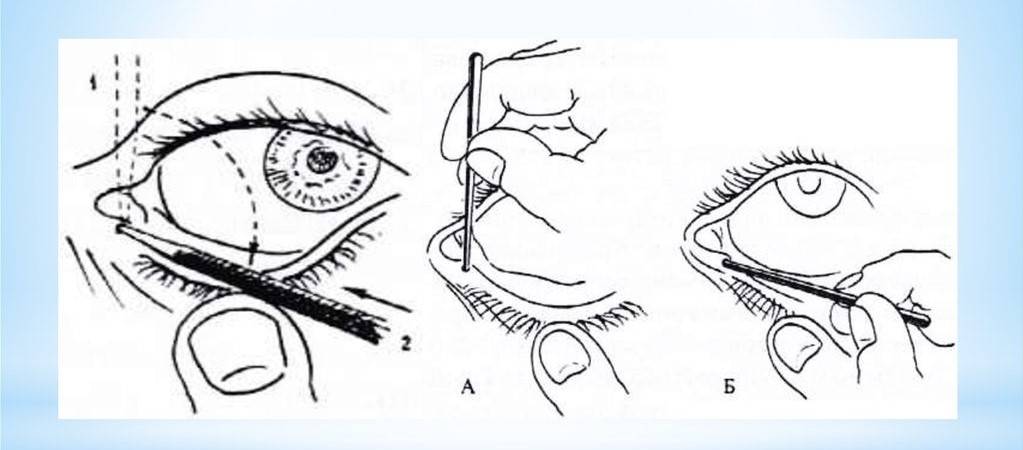
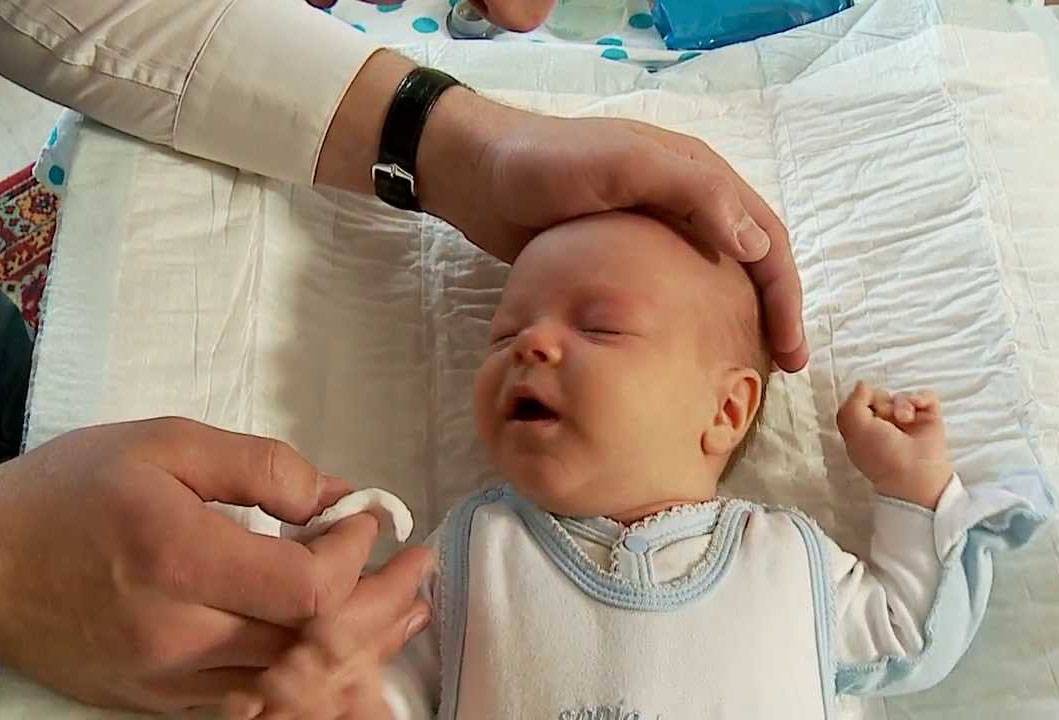
Прежде всего, необходимо вымыть и продезинфицировать руки и ногти, которые должны быть максимально короткими. Можно воспользоваться стерильными перчатками. Массаж слезного канала выполняют по следующей схеме:
- Сначала подушечкой указательного пальца слегка надавливают на внутренний угол глаза, поворачивая палец в сторону переносицы.
- После этого сдавливают аккуратно слезный мешочек для освобождения его от гнойно-слизистой жидкости. Нужно помнить о нежных хрящиках и косточках ребенка и соизмерять свои силы, чтобы не травмировать малыша.
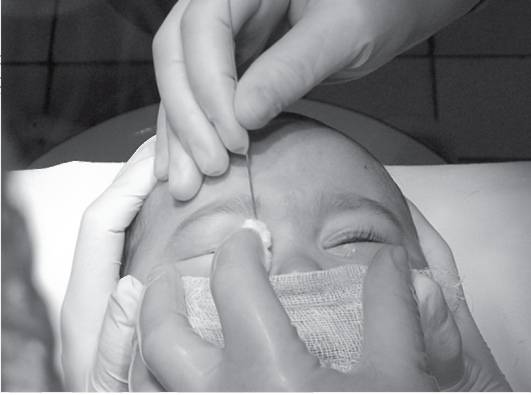
- Закапывают в больной глаз подогретый раствор фурацилина 1:5000 и стерильным ватным тампоном убирают вязкое отделяемое с гноем.
- Продолжают давящие и скользящие движения вдоль переносицы по носослезным путям с гнойными накоплениями, спайками и слизью.
- По слезному мешочку толчкообразно проводят пальцами с небольшим усилием, направляя движение сверху (от внутреннего угла глаза) вниз. Создаваемое давление прорвет эмбриональную пленку, что является целью массажа, поскольку патологическое содержимое будет изгоняться из слезного канала.
- Палец возвращают в исходное положение, и процедура повторяется 4-5 раз.
- После глаз закапывают 0,25% раствором левомицетина или применяют Витабакт.
Методика выполнения массажа слезного канала
Массаж из-за непроходимости слезного канала проводят по 5 раз в день на протяжении двух недель. Массаж лучше выполнять при плаче ребенка, потому что при этом малыш напрягает свои мышцы, что облегчает с помощью массажа избавиться от желатиновой пробки.
Нужно аккуратно снимать гной и слизь, исключая попадание в другой глаз или ухо. Это процедура вызывает боль. Чем старше ребенок, тем плотнее становится желатинообразная пробка, тем болезненнее будет процедура.
Опытный врач должен научить родителей правильно выполнять массаж слезного канала, чтобы избежать зондирования слезно-носового канала. Данную процедуру выполняют в глазном кабинете детской поликлиники.
Если спустя 2 недели массаж не помогает, отодвигать процедуру зондирования и дальше проводить массаж нет смысла – это может привести к осложнениям. После зондирования – прокалывания пленки, в течение первой недели выполняют массаж как профилактику рецидива, связанного со спаечным процессом, который будет формироваться.
Если эффекта от зондирования не происходит, значит, дакриоцистит возник в связи с иными причинами: искривлением перегородки носа, патологией развития носослезного канала и др. При достижении шести лет таких детей подвергают сложнейшему хирургическому вмешательству.
Первые признаки проблемы можно заметить почти сразу после рождения
Что у малышки начал подтекать левый глазик, я заметила еще в роддоме примерно на 3 день. Неонатолог решила, что причина в том, что туда попали частички кожи. Как раз в это время у дочки стала шелушиться подсыхающая кожица, верхний слой которой должен был полностью сойти, поэтому теория вполне могла оказаться верной. Нам посоветовали почаще промывать глазки кипяченой водой и через пару дней отпустили домой.
Но обычные промывания никакого эффекта не давали, а когда после выписки к нам пришел врач, оба глаза начали слезиться и даже гноиться. Нам прописали капли и отвар ромашки либо слабый раствор фурацилина для очистки глаз, так как предположительно в роддоме в них попала инфекция. Через неделю, несмотря на выполнение всех рекомендаций, лучше не стало, скорее, даже наоборот, а к тому моменту, как нас повторно посетил врач, глаза уже довольно сильно гноились.
В итоге Лисе назначили еще два вида глазных капель, одни из которых были антибиотиком. Ситуация немного улучшилась, но глаза продолжали слезиться. Подозрение на то, что инфекция – это не причина, а следствие, становилось все более обоснованным.
Возможные осложнения и последствия
Вероятность возникновения осложнений зависит от возраста пациента, запущенности состояния и точности выполнения рекомендаций и предписаний офтальмолога, особенностей ребенка. Так, после зондирования у детей первого года жизни неблагоприятные последствия возникают лишь в 10% случаев, в остальных 90% осложнений нет.
Через несколько дней после вмешательства при условии соблюдений рекомендаций глаза у детей перестают слезоточить и гноиться.
Возможные осложнения:
- повышенная слезоточивость после оперативного вмешательства;
- раздражение слизистой века;
- конъюнктивит;
- небольшой рубец после бужирования слезного канала, в будущем приводящий к повторной непроходимости;
- небольшой риск кровотечения и инфицирования, не смотря на безопасность операции, отсутствие надрезов и влияния на жизненно важные органы;
- выделение крови из носа;
- заложенность носа.
При возникновении осложнений нельзя заниматься самолечением, необходима консультация офтальмолога. Также посещение клиники требуется при следующих состояниях:
- повышение температуры;
- слабость, вялость, тошнота и рвота;
- непроходящее через 14 дней обильное слезоотделение;
- кровотечение, покраснение глаз;
- конъюнктивит, гнойные выделения из органа;
- нет слез при плаче.
Для предупреждения развития последствий, образования спаек и повторной непроходимости слезного канала важно своевременно использовать глазные капли и другие выписанные медикаменты, выполнять рекомендации врача и регулярно делать массаж. Также важно избегать заражения простудными заболеваниями в период реабилитации
Для этого не контактировать с больными, не посещать места скопления людей, ограничить нахождение в детском саду или школе. В послеоперационный период ребенок восприимчив к бактериальным и вирусным заболеваниям, что может привести к рецидиву и необходимости повторного зондирования
Также важно избегать заражения простудными заболеваниями в период реабилитации. Для этого не контактировать с больными, не посещать места скопления людей, ограничить нахождение в детском саду или школе
В послеоперационный период ребенок восприимчив к бактериальным и вирусным заболеваниям, что может привести к рецидиву и необходимости повторного зондирования.
После операции нельзя тереть и прикасаться к глазам, за исключением промывания и массажа.
Подготовка малыша к зондированию
Операцию проводит детский врач-офтальмолог с высокой квалификацией в специально оборудованном глазном кабинете или клинике.
5 этапов подготовки к процедуре:
- Окончательный диагноз должны подтвердить на консультации отоларинголога, чтобы убедиться в отсутствии врожденного искривления перегородки носа.
- Сдается общий анализ крови, чтобы проверить свертываемость.
- За несколько часов до операции не разрешено кормить маленького пациента, чтобы исключить возможность срыгивания во время проведения.
- Перед самой манипуляцией грудничка необходимо туго запеленать, чтобы исключить вероятность хаотичного движения руками и ножками.
- Лучше, чтобы ребенок был выспавшийся и в хорошем настроении.
Процесс операции
Дакриоцисториностомия может выполняться как с внешним, так и с эндоскопическим доступом.
Внешний имеет следующие недостатки:
- длительный период заживления;
- дискомфорт для пациента;
- возможность образования шрамов.
На фоне вышесказанного врачи медицинского центра «Мед-Союз» выполняют менее инвазивную и более эффективную операцию — эндоназальную микроэндоскопическую дакриоцисториностомию. Она является более комфортной для пациента, позволяет практически полностью исключить рецидив и образование косметических дефектов (шрамов). Такую операцию офтальмолог выполняет в паре с оториноларингологом.
На первом этапе под видеоконтролем с применением современной видеоэндоскопической системы и хирургического лазера через ноздрю формируется костное окно размером 1-1,5 см с последующим введением зонда, который помогает определить слезный мешок и выполнить резекцию его передней стенки. Затем, при помощи раствора врач проверяет новообразованный канал на проходимость. После оперативного вмешательства и при соответсвующих показаниях в слезном мешке может остаться мягкий катетер, который будет извлечен через 14-21 день.
Процедура зачастую мгновенно приносит облегчение пациенту и отлично переносится.
Причины закупорки слезного канала у ребенка
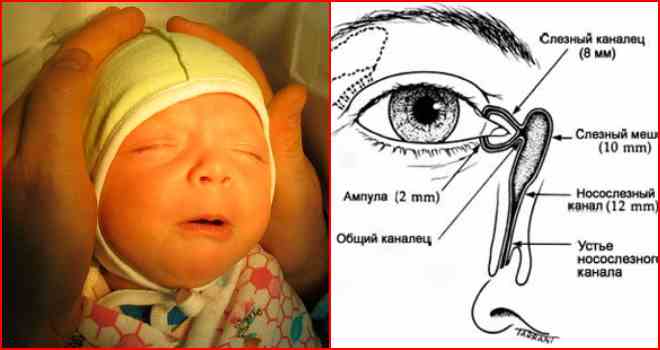
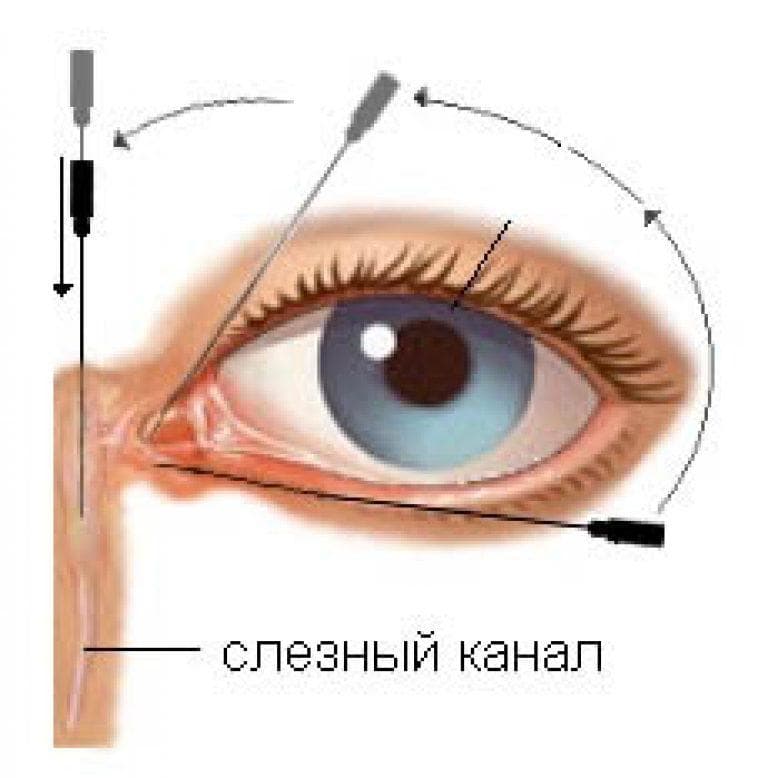
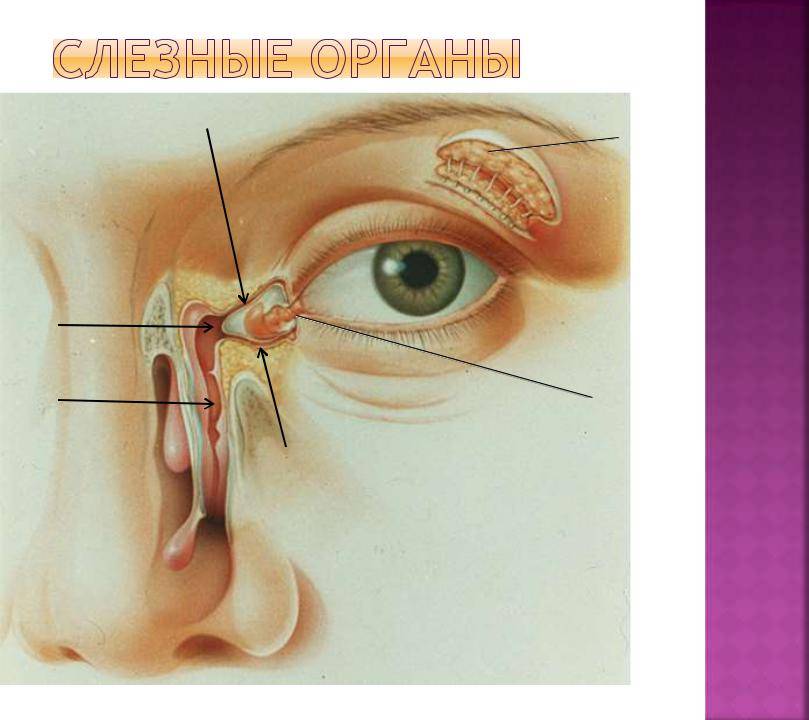
Слезная железа производит слезу, которая омывает глазное яблоко, а затем направляется в общий проток, который открывается в области нижней носовой раковины. Непроходимость вызывает нарушение регулярного оттока слезы, в результате слезная жидкость начинает застаиваться, что приводит к образованию конкрементов, состоящих из хлорида натрия и других неорганических веществ.
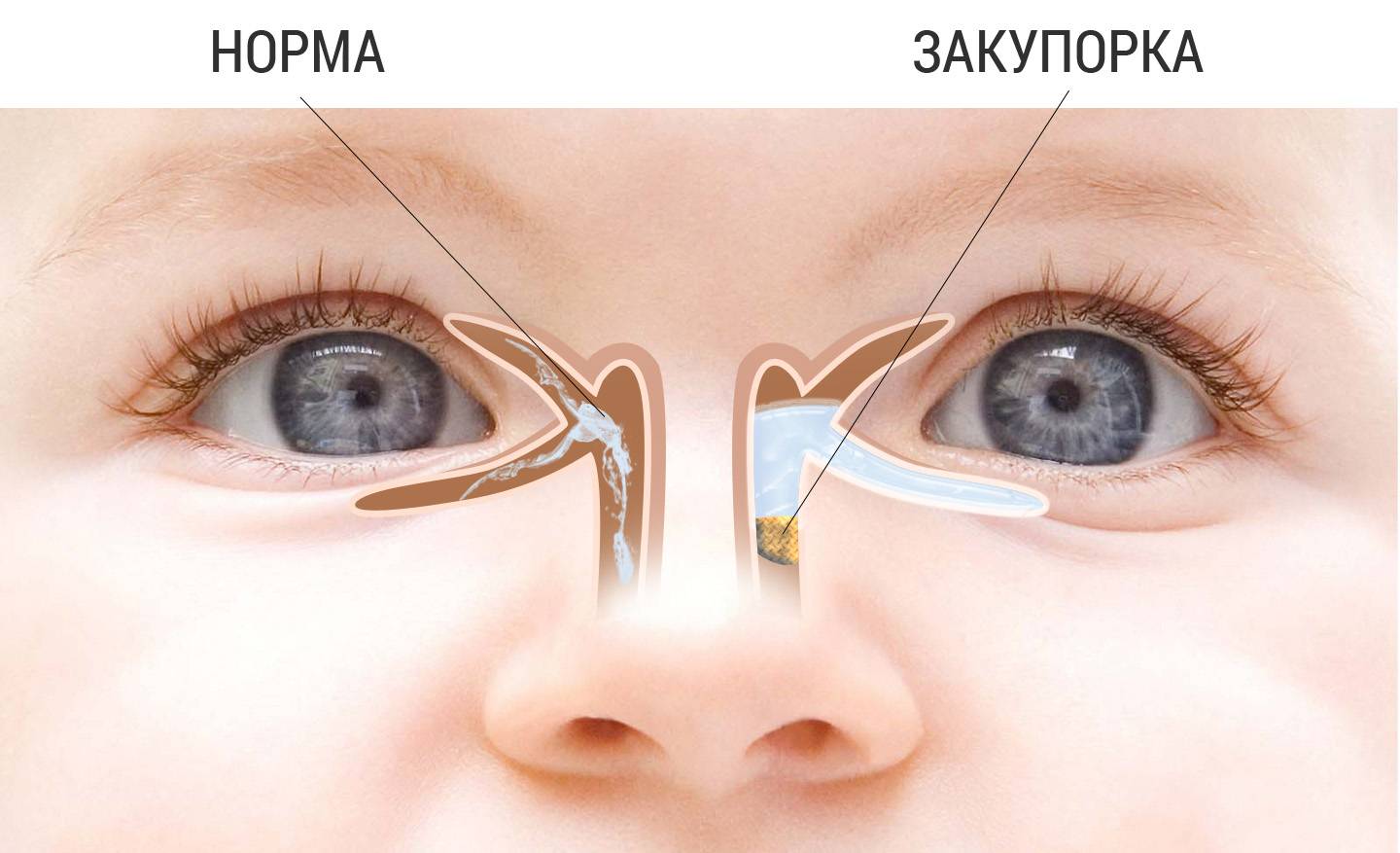
Основные причины непроходимости слезного канала у детей связаны с обтурацией слезоотводящих путей слизистой пробкой. У некоторых новорожденных наблюдается недоразвитие носослезного протока, что приводит к сужению его просвета и способствует застойным процессам.Другие возможные причины заболевания:
врожденные аномалии строения черепа и век;
наличие сопутствующих заболеваний, в том числе расщелины неба и синдрома Дауна;
хронические инфекционные заболевания органа зрения;
развитие конъюнктивита, ринита, создающих благоприятные условия для образования спаечного процесса в области носослезного протока;
травмы костей носа и глазницы, возникающие во время зондирования или промывания;
опухоли костных стенок, слезного мешка и других костей лица;
попадание в слезный проток частиц пыли, косметических средств.
Определить точные причины заболевания должен детский отоларинголог
Важно провести качественный осмотр и назначить комплексную диагностику, которая позволит выявить все этиологические факторы и подобрать максимально эффективное лечение.
Диагностика дакриоцистита
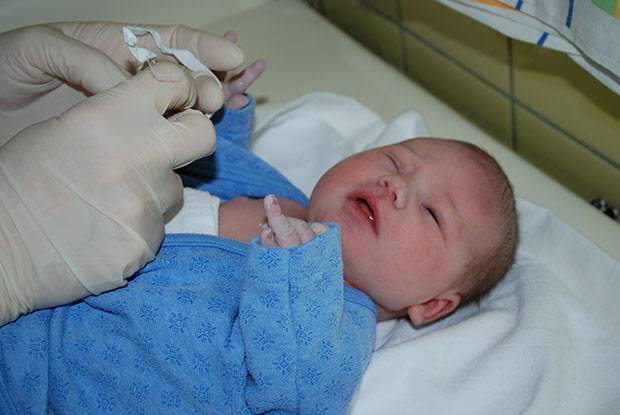
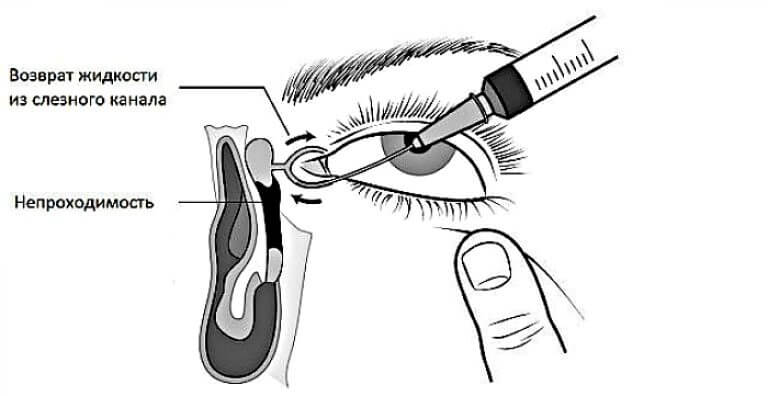
В период осмотра доктор может выразить свое предположение относительно непроходимости слезного канала. Для того чтобы опровергнуть или подтвердить предположение, проводится проба Веста. Для диагностической процедуры в глаза закапывается специальное красящее вещество (трехпроцентный раствор колларгола), а в нос вставляется ватный тампон.
Если в течение трех-пяти минут на тампоне появилась краска, то воспалительного процесса в слезном канале нет. Если же ватный фитилек так и остался чистым, доктор диагностирует наличие такого заболевания, как дакриоцистит. При диагностике заболевания доктор в обязательном порядке назначает:
- медикаментозное лечение;
- массаж;
- зондирование.
Противопоказания
Как и для любой другой процедуры, для промывания слезных путей характерны некоторые противопоказания. Так, операцию не делают людям, у которых выявлена водянка слезного мешка или гнойное воспаление глаз (гидропс и флегмон соответственно).Промывание не назначается, если у обследуемого диагностировано растяжение слезного мешка (при этом он содержит слизь) из-за опасности распространения гноя.В ряде других случаев процедура не считается опасной и не требует дополнительного ухода, однако на время заживления придется отказаться от ношения мягких контактных линз и других их разновидностей (для коррекции рефракции рекомендуется использование очков с диоптриями).

Как избежать зондирования
Прокалывание слезного канала проводится при неэффективности медикаментозного лечения дакриоцистита и консервативной терапии. Сперва при первичном обращении специалисты назначают глазные капли, промывание глаз и специальный массаж. В некоторых случаях соблюдение данных рекомендаций дает хорошие результаты и позволяет избежать зондирования.
При дакриоцистите проводится лечебный массаж профессионалом или мамой после обучения. Продолжительность, частота и техника определяется индивидуально. Массажные движения выполняются круговыми легкими движениями мизинцем.
Перед проведением массажа следует коротко постричь ногти, помыть тщательно руки, вытереть насухо. Это снижает риск травм глаза грудничку и нежелательных последствий.
 Техника специального массажа позволяет улучшить проходимость слезных путей, удалить гнойную жидкость и прорвать желатиновую пленку. Вначале процедуры глаза очищают ватным тампоном с фурацилином. Затем до 10 раз надавливают на область выше слезного мешочка и проводят к основанию носа.
Техника специального массажа позволяет улучшить проходимость слезных путей, удалить гнойную жидкость и прорвать желатиновую пленку. Вначале процедуры глаза очищают ватным тампоном с фурацилином. Затем до 10 раз надавливают на область выше слезного мешочка и проводят к основанию носа.
После процедуры необходимо удалить выделившийся экссудат водным раствором ромашки или фурацилина, чайной заваркой. Для этого используется исключительно свежеприготовленная жидкость комнатной температуры.
После очищения глаза антибактериальные капли – Тобрекс, Тобрисс, Витабакт, Вигамокс или другие, разрешенные в возрасте
При этом крайне важно соблюдать дозировки, кратность применения и длительность
Массаж новорожденным проводят непосредственно перед кормлением или во время до 5-6 раз в сутки в течение 14 дней. Если улучшений нет, не стоит заниматься самолечением, прибегать к народным методам. Своевременное обращение к врачу позволит избежать осложнений и запущенных форм заболеваний.
ПРИЧИНЫ
Причинами заболевания могут быть:
- Патология носа и окружающих тканей вследствие воспаления или травмы.
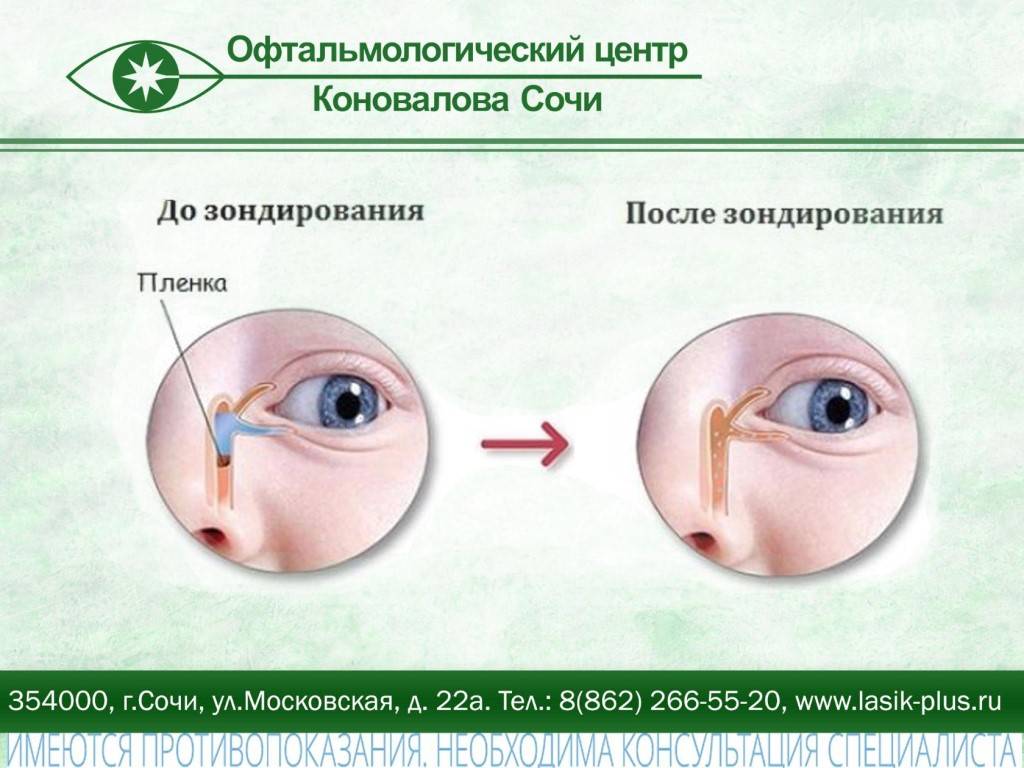
- Непроходимость носослезного протока к моменту рождения ребенка, из-за наличия так называемой желатинозной пробки, не рассосавшейся к моменту рождения.
В норме, свободное сообшение между носослезным протоком и полостью носа формируется на 8-м месяце внутриутробного развития. Обычно у всех людей слеза из глаза по слезоотводящим путям идет в носовой ход.
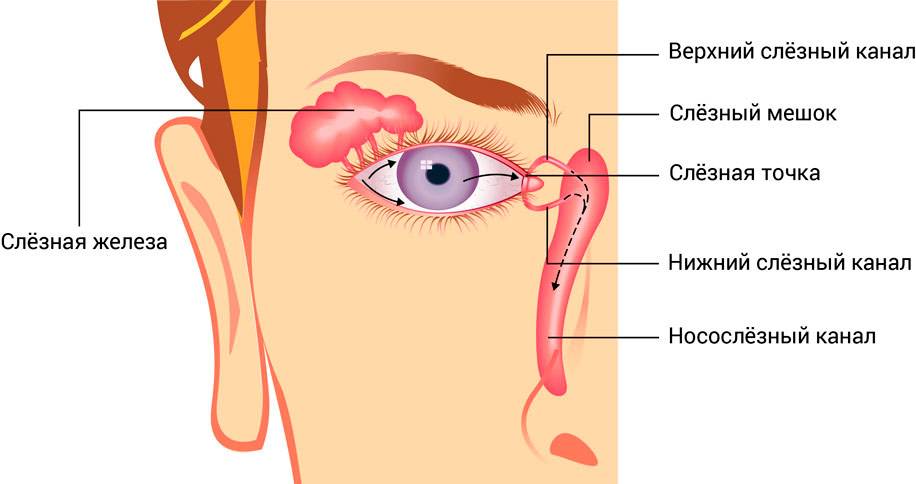
К слезоотводящим путям относят: слезные точки, слезные канальцы, слезный мешок и слезно-носовой канал, который открывается под нижней носовой раковиной в 1,5 – 2,0 см от наружного носового отверстия (здесь слезная жидкость испаряется благодаря движению воздуха при дыхании).
Сзади полость носа сообщается с верхним отделом глотки (носоглоткой).
СИМПТОМЫ
Первыми признаками заболевания является слизистое или слизисто-гнойное из конъюнктивального мешка одного или обоих глаз, слезостояние, слезотечение (редко) в сочетании со слабо выраженным покраснением конъюнктивы, припухлость во внутреннем углу глаза. Довольно часто педиатры это расценивают как коньюнкитвит и назначают противовоспалительные капли, но такое лечение не помогает.
Отличительными признаками дакриоцистита является выделение слизисто-гнойного характера, при надавливании на область слезных точек. Иногда этот симптом не выявляется, что может быть связано с предшествующей медикаментозной терапией.
При хроническом течении процесса основным клиническим признаком является обильное гнойное отделяемое из слезного мешка, которое заполняет всю глазную щель, обычно после сна или плача.
ЛЕЧЕНИЕ
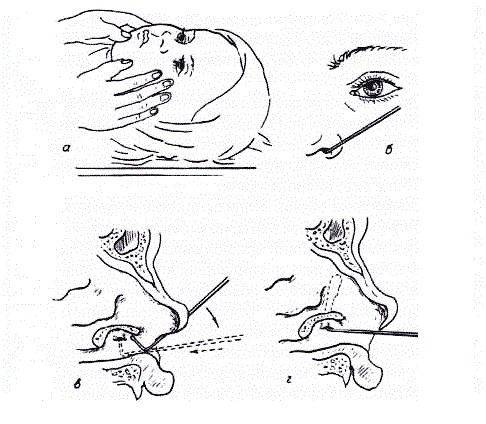
Под местной анестезией (обезболивание), с помощью конических зондов Зихеля, расширяются слезные точки и слезные канальцы, затем более длинный зонд Боумена вводится в слезно-носовой канал и прорывает имеющуюся там пробку, затем канал промывается дезинфицирующим раствором. После проведения зондирования необходимо обязательно 1 неделю проводить массаж для профилактики рецидива, связанного с образованием спаечного процесса.
Зондирование неэффективно лишь в тех случаях, когда дакриоцистит обусловлен другими причинами: аномалия развития слезно-носового канала, искривление носовой перегородки и др.
У взрослых можно попытаться добиться проходимости слезных путей их форсированным промыванием дезинфицирующими растворами.
Осложнения после зондирования слезного канала
Операция прокалывания слезного канала имеет свои особенности и риски. При проведении процедуры могут возникнуть следующие осложнения:
- Разрыв стенки канала при неправильно подобранном диаметре зонда;
- Прорыв гноя в гайморову полость;
- Попадание зонда в носовую пазуху;
- Дефект зонда внутри канала, требующий хирургического удаления.
Последствия оперативного вмешательства:
- Кровотечение;
- Воспаления слезного мешочка;
- Рецидив дакриоцистита.
Первое осложнение возникает как результат неверной подготовки или ошибки врача в процессе проведения операции. Неправильный уход родителей за органами зрения ребенка может привести к спаечному процессу в канале.
После проведения оперативного вмешательства на внутренней стороне ока остается небольшая ранка, через которую в случае ненадлежащей обработки может проникнуть инфекция и вызовет воспаление или рецидив дакриоцистита.
После проведения процедуры зондирования также могут наблюдаться следующие симптомы:
- Повышенная температура;
- Конъюнктивит;
- Тошнота и рвота;
- Обильное слезотечение и иные.
| При обнаружении любых проявлений в обязательном порядке стоит показаться специалисту. |
СИМПТОМЫ
Первыми признаками заболевания является слизистое или слизисто-гнойное из конъюнктивального мешка одного или обоих глаз, слезостояние, слезотечение (редко) в сочетании со слабо выраженным покраснением конъюнктивы, припухлость во внутреннем углу глаза. Довольно часто педиатры это расценивают как коньюнкитвит и назначают противовоспалительные капли, но такое лечение не помогает.
Отличительными признаками дакриоцистита является выделение слизисто-гнойного характера, при надавливании на область слезных точек. Иногда этот симптом не выявляется, что может быть связано с предшествующей медикаментозной терапией.
Тяжелым осложнением нераспознанного и невылеченного дакриоцистита новорожденных может быть флегмона слезного мешка, сопровождающаяся значительным повышением температуры тела и беспокойством ребенка. Как исход заболевания нередко образуются свищи слезного мешка.
При хроническом течении процесса основным клиническим признаком является обильное гнойное отделяемое из слезного мешка, которое заполняет всю глазную щель, обычно после сна или плача.
В каких случаях врачи используют иглы для промывания слезного канала?
В медицинской практике часто встречается проблема с непроходимостью слезного канала. Опасность патологии заключается не только в дискомфорте, который она приносит больному, например, глаза могут непрерывно слезиться, что мешает нормальному функционированию зрительного аппарата. При непроходимости активизируются пагубные для организма бактерии и вирусы, которые оказываются в благоприятной среде для развития и размножения. Как следствие, могут развиваться инфекционные заболевания.
 Устранить заложенность слезных каналов можно путем введения в их полости специальной жидкости. Заполнение происходит под небольшим давлением.Промывание могут назначить в диагностических целях и как целенаправленную терапию ряда офтальмологических болезней, таких как:
Устранить заложенность слезных каналов можно путем введения в их полости специальной жидкости. Заполнение происходит под небольшим давлением.Промывание могут назначить в диагностических целях и как целенаправленную терапию ряда офтальмологических болезней, таких как:
- Изъязвления роговицы, требующие санации первичных очагов инфицирования;
- Незначительный стеноз слезных каналов и носослезного протока;
- Врожденный либо приобретенный в первые дни жизни младенца дакриоцистит;
- Прочие воспалительные процессы в области глаз.
При отсутствии закупоренности вводимая под небольшим давлением жидкость должна свободно выходить через нос. В ходе процедуры медики используют специальные наборы инструментов, в том числе иглы для промывания слезного канала.