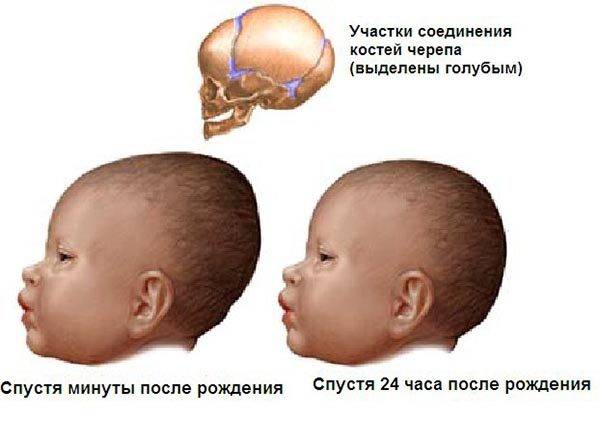
Можно ли вылечить гидроцефалию
Современные методы позволяет нормализовать отток спинномозговой жидкости из переполненного головного или спинного мозга путем установки шунтов – трубочек, отводящим ликвор. Иногда при слабовыраженной форме заболевания этого бывает достаточно, чтобы сохранить интеллект ребенка. Однако такой малыш должен будет находиться на домашнем обучении, т.к. небольшая травма головы, которую он легко получить в школе, может стать фатальной. Дошкольные учреждения такие дети тоже не посещают.
Но при тяжелых формах болезни, проявляющихся значительным увеличением размера головы, особенно сочетающихся с другими пороками развития, физическое и умственное развитие ребенка неминуемо страдают.
Рост головы после рождения прогрессирует, и она становится очень большой с выпирающими наружными подкожными венами. Такие дети часто имеют глубокую инвалидность и даже не могут обслуживать себя.
Опаснее всего ситуация, когда уже внутриутробно ребенок получает сильные повреждения мозга, вызванные повышенным внутримозговым делением. Дети часто страдают нарушениями зрения, слуха, ДЦП, судорожными припадками, эпилепсией приступами неукротимой головной боли, сопровождающейся рвотой. Большинство малышей, кроме страдающих легкой формой гидроцефалии и вовремя получивших лечение, умирают в возрасте до 10 лет.
Безусловно, вопрос, оставлять или нет ребенка с гидроцефалией, зависит от степени проявления патологии, поэтому врач во время УЗИ плода расскажет, какие проблемы могут возникнуть и есть ли шанс на лечение и реабилитацию.
В дальнейшем все зависит от принципов и материальных возможностей семьи, ведь лечение и восстановлении такого ребенка — дорогостоящее и не всегда перспективное дело. Если врач настаивает на прерывании беременности, лучше с ним согласиться.
Нередки случаи, когда рождение такого ребенка разрушило семью. В результате к 6-10 годам больной ребенок все равно погибал, но при этом страдали другие дети, лишённые заботы и внимания родителей, всецело занятых уходом за малышом с высокой степенью инвалидности.
Советы по профилактике
Чтобы нервные тики ребенка со временем не переросли в более серьезные психические нарушения, нужно предпринять все возможные меры, чтобы их не допустить. Для осуществления этого не нужно ничего сверхъестественного. Достаточно будет не забывать о том, что малыш видит поведение родителей и окружающих его людей, делает собственные выводы и оценивает происходящие события в силу своего уровня развития.
Психика ребенка в раннем возрасте неустойчива и ранима, поэтому любое выяснение отношений родителей на повышенных тонах – стрессовая ситуация, которая может повлечь за собой тикозные проявления. Именно в семье малыш должен чувствовать поддержку и понимание. Это его крепость, в которой он, в случае необходимости, может спрятаться от всех своих страхов. Если таких взаимоотношений нет, то риск развития тиков достаточно высок.
Дети, живущие в спокойной, доброжелательной обстановке, очень редко бывают подвержены нервным тикам. Чтобы не пришлось лечить последствия психического дисбаланса у ребенка, достаточно создать для него комфортные условия. Заключаются они в следующем:
- избегание беспокойства и стрессовых ситуаций;
- здоровый полноценный сон;
- качественная и полезная еда, запрет на фастфуд и слишком сладкую и жареную пищу;
- соблюдение режима дня, правильная организация отдыха;
- дозированное использование компьютера и просмотр телепередач;
- максимальное пребывание на свежем воздухе;
- занятия в спортивных секциях, соответствующих интересам и темпераменту ребенка;
- недопустимость переутомления.
В редких случаях воспитание подрастающего поколения обходится без наказаний. Они, безусловно, нужны, но в пределах разумного. Физическое воздействие сразу исключается. Допустимы лишь моральные методы влияния. Ребенок должен четко знать, за какой проступок он наказан и как нужно было поступить правильно. При этом следует заверить малыша, что на любовь к нему наказание никак не влияет. Только в такой ситуации он сделает правильные выводы и получит минимальное нервное потрясение.
Даже если появления нервных тиков у ребенка избежать не удалось, следует помнить, что это не самое страшное, что могло с ним произойти
Современная медицина в сочетании с родительской заботой и вниманием способны творить чудеса
Малыш плохо держит головку: советы мамам
Установить причину слабости мышечного тонуса шеи может только специалист. Малыша осматривают специалисты разных профилей: педиатры, диетологи, неврологи, ортопеды. Ребенку назначают ряд обследований и по результатам диагностики назначают лечение.
Если мышечная слабость ребенка связана с его низким весом, специалист по грудному вскармливанию выяснит у мамы особенности режима кормления малыша и проведет необходимую коррекцию.
Устранение причин, обусловленных патологией центральной нервной системы, занимается детский невролог. Оздоровительные процедуры включают сеансы массажа и гимнастику, которые укрепляют мышцы малыша и восстанавливают мышечный тонус. Если тяжелых органических поражений нервной системы нет, массаж и детская гимнастика оказывают положительное действие на детский организм.
Первые 5-10 сеансов массажа следует проводить с профессиональным массажистом. Он подскажет маме, на какие группы мышц и с какой интенсивностью необходимо воздействовать, чтобы в дальнейшем она делала массаж своему чаду самостоятельно в домашних условиях.
Гармоничному развитию ребенка способствует специальная гимнастика, направленная на укрепление шейно-плечевого отдела. В комплекс упражнений можно добавить упражнения на фитболе. Рекомендуется уделять гимнастике ежедневно по 30-60 минут.
Если при обследовании ребенка у него не обнаружено серьезных проблем со здоровьем, для укрепления мышечного тонуса достаточно простых упражнений:
- Плавание в бассейне со специальным кругом, который одевается ребенку на шею. Малыш при этом свободно двигается в воде, в результате чего укрепляются все мышцы тела.
- Частое удержание ребенка в вертикальном положении. Он поворачивает голову со стороны в сторону, вследствие чего происходит быстрое укрепление мышц шеи.
- Выкладывание малыша на живот несколько раз в течение дня. Интересуясь происходящим вокруг него, он будет поворачивать голову в стороны и постепенно научится ее поднимать.
При подозрении на кривошею ортопед назначает ребенку курс массажа и физиотерапевтические процедуры (парафинотерапия, грязелечение).
Как формируются пороки лица и неба эмбриона
У двухнедельного эмбриона на месте будущего рта уже имеется первичная ротовая ямка, которая постепенно углубляется. К концу первого месяца эта область ограничивается пятью буграми – лобным, двумя верхнечелюстными и двумя нижнечелюстными. Из них впоследствии формируется лицо и челюстной аппарат. Это процесс заканчивается примерно к седьмой неделе. Нёбо формируется к 10-11 неделе.
Неблагоприятное воздействие на плод до 11-ти недель ведет к образованию врожденных дефектов.
Аномалии развития челюстно-лицевой области видны уже на первом УЗИ скрининге, проводимом в 11-14 недель. Однако некоторые патологии выявляются при УЗ-обследованиях на более поздних сроках
Тяжелые генетические патологии, сопровождающиеся патологиями челюстно-лицевой области ребенка
| Патология | Проявление | Сопровождающие патологии | Прогноз |
| Гипертелоризм | Глаза находятся далеко от переносицы, как у животных | Сопровождает тяжелые наследственные патологии — синдромы Эдвардса, Ди Джоржи, Аперта, Нунан, Вольфа — Хиршхорна, кошачьего крика, Лойса-Дитца, Гурлера, Моркио. Дети страдают аномалиями развития органов и умственной отсталостью | Дети имеют серьезные проблемы с развитием и умирают в раннем возрасте |
| Синдром Меккеля | Выпирание мозговой ткани из полости черепа (энцефалоцеле) | Неправильное развитие почек, легких, мозга и конечностей | Дети умирают внутриутробно или в первые часы жизни |
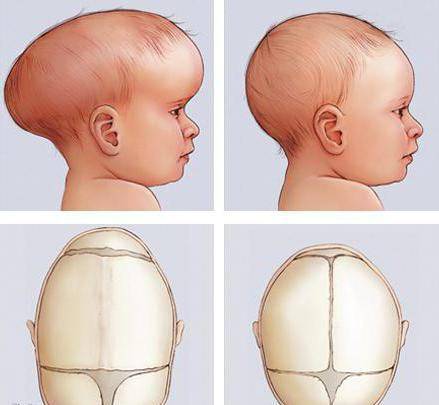
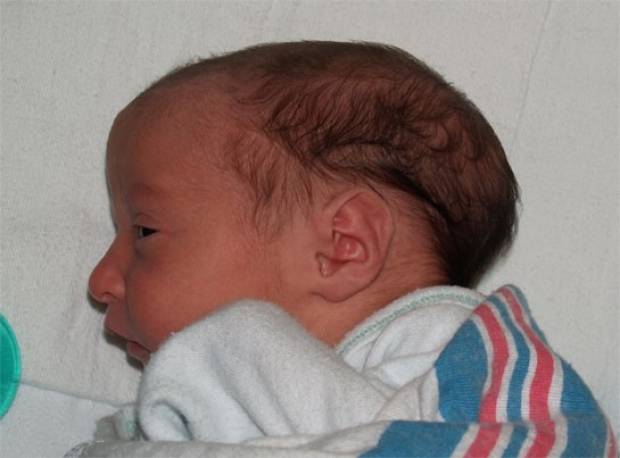
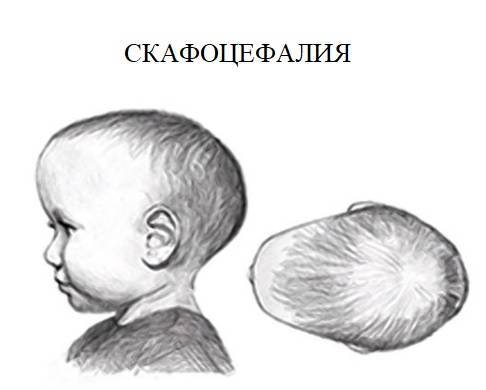
| Краниостеноз | Ранее закрытие швов и родничков на голове ребенка. Неправильная форма черепа – плоская с одной стороны и вытянутая – с другой | Косоглазие, повышенное внутричерепное давление, судороги, эпилепсия умственная отсталость | При тяжёлой форме, регистрирующейся внутриутробно, дети остаются инвалидами |
| Голопроэнцефалия, | Отсутствие или недоразвитие носа в сочетании с близким расположением глаз и «волчьей пастью» | Мозг может быть не разделен на полушария или неправильно развит | Дети умирают в раннем возрасте или внутриутробно. |
| Микрофтальмия | Недоразвитие глаз | Слепота, судороги. У мальчиков могут наблюдаться патологии развития мочеполовой системы | Инвалидность |
| Синдром Тричера Коллинза | Неправильная форма черепа. Недоразвитие подбородка, рта и ушей | Глухота, судороги, пороки сердца | Дети часто умирают от сердечных патологий |
| Синдром Пьера- Робена | Недоразвитие нижней челюсти, расщелина неба | Катаракта, неправильное развитие органов, пороки сердца | Дети часто умирают или остаются инвалидами |
| Синдром Крузона | Неправильная форма черепа,волчья пасть, уменьшенная средняя часть лица | Нарушения зрения, судороги, пороки сердца | Может наблюдаться умственная отсталость. У больных родителей велик риск появления потомства, страдающего такой же патологией |
| Синдром Пьера Робена | Недоразвитие нижней челюсти, расщелина неба «волчья пасть» | Катаракта, слепота, патологии мочеполовой системы, сердца, неправильное развитие позвоночника, отсутствие конечностей | Дети остаются инвалидами и часто даже не могут самостоятельно передвигаться |
| Болезнь Дауна | Недоразвитие носовой кости | Пороки сердца, кривошея, неправильное развитие костей, глухота | Инвалидность из-за отклонений в умственном развитии |
| Синдром Шейтхауэра — Мари — Сентона) | Увеличение мозговой части черепа и уменьшение — лицевой | Неправильное развитие костей. Молочные зубы не сменяются постоянными до 30 лет | Интеллект не страдает, но наблюдаются проблемы с суставами и патологии ЛОР-органов |
| Синдром Шерешевского-Тёрнера | Недоразвитие нижней челюсти, низкое расположение ушей | Множественные патологии внутренних органов | Дети рано умирают от сопутствующих патологий |
| Премаксиллярная агенезия | Расщелина неба, распластанный нос, широко расставленные глаза | Недоразвитие головного мозга | Дети умирают сразу после рождения |
| Макростомия | Расщелина лица | Недоразвитие челюстей, расщелина неба, глухота, | Из-за плохого слуха и трудностей с приемом пищи возможна инвалидность |
Чем опасна кривошея у младенцев?
Если не рассматривать патологические варианты кривошеи, в целом это состояние не опасно для здоровья и развития малыша. С большой долей вероятности, как только малыш начнет больше времени проводить на животе и интересоваться окружающими его предметами, он начнет чаще поворачивать голову в другую, «нелюбимую» сторону, и лечение кривошеи у младенца не потребуется.
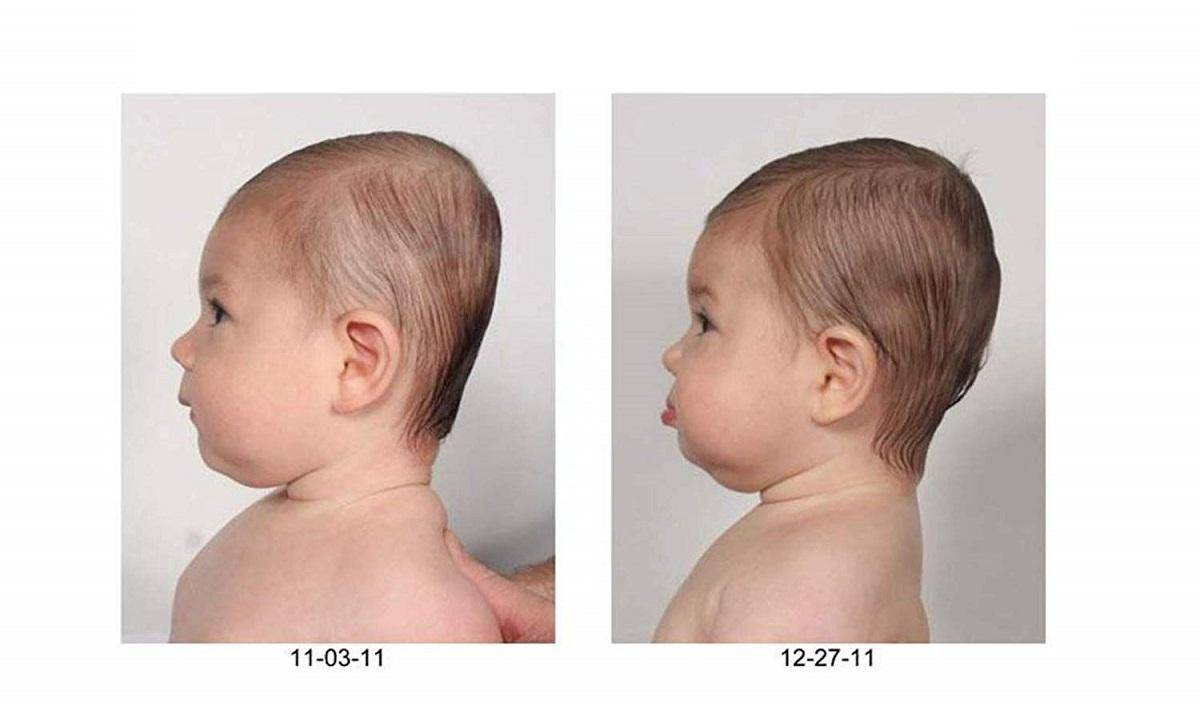
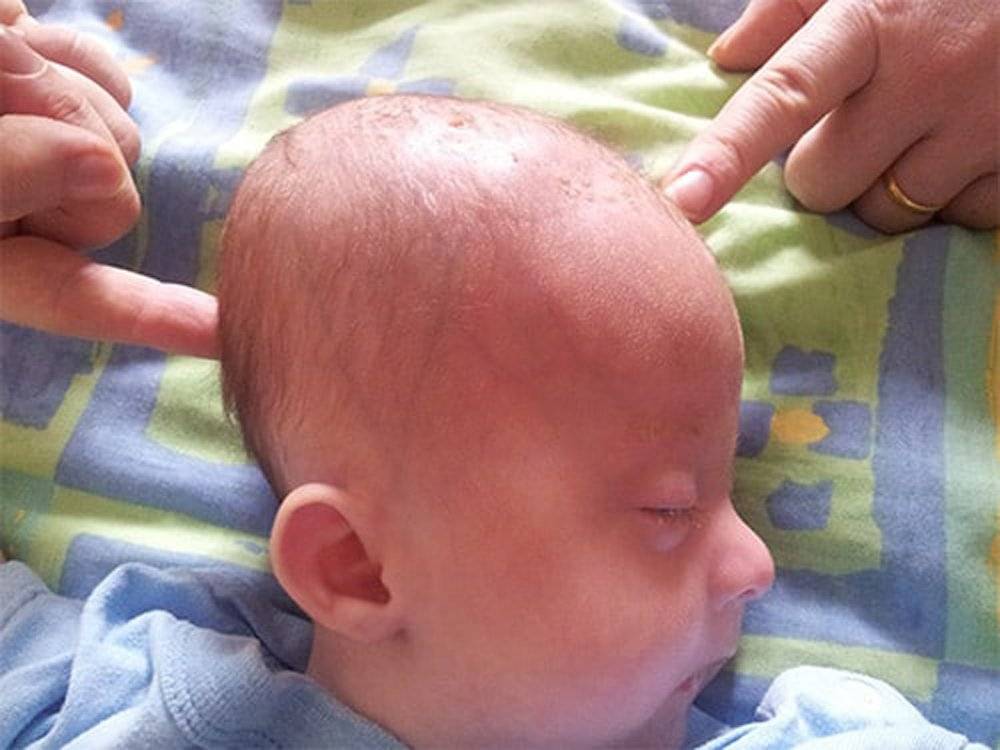
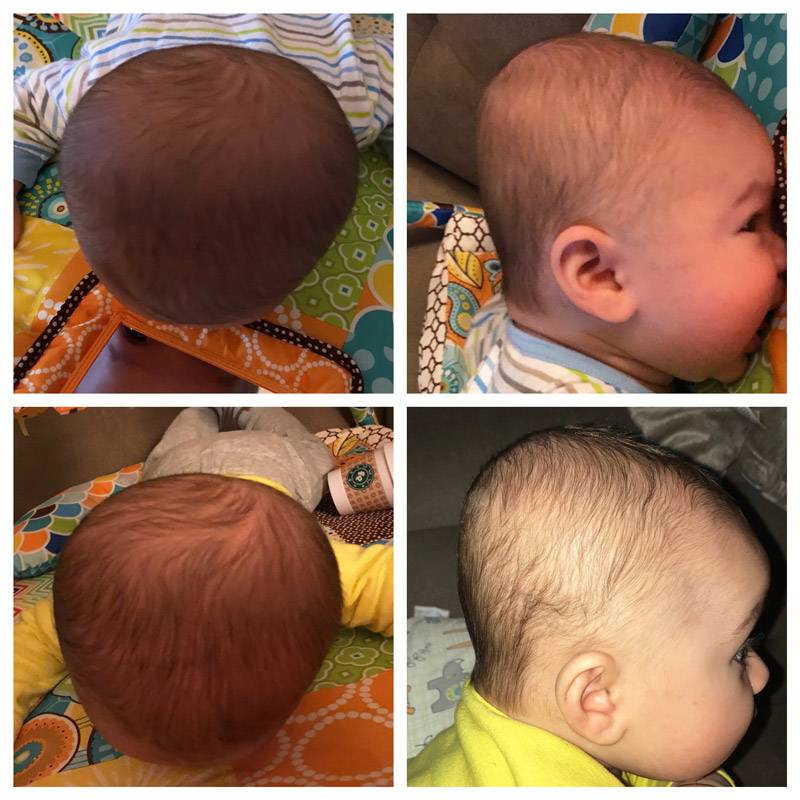
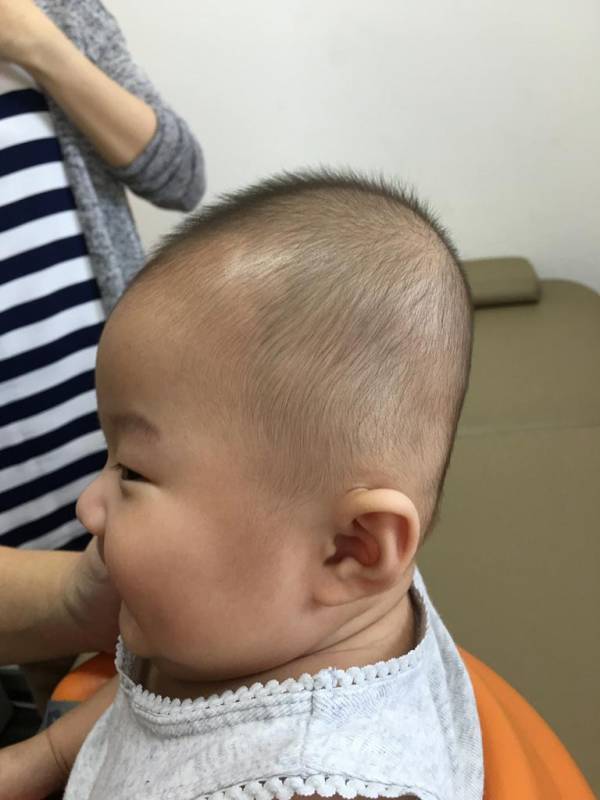
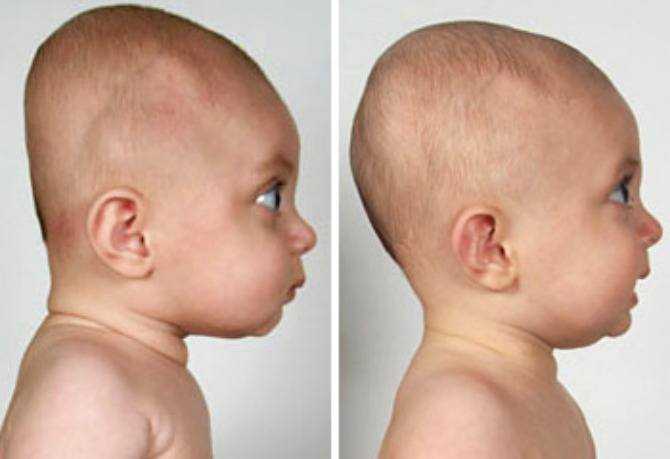
Однако если выраженность позиционной кривошеи слишком высока, и родители не стараются помогать ребенку менять положение в течение дня, то вслед за установочной кривошеей у младенца может последовать плагиоцефалия — асимметрия черепа, вызванная длительным нахождением головы в одном положении.

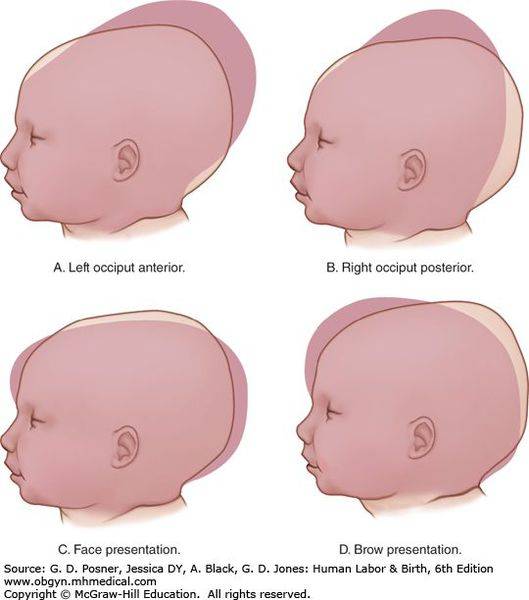
Что такое кривошея?
Согласно официальному определению, кривошея — это деформация шеи, при которой голова наклонена в больную сторону и несколько повернута лицом в здоровую сторону.
Кривошея у младенцев бывает:
врожденной (мышечная, костная) — поэтому видна сразу после родов;
приобретенной (посттравматическая, нейрогенная);
острой (например, воспаление мышц, инфекционный процесс);
ароксизмальная (проявляется эпизодами сокращения грудинно-ключично-сосцевидной мышцы вследствие различных заболеваний).
Во всех этих случаях деформация шеи вызвана конкретными проблемами, такими как укорочение или повреждение грудинно-ключично-сосцевидной мышцы, повреждение позвонков в шейном отделе позвоночника, аномалии развития скелета, острый инфекционный процесс и др. Все эти варианты — патологические, в результате движения в шее ограничены, болезненны, и требуется немедленное лечение кривошеи у младенца.
Гораздо чаще (в подавляющем большинстве случаев) врачи имеют дело с так называемой позиционной или установочной кривошеей (также можно встретить термин «привычный поворот головы»). Данное состояние встречается в первые 3–4 месяца жизни у большого количества детей. Малыш выбирает «любимую» сторону и привычно поворачивает голову именно туда. При этом ребенок совершенно беспрепятственно совершает движения в шее в обе стороны как самостоятельно, так и при помощи взрослых.
Несколько случайных отзывов
28.12.2014Ежова Н.В.
Большое спасибо за доброту и чуткое отношение.
12.11.2014От всей семьи
От всей семьи выражаем благодарность Семеновой М. В. за вылеченный “сложный” зуб нашему 4х-летнему сыну Юрию Беляеву. В другой клинике его лечить не брались. К ребенку бал найден подход, он ушел довольным собой с новенькой пломбой. Мы же остались довольны и сервисом, и доктором. Спасибо!
21.06.2015Павлов Стас и его мама Павлова Г.С.
Очень хороший, доброжелательный врач – Рубанов Сергей Сергеевич. Справился с моим характерным ребенком и отлично пролечил зуб. Настоящий профессионал и специалист в своем нелегком деле! Спасибо!
15.08.2020Дива Макарова
Хочу выразить благодарность Дзин Валерии Порфирьевне!
Мы так долго искали стоматолога, который смог бы найти подход к дочке, и мы нашли его в Эдкарике !! Спасибо за Ваш профессионализм!
В следующий раз мы снова прилетим к Вам специально из Лондона!
Вы – наша зубная фея!!!
До новых встреч!
Спасибо за Вашу работу!
Смотреть все
Оставить отзыв
Как определить причину гипергидроза?
Повышенная потливость — это не всегда повод для паники. Чтобы не заниматься гипердиагностикой или, наоборот, не пропустить опасное заболевание, необходимо показать ребенка врачу. Малыш не всегда может объяснить родителям и доктору, что его беспокоит, поэтому детям с гипергидрозом следует пройти комплексное обследование.
Чтобы убедиться, действительно ли у ребенка повышенная потливость, рекомендуется провести анализ крови для определения уровня хлоридов. Этот показатель у детей до 12 лет в норме составляет менее 40 ммоль/л, при повторном тестировании — менее 60 ммоль/л. Если трижды будет зафиксировано превышение нормального показателя, можно говорить о гипергидрозе.
Для диагностики причины чрезмерного потоотделения пациент проходит ряд лабораторных и инструментальных исследований, которые включают:
- клинические анализы крови и мочи;
- анализ крови на содержание глюкозы;
- биохимическое исследование крови;
- оценку гормонального фона (уровень инсулина, ТТГ, тиреоидных гормонов);
- УЗИ щитовидной и поджелудочной железы;
- КТ и МРТ гипофиза, гипоталамуса и т.д.
Тремор у грудничка: требуется ли лечение?
Физиологический тремор проходит самостоятельно и специализированной медицинской помощи не требует. Если в результате обследования у малыша были обнаружены расстройства нервной, эндокринной систем или другие заболевания, лечение направлено на устранение причины патологического дрожания.
Медикаментозная терапия неврологических расстройств включает витаминные, сосудистые препараты, ноотропы, диуретики. При незначительных нарушениях невролог рекомендует пройти курс лечебного массажа и ЛФК, назначает физиотерапевтические процедуры (электрофорез, магнитотерапию и т.д.).
Важную роль в лечении тремора играют сбалансированное полноценное питание, режим дня, психологическая обстановка в семье. Так как он часто возникает при эмоциональном возбуждении, стрессе, для ребенка следует создать комфортную спокойную обстановку. Малышу необходимо хорошо спать, ежедневно гулять на свежем воздухе. Из рациона питания полностью исключаются продукты, возбуждающие нервную систему (чай, шоколад), в меню вводятся отвары трав с седативным эффектом.
Цианоз: основные виды и их особенности
В медицине существует особая классификация, применяемая для определения степени цианоза, которую используют врачи при диагностике. Данный признак подразделяется на несколько групп по разным параметрам.
В зависимости от места распространения цианоз бывает двух типов:
- Тотальный цианоз охватывает все кожные покровы.
- Местный или региональный цианоз распространяется на коже определенных участках. По этому признаку посинение, в свою очередь, подразделяется на два подвида:
- центральный цианоз обычно дислоцируется возле рта и около глаз.
- периферическая синюшность (акроцианоз)отмечается на отдаленных участках: пальцах и ногтях конечностей, мочках ушей.
Для цианоза характерен разный уровень выраженности. Например, при стремительном нарастании кислородного голодания он проявляется остро, а хронический тип развивается постепенно в течение многих лет.
Как можно держать новорожденного
Чтобы безопасно держать на руках малыша, который еще не может удерживать голову, есть несколько способов:
- “Колыбелька”. Голова малыша расположена на локтевом сгибе мамы – или другого взрослого, а спинка – на ее руке. Второй рукой нужно поддерживать ребенка под попку и поясницу. В этой позе новорожденный будет проводить большую часть времени у вас на руках. Она же используется для кормления.
- “Столбиком”. Это вертикальная поза. Голова малыша лежит на мамином плече. Одной рукой нужно мягко прижимать малыша к себе, придерживая в одной плоскости его спинку, шею и голову. Другой рукой поддерживать нижнюю часть тела в области крестца – так, чтобы малыш не сидел у вас на руке. Держать младенца столбиком полезно после кормления, чтобы помочь выйти воздуху, который попал в его желудок вместе с молоком. Но злоупотреблять этой позой не следует. Вертикальное положение для новорожденного не физиологично.
- “На животике”. В этой позе малыш напоминает ленивца на ветке. Его голова и живот расположены на вашем предплечье. Ручки и ножки свободно свисают. Второй рукой можно поддерживать малыша за бочок или под животик. Эта поза поможет крохе потренировать мышцы шеи, ведь он будет делать попытки поднять голову и осмотреться вокруг. Также она полезна малышу для отхождения газов.
- “Лицом к лицу”. Уложите малыша на свою руку так, чтобы его затылок был у вас на ладони, второй рукой поддерживайте его под спинку. Поднимите кроху на уровень груди. В этой позе удобно устанавливать зрительный контакт, общаться с малышом, передавать ему свои положительные эмоции.
- “К маме спиной”. Чтобы развивать у малыша интерес к окружающему миру, его можно развернуть к себе спиной. Одной рукой нужно поддерживать ребенка за грудку таким образом, чтобы его голова и спина опирались о вашу грудь. Второй рукой нужно поддерживать его за ножки со сложенными вместе ступнями. В этой позе малыш тоже не сидит. На его позвоночник нагрузки в ней нет.
- “У мамы на коленях”. Это еще одна удачная поза для общения с малышом. Сядьте в удобное положение и положите кроху себе на колени лицом вверх. Одной или обеими руками придерживайте его под головку.
Патологии челюстно-лицевой области, обнаруживаемые на УЗИ, которые можно устранить после рождения ребёнка
- Заячья губа – незаращение верхней губы – патология развития, устраняемая с помощью пластической операции. Не влияет на интеллект ребенка и не оставляет последствий.
- Волчья пасть – расщелина верхнего нёба. Изолированный дефект, не сопровождающемся другими патологиями, устраняют закрытием расщелины.
- Гемифациальная микросомия – недоразвитие одной половины лица. Интеллект не страдает, но ребенку понадобиться целый ряд пластических операций, по исправлению внешности.
- Косая расщелина лица – незаращение мягких тканей, идущее от угла рта к области уха. При современной технике проведения пластики дефект можно убрать, проведя несколько пластических операций.
Причины синдрома Марфана
Данное генетическое заболевание вызвано дефектом гена FBN1 в длинном плече 15 хромосомы. Этот ген кодирует белок гликопротеин фибриллин-1, который отвечает за прочность и эластичность соединительной ткани. Соответственно, все проявления патологии связаны с тем, что соединительнотканные структуры в организме человека теряют свои нормальные свойства.
Наследуется мутация по аутосомно-доминантному признаку, то есть дети получают патологический ген от родителей, которые страдают от патологии. При этом шанс ребенка получить мутацию от одного из родителей составляет 50% (рис. 1). Синдром не передается через поколение: здоровые дети больных родителей не могут передать ген своим потомкам.
Однако примерно у 25% людей с синдромом Марфана никто из родителей не оказывается носителем аномалии гена FBN1: в таком случае мутация развивается спонтанно.
До сих пор не выявлено определенных факторов риска развития этого генетического нарушения: заболевание встречается одинаково часто среди мужчин и женщин, а его распространенность не зависит от расы или этнической группы. Частота заболеваемости у этой патологии составляет примерно 1 случай на .
Если клинические признаки мутации ярко выражены, заподозрить болезнь можно уже в первые месяцы жизни ребенка, но стертые формы заболевания часто проявляются уже во взрослом возрасте, когда пациент обращается к врачам по поводу различных проявлений синдрома.
Важно! Не стоит записываться на генетическое обследование в качестве медосмотра. Поиски «поломки» гена FBN1 оправданы только в случае, если болезнь проявляет себя характерными признаками: бессимптомное носительство этой мутации невозможно
Если у одного из родителей установлен этот диагноз, будущей маме следует пройти генетическое обследование еще до родов. Это позволит заранее узнать, передалась ли аномалия ребенку.
Как определить причину тремора?
От причины возникновения патологического дрожания зависит дальнейшая тактика лечения. Комплексная диагностика включает неврологический осмотр, проведение лабораторных и аппаратных исследований.
Детский невролог при сборе анамнеза уточняет у мамы такую информацию:
- были ли у нее осложнения во время беременности, болела ли она инфекционными заболеваниями, принимала ли какие-нибудь лекарства;
- как протекали роды;
- была ли асфиксия у ребенка при родах, проводились ли реанимационные мероприятия;
- на каком сроке родился малыш, его рост и вес при рождении;
- был ли ребенок отлучен от матери в родильном доме;
- результаты обследования малыша в роддоме;
- особенности кормления ребенка;
- какие проявления у крохи, кроме тремора, на данный момент беспокоят родителей и т.д.
В домашних условиях родители могут провести рапидную видеосъемку ребенка, что в дальнейшем позволит врачу оценить амплитуду дрожания, его частоту, симметричность проявления тремора.
Для выявления патологии, которая привела к появлению тремора, назначают следующие методы диагностики:
- КТ или МРТ головного мозга;
- ангиографию сосудов мозга;
- рентгенографию костей черепа;
- электроэнцефалографию;
- анализы крови на содержание кальция, магния, глюкозы, билирубина;
- гормональную панель (гормоны надпочечников, щитовидной железы, гипофиза).
С целью проведения дифференциальной диагностики тремора с гиперкинезами применяют электромиографию, которая дает возможность зафиксировать непроизвольные мышечные сокращения.
Несколько случайных отзывов
20.11.2017Скачковы Олеся и Диана
Хочу выразить благодарность Марианне Владимировне за прекрасную, квалифицированную работу. Детский стоматолог – это дело не простое, а доктор на позитиве, прекрасно относится к ребенку. Марианна Владимировна, спасибо Вам огромное!
11.01.2018Анонимно
Хочу выразить благодарность Сергею Сергеевичу! Очень хороший, добрый врач. Ребенок совершенно не боится идти к доктору. Спасибо большое от Максима.
11.04.2018Анонимно
Благодарим Рубанова Сергея Сергеевича, Шарова Александра Викторовича и их помощниц за лечение нашего ребенка, за внимание, чуткость, доброжелательность и главное – профессионализм! В результате травмы нашей дочери необходимо было удалить (под общим наркозом) несколько молочных зубов (ей на тот момент был 1 год и почти 5 месяцев). Сергей Сергеевич принял нас сразу же, как мы обратились с травмой, записал Лизу первой в очереди на ближайший операционный день
Врачи выполнили свою работу отлично (включая подготовительный и послеоперационный период)! Сергей Сергеевич сопровождал все лечение пояснениями – рассказывал, что происходит в данный момент, вместе с анестезиологом помогали отойти от наркоза (наркоз дочка перенесла хорошо). Мы рады, что в клинике Эдкарик детям могут оказать такую высоко квалифицированную помощь!
09.03.2018Семья Акопян
Семья Акопян благодарит Рубанова Сергея Сергеевича за лечение зубов Акопян Екатерине. Лечение проходило под наркозом, мы очень довольны. Ребенок перенес наркоз хорошо. Спасибо большое!!!
Смотреть все
Оставить отзыв