Выкидыш
Выкидыш – самопроизвольное, не зависящее от воли женщины, прерывание беременности на сроке до 22 недель. Явление достаточно частое. Каждая пятая беременность у женщин может заканчиваться самопроизвольным выкидышем.
Симптоматика выкидыша на ранних сроках (6-8 недель) может быть не очень заметной. Возможна задержка месячных, изменение характера кровяных выделений при менструации, умеренные боли в пояснице. По статистике, около 80% всех выкидышей происходит на сроке до 12 недель.
Выкидыш на поздних сроках беременности сопровождается такими симптомами, как тянущие боли в пояснице, животе и области крестца, коричневые или алые мажущие выделения из влагалища. Если лечение не проводится, то начинается отсоединение плодового тела от стенки матки и его изгнание. В этом случае может усиливаться кровотечение, возникают интенсивные схваткообразные боли. Выкидыш может закончиться выходом всего плодового тела или застреванием его частей в матке (в подобном случае понадобится медицинское вмешательство).
Привычный выкидыш – это самопроизвольное прерывание беременности (на сроке до 22 недель), которое повторяется при каждой беременности.
Если у женщины произошло 2 и более самопроизвольных выкидыша, то врачи могут поставить диагноз «привычное невынашивание беременности».

1
Диагностика осложнений при беременности
2
Диагностика осложнений при беременности

3
Диагностика осложнений при беременности
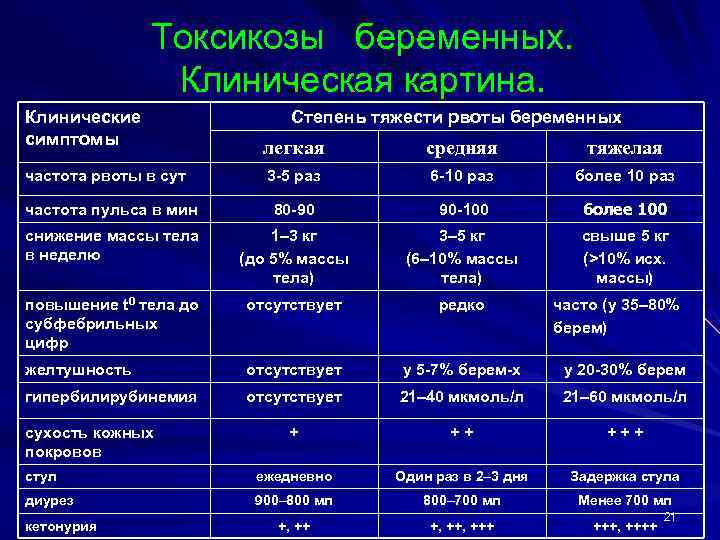
Симптомы токсикоза по степеням
К характерным признакам описываемого состояния относятся:
- тошнота или легкое подташнивание;
- изменение психического состояния (быстрая смена эмоций, раздражительность, нервозность, плаксивость);
- слюнотечение;
- непереносимость некоторых продуктов и запахов;
- пристрастие к определенным продуктам и запахам;
- сонливость;
- утомляемость и вялость;
- сниженный аппетит.
Легкая степень
Как правило, при легком течении раннего токсикоза беременную беспокоит лишь тошнота в той или иной степени, один-два перечисленных признака и рвота по утрам.
Состояние женщины не внушает опасений, давление и сердцебиение в норме, кожные покровы физиологической окраски и упругие.
Средняя степень
При среднетяжелой степени токсикоза тошнота продолжается практически целый день, рвота может быть до 10 раз за сутки, пища почти не удерживается, ухудшается общее состояние беременной.
Снижается артериальное давление, учащается сердцебиение, аппетит плохой, сон нарушенный, а потеря в весе достигает 3кг за 2 недели.
Тяжелый токсикоз
Тяжелая степень токсикоза сопровождается неукротимой рвотой, которая изнуряет беременную. Это самая опасная форма.
Беременная ничего не ест, выраженная дегидратация приводит к снижению тонуса кожи, резкому понижению давления, бессоннице или постоянной сонливости, развивается депрессия или полная апатия.
Тяжелая форма токсикоза угрожает здоровью женщины, поэтому нередко поднимается вопрос о прерывании беременности.
Чем лечить ковид?
Противовирусные препараты
Эффективных средств против SARS-CoV-2 пока не разработано . А рекомбинантный интерферон альфа-2b и противомалярийные средства, используемые в общей популяции, противопоказаны к применению у будущих мам. Чем же лечить это заболевание?
Есть лишь один препарат, который разрешен для лечения ковида во время беременности и в послеродовом периоде. Это Гриппферон .
Начинать лечение Гриппфероном нужно при появлении первых симптомов и не позднее 7–8 дней от начала болезни.
Восстановление водно-солевого баланса
При лечении COVID-19 необходимо восполнять суточную потребность организма в жидкости. В среднем необходимо выпивать 2,5–3,5 литра в сутки.
Но высокая температура, одышка, повышенная потливость, диарея и рвота могут потребовать увеличения объема потребляемой жидкости.
Профилактика тромбов
Адекватный питьевой режим и двигательная активность играют главную роль в тромбопрофилактике при ковиде во время беременности . Но не стоит пренебрегать применением антикоагулянтов.
Гепаринотерапия требуется всем беременным, которые подлежат госпитализации (среднетяжелые и тяжелые формы).
Легкая форма заболевания также может послужить основанием для назначения лечения низкомолекулярными гепаринами (НМГ). В частности, при наличии сопутствующих заболеваний, требующих профилактики, или таких факторов риска, как:
ожирение;
артериальная гипертензия;
сахарный диабет;
возраст старше 35 лет и другие.
Рекомендуются профилактические дозы НМГ с продолжением лечения после полного выздоровления в течение 7–14 дней.
Симптоматическое лечение
Оно включает в себя:
жаропонижающие лекарственные средства;
комплексную терапию ринита и фарингита;
комплексную терапию бронхита.
Сбивать необходимо температуру выше 38,0 °C. Резкие головные боли, повышение артериального давления, выраженное сердцебиение могут послужить основанием для приема жаропонижающих средств при более низких цифрах. Препарат первого выбора — парацетамол. В 1-м и 2-м триместрах беременности может быть назначен целекоксиб.
При заложенности или выделениях из носа рекомендованы промывания или орошения носовых полостей солевыми растворами на основе морской воды. В случае их неэффективности показаны назальные деконгестанты или средства с антисептическим действием.
Кашель и одышка при ковиде-19 во время беременности нередко становятся основанием для назначения лечения с помощью бронхорасширяющих средств. На протяжении всей беременности может быть использован сальбутамол, а во 2-м и 3-м триместре — ипратропия бромид + фенотерол, а также ингаляции разжижающих мокроту средств с помощью небулайзера (например, амброксола).
Антибиотики назначаются лишь в том случае, когда есть подозрение на бактериальную инфекцию с характерными симптомами.
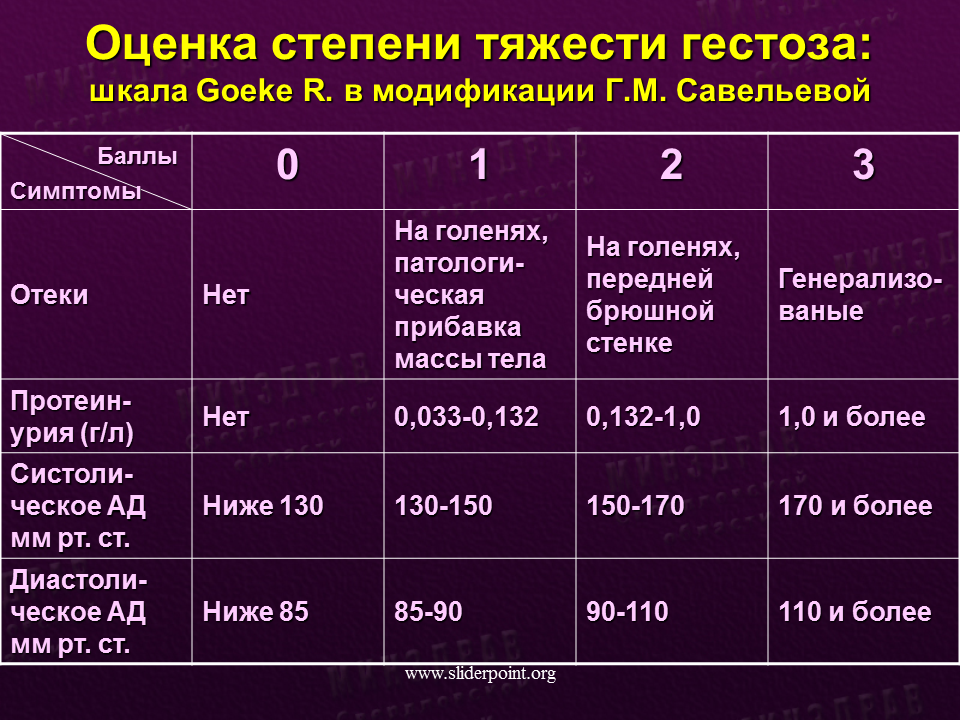
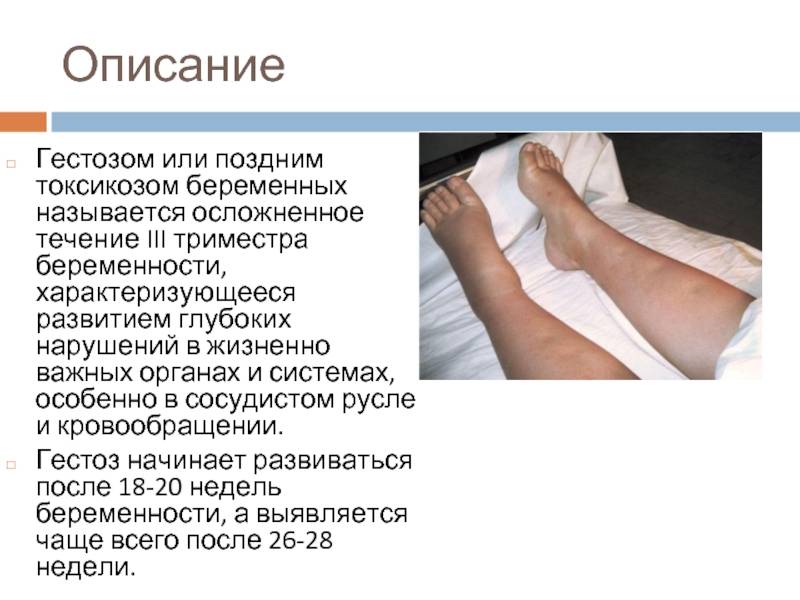
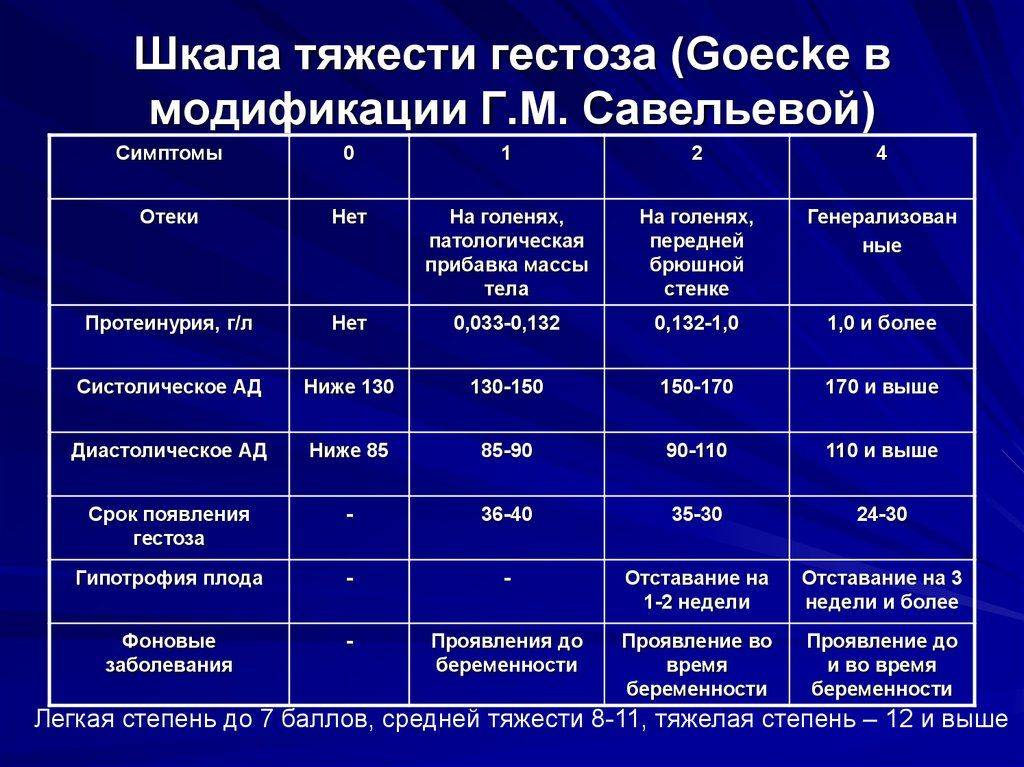
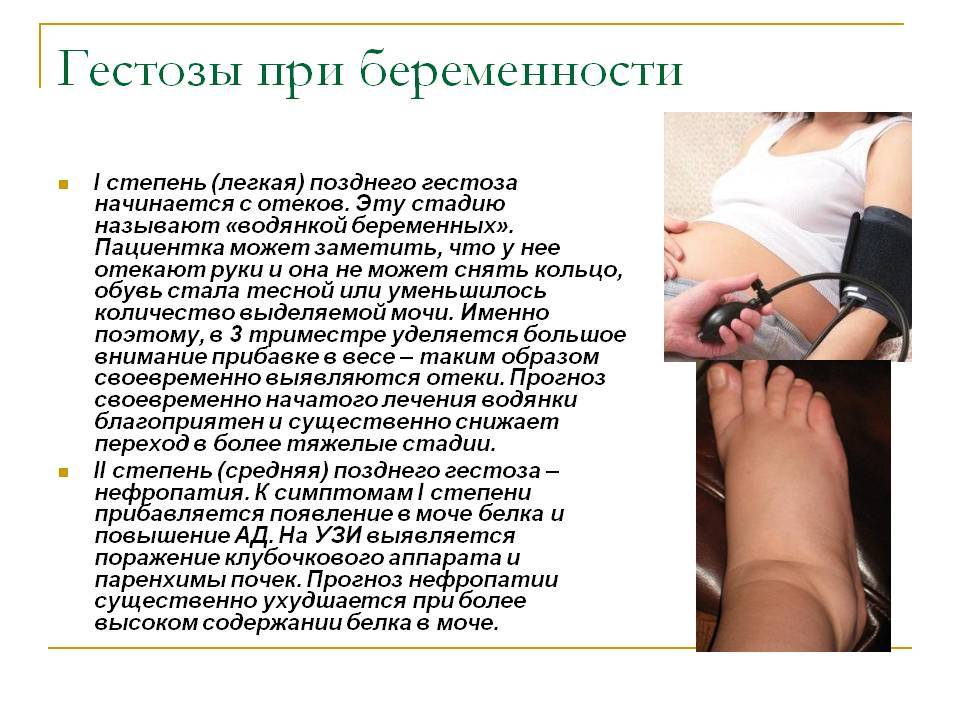
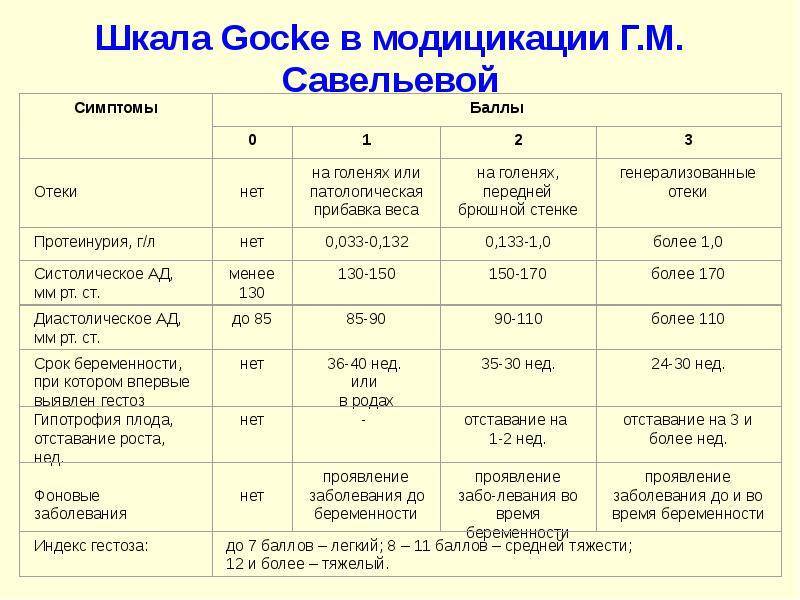
Признаки гестоза
Чтобы не допустить страшных последствий, каждая беременная женщина должна серьезно относиться к сигналам своего организма и знать признаки гестоза:
- повышенное давление;
- выявление белков, при анализе мочи;
- возникновение отечности лица, рук и ног;
- участившееся или сведенное к минимуму мочеиспускание;
- отказ почек;
- приступы мигрени, тошноты.
Выявление подобной симптоматики должно повлечь, незамедлительное, обращение к специалистам, дабы уберечь здоровье свое и будущего ребенка.
Гестозом страдает немного беременных. Несмотря на это, гинекологи советуют каждой женщине придерживаться определённых правил, чтобы свести к минимуму риск его возникновения:
- не есть много копченых продуктов;
- ограничить потребление сладкого;
- исключить из рациона соленую пищу;
- ввести ограничение по выпиваемой жидкости — 1.5 л в день, начиная с 20 недели.
Специалисты утверждают, что придерживаясь этих ограничений, женщина сведет к минимуму риск возникновения позднего токсикоза.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Лечение токсикоза беременных
Лечение назначается врачом и требует четкого следования его указаниям. Подход к лечению многосторонний и зависит от формы патологии:
Легкая
Эту форму патологии достаточно наблюдать амбулаторно. Беременную женщину с легкой формой токсикоза лечат таким образом, чтобы обеспечить сохранение контроля над ситуацией и ее улучшение. Для этого достаточно обеспечить беременной физический и психологический комфорт, при необходимости врач назначит для этого седативные препараты – например, валериану или пустырник. Помогут избежать позывов к рвоте противорвотные препараты и дробное питание легкоусваиваемой пищей. Принимать ее необходимо небольшими порциями и часто. Снизить слюноотделение помогают дубящие травяные растворы ромашки, шалфея и мяты.
Умеренная
Умеренный токсикоз требует условий стационара, где беременной показано парентеральное введение солевых растворов, белков, глюкозы и других питательных веществ, которых не хватает организму. Для снижения рвоты назначаются нейролептики – например, дроперидол. Доказан положительный эффект физиотерапии. Высокую эффективность показывают иглоукалывание, ароматерапия, фитотерапия, электросон, гальванизация, эндоназальный электрофорез.
Выраженная
При чрезмерном токсикозе необходима серьезная интенсивная терапия. Методы лечения сводятся к введению в организм беременной необходимых питательных веществ с помощью клизм и инфузий. Применяется лекарственная терапия: вводятся преимущественно противорвотные и нейролептические препараты. Тяжелая форма требует пристального внимания к состоянию беременной, поскольку несвоевременное или неправильно подобранное лечение грозит завершиться комой и даже летальным исходом. В особо тяжелых случаях для сохранения жизни женщине может быть рекомендовано прерывание беременности.
Последствия и профилактика
Чаще всего завершение раннего токсикоза приходится на 12–13 неделю беременности, и самочувствие беременной женщины улучшается. Но при токсикозе велик риск развития следующих патологий:
- дегидратация: обезвоживание организма;
- полиорганная недостаточность: нарушается работа сердца, печени, почек;
- желтая атрофия печени: это смертельно опасное последствие токсикоза;
- самопроизвольный аборт.
Если токсикоз наблюдается слишком долго, потребуется исключить ряд патологий: панкреатит и гепатит. Причиной затяжного токсикоза зачастую оказываются акушерские патологии – например, пузырный занос или гепатоз.
Профилактика токсикоза должна осуществляться задолго до наступления беременности. Женщины, которые не делают аборты и ведут здоровый образ жизни, снижают до минимума риск развития токсикоза любой степени тяжести, вплоть до его полного отсутствия. Также необходимо ответственно относиться к предстоящей беременности: при ее планировании требуется выявить и вылечить заболевания, провоцирующие токсикоз.
ВАШЕ САМОЧУВСТВИЕ
Организм готов к родам, и существенных изменений в ваших ощущениях практически не происходит. В 39 недель беременности вы по-прежнему можете чувствовать зуд кожи на животе. Дискомфорт в пояснице и крестце иногда усиливается, а из-за сильного давления матки на мочевой пузырь будущую маму нередко беспокоят боли в промежности. Кроме этого, из-за выработки молозива на данном сроке могут появиться болевые ощущения в груди.
Тренировочные схватки на 39-й неделе беременности наблюдаются чаще, но их длительность остается прежней. Сейчас вы можете обнаружить, что ваш вес уменьшился. Не стоит переживать: на поздних сроках это нормальное явление. Благодаря тому, что организм освобождается от лишней жидкости, женщина может потерять до 2 кг. А еще происходит очищение кишечника, из-за чего на этом этапе возможна диарея.
Нередки случаи, когда на 38 – 39-й неделе беременности появляется тошнота и рвота, вызванная поздним токсикозом. Такое состояние опасно для будущей мамы и малыша, и об этом симптоме нужно обязательно рассказать врачу. А чтобы облегчить тошноту и избежать рвоту, чаще бывайте на свежем воздухе, увеличьте количество приемов пищи и уменьшите объем порций. Старайтесь не лежать сразу после еды, чтобы избежать возможной рвоты.
Если у вас каменеет живот, это может быть признаком гипертонуса. Проконсультируйтесь с гинекологом — обычно врач в таких случаях назначает спазмолитический препарат.
Сейчас важно следить за выделениями из влагалища: в норме они светло-молочные, однородной консистенции, с чуть кисловатым запахом. В 39 недель беременности вас не должно пугать незначительное увеличение их количества, а также наличие примеси слизи
Это не что иное, как частицы пробки, закрывающей вход в шейку матки. А вот гнойные, хлопьеобразные или творожистые выделения необычного цвета — повод обратиться к врачу, так как это симптомы генитальных инфекций, и, пока еще есть время, нужно пройти лечение.
Безотлагательно отправляйтесь к врачу и в том случае, если в 38 – 39 недель беременности вы заметили водянистые выделения желтоватого оттенка. Это отходят околоплодные воды. Амниотическая жидкость не всегда изливается сразу. При нарушении целостности плодных оболочек она может выходить небольшими порциями, что плохо для малыша, ведь он становится очень уязвимым для инфекций. Немедленно вызывайте скорую, если из половых путей идет кровь. Возможно, началось преждевременное отслоение плаценты.
Внематочная беременность
При внематочной беременности плод развивается не в матке, а в канале шейки матки, в маточной трубе, брюшной и тазовой полостях.
В нормальном состоянии яйцеклетка при выходе из яичника попадает в отверстие маточной трубы. Передвигаясь с помощью особых ресничек, которыми покрыта маточная труба, через несколько дней яйцеклетка достигает матки. В обычных случаях процесс оплодотворения яйцеклетки возникает в трубе, затем клетка появляется в матке.
В случае инфекционной непроходимости трубы или другой патологии яйцеклетка застывает на месте или двигается очень медленно, так и не успевая добраться до матки. Так возникает внематочная беременность.
Анализ крови на ХГЧ помогает в установлении диагноза внематочной беременности.
ХГЧ – это хорионический гонадотропин человека. В составе ХГЧ находятся альфа и бета-единицы. При помощи анализов крови по увеличению уровня ХГЧ достаточно точно определяется наличие беременности. Так, при нормальной беременности каждые два дня происходит возрастание уровня ХГЧ на 65%. А при внематочной беременности эта динамика неочевидна.
При обычной беременности ХГЧ растет до 10 недели, затем начинает снижаться. Прекращение увеличения уровня ХГЧ может быть следствием замершей или неразвивающейся беременности.
Лечение токсикозов
Лечение раннего токсикоза назначает акушер-гинеколог.
Лечение легкой степени
Легкая степень состояния не требует госпитализации и наблюдается амбулаторно. Женщине даются подробные рекомендации:
- прогулки на свежем воздухе, желательно в парковой зоне;
- проветривание помещения перед сном;
- пищу необходимо употреблять часто, по 5-6 раз в день, но порции должны быть небольшими;
- в еде отдавать предпочтение вторым блюдам;
- отказаться от употребления жирных, жареных и острых блюд;
- не стоит заставлять себя есть, если именно это блюдо не нравится;
- после каждого приема пищи желательно отдохнуть, в положении полулежа не менее получаса;
- утром, сразу после пробуждения съесть сухарик, сухофрукт или печенье, которые приготовлены должны быть заранее, на тумбочке;
- отказаться от газированных напитков;
- с собой всегда иметь легкий «перекус» (печенье, орехи или сухофрукты) и бутылку с водой, разбавленную соком лимона.
Также в легкой стадии рекомендует ароматерапию, гомеопрепараты, массаж и лечение травами.
Как правильно питаться при токсикозе 1 триместра – в нашей статье
Лечение средней и тяжелой степени токсикоза
Среднетяжелый токсикоз лечат в стационаре.
Назначается инфузионная терапия (растворы глюкозы с аскорбиновой кислотой, Рингера, солевые), успокоительные препараты (валериана, пустырник) и противорвотные (метоклопромид).
Беременные с тяжелой степенью госпитализируются в палату интенсивной терапии, где осуществляется контроль всех жизненных показателей, и проводят интенсивное лечение.
Лечение продолжается до улучшения состояния женщины.
Причины невынашивания беременности
Причины неразвивающейся беременности на ранних сроках достаточно схожи с общей ситуацией, когда женщина не может выносить ребенка.
Существует множество причин, по которым беременная женщина может потерять ребенка:
- наличие инфекционных заболеваний (бактериальные, грибковые и вирусные заболевания приводят к воспалению эндометрия, а это мешает плоду закрепиться в матке и развиваться);
- половые инфекции (герпес, трихомониаз, микоплазмоз, токсоплазмоз, хламидиоз);
- эндокринные заболевания, которые могут привести к гормональному дисбалансу и, как следствие, к выкидышу;
- психическое, физическое и эмоциональное истощение;
- недостаток женских гормонов, например, прогестерона, что может привести к прерыванию беременности;
- хромосомные и другие аномалии плода;
- врожденная и приобретенная патология матки (например, в результате абортов и выкидышей в прошлом);
- резус-конфликт (отрицательный резус-фактор у мамы и положительный у папы могут привести к конфликту антител, в результате которого организм матери воспринимает плод как инородное тело и пытается вытолкнуть его из организма);
- наличие вредных привычек у беременной (курение, употребление алкоголя, наркотиков, что приводит к интоксикации организма;
- неблагоприятная экологическая обстановка, радиация.

1
Диагностика осложнений при беременности

2
Диагностика осложнений при беременности
3
Диагностика осложнений при беременности
Последствия и прогноз
Ранний токсикоз тяжелой степени может привести к развитию полиорганной недостаточности и даже летальному исходу.
Легкий и среднетяжелый токсикозы в будущем могут спровоцировать возникновение гестоза.
Прогноз в большинстве случаев благоприятный.
Некоторые исследования при беременности
- Мазки при беременности
- Анализы при беременности по триместрам
- УЗИ при беременности
- Общий анализ мочи при беременности
- Коагулограмма
- Установка пессария
- Глюкозотолерантный тест
- Гомоцистеин при беременности
- Амниоцентез
- Анестезия в родах
- КТГ плода (кардиотокография)
- Кордоцентез
- Эпидуральная анестезия в родах
Как проявляется токсикоз второй половины и когда начинается?
Тошнит при беременности
Женщин из группы риска интересует ответ на вопрос, когда начинается поздний токсикоз и как распознать патологию? Сроки развития гестоза у каждой беременной сугубо индивидуальны, но в большинстве случаев данная патология развивается уже после 30 недели беременности, когда плод стремительно растет в матке и повышается нагрузка на все органы и системы.
Формы поздних токсикозов подразделяют на типичные и атипичные. К типичным формам относятся:
- водянка;
- нефропатия (1-3 степени);
- преэкламсия;
- эклампсия.
Данные формы гестоза рассматривают, как проявления патологии различной степени тяжести. Атипичные формы позднего токсикоза характеризуются моносимптомной нефропатией у беременных, нефропатией с двумя симптомами и эклампсией без судорожных припадков.
Водянка
Отеки рук при гестозе
Водянка беременных характеризуется появлением отеков, которые чаще всего локализуются на нижних конечностях в области лодыжек, руках, передней брюшной стенке и лице. Водянка – это начальная стадия позднего токсикоза.
Как правило, на этот симптом мало кто из женщин обращает внимания и обращаются к гинекологу внепланово только тогда, когда отеки сопровождаются повышенной жаждой, тяжестью, быстрой утомляемостью, ограничением полноценных движений конечностями.
На данном этапе симптомы позднего токсикоза практически не выражены, за исключением отеков, показатели артериального давления остаются в пределах нормы. Если не обращать внимания на это состояние, то водянка постепенно переходит в нефропатию.
Нефропатия
Нефропатия сопровождается триадой симптомов – отеками, появлением белка в моче и повышением артериального давления. Признаки позднего токсикоза тут основаны на гипертензии, так как показатели артериального давления могут повышаться до 200/160 мм рт.ст. и выше.
Повышение артериального давления
Преэклампсия
Преэклампсия является тяжелой формой гестоза, которая характеризуется триадой симптомов, как при нефропатии и добавлением дополнительных проявлений:
- головная боль;
- головокружение;
- тошнота;
- ощущение сдавливания висков;
- боль в затылке;
- бессонница;
- мелькание мушек перед глазами;
- шум и звон в ушах;
- рвота, боли в животе;
- заторможенность;
- потеря сознания иногда.
Эклампсия
Беременная в стационаре
Эклампсия представляет собой тяжелое осложнение позднего токсикоза, характеризующееся судорожным припадком. Состояние представляет угрозу для жизни плода и часто приводит к преждевременной отслойке плаценты.
Клинические проявления эклампсии можно разделить на 4 стадии, об этом подробнее представлено в таблице:
| Этап эклампсии | Клинические признаки или как проявляется |
| 1 этап | Продолжительность его около 20 секунд, клинически проявляется в виде непроизвольного подергивания мимических мышц лица Подергивания мимических мышц |
| 2 этап | Продолжительность около 20 секунд, характеризуется появлением тонических судорог, при этом голова беременной запрокидывается назад, наблюдаются кратковременные остановки дыхания и прикусывание языка Судороги при эклампсии |
| 3 этап | Продолжительность около 2 минут. Приступ характеризуется появлением тонико-клонических судорог, быстрыми непроизвольными подергиваниями туловища и конечностей. При этом у беременной наблюдается синюшность кожи, выделение изо рта пены с примесью крови, нарушение дыхания Беременная в больнице |
| 4 этап | Начинается с глубокого вдоха и постепенного восстановления дыхательной функции, цианоз исчезает, кожа снова становится естественного цвета, но сознание какое-то время может отсутствовать Будущая мама в стационаре |