Особые указания
Рекомендуется избегать употребление алкоголя во время лечения препаратом.
При появлении подозрений на развитие у пациента кровотечений, требуется незамедлительно провести соответствующие исследования крови.
Совместное применение с противопухолевыми медикаментами должно осуществляться под пристальным наблюдением компетентного специалиста.
При употреблении лекарственного средства в течение длительного времени, превышающего установленную производителем продолжительность лечения, рекомендуется осуществлять наблюдение за состоянием крови пациента.
Не рекомендован к использованию в случае возникновения неустановленных болей в области живота.
Фармакологические свойства
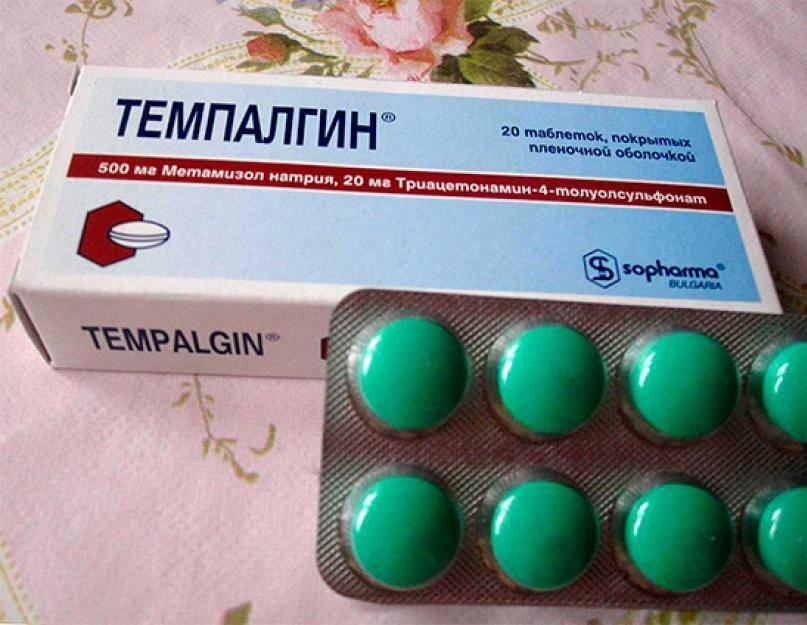
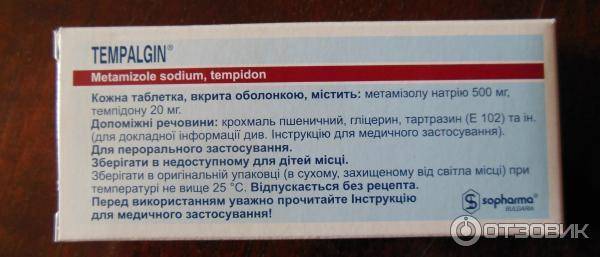
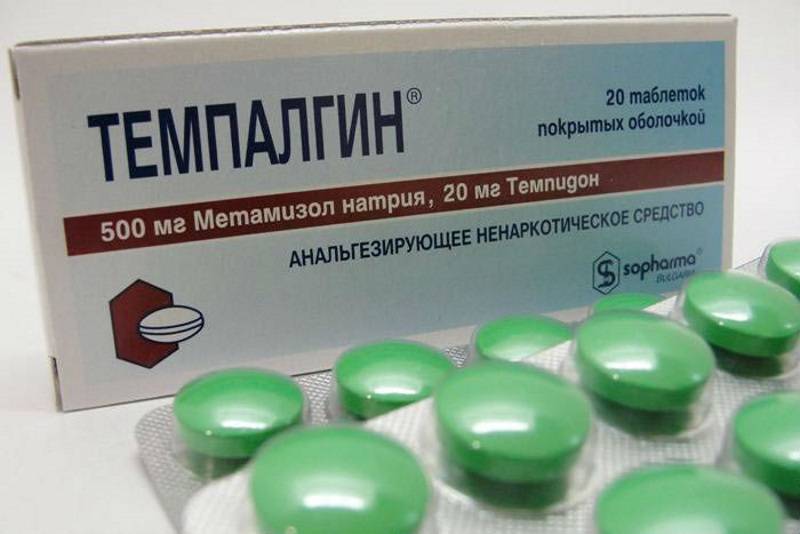
Лекарственный медикамент Темпалгин является комбинированным средством, действие которого главным образом направлено на устранение болевых ощущений и понижение температуры тела. Также препарат способен производить антивоспалительный эффект на организм пациента. Помимо этого отмечается положительное влияние медикаментозного средства на общее психоэмоциональное состояние больного, улучшающееся за счет подавления чувства тревоги и беспокойства.
Компонент metamizole sodium ингибирует синтезирование липидных элементов, тем самым осуществляя неселективное блокирование веществ простагландин-эндопероксид-синтаза-1 и простагландин-эндопероксид-синтаза-2, что в свою очередь позволяет привести в стабильное состояние плазматическую мембрану и предотвратить образование инфекционных возбудителей.
Компонент триацетонамин обладает ярко выраженным успокаивающим свойством. Посредством его воздействия на организм пациента удается устранить чувство страха, снять напряженность и уменьшить психомоторную возбужденность. Также он оказывает влияние на быстроту и продолжительность обезболивающего действия, которое автоматически увеличивается в несколько раз.
Побочные эффекты
Побочные эффекты после использования медикаментозного средства Темпалгин могут возникать со стороны различных систем организма. Так, наиболее часто встречаются следующие:
- сухость во рту;
- дискомфорт в эпигастральной области;
- прекращение циркулирования желчи в двенадцатиперстную кишку;
- острые заболевания печени;
- увеличение активности печеночных ферментов;
- повышение уровня билирубина в крови;
- головокружения, мигрень;
- изменения кровеносного давления, как в сторону увеличения, так и понижения;
- увеличение сокращений сердечной мышцы, сопровождающееся болевыми ощущениями;
- повышение уровня гемоглобина в крови, сопровождающееся посинением конечностей;
- снижение уровня лейкоцитов и тромбоцитов в крови;
- снижение количества мочи, выделяемой почками;
- нарушение процессов поступления мочи в мочевой пузырь;
- повышение содержания белка в моче;
- аллергические реакции в виде сыпей, жжения, зуда.
Виды мигрени и их симптомы
Наиболее часто выделяемые формы мигрени: мигрень с аурой и мигрень без ауры. Из них самая частая форма – мигрень без ауры, встречается в 75% случаев заболевания.
Типичная мигренозная атака развивается в 4 стадии:
первая стадия – продромальная, встречается у 77% страдающих мигренью, включает в себя ряд симптомов, возникающих за 24-48 ч непосредственно до начала ауры и головной боли, такие как: повышенная зевота, раздражительность, скованность в шейном отделе;
вторая стадия – мигренозная аура, встречается у 25%, включает в себя постепенное развитие полностью обратимой, как правило в течение часа, неврологической симптоматики (зрительные феномены, чувствительные и двигательные нарушения в конечностях и многое другое);
третья стадия – собственно головная боль. Чаще всего это односторонняя боль, давящего или пульсирующего характера, с тенденцией к усилению от обычной физической активности, такой как быстрая ходьба, подъем по лестнице. Часто сопровождается тошнотой или рвотой, свето- и звукобоязнью. Если пациент не принимает обезболивающее приступ головной боли длится не менее 4 часов;
четвертая стадия – постдромальный период: после окончания приступа головной боли пациенты могут отмечать общую слабость, а резкие движения головой могут вызывать временную боль в месте локализации предшествующей боли.
Зрительные аномалии при мигрени
Лечение
Головная боль при мигрени чаще не купируется стандартными обезболивающими препаратами, а только специфическими. Их может назначить только невропатолог, а аптеки отпускают по рецепту.
Лечение принципиально включает два направления: купирование приступа мигрени и профилактическое лечение, т.е. направленное на уменьшение частоты приступов. Последнее в свою очередь включает немедикаментозные методы и медикаментозные.
Немедикаментозные методы подразумевают избегание триггерных факторов, в том числе оптимизацию режима труда и отдыха, гигиену сна, прогулки на свежем воздухе и дозированные физические нагрузки.
Для медикаментозной профилактики используются препараты самых разных классов, поэтому доктор подбирает препарат с учетом индивидуальных особенностей пациента.
Профилактическая терапия подразумевает под собой ежедневный прием препарата на протяжении 6-12 мес.
Самой современной группой препаратов для профилактики мигрени являются моноклональные антитела, которые действуют на так называемый белок СGRP (кальцитонин-ген связанный пептид) или его рецептор. Этот белок – один из медиаторов боли, который выделяется в системе тройничного нерва и отвечает за головную боль при приступе мигрени.
Описанные препараты блокируют путь возникновения боли, в котором участвует белок CGRP. Препарат вводится в виде подкожной инъекции 1 раз в месяц.
Если вы обнаружили у себя признаки мигрени – обратитесь к врачу и он определит наиболее эффективную индивидуальную тактику.
В нашем медицинском центре работают доктора, прошедшие специализированную подготовку по диагностике и лечению головной боли. Они установят диагноз, подберут необходимый курс лечения и определят стратегию профилактики головной боли.
Лекарственное средство и дозу специалист подбирает персонально. Лечебно-профилактическая тактика при мигрени разная на разных этапах состояния, поэтому самолечение недопустимо.
Дополнительные методы лечения – физиотерапия и иглорефлексотерапия. Также необходима работа с психологом, направленная на преодоление хронических стрессов и депрессивных состояний.
Пациенту рекомендуется как до первого визита, так и во время лечения вести так называемый «дневник головной боли», который легко найти в сети интернет в свободном доступе. С его помощью можно отследить количество приступов в месяц, индивидуальные провоцирующие факторы, точные характеристики каждого приступа головной боли и в последующем отследить эффективность проводимого лечения.
Без квалифицированного лечения мигрени могут развиться осложнения – неврозы, психосоматические заболевания, депрессии. Может также присоединиться фоновая головная боль, плохо поддающаяся лечению.
Почему не стоит делать?
Вероятность осложнений после процедуры невелика, однако она всё-таки есть. Это обязательно стоит учитывать. Чаще возникают следующие последствия:
- сухость кожи век. Нежная кожа данной зоны нуждается в тщательном уходе, включая очищение и питание. В этом случае наращивание ресниц – не самый лучший вариант. Один из существенных минусов – полный отказ от косметических средств, состав которых включает жиры. В результате этого нежная кожа век не получает компонентов, благоприятно воздействующих на ее состояние, и становится сухой;
- травмирование. Это возможно, поскольку пинцет, стек-игла либо другой инструмент, используемый лешмейкером, несколько задевает веко;
- кератит – воспалительный процесс, поражающий роговицу глаза. Как правило, причиной его возникновения являются колонии патогенных бактерий. Если патологию не лечить, это приведет к появлению рубцов и частичной потери зрения. Именно поэтому важна абсолютная стерильность инструмента и материалов во время проведения процедуры;
- химический ожог. Данная проблема может быть вызвана некомпетентностью либо халатностью лешмейкера. Причина появления — попадание клея в глаза;
- конъюнктивит. Воспаление слизистой оболочки обусловлено поражением глаз бактериями.
Если в ожидании рождения ребенка беременной женщине захотелось нарастить ресницы, это можно сделать без опасения за здоровье малыша. Однако следует внимательно изучить все плюсы, минусы и противопоказания этой процедуры.
Специалисты рекомендуют не подвергать свой организм дополнительным рискам, а, прежде всего, выносить и родить здорового малыша с крепким иммунитетом. И только после этого прибегнуть к процедуре наращивания ресниц.
Беременность – важный период в жизни женщины, поэтому даже такое безобидное мероприятие как наращивание ресниц, вызывает сомнения. И хотя сама процедура не противопоказана девушкам в положении, не лишним будет ознакомиться с некоторыми особенностями и рекомендациями, прежде чем записываться к лешмейкеру.