Препараты для лечения синдрома РК с запорами
Лекарственные средства для лечения СРК с запорами – это слабительные средства трех групп: осмотические, стимулирующие моторику, увеличивающие объем и размягчающие каловые массы.
- Осмотические средства. Из осмотических слабительных чаще всего назначается высокомолекулярный полиэтиленгликоль 4000 (макрогол, торговое наименование – Форлакс) и дисахарид лактулоза (Дюфалак, Нормазе). При их приеме замедляется всасывание воды и происходит увеличение объема содержимого кишечника с последующим раздражением рецепторов, что вызывает дефекацию. Привыкания не вызывают, не всасываются и не метаболизируются.
- Стимулирующие моторику средства. Бисакодил (Дульколакс) и пикосульфат натрия (Регулакс) относятся к эффективным средствам, стимулирующим моторику, но более 10 дней не применяются и назначаются, когда другие средства оказались неэффективными.
- Средства, изменяющие консистенцию кала. Семена псиллиума (Metamucil) и подорожника блошного со сливой (Фитомуцил) относятся к группе слабительных, увеличивающих объем кишечного содержимого. Могут помочь снять запор и поддерживать регулярные движения кишечника. Кроме того, они снижают уровень холестерина и нормализуют липидный состав крови, не раздражают кишечник, не вызывают привыкания.
Два лекарственных препарата, специально используемые для лечения СРК, – слабительные лубипростон (Amitiza) и линаклотид (Linzess) – в России недоступны.
Трепетание предсердий – признаки тяжелой аритмии на кардиограмме
Трепетание предсердий – тяжёлая аритмия, при которой кардиограмма напоминает зубья пилы. Все зубцы небольшие, примерно одного размера . Количество СС при этом может доходить до 300 уд/мин.
Форма трепетания предсердий
Причина такого состояния – возникновения в сердце очага, который взял на себя функции автоматизма и формирует неправильные сокращения. Импульсы неполноценные, хаотичные, слишком частые, поэтому их проводящая система пропустить просто не может. В результате кардиограмма регистрирует частые мелкие сокращения, не приводящие к полноценному сердечному циклу.
Трепетание предсердий – опасная патология, поскольку она не даёт сердцу перекачивать кровь . Больные жалуются на одышку, боли за грудиной у них могут наблюдаться нарушения кровоснабжения органов.
Фибрилляция – разновидность трепетания, при котором в сердце создаются незначительные импульсы отображаемые на кардиограмме в виде мелких волн. Такая картина вызывается волнами фибрилляции (F-волнами).
Наиболее частый вариант такого ритмического состояния это фибрилляция предсердий или мерцательная аритмия. Это заболевание чаще встречается у людей, страдающих гипертонией, лишним весом, пороками сердца, ИБС, болезнями легких и почек.
Самой тяжелой формы аритмии считаются фибрилляция и трепетание желудочков. При трепетании желудочков зубцы ЭКГ становятся похожими на высокие зубья пилы, но в данном случае имеется хоть какой-то сердечный ритм. При фибрилляции кардиограмма становится хаотичной, полностью теряет ритм и выделить на ней какие-либо зубцы и участки становится невозможно.
Эти состояния сопровождаются хаотичным сжатием мышц желудочков, которые не в состоянии вытолкнуть кровь в большой или малый круг кровообращения. Фибрилляция и трепетание желудочков возникают при инфарктах, тромбоэмболии, закупорке тромбами крупных артерий, травме сердца, передозировке лекарств.
Продолжение статьи
- Текст 1. Расшифровка ЭКГ: как правильно расшифровать кардиограмму. Датчики, отведения ЭКГ.
- Текст 2. Основные элементы ЭКГ: что содержит график кардиограммы
- Текст 3. Расшифровка ЭКГ: наиболее важные показатели кардиограммы с примерами нарушений
- Текст 4. Изменения на кардиограмме при гипертрофических процессах в миокарде
- Текст 5. Изменения в кардиограмме при ишемической болезни сердца (ИБС) и инфаркте миокарда
- Текст 6. Изменения на ЭКГ при сердечных блокадах
Причины пониженной температуры тела
Не только переохлаждение становится причиной снижения температуры тела. Даже элементарно питание с недостатком питательных веществ, способно дать сбой в организме.
Когда с питанием поступает мало энергии, все что остается телу – работать на износ. Вырабатывается мало тепла, а это прямой путь к истощению и снижению температуры к более низким показателям.
Не позволяйте организму использовать ресурс, который совсем не предназначен для поддержания жизнеспособности. Пускай эта миссия достается правильному и сбалансированному питанию.
Поэтому, если вы соблюдаете строгую диету, не забывайте, что главные поставщики энергии в организм – это углеводы. И 60% наших энергетических ресурсов зависят именно от них. При этом не путайте быстрые углеводы (дисахариды, моносахариды) и сложные углеводы (полисахариды).
От быстрых – отказываемся (макароны, фаст-фуд, кондитерские изделия, белый рис), сложные углеводы – приветствуем. Так как они транспортируют все жизненно необходимые компоненты: клетчатку, инулин, пектин, гликоген, хитин, целлюлозу и т.д.
Кроме этого, причины пониженной температуры могут крыться:
- В недостатке сна.
Недосып негативно сказываться на общем состоянии организма, поэтому может стать причиной и дисбаланса температурного режима. Конечно, одна или две недоспанные ночи – не повод для переживаний и точно не повод немедленно бежать за градусником. А вот систематический недосып способен привести к гипотермии.
- В адаптации к новым климактерическим условиям.
Резкий переход с тепла на холод не обрадует ваше тело, оно может сигнализировать об этом, дав сбой в температуре. Адаптация должна быть мягкой. Старайтесь, как можно теплее одеваться и не находитесь длительное время на холоде и ветреную погоду без надежной защиты в виде теплой одежды и обуви.
- В нарушении гормонального фона.
Низкая температура тела (температура ниже 35,5°С), также может быть связана с нарушениями работы эндокринной системы. Ведь в терморегуляции далеко не последнюю роль играют гормоны щитовидной железы и яичников.
Низкая температура может указывать на гипофункцию эндокринных желез, недостаточную выработку йода, прогестерона и ТТГ.
Поэтому, специалисты клиники R + Medical Network настоятельно рекомендуют не затягивать визит к эндокринологу и пройти хотя бы минимальное обследование – УЗИ щитовидной железы и биохимический анализ крови.
Только своевременная и компетентная диагностика заболевания может гарантировать высокий результат лечения.
Значения ТТГ
Параметры могут отличаться в зависимости от лаборатории, но есть определённые стандарты. Допустимые значения ТТГ обычно составляют от 0,4 до 6,0 мМЕ / л.
Результат должен оцениваться индивидуально (это может сделать только врач), поскольку, например, для пожилых людей превышение верхнего предела все еще может быть нормой.
Однако в случае женщин, пытающихся завести ребенка, оптимальный уровень ТТГ составляет 1 мМЕ / л, а это выше 2,5 мМЕ / л — хотя и кажется нормальным. В таком случае уже может потребоваться лечение гипотиреоза!
Второй важный момент — достоверность единичного результата. Многие факторы влияют на уровень ТТГ. Его можно снизить искусственно, например, голоданием или некоторыми лекарствами (например, стероидами). Следовательно, если есть симптомы, типичные для гипотиреоза, несмотря на нормальный уровень ТТГ (и их нельзя объяснить другим заболеванием), возможно, вы имеете дело с субклиническим гипотиреозом. В этом случае стоит повторить тест, например, через три месяца.
Или текущая диагностика должна быть расширена, чтобы включить:
- проверку уровня тироксина, продуцируемого щитовидной железой (FT3, норма: 2,0–4,0 нг / мл и FT4, норма: 0,7–2,25 нг / 100 мл; результат ниже нормы указывает на гипотиреоз),
- ультразвук щитовидной железы — при диагностике гипотиреоза помогает оценить, не повреждена ли железа, например, из-за воспаления,
- проверку количества антител к щитовидной железе в крови — значительное превышение нормы свидетельствует о воспалении щитовидной железы, которое возникает, например, при болезни Хашимото.
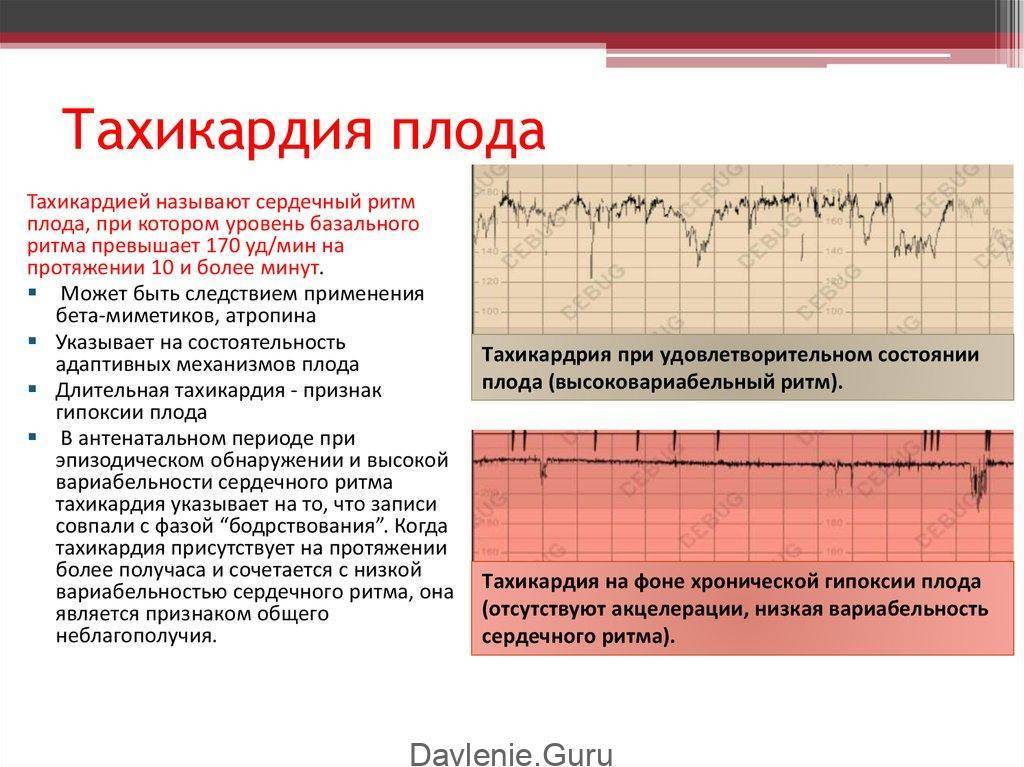
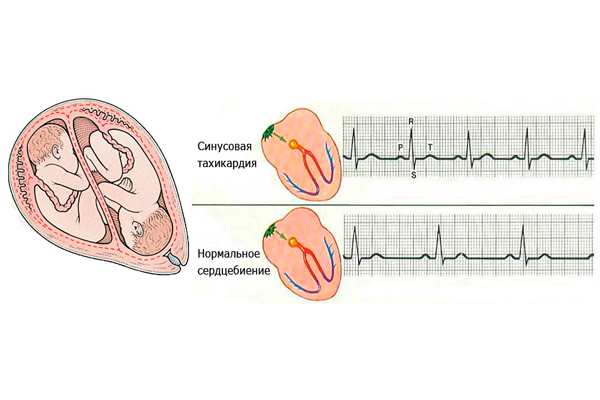
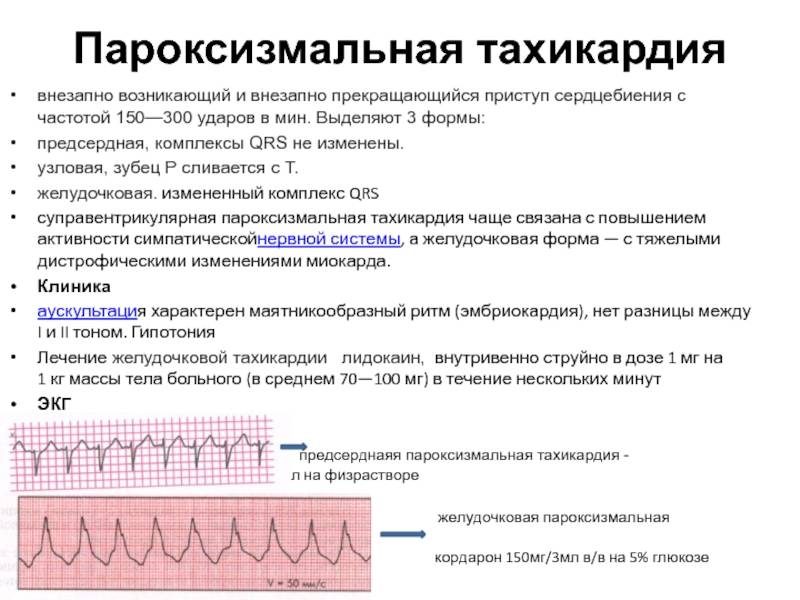
Причины тахикардии

Тахикардия часто бывает вызвана патологиями и заболеваниями сердца, в частности:
- острой или хронической сердечной недостаточностью;
- инфарктом миокарда;
- стенокардией;
- пороками сердца;
- миокардитом (воспалением сердечной мышцы;
- эндокардитом (воспалением эндокарда – внутренней оболочки сердца);
- перикардитом (воспалением перикарда – наружной оболочки сердца).
Кроме того тахикардия возникает в случае:
- повышения температуры (типично для различных инфекционных заболеваниях, таких как пневмония, ангина, сепсис и т.д.);
- снижения артериального давления (например, при кровопотере);
- анемии;
- повышенной функции щитовидной железы;
- шоковых состояний.
Как проводится диагностика железодефицитной анемии у беременных женщин?
Согласно клиническим рекомендациям МЗ РФ «Железодефицитная анемия» от 2021 г. ключевая роль в постановке диагноза отводится лабораторным исследованиям. Изобилие клинических симптомов не всегда позволяет уверенно диагностировать ЖДА, так как признаки могут быть характерны для большого количества других заболеваний.
Рекомендуется исследовать следующие показатели:
общий (клинический) анализ крови:
гематокрит (Hct);
уровень эритроцитов (Rbc);
гемоглобин (Hb);
уровень ретикулоцитов (Ret);
среднее содержание гемоглобина в эритроцитах (MCH);
средняя концентрация гемоглобина в эритроцитах (MCHC);
размер эритроцитов — средний объем эритроцитов (MCV).
сывороточные показатели обмена железа:
уровень ферритина;
уровень трансферрина;
общая железосвязывающая способность сыворотки (ОЖСС);
уровень железа сыворотки крови;
коэффициент насыщения трансферрина железом (коэффициент НТЖ).
Для железодефицитной анемии во время беременности характерно:
снижение уровня:
гемоглобина;
гематокрита;
среднего содержания гемоглобина в эритроцитах;
средней концентрации гемоглобина в эритроцитах;
среднего объема эритроцитов.
нормальные показатели:
количества эритроцитов;
количества ретикулоцитов.
Показатель ретикулоцитов будет увеличиваться в случае кровотечения.
Таблица 1. Классификация ЖДА у беременных.
Степени тяжести ЖДА
Уровень гемоглобина (Hb), г/л
Легкая
110–90
Средняя
89–70
Тяжелая
менее 70
При диагностике железодефицитной анемии у беременных важно отличить ее от анемии, сопровождающей другие хронические заболевания. Для этого необходимо исследовать сывороточные показатели обмена
Отличительные признаки истинной ЖДА:
низкий уровень сывороточного ферритина;
повышенные ОЖСС;
повышение трансферрина;
уровень сывороточного железа и коэффициент НТЖ снижены или в пределах нормы.
Таблица 2. Дифференциальная диагностика ЖДА и анемии хронических заболеваний
Показатель
Норма
ЖДА
АХЗ
Сывороточное железо
10,7–32,2 мкмоль/л
↓
↓ или N
ОЖСС
46–90 мкмоль/л
N или ↓
НТЖ
17,8–43,3%
↓
Ферритин
11,0–306,8 нг/мл
↓
Специалисты Научного центра акушерства, гинекологии и перинатологии им. В.И.Кулакова выделяют специфические рекомендации по диагностике железодефицитных состояний у беременных и родильниц:
Проведение скрининга на ЖДА у женщин при первичном обращении к врачу.
Определение у родильниц на вторые сутки после родов уровня Hb, RBC, Ht.
Обязательная оценка стадии ЖДС (включая латентный и предлатентный железодефицит).
Определение степени тяжести ЖДА.
Выделение клинического варианта: с хроническим воспалением или без.
Симптомы
Большинство женщин игнорирует симптомы тахикардии при беременности, не замечая в этом опасности. Безусловно, легкие приступы сердцебиения практически незаметны и не доставляют дискомфорта будущей маме, но если они учащаются, приобретают постоянный характер, нужно сообщить об этом врачу.
Тахикардия во время вынашивания ребенка считается нормальным явлением. Увеличение частоты сердечных сокращений происходит в результате возросшего объема циркулируемой крови, благодаря чему малыш в утробе матери получает достаточное количество кислорода и питательных веществ, важных для его постоянного роста и развития.
Но встречаются симптомы тахикардии при беременности, на которые важно обратить внимание:
- тошнота, рвота, диарея, запор;
- головокружение, выраженная слабость, потеря сознания;
- онемение любой части тела;
- боль в области сердца или за грудиной;
- повышенная эмоциональность, нервозность, раздражительность;
- постоянная усталость, сонливость.
В каких случаях кошек не рекомендуется прививать
Получить максимальный эффект от вакцинации, можно только в том случае, если проводить профилактическую процедуру правильно. Не рекомендуется прививать кошек в следующих случаях:
- Если не была выполнена противопаразитарная обработка. Специалисты рекомендуют за две недели до планируемой вакцинации проводить обработку от глистов, блох и других паразитов. Если процедура не была проведена, или же была проведена менее чем за 14 дней до плановой вакцинации, существует риск развития осложнений. Также возможно низкая выработка антител при вакцинации на фоне гельминтозов.
- Процедура не проводиться ослабленным животным. Кошки с признаками простуды, отказывающиеся от пищи, имеющие расстройства пищеварения или же повышенную температуру тела не допускаются к вакцинации. Проводить манипуляцию разрешено только полностью клинически здоровым животным. Вакцинация запрещена также истощенным и ослабленным животным.
- Плановое хирургическое вмешательство. Накануне оперативного вмешательства, любые процедуры запрещены, в том числе и вакцинация. Можно сделать прививку за 3 недели до планируемой операции и не раньше, чем через 20 дней после оперативного вмешательства.
- Маленький возраст. Котят не прививают до момента достижения ими возраста двух месяцев. Также вакцинацию не проводят котятам в период смены молочных зубов. Этот период охватывает промежуток с 4 до 7 месяцев, в зависимости от особенностей породы и состояния животного. В связи с этим специалисты рекомендуют проводить плановые процедуры вакцинации, начиная с двух до 4 месяцев.
- Период вынашивания котят и лактации. Беременных кошек не прививают, так как невозможно проследить, как вакцина подействует на будущие плоды и на сам организм самки. Тем, кто планирует сводить кошку с котом, необходимо заблаговременно позаботиться о том, чтобы животное было обработано от паразитов и вакцинировано.
Запрещено проводить вакцинацию кошкам не проверенным вакцинами. Препарат должен подобрать специалист, основываясь на своем опыте. Следует заметить, что экономить на вакцинах не нужно
Очень важно обращать свое внимание при выборе средства на наличие специальных сертификатов
Узнайте больше о Вакцинах для кошек>>>
Среди популярных и действенных вакцин, выделяют препараты для вакцинации кошек – NobivacTRICATи NobivacRabies, выпускаемые Нидерландами, а также вакцину французского производства Quadricat.
Автор и ведущий рубрики:
Ветеринарный врач
Санаев Игорь Викторович
В связи с большим потоком поступающих вопросов, бесплатные ветеринарные консультации временно приостановлены.
Фолиевая кислота и анемия
Роль фолиевой кислоты в организме очень важна.
Эта кислота:
- участвует в образовании ДНК и РНК нуклеиновых кислот, синтезе аминокислот, пуринов, пиримидинов;
- необходима для выработки эндорфинов, или гормонов счастья;
- участвует в процессе деления клеток;
- выполняет важную функцию в процессе создания эритроцитов;
- отвечает за правильное развитие нервной системы у развивающегося плода;
- определяет эффективную работу иммунной системы.
Норма для фолиевой кислоты: 5-20 нг/мл. Но физиологически уровень фолиевой кислоты может снижаться во время беременности и при менструальных кровотечениях.
При сдаче анализов, на результат может повлиять прием некоторых продуктов: гороха, дрожжей, капусты, салата, а также алкоголь.
Возможные причины низкого уровня фолиевой кислоты:
- недоедание;
- воспаление;
- алкоголизм;
- анорексия;
- новообразования;
- длительная лихорадка.
Препараты для лечения фибрилляции желудочков
Фибрилляция (мерцание) желудочков — это самая опасная форма тахикардии, при которой частота сердечных сокращений в спокойном состоянии достигает 300 ударов. Возникает как осложнение ишемической болезни сердца, гипертрофической кардиомиопатии. Характерные признаки:
- остановка сердца и кровообращения;
- потеря сознания;
- судороги;
- непроизвольное мочеиспускание;
- синюшность кожи.
Если случился приступ, единственным способом завести сердце является применение электрических дефибрилляторов — специальных устройств, дающих электрический импульс. Далее больному вводят серьёзные препараты, например:
- Орнид — раствор, устраняющий раздражение симпатических нервов, повышает порог возбудимости желудочков, нормализует деятельность клеток миокарда, приводит в норму патологические изменения.
- Новокаинамид — раствор или таблетки, активным веществом которых является прокаинамид. Уменьшает кровяное давление, тормозит поток ионов натрия, увеличивая способность проводимости ионов кальция. Применяется по самочувствию пациента. Нельзя принимать без консультации врача.
- Магнезия или магниевая соль серной кислоты снимает спазмы гладкой мускулатуры, расширяет сосуды, компенсирует нехватку магния в организме. Применяется совместно с другими препаратами во время приступа мерцания желудочков.
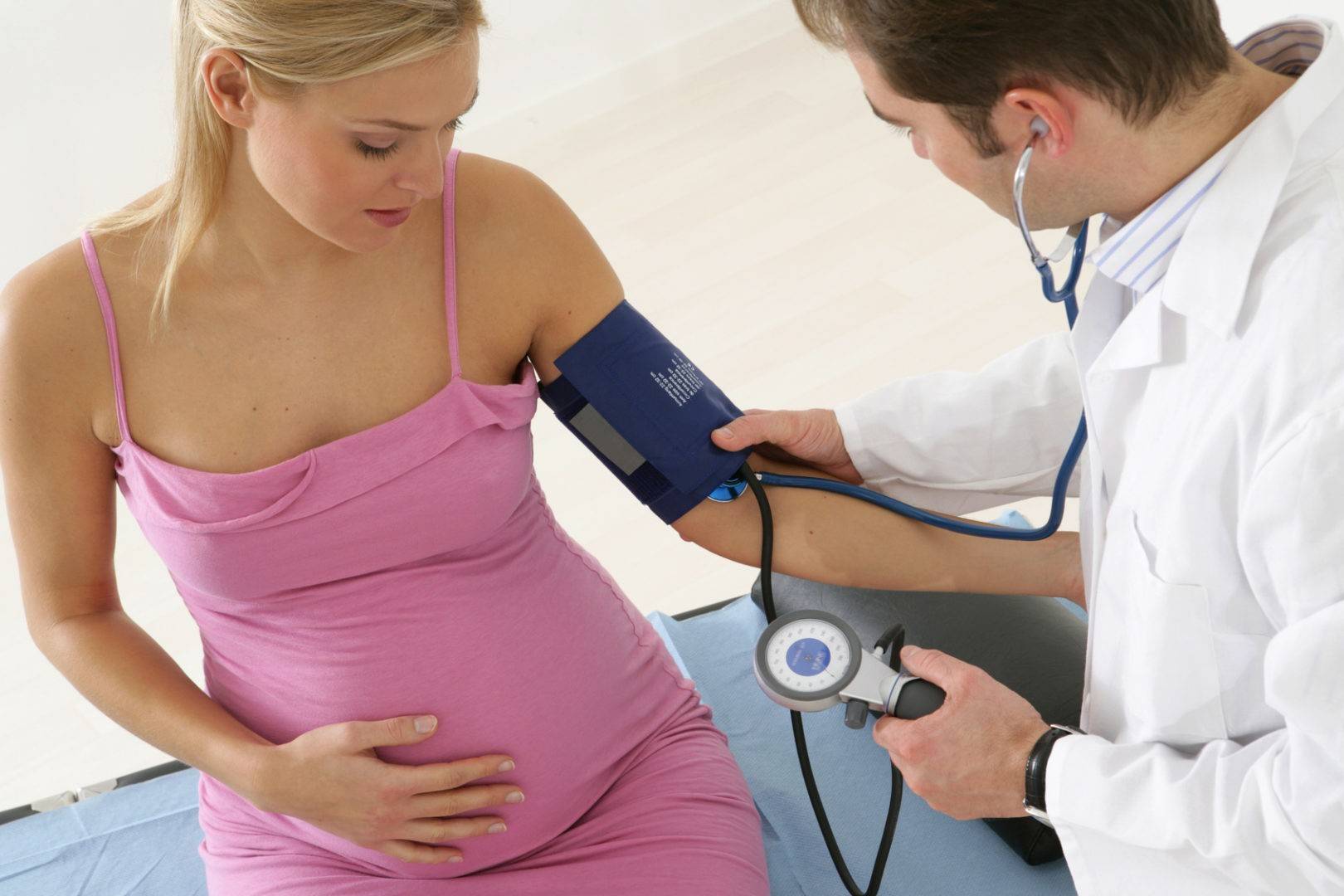
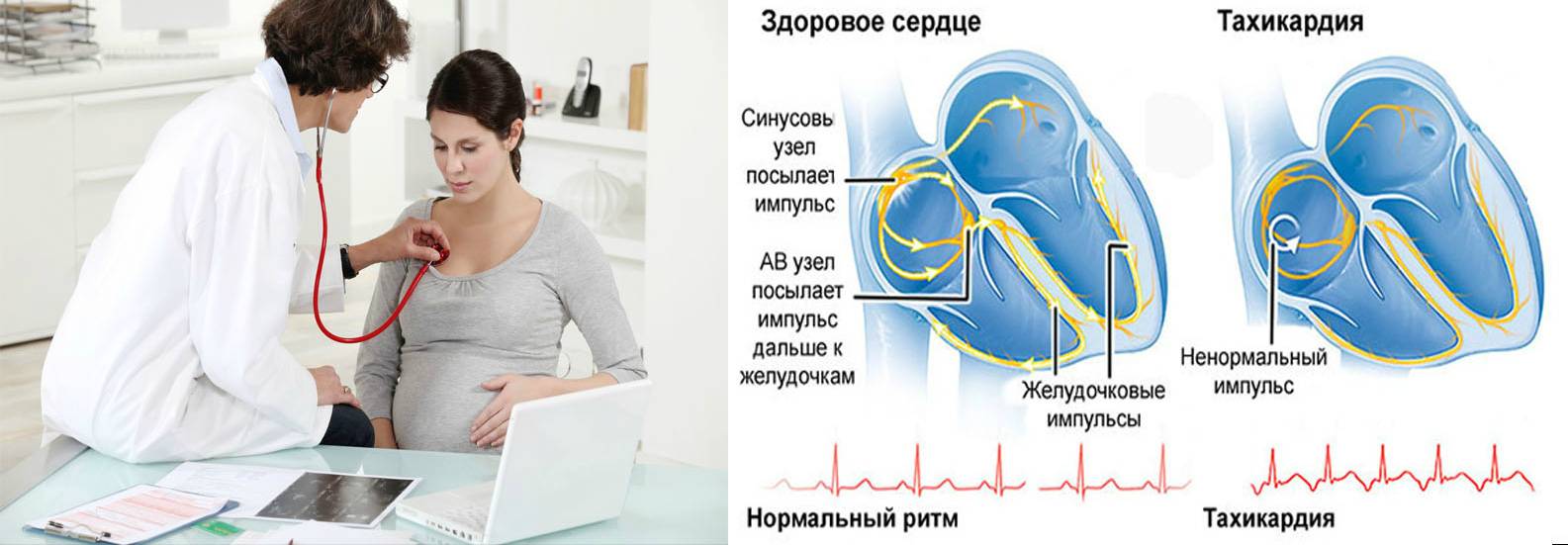
Как распознать тахикардию у беременных: симптомы
Кратковременное повышение частоты пульса, не сопровождается нехарактерными изменениями в самочувствии, не должно вызывать тревоги.
Если тахикардия у беременных имеет патологическое происхождение, об этом могут свидетельствовать такие симптомы:
- тревожность
- озноб, дрожание тела
- головокружение
- одышка
- боль в грудной клетке
- недомогание, общая слабость, сонливость
- приступы тошноты, рвоты
- расстройства ЖКТ
- онемение рук или ног
- предобморочные состояния
- перебои в работе сердца
В данном случае тахикардия у беременных требует обязательного лечения, так как может стать причиной патологий со стороны будущей мамы или плода.
Препараты для лечения синдрома РК с диареей
При диарее, сопровождающей синдром РК, врач может назначить антидиарейные препараты, например:
- Лоперамид (Имодиум) или диоктаэдрический смектит (Смекта).
- Элуксадолин Eluxadoline (торговое наименование Viberzi). Рецептурный препарат для терапии СРК с диареей. В России пока недоступен и не разрешен. Но за рубежом рекомендован во многих странах.
- Рифаксимин (Альфа нормикс). Антибиотик для лечения СРК с диареей и вздутием живота.
- Секвестранты желчных кислот, включая холестирамин (Prevalite – Превалит), Колестипол (Колестид) или Колесевелам (Велхол). Но они могут вызвать вздутие живота.
Лечение учащенного сердцебиения
Лечение учащенного сердцебиения зависит от провоцирующей причины. Если она физиологическая, например, повышение температуры, нужно просто устранить этот фактор.
В легких случаях помогают препараты на основе мяты, валерианы, пустырника. Иногда врач может выписать лекарства уряжающие пульс.
Если же тахикардия провоцируется хроническими патологиями, врач в индивидуальном порядке назначает прием препаратов. В этом случае лечение может затянуться на длительное время.
Без сопутствующих патологий, тахикардия не приводит к ухудшению состояния человека, но все-таки может вызвать много опасных осложнений. Если приступы возникают на фоне патологий сердца, появляется реальный риск их прогрессирования. Человеку, у которого наблюдаются повторяющиеся приступы нужно обязательно обратиться к кардиологу для выявления возможных нарушений.
Холтеровское мониторирование
Холтеровское мониторирование ЭКГ 3-канальное
3000 руб.
Холтеровское мониторирование ЭКГ 12-канальное
5000 руб.
Электрокардиограмма (ЭКГ)
ЭКГ с расшифровкой
1000 руб.
ЭКГ-проба с нагрузкой (для ВВК)
1800 руб.
СМАД
Суточное мониторирование артериального давления с расшифровкой (СМАД)
2500 руб.
Прием кардиолога
Консультация кардиолога первичная с назначением лечения
2500 руб.
АКЦИЯ Консультация кардиолога сназначением лечения + ЭКГ
3000 руб.
АКЦИЯ Консультация кардиолога сназначением лечения + Холтер
5000 руб.
Лечение народными средствами
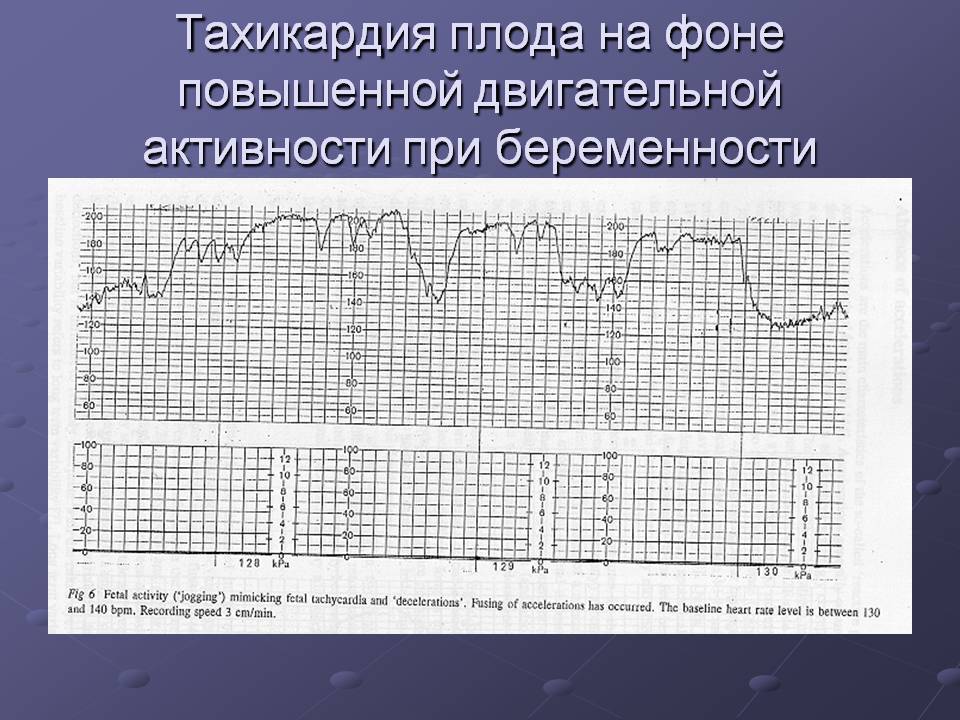
Постоянная тахикардия во время беременности может негативно сказаться на течении беременности и развитии плода, так как работа сердца при изменении кардиального цикла становится неэффективной. Опасными осложнениями тахикардии могут быть кровотечения, преждевременная отслойка плаценты, раннее начало родовой деятельности. Для ребенка слишком активные сердечные сокращения опасны различными пороками развития, так как приток крови к органам, в том числе, и к плаценте, ухудшается при увеличении ЧСС матери.
Опасность патологии еще и в том, что многие лекарства противопоказаны беременным женщинам, поэтому важно знать безопасные способы альтернативного лечения, многие из которых достаточно эффективны при неосложненной тахикардии
Лимонно-морковная смесь
Это очень действенное средство, которое можно использовать и в качестве экстренной меры для нормализации пульса, так и для комплексного лечения тахикардии. В одной емкости необходимо смешать по 100 мл морковного и лимонного (натурального) сока, после чего добавить столовую ложку протертой клюквы. Все перемешать и выпить в три приема с интервалом 6 часов. Лучше всего пить средство после еды, так как клюква и лимон могут нарушать кислотность желудочного сока.
Курс лечения – 21 день.
Настой мелиссы
Мелисса – одно из лучших средств растительного происхождения для борьбы со стрессами. Настой мелиссы полезен беременным женщинам, так как он положительно сказывается на психоэмоциональном состоянии, является дополнительным источником витаминов и флавоноидов и обладает легким противовоспалительным действием. Чтобы приготовить настой, необходимо 2 чайные ложки мелиссы залить стаканом кипятка, накрыть крышкой и оставить на 30 минут.
Пить по 1 стакану 3-4 раза в день в течение 10 дней.
Лечение тахикардии
В зависимости от формы тахикардии используют различные методы лечения. Где-то требуется устранение внешних факторов, таких как отказ от определенных физических нагрузок. Где-то прибегают к назначению медикаментозных препаратов, как в случаях со стрессом (успокоительные), а при серьезных ситуациях – хирургическое вмешательство.
В терапевтических отделениях Кардиологического центра вам проведут обследование и подберут лекарственную терапию. Если же у вас форма тахикардии, от которой можно избавиться, то вам могут провести катетерную абляцию (воздействие на очаг аритмии радичастотой или холодом).
Профилактика тахикардии при беременности
Если у будущей мамы нет заболеваний провоцирующих учащенное сердцебиение, можно предупредить приступы появления тахикардии. Для этого достаточно придерживаться простых профилактических мер:
- нормализуйте питание, отдайте предпочтение растительно-молочной диете;
- откажитесь от вредных привычек и источников кофеина – никакого какао, кофе, шоколада и прочее;
- полезны незначительные физические нагрузки – прогулки на свежем воздухе, плавание;
- учитесь релаксировать, и расслабляться, полезна йога, техника дыхания и прочее;
- оградите себя от стресса;
- в сутки выпивайте не менее полутора литров воды;
- сну уделяйте не меньше восьми часов.
Учащенное сердцебиение у беременных женщин на ранних сроках встречается не часто. Как правило, симптом беспокоит не раньше второго триместра. Постепенно нарушается ритм, ближе к родам приступы могут учащаться. В большинстве случаев все заканчивается хорошо, никаких осложнений нет.
Если тахикардия – это симптом развитии какого-то заболевания, то заранее предположить как оно будет влиять на беременность и плод конечно нельзя. Необходимо тщательное обследование и консультация у врачей
Все заболевания важно выявить на ранней стадии, желательно на этапе планирования беременности
Трансферрин и анемия
Трансферрин — это белок, отвечающий за перенос железа в крови к тканям. Синтез трансферрина происходит преимущественно в печени. Железо транспортируется этим белком к местам его хранения. Трансферрин определяется при дифференциальной диагностике анемии.
Как подготовиться к анализу, чтобы получить точный результат? Перед тестированием концентрации трансферрина пациент должен не есть не менее 12 часов. На результат исследования могут влиять принимаемые лекарства, витамины и БАДы.
Норма концентрации трансферрина в крови: 2-4 г/л.
Причины высокой концентрации трансферрина:
- железодефицитная гипохромная и микроцитарная анемия;
- беременность;
- лечение эстрогенами.
Причины низкого трансферрина:
- недоедание;
- воспаление;
- анемия;
- ожоги;
- рак.
Зачем заполнять дневник вакцинации на «Госуслугах»
На сайте госуслуг можно зарегистрировать возможные нежелательные явления. Это нужно для того, чтобы собрать как можно больше статистики и сделать более масштабные выводы о безопасности вакцины
Особенно это важно, если введение вакцины в отдельно взятом случае сопровождается серьезными нежелательными реакциями.
В большинстве случаев нежелательные явления от прививки проходят через короткое время без вреда, в отличие от коронавирусной инфекции. Пока не зарегистрировано ни тяжелых осложнений, ни смертельных случаев, достоверно связанных со «Спутником V» или другими российскими вакцинами.
Причины
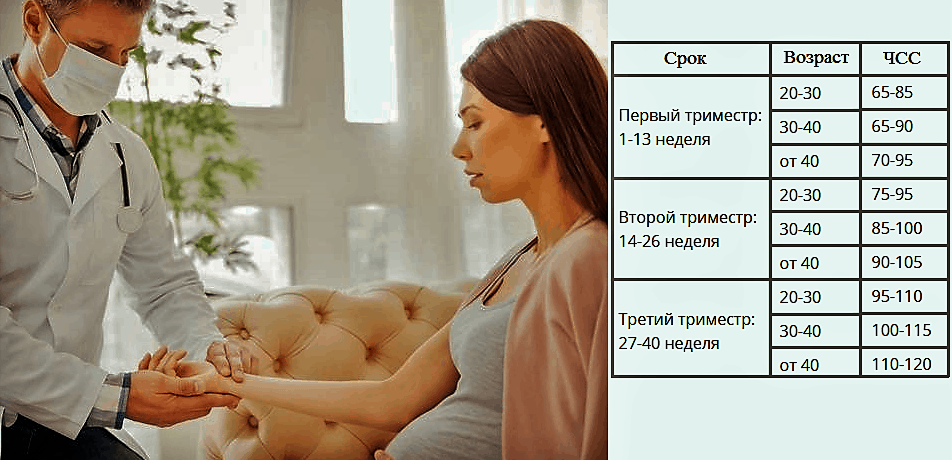
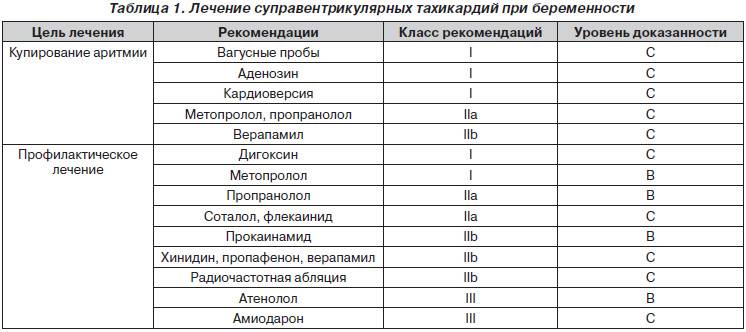
Основными причинами учащенного сердцебиения во время беременности становятся физиологические изменения в организме женщины. На ранних сроках происходит гормональная перестройка на фоне усиленной секреции половых гормонов, что приводит к стимуляции сердечной мышцы, развитию тахикардии. Постепенно, с ростом плода и матки увеличивается объем циркулирующей крови, появляется маточно-плацентарный круг кровообращения. Все это создает дополнительную нагрузку на сердце. На поздних сроках, когда ребенок уже достаточно крупный, происходит смещение органов, находящихся рядом с ним.
В некоторой степени изменяется и положение сердца, что может отразиться на его функционировании. Причиной тахикардии могут быть и другие факторы, а именно:
- развитие внематочной беременности; лишний вес;
- выраженный стресс, беспокойство, страхи;
- повышение скорости метаболизма, приводящее к дефициту витаминов, которые необходимы для нормальной работы сердца;
- анемия;
- гипертония или гипотония;
- тяжелая форма токсикоза;
- прием лекарственных препаратов;
- аллергия, бронхиальная астма;
- заболевания щитовидной железы;
- инфекции и воспаления;
Физиологические причины
Помимо изменения гормонального фона причинами учащенного сердцебиения у беременных женщин могут быть и другие факторы, связанные с особенностями женской физиологии в данный период. К ним относятся:
- прогрессирующее увеличение размеров матки, которая по мере роста плода растягивается и начинает давить на диафрагму и кровеносные сосуды, препятствуя нормальной циркуляции крови (в сердце поступает меньше крови и кислорода, в результате чего оно вынуждено сокращаться интенсивнее, чем обычно);
- увеличение массы тела, приводящее к возникновению рефлекторных кардиальных реакций;
- авитаминозы и дефицит макро- и микроэлементов, необходимых для правильной работы сердца (большая часть полезных веществ, особенно калия и магния, поступает в организм плода для его роста и развития);
- токсикоз;
- железодефицитная анемия (в различной степени практически у всех беременных женщин).
Нередко умеренная тахикардия возникает на фоне аллергических реакций, при нарушении режима дозирования лекарственных препаратов (включая витаминные комплексы) и использовании препаратов, запрещенных для применения во время беременности. Естественными факторами нарушения нормального сердечного ритма являются стрессы, сильное эмоциональное волнение и физические нагрузки, которые у беременных женщин увеличиваются с каждым триместром. Учащенное сердцебиение, если отклонение от референсного показателя не превышает 10%, также является нормой для беременных, так как для обеспечения плода необходимыми элементами и кислородом требуется увеличением объема циркулирующей крови, в результате чего сердце начинает сокращаться активнее.
Выводы
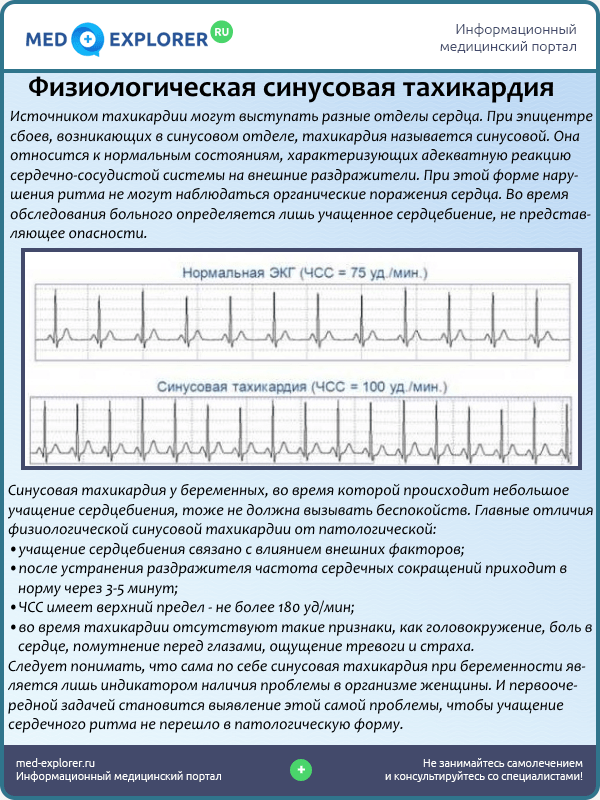
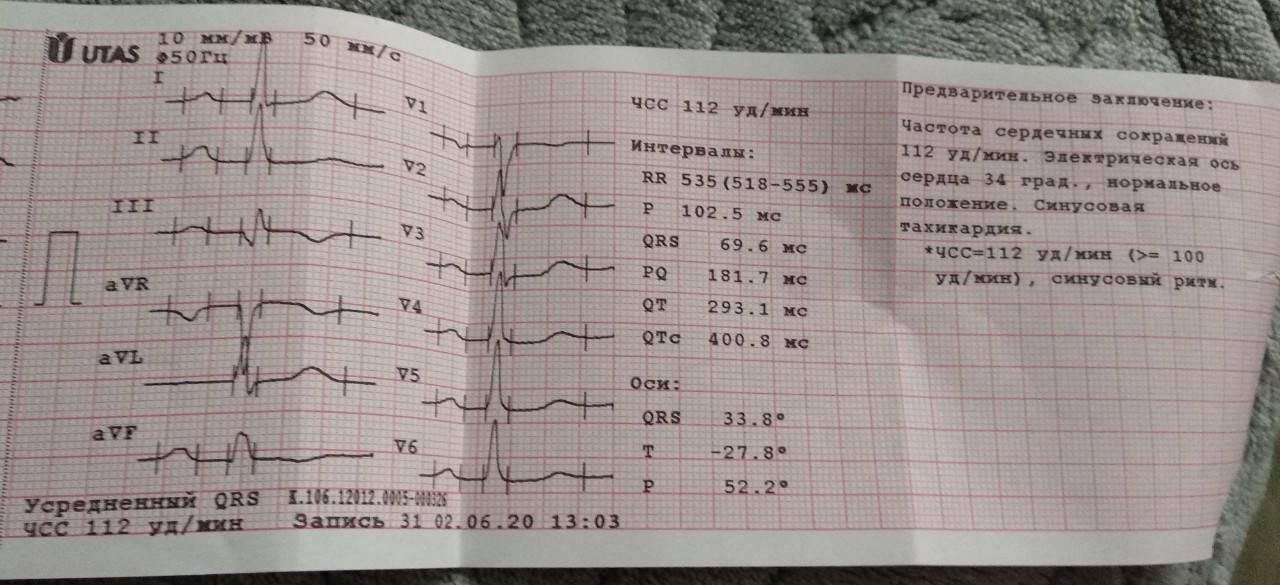
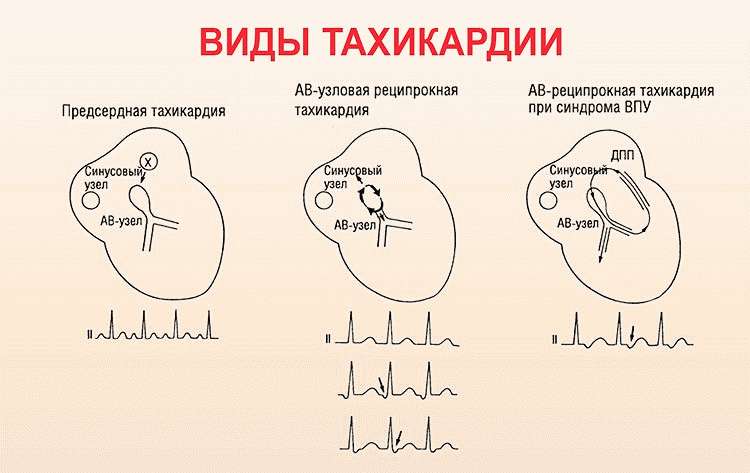
Синусовая тахикардия — более распространенный (> 100 ударов в минуту) ритм, исходящий из синусового узла. Наиболее частой причиной этой тахикардии является физиологическая реакция на упражнения или другую ситуацию, которая активирует симпатическую нервную систему и увеличивает секрецию катехоламинов (лихорадка, боль, гиповолемия, беспокойство и т. д.).
POTS диагностируется при значительном увеличении частоты сердечных сокращений, когда пациент встает при отсутствии признаков ортостатической гипотензии. Расстройство чаще встречается у женщин и обычно проходит само по себе.
Патологическая синусовая тахикардия также чаще встречается у женщин. Для нее характерно продолжительное, необычно частое сердцебиение, доставляющее дискомфорт. Для лечения используются бета-адреноблокаторы и ивабрадин. Для лечения лекарственно-устойчивой патологической тахикардии может быть назначена катетерная модификация синусового узла.