Выделения из уретры: виды и причины
Принято выделять физиологические и патологические выделения из уретры. Выделение первых является естественным процессом и не нуждается в лечении или врачебном наблюдении. Они представлены в нашей таблице ниже:
| Физиологические выделения из уретры | Что это такое, когда возникают? |
|---|---|
| Урина | Является продуктом жизнедеятельности человека в виде жидкости, который выделяется почками. В норме имеет желтоватый цвет, прозрачная, почти не пахнет и не содержит никаких включений и примесей, на 99% состоит из воды. |
| Прозрачные выделения из уретры у женщин | Желёзы уретры производят небольшое количество прозрачного секрета, который играет роль смазки и исключает проникновение патогенных микроорганизмов внутрь неё. |
| Смегма у мужчин | Смесь секрета сальных желез крайней плоти в виде белой густой смазки требует соблюдения личной гигиены и регулярного удаления обычной водой. При больших скоплениях приобретает зеленоватый оттенок и может привести к развитию воспалительных процессов. |
| Эякулят у мужчин | Жидкость, которая выделяется при семяизвержении. Имеет светло-серый цвет, отличается вязкостью и мутностью. |
| Секрет предстательной железы у мужчин | Жидкость, появляется вследствие деятельности желёз простаты и входит в состав спермы. Отличается характерным запахом, обеспечивает оплодотворяющую способность сперматозоидов. |
Патологические выделения нуждаются в своевременном лечении и отличаются от естественных:
- объёмом — слишком обильные или, напротив, скудные;
- внешним видом — мутные, белые, жёлто-зелёные;
- наличием примесей — гнойных включений, комков слизи, крови;
- запахом — гнилостный, кислый, рыбный;
- густотой — слишком густые или жидкие, липкие;
- систематичностью: постоянные или эпизодические.
Причины таких выделений из уретры представлены в таблице ниже:
| Виды | Причины | |
|---|---|---|
| Инфекционной этиологии | Специфические | Заболевания, которые передаются половым путём |
| Неспецифические | Микроорганизмы, вызывающие инфекционный уретрит | |
| Аллергические реакции | Длительное воздействие аллергена | |
| Неинфекционной этиологии | Сужения уретры | Травмы и запущенные заболевания |
| Нарушение целостности слизистой | Воздействия механической природ | |
| Раздражение | Воздействие химических веществ |
Характер патологических выделений нередко позволяет распознать причину, которая их вызвала:
| Характер выделений | Вследствие какого заболевания возникли |
|---|---|
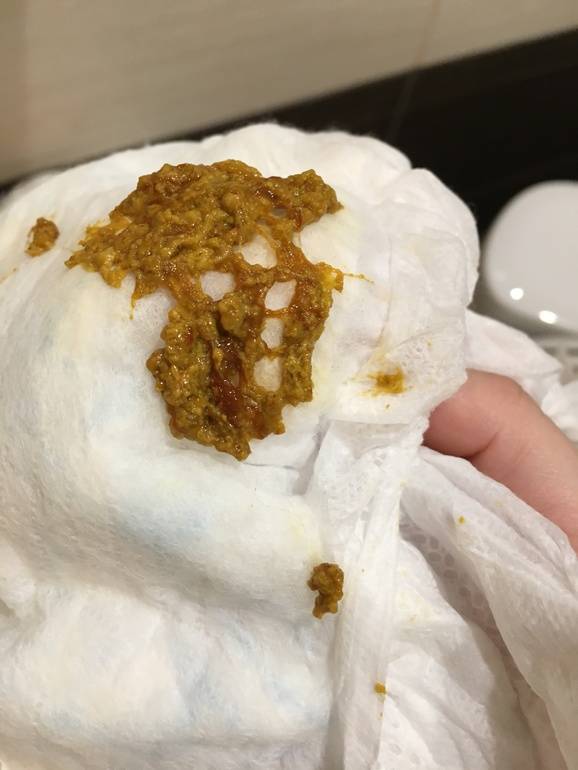
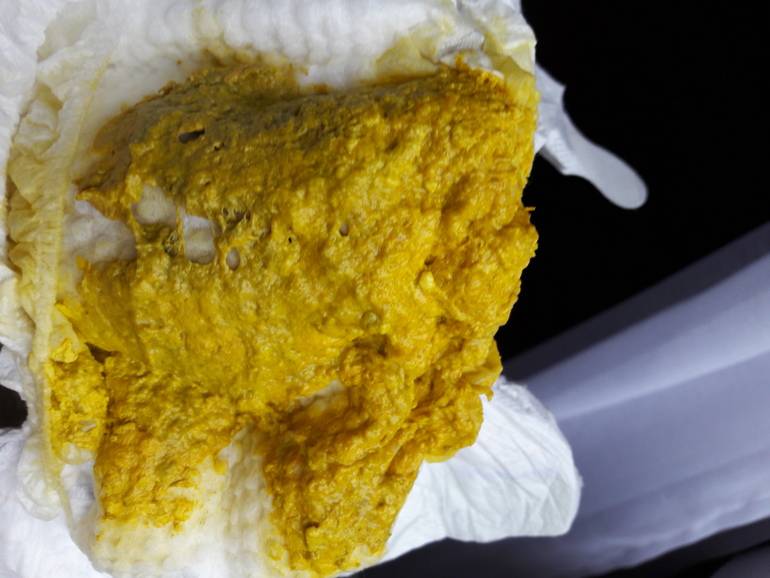
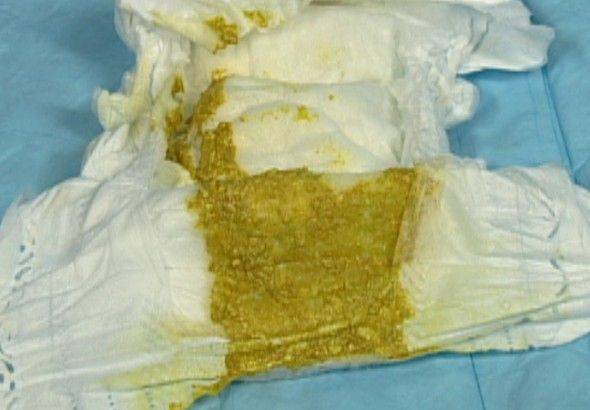
| Белые выделения из уретры | Патологические выделения из уретры белого цвета могут возникать и у мужчин и у женщин. Они являются симптомом следующих заболеваний:
|
| Кровянистые выделения из уретры | Такие патологические выделения возникают при:
|
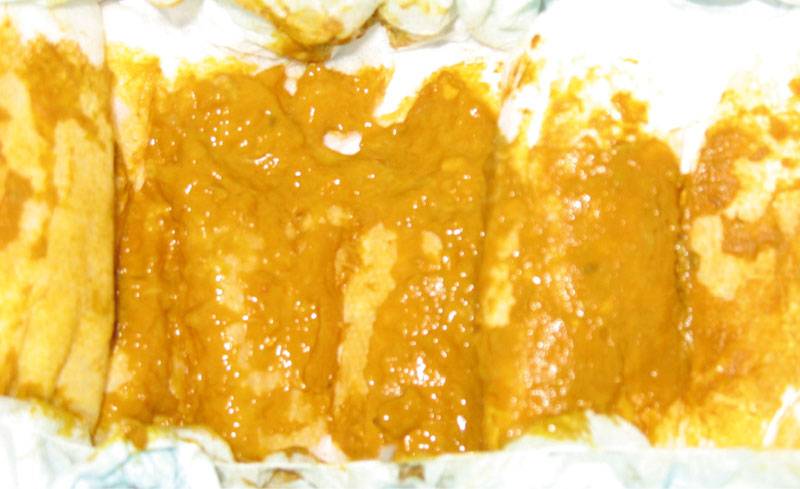
| Гнойные выделения из уретры | Отличаются резким запахом гнили, имеют зеленоватый или желтоватый оттенок и являются признаком венерических заболеваний. |
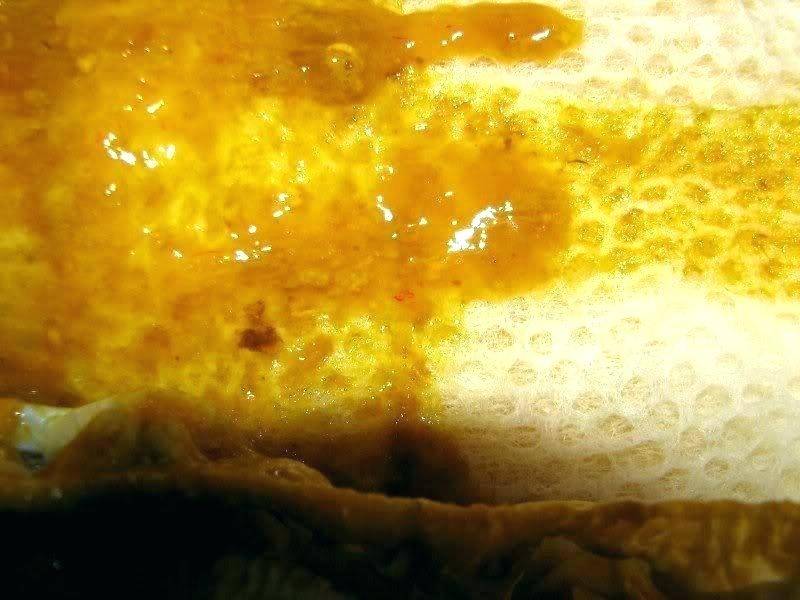
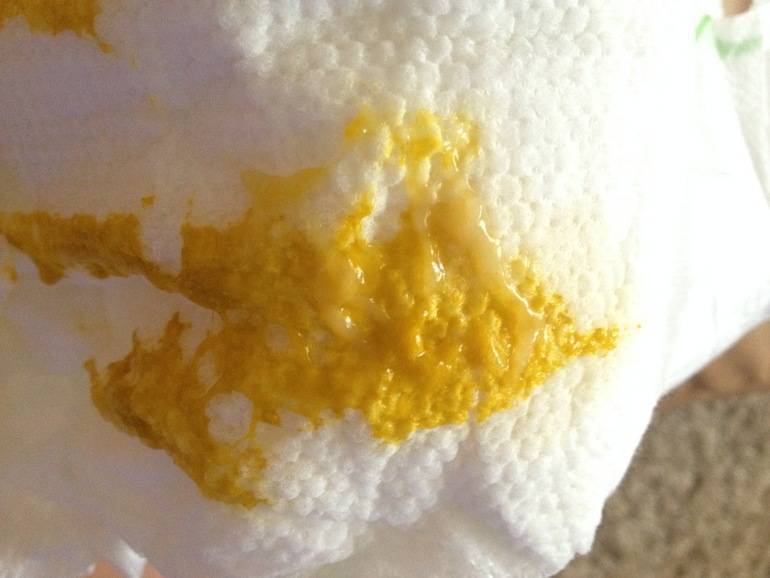
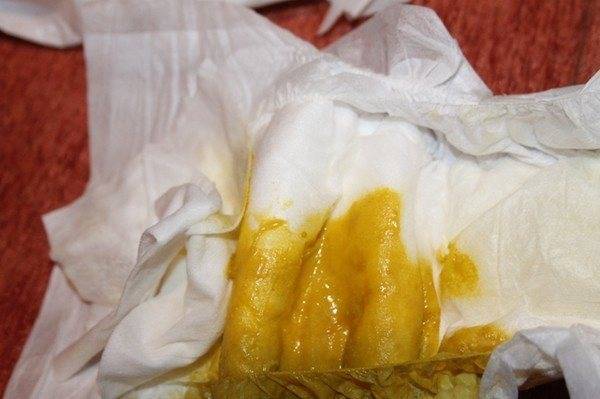
| Прозрачные и жёлтые выделения из уретры | Некоторые формы хронического уретрита сопровождаются выделением прозрачного секрета, который может стать желтоватым при обострении. Они, также, могут сигнализировать о наличии такого заболевания, как трихомониаз, которое сопровождается дискомфортом при опорожнении мочевого пузыря. |
Важно понимать, что характер выделений из мочеиспускательного канала напрямую зависит от целого ряда факторов:
- возбудитель;
- наличие других заболеваний;
- запущенность патологических процессов;
- выраженность воспаления.
Вирусные стоматиты
Герпетический стоматит
Вызывается вирусом герпеса первого, реже второго типа. Составляет 80% всех стоматитов и возникает в основном у детей, реже взрослых. Распространённость вируса простого герпеса составляет от 65% до 90%8. Заражение происходит воздушно-капельным, контактно-бытовым путем.
Чаще встречается рецидивирующий герпетический стоматит, который проявляется зудом, жжением, незначительной болезненностью в полости рта, затем появляются везикулы (пузырьки), которые лопаются и заживают через 7-10 дней.При первичном инфицировании возникает острый герпетический стоматит, для него характерны общие явления, такие как температура, слабость, ломота в мышцах и суставах, степень этих проявлений зависит тяжести заболевания. Как правило, острая форма встречается у детей.
Варицелла-зостервирусная инфекция
Самая легкая форма, при которой поражается слизистая оболочка миндалин. Небные миндалины не сильно увеличены, слизистая горла красного цвета, налетов и гноя нет.
Стоматит при кори
Корь – это острое вирусное, чрезвычайно заразное заболевание, которое вызывается вирусом Polinisa и передаётся воздушно-капельным путем. Болезнь крайне заразная. Характеризуется подъёмом температуры, явлениями ОРВИ, сыпью на лице, шее, а затем всему телу. В полости рта возникают пятна Филатова-Коплика и стоматит, для которого характерна гиперемия, отек слизистой и белый налет. Сейчас благодаря вакцинации данное заболевание практически не встречается.
Классификация стоматита Всемирной Организацией Здравоохранения7
| КЛАССИФИКАЦИЯ | КОММЕНТАРИЙ | ||
| классификация: | По степени поражения слизистой | комментарий: | 1) Поверхностный (катаральный, фибринозный)2) Глубокий (язвенный, некротический) |
| классификация: | По причине возникновения: | комментарий: | 1) (вирусный, бактериальный, грибковый)2) (механическая, химическая или физическая травма)3) 4) возникающий при |
| классификация: | По клиническому течению: | комментарий: | 1) острый2) хронический |
Катаральный стоматит
Характеризуется покраснением, небольшим отёком, жжением слизистой оболочки. Наблюдается при гриппе, ОРВИ, медикаментозном поражении.
Фибринозный стоматит
Проявляется единичными болезненными афтами, которые покрыты белым налётом. Афта – поверхностный дефект слизистой полости рта округлой формы. Проявляется при лёгкой форме афтозного стоматита.
Язвенный стоматит
проявляется в виде глубоких дефектов слизистой оболочки полости рта -язв. Наблюдается при травматическом стоматите.
Некротический стоматит
Характеризуется язвами, которые покрыты некротическим налётом. Наблюдается при язвенно-некротическом гингивите, осложнении кори.
Острый стоматит
Имеет ярко-выраженные симптомы, как правило, он проявляется впервые или возобновляется крайне редко, раз в несколько лет. Также возникает вследствие острой травмы. Больные жалуются на сильную боль, трудность при приёме пищи и иногда даже при разговоре, общую слабость, температуру, запах изо рта. Острый стоматит при неоконченном или неправильном лечении может перейти в хронический.
Хронический стоматит
Характеризуется постоянными рецидивами, как правило, это происходит при ослаблении иммунитета. Может возникнуть в результате регулярной травмы умеренной силы. Клинические проявления выражены слабее, такой вид стоматита всегда требует в первую очередь устранения причины заболевания.
Диагностика и лечение
Сталкиваясь с интимной проблемой, особенно такой, как кровотечение из
заднего прохода при испражнении, можно растеряться, особенно, не зная о способах диагностики и лечения подобных недугов или не понимая, к какому врачу обратиться.
Проктолог или колопроктолог – это врач, который занимается диагностикой и лечением заболеваний толстой, прямой кишки и заднего прохода, а также проблемами крестца, копчика и промежности. Откладывать визит к этому специалисту, в случае если наблюдается кровь из заднего прохода после стула, не стоит.
Врач-проктолог выслушает жалобы и историю их появления, а для установления причины появления крови из прямой кишки, может провести следующие процедуры:
Пальцевое исследование прямой кишки: первичный метод исследования, который дает возможность оценить состояние анального отверстия, выявить возможные патологии в виде новообразований, анальных трещин, нехарактерных выделений, кровотечений.
После пальцевого исследования врач-колопроктолог при необходимости назначает дальнейшие способы диагностики посредством специального оборудования:
- Аноскопия. Это осмотр последних 3-7 см прямой кишки, именно в этой области располагается почти половина источников при видимом кровотечении. Есть несколько типов аноскопов (прямые, конические, с вырезом и без, прозрачные и не прозрачные), каждый из них применяется строго по показаниям, но любой из этих типов позволяет выполнить полноценный осмотр анального канала и нижнеампулярного отдела прямой кишки. Аноскопия применяется при выполнении малоинвазивных методик лечения геморроя (лигирование, склеротерапия), а также выполнения ряда хирургических вмешательств (биполярная коагуляция). Для выполнения диагностической аноскопии подготовка, как правило, не требуется, для аноскопии с лечебными целями требуется подготовка.
- Ректороманоскопия или ректоскопия (РРС или RRS) – диагностическая манипуляция с помощью специального прибора с камерой. Она дает возможность на первичном приеме быстро и без боли визуально оценить состояние слизистой оболочки прямой кишки, выявить наличие образований слизистой и сдавление кишки. При ректоскопии осматривается до 20 см кишки (вся прямая и место её перехода в сигмовидную). Для ректоскопии необходима подготовка.
- Колоноскопия — это наиболее информативная, в сравнении с другими, методика исследования толстого кишечника. Проводится при помощи гибкого фиброколоноскопа, оборудованного камерой с высоким разрешением, которая покажет даже мельчайшие источники кровотечения. Процедура также назначается с целью эндоскопического удаления образований толстой кишки. Колоноскопию выполняет врач-эндоскопист.
Подходящий способ лечения заболевания определяет и назначает врач. Не стоит заниматься самостоятельным лечением и пренебрегать обращением к колопроктологу.
Вирус герпеса
Этот возбудитель вызывает не только простуду на губах, но и высыпания на половых органах. Микроорганизм передается при половых контактах, поцелуях и в других случаях, сопровождающихся попаданием вируса на слизистую.
В интимной зоне образуются пузырьки, которые лопаются, превращаясь в мелкие язвочки. Окружающая слизистая становится сухой, растрескивается и болит. Именно герпесом обусловлено большинство случаев, когда причину трещин выявить не удается. Дело в том, что болезнь вызвана вирусом, который невозможно обнаружить в мазке. Для этого нужно проводить ПЦР-диагностику – исследование, во время которого микроорганизм ищут по мельчайшим фрагментам ДНК и РНК.
Причины
Слизь в кале у грудничка, в том числе с кровью, свидетельствует о нарушении режима питания и различных заболеваниях. Причины чрезмерного образования слизи следующие:
- насморк. При вирусной инфекции, сопровождающейся насморком, небольшое количество слизи заглатывается, попадает в кишечник и выбрасываться наружу вместе с какашками;
- режим питания. Увеличение промежутков между кормлением, большие порции могут привести к брожению пищи в кишечнике и образованию слизи;
- прикладывание к одной груди. Ребенку необходимо высасывать молоко из груди полностью, то есть, и переднее, и заднее. От кормления только передним молоком насыщения не происходит. Кроме того, ему не поступает очень важный фермент – лактоза, благодаря чему переваривается молочная пища;
- неправильное введение прикорма. Прикорм рекомендуется вводить ребенку старше 6 месяцев. Но не нужно начинать с фруктового и овощного пюре, а также свежевыжатых соков. Эти продукты даже в малых объемах провоцируют процесс брожения в кишечнике;
- неправильный рацион матери. От употребления газообразующих продуктов возникают метеоризм, колики и раздражение кишечника ребенка. В результате у грудничка появляется слизистый стул;
- атопический дерматит. Заболевание характеризуется раздражением, покраснением и шелушением кожи, наличием слизи в какашках;
- реакция на лекарственные средства. Само собой, кормящей матери лекарственные препараты разрешено принимать только по итогам консультации с врачом. В любом случае рекомендуется по возможности в данный период от них отказаться. В случае появления коликов ребенку дают средство на основе симетикона, способствующего уменьшению газообразования. Именно потому в кале может образоваться слизь. По завершении лекарственной терапии реакция исчезнет;
- непроходимость в кишечнике. Кишечная непроходимость возникает вследствие передавливании кишки. Ребенок ощущает сильную боль в животике, стул становится водянистым, в том числе со слизью и кровью. В данном случае ребенка требуется госпитализировать;
- кишечные заболевания (дизентерия, сальмонеллез и прочие). У новорожденных протекание заболеваний сопровождается диареей и образованием слизи в кале, ростом температуры тела, рвотой, снижением аппетита и быстрым обезвоживанием. Заметив первые признаки кишечной инфекции, срочно обращайтесь к врачу. В случае тяжелой формы заболевания ребенка необходимо госпитализировать;
- глютеновая недостаточность. Из-за дефицита в организме определенного фермента пища, содержащая много глютена, перестает перевариваться. В большинстве случаев подобная реакция возникает в результате введения прикорма. Из рациона ребенка следует убрать все продукты, содержащих глютен (пшеничная, манная и ячневая крупы, макароны, хлеб и так далее);
- лактазная недостаточность. Фермент лактаза ребенку необходим, чтобы в кишечнике сбраживалось молоко, точнее, находящийся в нем фермент лактоза. Недостаточность бывает врожденной и возникшей в результате появлении большого количества патогенных бактерий. В результате молоко не переваривается, возникают болевые ощущения в животике, газы, понос и комочки молока с элементами слизи. В этом случае детям на грудном вскармливании рекомендуется давать лактазосодержащие препараты, а детям, находящимся на искусственном питании, смесь без лактозы;
- дисбактериоз. Наиболее распространенная причина расстройства стула у новорожденных. Патогенные бактерии начинают размножаться и доминировать над полезными. В результате микрофлора кишечника претерпевает изменения – возникает расстройство стула. Дисбактериоз в легкой форме сопровождается коликами, запорами, вздутием и поступлением в какашки слизи. При значительных нарушениях функционирования кишечника в кале образуется много слизи с кровяными прожилками и остатками непереваренного молока. Многие врачи не рекомендуют вмешиваться в процесс, поскольку кишечнику необходимо самостоятельно справиться с патологией и восстановить полезную микрофлору. Вмешательство в естественный процесс способно «избаловать» кишечник и не позволит ему сформировать иммунитет.
Гормональный дисбаланс
Это частая причина возникновения мелких трещин на слизистой в период климакса. Недостаток гормонов, вызванный возрастными изменениями, приводит к сухости слизистой, которая начинает трескаться и зудеть. Иссушение распространяется на половые пути, вызывая неприятные ощущения при интимных контактах.
Трещинки могут быть симптомом лейкоплакии – предракового состояния, при котором на слизистой образуются беловатые зудящие очаги. Это заболевание, часто возникающее в период климакса, перерождается в рак, поэтому требует врачебного наблюдения.
Появление трещин может быть вызвано кожными заболеваниями – псориазом, нейродермитом, аллергией. В этом случае проявления болезней на слизистых половой области зачастую сочетаются с высыпаниями на других частях тела.
Аллергический стоматит
Возникают как реакция слизистой на аллерген. Аллергическим агентом могут выступать зубные пасты, ополаскиватели, продукты питания, лекарства, материалы коронок, пломб и пр. Часто аллергия возникает на съёмные протезы. Слизистая поражается именно в месте контакта с повреждающим агентом, например, твёрдое нёбо под съёмным протезом. При аллергическом стоматите слизистая отёчная, красная, появляются пузырьки, которые лопаются с появлением болезненных эрозий.
К аллергическим стоматитам также относится хронический рецидивирующий афтозный стоматит, он начинается с отёка и жжения, затем появляется болезненная афта, а после наступает период заживления. Для данного заболевания характерны постоянные рецидивы с определённой периодичностью.
Лечение стоматита
Лечение стоматита зависит от тяжести и причины заболевания и включает следующие мероприятия:
1.
При бактериальных стоматитах назначаются антибактериальные препараты
При грибковых стоматитах – противогрибковые препараты, при вирусных – противовирусныеВажно! Антибиотики, противовирусные и противогрибковые препараты назначает только лечащий врач!. 2
2.
При высокой температуре и боли назначают жаропонижающие, обезболивающие препараты
3.
Витаминотерапия
Особенно важно принимать витамины А, С, Е. 4
4.
Иммуномодулирующие препараты
5.
Антисептическая обработка полости рта. Используют антисептики в виде растворов, спреев таблеток, мазей
6.
Эпителизирующие средства применяются после стихания острых явлений
7.
Санация полости рта, снятие зубных отложений
8.
Щадящая диета
9.
Исключение аллергенов и приём антигистаминных препаратов
Важно! Стоматиты лечит стоматолог, в ряде случаев совместно с терапевтом, инфекционистом, аллергологом и дерматологом. При наличии симптомов обратитесь к специалисту
Слизь в стуле у ребенка
У ребенка слизь в стуле может быть первым симптомом ротавирусной инфекции. В этом случае состояние сопровождается повышением температуры, сильной рвотой, жидким стулом с неприятным запахом, сонливостью, раздражительностью и отсутствием аппетита.
Также слизь может быть результатом несварения желудка и может указывать на пищевую аллергию. Очень часто слизь в стуле появляется вместе с диареей или жидким полужидким стулом. В случае аллергии следует применять элиминационную диету, исключая продукты, которые могут вызвать аллергические реакции в организме. Чаще всего это молочные продукты, яйца, крупы и орехи.
У детей слизь в стуле и сопутствующая диарея могут быть следствием длительной антибактериальной терапии, которая нарушает баланс микрофлоры в кишечнике.
Такие недуги часто поражают детей до двух лет. Однако в большинстве случаев симптомы легкие и проходят после прекращения приема лекарства. В более тяжелых случаях может развиться псевдомембранозный энтерит. Состояние характеризуется диареей, водянистым стулом с очень неприятным запахом, а также может обнаруживаться слизь и кровь. Энтерит также сопровождается болями в животе, лихорадкой и обезвоживанием.
Слизь в стуле у ребенка
Нормальный стул при ГВ
Стул у малышей, находящихся на грудном вскармливании, может иметь различные оттенки и консистенцию, практически в каждом случае это будет являться нормой. Вариации оттенков многочисленны: от светло-желтого до зеленого. Конкретные характеристики стула ребенка, находящегося на ГВ, зависят от целого ряда факторов:
- Индивидуальные особенности организма новорожденного;
- Правильность кормления грудью;
- Физиологическая незрелость ЖКТ и нехватка пищеварительных ферментов;
- Наличие или отсутствие дополнительной жидкости в рационе малыша (например, помимо материнского молока, ребенку могут давать простую воду, ромашковый отвар, лекарственные суспензии и прочее);
- Питание кормящей женщины;
- Наличие гормонов в грудном молоке;
- Нахождение кала на открытом воздухе (происходит его окисление, цвет и запах меняются);
- Прием кормящей женщиной тех или иных лекарственных средств.
На заметку. Что касается структуры кала, то в норме она похожа на кашицу или густую сметану. Допускается жидкий стул, наличие слизи, белых вкраплений, пены, кисловатого запаха чаще всего не является признаком нарушения.
В первые дни после рождения зеленый стул у младенца – обычное явление. В это время у крохи выделяется меконий (первородный кал), который имеет темно-зеленую окраску, характеризуется вязкой структурой и отсутствием запаха.
В течение первых месяцев жизни стул малыша успевает несколько раз поменять цвет и консистенцию. На третий день, после удаления из кишечника мекония, кал ребенка светлеет, поскольку кроха начинает питаться материнским молоком (или молозивом).
Важно! Если первородный кал продолжает выходить на 4-5 день, необходимо выяснить, достаточно ли молока получает младенец. Затем нужно правильно организовать кормление. К седьмому дню стул ребенка приобретает горчичный оттенок, становится жидким или пастообразным
Также от него исходит очень слабый запах кислого молока. Варианты нормы допускают зеленый, оранжевый цвета кала, наличие слизи и белых частиц. Если при этом кроха чувствует себя хорошо и стабильно прибавляет в весе, поводов для беспокойства нет. Поэтому появление зеленого кала у двухмесячного ребенка чаще всего не представляет опасности для здоровья малыша
К седьмому дню стул ребенка приобретает горчичный оттенок, становится жидким или пастообразным. Также от него исходит очень слабый запах кислого молока. Варианты нормы допускают зеленый, оранжевый цвета кала, наличие слизи и белых частиц. Если при этом кроха чувствует себя хорошо и стабильно прибавляет в весе, поводов для беспокойства нет. Поэтому появление зеленого кала у двухмесячного ребенка чаще всего не представляет опасности для здоровья малыша.
Что касается частоты дефекаций, то у новорожденного ребенка она также меняется по мере роста. В течение первых недель после рождения малыши какают каждый день практически после каждого кормления грудью.
После 6 недель график стула становится более редким: до введения прикорма кишечник у младенца опорожняется один раз в несколько дней. Мягкий стул большого объема в данном случае не является признаком запора. Последний характеризуется твердыми фекалиями, которые по внешнему виду напоминают «козьи орешки» и вызывают значительный дискомфорт во время дефекации.
Нормальный стул при грудном вскармливании и отклонения от нормы
Симптомы лямблиоза
Лямблий может насчитываться до миллиона на 1 квадратный сантиметр стенки кишечника. Они механически повреждают кровяные тельца (эритроциты), вызывают раздражение нервных окончаний, нарушают процесс всасывания. В результате развивается воспаление. Продукты жизнедеятельности лямблий могут вызвать аллергические реакции.
Лямблиоз может протекать в острой или хронической форме. Симптомы острого лямблиоза могут проявиться через 1-3 недели после инвазии.
Наиболее часто лямблиоз проявляется в виде кишечного расстройства. В некоторых случаях лямблиоз может стать причиной нарушениям работы желчного пузыря и застоя желчи. В случае длительного протекания лямблиоза (особенно у детей) могут наблюдаться невротические симптомы.
Боль в животе
При лямблиозе болит в подложечной области и в области пупка. Боль, как правило, тупая, но в некоторых случаях может быть и острой.
Метеоризм
Повышенное газообразование (метеоризм) обычно сопровождается чувством переполненности желудка. Возможны отрыжка и изжога.
Расстройство стула
Возможны поносы до 3-5 раз в сутки; стул сначала водянистый или пенистый, потом может стать жирным. Поносы могут смениться запорами.
Аллергические проявления
Возможные аллергические проявления лямблиоза:
- крапивница;
- сильный зуд;
- атопический дерматит;
- бронхиальная астма;
- аллергический ринит, конъюнктивит, блефарит и некоторые другие проявления.
Невротические симптомы
При длительном течении лямблиоза (особенно у детей) могут наблюдаться следующие невротические симптомы: слабость, быстрая утомляемость, раздражительность (у маленьких детей – плаксивость), головные боли, головокружения, кардиалгия.