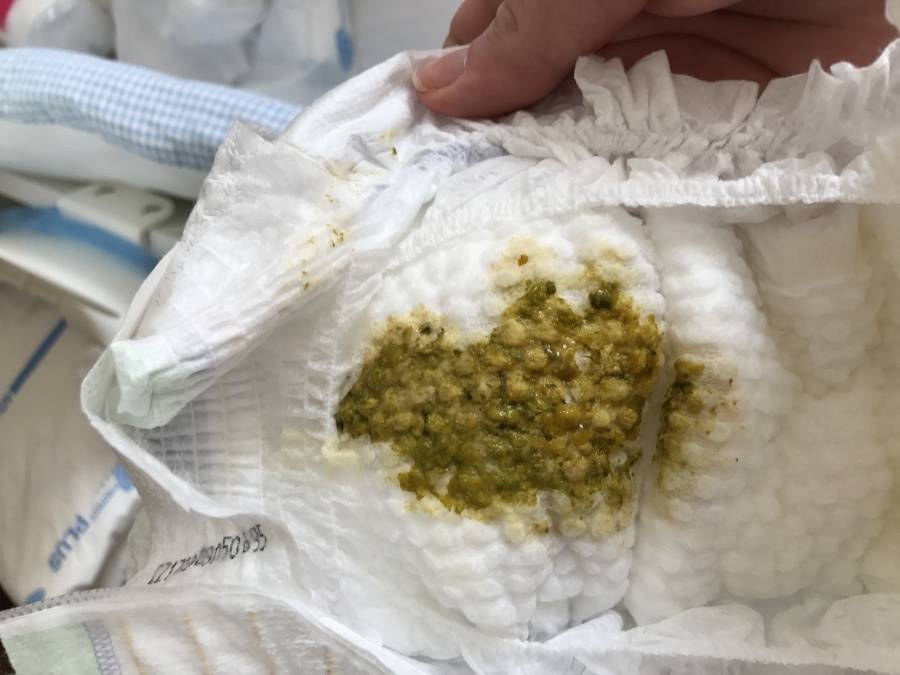
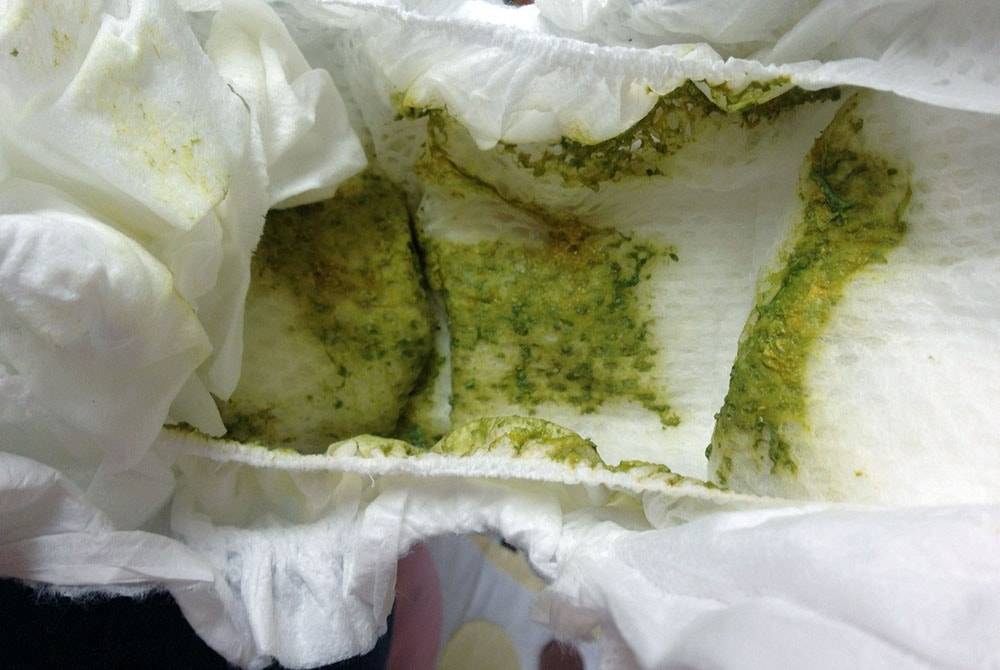
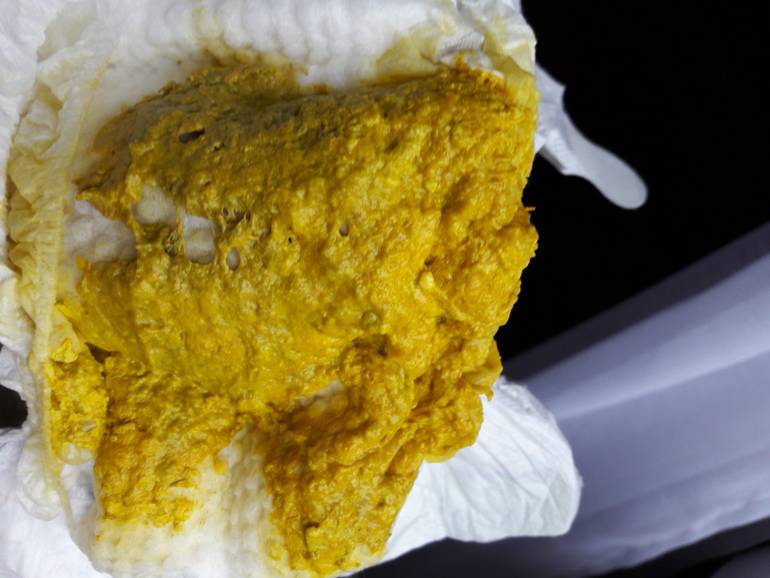
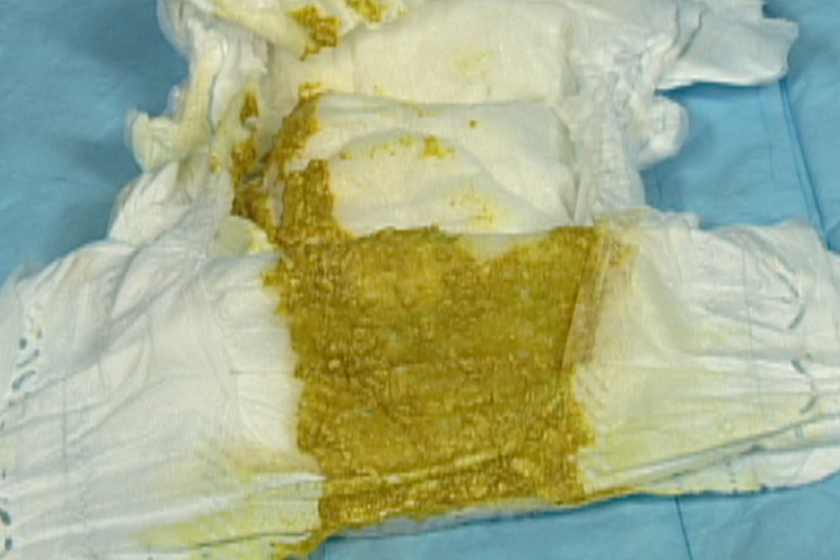
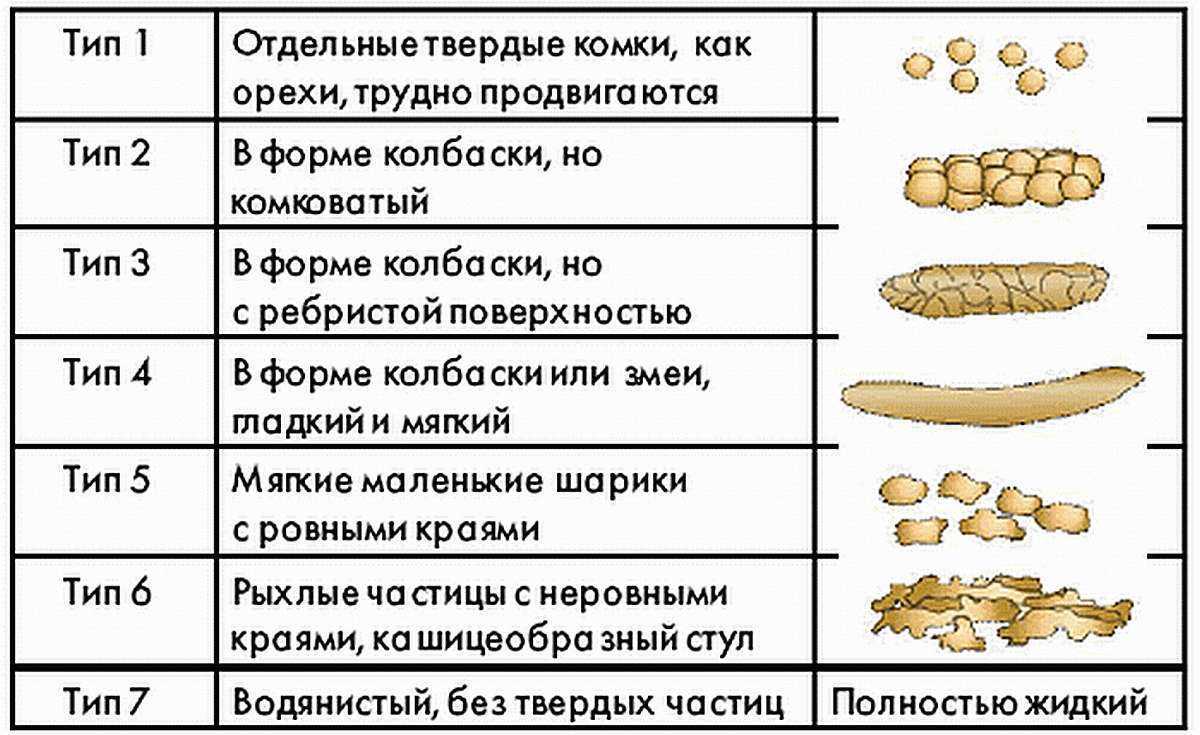
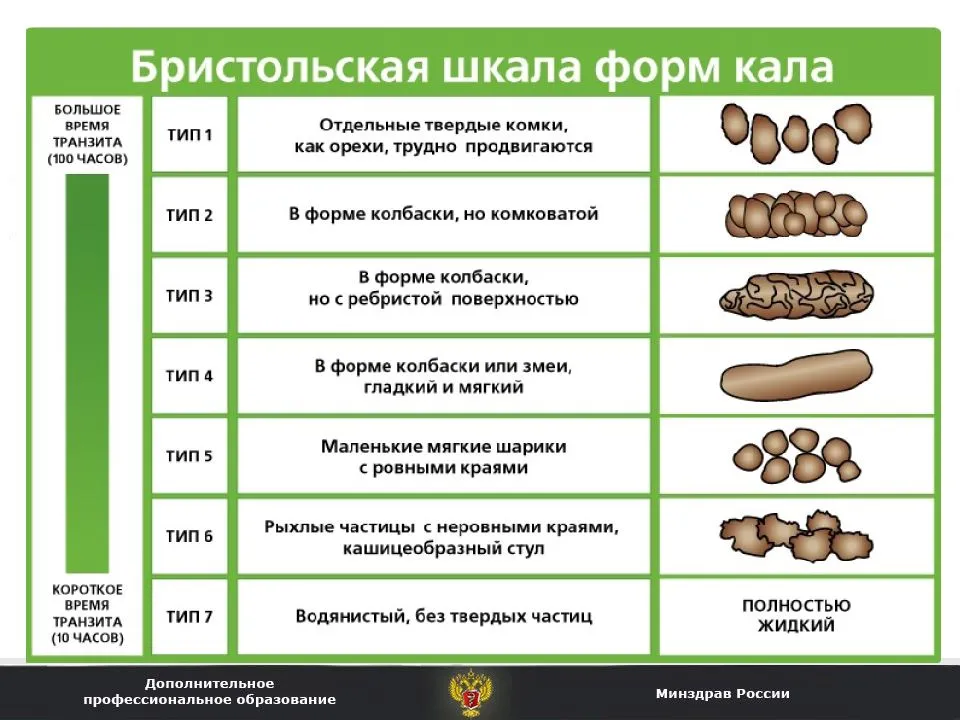
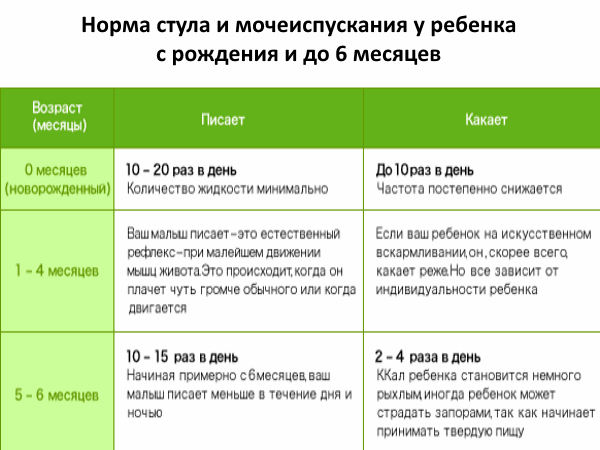
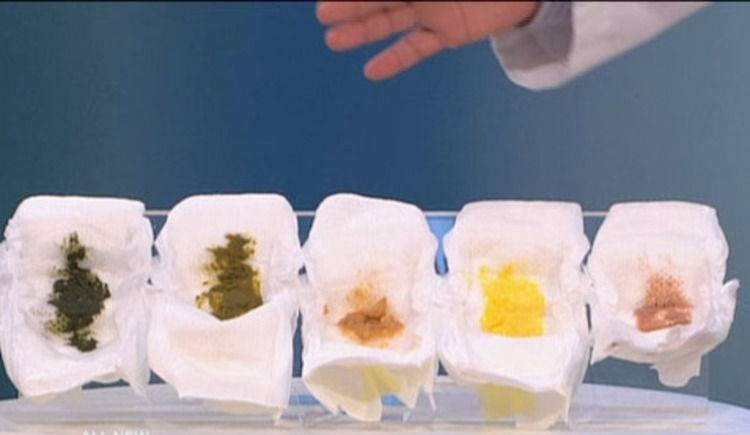
Цвет стула
Норма
Нормальный стул ребенка первого года жизни может быть желтого, оранжевого, зеленого и коричневого цвета!
Особенности
- Первые 2-3 дня жизни цвет первородного кала, или мекония, черно-зеленый (за счет большого количества билирубина, также в меконии клетки кишечного эпителия, амниотическая жидкость, слизь).
- На 3 день стул носит название переходного, в нем остатки мекония, но он уже больше в объеме и светлее.
- Затем цвет стула у детей на грудном вскармливании становится желто-оранжевым, а детей на искусственном вскармливании желто-зеленым.
- В 4-6 мес., разнообразные изменения цвета стула при введении овощей, а потом и фруктов в питание малыша
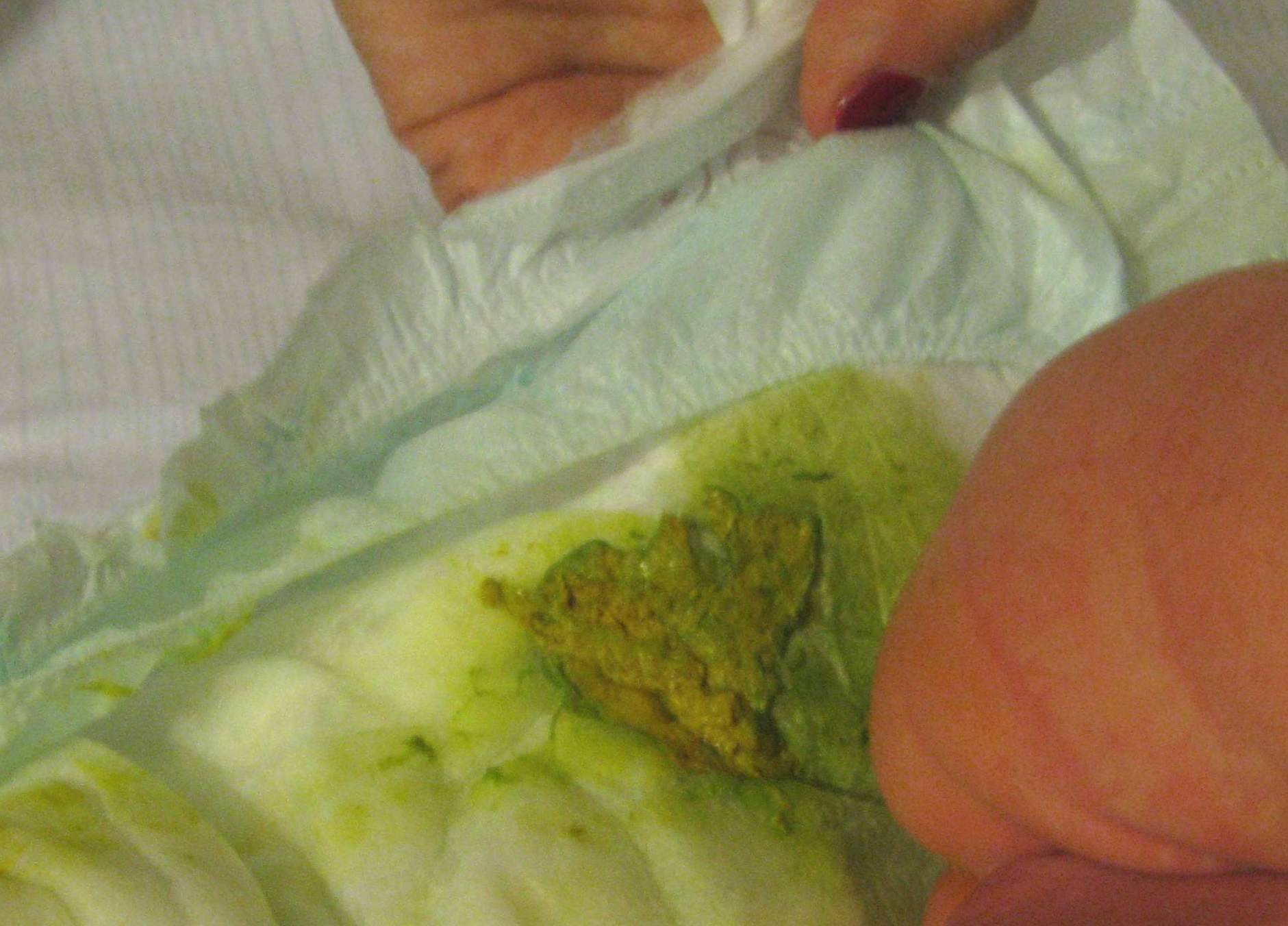
Мамы очень часто обеспокоены внезапным появлением зеленого стула у ребенка как на грудном, так и на искусственном вскармливании. При таких внезапных изменениях, нужно понять, изменено ли при этом состояние ребенка, есть ли какие-то жалобы или он спокоен, у него хороший аппетит и он отлично прибавляет в весе. Ведь вес очень чувствительный показатель здоровья такого маленького ребенка!
Наш малыш спокоен, аппетит сохранен, в весе прибавляет.
Любое изменение питания меняет цвет стула. Такое случается, если вы:
- Поменяли смесь (воздержитесь от частой смены смеси, это большой удар по пищеварению) – если ваш ребенок хорошо переносит эту смесь, растет, просто «растите» с ней.
- Ввели любой! прикорм, хотя самые яркие оттенки дают фрукты и овощи в рационе вашего малыша.
Цвет стула в этом случае зависит от цвета прикорма – зеленый оттенок стула при приеме зеленых овощей (брокколи, горошек и стручковая фасоль), рыжий при приеме богатых каротином фруктов и овощей (морковь, тыква, персик, абрикос), свекла дает розово-бордовый оттенок стула , не вводите ее в рацион слишком рано (до 10 мес.). Есть взаимосвязь цвета стула с диетой кормящей мамы, максимальная при наличии большого количества фруктов и овощей. Поэтому не паникуйте, увидев зеленое или красное содержимое подгузника, если там нет примесей слизи или крови, а вспомните, что нового появилось в диете вашего малыша за последние сутки или на какой кулинарный эксперимент вчера пустились вы. - Вы даете ребенку лекарства (или мама кормит грудью и пьет лекарства сама)
- Прием некоторых лекарств меняет цвет стула: черный цвет связан с приемом препаратов железа, угольных сорбентов; прием антибиотиков (даже кормящей мамой) часто меняет и цвет стула (на более зеленый) и его консистенцию (более жидкий).
Если кроме зеленоватого цвета нет никаких других отклонений, то вам не о чем волноваться.
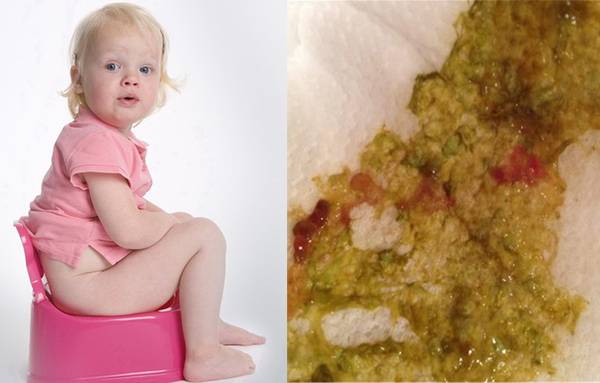
Состояние ребенка изменено: есть рвота, нет аппетита, стул жидкий, имеет примеси слизи или даже крови, малыш быстро теряет в весе.
Это признаки кишечной инфекции, течение ее опасно в таком возрасте, следует срочно обратиться к врачу!
Тревожные симптомы, следует срочно обратиться к педиатру!
Стул ребенка первого месяца жизни – белый или очень светлый (цвет «белой глины») – такой цвет стула, особенно в сочетании с нарастающей желтухой и темным цветом мочи, может говорить о сужении или недоразвитии желчных протоков внутри печени, чаще всего врожденного характера. В таком случае необходима срочная консультация педиатра, хирурга и дополнительное обследование. Если у внешне здорового до этого ребенка более старшего возраста развиваются похожие признаки, вероятно заболевание печени, что тоже является поводом немедленного обращения к врачу.
Почему у грудничка возникает запор при искусственном вскармливании?
В отличие от грудного молока молекула адаптированной молочной смеси требует больше времени на расщепление и переваривание — это один из факторов, который влияет на частоту дефекации. Кроме того, если у малыша первого месяца жизни стул наблюдается менее двух раз в неделю, проанализируйте, достаточно ли смеси он получает, потому что недокорм также нередко является причиной запоров у новорожденного при искусственном вскармливании.
Довольно часто родители сталкиваются с запором при слишком быстром или раннем переходе на искусственное вскармливание. Кишечник младенца, привыкший к грудному молоку, нуждается во времени, чтобы адаптироваться к новому типу питания. И очень часто в этот момент родители, беспокоясь, что задержка стула вызвана тем, что «смесь не подошла», спешат перевести своего малыша на новую. Это может привести к замкнутому кругу, когда очередная слишком быстро (меньше, чем за три дня) введенная в рацион смесь будет только усугублять симптоматику.
Также следует учитывать, что на изменение частоты и характера стула могут влиять такие состояния, как аллергия на белок коровьего молока и лактазная недостаточность. Поэтому тщательный анализ ситуации совместно с педиатром позволит исключить или подтвердить предположение, что запор у младенца на искусственном вскармливании связан именно с этими причинами.
И, конечно же, запор при искусственном вскармливании у грудного ребенка может произойти на фоне введения прикорма. Ребенок начинает получать совсем новую для него пищу, на переваривание которой требуются другие ферменты и больше времени, поэтому стул становится более редким и совершенно другим по консистенции.
Лактазная недостаточность на фоне аллергического воспаления в кишечнике
В тех случаях, когда ребенок слишком рано начинает получать чужеродный белок (чаще всего это белки коровьего молока или сои, содержащиеся в смесях для искусственного вскармливания), в кишечнике нередко развивается аллергическое воспаление. В результате этого нарушается выработка лактазы.
Аллергическое воспаление в кишечнике не всегда сопровождается изменениями на коже, и внешне у ребенка может не быть никаких признаков аллергии. Помимо нарушения переваривания лактозы, у таких детей нарушается всасывание многих других веществ в кишечнике. Поэтому у ребенка на искусственном вскармливании при продолжительной диарее рекомендуется провести аллергологическое обследование.
Как часто нужно ходить к врачу
Первые полгода очень важны в жизни маленького человечка: это время суперинтенсивного роста, но это также и период, когда впервые проявляют себя многие заболевания. Поэтому, чтобы быть уверенным в том, что все идет хорошо, нельзя забывать про плановые осмотры и вовремя навещать педиатра. За первое полугодие таких визитов будет несколько.
Первый произойдет примерно в 1 месяц. В этом возрасте, как правило, малыша осматривают педиатр, хирург-ортопед (иногда — отдельно хирург и ортопед), невролог и офтальмолог, сдаются общие анализы крови, мочи, делается УЗИ внутренних органов и тазобедренных суставов, а также вакцинация. Ваш участковый педиатр фиксирует прибавку роста и веса, окружность головы и грудной клетки, оценивает нервно-психическое развитие малыша, дает советы по вскармливанию. На основе проведенных осмотров вашему ребенку могут назначить дополнительные исследования, а также рекомендовать массаж, гимнастику, посещение детского бассейна.
2 месяца. Вы снова должны прийти с ребенком на плановый осмотр к педиатру. Доктор повторит те же измерения и задаст вам те же вопросы, что и месяц назад, а также сделает вакцинацию.
3, 4 и 5 месяцев. Время нанести новый визит своему участковому педиатру. В 3 месяца врач также выдаст вам направление на посещение невролога. В 3 и 4,5 месяца вы получите направления на вакцинации (если не будет никаких отклонений по здоровью).
6 месяцев
Это время очень важного планового осмотра. Малыш проходит обследование у педиатра, хирурга, невролога, делаются анализы
Вы также получите у своего врача подробную инструкцию о введении прикорма: опросив вас, доктор сделает выводы о наследственности малыша и определит его склонность к аллергии, рассмотрит динамику изменения веса ребенка и, исходя из его состояния здоровья, подберет оптимальную программу знакомства с взрослой пищей.
Режим вакцинации
Делать или не делать прививки, каждый родитель решает сам. Если вы считаете, что они необходимы, то можно опираться на Национальный прививочный календарь.
Согласно ему, от 2 месяцев до полугода вам надо будет привить малыша от следующих болезней:
- 2 месяца — вакцинация от пневмококка;
- 3 месяца — первая вакцинация против дифтерии, коклюша, столбняка, полиомиелита, вторая вакцинация против гепатита B;
- 4,5 месяца — вторая вакцинация против коклюша, дифтерии, столбняка и полиомиелита; вторая вакцинация от пневмококка;
- 6 месяцев — третья вакцинация против коклюша, дифтерии, столбняка, полиомиелита и третья вакцинация против гепатита B.
Не забудьте познакомиться с нашими советами, как сохранить здоровье ребенка, — вы найдете их в этом материале.
Крепкого здоровья вашему малышу!
Список использованной литературы
- Мак-Кенна Джеймс Дж. Спим с ребенком. Руководство для родителей. Москва: Издательство «СветЛо», 2016. – 152 с.
- Хогг Трейси, Блау Мелинда. Чего хочет ваш малыш? Москва: Издательство «Альпина нон-фикшн», 2015. – 350 с.
- Гонсалес Карлос. Подарок на всю жизнь. Руководство по грудному вскармливанию. Москва: Издательство «Ресурс», 2014. – 392 с.
- Комаровский Е. О. Здоровье ребенка и здравый смысл его родственников. Екатеринбург: Издательство «У-Фактория», 2008. – 608 с.
- Бутрий С. А. Здоровье ребенка. Современный подход. Как научиться справляться с болезнями и собственной паникой. Москва: Издательство «Эскимо», 2018. – 240 с.
Запор
Запора у ребенка лучше не допускать, он может стать хроническим. Фото: xorec300189@yandex.ru / Depositphotos
Запор имеет значительные отличия от дисхезии, в основном, по длительности проявления симптомов. В ряде случаев ребенок ходит в туалет «по большому» с нормальной частотой или реже обычного, однако стул плотный, выделяется отдельным фрагментами и в малом количестве
Если подобные выделения повторяются в течение 1-2 дней, а затем проходят, маме следует обратить внимание на собственный рацион и правильность кормления младенца. Если же симптомы повторяются стабильно в течение двух недель, малыша нужно показать врачу
В таких случаях можно говорить о замедлении работы кишечника и запоре².
Детям до года врачи назначают, в основном, глицериновые свечи. Пользоваться ими нужно лишь в крайних случаях, когда ребенок не может самостоятельно сходить «по большому». Советы по решению проблем затрудненного стула и запора в видео 3 дает врач-педиатр высшей категории, доктор медицинских наук Сергей Няньковский.
Видео 3. Что предпринять при проблемах со стулом у ребенка.
Что считать запором
В медицине принято считать запором у детей от рождения до 4 лет ситуацию, когда в течение 1 месяца:
- две и меньше дефекаций в неделю;
- попытки сходить «по большому» сопровождаются болью, натуживанием;
- в прямой кишке скапливается большое количество каловых масс, живот вздувается;
- каловые массы имеют большой диаметр¹.
В первые годы жизни нарушения работы кишечника — далеко не редкое явление. Так, 52% российских детей в течение первых 4 лет жизни сталкиваются с запорами. Это касается как мальчиков, так и девочек².
Вредно ли систематически использовать клизмы?
Клизма — это не просто способ очистить кишечник ребенку, а лечебное средство. Использовать ее нужно только по рекомендации врача. Назначают ее при запорах. А вот при обычной затрудненной дефекации клизму лучше не применять. Допустимо использование лишь в качестве исключения и в крайних случаях, когда даже глицериновые свечи не помогают.
В остальном же частое применение клизмы недопустимо, так как:
- в кишечнике может нарушиться микрофлора, кислотность;
- его стенки могут растянуться;
- развивается слабость мышц, что может привести в дальнейшем к неконтролируемым дефекациям;
- вода в кишечнике растворяет каловые массы, токсины из них могут попасть в кровь.
Воду для клизмы набирают комнатной температуры в объеме 30 мл для новорожденных, 30-40 мл — для малышей 1-3 месяцев, 90 мл — в 3-6 месяцев, 120-180 мл — для более старших детей.
Тревожные симптомы, при которых нужен врач:
- Большое количество слизи в стуле.
- Даже минимальные примеси крови.
- Изменение консистенции, цвета стула.
- Высыпания на коже.
- Хотя бы один из указанных симптомов сочетается с беспокойным поведением малыша в течение 1-2 суток.
Как развивается малыш
C 2 до 6 месяцев ребенок быстро растет и развивается, совершенствуется его зрение и слух, каждый месяц он демонстрирует новые навыки.
- 2 – 3 месяца: сейчас активно развиваются эмоции крохи. Он учится координировать движения рук и ног, следить за перемещением крупных и мелких объектов. Малыш реагирует на звук, понимая, в каком направлении находится его источник.
- 4 месяца: малыш научился держать головку и пристально наблюдает за движением в комнате. Постепенно приближается период прорезывания зубов, ребенок может стать капризным, чаще плакать, у него усиливается слюноотделение. Подробнее об этом процессе читайте здесь (. Ребенок активно общается с близкими при помощи звуков и жестов, внимательно изучает их лица, смеется и улыбается.
- 5 месяцев: малыш учится сидеть, сначала с опорой, затем постепенно переходит к переворачиваниям со спины на живот и назад. Ему нужно больше общения, а одному оставаться неинтересно. Ребенок учится контролировать взглядом движения рук, берет и бросает предметы.
- 6 месяцев: в этом возрасте активно развиваются мышцы малыша, он переворачивается, учится сидеть, дольше концентрируется на игре. Зубки по-прежнему прорезываются и беспокоят кроху.
Способы лечения

Первые месяцы у грудничков жидкий стул — это норма!
Главной задачей является устранение симптомов заболевания и восстановление жидкостного баланса в организме ребенка.
Обычно педиатры не рекомендуют использовать противодиарейные средства, поскольку у детей до года органы пищеварения сформированы не полностью.
Кроме того, применение противодиарейных препаратов задерживает бактериальные токсины в кишечнике, что влияет на длительность симптоматики болезни.
Возможные назначения:
- Антибиотики – лекарственные средства, уничтожающие бактерии. Детям такие препараты назначают только в крайнем случае, поскольку действие противомикробных средств нарушает формирование микробиома кишечника. Для назначения антибиотиков следует предварительно выявить тип возбудителя болезни и определить чувствительность бактерии к препарату.
- Противопаразитарные лекарственные средства при лямблиозе или другом паразитарном заболевании.
- Специальные растворы, содержащие воду и минеральные вещества. Такое лечение необходимо для компенсации острой потери жидкости. Способ введения обычно внутривенный.
- Пероральная регидратация при незначительной потере жидкости. Рекомендуется давать именно воду, а не соки или другие напитки.
- Диетические рекомендации также важны. В зависимости от причины возникновения болезни педиатр назначит определенную лечебную диету. Чаще всего больного ребенка разрешено кормить крахмалистыми продуктами, включая бананы, яблочное пюре и рисовые хлопья. Если мать кормит ребенка грудью, ей может также потребоваться диета.
Таким образом, жидкий стул у новорожденных является опасным патологическим состоянием, требующим диагностики и врачебной помощи. До обращения к врачу родители должны тщательно следить за состоянием ребенка и контролировать поступление жидкости в организм.
Диарея или жидкий стул, когда стоит волноваться? Расскажет видеоматериал:
Возможные причины
Стул грудничка зависит и от рациона матери
Наиболее распространенной причиной патологического состояния является вирусная, бактериальная или паразитарная инфекция.
Патогенные микроорганизмы попадают в желудочно-кишечный тракт вместе с пищей и обуславливают нарушение функций органов.
Также в пище могут содержаться только бактериальные токсины, которые также оказывают негативное воздействие на организм. Токсины попадают в пищу при непосредственном контакте зараженного человека.
Причины и факторы риска:
- Вирусы. Диарею могут вызывать разные вирусы, включая вирус гепатита и цитомегаловирус. Ротавирус является распространенной причиной острой диареи у детей.
- Бактерии и паразиты. Наиболее заразные микроорганизмы передаются через грязную воду и зараженную пищу. К паразитам, способным вызывают диарею, относят лямблию и криптоспоридии. К наиболее распространенным бактериальным агентам относят кампилобактер, сальмонеллу, шигеллу и кишечную палочку.
- Лекарственные препараты. Чаще всего диарея возникает в результате негативного влияния антибиотиков на бактериальные колонии кишечника. После курса противомикробных препаратов в кишечнике больного могут начать размножаться патогенные бактерии, что и приводит к диарее. К другим препаратам, провоцирующим жидкий стул, относят химиотерапию и антациды с содержанием магния.
- Непереносимость лактозы. Лактозой называют сахар, содержащийся в молоке и других молочных продуктов. Непереносимость этого продукта может быть связана с генетическими особенностями.
- Избыток фруктозы в пище. Это частая причина диареи у младенцев, которых кормят фруктовым пюре. Диарея при значительном употреблении фруктозы может быть обусловлена непереносимостью этого продукта.
- Нарушение развития органов пищеварения. Так, структурные и функциональные аномалии кишечника часто проявляются диареей.
- Дисбактериоз – патология микробиома кишечника. Исследователи считают, что это самая распространенная причины болезни у детей до года.
- Перенесенные хирургические операции на органах брюшной полости.
- Аллергическая реакция на продукты питания.
- Другие заболевания органов пищеварения. Диарея является симптомом болезни Крона, язвенного колита, целиакии и синдрома раздраженной толстой кишки.
Кишечные инфекции
Кишечные инфекции довольно часты у детей грудного возраста. Даже самым аккуратным и чистоплотным родителям не всегда удается избежать развития у малыша кишечной инфекции. Дело в том, что защитные функции кишечника (кислотность желудочного сока, местные иммунные факторы) у грудных детей еще не сформированы окончательно, и часть возбудителей, не опасных для взрослых, может вызвать серьезные нарушения у грудного ребенка.
Как правило, инфекция начинается внезапно — с болей в животе (ребенок плачет, сучит ножками) и поноса (иногда с включениями слизи, зелени, крови и других примесей). Кишечные инфекции могут сопровождаться подъемом температуры, однако это происходит не всегда. При появлении каких-либо из описанных симптомов обязательно вызовите врача, а до его прихода постарайтесь облегчить состояние ребенка следующими мероприятиями:
С жидким стулом ребенок теряет много воды и солей, и у него может развиться обезвоживание. Чтобы этого не произошло, малыша надо поить одним из солевых растворов — например оралитом, регидроном. Препарат энтеродез, помимо солей, содержит еще и активированный уголь, адсорбирующий токсины из кишечника. Один из этих препаратов следует постоянно держать в домашней аптечке
Очень важно полностью возместить ребенку тот объем жидкости который он теряет со стулом и рвотой (желательно этот объем измерить). Если малыш не пьет из бутылочки, жидкость можно давать из ложечки или даже из пипетки — маленькие порции жидкости не так сильно провоцируют рвоту, как большие
Обычной кипяченой водой поить ребенка нежелательно, поскольку с кишечным содержимым теряется много солей — если давать жидкость без солей, этот дефицит будет усугубляться.
Помимо растворов для восполнения жидкости, ребенку можно дать адсорбенты (смекту, полифепан, энтеросгель) — препараты, поглощающие, подобно губке, токсины, содержащиеся в кишечнике. Но имейте в виду, что, поглощая токсины, эти препараты не уничтожают патогенные бактерии. В больших количествах они могут привести к запору.
Кормить ли ребенка в разгар кишечной инфекции? Да, кормить. Но объем питания за сутки следует снизить на 1/3-2/3 по сравнению с нормальным (в зависимости от того, какое максимальное количество пищи не приводит к рвоте). Если ребенок находится на грудном вскармливании, то продолжайте кормить его грудным молоком, искусственникам же в таких ситуациях лучше давать кисломолочные смеси. Кормите почаще, но мелкими порциями. В каждое кормление можно добавить 1/4 таблетки ферментного препарата Мезим-Форте. Вот, пожалуй, все меры, которые можно принять до прихода врача.
Ни в коем случае не давайте грудному ребенку антибиотики без назначения врача: некоторые из антибиотиков, часто используемые при кишечных инфекциях у взрослых, противопоказаны новорожденным (например левомицетин)
Большую осторожность следует соблюдать при использовании в грудном возрасте таких препаратов, как Имодиум и другие симптоматические средства, — непременно посоветуйтесь с врачом
Как защитить ребенка от кишечных инфекций?
В первую очередь следует обратить внимание на посуду из которой вы кормите ребенка. Она должна быть сухой
Некоторые мамы подолгу кипятят бутылочки, но затем оставляют в них часть влаги. Влага способствует размножению бактерий.
Во-вторых, не следует часто переливать питание из одной посуды в другую — чем реже вы это делаете, тем лучше. Именно поэтому к современным молокоотсосам сразу пристыковывается бутылочка для кормления.
Наконец, не стоит облизывать пустышки, ложки и другую детскую посуду. Микробы, содержащиеся в полости вашего рта, не всегда безопасны для ребенка (например, бактерия хеликобактер, вызывающая язвенную болезнь или микробы, вызывающие кариес). Болезнетворные бактерии передаются главным образом от человека к человеку, поэтому упавшую на пол пустышку лучше просто ополоснуть водой (на самый худой конец даже не мыть вообще), чем облизать.
Нормы сна по возрастам
- 2 месяца: сейчас ребенок спит меньше. Днем, как правило, он отдыхает 5 раз, у него 2 длинных сна по 1 – 3 часа и 3 коротких — по 10 – 30 минут. Удобно вывозить малыша на прогулку для сна. В этом возрасте кроха привыкает спать ночью по 10 – 12 часов, с перерывами для кормления. Как правило, сон малыша в 2 – 3 месяца не продолжается больше 3 – 4 часов подряд и днем, и ночью.
- 3 месяца: от сна зависит распорядок дня в целом. Как правило, ребенок спит 16 – 17 часов в сутки: 10 часов ночью и 5 – 7 часов — днем. Это 2 длинных сна по 1 – 2 часа и 2 коротких — по 30 – 40 минут. Малышу нужно 20 – 30 минут, чтобы заснуть, и он требует для этого мамину грудь.
- 4 – 6 месяцев: теперь у малыша есть собственный режим. Днем он отдыхает 3 – 4 раза (от 30 минут до 2 часов), засыпает и просыпается примерно в одно и то же время, а ночью спит дольше.
Почему у новорожденного может быть запор при грудном вскармливании
Затрудненное опорожнение кишечника и отсутствие стула у грудных детей в 95% случаев вызвано разными функциональными нарушениями в работе кишечника1,5. Остальные 5% приходится на заболевания, нарушающие формирование, продвижение и выведение каловых масс наружу1,5.
Органические запоры
Этот вид нарушений дефекации чаще обнаруживается в первые дни или месяцы жизни малыша1,3. Его причиной становятся аномалии развития кишечника и прямой кишки в частности, различные неврологические заболевания, сопровождающиеся замедлением и дискоординацией перистальтики желудочно-кишечного тракта, обменные нарушения на фоне сниженной функции щитовидной железы и мозговых центров регуляции эндокринной системы, муковисцидоз, болезнь Гиршпрунга1,3.
Чтобы не пропустить эти заболевания, при запоре у детей от рождения до 3 месяцев лучше сразу обращаться к врачу. Если обследование не выявляет никакой органической патологии, речь идет о функциональном запоре3.
Функциональные запоры
В регуляции стула большое значение имеет нервная система, а поскольку она у новорожденного пока недостаточно развита, почва для возникновения запора есть всегда. Функциональные запоры на фоне дискинезии кишечника, сопровождающиеся ослаблением перистальтики или спастическими сокращениями кишки, которые нарушают ее проходимость, – самая частая разновидность нарушений3.
Другие причины функциональных запоров у грудничков:
- незрелость ребенка и его пищеварительной системы, сопровождающаяся поздним «стартом» пищеварительных ферментов, длительной задержкой пищевых масс в желудке и кишечнике, несовершенством рецепторного аппарата прямой кишки, который запускает дефекацию3;
- последствия внутриутробного кислородного голодания, сказывающиеся на работе центральной нервной системы и регуляции перистальтики кишечника;
- общая мышечная слабость малыша на фоне недоношенности, дефицита железа или активного лечения рахита витамином D3;
- кишечный дисбиоз, возникающий, к примеру, при воздействии антибиотиков и болезнетворных микробов на слабую и неустойчивую микрофлору детского кишечника3;
- аллергия на белки коровьего молока: она может проявляться уже при грудном вскармливании, если мама любит молочные продукты и часто употребляет их4.
Профилактика нарушений стула
Ежедневный мамин массаж и выкладывание на животик — залог хорошего пищеварения у малыша. Фото: Photo by Khoa Pham on Unsplash
Для решения проблемы нарушений стула, а также колик врачи назначают средства, которые помогают правильно развиваться кишечной микрофлоре. Они бывают нескольких видов:
- на растительной основе — с экстрактами или эфирными маслами укропа, фенхеля, кориандра, ромашки, аниса (укропная водичка);
- пробиотики — препараты, содержащие бифидобактерии и термофильные стрептококки;
- диметикон — активное вещество, на основе которого выпускают препараты с ветрогонным действием;
- энтеросорбенты — связывают и выводят из кишечника токсины.
Маме при грудном вскармливании нужно выпивать 1-1,5 л воды в день. Из рациона лучше исключить жирное, выпечку, рис, цельное молоко, кофе. Прикорм лучше начинать с гречки, из фруктовых пюре — с чернослива.
В первые месяцы жизни малыша рекомендуется выкладывать на живот на 5-10 минут перед каждым кормлением. Это позволяет привести в тонус мышцы брюшного пресса и тазового дна.
Хорошее профилактическое средство — регулярный массаж живота по часовой стрелке (видео 4), прием ванн с отварами ромашки, череды, хвойным экстрактом.
Видео 4. О массаже живота у малышей рассказывает врач-педиатр Екатерина Князева.