Терапия
Чтобы успешно лечить РОП ЦНС, необходимо применять комплексную терапию. Она включает в себя назначение медикаментозных средств и дополнительное применение физических методов реабилитации.

Из медицинских препаратов назначают:
- Ноотропные средства (Пирацетам, Ноотропил, Энцефабол, Актовегин).
- Препараты, улучшающие циркуляцию крови (Трентал, Пентоксифиллин).
- Гидролизаты пептидов (Церебролизин, Церебролизат).
- Транквилизаторы Феназепам или Сонапакс – с целью предотвращения психопатий, при которых происходит угнетение сознания, появляется чувство тревоги и эмоциональное безразличие.
- Успокоительные средства (Афобазол, Ново-пассит, Фенибут, Пантогам).
- Синтетические успокоительные препараты назначаются при повышенной раздражительности и состоянии тревожности, когда медикаментозные средства растительного происхождения не оказывают должного эффекта. В этом случае применяют:
- Глицин или Адонис-бром;
- Адаптол или Глюталит;
- Сероквель или Зипрекса.
- Чтобы улучшить общее самочувствие, рекомендуется применение поливитаминных комплексов (Ундевит, Компливит, Аевит).
В терапии органического поражения ЦНС позитивной динамикой будет обладать массаж, физиотерапевтическое лечение, комплекс гимнастических упражнений. Многие практикующие специалисты советуют использовать дозированные нагрузки в плавательном бассейне.
Музыкотерапия
При наблюдении за детьми во время сеансов прослушивания специальных музыкальных программ чаще всего отмечается ожидаемая реакция (успокоительная у возбужденных детей при прослушивании медленных композиций, умеренная активизация на фоне музыкальных произведений в быстром темпе). Влияние музыки на клинико-неврологический статус детей оценивается как нормализующее.
Положительный эффект музыкотерапии, по-видимому, вызван благоприятными изменениями в нейроэндокринной системе, которые оптимизируют течение адаптационных процессов в организме.
Третий этап – амбулаторно-поликлинический – осуществляется под наблюдением врача поликлиники в тесном контакте с родителями, психологами, педагогами, чтобы обеспечить единство тактики, сохранение достигнутых результатов, улучшение параметров здоровья по мере роста ребенка. Такой подход обеспечивает профилактику возможных последствий перенесенной гипоксии виде болезней нервной системы.
О.В. Гончарова, доктор медицинских наук, педиатр-врач восстановительной медицины, главный научный сотрудник ФГУ «ЦНИИОИЗ Минздравсоцразвития РФ»
Причины
У новорожденных рассматриваемая патология может быть спровоцирована такими факторами:
- при схватках и потугах пережалась пуповина, что влияет на кровоснабжение мозга и других органов
- длительные роды
- отслойка плаценты
- острая плацентарная недостаточность
- асфиксия (удушье) в процессе родов
- внутриутробная гипоксия
- недоношенность, что провоцирует дыхательную недостаточность младенца
- открытый артериальный проток
- нарушение поступления крови к сердечку
- врожденные пороки сердца
- сепсис, вследствие которого снижается артериальное давление ребенка
- обильные кровотечения, спровоцированные различными причинами
Причины резидуально-органического поражения мозга у детей
Резидуально-органическое поражение ЦНС у детей диагностируется довольно часто. Причины нервных расстройств могут иметь место как после рождения ребёнка, так и в период беременности. В некоторых случаях повреждение ЦНС происходит вследствие осложнений родового акта. Основными механизмами развития резидуально-органического поражения являются травма и гипоксия. Выделяют множество факторов, провоцирующих нарушение нервной системы у ребёнка. Среди них:
- Генетическая предрасположенность. Если у родителей имеются какие-либо психоэмоциональные отклонения, то риск развития их у малыша повышается. Примерами могут являться такие патологии, как шизофрения, неврозы, эпилепсия.
- Хромосомные аномалии. Причина их возникновения неизвестна. Неправильное построение ДНК связывают с неблагоприятными факторами внешней среды, стрессом. Из-за хромосомных нарушений возникают такие патологии, как болезнь Дауна, синдром Шершевского-Тернера, Патау и т. д.
- Воздействие физических и химических факторов на плод. Имеется в виду неблагоприятная экологическая обстановка, ионизирующее излучение, употребление наркотических средств и лекарственных препаратов.
- Инфекционные и воспалительные заболевания в период закладки нервной ткани эмбриона.
- Токсикозы беременности. Особенно опасными для состояния плода являются поздние гестозы (пре- и эклампсия).
- Нарушение плацентарного кровообращения, железодефицитная анемия. Эти состояния приводят к ишемии плода.
- Осложненные роды (слабость маточных сокращений, узкий таз, отслойка плаценты).
Резидуально-органическое поражение ЦНС у детей может развиться не только в перинатальный период, но и после него. Чаще всего причиной является травма головы в раннем возрасте. Также к факторам риска относят приём препаратов, обладающих тератогенным эффектом, и наркотических веществ в период грудного вскармливания.
Массаж и лечебная физическая культура (ЛФК)
Это – важнейшие факторы физического лечения больных детей, они проводятся в одни и те же утренние часы, ежедневно, через 40-60 минут после кормления на пеленальном столике. Дети, обильно и часто срыгивающие, получают массаж через 1,5 часа после еды. У большинства детей, которым проводятся массаж и ЛФК, положительная клиническая динамика определяется уже после первых 4-5 сеансов воздействия при легком поражении ЦНС, после 7 занятий – при среднетяжелом, 10 сеансов – при тяжелом поражении.
При синдроме нервно-мышечной возбудимости мероприятия направлены на снижение общей возбудимости и мышечного тонуса. С этой целью применяются: покачивания в позе эмбриона или на мяче, общий расслабляющий массаж, точечный массаж для расслабления гипертоничных мышц по общепринятым точкам. При парезе конечностей и их порочном положении применяется локальный массаж для выведения конечностей в правильное положение и фиксация в этом положении 2 часа (сапожок, лонгеты, “варежка” и др.).
При синдроме угнетения нервной системы следует помнить, что после общей вялости, мышечной гипотонии, гипорефлексии через период ложной нормализации может наступить период спастических явлений, поэтому приемы стимуляции можно применять только при стойком угнетении нервной системы без динамики неврологического статуса в течение месяца. Для активизации нервной системы применяются: общий поглаживающий массаж, стимуляция рефлексов спинального автоматизма с помощью рефлекторных упражнений, укрепляющий массаж мышц спины, ягодичных мышц, мышц живота и паретич-ных конечностей. При необходимости – лечение положением, упражнения в воде, направленные на стимуляцию рефлекторных движений и повышение общей активности ребенка, подводный стимулирующий массаж.
При гипертензионном синдроме начинать занятия можно при стабилизации внутричерепного давления. Методика массажа и лечебной гимнастики зависят от наличия ведущих симптомов: возбуждения и мышечного гипертонуса или вялости и мышечной гипотонии. Во время занятия следует избегать резких движений, резких перемен позы. При этом синдроме особенно эффективны упражнения в воде.
Методы лабораторной диагностики перинатальных поражений нервной системы у детей
Согласно экспериментальным исследованиям, мозг новорожденного ребенка в ответ на повреждение способен образовывать новые нейроны. Ранняя диагностика и своевременное лечение — это залог восстановления функций пораженных органов и систем, так как патологические изменения у маленьких детей лучше поддаются обратному развитию, коррекции; анатомо-функциональное восстановление происходит полнее, чем при запущенных изменениях с необратимыми структурными изменениями.
Восстановление функций ЦНС зависит от степени тяжести первичного повреждения. В лаборатории клинической биохимии Научного центра здоровья детей РАМН были проведены исследования, которые показали: для лабораторной диагностики степени тяжести перинатальных поражений нервной системы у детей можно определять в сыворотке крови содержание особых веществ — «маркеров поражения нервной ткани» — нейронспецифической енолазы (НСЕ) которая содержится в основном, в нейронах и нейроэндокринных клетках, и миелин-основного белка, входящего в состав оболочки, окружающей отростки нейронов. Увеличение их концентрации в крови у новорожденных при тяжелых перинатальных поражениях нервной системы объясняется поступлением этих веществ в ток крови в результате процессов разрушения в клетках мозга. Поэтому, с одной стороны, появление НСЕ в крови позволяет подтвердить диагноз «перинатального поражения ЦНС», а с другой — установить степень тяжести этого поражения: чем больше концентрация НСЕ и миелин-основного белка в крови малыша, тем о более тяжелом поражении идет речь.
Кроме того, мозг каждого ребенка имеет свои, генетически детерминированные (только ему свойственные) структурные, функциональные, метаболические и другие особенности. Таким образом, учет степени тяжести поражения и индивидуальных особенностей каждого больного ребенка играет важнейшую роль в процессах восстановления ЦНС и разработке индивидуальной программы реабилитации.
Как уже было сказано выше, методы реабилитации детей с перинатальными поражениями ЦНС будут освещены в следующем номере журнала.
Остеопатия в коррекции энцефалопатии новорожденных.
Органические нарушения развития головного мозга у младенцев необходимо выявлять и лечить немедленно.
Из-за нейронных нарушений возникают заболевания внутренних органов ребенка. Поврежденная сеть начинает управлять всем организмом. Происходит также и обратное влияние: нормализация почек, печени, легких воздействует на нейронные связи. Поэтому при стабилизации мозга необходимо учитывать общую картину развития организма, искать варианты комплексного лечения.
Остеотерапия – одна из ветвей восстановительной медицины. Человек рассматривается как единая целостная схема. Основные принципы методики провозглашены более 30 лет назад. За несколько десятилетий выработаны новые подходы, найдены способы управления, приобретен практический опыт
Медикаментозные препараты используются с большой осторожностью или отсутствуют вообще. Лечение происходит с помощью мобилизации всех элементов, включенных в восстановление
Преимущества данной области медицины в том, что препараты практически не применяются. Ребенок активизирует свои внутренние резервы. Комплексное лечение – основа теории.
Определились следующие остеопатические направления:
фасциальный
1. Краниосакральный метод лечения.
Краниосакральный (cranium-череп, sacrum-крестец) путь основан на теории, согласно которой кости черепа подвижны (раньше считалось, что подвижна только нижняя челюсть). Динамика их движения незаметна и строго подчиняется импульсам мозга. Если организм в целом и главный центр управления функционируют нормально, то ритм движения элементов черепа четкий и правильный. Сбой мозговых импульсов на фоне энцефалопатии свидетельствует об отклонениях от нормы. Изучение ритмики движения черепных участков детей используется не только для диагностики и выявления нервной деструкции, но и для обратного процесса. Через систематизацию импульсов возможно воздействие на поврежденную зону. Особенно эффективен данный способ в устранении последствий энцефалопатии.
Лечение участков мозга устраняет симптомы болезни, нормализует внутричерепное давление детей и может привести к восстановлению пораженных участков.
2. Структуральный метод.
Объектом структурального воздействия выбран опорно-двигательный аппарат новорожденного.
Костная и хрящевая субстанции оказывают влияние на функцию спинного мозга. Нейронные волокна, вены, связанные с позвоночником, также встроены в общую схему. Лечение конечностей, шеи, хребта способствует нормализации отдельных поврежденных зон головного мозга, пострадавших вследствие патологии (перинатальная энцефалопатия).
Структуральная теория в энцефалопатии оперирует мерами воздействием на кости и для избавления от проблем формирования плода и их влияния применяется нечасто.
3. Фасциальный метод.
Фасциальная терапия исследует мягкие ткани, слизистые оболочки, кровопроводящие пути. Лечение энцефалопатии основано на вырабатывании нейронных связей между отдельными участками тела. Фасциальный способ устраняет вегетативно-висцеральные расстройства мозга детей и их следствие — гипервозбудимость. Лечение энцефалопатии фасциальными приемами заключается в коррекции мышечной дистонии, если есть признаки повышенного тонуса мышц.
4. Висцеральный метод при коррекции энцефалопатии.
Висцеральная терапия использует способность внутренних структур к взаимодействию и взаимовлиянию. Так, билирубиновая энцефалопатия требует синхронизации работы печени.
Синдром церебральной ишемии, связанный с гипоксией, проявляется в неправильной деятельности сердца и легких. Лечение осуществляется комплексное (препараты используются минимально).

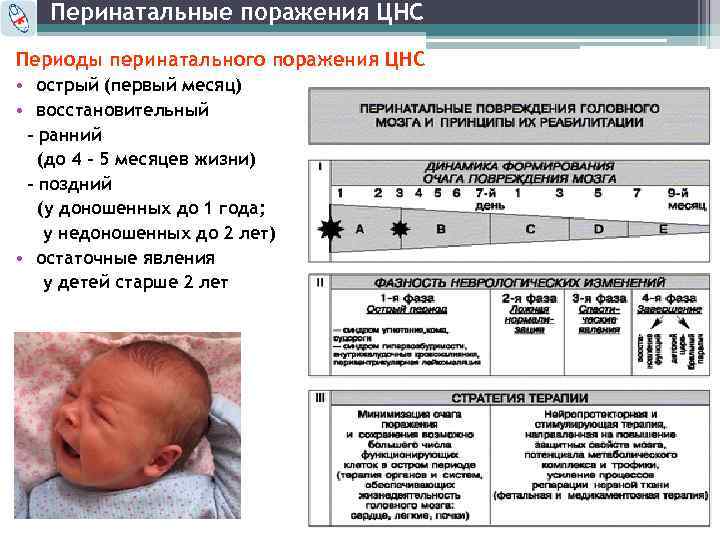
Основные этапы восстановительного лечения и диспансерного наблюдения детей с перенесенной перинатальной гипоксией
Восстановительное лечение – мероприятия, направленные на восстановление здоровья больного или травмированного ребенка и предупреждение хронизации процесса.
Выделяют три основных этапа:
Первый этап – это отделение патологии новорожденных, неврологическое отделение детской больницы, куда непосредственно из родильного дома направляют детей, перенесших внутриутробную гипоксию, асфиксию в родах.
Второй этап – послебольничный, который может осуществляться в реабилитационном отделении больницы, восстановительном центре или в домашних условиях.
Третий этап – диспансерный, восстановительный, амбулаторно-поликлинический, может проходить под наблюдением врача поликлиники.
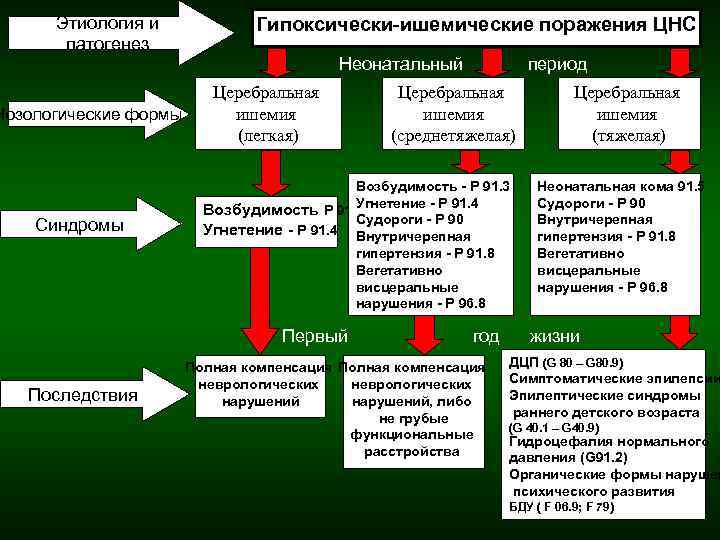
Фазы развития патологического процесса
Выделяют четыре фазы развития патологического процесса при поражениях нервной системы у детей в течение первого года жизни.
Первая фаза — острый период болезни, продолжительностью до 1 месяца жизни, непосредственно связанный с гипоксией и нарушением кровообращения, клинически может проявляться в виде синдрома угнетения или синдрома возбуждения ЦНС.
Вторая фаза патологического процесса распространяется на 2-3-й месяцы жизни, происходит уменьшение выраженности неврологических расстройств: улучшается общее состояние, повышается двигательная активность, происходит нормализация мышечного тонуса, рефлексов. Улучшаются электроэнцефалографические показатели. Это объясняется тем, что пострадавший мозг не утрачивает способности к восстановлению, но продолжительность второй фазы невелика и вскоре (к 3-му месяцу жизни) может наступить нарастание спастических явлений. Фаза «неоправданных надежд на полное выздоровление» завершается (она может быть названа фазой ложной нормализации).
Третья фаза — фаза спастических явлений (3-6-й месяцы жизни) характеризуется преобладанием мышечной гипертонии (т.е. повышением мышечного тонуса). Ребенок запрокидывает голову, сгибает в локтях руки и приводит их к груди, ноги перекрещивает и при опоре ставит на носки, выражен тремор, нередки судорожные состояния и др. Смена клинических проявлений болезни может быть обусловлена тем, что в этом периоде идет процесс дегенерации (увеличивается число дистофически измененных нейронов). В то же время у многих детей с гипоксическим поражением нервной системы наметившийся прогресс во второй фазе болезни закрепляется, что обнаруживается в виде снижения неврологических расстройств.
Четвертая фаза (7-9 месяцы жизни) характеризуется разделением детей с перинатальным поражением нервной системы на две группы: детей с явными психоневрологическими расстройствами вплоть до тяжелых форм детского церебрального паралича (20%) и детей с нормализацией ранее наблюдавшихся изменений со стороны нервной системы (80%). Эта фаза условно может быть названа фазой завершения болезни.

Причины патологий нервной системы у детей
Перинатальный период (с 28 недель беременности до 7 дней жизни ребенка) — один из важнейших этапов онтогенеза, «события» которого влияют на возникновение заболеваний нервной системы и внутренних органов у детей.
Большая часть патологии нервной системы у детей (от задержки психомоторного развития до тяжелых форм детского церебрального паралича) связана с перенесенной гипоксией. Понятия «гипоксия плода» или «асфиксия новорожденного» включают патологические состояния, которые проявляются расстройствами деятельности жизненно важных систем (ЦНС, кровообращения, дыхания) и развиваются из-за острой или хронической кислородной недостаточности. Чаще всего причинами хронической внутриутробной гипоксии (кислородной недостаточности) плода являются заболевания беременной (диабет, инфекция, повышение артериального давления, многоводие, маловодие, многоплодная беременность и др.). Острая гипоксия (асфиксия) возникает в результате нарушения маточно-плацентарного кровообращения в родах при преждевременной отслойке плаценты, тяжелых кровотечениях, замедлении кровотока при сжатии головы плода в родах в полости малого таза и др. Асфиксия новорожденного при рождении в большинстве случаев является следствием гипоксии плода.
Клинически гипоксические поражения ЦНС могут проявляться в виде различных синдромов: возбуждения, угнетения, внутричерепной гипертензии (повышенного внутричерепного давления), судорожного и др.
Результаты гипоксии
Нехватка кислорода для мозга может иметь такие результаты:
Тяжелая церебральная ишемия
Это состояние в четверти-половине случаев приводит к летальному исходу. Малыши не проживают и нескольких дней. Другой вариант развития событий — пневмония или другая инфекция, которая убивает ребенка чуть позже. Большинство тех, кто не умер, получают диагноз аутизма, ДЦП или слабоумия. И только у 10% выживших не отмечается последствий.
Средняя ишемия
Тяжелые отдаленные последствия, согласно статистике, имеют от 30 до 50% малышей.
Ишемия легкой степени
Исход в большинстве случаев благополучный, инвалидизации не отмечается.
Инсульт
Это состояние, вызванное внезапным недостаточным кровоснабжением определенной части мозга или нарушением сосудистой стенки, приводящим к кровотечению в мозговую ткань. Разрушение сосудов или уменьшение кровообращения при их сужении приводит к поражению определенных мозговых центров и нарушению их работы.
Последствия инсульта зависят от степени и локализации поврежденной ткани (напр., нарушения зрения, речи, потеря сознания, расстройство движения глаз, паралич рук, ног и т.д.). Поскольку нервные ведения на пути к мозгу пересекаются, паралич левой стороны обусловлен поражением правой стороны мозга и наоборот.
При появлении признаков инсульта важно немедленно обратиться в службу экстренной помощи. Если лечение начинается в течение 3-х (некоторые источники указывают до 4,5) часов, риск тяжелых осложнений значительно уменьшается. В остром лечении для прочищения артерии, закупоренной сгустком крови, используется эффективный препарат – активатор тканевого плазминогена tPA
В остром лечении для прочищения артерии, закупоренной сгустком крови, используется эффективный препарат – активатор тканевого плазминогена tPA.

Церебральная ишемия при недоношенности и у доношенных детей
При доношенности и при недоношенности характер повреждений головного мозга разный. Если ребенок не выношен положенные 9 месяцев, у него есть риск перивентрикулярной лейкомаляции (ПВЛ). Это означает, что белое вещество мозга, находящееся близ желудочков, отмирает, там образуются кисты.
ПВЛ становится причиной слабоумия и детского церебрального паралича у тех, кто родился раньше 31-й недели гестации.
А у тех, кто пробыл в животе матери весь срок, в основном происходит повреждение коры мозга, то есть серого вещества. От того, где находится некротическая зона, и насколько она большая, будут зависеть последствия для ребенка. При острой и тяжелой асфиксии (удушье) вероятно повреждение ствола мозга. Потому у ребенка будут проблемы с биением сердца и с дыханием, что в части случаев вызывает летальный исход, то есть смерть.