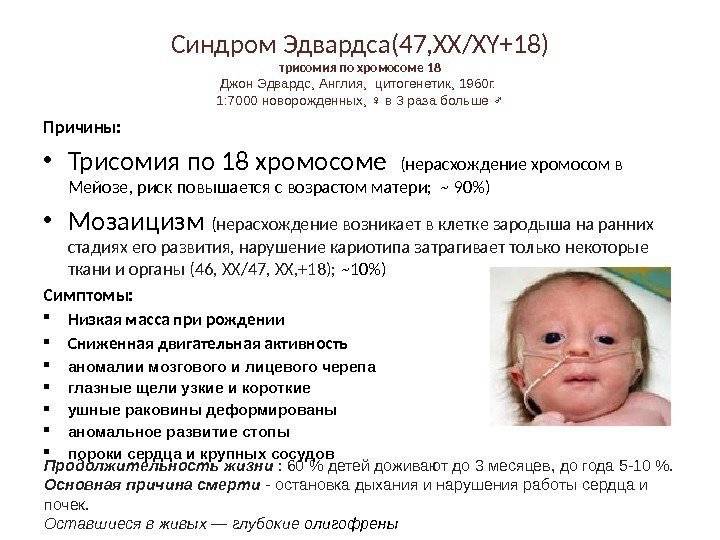
Лечение синдрома Эдвардса
Цель терапии: скорректировать опасные для жизни ребенка пороки развития. Но стоит помнить, что у ребенка могут быть серьезные нарушения, и он вряд ли доживет до 12-месячного возраста. Если обнаружена пневмония, то младенцу вводят лекарства от воспаления и антибиотики. Если обнаружено, что у малыша нет сосательного и глотательного рефлекса, то его кормят с помощью зонда. При обнаружении у больного атрезии анала или кишечника нужно восстановить проход пищи.
Если врач видит, что течение синдрома Эдвардса благоприятное, то нужно сделать операцию, чтобы устранить пупочную грыжу, паховую грыжу, сердечные пороки, волчью пасть. Некоторые симптомы можно убрать приемом лекарств. Например, если у младенца запоры, ему понадобятся определенные слабительные лекарства. При скоплении газов в кишечнике назначаются препараты из ряда «пеногасителей».
Дети, у которых выявлена рассматриваемая трисомия, имеют риск таких болезней:
- мочеполовые инфекции
- синуситы и фронтиты
- гипертензия артериальная
- апноэ
- гипертензия легочная
- воспаление легких
- рак почки
- средний отит
Важно вовремя найти у младенца эти болезни и правильно их пролечить. Прогноз в большинстве случаев болезни неблагоприятный
Как уже отмечалось, ребенок имеет крайне низкие шансы дожить до полового созревания. Если ребенок и выживает, ему нужен неусыпный уход и контроль, потому что его мозг не будет достаточно развит. Некоторые больные могут без помощи посторонних кушать, а также улыбаются и приобретают минимальные навыки.
О механизме наследования
Большинство случаев синдрома не наследуются. Он возникает из-за случайных событий во время образования яйцеклетки и спермы. В результате ошибки в делении возникает репродуктивная клетка с неправильным числом хромосом. Например, у сперматозоида или яйцеклетки может появиться добавочная копия хромосомы 18. Когда одна из таких нетипичных репродуктивных клеток вносит вклад в генетический состав ребёнка, у него во всех клетках будет дополнительная хромосома 18.
Также не наследуется мозаичная трисомия 18. Она обусловлена случайными событиями при делении клеток в начале эмбрионального развития. В итоге отдельные клетки содержат две копии хромосомы 18, а другие — три копии этой хромосомы.
Может быть унаследована транслокационная трисомия. Незатронутый человек несёт перегруппировку генетического материала между хромосомой 18 и другой хромосомой. Хотя у него нет признаков трисомии 18, человек, у которого есть этот тип транслокации, подвергаются повышенному риску иметь детей с этим генетическим расстройством.
PRISCA (Prenatal Risk Assessment)
Программа PRISCA позволяет:
рассчитать вероятность различных видов рисков патологии плода:
- риск трисомии по 21 хромосоме (синдром Дауна)
- риск трисомии по 18 хромосоме (синдром Эдвардса)
- риск развития пороков ЦНС (дефект нервной трубки (ДНТ))
- учитывать индивидуальные данные пациентки
- учитывать факторы, влияющие на обнаружение отклонений от нормальных уровней биохимических маркеров
Расчет риска в первом триместре:
Рекомендуемы сроки тестирования: 9-14 неделя по дню последней менструации. Учитываются следующие показатели:
- УЗИ (срок беременности, величина шейной складки (NT), копчико-теменной размер, бипариетальный размер)
- Сывороточные маркеры:
- Ассоциированный с беременностью плазменный белок А (Pregnancy-associated Plasma Protein-A) — PAPP-A
- Свободная в-субъединица хорионического гонадотропина человека (Human Chorionic gonadotropin) — Свободный в-ХГЧ
Расчет риска во втором триместре:
Рекомендуемые сроки тестирования: 14-21 неделя (оптимально 16-20 неделя). Учитываются следующие показатели:
- УЗИ (срок беременности)
- Сывороточные маркеры:
- Альфа-фетопротеин (alfa-Fetoprotein) – АФП
- Свободная в-субъединица хорионического гонадотропина человека (Human Chorionic gonadotropin) — Свободный в-ХГЧ
- Свободный эстриол (Estriol free) — E3
Анализы и диагностика
Определить синдром трисомии у будущего ребенка можно уже на этапе внутриутробного развития. Если у плода подтверждается такая патология, это считается показанием к прерыванию беременности. Ведь ребенок с таким заболеванием не сможет полноценно жить, а здоровье у него будет ухудшаться с каждым днем
Именно поэтому очень важно диагностировать болезнь как можно раньше
В настоящее время применяются неинвазивные и инвазивные методы исследования биоматериала.
Неинвазивные методики включают пренатальный скрининг крови женщины. Беременная сдает кровь в период с 11 по 13 неделю вынашивания плода, после чего проводится биохимический анализ крови. Риск развития трисомии определяется по уровню хорионического гонадотропина и плазменного протеина А.
Инвазивные методики позволяют определить синдром Эдвардса на самых ранних этапах развития. К таким методам относятся следующие:
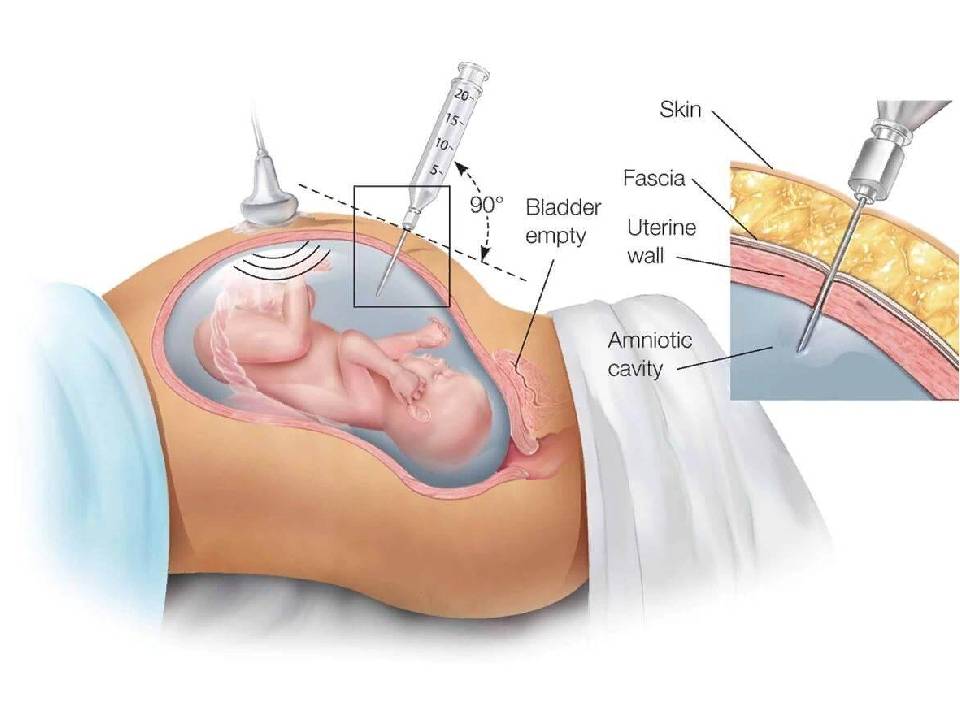
- Амниоцентез – проводится исследование образца околоплодных вод. Эта методика позволяет определить патологию с 14 недели беременности.
- Биопсия ворсин хориона – проводится исследование предварительно взятого кусочка плаценты, так как его структура совпадает со структурой тканей плода. Проводится с 8 недели.
- Кордоцентез – исследуется пуповинная кровь плода. Проводится с 20 недели.
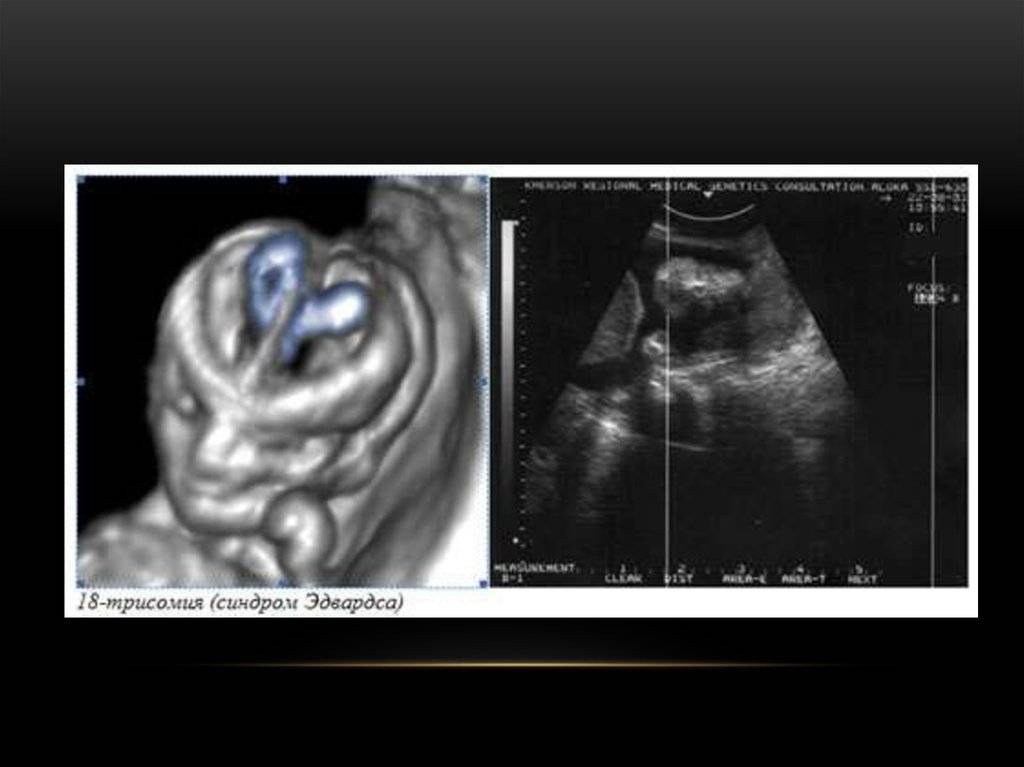
- УЗИ — синдром Эдвардса в процессе этого исследования определяется только на поздних сроках беременности. Характерными признаками этой патологии по УЗИ являются: наличие пороков сердечно-сосудистой и мочеполовой системы; патологии мягких тканей головы, черепа; нарушения развития опорно-двигательных структур.
Кроме того, косвенными признаками заболевания, определяемые в ходе ультразвукового исследования, являются:
- одна артерия в пуповине;
- задержка развития;
- грыжа в брюшине;
- брадикардия;
- отсутствие костей носа.
Причины возникновения патологии
К сожалению, ребенок с синдромом Дауна может появиться в семье даже у очень здоровых людей. Не влияет на появление этого отклонения ни жизнь матери или отца во время беременности, ни окружающая среда, ни пища. Генетика – вещь сложная и, в большинстве случаев, непредсказуемая, поэтому вряд ли стоит весить на кого-то ответственность за решение природы.
Однако стоит отметить несколько факторов, которые повышают риск рождения в семье человека с синдромом Дауна:
- Поздние роды. В отличие от молодых мамочек, женщины старше 35 лет больше подвержены риску рождения больного ребенка.
Возраст матери Степень риска от 20 до 24 лет 1 к 5000 от 25 до 30 лет 1 к 1000 от 35 до 39 лет 1 к 214 После 45 лет 1 к 19
Возраст отца. Этот фактор оказывает влияние в меньшей степени, чем возраст матери, но ухудшение качества спермы с возрастом, ориентировочно после 42 лет, тоже повышает риски генетических дефектов.
Брак между кровными родственниками. У людей со схожей генетической информацией вероятность проявления генетических отклонений очень велика.
Наследственность. Риск передачи заболевания по наследству, от близких родственников, крайне мал, но возможен при некоторых разновидностях синдрома.
Вредные привычки. Курение, алкоголь, наркотики, которыми злоупотребляют будущие родители, могут существенное повлиять на их генетический материал и здоровье будущего малыша.
Причины рождения детей с синдромом Дауна порой кроются в наследственности. По данным множества исследований, синдром в более чем 90% случаев представлен классической трисомией 21 хромосомы. Эта форма заболевания не передается по наследству. Однако отмечено, что в семьях, где рождался малыш с синдромом Дауна, вероятность возникновения хромосомной аномалии у следующего ребенка выше, чем в общей популяции.
Причины
23 пары хромосом, унаследованных от родителей, в норме содержит каждая клетка организма человека. Когда соединяются сперматозоид и яйцеклетка, образуя эмбрион, объединяются их хромосомы. Ребёнок получает 23 хромосомы из сперматозоида отца и 23 от яйца матери — всего 46.
Иногда яйцеклетка или сперматозоид имеют неверное число хромосом. Поскольку клетки отца и матери соединяются, ребёнку передаётся это искажение.
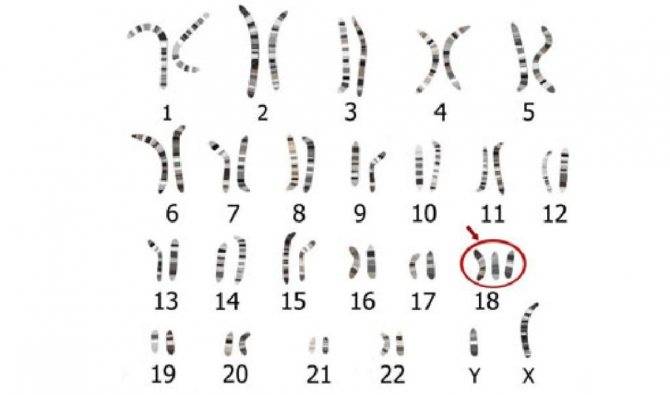
«Трисомия» значит, что ребёнок имеет дополнительную хромосому во всех или некоторых клетках. При трисомии 18 у малыша есть три хромосомы 18. Это приводит к ненормальному развитию многих органов у крохи.
Как правило, трисомия 18 вызвана содержанием лишней хромосомы 18 в каждой клетке. Около 5% пострадавших людей имеют дополнительную хромосому 18 в отдельных, а не во всех клетках. Это мозаичная трисомия. Она может быть очень тяжёлой или едва заметной, в зависимости от числа клеток, имеющих лишнюю хромосому.
В редких случаях нет дополнительной хромосомы; часть длинной ветви хромосомы 18 соединяется с другой хромосомой во время образования сперматозоидов и яйцеклетки или в начале развития эмбриона. В этом случае индивидуум имеет 2 хромосомы 18 и ещё добавочный материал из хромосомы 18, который прикреплён к другой хромосоме. Это явление получило название транслокация.
Дополнительный генетический материал вызывает аномалии развития так же, как наличие всей дополнительной хромосомы. Признаки и симптомы этой формы трисомии зависят от количества хромосомного материала, который был перенесён в другую хромосому.
Симптомы синдрома Дауна
У детей, страдающих даунизмом, отмечается заторможенность физического и умственного развития. Если рассматривать фото детей с синдромом Дауна, то невооруженным взглядом можно заметить особенности их внешности:
- Брахицефалия (слишком укороченный череп), часто сопровождается плоским затылком;
- складка кожи на шее у новорожденных;
- короткая и широкая шея;
- плоское лицо, на котором слабо выделяются нос, рот, надбровные дуги и тд;
- практически плоская переносица;
- увеличенные глаза, часто встречается косоглазие;
- укороченные конечности заметно не соответствуют величине тела;
- небольшая длина кисти, вызванная недоразвитостью средних пальцев рук;
- искривленная форма мизинца;
- поперечная ладонная складка;
- развитый эпикантус (складка кожи около угла глаза).
Некоторые из этих характеристик можно увидеть у ещё не рожденного малыша на УЗИ. Однако с точностью определить наличие синдрома Дауна по УЗИ невозможно. Для этого врач должен назначить более серьезные процедуры исследования, как например, неинвазивную пренатальную диагностику.
Нарушение нормального функционирования систем организма также порождает некоторые особенности. В частности, у больных нередко наблюдается гиперподвижность суставов и недостаточный мышечный тонус. Данные состояния наблюдаются примерно в 80% случаев. Из-за увеличенного языка (макроглоссии) и своеобразного строения неба рот больного всегда приоткрыт. Мышцы лица не способны удерживать губы в закрытом положении. В 65 % случаев выявляются аномалии зубов.
Характерные черты умственного развития:
- Заметное отставание в развитии. Даже при своевременном комплексном лечении задержки в развитии будут всё заметнее с возрастом. Развитие умственных способностей, в большинстве случаев, остается на уровне семилетнего ребенка. В редких случаях интеллект достигает более высокого уровня.
- Небольшой словарный запас. Кроме того, что пациенты с данной аномалией невнятно говорят, отмечается довольно скудный набор используемых речевых конструкций.
- Отсутствие способностей к абстрактному мышлению. Таким детям легче понимать и анализировать только то, что они видят непосредственно перед глазами, представить какую-то ситуацию или пофантазировать для них уже проблематично.
- Низкая концентрация внимания. Ребенку тяжело сфокусироваться на какой-либо задаче, достаточно быстро они начинают отвлекаться.
Синдром Дауна – это практически единственная хромосомная аномалия, когда диагноз можно поставить клинически, то есть, ориентируясь только на внешние признаки. Однако в любом случае необходимо будет провести кариотипирование, чтобы определить форму синдрома.
Помимо наличия самого синдрома Дауна у больных практически всегда отмечается ряд других проблем со здоровьем. Носители данной хромосомной аномалии очень часто сталкиваются с недугами кардиологического характера. Врожденные пороки сердца отмечаются приблизительно в 40% случаев. Нарушение биологических процессов влечет за собой также раннее развитие катаракты, с которым сталкиваются две трети больных старше восьми лет. При синдроме Дауна значительно увеличивается риск развития болезни Альцгеймера и появления острого миелоидного лейкоза. У пациентов с данной патологией часто имеются отклонения в работе пищеварительного тракта. Рекомендуются регулярные обследования у гастроэнтеролога и кардиолога.
Простудные заболевания, ОРВИ и пневмонии – регулярные спутники больного синдромом Дауна. Это объясняется ослабленной иммунной системой организма.
Появление лишней хромосомы в организме вызывает также нарушение обмена веществ, что приводит к неисправному функционированию внутренних органов (заболевания щитовидной железы, нарушения зрения, слуха и т.д).
Надо заметить, что результаты некоторых исследований указывают на то, что люди, являющиеся носителями этой хромосомной аномалии, имеют относительно невысокую частоту возникновения злокачественных опухолей в организме. Однако накопленная на сегодняшний день информация относительно данного медицинского вопроса не позволяет с уверенностью говорить о причинах такой взаимосвязи.
Симптомы
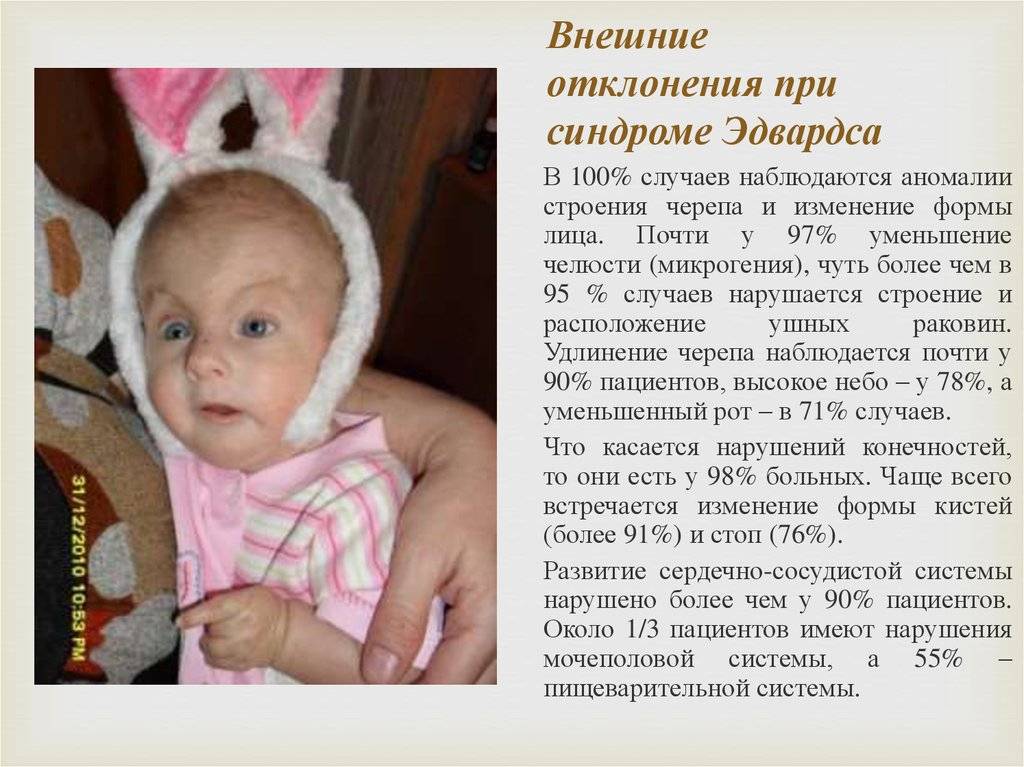
Проявления болезни делят на несколько групп. В первую причисляют те, что характеризуют внешний вид больного человека:
- вес тела при рождении составляет примерно 2кг 100 грамм или 2 кг 200 грамм
- ненормально развитая нижняя или верхняя челюсть
- голова маленькая по отношению ко всему телу
- расщелина верхней губы и/или твердого неба
- неправильный прикус и неправильная форма лица ребенка
- стопа-качалка
- косолапость от рождения
- перепонки на пальцах ног или полное слияние пальцев
- уши низко посажены
- пальцы кисти сжаты, наблюдается неровное их расположение в кулачке
- ротовая щель меньше, чем должна быть
Вторая группа симптомов болезни касается нервно-психической сферы, моторики и функции органов больного ребенка:
- пупочная или паховая грыжа
- врожденные пороки сердца, включая открытый артериальный проток, дефект межжелудочковой перегородки и т.п.
- сглаживание или атрофия мозговых извилин
- недоразвитость мозжечка, мозолистого тела
- умственная отсталость
- задержка нервно–психического развития ребенка
- нарушение локации кишечника
- меккелев дивертикул
- атрезия пищевода или заднего прохода
- нарушение глотательного и сосательного рефлекса
- ГЭРБ
- удвоение мочеточников
- подковообразная или сегментированная почка
- недоразвитость яичников у девочек
- гипертрофированный клитор у младенцев женского пола
- гипоспадия у младенцев мужского пола
- крипторхизм у больных мальчиков
- атрофия мышц
- сколиоз
- косоглазие
Наши преимущества
- Специалисты. Опытные специалисты высокой квалификации, с учёными степенями помогают докторам решать сложнейшие репродуктивные проблемы пациентов.
- Индивидуальный подход, комплексные решения. Индивидуальные эффективные комплексные программы для решения проблем деторождения семейной пары с использованием всех ресурсов нашего ЦМРТ и многопрофильного госпиталя.
- Генетическая лаборатория. Современная лаборатория молекулярной генетики создана по лучшим мировым стандартам качества — от специального покрытия стен и 5-уровневой системы вентиляции, предупреждающей контаминацию (смешение биопрепаратов на молекулярном уровне), до новейшего оборудования и технологий инновационных генетических исследований.
- Международные связи. Генетическая лаборатория нашего госпиталя активно сотрудничает с лабораторией Лондонского университета, генетическими лабораториями BGI Europe и Ingenomix (Испания), международной сетью клиник IVIIVF.
Статья проверена молекулярным биологом, лабораторным генетиком, к.б.н. Кибановым М.В., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Наши программы пренатального скрининга
В клинике «МедикСити» используются программы международного образца, благодаря которым на ранней стадии и в сжатые сроки выявляется большинство неизлечимых генетических пороков (синдромы Дауна, Патау, Эдвардса, Корнелии де Ланге, Шерешневского-Тернера, патологии развития нервной трубки и др.).
Пренатальный скрининг:
- Пренатальный скрининг I триместра беременности, расчет риска хромосомных аномалий плода, программа LifeCycle (DELFIA)
- РАРР-А
- Свободный b-ХГЧ
- Пренатальный скрининг II триместра беременности, расчет риска хромосомных аномалий плода, программа LifeCycle (DELFIA)
- АФП
- Свободный b-ХГЧ
- Свободный эстриол
- Пренатальный скрининг I триместра с расчетом риска преэклампсии, программы LifeCycle, Predictor (DELFIA)
- PAPP-A
- Свободный b-ХГЧ
- PLGF
- Пренатальный скрининг I триместра беременности, расчет риска хромосомных аномалий плода, программа PRISCA (IMMULITE)
- PAPP-A
- Свободный b-ХГЧ
- Расчет риска ранней и поздней преэклампсии I триместра беременности, программа Predictor (DELFIA)
- PAPP-A
- PLGF
- Пренатальный биохимический скрининг I триместра беременности, без расчета риска (для внесения в программу Astraia).
- Определение биохимических маркеров РАРР-А, свободный b-hCG беременным на сроке от 9 недель до 13 недель 6 дней. Исследование проводится на анализаторе Delfia (PerkinElmer, США) в соответствии с рекомендациями FMF (Fetal Medicine Foundation – Фонд Медицины Плода, Лондон).
Диагностика
При выявлении аномалии в период вынашивания врачи рекомендуют делать аборт по медицинским показаниям. Потому диагностика имеет определяющее значение.
На УЗИ можно заметить такие проявления:
- многочисленные отклонения во внутриутробном развитии;
- многоводие;
- небольшой размер плаценты.
Это не явные признаки, а всего лишь предпосылки, которые служат серьезным поводом для проведения подтверждающих исследований.
Биохимический скрининг помогает выявить сывороточные маркеры.
Если риск появления на свет младенца с тяжелым заболеванием очень высок, тогда прибегают к таким диагностическим мерам:
- биопсия ворсин хориона;
- амниоцентез;
- кордоцентез;
- кариотипирование.
В случае если недуг не был диагностирован при беременности и больной ребенок родился, тогда он подлежит всестороннему обследованию.
У больного ребенка, появившегося на свет, обнаруживают пороки в развитии. Он проходит разных специалистов: кардиологов, хирургов, ортопедов и т.д.
После рождения малышу назначаются УЗИ почек и брюшной полости.
Беременность при данной патологии ничем не отличается от здоровой. Дополнительных сигналов о том, что это больной ребенок, нет. Потому определить наличие патологии возможно только с помощью применения современной диагностической техники.
Как же быть в данном случае?
Благодаря современным научным разработкам появилась альтернатива. Это прямой неинвазивный метод диагностики хромосомных аномалий. Разница заключается в том, что материал для исследования получают не из клеток плода, а из крови матери.
Кровь забирается из локтевой вены как при обычном биохимическом анализе. Диагностику можно проводить на любом сроке беременности начиная с 10 нед. Срок ожидания результата 12 дней
Достоверность метода более 99% (акцентирую внимание – речь идет о диагностике хромосомных аномалий, морфологические нарушения эмбриогенеза мы можем увидеть только на УЗИ)
К сожалению, пока данные анализы приходится проводить в лабораториях США, поэтому стоимость их достаточно высока, но в скором времени они будут выполняться в России и, надеюсь, станут более доступны для наших сограждан.
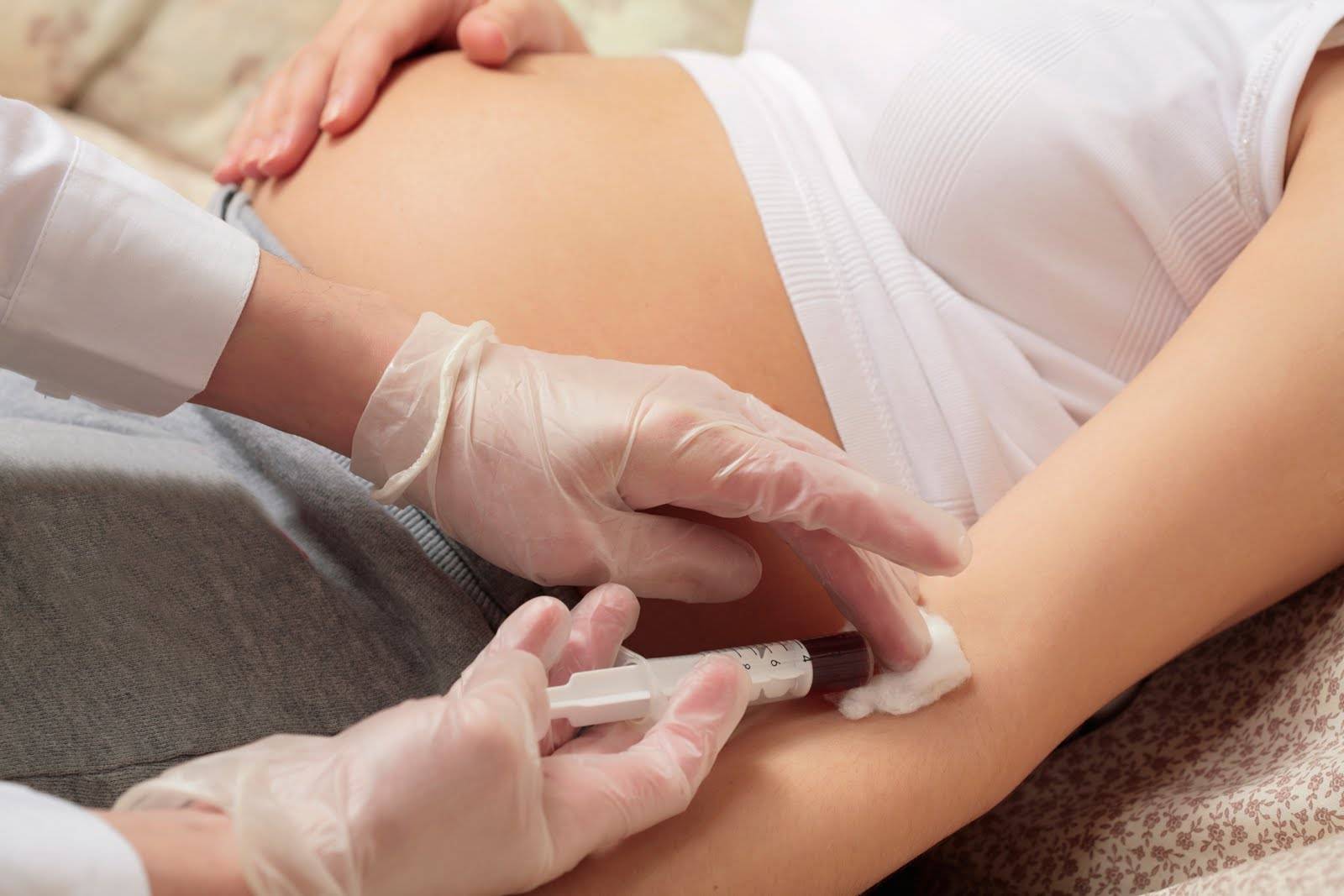
Диагностика
О генетических патологиях чаще всего можно узнать, пока женщина еще вынашивает ребенка. Это касается и трисомий. Скрининг беременности проводят с 11-й по 13-ю неделю. Женщина сдает анализы крови (биохимию), проводится УЗИ. Также диагностика заключается в определении каротипа эмбриона, если женщина находится в группе риска (отягощенный семейный анамнез, инфекционные болезни в первом триместре и т. д.).
В скрининге первого семестра определяют, сколько в крови хорионического гормона человека и плазменного протеина А ассоциированного с беременностью. Потом учитывают возраст беременной, чтобы узнать, с каким риском у нее может родиться ребенок с трисомией 18.
Если женщину отнесли в группу риска, чуть позже делают биопсию плода, чтобы точно знать, родится ли ребенок с отклонениями, или здоровый. С 8 до 12 неделю берется анализ ворсин хориона. С 14 по 18-ю неделю проводится изучение вод, окружающих плод. После 20-й недели могут сделать кордоцентез. Процедура подразумевает, что возьмут крови из пуповины (в процессе применяется ультразвук для контроля взятия материала).
В материале обнаруживают количество хромосом. В этом помогает метод КФ–ПЦР. При условии непрохождения беременной генетического скрининга на поздник сроках гестации делают предварительную диагностику генетической мутации методом ультразвукового исследования. Во втором и третьем триместре есть признаки, которые говорят о том, что ребенок с большой вероятностью родится с трисомией:
- заячья губа
- низко расположенные уши плода
- микроцефалия
- волчья пасть
- пороки опорно–двигательного аппарата
- пороки развития мочеполовой системы
- пороки сердца и сосудов
Как узнать патологию во время беременности — диагностика
Синдром Патау, Эдвардса и другие трисомии лучше всего выявить до рождения малыша. Как правило, пренатальная диагностика данного синдрома проводится в 2 этапа:
- На сроке в 11–13 недель (скрининг, в основе которого — проведение различных биохимических анализов у женщины).
- Определение кариотипа плода у беременных их группы риска.
В 11–13 недель в крови женщины определяется уровень некоторых белков крови: β–ХГЧ (β–субъединица хорионического гормона человека) и плазменного протеина А ассоциированного с беременностью. Затем с учетом этих данных, возраста беременной женщины рассчитывается риск рождения ребенка с синдромом Эдвардса, и формируется группа риска беременных.
Далее в группе риска на более позднем сроке берется материал у плода для постановки точного диагноза: в 8–12 недель это биопсия ворсин хориона, в 14–18 — амниоцентез (изучение околоплодных вод), спустя 20 недель — кордоцентез (внутриутробное взятие крови из пуповины плода с УЗИ–контролем). После этого в полученном материале определяют наличие или отсутствие дополнительной 18–й хромосомы с помощью КФ–ПЦР (количественной флуоресцентной полимеразной цепной реакции).
Если беременная не прошла генетическое скрининг–обследование, то на более поздних сроках предварительная диагностика синдрома Эдвардса осуществляется с помощью УЗИ. Прочие косвенные признаки, на основании которых можно заподозрить синдром Эдвардса на более поздних сроках:
- Наличие аномалий развития костей и мягких тканей головы («волчья пасть», микроцефалия, низкая посадка ушных раковин, «заячья губа» и т.п.).
- Обнаружение пороков со стороны сердечно–сосудистой , мочеполовой системы, а также опорно–двигательного аппарата.
Кому показан пренатальный скрининг
Биохимическую и ультразвуковую пренатальную диагностику рекомендуется проводить всем беременным женщинам. Полученные в результате скринингов данные позволяют выделить группы риска осложнений беременности и риска врожденных пороков у плода.
При этом отнесение женщины и плода по результатам пренатального скрининга к группе риска по какой-либо патологии вовсе не означает, что это осложнение неминуемо разовьется. Правильнее будет сказать, что вероятность развития определенного вида патологии у ребенка этой пациентки выше, чем у остальных.
Также в группы риска автоматически входят пациентки:
- в возрасте 35+ (и/ или если будущий отец старше 40 лет);
- имеющие в роду генетические аномалии развития плода;
- принимавшие препараты, способные негативно повлиять на развитие плода;
- подвергшиеся вредному облучению;
- перенесшие инфекционные или вирусные заболевания в первом триместре беременности;
- с отягощенным анамнезом (замершая беременность, мертворождение, невынашивание в прошлом).
Какие параметры учитывает биохимический пренатальный скрининг:
Двойной тест (скрининг первого триместра). Сдается на 10-13 неделе беременности (на более поздних сроках анализ не проводится, поскольку становится неинформативным).
В ходе исследования определяются:
- свободная b-субъединица хорионического гонадотропина человека (ХГЧ) – гормон, вырабатываемый на всем протяжении беременности и регулирующий множество важнейших процессов в развитии плода.
- РАРР-А (pregnancy associated plasma protein A) – плазменный протеин А, вырабатываемый плацентой. Его концентрация растет постепенно в течение беременности.
Просчитать риски хромосомных аномалий у плода позволяет специальное программное обеспечение. Причем учитываются не сами показатели концентрации ХГЧ и РАРР-А в крови беременной женщины – эти данные программа переводит в специальные величины, именуемые МоМ. А уже по МоМ вычисляется, насколько близок к норме или далек от нее искомый показатель в соответствии с данным сроком беременности. В норме значения МоМ варьируются от 0,5 до 2. Отклонения от этих величин могут указывать на генетические дефекты.
Хромосомные патологии регистрируются примерно у 0,6-1% новорожденных. Наиболее распространенными являются синдром Дауна (встречается у 1 ребенка на 600-700 новорожденных), синдром Эдвардса (1:6500), синдром Патау (1:7800), синдром Шерешевского-Тернера (1:3000).
Анализ крови всегда делается после ультразвукового исследования плода. Каждое из обследований дает свой объем информации о беременности и помогает врачу максимально верно объединить результаты в общую картину.
Тройной тест. Данная биохимическая диагностика проводится на 16-20 неделе беременности (оптимально на – 16-18 неделе).
Тройным тест называется из-за того, что в его ходе определяются три показателя:
- общий хорионический гонадотропин (ХГЧ);
- эстриол – гормон беременности, вырабатываемый плацентой. При нормально протекающей беременности его концентрация неуклонно растет;
- альфа-фетопротеин (АФП) – белок, вырабатываемый при беременности. Его концентрация возрастает по мере увеличения срока, затем постепенно уменьшается.
Иногда в исследование еще включают гормон ингибин А. Его уровень в норме также изменяется в ходе беременности – в сторону понижения концентрации к поздним срокам.
Информативность тройного теста такова, что позволяет в 80% выявить пороки развития нервной трубки (то есть позвоночника, спинного и головного мозга) и ряд генетических дефектов (синдромы Дауна, Эдвардса, Клайнфельтера).
Опираясь на все полученные данные, врач корректирует тактику ведения беременности, либо (при худшем сценарии) решается вопрос о возможности пролонгирования беременности.
Важно: не следует интерпретировать результаты пренатального скрининга самостоятельно, опираясь на советы «экспертов» из интернета. Только опытный специалист, получивший специальное образование, имеет право трактовать данные исследований, заниматься расшифровкой данных
Беременность – не то состояние, при котором возможны самодиагностика или самолечение!
В третьем триместре в пренатальный скрининг входит только УЗИ. Вся информативная ценность стандартных биохимических тестов к этому времени уже исчерпана.
Неинвазивный пренатальный тест ДНК.
Сегодня появился еще один метод определения хромосомных отклонений – неинвазивный пренатальный тест ДНК. Исследование информативно и безопасно как для женщины, так и для плода. А сдать кровь на анализ можно уже после 9 недель беременности. К сожалению, на сегодня этот тест еще мало распространен и весьма дорогостоящ.