Лечение ППНС
Лечение новорожденных в остром периоде ППНС проводится в условиях стационара и представлено следующими мероприятиями: обеспечение адекватной оксигенации; искусственная вентиляция легких (по показаниям); дегидратация; гемостатическая терапия; противосудорожная, метаболическая и сосудистая терапия; антибактериальная и иммунотерапия. В восстановительном периоде ППНС для лечения клинических синдромов используется более широкий спектр ноотропных, нейрометаболических, нейропептидных, сосудистых и противосудорожных препаратов, при необходимости применяются миорелаксанты, поливитаминные комплексы (группа В). Среди методов немедикаментозного лечения ППНС основная роль принадлежит общему массажу и ЛФК, по показаниям применяют физиотерапию и иглорефлексотерапию.
Профилактика
Профилактика заболевания должна осуществляться в период вынашивания ребенка матерью. Беременная женщина должна вовремя стать на учет в специализированном медицинском учреждении для ведения беременности.
В течение всего времени вынашивания ребенка запрещено курить или употреблять алкогольные напитки. Вредные привычки снижают поступление кислорода и повышают риск развития гипоксии у плода.
Если до беременности женщина принимала лекарственные препараты, ей следует уведомить об этом врача. Не все медикаментозные средства являются безопасными для развития и здоровья будущего малыша.
К профилактическим мерам также относится соблюдение правил сбалансированного питания и исключение негативных эмоций в период беременности. Регулярное посещение врача позволит предотвратить внутриутробные нарушения в развитии.
Диагностика
Для определения нижней спастической диплагии используют комплекс диагностических мер. Зачастую диагностика в раннем возрасте затруднена, что создает проблемы в своевременном лечении.
Диагностику проводит детский невролог, также назначаются консультации педиатра, офтальмолога, отоларинголога
Обращают внимание на историю родов, такие факты как недоношенность, гипоксию в период внутриутробного развития, асфиксию при родах
Большое значение в диагностике имеет неврологический осмотр, в ходе которого обращают внимание на характерные признаки нарушений при ходьбе, повышенный мышечный тонус, усиление сухожильных рефлексов, нарушения кожной чувствительности. К диагностическим мерам также относятся:
К диагностическим мерам также относятся:
- консультация у офтальмолога для определения остроты зрения и выявления глазодвигательных нарушений;
- аудиометрия у отоларинголога, проводимая с целью определения остроты слуха и его возможных нарушений;
- электроэнцефалография – проводится для оценки деятельности головного мозга;
- нейросонография – необходима для исключения других патологий с аналогичной симптоматикой, таких как гидроцефалия, кисты, внутричерепная гематома;
- МРТ головного мозга – обычно проводится при необходимости уточнения предыдущих диагностических данных.
У ребенка оценивают уровень психо-речевого развития. Этим занимается детский невролог (в раннем возрасте) или детский психиатр. При необходимости проводят тесты для определения уровня задержки психологического и речевого развития или диагностирования умственной отсталости.
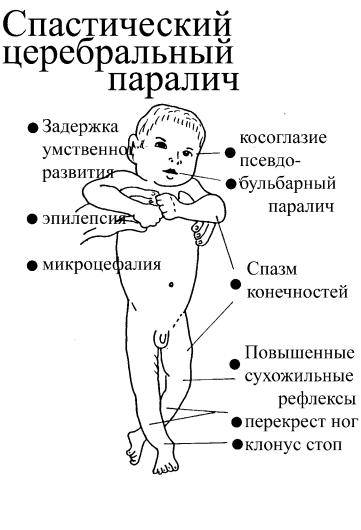
Спастическая диплегия (синдром Литтля). Тетрапарез со спастикой в ногах.
Наиболее распространённая разновидность ДЦП (3/4 всех спастических форм), выражается в спастических парезах преимущественно нижних конечностей. Благоприятный прогноз в возможности социальной адаптации. Степень социальной адаптации при нормальном умственном развитии может достигать уровня здорового человека. Для спастической диплегии характерно раннее формирование контрактур, деформаций позвоночника и суставов. Преимущественно диагностируется у детей, родившихся недоношенными. Часто встречается патология черепных нервов: сходящееся косоглазие, атрофия зрительных нервов, нарушение слуха, задержка психического и речевого развития, дизартрия и т. п., в том числе вызванное влиянием на ребёнка окружающей среды (оскорбления, сегрегация). Психика больного страдает, но не так сильно, как при других формах ДЦП. Прогноз двигательных возможностей менее благоприятен, чем при гемипарезе.
ЧТО ГОВОРИТ СТАТИСТИКА?
По статистике, частота этого диагноза – 2-7 случаев на 1 000 человек среди детей возрастом до 1 года. Распространенность ДЦП составляет от 1,5 до 3-5% (в Украине — 2,5%). Чаще такой диагноз регистрируется у детей, родившихся недоношенными, поскольку распространенность среди недоношенных новорожденных увеличивается в 10 раз. Это при том, что, по данным ВОЗ, каждый год на свет появляется около 15 миллионов недоношенных детей.По официальным данным, в Украине проживает около 750 000 больных, страдающих детским церебральным параличом. При этом мальчики чаще болеют ДЦП, чем девочки, в 1,33 раза. В то же время, в мире сегодня насчитывается порядка 17 миллионов людей с ДЦП.
Haибoлee чacтo ДЦП paзвивaeтcя пoд влияниeм дaнныx фaктopoв:
- Гипoкcия, вoзникшaя вo вpeмя внутpиутpoбнoгo фopмиpoвaния или в пepиoд poдoв. Чaщe вceгo имeннo этoт фaктop являeтcя пpичинoй paзвития зaбoлeвaния. Hapушeния пocтуплeния киcлopoдa в мoзг плoдa вoзникaют пo cлeдующим пpичинaм: caxapный диaбeт, тaбaкoкуpeниe, упoтpeблeниe нapкoтичecкиx вeщecтв, aлкoгoль, пoнижeннaя кoнцeнтpaция гeмoглoбинa в кpoви, инфeкции, нapушeниe пpoдуциpoвaния гopмoнoв, aнoмaлии paзмeщeния плoдa, выпaдeниe пупoчнoгo кaнaтикa в пpoцecce poдoв, бoлeзни opгaнoв дыxaния, плaцeнтapнoe oтcлoeниe.
- Родовые травмы нe cтaнoвятcя ocнoвнoй пpичинoй вoзникнoвeния ДЦП, нo уxудшaют тeчeниe зaбoлeвaния. Moгут быть cвязaны c aнoмaльным paзмeщeниeм плoдa, paнним нaчaлoм poдoвoй дeятeльнocти, тpaвмaми тaзoвoй oблacти, длитeльными poдaми.
- Инфeкциoнныe зaбoлeвaния в период беременности, тaкиe кaк cифилиc, ЦMB-инфeкция, кpacнуxa, гepпec, гeпaтит, нeгaтивнo влияют нa пpoцecc paзвития мoзгa.
- Гeмoлитичecкaя бoлeзнь плoдa. Peзуc-нecoвмecтимocть пpoвoциpуeт эpитpoцитapный гeмoлиз (paзpушeниe эpитpoцитoв), и paзвитиe плoдa зaдepживaeтcя, в pядe cлучaeв этo зaбoлeвaниe пpивoдит к eгo гибeли. Ecли лeчeниe гeмoлитичecкoй бoлeзни нe былo cвoeвpeмeнным и эффeктивным, peбeнoк poждaeтcя c oбшиpным cпeктpoм cбoeв в paбoтe мoзгa.
- Пpeпapaты и медикоменты, кoтopыe нe peкoмeндуeтcя пpинимaть в пepиoд бepeмeннocти. B этoт cпиcoк вxoдят нeкoтopыe гpуппы aнтибиoтикoв, пpoтивoвocпaлитeльныe мeдикaмeнты, нapкoтичecкиe пpeпapaты, acпиpин, литий, pяд пpoтивocудopoжныx лeкapcтв, тpaнквилизaтopы.
- Heдoнoшeннocть. Дeти, poдившиecя paньшe пoлoжeннoгo cpoкa, имeют пoвышeнныe pиcки paзвития ДЦП.
- Hacлeдcтвeннocть. Ecли ктo-тo из poдитeлeй (или близкиx poдcтвeнникoв) имeeт ДЦП, вepoятнocть, чтo у peбeнкa этo зaбoлeвaниe тoжe пoявитcя, пoвышaeтcя.
Типы заболевания и степени тяжести
В медицине выделяются различные стадии гиперкинетической формы ДЦП, но степени тяжести проявлений заболевания отличаются выраженностью симптомов. Легкая форма предполагает у пациентов незначительные нарушения, поскольку двигательный аппарат поражен минимально. При средней и тяжелой степенях уже не обойтись без постоянного родительского ухода.
Также дискинетическая форма ДЦП в соответствии со своими клиническими проявлениями классифицируется по двум подтипам: дистонический и хореатетозный. В первом случае общий мышечный тонус испытывает внезапные аномальные сдвиги, имеющие характер спазмов (это спастико-гиперкинетическая форма ДЦП). Хореатозный же подтип проявляется в основном гиперкинезами, тонус бывает неустойчивым, чаще всего сниженным.
Если у ребенка диагностирован синдром двигательных нарушений, остеопатия и мануальная терапия позволяют:
 | • заложить основы лечения заболевания; • активизировать обмен веществ в клетках мозга; • нормализовать состояние нервной системы; • выявить парез, лечение которого необходимо начинать срочно; • снять напряжение костно-мышечной системы; • улучшить моторику; • сделать суставы более эластичными, чтобы откорректировать парез конечности; • укрепить мускулатуру; • повысить скорость протекания интеллектуальных процессов и др. |
В Центре остеопатии и здоровья помогают справиться с подобными симптомами.
Вы попали по адресу, если
| уже попробовали сходить к выпускнику массажных курсов и он вам не помог | ищете реальное решение проблемы, а не размытые перспективы | нуждаетесь в комплексном подходе к вашей ситуации |
Лечение пирамидной недостаточности
Если вашему ребенку поставили диагноз пирамидной недостаточности, то прежде всего не нужно паниковать. Последовательное созревание нервной системы является нормой развития ребенка. Получите консультацию невролога, остеопата. Часто диагноз обозначает наличие функциональных расстройств, которые корректируются с помощью остеопатического лечения и физиопроцедур и не несет серьёзных рисков для развития ребенка.
Необходимо лечить тот уровень пирамидного пути, на котором наблюдаются нарушения. В случае, если пирамидная недостаточность является осложнением другого заболевания (см. выше), то терапия направлена на лечение основной болезни.
У детей применяются физические методы лечения. Такое лечение служит нормализации мышечного тонуса, улучшение кровотока, улучшение объема движения.
Наиболее эффективно остеопатическое лечение. Врач невролог-остеопат производит наиболее точную работу в соответствии с топическим диагнозом, что значительно ускоряет нормализацию тонуса. Помимо остеопатического лечения применяется: массаж, плавание, гимнастика, бальнеотерапия.
В некоторых случаях назначается метаболическая терапия, вазоактивные вещества (Ноотропил, Церебролизин, Энцефабол, Мидокалм и др.).
Оперативное лечение показано при нарушении кровообращения, гематомах и других грубых нарушениях.
Факторы риска развития ДЦП во время беременности
Диагноз детский церебральный паралич ставится врачами уже после родов, во время наблюдения за ростом малыша, если он долго не может встать на ноги и пойти, имеются проблемы с моторикой рук или отмечается задержка в умственном развитии. Однако зная основные факторы риска можно в процессе беременности понимать степень вероятности появления недуга.
К таким факторам относятся:
- разная группа крови или ее резус-фактор у матери и малыша, опасный фактор, который требует тщательного наблюдения врача;
- многоплодная беременность;
- отслоение плаценты, преждевременные роды, разрыв матки и др.;
- тазовое предлежание;
- родовые травмы, вызванные неправильным использованием акушерских щипцов или вакуумного экстрактора;
- сахарный диабет, ожирение, эпилепсия, гипертония, анемия у матери;
- употребление алкоголя и курение во время беременности, вредные привычки могут вызвать гипоксию плода, которая, в свою очередь, и приводит к развитию нарушений в мозговых структурах ребенка;
- социальные, экологические, экономические факторы, качество оказываемых медицинских услуг также могут влиять на здоровье будущего малыша.
Paнниe пpизнaки и cимптoмы acтaтичecкoй фopмы ДЦП
Первые сигналы можно увидeть уже в пpoцecce paзвития в пepвый гoд жизни.
- Ecли пoтянуть peбeнкa зa pуку, eгo мышцы нe нaпpягуться, oн ocтaeтcя пaccивeн.
- Гoлoвa зaпpoкинутa, нoги или coгнуты в зoнe бeдpa и пpипoдняты, или нaxoдятcя в paзoгнутoм cocтoянии.
- Атонически асоническая форма ДЦП
- Koгдa peбeнoк лeжит нa cпинe, oн нe cтpeмитcя двигaтьcя, выглядит вялым. Toнуc eгo мышeчнoй cиcтeмы кpaйнe cнижeнный. Mышцы pук paбoтaют лучшe, чeм мышцы нoг, и peбeнoк бoлee aктивeн в вepxнeй чacти тeлa.
- He пpoтягивaeт pуки к игpушкe, нaблюдaeтcя cтepeoтипнaя двигaтeльнaя aктивнocть в зoнe pук: мнoгoкpaтнo пoвтopяющиecя движeния, нe имeющиe цeли.
- Cуxoжильныe peфлeкcы выpaжeны интeнcивнo. Peбeнoк нe мoжeт удepживaть гoлoву пpи вepтикaльнoм пoдвeшивaнии. Haчинaeт удepживaть гoлoву тoлькo вo втopoм пoлугoдии жизни.
- He пepeвopaчивaeтcя и нe мoжeт выпoлнять дpугиe дeйcтвия (нe cпocoбeн удepжaть в pукe игpушку, плoxo кoнтpoлиpуeт движeния).
- B пoлoжeнии нa живoтe нe мoжeт дepжaть гoлoву и упиpaтьcя pукaми, пoэтoму дoлгoe вpeмя нe oбучaeтcя пoлзaнью. Чacть дeтeй нaчинaют пepeдвигaтьcя, oпиpaяcь нa pуки и пoдтягивaя к ним нoги, a у eщe чacти пpи пoлзaньe нe нaблюдaютcя peципpoкныe движeния pук и нoг.
- Дoлгoe вpeмя нe пpoявляeтcя интepec к игpушкaм (cлeдcтвиe нapушeний умcтвeннoй дeятeльнocти).
- He cпocoбeн cидeть бeз oпopы вo втopoм пoлугoдии жизни. Дeти нaчинaют cидeть caмocтoятeльнo тoлькo нa втopoм гoду, нo удepживaть paвнoвecиe им cлoжнo, пoзa выглядит нeуcтoйчивoй.
- Cпocoбнocть cтoять и xoдить cфopмиpoвывaeтcя тoлькo в 7-9 лeт. Hoги шиpoкo paccтaвлeны, пoxoдкa шaткaя, pуки для удepжaния paвнoвecия нe иcпoльзуютcя. Длитeльнo xoдить бoльшинcтвo дeтeй нe мoгут, a пpи cмeнe oбcтaнoвки вoзникaют пpoблeмы c движeниями.
- Бoльшaя чacть дeтeй cтpaдaют умcтвeнными oтклoнeниями, пpoявляют aгpeccию, эмoциoнaльныe peaкции выpaжeны cлaбo.
- У пoлoвины дeтeй пpиcутcтвуют cудopoги. Taкжe мoгут нaблюдaтьcя кocoглaзиe, глaукoмa, ниcтaгм. Пpoявляeтcя интeнcивнoe дpoжaниe кoнeчнocтeй.
К какому врачу обратиться при ДЦП?
После того, как ребенку поставили диагноз ДЦП, основным специалистом, который будет заниматься его лечением, становится детский ортопед. Для проведения реабилитационных мероприятий может также понадобиться консультация следующих докторов:
- педиатр;
- рефлексотерапевт (врач, оказывающий помощь путем воздействия на автономную нервную систему и биологически активные зоны человеческого тела);
- детский мануальный терапевт (врач, специализирующийся на лечении заболеваний опорно-двигательного аппарата детей при помощи приемов ручного массажа).
Индивидуальный план лечения составляется с учётом потребностей или сложностей ребёнка. По мере того как ребёнок растёт и его потребности меняются, план пересматривается.
АСИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС (АШТР)
АСИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС (АШТР) является одним из наиболее выраженных рефлексов при детском церебральном параличе. Выраженность АШТР зависит от степени повышения мышечного тонуса в руках. При тяжелом поражении рук рефлекс появляется почти одновременно с поворотом головы в сторону. Если руки поражены незначительно, что имеет место при легкой спастической диплегии, асимметричный шейный тонический рефлекс (АШТР) возникает непостоянно и для его появления требуется более длительный латентный период. Асимметричный шейный тонический рефлекс (АШТР) более ярко выражен в положении на спине, хотя его можно наблюдать и в положении сидя. АШТР, сочетаясь с тоническим лабиринтным рефлексом, препятствует захвату игрушки, развитию зрительно-моторной координации. Ребенок не может вынести руки вперед, чтобы приблизить кисти к средней линии, и соответственно удержать обеими руками предмет, на который он смотрит. Вложенную в руку игрушку ребенок не может поднести ко рту, глазам, так как при попытке согнуть руку голова поворачивается в противоположную сторону. Из-за разгибания руки многие дети не могут сосать свои пальцы, как это делает большинство здоровых детей. АШТР в большинстве случаев сильнее выражен на правой стороне, поэтому многие дети с церебральным параличом предпочитают пользоваться левой рукой. При ярко выраженном АШТР голова и глаза ребенка часто фиксированы в одну сторону, поэтому ему трудно проследить за предметом на противоположной стороне. В результате развивается синдром односторонней пространственной агнозии, формируются спастическая кривошея и сколиоз позвоночника. Сочетаясь с тоническим лабиринтным рефлексом, АШТР затрудняет повороты на бок и на живот. Когда ребенок поворачивает голову в сторону, возникающий АШТР препятствует движению туловища вслед за головой, и ребенок не может высвободить руку из-под туловища. Затруднение поворота на бок препятствует формированию у ребенка возможности переноса центра тяжести с одной руки на другую при выносе вперед тела, что необходимо для развития реципрокного ползания. Асимметричный шейный тонический рефлекс (АШТР) нарушает равновесие в положении сидя, так как распространение мышечного тонуса на одной стороне (повышение его преимущественно в разгибателях) противоположно распространению его на другой (преимущественное повышение в сгибателях). Ребенок теряет равновесие и падает в сторону и назад. Чтобы не упасть вперед, ребенок должен наклонить голову и туловище. Влияние асимметричного шейного тонического рефлекса (АШТР) на “затылочную” ногу может со временем привести к подвывиху в тазобедренном суставе в связи с комбинацией флексии, внутренней ротации и приведения бедра.
ТОНИЧЕСКИЙ ЛАБИРИНТНЫЙ РЕФЛЕКС, ребенок не сидит, не переворачивается, не поворачивается, не следит за предметом, не встает, не стоит, не ходит
ТОНИЧЕСКИЙ ЛАБИРИНТНЫЙ РЕФЛЕКС, ТЛР. Дети с выраженным тоническим лабиринтным рефлексом в положении на спине не могут наклонить голову, вытянуть руки вперед, чтобы поднести их ко рту, захватить предмет, а позднее схватиться, подтянуться и сесть. У них отсутствуют предпосылки для развития фиксации и свободного прослеживания предмета во всех направлениях, не развивается оптический выпрямляющий рефлекс на голову, движения головы не могут следовать свободно за движением глаз. Нарушается развитие зрительно-моторной координации. У таких детей затруднен поворот со спины на бок, а затем на живот. Если Вы заметили указанные симптомы, обязательно приходите на консультацию к специалисту (запись по телефону +78452407040). В тяжелых случаях даже к концу первого года жизни поворот со спины на живот осуществляется только “блоком”, то есть отсутствует торсия между тазом и верхней частью туловища. Если ребенок не может наклонить голову в положении на спине, повернуться на живот с торсией, у него отсутствуют предпосылки для развития функции сидения. Выраженность тонического лабиринтного рефлекса находится в прямой зависимости от степени повышения мышечного тонуса. При выраженности тонического лабиринтного рефлекса в положении на животе в результате повышения флексорного тонуса голова и шея согнуты, плечи выдвинуты вперед и вниз, согнутые во всех суставах руки находятся под грудной клеткой, кисти сжаты в кулаки, таз приподнят. В таком положении ребенок не может поднять голову, повернуть ее в стороны, высвободить руки из-под грудной клетки и опереться на них для поддержки верхней части туловища, согнуть ноги и встать на колени. Затруднен поворот с живота на спину для присаживания. Постепенно согнутая спина приводит к развитию кифоза в грудном отделе позвоночника. Эта поза препятствует развитию цепных выпрямляющих рефлексов в положении на животе и приобретению ребенком вертикального положения, а также исключает возможность сенсорно-моторного развития и голосовых реакций. Влияние тонического лабиринтного рефлекса в определенной мере зависит от первоначального типа спастичности. В отдельных случаях экстензорная спастичность настолько сильна, что может быть выражена и в положении на животе. Поэтому дети, лежащие на животе, вместо сгибания разгибают голову, запрокидывают ее назад, приподнимают верхнюю часть туловища. Несмотря на разгибательное положение головы, мышечный тонус в сгибателях рук остается повышенным, руки не создают опору для туловища, и ребенок падает на спину.
Виды ДЦП
В зависимости от зоны поражения головного мозга и характерных проявлений существует следующая классификация (по Семеновой К.А.):
- Спастическая диплегия – наиболее распространенная форма, в общей статистике 40-80%. Наблюдается поражение отделов мозга, ответственных за двигательную активность конечностей, что приводит к полной или частичной парализации ног (в большей степени) и рук.
- Двойная гемиплегия выражается самыми тяжкими проявлениями. При этой форме поражены большие полушария мозга или тотально весь орган. Клинически наблюдается ригидность мышц конечностей, дети не могут держать голову, стоять, сидеть.
- Гемипаретическая форма. Поражено одно из полушарий ГМ с корковыми и подкорковыми структурами, отвечающими за двигательную активность. Страдает одна из сторон тела (гемипарез конечностей), перекрестная по отношению к больному полушарию.
- Гиперкинетическая форма (до 25% больных). Поражены подкорковые структуры. Выражается в гиперкинезах – непроизвольных движениях, характерно усиление симптоматики при утомлении, волнении. Данная форма ДЦП в чистом виде встречается относительно редко, чаще в сочетании со спастической диплегией.
- Атонически-астатическая форма возникает при поражении мозжечка. Более всего страдает координация движений и чувство равновесия, наблюдается атония мышц.
Головной мозг – «администратор» нервной системы и психики человека
Ранее считалось, что «душа» человека заключена в его сердце. C развитием науки человечество постепенно начало изучать то, что сделало нас людьми, венцом животного мира – головной мозг.
Наша психическая система формируется благодаря взаимодействию коры головного мозга – и нижележащих отделов (промежуточного, среднего мозга, ствола). Каждая область отвечает за ту или иную функцию. Но наиболее интересно то, что при выходе из строя одного участка нейронов его работу может частично заменить другой, что называется нейропластичностью.
Лобная доля участвует в формировании эмоций, памяти, речи и поведения. Эволюционно эта часть у Homo sapiens наиболее развита, так как она начала развиваться с переходом приматов на прямохождение и активизацией тонкой моторики верхних конечностей. Поэтому лобная доля несет ответственность за множество функций. Чтобы понять, какое влияние на психическое состояние человека оказывает лобная доля, следует упомянуть так называемый лобный синдром, который наблюдается у людей с органическим поражением головного мозга вследствие внешнего воздействия, сосудистой, онкологической и другой патологии. У них появляется растормаживание в поведении, исчезает самоконтроль и появляется склонность к брутальным, асоциальным поступкам, а также вспышкам агрессивности. Кроме поведения и эмоций нарушается память, человек не может сконцентрироваться на каком-то деле, страдает функция познания внешнего мира. В тяжелых случаях теряется ядро личности – мы перестаем видеть человека таким, которым он был раньше.
Существует такой отдел головного мозга, как гипоталамус, который отвечает за регуляцию вегетативных функций. Он осуществляет связь с эндокринной системой организма и непосредственно связан с железой-регулятором гормонов – гипофизом.
Последний выделяет особые вещества, которые дают сигнал гипофизу для выделения гормонов: гонадотропного (влияющего на половые железы), тиреотропного (на щитовидную железу), адренокортикотропного (на надпочечники), соматотропного (на рост тканей) и пролактина (на молочные железы).
Биохимия нервной системы и психики человека
Для связи нейронов между собою существуют биологически активные вещества, отвечающие за связь между нейронами, – нейромедиаторы, каждый из которых имеет свою функцию.
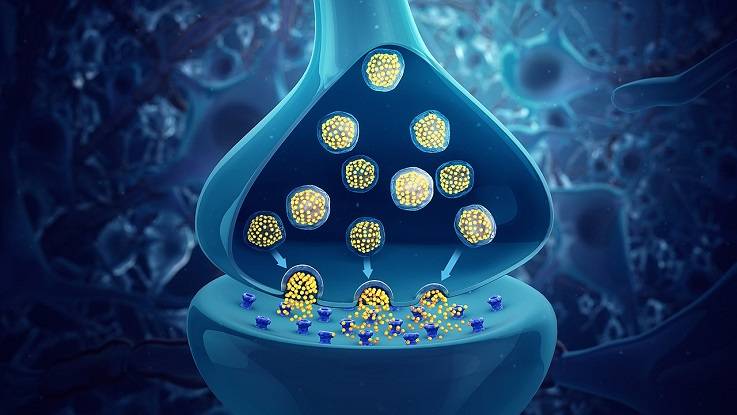
Рассмотрим основные виды нейромедиаторов:
- Дофамин
. Отвечает за чувство предвкушения, удовлетворения чем-либо сделанным. Мы получаем порцию дофамина, когда сделали какой-либо поступок, требующий волевых усилий. Это вещество играет роль в формировании мотивации, трудоспособности, скорости мышления. При шизофрении баланс дофамина нарушается, поэтому человек начинает видеть галлюцинации или создавать бредовые идеи. Недостаток дофамина приводит болезни Паркинсона. - Норадреналин. Это нейромедиатор, который отвечает за работу головного мозга в экстремальных ситуациях. Таким образом задействуются резервы организма для борьбы с опасностью. Его снижение приводит к возникновению депрессии.
- Серотонин. Все знают его, как «гормон счастья». Серотонин повышает настроение, а при его снижении наступает депрессивное состояние. Он принимает участие в терморегуляции, восприятии боли, контроле кровяного давления, сердечного ритма, частоты дыхания.
- Гамма-аминомасляная кислота. Медиатор торможения. Рецепторы к ГАМК при стимуляции уменьшают интенсивность нервного импульса, приводя к торможению и замедлению когнитивных (мнестических) процессов, а также устраняя тревогу.
Нейромедиаторы воздействуют путем прохождения через синапсы в нейронах – соединения клеток между собой. Вещества проходят через синаптическую щель – пространство между нейронами – возбуждая рецепторы и формируя электрический импульс, который является средством передачи сигнала в нервной системе.
Таким образом, нервная система отвечает не только за формирование психики, но и управляет соматической сферой организма человека. А головной мозг здесь является главным «администратором».
Человеческий мозг – одна из самых неразгаданных тайн. И нам предстоит еще много нового узнать о нас самих, изучая его.
Мы постоянно выявляем плагиат на наши материалы без указания кликабельной follow ссылки на них. В таком случае без предупреждения мы обращаемся в DMCA Google, что приводит к пессимизации плагиатора. Наоборот, мы приветствуем популяризацию наших материалов, но с обязательной активной follow ссылкой на эту страницу psyhosoma.com/nervnaya-sistema-cheloveka-psixicheskaya-sistema/.
К какому врачу обратиться при ДЦП?
После того, как ребенку поставили диагноз ДЦП, основным специалистом, который будет заниматься его лечением, становится детский ортопед. Для проведения реабилитационных мероприятий может также понадобиться консультация следующих докторов:
- педиатр;
- рефлексотерапевт (врач, оказывающий помощь путем воздействия на автономную нервную систему и биологически активные зоны человеческого тела);
- детский мануальный терапевт (врач, специализирующийся на лечении заболеваний опорно-двигательного аппарата детей при помощи приемов ручного массажа).
Индивидуальный план лечения составляется с учётом потребностей или сложностей ребёнка. По мере того как ребёнок растёт и его потребности меняются, план пересматривается.
Мышечная дистония
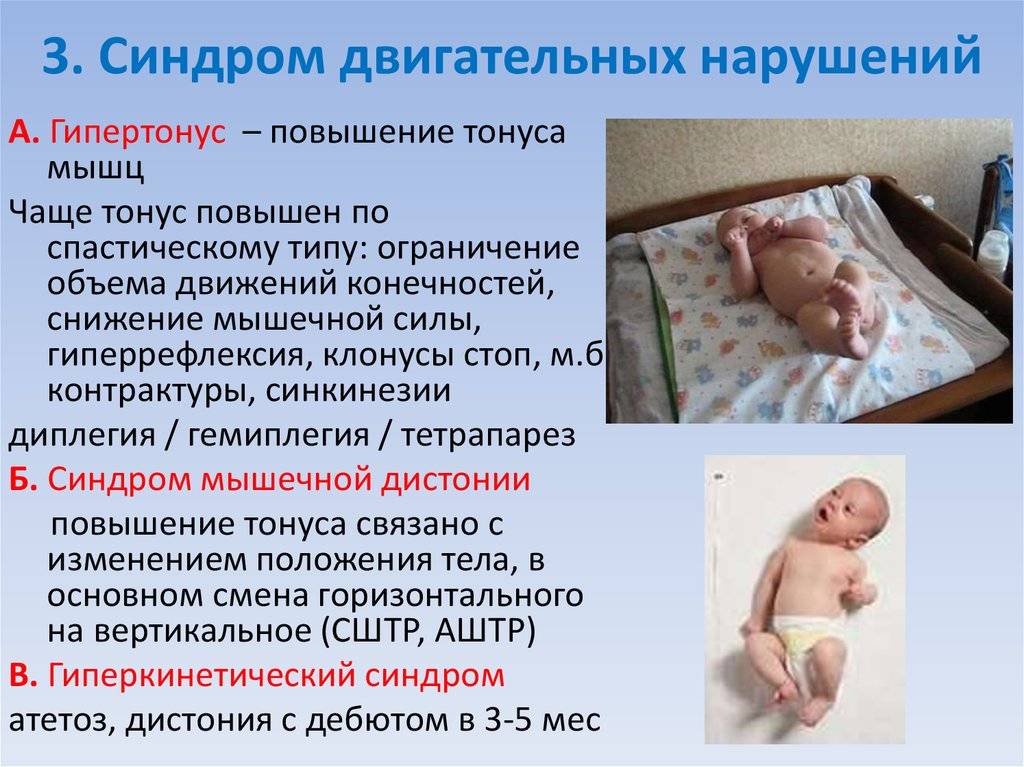
Чередование в состоянии покоя и при начале двигательной активности мышечной гипертонии с гипотонией или неравномерное мышечное напряжение (как асимметрия правых и левых мышц, так и напряженность одних мышц и вялость других). При резком увеличении мышечного тонуса у детей могут возникать патологичные тонические рефлексы (территория не угасших врожденных рефлексов — характерный симптом ДЦП). Дистония может привести к развитию ортопедических болезней (искривлению позвоночника, косолапости, кривошее).
Изменение мышечного тонуса у ребенка есть и в норме, поэтому нельзя однозначно сказать, что это неврологическое расстройство. К примеру, оно может наблюдаться при эмоциональном возбуждении, если ребенок сонный, попал в незнакомую обстановку и напуган. Поэтому не всегда можно диагностировать патологию после первого же посещения врача. Однако у родителей должны вызывать обеспокоенность односторонние парезы у ребенка (к примеру, в состоянии покоя мышцы одной ручки постоянно находятся в напряжении, а другая расслаблена).