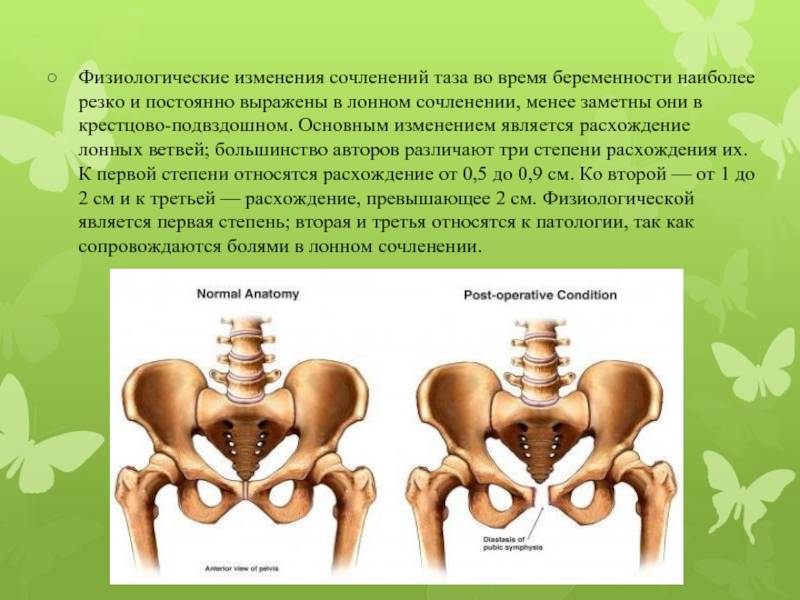
Лечение разрывов лобкового симфиза
При возникновении разрыва больной необходим строгий постельный режим. Область тазобедренного сустава подлежит тугому бинтованию. Оптимально для этой цели использовать полотняный широкий бинт. На спинку кровати следует установить слеги и к ним прикрепить блоки на уровне таза. Концы бинта нужно завязать на деревянных планках, которые обвязывают шнурами. Через блоки и проходят данные шнуры, а к их концам необходимо подвешивать груз, стартуя с пары килограмм и увеличивая постепенно до 10 кг.
Благодаря раннему распознанию разрыва восстановление лонного сочленения происходит за 2-3 недели. В случае отложенного лечения бинт накладывается не менее чем на 1 месяц. Часто для этой цели применяют бинты из полотна, напоминающего гамак. Его края присоединяют к продольным слегам. Тазовые кости начинают сходиться за счёт собственной тяжести веса пациентки. Сроки восстановления при пребывании в гамаке такие же.
Опорно-двигательные функции таза полностью возобновляются при проведённом без запозданий лечебном подходе. При более отсталом определении разрыва воспалительный процесс хрящевых тканей способствует затруднительному сращению и затяжной реабилитации.
Как проводится диагностика железодефицитной анемии у беременных женщин?
Согласно клиническим рекомендациям МЗ РФ «Железодефицитная анемия» от 2021 г. ключевая роль в постановке диагноза отводится лабораторным исследованиям. Изобилие клинических симптомов не всегда позволяет уверенно диагностировать ЖДА, так как признаки могут быть характерны для большого количества других заболеваний.
Рекомендуется исследовать следующие показатели:
общий (клинический) анализ крови:
гематокрит (Hct);
уровень эритроцитов (Rbc);
гемоглобин (Hb);
уровень ретикулоцитов (Ret);
среднее содержание гемоглобина в эритроцитах (MCH);
средняя концентрация гемоглобина в эритроцитах (MCHC);
размер эритроцитов — средний объем эритроцитов (MCV).
сывороточные показатели обмена железа:
уровень ферритина;
уровень трансферрина;
общая железосвязывающая способность сыворотки (ОЖСС);
уровень железа сыворотки крови;
коэффициент насыщения трансферрина железом (коэффициент НТЖ).
Для железодефицитной анемии во время беременности характерно:
снижение уровня:
гемоглобина;
гематокрита;
среднего содержания гемоглобина в эритроцитах;
средней концентрации гемоглобина в эритроцитах;
среднего объема эритроцитов.
нормальные показатели:
количества эритроцитов;
количества ретикулоцитов.
Показатель ретикулоцитов будет увеличиваться в случае кровотечения.
Таблица 1. Классификация ЖДА у беременных.
Степени тяжести ЖДА
Уровень гемоглобина (Hb), г/л
Легкая
110–90
Средняя
89–70
Тяжелая
менее 70
При диагностике железодефицитной анемии у беременных важно отличить ее от анемии, сопровождающей другие хронические заболевания. Для этого необходимо исследовать сывороточные показатели обмена
Отличительные признаки истинной ЖДА:
низкий уровень сывороточного ферритина;
повышенные ОЖСС;
повышение трансферрина;
уровень сывороточного железа и коэффициент НТЖ снижены или в пределах нормы.
Таблица 2. Дифференциальная диагностика ЖДА и анемии хронических заболеваний
Показатель
Норма
ЖДА
АХЗ
Сывороточное железо
10,7–32,2 мкмоль/л
↓
↓ или N
ОЖСС
46–90 мкмоль/л
N или ↓
НТЖ
17,8–43,3%
↓
Ферритин
11,0–306,8 нг/мл
↓
Специалисты Научного центра акушерства, гинекологии и перинатологии им. В.И.Кулакова выделяют специфические рекомендации по диагностике железодефицитных состояний у беременных и родильниц:
Проведение скрининга на ЖДА у женщин при первичном обращении к врачу.
Определение у родильниц на вторые сутки после родов уровня Hb, RBC, Ht.
Обязательная оценка стадии ЖДС (включая латентный и предлатентный железодефицит).
Определение степени тяжести ЖДА.
Выделение клинического варианта: с хроническим воспалением или без.
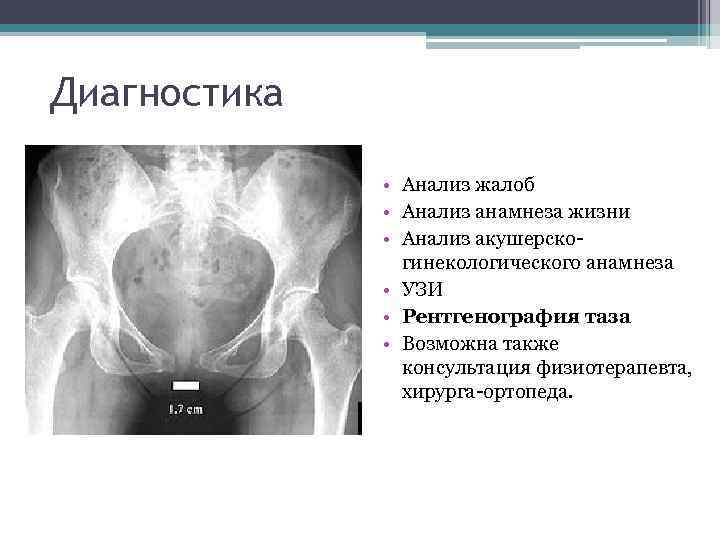
Диагностика
Фото: uib.no
Диагностика симфизита начинается со сбора жалоб пациентки и анамнеза заболевания. После чего врач назначает спектр лабораторный и инструментальных обследования, результаты которых помогут выставить верный диагноз.
В первую очередь выполняются общие лабораторные анализы (общий анализ крови, общий анализ мочи и биохимический анализ крови), которые позволяют оценить общее состояние организма человека. При симфизите не наблюдается специфическое изменение показателей, характерное исключительно для данного заболевания
Поскольку одной из причин развития симфизита является нарушение кальциевого обмена, следует особое внимание уделить уровню кальция в крови
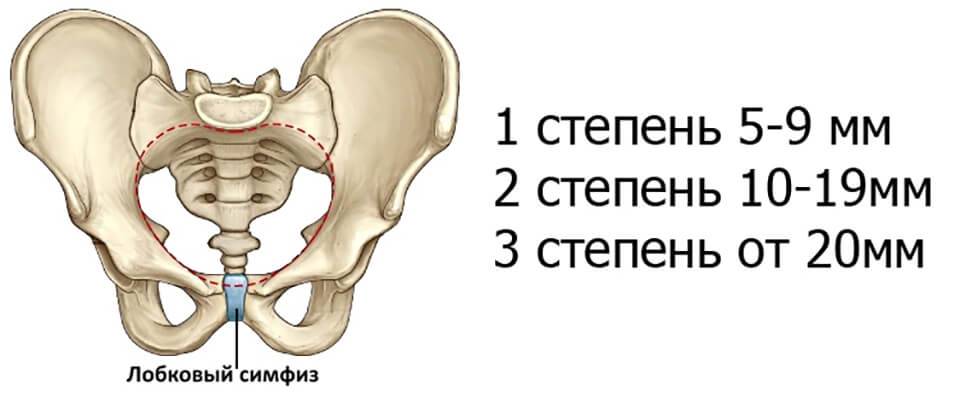
При влагалищном исследовании с помощью гинекологического зеркала отмечается появление боли в области лонного симфиза. Пальпаторно выявить незначительное расхождение в симфизе невозможно, лишь при расстоянии между лобковыми костями более 2,0 см, что характерно для 3 степени тяжести, расхождение выявляется в виде ощущения под пальцами некоторого углубления на месте соединения лобковых костей.
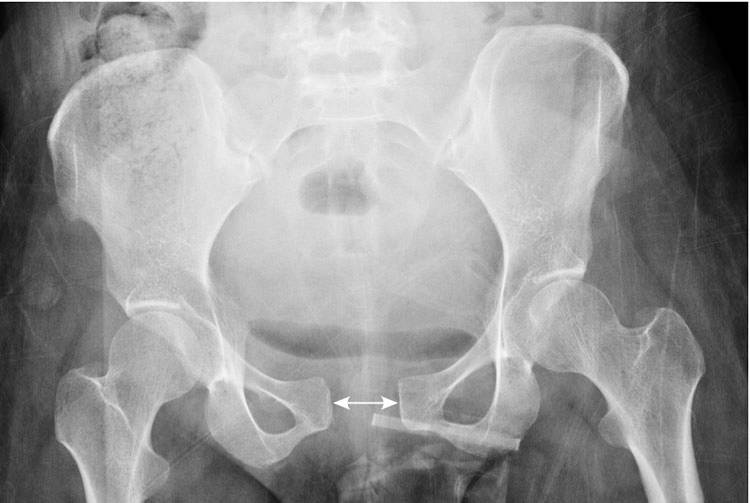
Наиболее точные сведения по поводу расстояния между лобковыми костями дает ультразвуковое исследование лонного сочленения. Результаты исследования позволяют оценить не только степень тяжести симфизита, но также дает возможность выбрать способ родоразрешения.
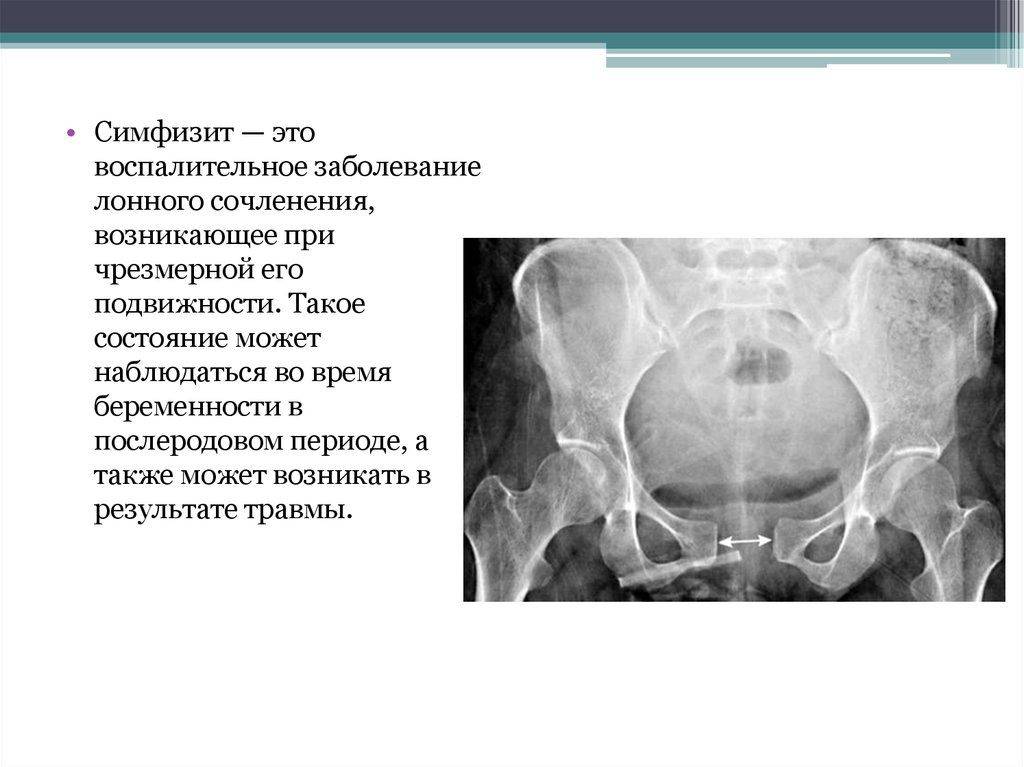
В послеродовом периоде проводится рентгенологическое исследование тазовых костей. Назначение данного исследования помогает оценить расстояние между лобковыми костями, на основе чего можно сделать заключение о степени тяжести заболевания. Кроме того, рентгеновский снимок визуализирует смещение лобковых костей при их наличии. Смещение может быть в сторону или вверх/вниз по отношению друг к другу. Во время беременности использование данного метода диагностики запрещено.
Диагностические обследования необходимы для установления точного диагноза, который позволяет определиться с дальнейшей тактикой лечения.
Диагностика
Фото: uib.no
Диагностика начинается со сбора жалоб пациентки и анамнеза заболевания. После чего врач назначает спектр лабораторный и инструментальных обследования, результаты которых помогут выставить верный диагноз.
В первую очередь выполняются общие лабораторные анализы (общий анализ крови, общий анализ мочи и биохимический анализ крови), которые позволяют оценить общее состояние организма человека. При симфизите не наблюдается специфическое изменение показателей, характерное исключительно для данного заболевания
Поскольку одной из причин развития симфизита является нарушение кальциевого обмена, следует особое внимание уделить уровню кальция в крови
При влагалищном исследовании с помощью гинекологического зеркала отмечается появление боли в области лонного симфиза. Пальпаторно выявить незначительное расхождение в симфизе невозможно, лишь при расстоянии между лобковыми костями более 2,0 см, что характерно для 3 степени тяжести симфизита, расхождение выявляется в виде ощущения под пальцами некоторого углубления на месте соединения лобковых костей.
Наиболее точные сведения по поводу расстояния между лобковыми костями дает ультразвуковое исследование лонного сочленения. Результаты исследования позволяют оценить не только степень тяжести заболевания, но также дает возможность выбрать способ родоразрешения.
В послеродовом периоде проводится рентгенологическое исследование тазовых костей. Назначение данного исследования помогает оценить расстояние между лобковыми костями, на основе чего можно сделать заключение о степени тяжести заболевания. Кроме того, рентгеновский снимок визуализирует смещение лобковых костей при их наличии. Смещение может быть в сторону или вверх/вниз по отношению друг к другу. Во время беременности использование данного метода диагностики запрещено.
Диагностические обследования необходимы для установления точного диагноза, который позволяет определиться с дальнейшей тактикой лечения.
Дифференциальный диагноз
Leadbetter и коллеги предложили
скоринговую систему для диагностики ДЛС и обнаружили 5 симптомов, которые могут
быть значимы для определения дисфункции лонного сочленения:
- Боль в области лобковых костей во время ходьбы.
- Боль возникает, если пациентка стоит на одной ноге.
- Боль возникает при подъеме по ступеням.
- Боль при переворачивании в постели.
- Повреждения в пояснично-крестцовом отделе позвоночника или таза в анамнезе.
Потенциальные
симптомы дифференциальных диагнозов должны быть исключены из анамнеза.
Необходимо провести физикальное обследование и определенные исследования, чтобы
исключить другие заболевания.
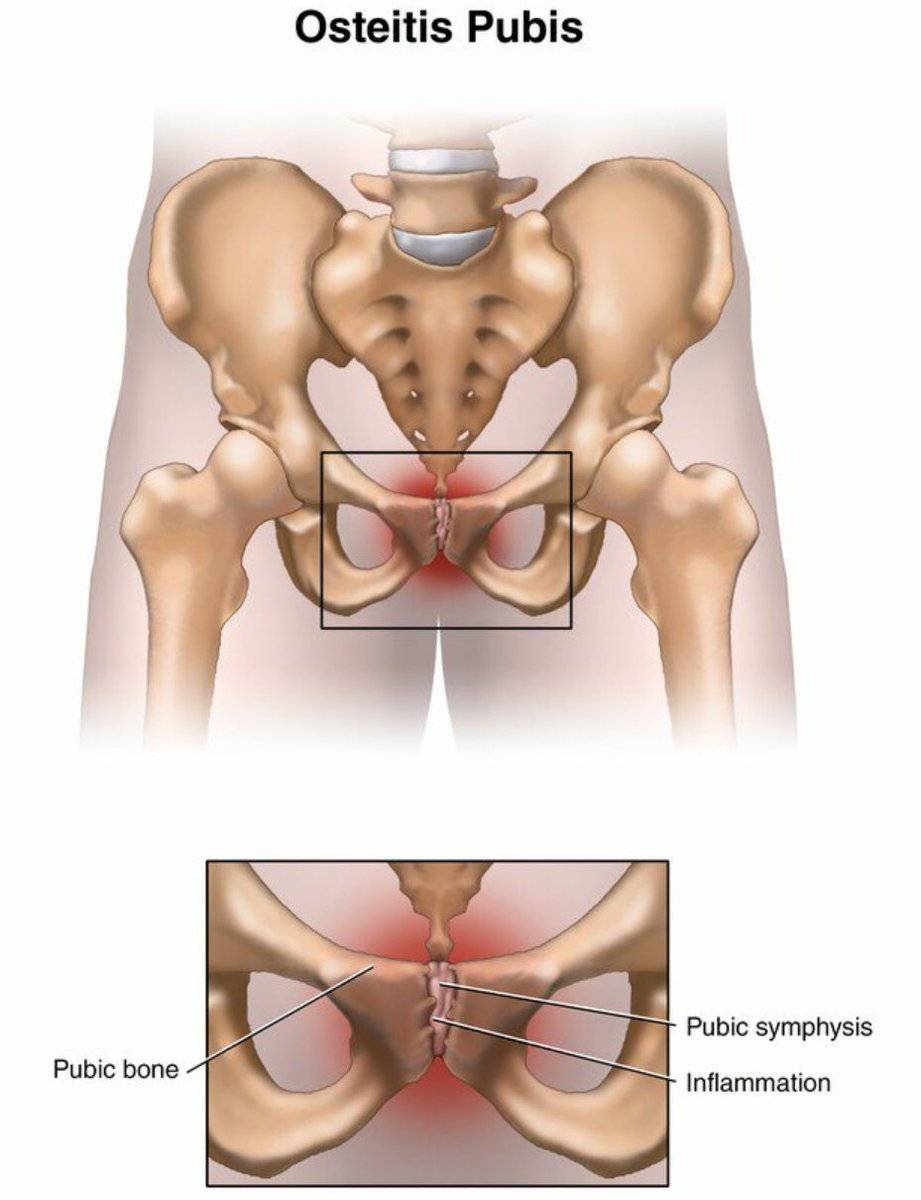
При проведении дифференциальной диагностики следует исключить следующие заболевания: компрессия нервов (поражение межпозвонкового диска), симптоматические боли в пояснице (люмбаго и ишиас), лобковый остеолиз, остеит лобка, инфекция костей (остеомиелит, туберкулез, сифилис), инфекция мочеполовой системы, боли в круглых связках, тромбоз бедренной вены и акушерские осложнения.
Дифференциальная диагностика
Боль может указывать не только на симфизит, но и на другие патологии. Потому не молчите, если при беременности или после родов вас мучают боли в лобке. Скажите об этому своему акушеру-гинекологу. После осмотра профессиональным врачом можно будет говорить о необходимости других методов исследования.
Требуется дифдиагностика симфизита с:
ишиасом (ишиалгией)
Под данным термином подразумевают болевые ощущения в области седалищного нерва. Женщина может чувствовать дискомфорт в области от паха и копчика по ноге до голени. Это не самостоятельная болезнь, а симптом, который говорит о артрозах, артритах, повреждениях мышечной ткани или опухолевых образованиях в малом тазу пациентки
люмбаго
Под данным термином понимают резко появившуюся боль в спине, которая возникает при патологии позвоночника. Такое бывает, например, при межпозвонковой грыже или остеохондрозе. Боль может ощущаться также периодически в паху, в ноге или в абдоминальной зоне. Часто следствие боли становится расстройство дефекации или мочеиспускания.
инфекции половой и мочевыводящей системы
Выше названный фактор также может спровоцировать боль в лобке. Покалывание, резь и ощущение жжения в паху может быть проявлениям циститов, которые стали следствием половых инфекционных болезней или проникновения в ту зону кишечной палочки. Беременные часто похватывают цистит, потому при болях в лобке врач может посоветовать обследование на инфекции.
остеомиелит и туберкулезные поражения костей
Такие случаи очень редкие, но их также стоит учитывать при диагностике. Нужно учесть, если пациентка ранее болела туберкулезом, или у нее был травмирован таз. Применяют такие диагностические методы как рентгенография и УЗИ, а также выявляют инфекцию посевами или мазками.
Диагностика
На основании типичной симптоматики и связи патологии, возникшей в период гестации, специалист без труда выставляет правильный диагноз. Симфизиопатию подтверждают данными гинекологического и общего осмотра и инструментальных методов:
Гинекологический осмотр. Проведение влагалищного исследования позволяет выявить боль, которую пациентка чувствует по внутренней поверхности лонного сочленения. При большом расхождении лобковых костей прощупывается углубление в месте их сочленения.
УЗИ лобкового симфиза. Сонография лонного сочленения с 100% точностью выявляет его анатомию
УЗИ лобка позволяет не только визуализировать расхождение костей, но и их степень, что важно для принятия решения о том, как вести роды.
Рентген таза. Выполняется post factum, то есть после родов
Рентгенография позволяет выявить степень расхождения, смещение по горизонтали или вертикали лобковых костей.
Биохимия крови. Так как возможной причиной патологии может выступать гипокальциемия, показано определение уровней кальция и магния в крови. При симфизиопатии их концентрация в 2 раза ниже нормы.
Дифференциальную диагностику в затруднительных случаях проводят с острым воспалением мочевого пузыря, остеомиелитом и остеитом лобкового симфиза, костным туберкулезом, ущемлением нервов (люмбаго, ишиас), тромбозом бедренной вены. Осматривает больную травматолог, по показаниям консультируют фтизиатр, невролог, уролог и другие специалисты.
Естественные роды и кесарево сечение при симфизите
Результаты УЗИ симфиза нужно взять с собой в роддом и сразу же предупредить о наличии патологии принимающего акушера-гинеколога.
Естественные роды при симфизите допускаются при соблюдении 3-х условий:
- Патология не выходит за рамки первой степени.
- Плод имеет нормальный вес.
- Таз пациентки имеет нормальные параметры (не узкий).
В остальных случаях рекомендуется сделать кесарево сечение, хотя могут быть сделаны исключения. Например, естественные роды могут быть рекомендованы на основании опыта предыдущих беременностей, при непереносимости наркоза, необходимого для выполнения кесарева сечения, малых размерах плода и т.д. Но в этих случаях нужно понимать, что риск получить осложнения после родов, в частности разрыв лона, превышает 50%.
Если УЗИ показало растяжение связок лона, расхождение лобковых костей или воспаление в лонном сочленении, придется перестроить распорядок дня и выполнять ряд процедур.
Доктор назначит:
- ограничение движения — при значительной патологии нужно соблюдать постельный режим до родов;
- широкое бинтование специальными бинтами области таза или ношение тазового бандажа;
- диету, ограничивающую углеводы, способствующие набору веса и включающую продукты, богатые кальцием;
- витамины, глюконат кальция или БАДы, содержащие легкоусвояемый кальций;
- специальную гимнастику для беременных (ЛФК), с минимальной нагрузкой на организм.
При легких нарушениях назначается ограничение нагрузок, кальциевая диета, ЛФК.
Что провоцирует развитие симфизита во время беременности
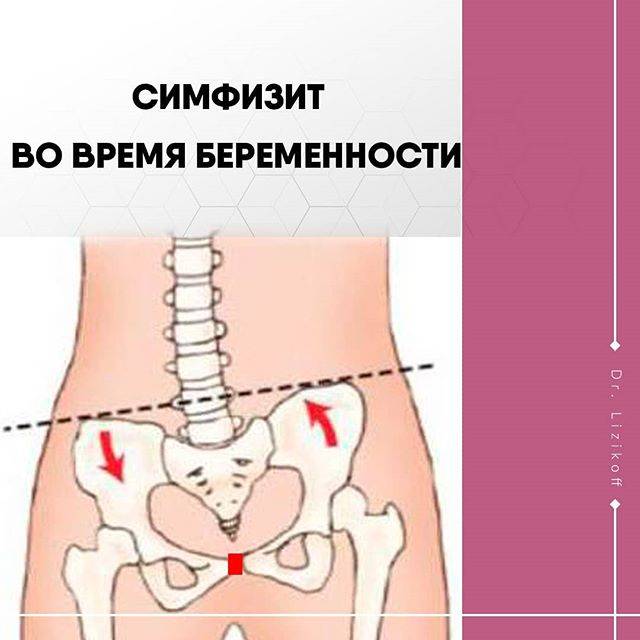
У небеременной женщины лонное сочленение представляет собою крепкий неподвижный сустав. С появлением плода в материнском организме ткань между костями лобка сильно размягчается. Чрезмерно подвижным сустав становится под влиянием гормона релаксина, который выделяется в организме будущей мамы в большом количестве. Как выглядит лонное сочленение, скованное симфизитом при беременности, демонстрирует фото:
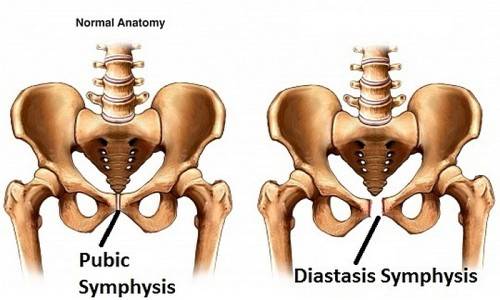
Ученые не могут сказать, что причины такой метаморфозы изучены досконально. До сих пор непонятно, почему лонное сочленение у одних беременных размягчается в меру и не доставляет им существенных неудобств, а у других патология выражена настолько сильно, что практически сковывает все движения. Тем не менее, определенные догадки по поводу предпосылок развития болезни у медиков имеются. Появлению симфизита способствуют следующие факторы:
- Недостаточная концентрация кальция в костях.
- Существенный дефицит витаминов в организме беременной.
- Чрезмерный синтез гормона релаксина под влиянием «интересного» положения.
- Наследственность.
- Заболевания опорно-двигательного аппарата, которые появились у женщины еще до беременности.

8 основных причин патологии
Этиология формирования артроза лонного сочленения связана с механизмом разрушения и восстановления волокнисто-хрящевого диска — симфиза. Во время физических нагрузок соединительная прослойка между костями скелета истончается и перестает выполнять амортизирующую функцию. Происходит деструкция хрящевой структуры, в результате чего образуются остеофиты. Нарушение восстановительной способности ткани переходного соединения ускоряет процесс дегенерации костных структур, развивается воспалительный процесс. Патология переходит в остеоартроз. Основными причинами артроза лонного сочленения являются:
- воспалительный процесс, возникающий как реакция на ревматоидный фактор, аутоиммунное проявление, гнойное заболевание суставов;
- травмы, полученные при чрезмерной физической нагрузке, во время операции, эктомии хрящевой ткани;
- дисплазия, характеризующаяся недоразвитием суставных соединений;
- дегенеративные изменения, вызванные нарушением обменного процесса;
- застой кровоснабжения в тазобедренных суставах;
- сбой в работе эндокринной системы;
- гормональный дисбаланс;
- повышенная нагрузка при беременности.
Причины патологии симфиза при беременности
 Многие не замечают боли, адаптировавшись к ней.
Многие не замечают боли, адаптировавшись к ней.
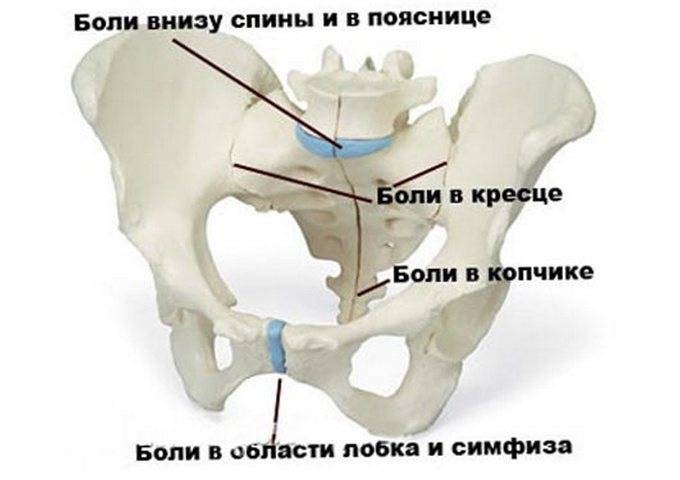
Стреляющая боль в области лобка, отдающая в пах, нижний отдел спины и живота, вызвана размягчением, расхождением или разрывом лобкового сочленения. Возникновение дисфункции лонного соединения происходит у женщин при вынашивании ребенка и в период родовой активности. Патологические изменения могут спровоцировать:
- избыток релаксина;
- воспаление мочевой системы;
- нехватка кальция и магния;
- перекос тазового соединения, напряжения связочных и мягких структур.
Как проходит лечение железодефицитной анемии у беременных?
Распространено заблуждение о том, что возможно скорректировать анемию с помощью продуктов питания. Однако никакая диета при железодефицитной анемии при беременности не способна исправить положение.
Любое железодефицитное состояние, включая латентный железодефицит, требует назначения препаратов железа. Дозы лекарственных средств и длительность терапии рассчитывают индивидуально с учетом возраста и массы тела пациента.
При легкой и средней степени тяжести отдают предпочтение пероральным средствам, причем крупномасштабные научные исследования последних лет доказали, что двух- и трехвалентные препараты железа одинаково эффективны.
Современные клинические рекомендации отдают предпочтение приему препаратов железа в низких дозах короткими курсами (2 недели в месяц) или альтернирующими режимами (через день в течение месяца). Доказано, что подобные схемы эффективнее и имеют меньшую частоту побочных эффектов, чем лечение высокими дозами с неоднократными приемами в течение дня.
Показаниями для внутривенных препаратов железа являются:
тяжелая степень анемии;
неэффективность лечения таблетками;
плохая переносимость пероральных средств;
противопоказания к применению таблетированных форм железа.
Эксперты ВОЗ рекомендуют дополнить лечение железодефицитной анемии у беременных женщин приемом фолиевой и аскорбиновой кислоты для лучшего усвоения железа.
Противоанемическая терапия направлена на устранение симптомов кислородного голодания, стабилизацию гемодинамических показателей и нормализацию процессов обмена веществ.
Специфическая диета, богатая продуктами, содержащими железо, рассматривается в качестве профилактики ЖДА и для повышения эффективности лекарственных средств.
Чем опасен симфизит
Самым серьезным осложнением патологии считается симфиолиз, при котором лобковое сочленение разрывается и связки его поддерживающие, полностью повреждаются. Разрыв лобкового симфиза возникает при самостоятельных родах. При симфиолизе невозможно ходить, поднять ногу, а в тяжелых случаях невозможно находиться в вертикальном положении вообще. Поскольку осложнение сопровождается интенсивной болью и двигательными расстройствами, женщинам не способна ухаживать за собой и ребенком, вести домашнее хозяйство. Ухудшение качества жизни способствует появлению психоэмоциональных нарушений – от эмоциональной лабильности до послеродовой депрессии. У большинства пациенток (70 – 80%) симфизит развивается в следующую беременность. Также после перенесенной патологии может сохраняться болевой синдром в течение года после родов.
Симптомы
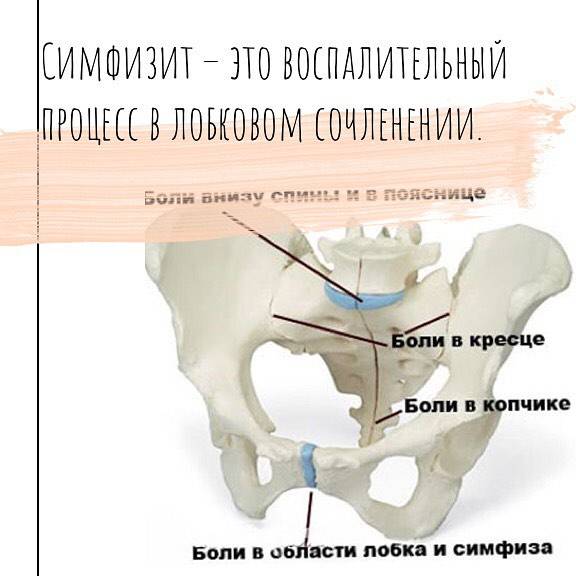
Типичные симптомы:
- стреляющая или тянущая боль в лобке
- боль, которая усиливается при физических нагрузках; максимальной становится, если бедро отвести в сторону
- выше описанные болевые ощущения иррадируют в живот, бедра или спину
- пальпация (прощупываение доктором) обнаруживает болевые ощущения в районе лонного сочленения
- походка меняется на так называемую «утиную», то есть девушка переваливается при ходьбе с ноги на ногу
- болевые ощущения в интимных отношениях
- боль отсутствует, когда тело пациентки пребывает в полном покое
- в части случаев нарушается процесс опорожнения кишечника
У беременных могут быть небольшие боли в районе лобка, и это не говорит о патологии. Как свидетельствует статистика, такое проявление бывает примерно у половины ожидающих ребенка женщин. Дискомфортные ощущения появляются, когда симфиз размягчается, а связки в той или иной степени растягиваются. Это четко ощущается в середине и конце 9-го месяца беременности. Если же вы отмечаете у себя очень сильные боли, которые не дают спать, или не дают делать нормально привычные движения, стоит беспокоиться. Это может быть симфизит у беременной.
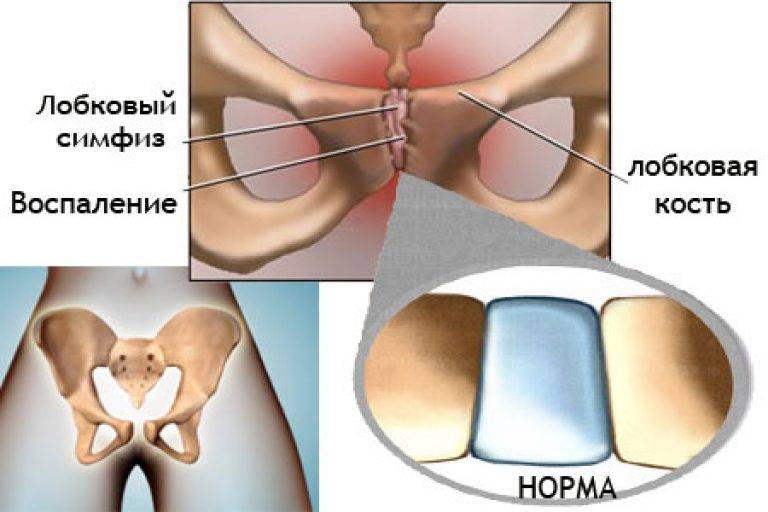
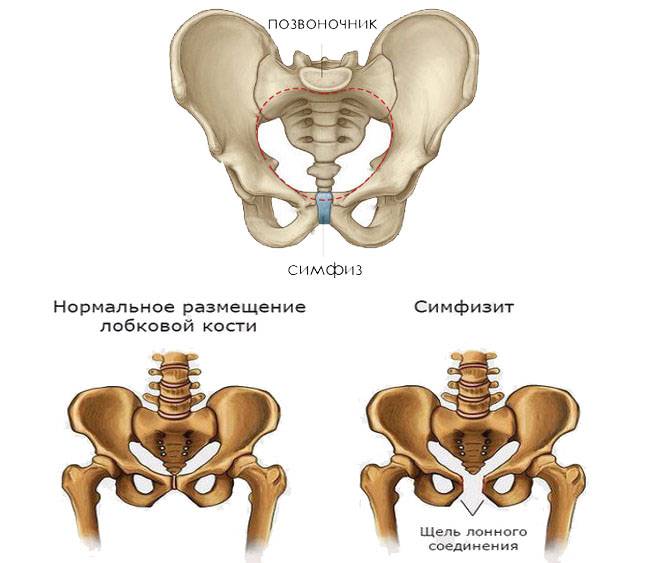
Симфизит: что это?
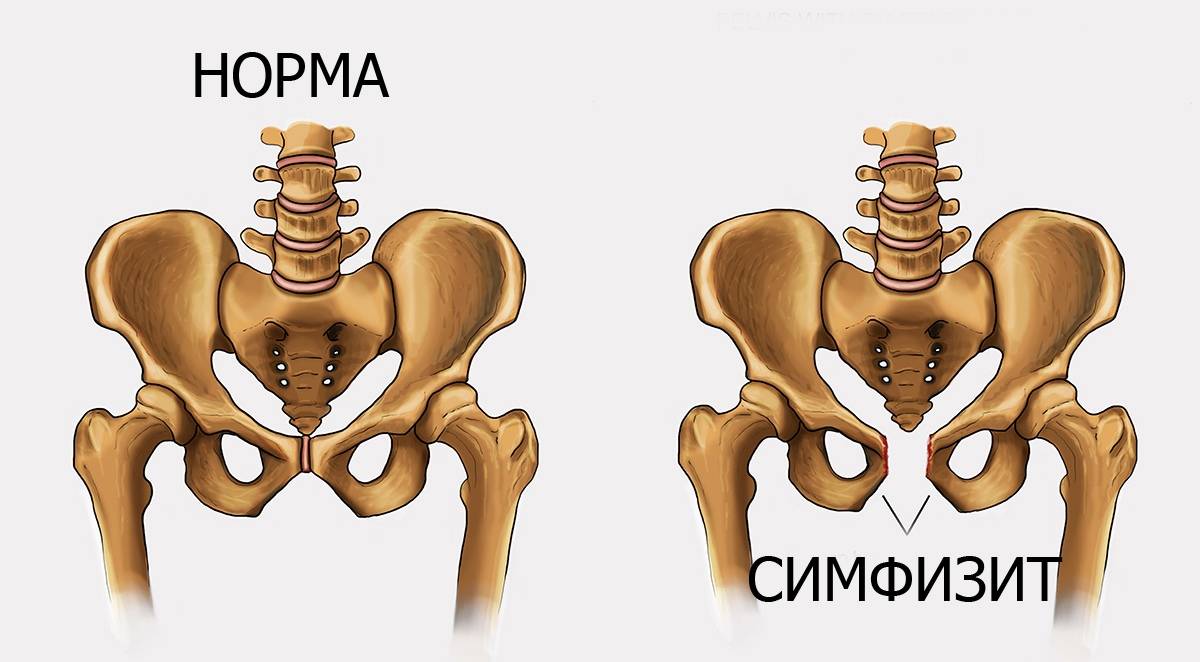
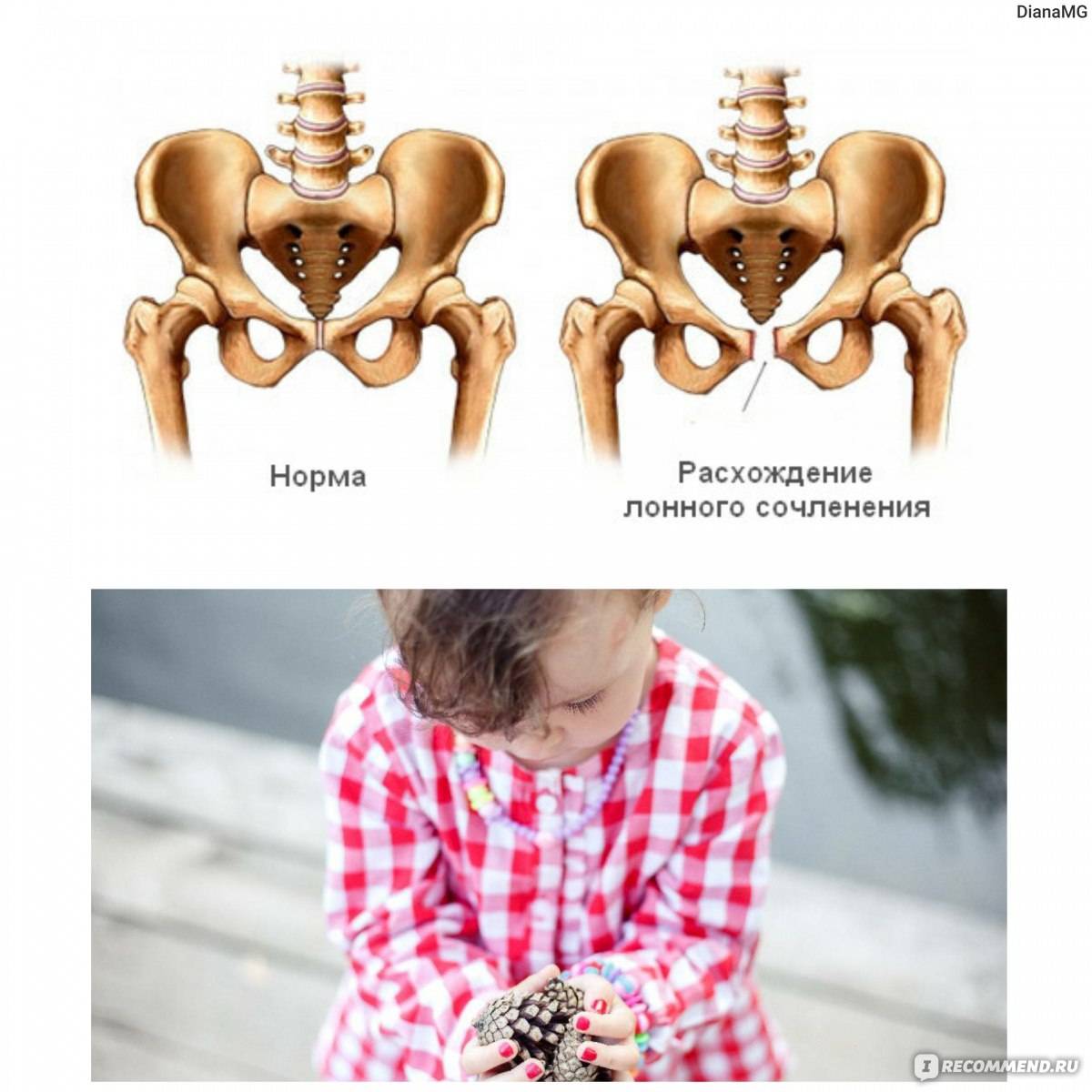
Эта патология представляет собой воспалительный процесс в лонном сочленении. Нужно отметить, что данная патология фиксируется врачами редко. Когда мать еще не рожает, а только вынашивает малыша, доктора могут говорить о симфизиопатии. Суть термина: увеличение расстояния между костями больше, чем на 5 мм, слишком большое размягчение хряща. Промежуток между лонными костями женщины, которая не ждет ребенка (не беременна): 0,2 см. Когда девушке исполняется от 18 до 20 лет, это расстояние может быть больше (максимально 0,6 см), а потом размер становится меньше.
В части случаев при родах происходит расхождение лонных костей (отдаление их друг от друга), и разрывается симфиз. В таком случае диагностируют так называемый симфизиолиз. Там, где кости рожающей разошлись, может начаться воспаление, которое и называется симфизитом.
Причины проблем с лонными костями
Область лонного сочленения у женщин весьма подвержена различным патологическим процессам, что приводит иногда к проблемам во время родов и после них. Все причины можно сгруппировать в несколько категорий:
- Наследственность — четко доказано, что риск симфизита и разрыва лонного сочленения у первородящих женщин в несколько раз выше, если их матери тоже страдали от этой проблемы.
- Гипокальциемия — у беременных женщин относительно большой процент кальция, поступающего с пищей, уходит на построение скелета плода. Этот факт, а также гормональные изменения, в результате которых ухудшается усвоение кальция суставами женщины, приводят к слабости лонного симфиза.
- Дефицит витамина D — особо заметна эта причина у женщин, вынашивающих беременность в осенне-зимний период, когда из-за недостатка солнечного света собственный витамин не вырабатывается.
- Эндокринные расстройства — болезни эндокринной системы могут стать причиной чрезмерного выделения кальция с мочой, что приводит к размягчению лонного симфиза.
Особенно тяжело приходится тем женщинам, у которых отмечается сочетание одновременно нескольких причин.
Что можно сделать во время беременности?
Так как этиология появления симфизиопатии окончательно не установлена, то лечение не всегда эффективно. Ясно одно, что данное заболевание связано с беременностью,
а поэтому родоразрешение является лучшим методом терапии. Цель лечения сводится к уменьшению боли
Заболевание не опасно для матери и ребенка, она может продолжать нормальный образ жизни, но важно соблюдать
некоторые предосторожности
1. Планируя беременность и во время беременности делать упражнения для укрепления мышц таза.
2. Носить поддерживающий пояс (бандаж) во время беременности
3. Избегать нагрузок и поднятия тяжестей, ограничить подъем по лестнице.
3. Долго не стоять. Если возможно, делать работу сидя.
4. Не сидеть, положив ногу на ногу
5. Cтоя, распределять вес на обе ноги равномерно
6. Избегать сидеть на корточках, скручивающих движений тела
7. Принимать препараты кальция и продукты, содержащие кальций
8. Спать с плоской подушкой между ног.
С целью обезболивания используют парацетамол, для устранения послеродовой боли используют нестероидные противовоспалительные средства (НПВС) и опиаты. Будьте осторожны, принимая НПВС во время беременности.
Также используют чрезкожную электронейростимуляцию, лед или наружное тепло, массаж.
После родоразрешения женщинам с симфизитом рекомендуется проведение упражнений по специальной программе и, если не удается добиться успеха, то прибегают к консультации и помощи других специалистов
(ортопедов и др.).
Если лонное сочленение повреждено очень сильно, может быть необходимость в оперативном вмешательстве, после которого трудоспособность восстанавливается после трех или четырех месяцев.
Чтобы снизить вероятность развития симфизита во время беременности нужно заниматься спортом, вести здоровый образ жизни и правильно питаться еще до наступления беременности.
Симптомы симфизита при беременности
Слабые отголоски заболевания дают о себе знать уже на 4 месяце «интересного» положения. Полная клиническая картина симфизита разворачивается в 3 триместре беременности – болезненные симптомы достигают своего апогея. Приведем наиболее показательные и распространенные из них:
- Лобковое сочленение сначала незначительно отекает, со временем воспаление и, соответственно, отечность усиливаются.
- Болезненность передвижения вынуждает будущую маму ходить, переваливаясь из стороны в сторону по-утиному. Иногда женщина начинает семенить – это позволяет снизить до минимума подвижность тазобедренного сустава при ходьбе.
- Если ощупать воспаленную область, женщина почувствует сильную боль. При пальпации можно услышать единичные щелчки или хруст.
- Боль ощущается и при смене положения тела.
- В нижней части живота то и дело возникает чувство тяжести.
- Из-за сильной боли женщина не в состоянии поднять выпрямленную ногу.
- При подъеме по лестнице интенсивность неприятных симптомов нарастает.
- По мере развития беременности прогрессирует и симфизит, принося будущей маме дискомфорт даже во время пассивного отдыха.

Влияние симфизита на беременность
Симфизиопатия ни коим образом не сказывается на беременности. Но состояние беременной женщины из-за специфической симптоматики, будет хуже, чем могло бы быть. Помните, что растяжение лонного сочленения может привести к его излишней тонкости, потому в процессе рождения малыша случится разрыв хряща. Это, как мы уже писали, называют симфизиолизом. На 2 и больше месяца родившая женщина потеряет трудоспособность.
Большой риск разрыва сочленения у тех будущих мам, которые имеют узкий таз (мужской тип фигуры), и при этом их малыш имеет большой вес. Если доктор диагностировал симфизиопатию второй или третьей степени, он может порекомендовать прибегнуть к кесаревому сечению вместо естественных родов. То же самое может быть, если выявлено, что плод имеет очень большие размеры, и может повредить родовые пути матери.
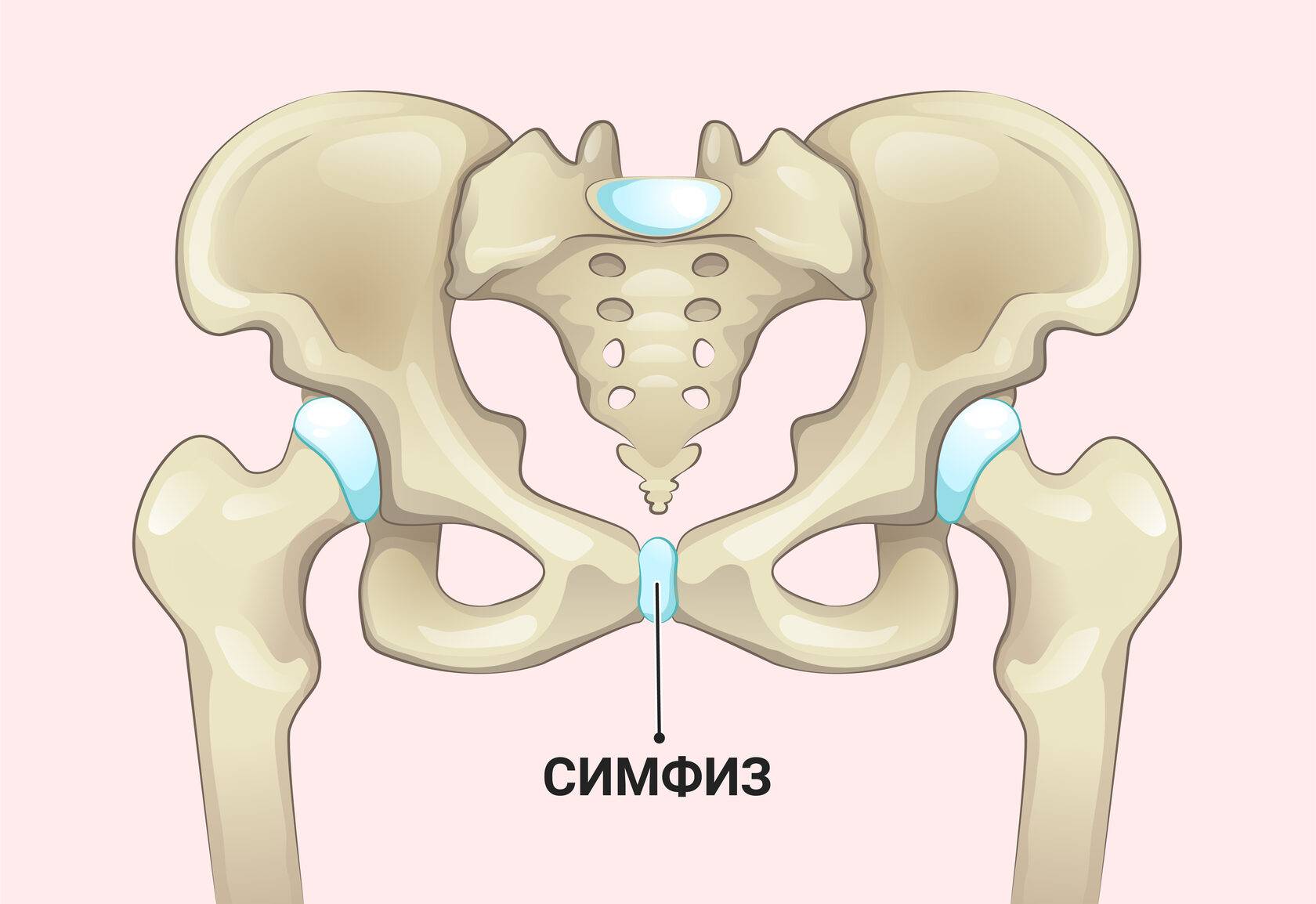
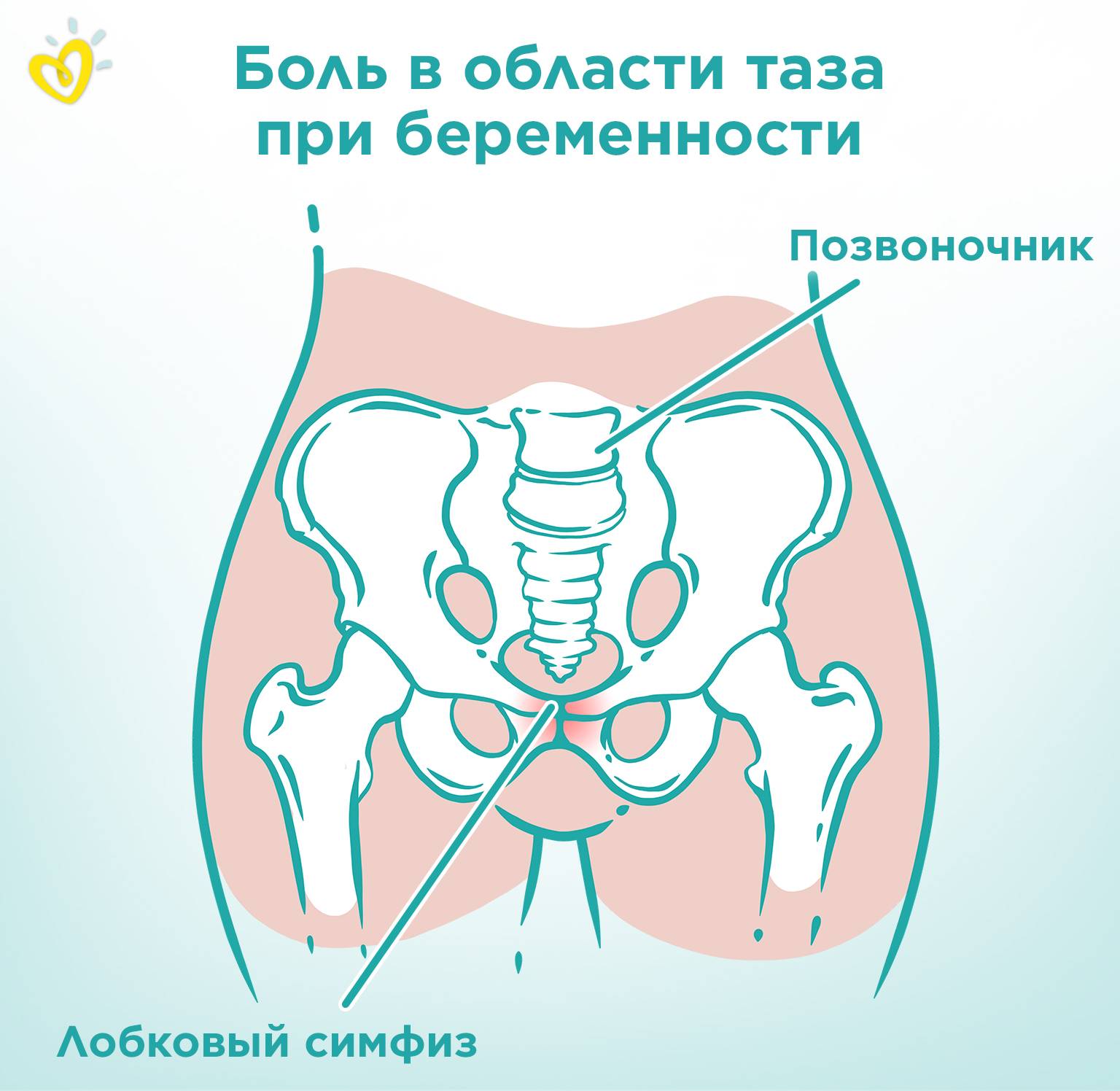
Лонное сочленение: норма и патология
В норме лонные кости соединяются друг с другом особым типом межкостных соединений — симфизом. Особенность этой структуры состоит в том, что она представляет собой хрящевую пластинку между двух костей. В этой пластинке имеется небольшая продольная полость, которая делает возможным незначительное смещение костей относительно друг друга.
Читать также…. Ахиллотендинит – причины, симптомы и лечение
Состояние лонного сочленения при беременности
Способность лонных костей к смещению играет важную роль в биомеханизме родов: при прохождении ребенка через родовые пути кости лона немного раздвигаются. Это позволяет в большинстве случаев избежать серьезных травм как у матери, так и у новорожденного ребенка. В норме перед родами даже отмечается некоторое размягчение хрящей лонного симфиза, что еще больше облегчает процесс родов.
Как правильно спать при беременности?
Чтобы заранее подготовить себя к возможным трудностям, будущая мама должна узнать, как правильно спать во время беременности, чтобы как следует высыпаться и не навредить малышу.
Очевидно, что в этом поможет правильно подобранная поза для сна.
Многие интересуются, можно ли спать на животе в 1-м триместре. На ранних сроках матка находится в полости малого таза, и положение во время сна никак не влияет на кровоснабжение плода. В 11–12 недель живот уже выпирает, так что с этого периода спать на нем не рекомендуется.
Во 2-м триместре наступает наиболее благоприятный период, который характеризуется отсутствием тошноты и небольшими размерами живота, что способствует полноценному сну и бодрому самочувствию будущей мамы. Как нужно спать беременным на этом сроке? Исключаем только позу на животе, так как матка уже достигает достаточно больших размеров и занимает часть брюшной полости. Из-за этого будет возникать давление и на плод, и на крупные сосуды, которые отвечают за адекватное кровоснабжение.
Самая частая необоснованная рекомендация — не спать на спине и правом боку во 2-м и 3-м триместре. Научные доказательства этому утверждению практически отсутствуют.
Согласно исследованию, в котором приняли участие 10 тысяч женщин (9), сон в положении на правом боку или спине на протяжении 30 недель беременности не ассоциирован с повышением частоты таких неблагоприятных исходов, как мертворождение, маленький вес согласно сроку гестации, а также гипертензивные расстройства.
Стоит отметить, что большинство беременных на поздних сроках испытывают реальный дискомфорт при лежании на спине. Это связано с тем, что растущая матка передавливает сосуды, в результате чего возникает ощущение нехватки кислорода.
Однако если сон на спине во время беременности комфортен, противопоказаний к нему нет!
Большинство женщин считают оптимальным положением для сна позу на боку. Для удобства воспользуйтесь обычной или специальной подушкой для беременных. Подложите ее под живот или между ног, и это поможет предупредить образование отеков.
Если мучает изжога, на помощь приходит положение полусидя.
Своевременно выявленные нарушения сна и следование рекомендациям значительно улучшат состояние и качество жизни будущей мамы и малыша.
Ссылки на источники:
Granger, J. P. Maternal and fetal adaptations during pregnancy: lessons in regulatory and integrative physiology / J. P. Granger // Am. J. Physiol. Regul. Integr. Comp. Physiol. — 2002. — № 283 (6). — P. 1289-1292.
Borbely, A. A. Sleep homeostasis and models of sleep regulation / Borbely, P. Achermann // Principles and Practice of Sleep Medicine Philadelphia. — 2005. — 1768 p.
Akerstedt, T. Sleep disturbances, work stress and work hours: a cross-sectional study / T. Akerstedt // J. Psychosom. Res. — 2002. — № 53. — P. 741-748.
Палиева Н.В. Особенности сомнологического статуса женщин с метаболическим синдромом и их влияние на течение беременности / Н.В.Палиева (и др.) // Таврический медико-биологический вестник. — 2016. — Т. 19, № 2. — С. 108-112.
Lee, K. A. Sleep in late pregnancy predicts length of labor and type of delivery / K. A. Lee, C. L. Gay // Am. J. Obstet. Gynecol. — 2004. — V. 191, № 6. — P. 2041-2046.
Sharma, S. K. Sleep disorders in pregnancy and the irassociation with pregnancy outcomes: a prospective observational study / S. K. Sharma, A. Nehra, S. Sinha // Sleep Breath. — 2016. — V. 20. — № 1. — P. 87-93.
Champagne, K. A. Sleep disordered breathing in women of childbearing age and during Pregnancy / K. A. Champagne, R. J. Kimoff, P. C. Barriga // Indian. J. Med. Res. — 2010. — V. 131. — P. 285-301.
Robert Silver, Shannon Hunter, Uma Reddy, et al. Obstetrics & Gynecology. September 10, 2019.
Когда показано ношение бандажа?
На очередном приеме акушер-гинеколог оценивает ряд показателей, после чего дает свои рекомендации.
Подобрать бандаж для беременных рекомендуется при:
1Осложнениях беременности, таких как угроза прерывания, многоводие, многоплодие, крупный плод, предлежание или низкое расположение плаценты, рубец на матке, симфизит.
Повторной беременности, так как брюшная стенка растягивается быстрее и сильнее.
Несостоятельных мышцах передней брюшной стенки и тазового дна.
Болях в спине и пояснице — бандаж поможет распределить нагрузку при остеохондрозе и искривлениях позвоночника.
Склонности к растяжкам.
Активном образе жизни
Важно отметить, что проведение в вертикальном положении более трех часов в день — это уже показатель активности.