Краснуха: риск для беременных
Эта болезнь очень похожа на корь, и краснуху можно было бы назвать ее младшей сестрой. Вирус краснухи также передается по воздуху, заболевание характеризуется схожими симптомами, но только проявляющимися в более легкой форме. Как следует из названия, краснуха проявляется розово-красной сыпью, которая начинается с лица, быстро распространяется по телу и держится несколько дней. Вирус краснухи поражает лимфоидную систему, и поэтому еще одним типичным симптомом заболевания является воспаление лимфоузлов.
У детей краснуха протекает обычно легко и без осложнений, не требуя никакого лечения. Заболеть краснухой и без проблем перенести ее может и взрослый. Но для беременных, особенно на ранних сроках беременности, вирус представляет большую опасность. Вирус краснухи обладает тератогенным действием, т.е. при внутриутробном заражении высока вероятность развития пороков вплоть до гибели плода. В первом триместре такая вероятность при встрече с вирусом очень высока – около 90%. В первые 14 недель беременности краснуха может вызвать гибель плода или синдром врожденной краснухи, который приводит к аномалиям развития ребенка.
Среди причин врожденных пороков плода, которые можно предупредить с помощью вакцинации, краснуха считается ведущей причиной. Вакцина для профилактики краснухи обеспечивает длительный иммунитет у более чем 95% привитых. Она безопасна и практически не вызывает побочных реакций. Благодаря вакцинации число зарегистрированных случаев заболевания краснухой с 2000 по 2018 годы снизилось на 97%. В России прививка от краснухи выполняется одновременно с прививкой от кори и может включаться в комбинированную вакцину.
Где можно узнать о ситуации с заболеваемостью корью и текущими вспышками кори в нашем регионе?
О текущей ситуации с заболеваемостью корью можно узнать в управлении Роспотребнадзора. Если Вы не нашли информацию на сайте данной организации, то следует позвонить в отдел эпидемиологического надзора.
По данным Федеральной службы Роспотребнадзора (Решение Коллегии от 25.07.2014 “О мероприятиях по предупреждению распространения кори в субъектах РФ” )
Наиболее высокие уровни заболеваемости зарегистрированы в Курской и Астраханской областях, республиках Дагестан, Адыгея, Северная Осетия-Алания, Алтай, Карачаево-Черкесской и Чеченской республиках, Ставропольском крае.
В структуре заболевших по-прежнему преобладает взрослое население – 52%, среди которого наибольшее число заболеваний приходится на возрастные группы 20-29 и 30-39 лет (77,6%).
Заболеваемость корью поддерживается контингентом не привитых против кори лиц и лиц с неизвестным прививочным анамнезом:
- на долю не привитых против кори детей приходится около 82%
- на долю не привитых взрослых – около 70% (из числа заболевших)
Основной причиной отсутствия прививок у детей являются отказы от прививок (около 40%). Не привито по возрасту около 29% заболевших детей (дети до года) и в связи с медицинскими отводами – около 14% детей. Остальные дети не прививались по неустановленным причинам.
Среди причин непривитости заболевших взрослых отказы составляют 27% и около 70% не получили прививки по неустановленным причинам.
Указанное свидетельствует об имеющихся недостатках в организации плановой прививочной работы среди населения.
В 2014 г. продолжают регистрироваться групповые заболевания в медицинских учреждениях с внутрибольничным распространением инфекции. При этом в эпидпроцесс были вовлечены дети, взрослые, медицинские работники. Наибольшее число случаев зарегистрировано в г. Москве, в Республике Северная Осетия-Алания, в Краснодарском крае, в Московской области, в республиках Дагестан, Адыгея, Ставропольском крае, Астраханской области, в Карачаево-Черкесской Республике.
В числе причин групповой заболеваемости в медицинских организациях остаются: поздняя диагностика заболевания, позднее начало профилактических и противоэпидемических мероприятий в очагах, отсутствие прививок у медицинских работников.
Также особенностью текущего периода является регистрация вспышек кори среди мигрирующего непривитого цыганского населения, а также среди членов религиозных общин и других трудно доступных для иммунопрофилактики групп населения
«Вактривир»: тройная защита от вирусов
С появлением новых вакцин вырастает инъекционная нагрузка, когда маленького ребенка приходится прививать все чаще. Если следовать рекомендациям ВОЗ, то при использовании моновакцин ребенок должен получить более 20 инъекций во время первичной и вторичной вакцинаций. Можно себе представить, сколько волнения придется пережить и ребенку, и родителям. Использование комбинированных вакцин позволяет разгрузить календарь прививок, уменьшив число посещений медицинских центров – за один визит человек получает защиту сразу от нескольких заболеваний.
Именно так работает новая поликомпонентная вакцина «Вактривир», которую в этом году выводит на рынок холдинг «Нацимбио» Госкорпорации Ростех. Препарат, действующий по принципу «три укола в одном», позволяет получить эффект иммунной защиты сразу от трех инфекций: кори, краснухи и эпидемического паротита. Прежде в Нацкалендаре профилактических прививок РФ применялись моновакцины от этих вирусов и паротитно-коревая дивакцина.
Трехкомпонентный препарат «Вактривир» уже получил регистрационное удостоверение Минздрава России. Он будет использоваться для иммунизации детей в 12 месяцев и 6 лет. Разработчиком препарата «Вактривир» выступает научно-производственное объединение «Микроген» (находится под управлением «Нацимбио»). Препарат создан из российских компонентов и будет производиться на мощностях предприятия по полному технологическому циклу. По словам исполнительного директора Ростеха Олега Евтушенко, производственные мощности Корпорации позволяют полностью обеспечить потребности отечественного здравоохранения в новой трехкомпонентной вакцине.
Через какое время после пробы Манту можно вакцинироваться от кори? Через какое время после вакцинации от кори можно проводить пробу Манту?
Проба Манту – диагностический аллергический тест и прививкой не является. Подробнее о пробе Манту читайте здесь.
Если проба Манту (или иная туберкулиновая проба) проводится до проведения профилактической прививки, то на основании приказа Минздрава РФ от 21 марта 2003 г. N 109 “О совершенствовании противотуберкулезных мероприятий в РФ” (Приложение N 4 Инструкция по применению туберкулиновых проб) – «..5.1. ..Здоровым детям и подросткам, инфицированным МБТ, а так же с положительной (сомнительной) послевакцинной туберкулиновой чувствительностью и детям с отрицательной реакцией на туберкулин, но не подлежащим ревакцинации БЦЖ, все профилактические прививки можно производить непосредственно после оценки результатов пробы Манту…».
Если проба Манту проводится после вакцинации от кори (краснухи, паротита), то на основании того же приказа интервал должен составлять не менее 1 месяца.
Следует знать, что в инструкции к некоторым вакцинам указывается интервал 4-6 недель.
Противопоказания к вакцинации от кори, паротита и краснухи
Временные противопоказания:
- острые инфекционные и неинфекционные заболевания или обострение хронических заболеваний (вакцинация откладывается до выздоровления или ремиссии)
- беременность
Постоянные противопоказания
- тяжелые аллергические реакции на аминогликозиды
- на куриный или перепелиный белок (в зависимости от вида конкретной вакцины, если она произведена с использованием куриных или перепелиных яиц)
- первичный иммунодефицит
- злокачественные заболевания крови и новообразования,
- выраженная реакция (гипертермия выше 40 град.С, гиперемия или отек более 8 см в диаметре в месте введения) или осложнение на предыдущее введение коревой вакцины
ВИЧ-инфекция не является противопоказанием к вакцинации.
Отдельно сказать об аллергии на куриный (перепелиный) белок. Далеко не каждая аллергия на данные продукты является противопоказанием. Речь идет только о выраженных аллергических реакциях:
- Анафилактический шок
- Генерализованная крапивница
- Отек Квинке
Следует заметить, что ни Американская Академия Педиатрии (AAP, “Red Book” 😉 , ни Консультативный комитет по иммунизации США (ACIP) не считают аллергию на куриный или перепелиный белок как противопоказание к вакцинам против кори-краснухи-паротита и рекомендуют плановую вакцинацию людей с аллергией на яйца без использования специальной подготовки или десенсибилизирующих процедур.
Следующие вакцины от кори созданы с использованием компонентов яиц:
- против кори российского производства – на клетках эмбрионов перепелов
- против кори-паротита российского производства – на клетках эмбрионов перепелов
- вакцина против кори-паротита-краснухи производства компании ГлаксоСмитКляйн – коревой штамм выращен на клетках куриного эмбриона
- вакцина против кори-паротита-краснухи производства компании МеркШарпДоум – коревой штамм выращен на клетках куриного эмбриона.
Вакцины содержат следовые количества компонентов птичьих яиц.
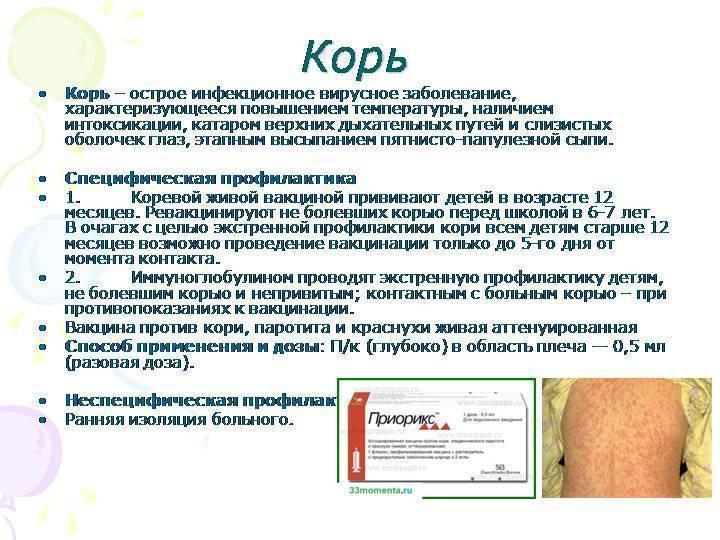
Какой график прививок против кори применяется в настоящее время в России?
Вакцинация против кори регламентируется Национальным календарем профилактических прививок (календарь 2014 года). Первая вакцинация проводится ребенку в возрасте одного года. До этого возраста ребенка защищают антитела матери.
Ревакцинация проводится в возрасте шести лет.
Ранее не привитые дети (или дети с неизвестным статусом вакцинации по кори) вакцинируются в возрасте 15-17 лет включительно. Вакцинация проводится двукратно с интервалом между прививками не менее трех месяцев. По такой же схеме прививаются ранее не привитые взрослые в возрасте до 35 лет включительно
Дети, привитые однократно, должны получить вторую прививку. Интервал между введениями – не менее 3 месяцев
В очагах вспышки кори вакцинируются контактные лица:
- Ранее не болевшие
- Не вакцинированные
- С неизвестными статусом вакцинирования против кори
- Вакцинированные однократно
Вакцинация проводится по эпидемическим показаниям без ограничения по возрасту.
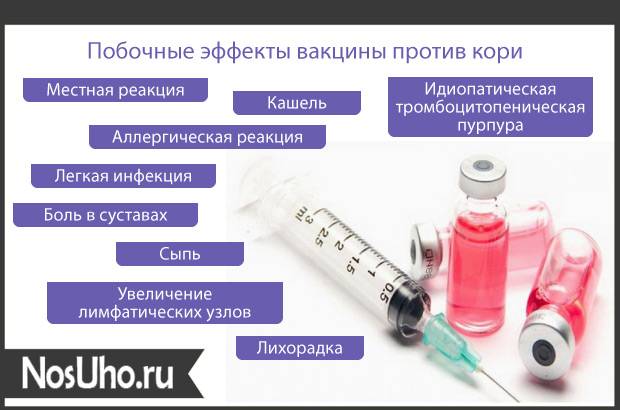
Возможные побочные действия Приорикса
Специфика вакцины против кори, краснухи и паротита заключается в том, что она дает две волны реакции: первую – в течение суток после вакцинации и вторую – примерно через 9-10 дней после нее. Следует внимательно наблюдать за состоянием ребенка в эти промежутки времени.
В 60% случаев вакцинация Приориксом переносится ребенком без каких-либо последствий.
В оставшихся случаях наиболее часто встречается подъем температуры, сопровождающий выработку организмом защитных антител. Часто встречаются также насморк, кашель, крапивница, болезненность и отек в месте инъекции
Более редкие последствия вакцинации – инфекции верхних дыхательных путей, отит, бронхит, нервозность, бессонница, конъюнктивит, фебрильные судороги.
В случае, если любые симптомы продолжаются дольше двух дней, необходимо обратиться к врачу.
Восстановление после вакцинации
Введение инфекционных штаммов за долгие годы вакцинации досконально изучено и не является опасным процессом, но пренебрегать простейшими правилами реабилитации нельзя. После прививки следует:
В течение 30-60 минут после введения вакцины оставаться под наблюдением лечащего врача и не отходить далеко от больницы.
Избегать водных процедур в день проведения вакцинации.
Избегать продуктов из группы аллергенов, не употреблять экзотическую пищу, способную вызвать острую реакцию со стороны организма.
Избегать места массового скопления людей и любых факторов риска, способных заразить пациента респираторным заболеванием. Обычная простуда или ОРВИ, принятые за последствия вакцинации, грозят серьезнейшими осложнениями при восстановлении организма.
Однако, несмотря на все описанные факторы, прививка от кори, паротита и краснухи – обязательный защитный инструмент, пренебрегать которым не стоит. Вакцинация спасла миллионы жизней и защищает нас и по сей день.
СХЕМА ВАКЦИНАЦИИ MMRII
Вакцинация от кори, краснухи и паротита проводится в течение жизни два раза.
Первую прививку делают в возрасте 12 месяцев. 93% привитых имеют стойкий иммунитет.
Вторая вакцинация проводится в 6 лет. Мы рекомендуем повторную вакцинацию уже с 4 лет в связи с тем, что в настоящее время в мире неблагоприятная эпидемиологическая обстановка. Международная медицина этому не возражает.
В случае если ребенку нет и 4 лет, также допускается проведение MMRII. Основное условие: после первой вакцинации должен пройти 1 месяц. При проведении двукратной вакцинации эффективность – 97%.
Когда сроки введения вакцинации нарушены, первая прививка может быть сделана ребенку в любом возрасте, вторая прививка – не ранее чем через 1 месяц после первой.
Варианты вакцин
Противокоревую вакцину часто объединяют с вакцинами против краснухи и/или свинки в странах, где эти болезни представляют проблемы. Она одинаково эффективна как в виде моновакцины, так и в виде комбинированного препарата. Соединение вакцин против кори и краснухи лишь незначительно повышает ее окончательную стоимость и позволяет совмещать расходы на доставку вакцин и проведение вакцинации. В России используются вакцина коревая культуральная живая, вакцина паротитно-коревая культуральная живая (Дивакцина), трехвалентная вакцина “Приорикс” (живая), трехвалентная вакцина “М-М-Р II MMR-II (живая)”. Коревая вакцина – слабо реактогенна. Привитый не заразен для окружающих. После двукратной иммунизации защитный титр антител определяется у 95-98% вакцинированных, иммунитет сохраняется до 25 лет.
Основное отличие импортных вакцин от отечественных – наличие следовых концентраций белка куриных яиц, поскольку именно в культуре клеток куриного эмбриона культивируется вирус кори для изготовления вакцины. Российская коревая вакцина готовится методом культивирования аттенуированного штамма вируса кори на первичной культуре клеток эмбрионов перепелов. Отечественная вакцина соответствует требованиям ВОЗ, превосходит бельгийскую и американскую по меньшему проценту вакцинальных реакций, отсутствию сыпи и повышению температуры выше 38,5 С.
Противопоказания к вакцинации Приориксом
Если ранее ребенку уже делалась прививка против кори, краснухи и паротита, и у него наблюдались аллергические проявления после вакцинации, это является основанием для медотвода. Не стоит также делать прививку, если у ребенка аллергия на куриный белок.
Если у ребенка после прошлой прививки наблюдалось сильное ухудшение самочувствия, долго держалась высокая температура, это тоже является противопоказанием.
Третье важное абсолютное противопоказание – иммунодефицитные заболевания, например, ВИЧ, туберкулез, онкологические заболевания. Правда, инструкция допускает вакцинацию лиц с бессимптомной ВИЧ-инфекцией или СПИД
Это три абсолютных противопоказания против вакцинации. Возможны также временные противопоказания – острые заболевания, плохое самочувствие, осложненный неврологический статус. Поэтому подтвердить готовность ребенка к вакцинации обязательно должны специалисты – невролог и педиатр.
MMRII Вакцина для профилактики кори, краснухи и паротита, Merck Sharp & Dohme (США/Нидерланды), живая – 2250 руб.
Обязательный осмотр перед вакцинацией – 1500 руб.
Как справиться с осложнениями
Вакцина против кори, краснухи и паротита чаще всего прививается в юном возрасте, когда человеческий организм еще не сформировал устойчивую защиту против внешних патогенов и вирусов и наиболее уязвим. Несмотря на то, что вакцина сама по себе является незаменимым инструментом для укрепления иммунитета, с некоторыми неприятными последствиями вакцинирования придется справляться сразу же после прививания. Паниковать не стоит – воспалительные или отечные реакции организма являются нормой, они пройдут без посторонней помощи через несколько дней. Для того, чтобы сбить температуру и облегчить состояние пациента, следует использовать классические жаропонижающие и противовоспалительные препараты – они помогут продержаться несколько дней до момента, когда иммунитет заработает в полную силу и самостоятельно уничтожит все последствия внедрения коревого компонента. Если же у пациента проявляются серьезные осложнения, грозящие проблемами со здоровьем – следует немедленно обратиться к лечащему врачу.
Зачем прививать ребенка от паротита
Эпидемический паротит (свинка) не относится к смертельно опасным заболеваниям, однако может дать крайне неблагоприятные осложнения. Известность он приобрел благодаря тому, что является довольно частой причиной бесплодия у мужчин, развившегося в результате орхита – воспаления яичек. Дело в том, что вирус паротита поражает железистые ткани и не ограничивается заушными слюнными железами (хотя они, действительно, как правило, поражаются первыми), а может развиться в тканях щитовидной железы, поджелудочной железы, яичек у мальчиков или яичников у девочек.
С этой особенностью паротита связаны два самых распространенных мифа о вакцине против него. Первый: прививка вызывает бесплодие у мальчиков. Разумеется, это не так. При прививке ткани яичек не поражаются. Второй: нет смысла прививать мальчиков до наступления полового созревания. И это не так – бесплодие вызывают не низкокачественные сперматозоиды, а атрофия тканей яичка, что от возраста, к сожалению, не зависит. Да и качественный иммунитет формируется после ревакцинации, и можно просто не успеть привить ребенка до того, как он заболеет.
Второй вопрос, не менее частый: если свинка опасна только для мальчиков, зачем прививать девочек? Только ради пресловутого популяционного иммунитета? Конечно, нет. Дело в том, что, помимо орхита, партотит может вызывать панкреатит, и это пожизненно, ведь ткани поджелудочной железы не восстанавливаются; а также энцефалит и менингоэнцефалит – опаснейшие разновидности воспаления мозга. Не очень часто, но все же бывает, что перенесенный паротит заканчивается глухотой.
Что делать, если произошел контакт с больным корью?
Данная ситуация регламентируется Санитарно-эпидемиологическими правилами СП 3.1.2952-11 «Профилактика кори, краснухи и эпидемического паротита»
5.10. Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках против кори, а также лица, привитые против кори однократно – без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в течение первых 72 часов с момента выявления больного. При расширении границ очага кори (по месту работы, учебы, в пределах района, населенного пункта) сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге.
5.12. Детям, не привитым против кори или эпидемического паротита (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок) не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный (далее – иммуноглобулин) в соответствии с инструкцией по его применению.
5.14. Контактные лица из очагов кори, краснухи или эпидемического паротита, не привитые и не болевшие указанными инфекциями ранее, не допускаются к плановой госпитализации в медицинские организации неинфекционного профиля и социальные организации в течение всего периода медицинского наблюдения, указанного в пункте 5.7 настоящих санитарных правил.
Госпитализация таких пациентов в период медицинского наблюдения в медицинские организации неинфекционного профиля осуществляется по жизненным показаниям, при этом в стационаре организуются дополнительные санитарно-противоэпидемические (профилактические) мероприятия в целях предупреждения распространения инфекции.
Какие вакцины могут вызвать гипертермию
Многолетние наблюдения за популярными вакцинами позволили оценить последствия прививок, в том числе степень и длительность повышения температуры. В этом разделе статьи мы ответим на вопросы, которые чаще всего задают на эту тему в поисковых системах.
АКДС
Это “тяжелая” комбинированная вакцина, и гипертермию в ней вызывают бактерии коклюша. Вероятность заметного повышения температуры очень высокая – до 90%, норма – около 38.5 градусов. Но и спадает температура довольно быстро – на 2-3 день. Значительно меньше риск гипертермии при использовании аналога – французской вакцины Пентаксим: в неё используется принципиально иная вакцина против коклюша, которая дает меньшие осложнения и не столь значительное повышение температуры.
БЦЖ
Ставится вскоре после рождения и не приводит к заметному повышению температуры – обычно в пределах 37.5 градусов. Как и для большинства других вакцин, приходит в норму на третий день.
Гепатит В
Также, как и БЦЖ, прививка против гепатита ставится новорожденным, и реакция примерно такая же, с небольшим повышением температуры.
Корь краснуха паротит
Живые вакцины против этих болезней обычно не вызывает сколь-либо серьезных осложнений, температура, если и повышается, то совсем немного.
Манту
Манту – это не прививка, а диагностический тест на туберкулез, но многие все равно интересуются, может ли повыситься температура после манту. О общем случае такого быть не должно, поэтому при признаках гипертермии надо обратиться к врачу.
Пневмококк
Это сравнительно новая вакцина, поэтому надежной статистики по её последствиям еще не накопили. На данный момент считается, что температура после пневмококковой прививки не должна превышать 38 градусов и держаться дольше двух дней. Хотя случаи гипертермии также наблюдались.
Грипп
Гипертермия после прививки от гриппа – нормальная реакция, так как вакцины содержат живые микроорганизмы, и их появление в теле человека вызывает те же симптомы, что и при самой болезни. Как и после большинства других прививок, температура должна нормализоваться на 3-й день.
Превенар
Симптоматика после ввода вакцины Превенар такая же, как для любых других пневмококковых вакцин, то есть температура сравнительно редко бывает высокой и спадает на третий день.
Инфанрикс гекса
Это аналог отечественной АКДС, только включает вакцины от большего числа болезней. И как и при АКДС, часто наблюдается высокая температура из входящей в состав вакцины компоненты против коклюша. Гипертермия обычно длится три дня.
Менактра
Данная прививка против менингококка переносится довольно легко, её можно считать мало реактивной. Случаи гипертермии редки, хотя, конечно, бывают; температура приходит в норму на 3-й день.
Меня привили от кори дважды, с соблюдением всех интервалов и рекомендаций. Но лабораторные анализы иммунитета от кори не выявили. Что делать?
В Санитарно-эпидемиологических правилах СП 3.1.2952-11 “Профилактика кори, краснухи и эпидемического паротита указано, что
«пункт 7.3. В целях оценки состояния популяционного иммунитета к кори, краснухе и эпидемическому паротиту в установленном порядке проводятся исследования напряженности иммунитета у привитых лиц. Выявленные по результатам серологического мониторинга неиммунные к кори или краснухе, или эпидемическому паротиту лица подлежат иммунизации.»
Таким образом подобное обследование вне рамок эпидемиологического надзора не рекомендуется.
В международных рекомендациях подобное исследование не рекомендуется ни при каких обстоятельствах, т.к. всегда существует риск ложноположительных или ложноотрицательных результатов, интерпретация которых затрудняет выбор тактики последующих действий.
В национальном календаре профилактических прививок для кори указано ограничение по возрасту в 35 лет. Значит ли это что лицам старше 35 лет вакцинация не нужна?
Вакцинироваться может потребоваться взрослым любого возраста. До 35 лет плановая вакцинация проводится бесплатно, вернее ее оплачивает государство.
Граждане старше 35 лет могут планово вакцинироваться против кори за свой счет. Бесплатная вакцинация лицам старше 35 лет проводится в условиях эпидемий по эпидемическим показаниям.
В связи с высокой заболеваемостью корью взрослых, Роспотребнадзор рассматривает возможность пролонгации прививочного возраста по кори до 55 лет и внесения этого изменения в нацональный календарь прививок РФ.
Перечень документов, регламентирующих вакцинацию от кори (краснухи, паротита) в России
- «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям»
- Санитарно-эпидемиологические правила СП 3.1.2952-11 «Профилактика кори, краснухи и эпидемического паротита»
Международные рекомендации
Прививка от ветрянки и кори
Учитывая, как тяжело могут переноситься заболевания, не стоит затягивать с вакцинацией. Качество современных вакцин очень высокое, переносятся они легко и не дают сколь либо серьезных осложнений и побочных реакций. Прививки проводятся согласно Национальному календарю.
Для выработки устойчивого иммунитета к ветрянке вакцину необходимо вводить дважды. Если вы контактировали с зараженными, прививку надо сделать не позднее 72-х часов с момента предполагаемого контакта. Вакцинация в инкубационный период не осложнит болезнь, зато может её облегчить.
Имеются группы риска, которые подлежат обязательной вакцинации: при наличии иммунодефицитного состояния, зараженные ВИЧ, больные лейкозом, те, кто готовится к трасплантации. В каждом конкретном случае иммунолог подбирает оптимальное время для прививки.
Особо отметим, что женщины, не болевшие ветряной оспой и не прошедшие вакцинацию против неё, должны сделать прививку не позднее, чем за 3 месяца до зачатия. Пациенты на курсах гормональной терапии кортикостероидами, могут сделать прививку через после завершения лечения: срок определяет врач, на него влияют длительность курса и дозировки.
Особенность вируса ветряной оспы в том, что даже после болезни он не покидает организм, а оседает в нервных ганглиях, где дожидается ослабления иммунитета. Часто в пожилом возрасте затаившийся вирус может проявиться в форме так называемого «опоясывающего лишая»: поражается нервы между ребрами и кожа над ними, появляются зуд и высыпания, болят места, где проявилась инфекция. Заболевание может быть как скоротечным – несколько дней, так и затянуться на несколько недель, периодически возвращаясь.
Сейчас в России вакцинация проводится в основном современными и высокоэффективными вакцинами – моновакциной коревая сухая (Россия), комбинированными вакцинами Приоикс (Бельгия), корь-краснуха-паротит (Россия).
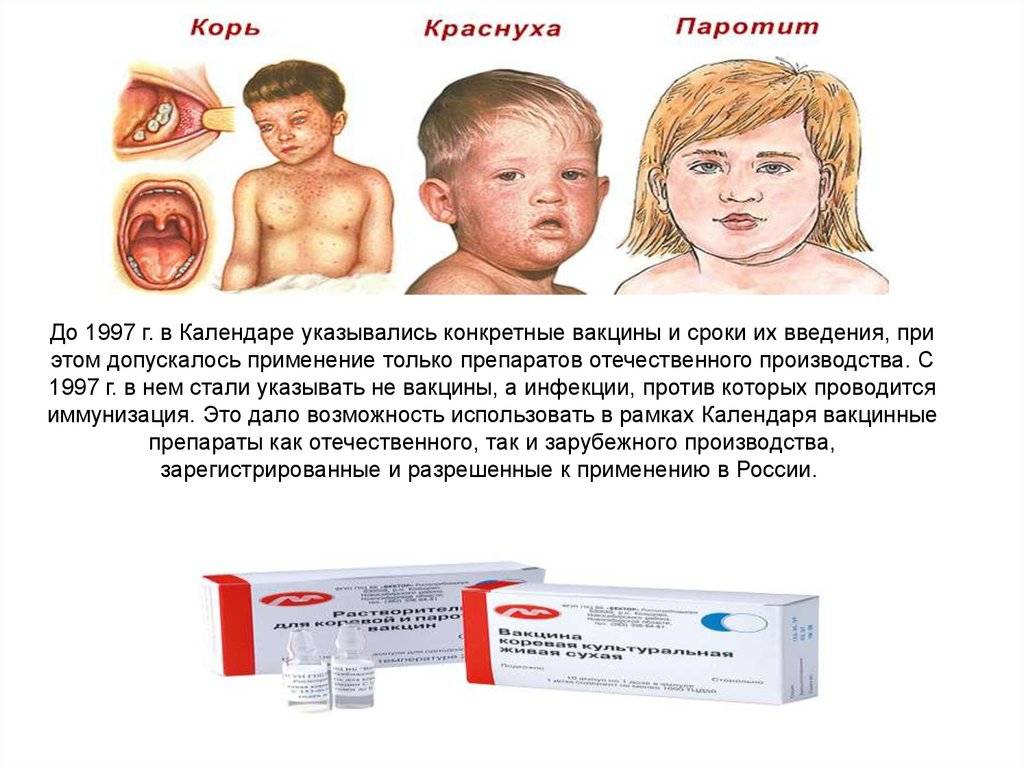
Корь, краснуха и паротит: чем опасны, симптомы и возможные осложнения
Для кори характерны следующие отличительные признаки:
- Резкое повышение температуры тела, в некоторых случаях выше 40 градусов;
- Симптомы интоксикации (резкая слабость, отсутствие аппетита, ломота в теле);
- Катаральные явления (насморк, кашель, осиплость, боль в горле, конъюнктивит);
- Специфические высыпания по всему телу (крупные, ярко-красные, появляются с головы и распространяются вниз на туловище и конечности, за исключением ладоней и стоп);
- Белый точечный налет на внутренней стороне щек.
Также возможны осложнения: энцефалит, пневмония, миокардит, гепатит, поражение глаз, отит, пневмония, менингит. Фиксируются и летальные случаи, чаще от поражения легких, сердца и головного мозга, и в первую очередь это не привитые дети раннего возраста.
Основные характерные симптомы:
- Высокая температура;
- Общее недомогание;
- Воспаление слюнных желез под челюстью и за ушами.
Характерные признаки:
- Высокая температура;
- Головная боль;
- Общее недомогание;
- Увеличение лимфоузлов;
- Появление мелкой сыпи на лице и теле.
Паротит: «свинская» болезнь
Эпидемический паротит – еще одна вирусная инфекция, которая передается при прямом контакте или по воздуху. Свое просторечное название – свинка – болезнь получила от латинского scrofula – «опухоль шеи», производного от scrofa – «свинья». Дело в том, что в организме вирус атакует железистые ткани, и в первую очередь околоушную слюнную железу. Железа воспаляется, шея опухает и начинает напоминать свиную.
Паротит гораздо менее заразен, чем две предыдущие болезни, и примерно у трети заболевших проходит бессимптомно. В основном болеют дети в возрасте от 5 до 9 лет. Среди симптомов могут быть: общее недомогание, головные боли, озноб, сухость во рту и боли в области уха, которые могут затруднять прием пищи и даже речь. Болезнь опасна осложнениями для мальчиков в период полового созревания, так как способна привести к бесплодию. Еще одно из возможных осложнений – риск глухоты. Взрослые могут переносить паротит более тяжело, чем дети.
Лечение эпидемического паротита заключается в предотвращении осложнений, а лучшая профилактика – вакцинация. Противопаротитная вакцина существует с 1960-х годов, она безопасная и действенная. Даже несмотря на общую благоприятную ситуацию с заболеваемостью паротитом в стране, вирус может быть завезен извне. Чаще всего он поражает закрытые сообщества и проживающие совместно коллективы, например студенческие общежития. Вакцинация от паротита проводится в комплексе с профилактикой кори и краснухи.
Почему необходимо проводить прививку в возрасте одного года?
До года ребенок защищен антителами полученным от переболевшей или вакцинированной матери. К годовалому возрасту защитный эффект этих антител заканчивается, поэтому минимальный возраст для вакцинации установлен в 1 год.
Если у матери ребенка подтверждено отсутствие антител (например, если мама не болевшая и не вакцинированная), то минимальный срок введения вакцины регламентируется инструкцией к вакцине. Для некоторых препаратов указан минимальный возраст 8 месяцев.
Вторая доза вакцины вводится перед началом школьного периода и увеличивает шансы ребенка получить поствакцинальный иммунитет.
Некоторые дети не должны получать вакцину MMRV, или им следует подождать некоторое время
Дети не должны получать вакцину MMRV, если они:
- Перенесли опасную для жизни аллергическую реакцию на предыдущую дозу вакцины MMRV / вакцины MMR или вакцины от ветряной оспы.
- Перенесли опасную для жизни аллергическую реакцию на любой из компонентов вакцины, включая желатин или антибиотический неомицин. Если у вашего ребенка возникали серьезные аллергические реакции, расскажите об этом врачу.
- Имеют ВИЧ/СПИД или другое заболевание, воздействующее на иммунную систему.
- Проходят курс лечения препаратами, воздействующими на иммунную систему, включая высокие дозы пероральных стероидов, в течение 2 и более недель.
- Больны любым видом рака.
- Проходят курс лечения рака облучением или химиотерапией.
Проконсультируйтесь с врачом, если:
- У ребенка либо у его родителей, братьев или сестер когда-либо случались судороги.
- У родителей, братьев или сестер ребенка имеются заболевания иммунной системы.
- У ребенка когда-либо отмечалось низкое число тромбоцитов или имело место другое заболевание крови.
- Ребенок недавно перенес переливание крови или получал другие препараты крови.
- Ребенок-девушка, возможно, забеременела.
Дети, которые на момент назначения прививки умеренно или серьезно больны, должны подождать до полного выздоровления, прежде чем проходить вакцинацию MMRV. Дети,
испытывающие легкие недомогания, могут получать вакцину.
Более подробную информацию можно получить у своего врача.
Прививка не провоцирует аутизм
В обзоре обобщены данные двух исследований с участием почти 1,2 миллиона детей, которые показывают, что показатели диагностики аутизма одинаковы у тех, кто получает вакцину MMR, и у тех, кто не прививается.
Исследователи не обнаружили никаких доказательств связи вакцинации с другими заболеваниями, которые общественность ранее связывала с вакциной. Не подтвердилось увеличение риска энцефалита, диабета, воспалительных заболеваний кишечника и астмы. На основании этих данных ученые рекомендуют вакцины MMR для применения.
Кокрановское исследование особенно важно на фоне недавней эпидемии кори, от которой только в 2018 году умерло более 140000 человек, большинство из которых – дети. Число зарегистрированных случаев кори по сравнению с 2016 годом увеличилось во всем мире более чем на 30%
Ученые напоминают, что многих случаев можно было избежать, если вовремя проводить вакцинацию.
Корь: летучая и заразная
С вирусом кори каждый из нас встречается множество раз в течение жизни. И если несколько десятков лет назад такая встреча могла стать фатальной, то сегодня благодаря широкому распространению противокоревой вакцины большинство из нас имеет устойчивый иммунитет к инфекции.
Корь считается одним из самых заразных заболеваний в мире. Ее вирус передается воздушно-капельным путем, обладает высокой летучестью и восприимчивостью. То есть если вы не вакцинированы и не болели корью раньше, при контакте с инфицированным человеком вероятность заболеть для вас очень высока. По оценкам Всемирной организации здравоохранения (ВОЗ), в 2018 году от кори во всем мире умерло около 140 тыс. человек. К сожалению, в основном жертвами кори становятся дети, живущие в развивающихся странах, где доступ к вакцинам ограничен.
Первые симптомы кори − повышение температуры, головная боль, насморк, кашель, конъюнктивит. Через 2-3 дня на коже появляется сыпь, которая держится 5-6 дней. Но основная причина смертности – не сама болезнь, а осложнения от нее, сопутствующие резкому снижению иммунитета: отит, энцефалит, пневмония и другие заболевания. Особенно опасен вирус для непривитых детей до 5 лет с плохим питанием и ослабленным организмом. Специфического лечения кори не существует, лечение преимущественно симптоматическое, направленное на профилактику и лечение осложнений.
Международные медицинские организации с момента появления вакцины в 1963 году ведут масштабную работу по борьбе с корью. Согласно данным ВОЗ, благодаря вакцине за последние 20 лет смертность от кори снизилась более чем на 80%. В 2000-2016 годах противокоревая вакцинация уберегла от смерти 20,4 млн человек. Однако в последние годы в связи с большими объемами миграции в некоторых странах Европы число случаев кори растет. В странах с низким уровнем вакцинации вспышки кори часто принимают форму эпидемии с большим количеством жертв.
Вакцинация от кори представляет собой введение ребенку или взрослому ослабленного вируса, является безопасной и практически не вызывает побочных реакций. При этом вакцинация очень эффективна: шансы заразиться корью повторно минимальны – 0,5-1%. Часто противокоревой препарат комбинируют с другими вакцинами, как в случае с «Вактривиром». В соответствии с Национальным календарем прививок РФ вакцинация от кори, краснухи и эпидемического паротита проводится в возрасте 12 месяцев, ревакцинация − в 6 лет.