ПМС

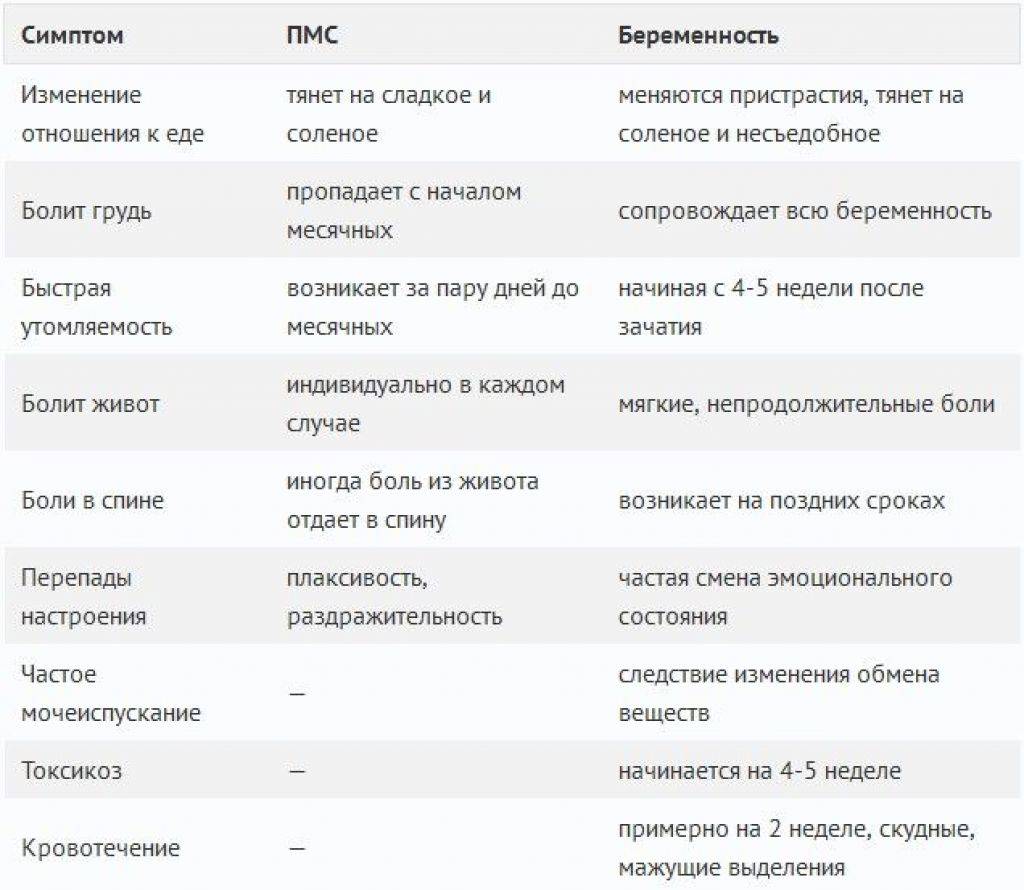
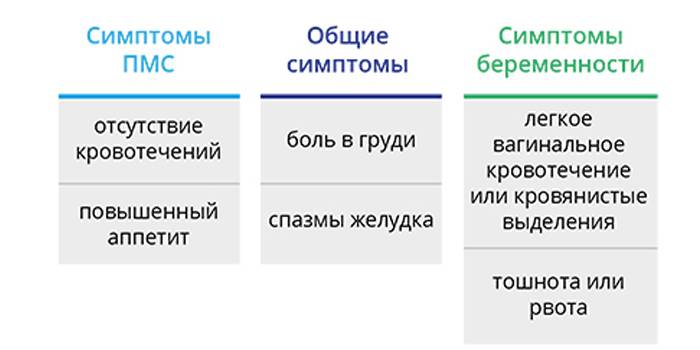
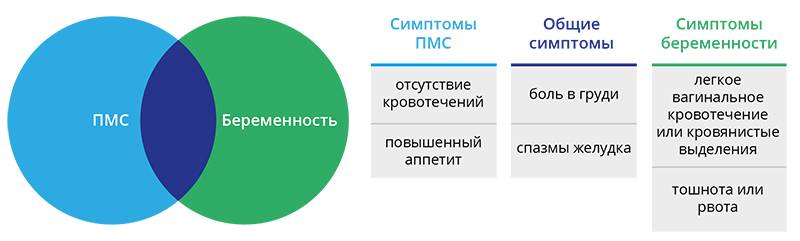
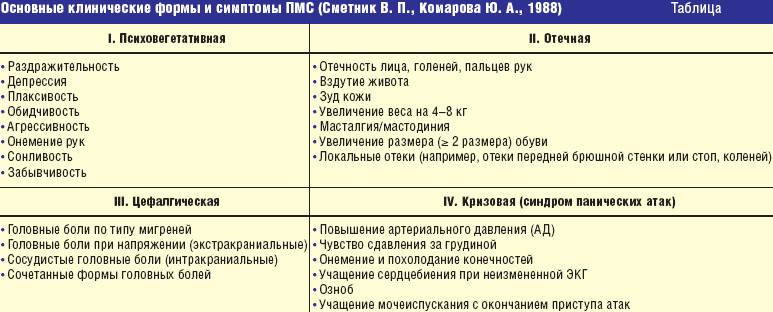
Все вышеперечисленные симптомы собраны под одним названием – предменструальный синдром. Этот диагноз не является патологией – это крайняя граница нормы функционирования половой системы женщины. Исключением является критическая форма ПМС. Признаками данной патологии является сильная головная боль, сопровождающаяся скачками артериального давления, потеря сознания, одышка и страх смерти, диспепсия. Такая форма ПМС требует срочного медикаментозного лечения, так как женщины после подобных приступов панически бояться наступления критических дней.
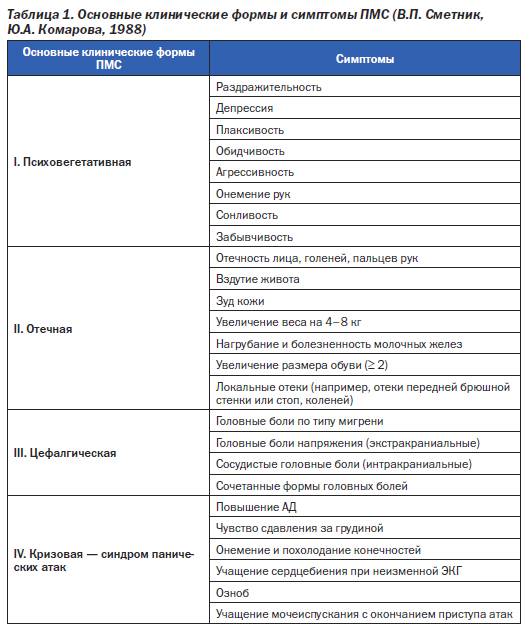
Формы ПМС
Врачи выделяют 4 формы ПМС, которые требуют врачебного контроля:
- Нервно-психическая;
- Цефалгическая;
- Отечная;
- Критическая.
Терапия неприятных симптомов перед менструацией
После обращения к гинекологу, врач проведет осмотр и назначит комплекс диагностических мероприятий. Зачастую, для лечения ПМС достаточно изменить привычный образ жизни женщины:
- правильное питание;
- занятия посильными видами спорта;
- достаточное употребление воды;
- прием витаминно-минеральных комплексов;
- психологическая поддержка близких людей.
В особо запущенных ситуациях могут применять медикаментозные препараты, для устранения предменструального синдрома. Хорошо зарекомендовал себя гомеопатический препарат Ременс и Мастодинон, которые нормализуют гормональный фон женского организма, устраняют симптомы ПМС, а также производят легкий успокаивающий эффект.
Для снятия нервного перенапряжения целесообразно за 10-12 дней до планируемой менструации пропить курс седативных препаратов растительного происхождения. Валериана, Ново-пасит, Седавит. Для нормализации функции яичников гинекологи применяют витамин Е по 400 мг, который эффективно снимает симптомы ПМС путем нормализации эндокринной функции яичников. Для купирования болевого синдрома применяют обезболивающие препараты: Ибупрофен, Но-шпа, Тамипул, Анальгин, Темпалгин, Спазмалгон. Выбор препаратов для устранения симптомов предменструального периода должен осуществлять ведущий гинеколог. Самолечение в данной ситуации недопустимо.
Причины падения температуры тела
Это как раз тот случай, когда для решения проблемы достаточно изменить условия, в которых находится человек, для того чтобы ситуация изменилась. Опасно лишь длительное переохлаждение, которое может привести к необратимым последствиям для организма.
Очень часто низкая температура свидетельствует о серьезном переутомлении или стрессе. Подобные изменения в привычном образе жизни неизменно отражаются на организме. Если стресс, переутомление достаточно сильные или длятся долго, последствия для организма неизбежны. Здесь наиболее удачной рекомендацией будет спокойный, достаточно продолжительный и регулярный сон, разнообразные методики по снятию стресса — от дыхательных упражнений до препаратов с легким успокаивающим эффектом (например, пустырника или валерианы).
Если симптомы не проходят, потребуется консультация врача. Причины снижения температуры тела ниже приемлемого порога могут быть и более серьезными.
К числу таких причин относятся:
обострение хронических заболеваний;
дисфункция щитовидной железы;
болезни надпочечников.
Еще одна причина — обострение хронических заболеваний. Любое хроническое заболевание оказывает негативное влияние на работу организма в целом, а в период обострения может оказывать стресс для организма. Оптимальным решением проблемы в данном случае является бдительное отношение к своему здоровью и соблюдение предписаний лечащего врача, что позволит свести к минимуму саму вероятность обострения
Если избежать обострения не удалось, важно своевременно обратиться к специалисту, обязательно проинформировав его обо всех имеющихся симптомах, включая пониженную температуру
Пониженная функция щитовидной железы, которая, в свою очередь, провоцирует нарушения гормонального баланса, дисфункцию в работе внутренних органов.
Длительное игнорирование отклонений в работе щитовидной железы может привести к развитию серьезных заболеваний, поэтому к пониженной температуре необходимо относиться с особым вниманием. Если температура не поднимается достаточно длительное время и других очевидных причин ее понижения нет, следует обратиться к врачу для проверки состояния щитовидной железы и дальнейшего лечения
Если температура не поднимается достаточно длительное время и других очевидных причин ее понижения нет, следует обратиться к врачу для проверки состояния щитовидной железы и дальнейшего лечения.
Другая причина — обострение заболеваний надпочечников. Снимать его необходимо строго под контролем врача, а вот избежать обострения вполне можно самостоятельно. Для этого необходимо пить достаточное количество воды, подобрать соответствующее питание. Например, рекомендуется есть дыни и арбузы, которые стимулируют функции надпочечников и очищают организм.
Еще одной причиной снижения температуры организма может быть необоснованное самолечение. При использовании препаратов без назначения врача либо при нарушении дозировки организм может по-разному реагировать на препарат, в том числе и понижением температуры
Крайне важно избегать самолечения, все принимаемые препараты должен назначать лишь врач. Он же и подбирает дозировку
Температура тела: норма и отклонения
- Фото
- silverkblack / iStock / Getty Images Plus / Getty Images
У маленьких детей низкая температура тела может быть симптомом стресса или переутомления. Также нередко понижение является симптомом смены биохимического состава крови, этот процесс возрастной, тревоги вызывать не должен, но педиатра все же нужно поставить в известность.
Таким образом, какими бы ни были причины понижения температуры тела ниже порога нормы, во всех случаях они весьма серьезны и требуют консультации врача, а порой и основательного лечения. К колебаниям температуры в сторону понижения необходимо относиться не менее серьезно, чем к резкому росту температуры.
Заболевания внутренних женских половых органов
Эти недуги также часто сопровождаются болями в поясничной области. Это состояние может возникнуть во время менструации, перед ней, после физической нагрузки, но иногда оно присутствует у женщины постоянно.
Болезненностью в пояснице сопровождаются самые разные женские недуги:
- Воспалительные процессы и опухоли яичников, в том числе злокачественные. Иногда больная поясница становится первым признаком кисты или даже рака.
- Воспаление маточных труб – в этом случае в поясничной области возникают ноющие ощущения, сопровождающиеся дискомфортом в нижней части живота.
- Эндометриоз – это заболевание сопровождается появлением кист, наполненных кровью. Перед месячными они увеличиваются и давят на соседние ткани. В результате возникает болезненность в разных частях тела, чаще всего внизу живота и в пояснице.
- Воспалительные процессы в матке и опухоли – миомы, фибромиомы – также могут вызывать болевые ощущения в поясничной зоне. Боль часто усиливаются перед критическими днями и во время них.
Предменструальный синдром – психические симптомы
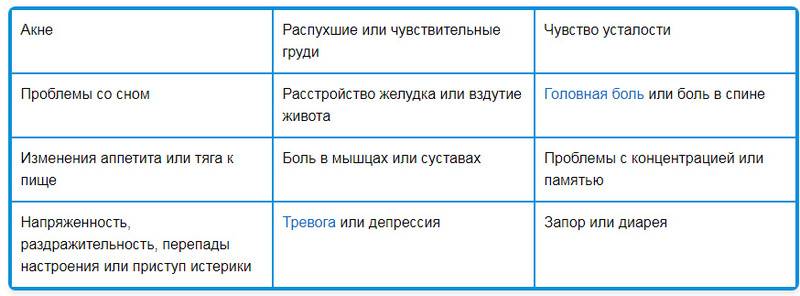
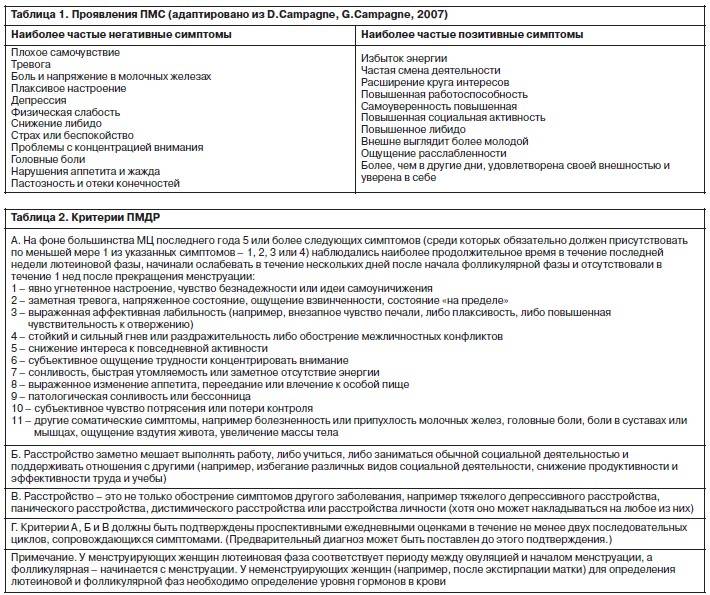
Сложно перечислить все симптомы ПМС — их может быть более 300. При этом психические симптомы предменструального напряжения столь же надоедливы и неприятны, как и физические. В каждом последующем цикле они могут возникать в разной интенсивности и в разной комбинации.
Считается, что причина их возникновения — гестагены, нарушающие работу нервной системы. Симптомы обычно не ограничиваются тем, что у женщины перед месячным плохое настроение. Характерные симптомы ПМС из круга психических расстройств:
- нервность, раздражительность, плаксивость;
- гиперактивность;
- тревожность;
- низкая самооценка;
- усталость, бессонница;
- проблемы с концентрацией внимания;
- отсутствие мотивации к действию;
- агрессия, гнев.
Перепады настроения при ПМС — проблема для женщины и ее окружающих. Эти симптомы сопровождаются более серьезными проблемами: подавленным настроением, депрессией, провоцирующими приступы плача. Возможны снижение либидо и ухудшение половой жизни в период ПМС.
Если самочувствие перед месячными настолько плохое, что препятствует нормальному функционированию, речь идет о предменструальном дисфорическом расстройстве (ПМДР).
Проблема 7. Осложнения гинекологических заболеваний
Распространенные нарушения женского репродуктивного здоровья, такие как эндометриоз и синдром поликистозных яичников (СПКЯ), неизлечимы. Но симптомы этих заболеваний часто контролируются применением противозачаточных таблеток. В таких случаях при прекращении приема таблетки симптомы гинекологических патологий могут ухудшиться.
Если история циклов до приема пероральных контрацептивов была нормальной, и нет гормональных нарушений, для лечения которых назначались противозачаточные таблетки, никаких побочных эффектов после остановки приема контрацептивов быть не должно.
Отличия от месячных
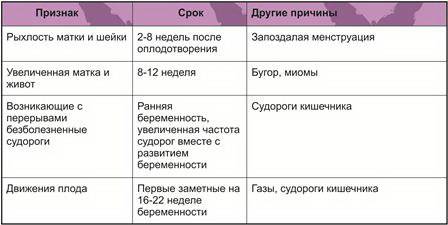
Существует несколько характерных отличий, при помощи которых можно отличить имплантацию от обычных месячных.
Объем – при прикреплении яйцеклетки выделения очень скудные на протяжении всего времени, длятся не больше 2-3 дней. При менструации они обильные, продолжаются до 4-8 дней.
- Для месячных характерен неравномерный характер – скудное кровомазание переходит в интенсивное кровотечение и заканчивается также скудным кровомазанием.
Месячные отличаются от имплантационных кровомазаний по времени – если первые начинаются чаще всего на 27-30 день менструального цикла, то вторые через 4-7 дней после овуляции (за 3-8 дней до месячных).
- Для имплантации характерно появление мазаний кремово-молочного или розового цвета с едва заметными кровяными прожилками. При месячных они насыщенного красного цвета.
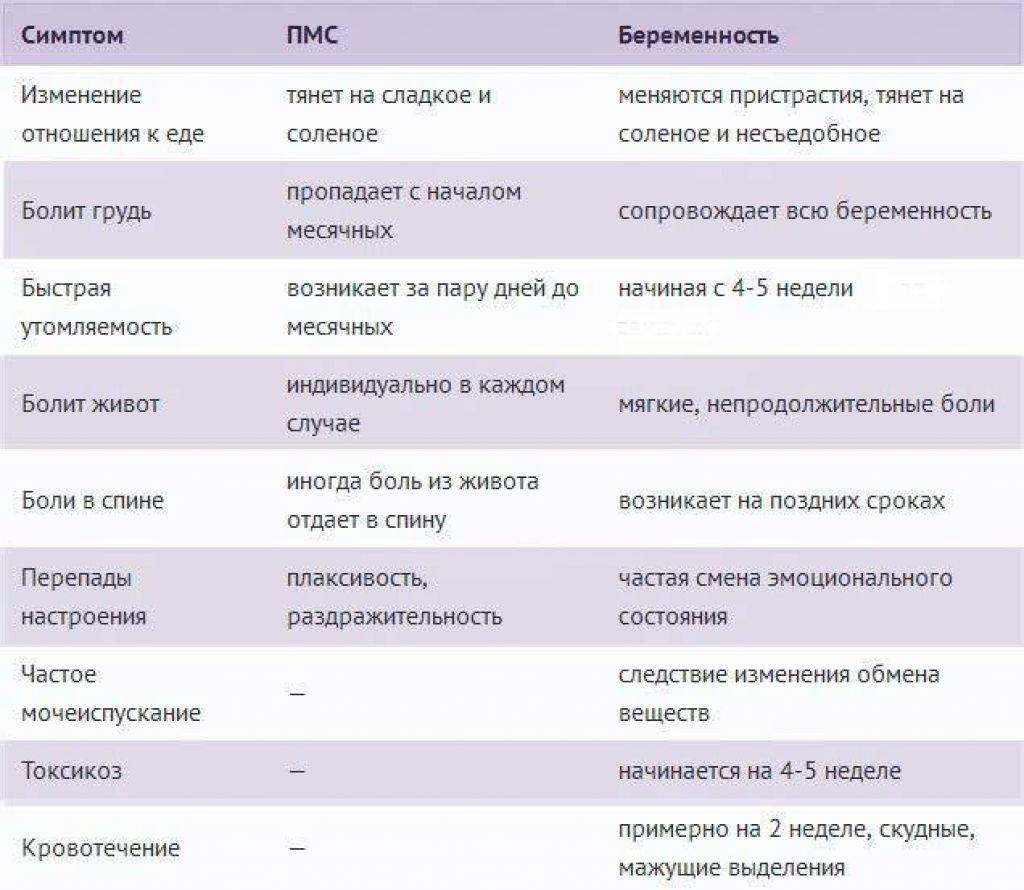
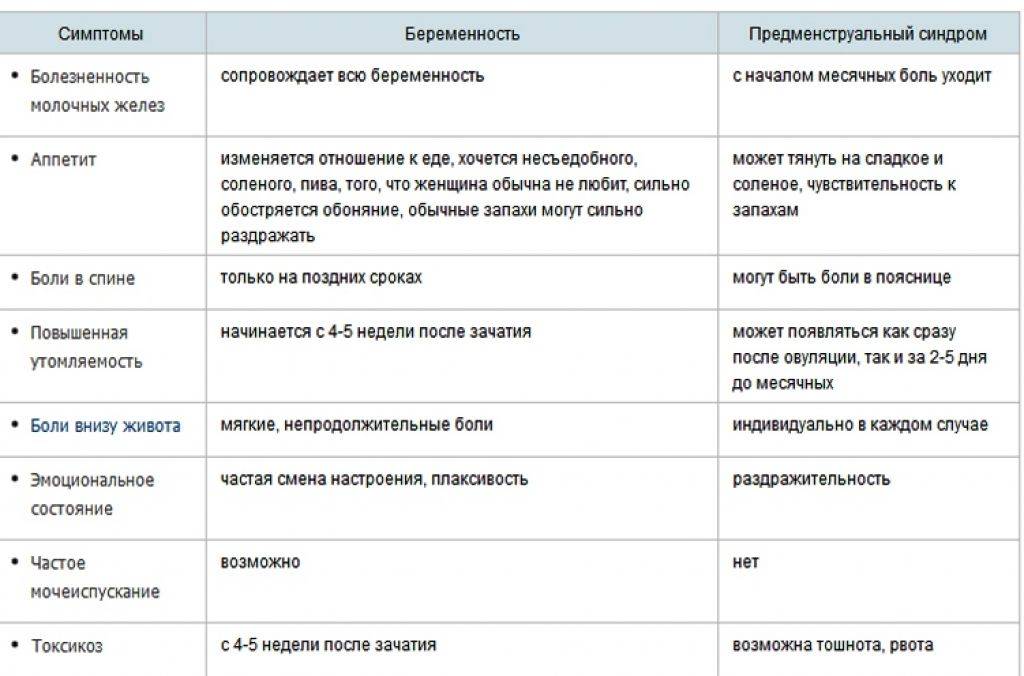
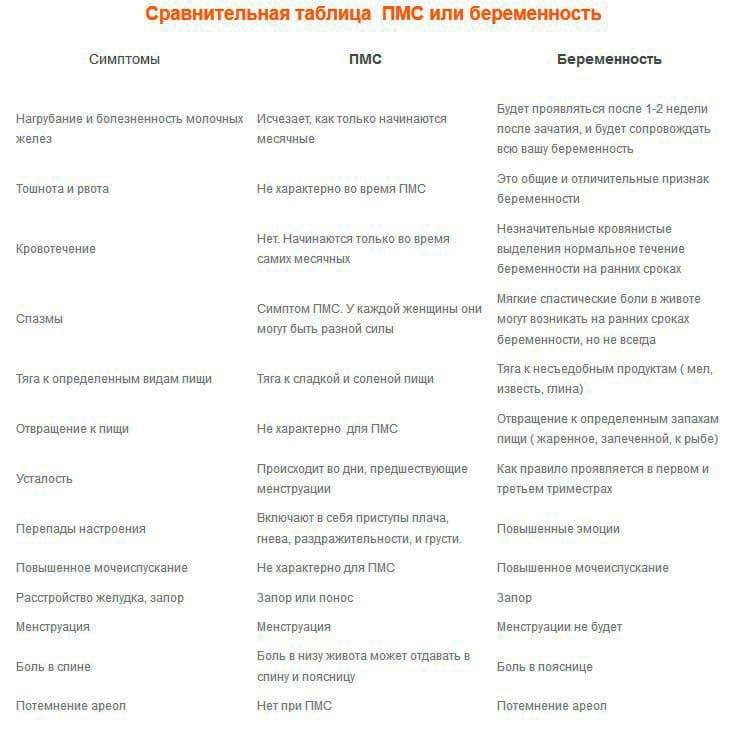
Особенностью месячных является предменструальный синдром, от которого страдают многие женщины. Он сопровождается слабостью, упадком сил, нервозностью, плаксивостью и повышенной раздражительность. Он начинается за несколько дней до менструации и может сопровождаться неприятными, болезненными ощущениями внизу живота, а также набуханием грудных желез.
Симптом 2. Тяжелые или болезненные месячные
Причина. Если менструации сопровождаются другими симптомами, такими как боль в животе, частая потребность в мочеиспускании, боль в пояснице, запоры и болезненные половые акты, то это может быть миома.
Боль в животе при менструации
Миома – это доброкачественное образование, которое развивается внутри или вокруг матки. Точная причина ее происхождения неизвестна, но уже доказано, что ее развитие стимулируется гормонами эстрогенами.
Тяжелые длительные месячные, сопровождающиеся тазовой болью, могут быть признаком еще одного заболевания – эндометриоза. Эндометриоз – это выход и разрастание клеток эндометрия за пределы слизистой оболочки матки, такие клетки также чувствительны к гормонам.
Что делать. Если вы страдаете от похожих симптомов, проконсультируйтесь с гинекологом. Методы лечения этих заболеваний различны и включают как лекарственные препараты, так и хирургические операции.
Патофизиология
Отсутствие менструаций у женщин репродуктивного возраста связано с нарушением нормального гормонального, физиологического механизма или анатомических нарушений. Нормальный физиологический механизм работает путем балансировки гормонов и обеспечения обратной связи между гипоталамусом, гипофизом, яичниками и маткой. Наступление критических дней сопровождается длительной подготовкой и тонкой эндокринной (гормональной) регулировкой.
После окончания очередной менструации мозговой придаток гипофиз начинает вырабатывать фолликулостимулирующий гормон, поддерживающий развитие фолликулов в яичниках, внутри которых созревают яйцеклетки. Параллельно повышается уровень женских эстрогенов. В этой фазе организм готовится к оплодотворению. Внутренний функциональный слой матки (эндометрия) утолщается и готовится принять оплодотворенную яйцеклетку (ооцит).
Когда концентрация одного из эстрогенов – эстрадиола – достигнет максимума, а яйцеклетка полностью созреет, мозг начинает вырабатывать другой гормон – лютеинизирующий. Под его воздействием фолликул лопается и выпускает яйцеклетку.
Происходит овуляция, во время которой ооцит выходит в маточную трубу, чтобы встретиться со сперматозоидом. Лопнувший фолликул превращается в желтое тело – особую структуру, выделяющую прогестерон, необходимый для будущего протекания беременности. Если оплодотворение произойдет, внутренний слой матки под воздействием прогестерона будет и дальше утолщаться, готовясь принять эмбрион.
Если оплодотворение не произошло, желтое тело в яичнике атрофируется, гормональный фон меняется, и кровоснабжение внутреннего слоя матки ухудшается. В результате начинается отторжение верхнего функционального слоя эндометрия и возникает менструация. Кровянистые выделения вытекают через половые пути.
Сбой хотя бы на одной из ступеней этого процесса приводит к менструальным сбоям. В 10-15% случаев месячные полностью прекращаются – возникает аменорея. Она бывает первичной, когда девушка или женщина никогда не менструировала, и вторичной, когда месячные были, а затем пропали.
С другой стороны, отклонение от нормальной анатомии репродуктивных органов женщины также может вызвать аменорею.
Регуляция менструального цикла
Проблема 6. Перепады настроения
Существуют различные виды гормональных противозачаточных таблеток.
- Монофазные препараты. Поставляют одинаковое количество гормонов в течение месяца.
- Двухфазные и трехфазные препараты. Содержат различное количество гормонов, меняющееся в течение месячного цикла. Многофазные противозачаточные имитируют естественное течение менструации.
Настроение и психическое состояние женщины более уравновешено, когда она принимает монофазные противозачаточные таблетки (по сравнению с трехфазными). Это связано со стабильным гормональным уровнем. После отмены гормонов, организм начнет работать по трехфазной системе, повышая и снижая гормональный уровень. Это может негативно повлиять на настроение.
Гормональная теория предменструального синдрома: в одном шаге от бесплодия
Гормональная теория синдрома критических дней основана на гормональных изменениях, стартующих во 2-й фазе менструального цикла. Чтобы разобраться в ней, нужно понять, что происходит с организмом женщины после овуляции.
Вторая фаза (лютеиновая) имеет скользящий график, потому что зависит напрямую от овуляции — выхода яйцеклетки в фаллопиеву трубу. Именно это событие разделяет 1-ю и 2-ю фазы. После овуляции наступает лютеиновая фаза, которая длится 12-16 дней и завершается менструацией.
Своё название фаза получила в связи с активным выделением лютеинизирующего гормона, который выделяется гипофизом. Он отвечает за развитие жёлтого тела, в котором будет развиваться новая яйцеклетка. Вместе с тем, в этот период, уровень гормонов эстрогена и прогестерона — гормонов беременности — падает, потому что зачатия не произошло, и поддерживать оптимальное для эмбриона состояние матки организму не нужно. Из-за этого слизистая поверхность матки, которая должна была служить ложем для оплодотворенной яйцеклетки, разрастается, затем отторгается и выходит из организма в виде менструальных выделений.
Исходя из сказанного выше, суть гормональной теории такова: симптомы ПМС возникают на фоне дисбаланса прогестерона и эстрогена либо падения чувствительности к прогестерону. В подтверждение этой теории говорит тот факт, что наиболее остро ПМС испытывают девочки-подростки в возрасте 12-17 лет и женщины в предклимактерический период (40-48 лет). Эти возрастные промежутки характеризуются нестабильным гормональным фоном, когда выработка гормона ещё не стабильна (пубертатный период) или уже не стабильна (климакс).
Естественно, что у здоровой женщины эти процессы протекают практически незаметно. А вот если симптомы предменструального синдрома накладываются на уже существующий гормональный дисбаланс, происходят неприятные вещи. Например:
- При значительном повышении уровня прогестерона женщина испытывает такие же симптомы, как и во время беременности. Ощущается тошнота, запоры, обморочные состояния, головные боли, повышенная утомляемость, потливость. Однако тест-полоски беременности не подтверждают, а вскоре наступают месячные. Пик прогестерона приходится на 22-й день цикла. Это приводит к увеличению железистой ткани и застойных явлениях в грудных железах. Болезненные ощущения в груди сопровождаются увеличением веса на 1-2 кг.
- При нехватке прогестерона возникают проблемы с зачатием, а при избытке — проблемы с вынашиванием, выкидыши и замирание беременности.
- Значительное повышение эстрогена вызывает раздражительность, плаксивость, повышенную агрессию. Мир выглядит в тёмных красках, кажется, что все настроены против вас. Женщине сложно заснуть, она просыпается среди ночи. На работе назревают скандалы, дома всплывают обиды на членов семьи.
Такие симптомы гормонального дисбаланса, несмотря на схожесть с ПМС, — уже заболевание, которое необходимо лечить в срочном порядке у гинеколога — эндокринолога. Опытный гинеколог назначит соответствующие анализы и по ним составит комплекс лечения, после которого все наладится.
Мазня перед месячными
Мазня перед месячными, как правило, признаком серьезных нарушений не является. Но знать факторы, вызывающие данное явление, все-таки стоит. Необходимо также проконсультироваться у врача, если ситуация повторится.
Часто у женщины мажет перед месячными коричневым, за два дня до их начала. Это является нормальным явлением и не должно быть причиной для переживаний.
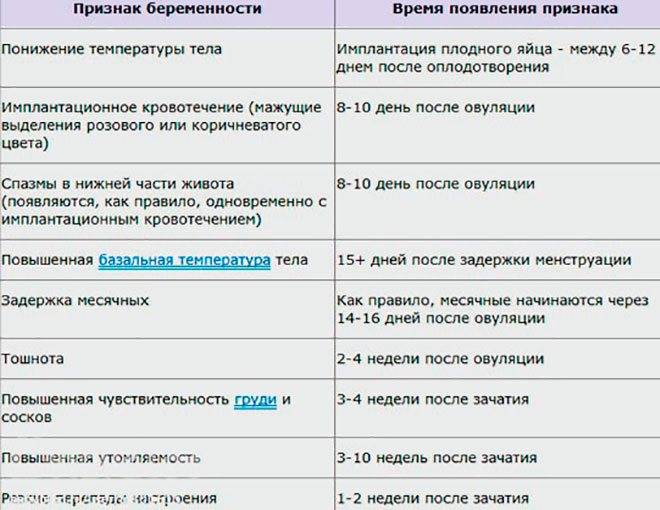
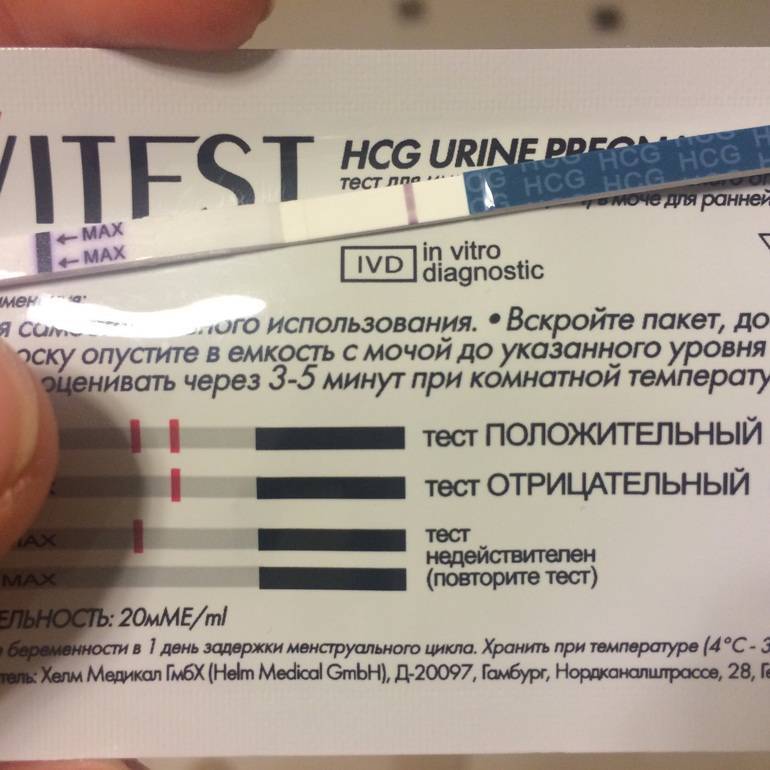
Если еще неделя перед месячными, а у вас появилась коричневая мазня, это может быть признаком возникновения беременности (имплантационное кровотечение). При появлении таких ощущений проведите тест на наличие беременности и обратитесь в женскую консультацию.
Также мазня перед месячными может говорить о формировании эрозии шейки матки. Многие медицинские специалисты считают этот недуг предпосылкой к развитию рака шейки матки. Симптомов данное заболевание практически не имеет, и определить его наличие может лишь врач.
Мажет перед месячными? Возможно, причина в приеме гормональных контрацептивов. Они нередко вызывают нарушение месячного цикла. В данной ситуации следует обратиться к гинекологу, возможно, нужно будет сделать перерыв в приеме данных средств либо подобрать другой препарат.
Зеленые слизистые выделения перед месячными могут быть признаками гнойного цервицита. При возникновении указанных симптомов не затягивайте с визитом к гинекологу.
Как лечится предменструальное дисфорическое расстройство?
PMDD – это серьезное хроническое заболевание, которое нуждается в длительном лечении. Значительно уменьшают тяжесть симптомов – эмоциональные напряжение, усталость, тягу к еде и проблемы со сном – следующие подходы к лечению:
- Гормональные пероральные контрацептивы. Для лечения PMDD по назначению гинеколога применяются противозачаточные таблетки, содержащие дроспиренон и этинилэстрадиол. Предполагается, что они действуют не путем противодействия гормональным нарушениям, а путем прерывания аберрантной передачи сигналов в гипоталамо-гипофизарно-гонадном круге, который связывает мозг и яичники и регулирует репродуктивный цикл.
- Обезболивающие препараты. Безрецептурные обезболивающие средства помогают уменьшить физические симптомы: судороги, боли в суставах, головные боли, боли в спине и болезненность молочных желез. Применяются следующие препараты: Ибупрофен, Напроксен, Аспирин.
- Пищевые добавки. У некоторых женщин уменьшает симптомы ПМС и ПМДР дополнительное потребление 1200 мг кальция в день. Помогают справиться с перепадами настроения витамин B-6, магний и L-триптофан. Но перед приемом любых добавок проконсультируйтесь с врачом.
- Лекарственные растительные средства. Результаты некоторых исследований показывают, что средства, содержащие Витекс священный (Vitex agnus-castus) уменьшают раздражительность, перепады настроения, болезненность молочных желез, отеки, судороги и тягу к пище, связанную с ПМДР, применение таких препаратов требует обязательной консультации врача, поскольку они имеют побочные эффекты и противопоказания.
- Диета и изменение образа жизни. Уменьшают предменструальные симптомы регулярные физические упражнения на свежем воздухе. Помогают улучшить состояние сердечно-сосудистой системы, что значительно уменьшает симптомы ПМДР, сокращение употребления кофеина, отказ от алкоголя и отказ от курения улучшают состояние сердечно-сосудистой системы. Также необходима нормальная продолжительность ночного сна. Можно попробовать методы релаксации (медитация и йога).
Антидепрессанты при дисфорических расстройствах
Антидепрессанты, замедляющие обратный захват серотонина, эффективны для многих женщин с ПМДР.
Варианты препаратов:
- селективные ингибиторы обратного захвата серотонина (СИОЗС) – циталопрам и флуоксетин;
- ингибитор обратного захвата серотонина и норэпинефрина (SNRI) – венлафаксин;
- трициклический антидепрессант, который оказывает сильное влияние на серотонин – кломипрамин (анафранил).
Исследования показывают, что на лечение препаратами, которые блокируют обратный захват серотонина, реагируют от 60 до 90% женщин с ПМДР по сравнению с 30-40% тех, кто принимает плацебо.
Другие типы антидепрессантов, которые нацелены на нейромедиаторы, отличные от серотонина, не доказали свою эффективность. Это говорит о том, что ингибиторы обратного захвата серотонина работают каким-то образом независимо от их антидепрессивного эффекта, точный механизм их действия остается загадкой.
По сравнению с лечением депрессии, эффект от этих препаратов для облегчения симптомов ПМДР развивается значительно быстрее, это означает, что женщинам не обязательно принимать лекарства каждый день. Пациентки могут принимать их с перерывами, применяя так называемое дозирование в лютеиновой фазе, поскольку оно совпадает с примерно 14-дневным интервалом, который начинается сразу после овуляции и заканчивается с наступлением менструации.
Решение о том, следует ли принимать ингибитор обратного захвата серотонина каждый день или периодически, принимает только врач. Оно зависит от типа симптомов, которые испытывает конкретная женщина, и от того, накладываются ли симптомы предменструального дисфорического расстройства на более стойкую депрессию.
Прерывистая доза достаточна для лечения раздражительности или плохого настроения. Ежедневный прием лекарств может быть необходим для контроля соматических симптомов, таких как усталость и физический дискомфорт.
Побочные эффекты ингибиторов обратного захвата серотонина обычно относительно умеренные и преходящие. Например, тошнота, как правило, проходит в течение нескольких дней после первого приема, и проблема не повторяется, даже если лекарство принимается периодически.
Всем женщинам, независимо от наличия симптомов, рекомендуется избегать стрессовых и эмоциональных спусковых механизмов, наладить семейную жизнь и отношения на работе.
Как диагностируется PMDD
В первую очередь женщине требуется консультация гинеколога.
Для диагностики заболевания необходим тщательный и скрупулезный сбор анамнеза, который состоит из расспроса самой женщины и обследования, которое начинается с осмотра на гинекологическом кресле. Затем необходимо выполнить УЗИ органов малого таза и брюшной полости для оценки состояния половых органов и ЖКТ, молочных желез – для исключения мастопатии.
Во многих случаях необходима консультация терапевта (чтобы исключить соматические заболевания), психиатра (чтобы исключить истинную депрессию, дистимию), эндокринолога (чтобы исключить патологии щитовидной железы).
Ключевой проблемой в диагностике ПМДР является дифференциация между легкими предменструальными симптомами, которые могут раздражать, но не приводят к инвалидности, и симптомами, достаточно серьезными, чтобы мешать повседневной жизни.
Гинеколог рекомендует женщине наблюдать за состоянием здоровья и вести журнал или дневник симптомов в течение нескольких месяцев.
В целом для постановки диагноза ПМДР должны присутствовать следующие симптомы. В течение года, во время большинства менструальных циклов у женщины наблюдается 5 или более из следующих нарушений:
- депрессия;
- гнев или раздражительность;
- проблемы с концентрацией внимания;
- отсутствие интереса к привычным занятиям;
- удрученность;
- повышенный аппетит;
- бессонница или, наоборот, необходимость больше спать;
- чувство разбитости или неуправляемости;
- другие физические симптомы, наиболее распространенными из которых являются вздутие живота, болезненность груди и головная боль.
При этом ни один из этих симптомов не связан и не вызван другим заболеванием.
Быстрая утомляемость и сонливость
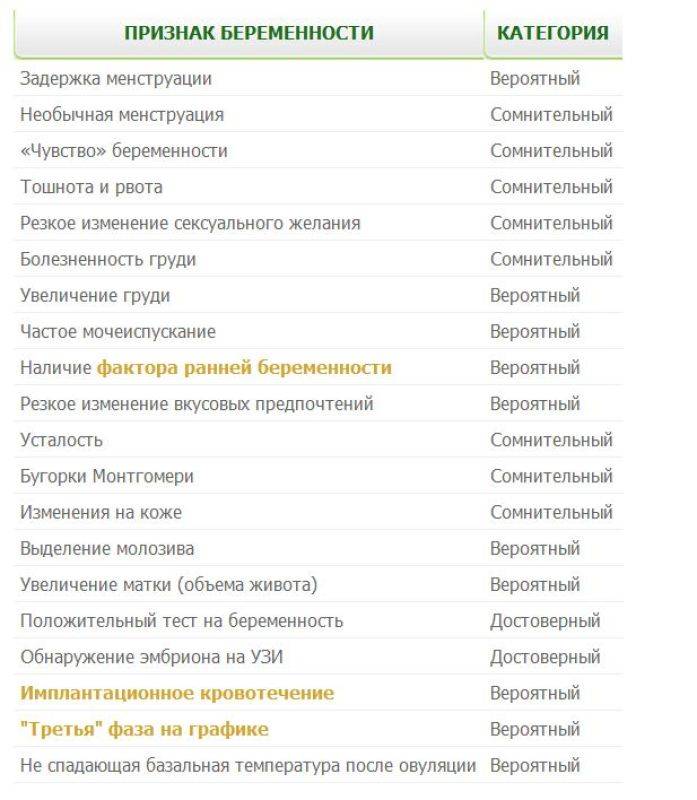
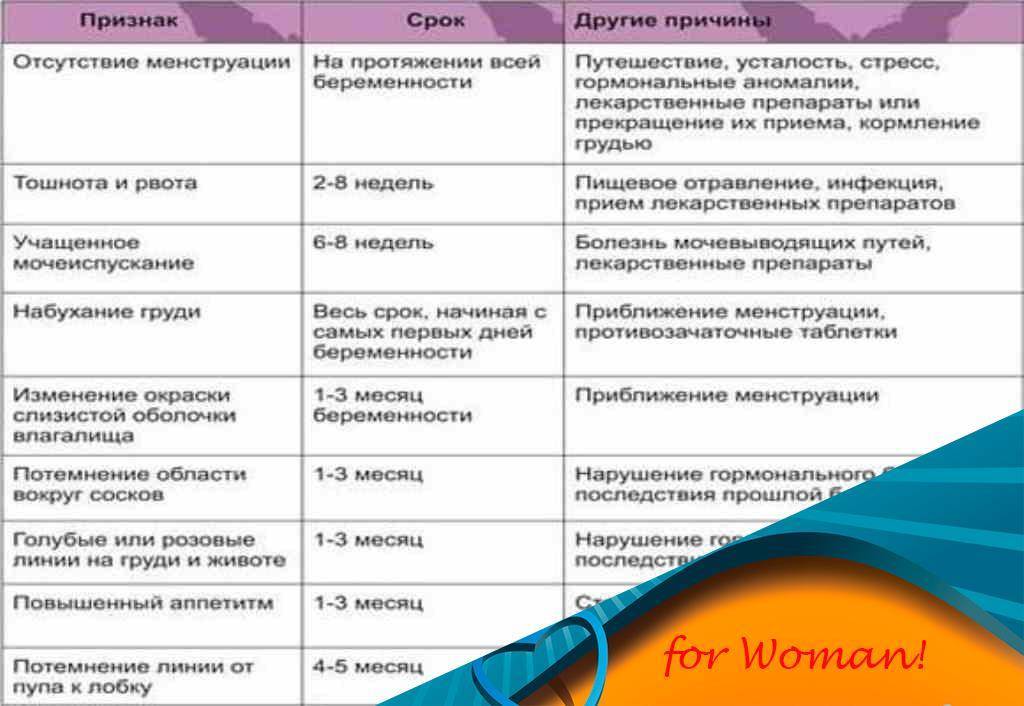
Определить беременность исключительно по этому показателю нельзя, но он входит в список типичных ее симптомов. Особенно подозрительной будет постоянная усталость у женщин, которые не испытывали усталости в периоды ПМС ранее.
Назойливое чувство разбитости должно обратить на себя внимание. О нем часто пишут на разных форумах девушки, которые рано догадались о своем «положении» лишь благодаря несвойственной им усталости.. Повышенная утомляемость объясняется быстрым ростом плода, которому требуются питание и энергия
А обеспечивает все это материнский организм, вынужденный в темпе перестраивать свою работу. Отсюда и нехватка сил, сонливость. Если на их фоне еще и произошла задержка, то можно идти в аптеку за тестом.
Повышенная утомляемость объясняется быстрым ростом плода, которому требуются питание и энергия. А обеспечивает все это материнский организм, вынужденный в темпе перестраивать свою работу. Отсюда и нехватка сил, сонливость. Если на их фоне еще и произошла задержка, то можно идти в аптеку за тестом.
Пример из практики:
Девушка 22 лет обратилась к терапевту с жалобой на постоянную усталость, преследующую ее на протяжении последней недели. Анализы выявили повышенный уровень ХГЧ, беременность 5.5 недель.
Внешние изменения и субъективные ощущения по неделям
Гинекологи предупреждают, что все представительницы прекрасного пола переживают этот особый период по-разному. Спрашивая у более опытных знакомых, как понять, что уже беременна, женщина нередко сталкивается с противоречивыми описаниями. Определять сам факт наличия беременности и ее срок «по ощущениям» не стоит. Однако можно проследить некоторые закономерности:
- 1 неделя беременности: возможны перепады настроения, «предчувствие, что все получилось»;
- 2-3 недели: болезненность внизу живота, грудь становится более чувствительной, настроение быстро меняется;
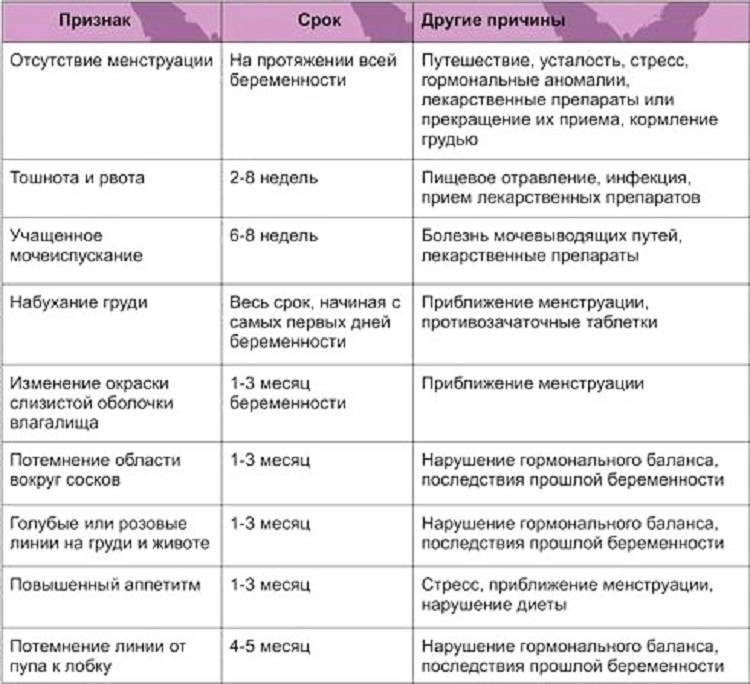
- 4 неделя: задержка менструации, чувство усталости, сонливость, тянущие боли внизу живота, околососковые кружки темнеют;
- 5-6 неделя: появляются симптомы токсикоза – тошнота, растет чувствительность к запахам, мочеиспускание становится учащенным, возможны эпизоды головокружения, повышается температура тела , возможны ощущения, напоминающие ОРВИ.
Говоря о каких-либо необычных или не приятных проявлениях, стоит обратить внимание на следующие:
- Выраженная слабость, головокружение, появление липкого пота;
- Кровянистые выделения из половых путей, могут сопровождаться схваткообразными, ноющими болями;
- Многократная тошнота, рвота, невозможность восполнить потерю жидкости с питьем, нарастание обезвоживания.
При обнаружении одного или нескольких признаков следует немедленно обратиться к врачу: существует опасность для здоровья женщины, возможно прерывание беременности.
Симптом 6. Проблемы с кожей
Причина. Хронические прыщи у взрослых могут быть признаком низкого уровня эстрогена и прогестерона и высокого уровня гормонов андрогена.
Чаще всего у женщин после 30 избыток андрогенов вызван его чрезмерной выработкой поликистозными яичниками. В этом случае у женщины репродуктивного возраста появляется акне, особенно если у нее не было юношеских угрей, наблюдаются нерегулярные менструации, появляются волосы на лице. Иногда гормональное акне у женщин развивается при нарушении функции надпочечников.
Гормональный дисбаланс во время беременности может вызвать шелушение и зуд кожи, это явление временное, не требующее сильного беспокойства.
А вот сухая кожа – симптомом менопаузы или проблем со щитовидной железой. В период менопаузы падение эстрогенов вызывает истончение, появление сосудистого рисунка и старение кожи.
Что делать. Если помимо проблем с кожей есть и другие признаки дисбаланса гормонов, нужно обратиться к гинекологу или эндокринологу. Если проблема в гормонах, однозначно потребуется налаживать гормональный фон.