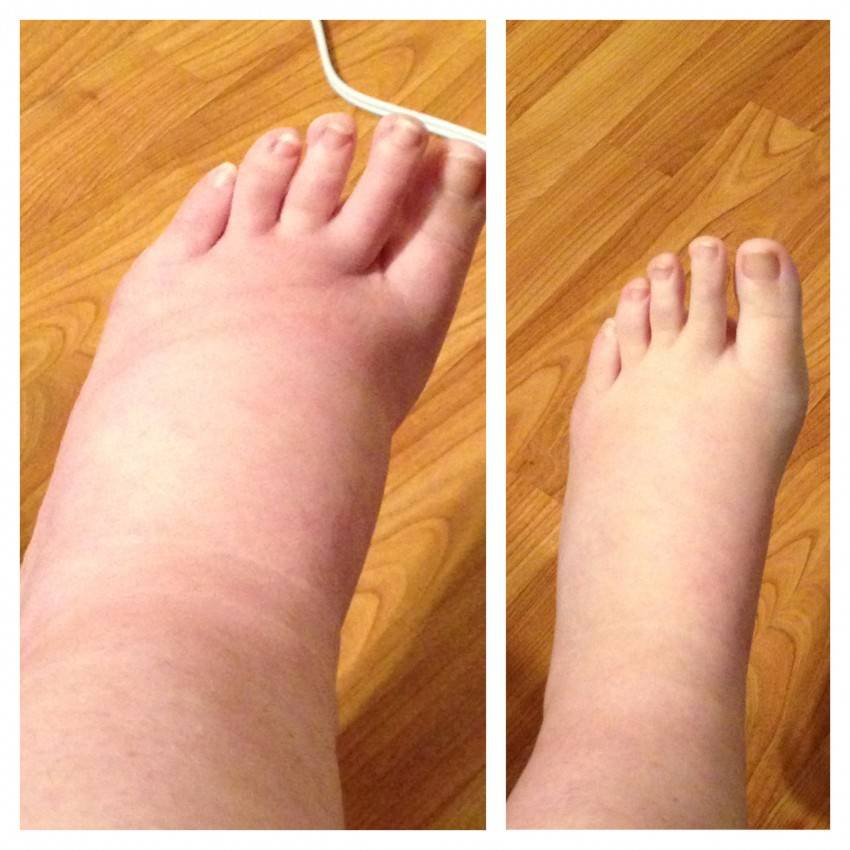
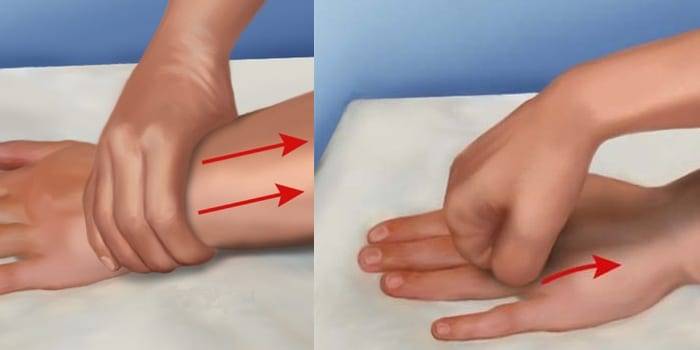
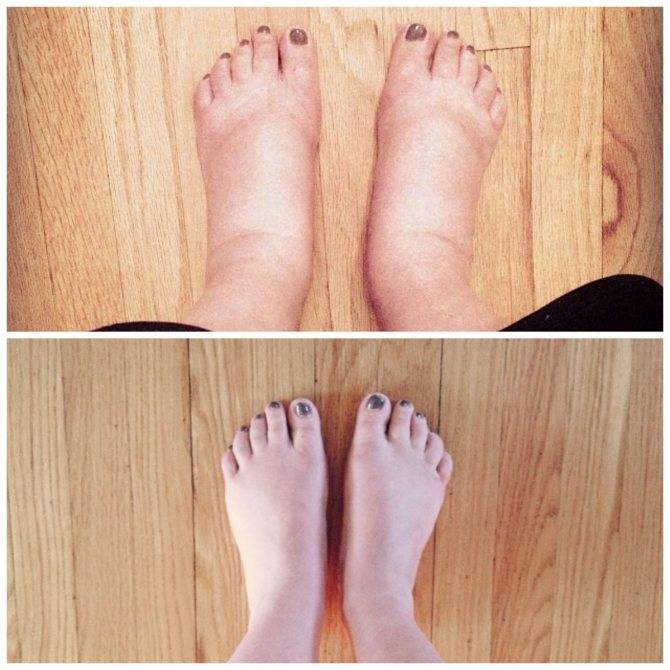
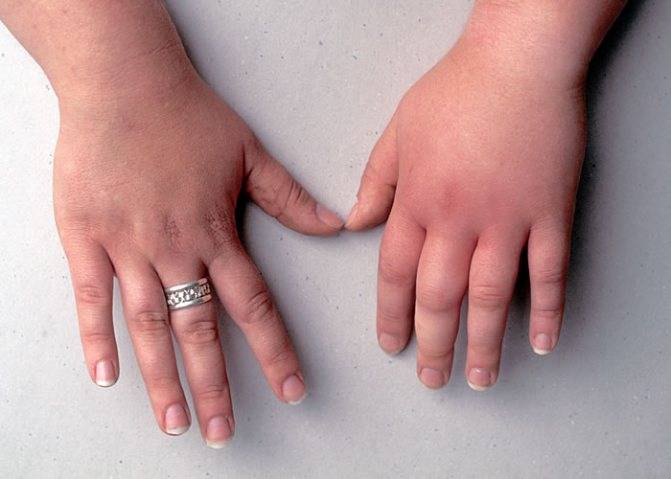
Причины бурсита
Воспаление может развиваться при воздействии на сустав разных факторов. Самыми частыми причинами являются:
- травмы с повреждением кожи и проникновением в бурсу условно-патогенной микрофлоры (стрептококков, стафилококков), обитающей на поверхности тела; особенно часто такая патология развивается у лиц со сниженным иммунитетом;
- закрытые травмы могут стать причиной асептического (без наличия инфекции) воспаления, но при этом возможно попадание в сумку инфекции по лимфатическим и кровеносным сосудам из отдаленных очагов (хронический тонзиллит, гайморит, холецистит и др.);
- возможно развитие болезни при попадании в бурсу с током крови специфической инфекции, если пациент ей страдает, – туберкулезной, бруцеллезной, гонококковой, сифилитический;
- длительное микротравмирование сустава при определенной профессиональной деятельности или занятиях спортом; в связи с этим некоторые специалисты считают бурсит профессиональным заболеванием;
- хронические заболевания суставов, приводящие к отложению солей в околосуставных тканях – подагрический и ревматоидный артрит и др.
В группе риска лица:
- страдающие сахарным диабетом, СПИДом, онкозаболеваниями после проведения химио- и лучевой терапии – снижается иммунитет, риск инфицирования бурсы после травмы возрастает;
- страдающие хроническими воспалительными заболеваниями суставов;
- профессия которых связана с постоянным микротравмированием определенных суставов; рабочие горнодобывающей промышленности – травмы плеча и локтя, «колени горничной» – бурситы колена при постоянном стоянии на коленях и т.д.;
- спортсмены – футболисты – травмы колена, теннисисты – травмы локтя и плеча.
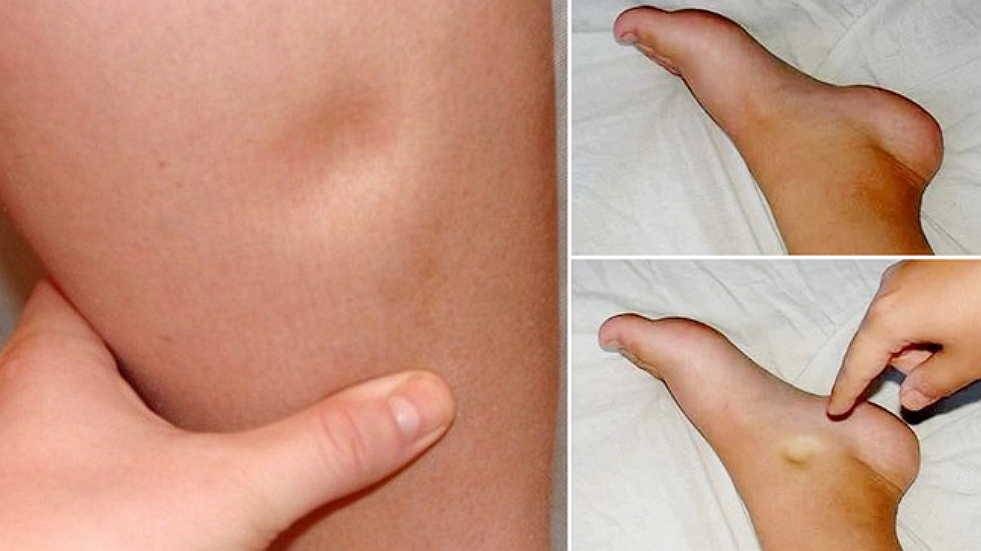
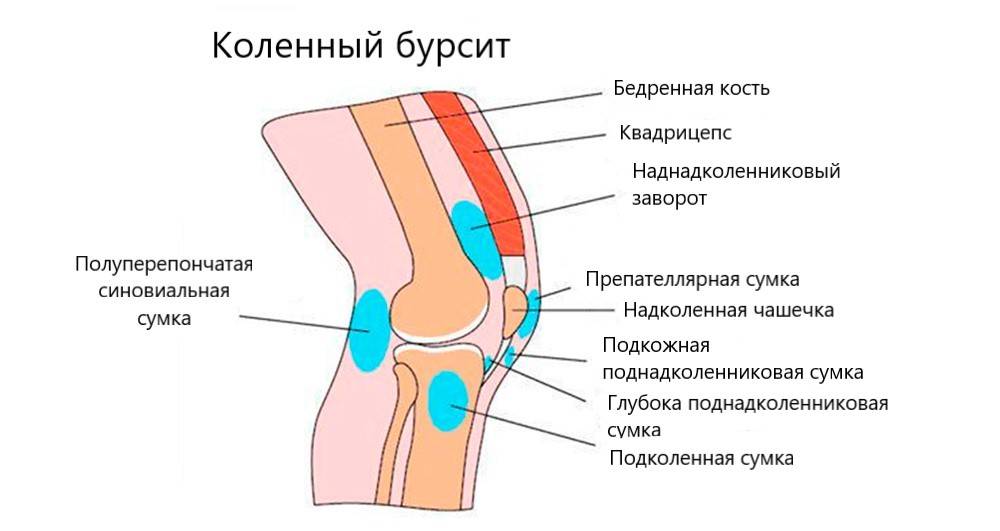 Бурсы коленного сустава
Бурсы коленного сустава
Антитела к тиреопероксидазе
Тиреопероксидаза представляет собой фермент щитовидной железы, играющий важную роль в синтезе тиреоидных гормонов. В крови могут быть обнаружены антитела к тиреопероксидазе (ТПО av). Высокие уровни TPO av указывают на возможное аутоиммунное заболевание щитовидной железы. Ими могут быть болезнь Грейвса или тиреоидит Хашимото.
Аутоиммунные заболевания характеризуются тем, что иммунная система ошибочно вырабатывает антитела, повреждающие нормальные ткани организма, в данном случае щитовидную железу. Повышенные антитела к ТПО указывают на риск заболевания щитовидной железы, но могут быть случаи, когда эти антитела высоки, а гормоны щитовидной железы находятся в пределах нормы. В таких случаях лечение не требуется, но следует периодически проводить анализы на гормоны щитовидной железы под наблюдением врача.
Заболевания почек и отёки под глазами
Когда перед сном употребляется много жидкости и соли, почки оказываются в сложном состоянии выполнять свои главные функции. При болезнях почек этот симптом может свидетельствовать о пиелонефрите. Также процессы воспаления могут осложняться циститом и другими заболеваниями. В таком случае на лице появляется отёчность, что приводит к возникновению этого симптома. Они быстро появляются и ближе к вечеру проходят.
Если есть почечная патология, появление отёчности на лице может сопровождаться следующими симптомами:
- Кожа становится бледной, так как красные кровяные тельца плохо вырабатываются;
- Может быть повышена температура тела;
- Болезненные ощущения в поясничной области, либо с одной из сторон, либо с обеих;
- Плохое самочувствие, усталость, недомогание;
- Изменения в урине.
Если какой-либо из симптомов присутствует, нужно срочно обратиться к урологу, провести обследование и пройти курс лечения.
Частые вопросы по заболеванию
Бурсит и артрит – в чем разница?
Артрит – это воспаление сустава, а бурсит – воспаление амортизационных сумок, расположенных рядом с суставом и облегчающих его движение.
К какому врачу при бурсите нужно обращаться?
При остром – к хирургу, при хроническом – к ортопеду-травматологу или к ревматологу.
Бывает бурсит у детей?
Бывает, чаще всего после травм.
Как правильно лечить бурсит?
Только по назначению врача.
За сколько по времени проходит заболевание?
Острый асептический (неинфекционный) бурсит проходит за 1 – 2 недели, инфекционный при назначении адекватного лечения продлится немного дольше, а хронический может протекать длительно.
Бурсит – это заболевание, которое легко лечится вначале
Поэтому так важно своевременно обращаться за медицинской помощью, если после травмы или на фоне значительных нагрузок появились неприятные ощущения и боль в области сустава. Самостоятельно проводить лечение бурсита не стоит – это только повысит риск осложнений
Специалисты клиники «Парамита» в Москве имеют большой опыт в лечении такой патологии. Обращайтесь!
Литература:
- Зборовский А.Б., Бабаева А.Р. Новые подходы к лечению заболеваний внесуставных мягких тканей // Терапевтический архив. 1997. № 5. С. 82–84.
- Олюнин Ю.А. Заболевания внесуставных мягких тканей. Патогенез, клиника, лечение // РМЖ. 2007. № 26. С. 20–23.
- Salzman K.L., Lillegard W.A., Butcher J.D. Upper extremity bursitis //Am. Physician. 1997. Vol. 56. (7). P. 1797–1812.
- Rainsford K.D. Nimesulide – a multifactorial approach to inflammation and pain: scientific and clinical consensus // Curr Med Res Opin. 2006 Jun. Vol. 22 (6). Р. 1161–1170.
Способы избавление от некрасивых отёков на лице
Если отёки появились как следствие неправильного образа жизни и привычек, нужно просто перестроиться. Следует изменить рацион питания и избавиться от причин возникновения.
Если нет, можно воспользоваться следующими методами:
- Современные косметологические способы. Первым делом следует обратиться к косметологу. Так как процедур по борьбе с этим недостатком достаточно. Можно попробовать лимфодренаж, электростимуляцию, пилинг, мезотерапию, инфракрасный лазер;
- Радикальным методом является оперативное удаление. Но это самый крайний случай, когда другие способы не дают должного эффекта;
- Применение пластыря. Они очень просты и удобны. А растительные средства, входящие в состав, очень полезны. Кожа становится увлажнённой и обогащённой витаминами;
- Лекарственные препараты. Если отёки являются следствием болезни, тогда выписываются требуемые лекарства. При болезнях почек следует принимать мочегонные;
- Применение кремов и гелей. На рынке очень большой выбор разных кремов. Самыми эффективными считаются те, которые содержат следующие компоненты: коллаген, кофе, гиалуроновая кислота, экстракт петрушки;
- Можно делать массаж и гимнастику. Эти процедуры можно осуществлять у косметолога или самостоятельно;
- Маски. Их хорошо применять, когда причина находится в возрасте, стрессах, разнообразных вредных привычках и так далее. Маски на любой вкус можно найти в аптеке. Хороший эффект даёт натуральная косметика.
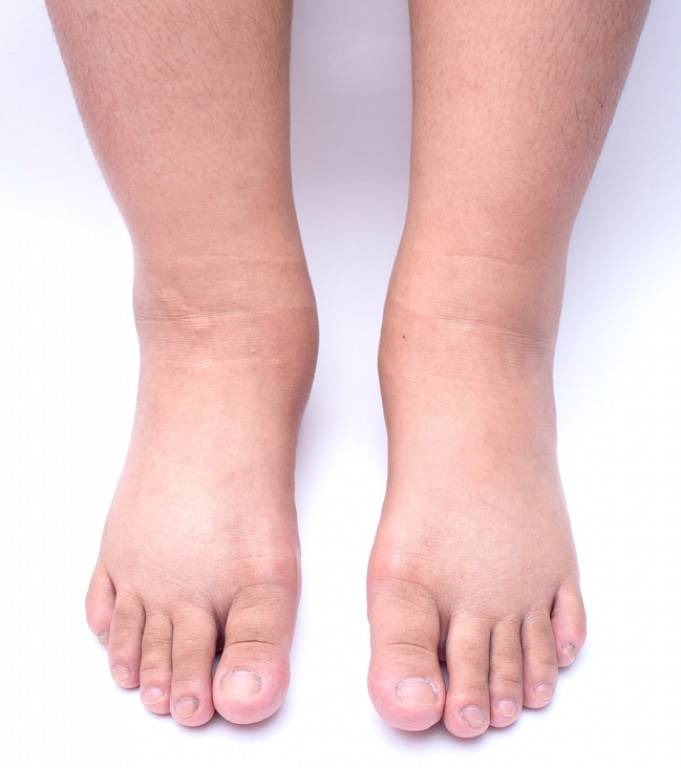
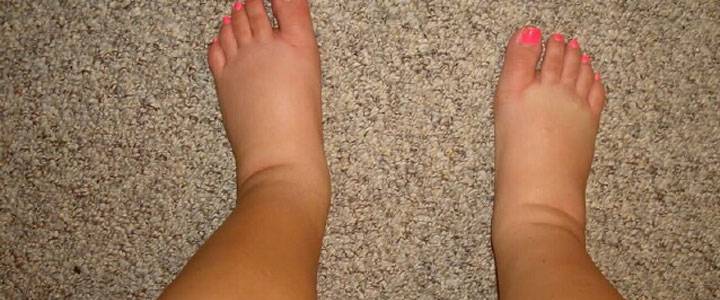
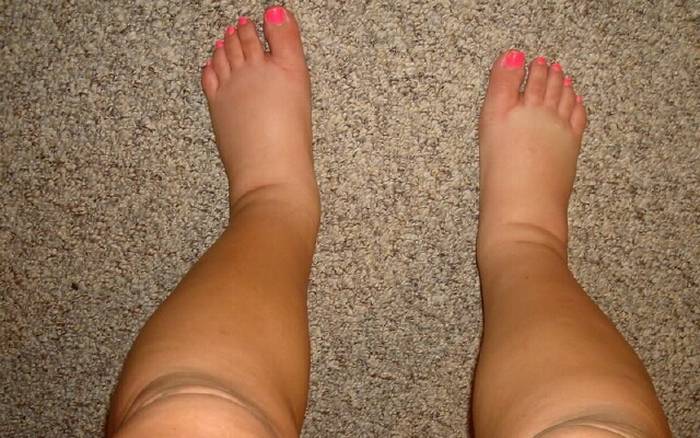
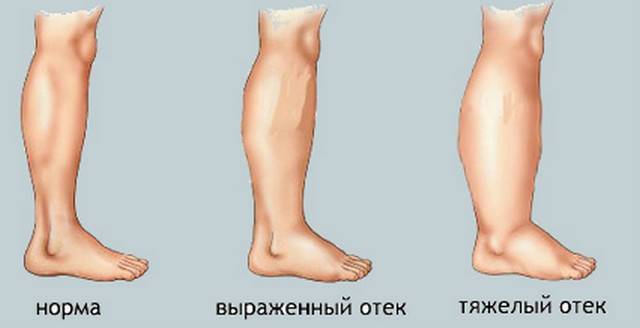
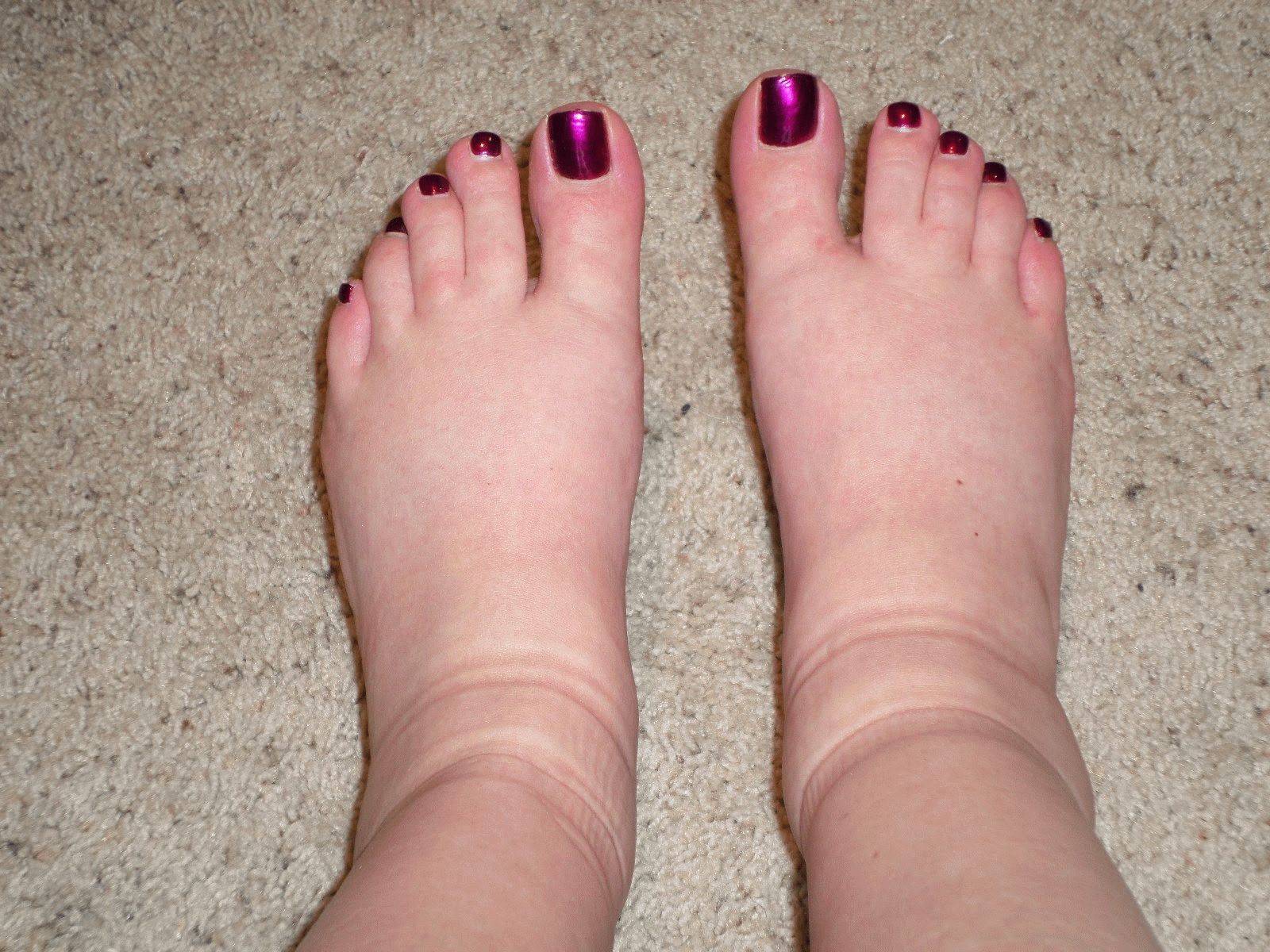
Виды отеков ног
В зависимости от происхождения симптоматики, отеки бывают нескольких видов:
- застойные. Такая пастозность характерна при застоях венозной крови у людей, страдающих от варикозного поражения вен. Иногда такой отек ног возникает при сердечной недостаточности;
- гидермические. Возникают при возникновении патологических процессов в почках;
- нейропатические. Встречаются у диабетиков и алкоголиков;
- кахексические. Такие отеки характерны для людей, которые употребляют недостаточно количество белков или страдают от злокачественных новообразований;
- аллергические. Вызваны аллергическими реакциями;
- механические. Бывают при травмах или механическом передавливании кровеносных сосудов.
Виды отеков во время беременности
| Вид отека | Причина | Примечание | |
| 1 | Гидростатичекие | повышение давления в капиллярах | отеки, связанные с венозными застоями – растущая матка мешает венозному возврату крови из нижних конечностей. Любые отеки после сдавления – гидростатические. |
| 2 | Гипопротеинемические (онкотические) | снижение в плазме крови уровня белков | появляются, когда уровень белка в пище снижается ниже привычного уровня. Эти отеки характерны при голодании, стрессовых экстремальных ситуациях. Например, в ленинградскую блокаду или в концентрационных лагерях такие отеки были у подавляющего большинства людей. |
| 3 | Осмотические | снижение в плазме крови уровня солей и выхода солей (чаще натрия) в межклеточное пространство | отеки, связанные с нарушением питания – как с избытком солей, так и с их недостатком. Бывают в результате неразумного применения мочегонных препаратов при отеках во время беременности и мочегонных трав. |
| 4 | Мембраногенные | повышение проницаемости сосудов (капилляров) | Воспаление, интоксикация, нарушения нервной регуляции. |
Надо понимать, что сам факт беременности и наличия источников прогестерона провоцирует появление отеков. Вначале желтое тело, затем плацента производят прогестерон – гормон второй фазы менструального цикла. Сам по себе прогестерон способствует накоплению жидкости в тканях.
Некоторые женщины имеют отеки во вторую фазу менструального цикла – у них высокая чувствительность рецепторов даже к тому небольшому уровню прогестерона, которое производит желтое тело. В конце беременности прогестерон обеспечивает накопления жидкости во внесосудистом (интерстициальном) пространстве. Накопление жидкости во время физиологической беременности обычно колеблется в пределах 1-2 кг., но бывает и до 4 кг.
Часть отеков может компенсировать избыточную кровопотерю во время родов и является тем запасом жидкости, которое выйдет в сосудистое русло при необходимости. Родильницы с умеренными отеками могут легче переносить потерю крови и быстрее восстанавливаться.
Как уменьшить отеки при беременности?
Лечение с помощью фармацевтических препаратов — последний метод, к которому прибегают только в крайних случаях. Обычно достаточно скорректировать образ жизни и обзавестись несколькими полезными привычками. Мы дадим вам 12 простых рекомендаций, которые помогут уменьшить застой воды в организме.
Соблюдайте режим дня. Старайтесь не переутомляться в течение дня и хорошо отдыхать. Продолжительность сна во время беременности должна составлять не менее 8 часов, а, если у вашего организма есть такая потребность, даже 9–10 часов.
Больше гуляйте. Вашими помощниками в лечении отеков при беременности являются свежий воздух и разумная физическая активность. Если в обычной жизни вы привыкли гулять только от лифта до припаркованной машины и обратно, с этим надо что-то делать.
Носите удобную обувь. Даже если вы очень любите туфли на высоких каблуках, даже если без них комплексуете из-за собственного роста, от них придется на время отказаться. Неудобная обувь усугубляет отечность при беременности, а мягкие туфли с невысоким каблуком помогают с ней бороться. Если ноги в конце дня все равно болят, посетите ортопедический салон и попросите специалиста изготовить для вас индивидуальные стельки.
Чаще меняйте позу. Когда ваше тело затекает — оно отекает. Старайтесь не сидеть и не стоять без движения долго. И на работе, и дома периодически покидайте любимое кресло, чтобы немного размяться. А пока сидите в нем, не застывайте в одной позе — двигайте руками и ногами, меняйте положение тела.
Давайте ногам отдохнуть. Для профилактики отеков на ногах необходимо периодически поднимать их повыше. Так вы облегчаете работу кровеносной системы и позволяете ей выкачать немного лишней жидкости из ног. Идеально полежать на спине с задранными вверх ногами, но даже если вы просто положите их на соседний стул во время обеда на корпоративной кухне — это уже неплохо.
Делайте физические упражнения. В борьбе с отечностью при беременности полезны простые физические упражнения — наклоны, повороты и т.п. Поможет и статика: встаньте на колени, затем опуститесь на локти, постойте в таком положении 5 минут. Занятия йогой для беременных также позволяют разогнать жидкость.
Лежите на боку. На поздних сроках беременности ваше тело само подскажет правильную позу для отдыха — лежа на боку. На ранних сроках она тоже самая полезная: в таком положении почки работают наиболее эффективно, утилизируя лишнюю воду.
Пейте, и не ограничивайте себя в этом. Вы можете подумать: чем меньше я выпью, тем меньше будут отеки. Нет, так их не согнать, а получить обезвоживание — запросто. Пейте столько, сколько хочется, но только чистую воду, морсы или отвары без сахара. Газировка, соки из магазина и прочие сладкие напитки стоит исключить из рациона.
Соблюдайте пищевой баланс. В течение беременности ешьте больше белковой пищи, не налегайте на выпечку, хлеб, сладости и другие богатые углеводами продукты, ограничьте количество жиров в рационе. Полностью откажитесь от «пустых калорий» — снэков и фаст-фуда.
Устраивайте разгрузочные дни. Раз в неделю устраивайте себе лечение диетой. Разговор не о том, чтобы целый день сидеть только на воде. Есть масса рецептов вкусной и довольно питательной «разгрузки» — от кефирной или банановой диеты до дня куриной грудки или фруктовых коктейлей.
Контролируйте потребление натрия. Соли натрия удерживают жидкость в тканях, и самая известная из них — обычная поваренная соль. Для профилактики сильных отеков при беременности ограничьте ежедневное потребление соли до одной чайной ложки без горки, лучше даже меньше. При расчетах не забывайте, что соль попадает в организм не только из солонки. Она имеется во многих пищевых ингредиентах (мясо, рыба, молочные продукты, томаты и пр.), есть почти во всех полуфабрикатах и готовых продуктах — от колбасы до хлеба. Со временем вы даже можете полюбить естественный вкус пищи без или с минимальным добавлением соли — он весьма неплох.
Принимайте природные мочегонные средства. Шиповник, боярышник, ромашка, брусника, толокнянка — в аптеке можно найти немало натуральных средств для борьбы с отеками. Обсудите покупку со своим врачом: во время беременности необходимо консультироваться с ним перед приемом любых лекарственных препаратов, даже растительных.
Для профилактики отеков и варикозного расширения вен можно носить компрессионное белье. Проконсультируйтесь с врачом — он расскажет, что лучше купить и как использовать.
Как появляются отёки
Причины скопления влаги в тканях делятся на три большие группы, в зависимости от механизма своего возникновения:
- Гидростатические (застойные) вызываются повышением давления в сосудах. Они возникают при нарушениях работы почек, которые не успевают выводить жидкость из организма, и сердечно-сосудистых патологиях. В этом случае повышается давление в капиллярах – мельчайших кровеносных сосудах. Лишняя влага выходит в ткани и застаивается в них.
- Гипопротеинемические возникают из-за низкого содержания белков в крови. Их появление вызвано срабатыванием компенсаторного механизма, который держит концентрацию веществ, в том числе белковых, в нашем организме примерно на одном уровне. Поэтому излишняя влага уходит из кровеносного русла в более богатую белками окружающую ткань. В результате возникает отек.
- Мембраногенные появляются из-за ослабления стенок сосудов, возникшего из-за травм, воспалительных процессов и других болезней, способствующих этому.
- Слизистые, возникающие при снижении функции щитовидной железы – микседеме. Их причиной служит скопление слизистых соединений в тканях. Такая припухлость достаточно плотная, не оставляющая ямок при надавливании.
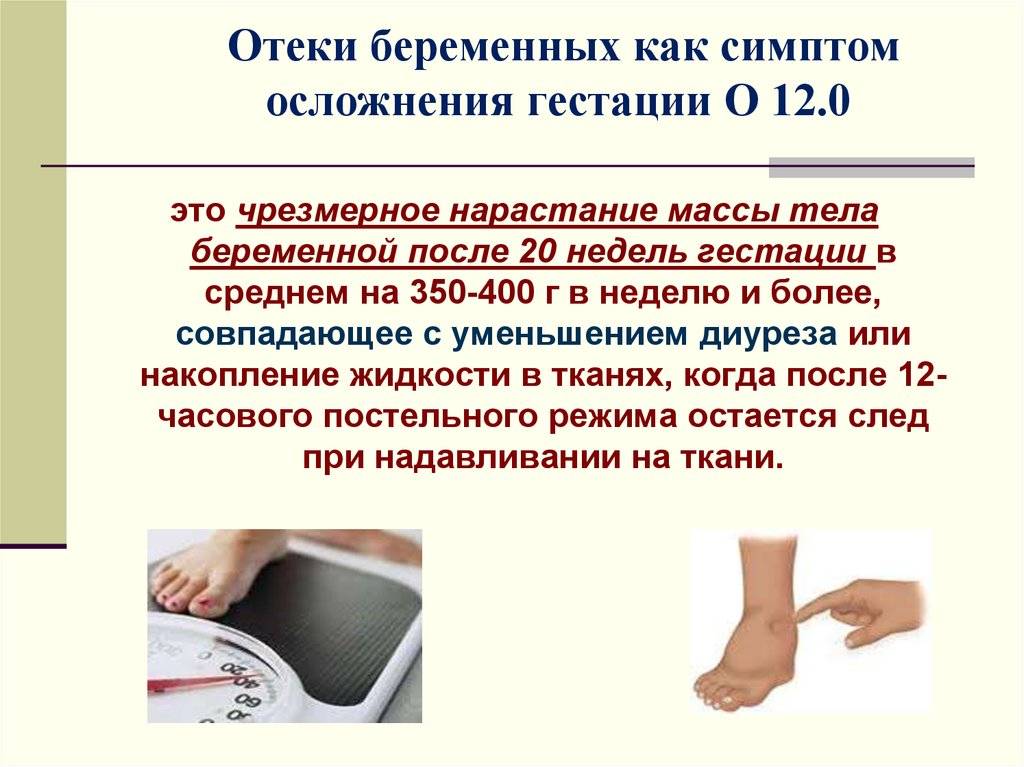
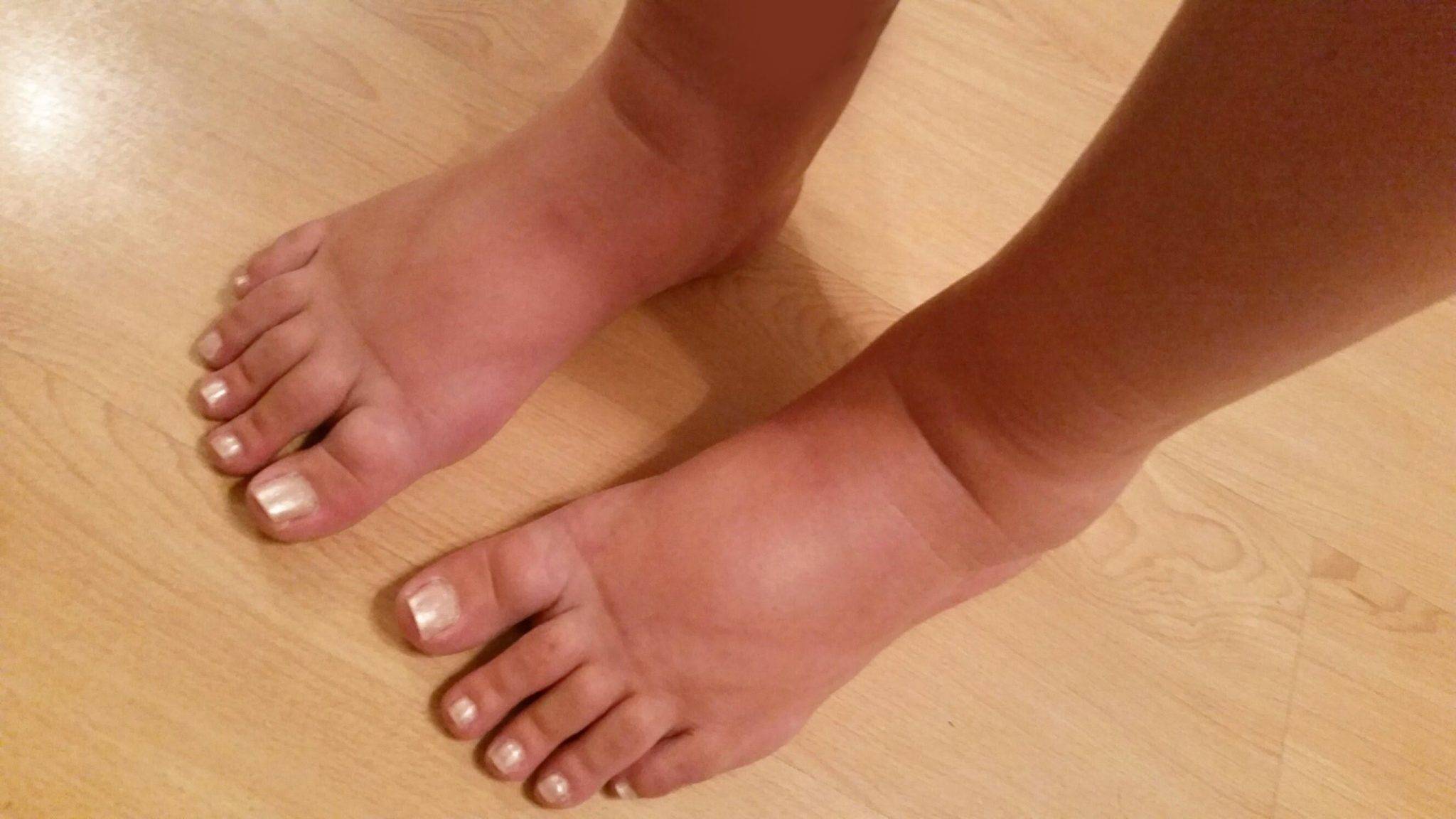
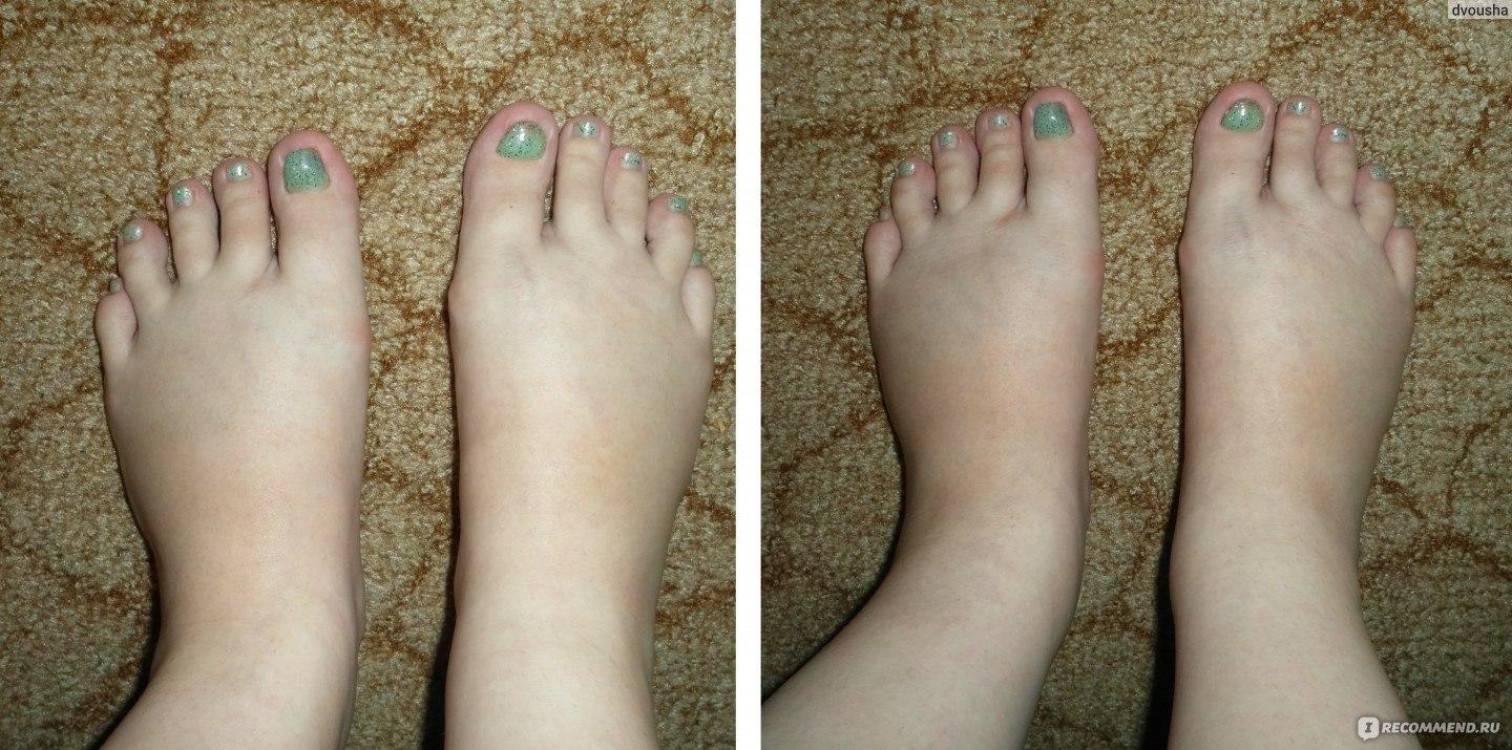
Причины отеков во время беременности
Почему возникают отеки у беременных? Появление отеков может быть связано с физиологическими (нормальными) изменениями в организме или указывать на проблемы со здоровьем. В связи с этим врачи разделяют физиологические и патологические отеки.
Причины физиологических отеков во время беременности
Даже у здоровых женщин при нормальном протекании беременности значительно повышается вероятность развития отеков. Этому способствуют естественные изменения, проходящие в период вынашивания ребенка:
- Дополнительная нагрузка на сердце. Во время беременность объем крови увеличивается на 50%, что создает дополнительную нагрузку. Часто сердце не в состоянии прокачать кровь к отдаленным участкам тела, например, к стопам или кистям рук. Это приводит к застою крови в венах и нарушению ее оттока из тканей, что вызывает отечность.
- Нарушения работы сосудов. Стенки сосудов становятся более проницаемыми, и через них в межклеточное пространство выходит больше жидкости. Изменение эластичности и тонуса сосудов негативно влияет на их работу, ухудшает кровообращение и отведение крови и лимфы от тканей.
- Увеличение нагрузки на почки. Во время беременности почки работают интенсивнее, чтобы очистить от токсинов кровь матери и плода. Случается, что работа почек нарушается, и часть жидкости, которая должна была вывестись с мочой, выходит обратно в кровь.
- Изменение водно-солевого баланса. Повышенная концентрация в организме натрия (составляющей поваренной соли) вызывает задержку жидкости в тканях, что приводит к отечности. Увеличение концентрации натрия возникает при токсикозе или при потреблении соленых продуктов.
- Гормональные изменения. Высокий уровень прогестерона может сопровождаться склонностью к отекам. В последние недели беременности физиологические отеки расцениваются, как подготовка организма к родам, когда за счет задержки жидкости увеличивается объем крови.
- Увеличение потребления жидкости. Беременные женщины потребляют больше воды, чем требуется, особенно в жаркие дни. А излишек воды к вечеру скапливается между клетками в тканях.
- Крупный плод или многоплодная беременность практически всегда сопровождаются обширными физиологическими отеками.
Физиологические отеки не несут опасности для матери и плода, хотя причиняют некоторые неудобства. Они появляются у 80% беременных женщин, и проходят без лечения. Отличительные особенности физиологических отеков:
- Не распространяются более чем на 1-2 участка тела;
- Выражены незначительно;
- Самостоятельно проходят к утру.
Нормальный анализ мочи – главный признак того, что нет причин для опасения.
Причины патологических отеков во время беременности:
- Заболевания почек. Почечные отеки начинаются с мешков под глазами, затем переходят на овал лица, после чего распространяются на руки и ноги.
- Болезни сердца – отеки сопровождаются одышкой, учащенным сердцебиением, синюшностью губ, повышенной утомляемостью.
- Многоводие – увеличение количества амниотической жидкости. Проявляется отечностью брюшной стенки, сильным токсикозом (тошнотой, рвотой), болью в паху и животе, увеличением объема живота, увеличением количества околоплодных вод по результатам УЗИ.
- Сосудистые патологии. Спазм артерий и расширение вен приводят к нарушению оттока крови от участков тела, удаленных от сердца, и к нарушению питания тканей, что может негативно сказаться на состоянии здоровья матери и развитии плода.
- Гестоз – поздний токсикоз беременных, приводящий к серьезным нарушениям работы почек, сердца и сосудов. Выявляется у 15-20% беременных после 20-й недели. Обширные отеки распространяются на все тело, включая внутренние органы, их сопровождает повышение давления (верхнего на 30 мм.рт.ст, а нижнего на 15 мм.рт.ст) и появление белка в моче. Задержка жидкости в тканях приводит к уменьшению объема циркулирующей крови и ухудшению питания всех органов матери и плода.
Патологические отеки всегда связаны с нарушением здоровья. Их отличительными признаками является:
- Увеличение отеков в утреннее время после ночного сна;
- Резкая прибавка в весе на третьем триместре;
- Уменьшение количества отделяемой за день мочи;
- Одышка и учащенное сердцебиение;
- Появление мешков под глазами.
Зачем заполнять дневник вакцинации на «Госуслугах»
На сайте госуслуг можно зарегистрировать возможные нежелательные явления. Это нужно для того, чтобы собрать как можно больше статистики и сделать более масштабные выводы о безопасности вакцины
Особенно это важно, если введение вакцины в отдельно взятом случае сопровождается серьезными нежелательными реакциями.
В большинстве случаев нежелательные явления от прививки проходят через короткое время без вреда, в отличие от коронавирусной инфекции. Пока не зарегистрировано ни тяжелых осложнений, ни смертельных случаев, достоверно связанных со «Спутником V» или другими российскими вакцинами.
Причины
Причины лимфостаза могут быть такими:
- аномальное строение лимфатической системы врожденной этиологии;
- радикальное лечение онкологических заболеваний – к примеру, если производилась резекция тканей молочных желез при злокачественном процессе, повышается опасность развития лимфостаза рук после перенесенного оперативного вмешательства;
- развитие лимфадемы злокачественного генезиса;
- наличие аномального ожирения – липадемы, при котором жировые клетки увеличиваются в объеме;
- синдром Клиппеля-Треноне-Вебера, который характеризируется ангиодисплазией сосудистой системы.
Лимфатическая жидкость может задерживаться при таких патологических процессах:
- недостаточность функции сердца;
- уменьшение концентрации белка в крови в течение продолжительного периода;
- варикозная болезнь;
- дисфункции мочевыделительной системы – цистит, пиелонефрит, гломерулонефрит;
- развитие артериовенозных свищей.
Если лимфатические сосуды утрачивают способность создать полноценный отток крови и лимфы, возникают отеки, связанные с накоплением лимфатической жидкости. Это состояние может дополняться увеличением в размере лимфатических узлов и сосудов. В результате ухудшается тонус лимфатических сосудов, начинает развиваться недостаточность их клапанов.
Одной из причин развития лимфостаза ног являются перенесенные механические повреждения – удар, компрессия, термический ожог, разрыв тканей. В итоге ухудшается проходимость сосудов. Если присоединяется бактериальная инфекция, развитие патологического процесса существенно ускоряется. Спровоцировать активизацию недостаточности лимфатических тканей может воспаление либо хроническое заболевание.
Провоцирующим фактором развития патологического процесса может стать хирургическое вмешательство, к примеру, при лечении онкологии молочных желез проводится мастэктомия, может удаляться грудная мышца либо жировая клетчатка. Такое хирургическое лечение предполагает резекцию лимфатических узлов. Чем больше площадь иссечения, тем более высокая вероятность развития лимфатических отеков. В группу риска входят пациенты, у которых диагностирована аденома предстательной железы, новообразования в наружных или внутренних половых органах.
Применение глюкокортикостероидов в ревматологии
При некоторых ревматических заболеваниях ГКС — препараты выбора, при других — играют вспомогательную роль. Чаще всего их назначают в сочетании с другими лекарствами. Наиболее часто используемый препарат — преднизолон. Реже применяются метиловые производные: метилпреднизол (перорально), метилпреднизол сукцинат (внутривенно), метилпреднизол ацетат (внутривенно и местно).
Показания для приема глюкокортикостероидов в ревматологии:
- системная волчанка (активная форма);
- антифосфолипидный синдром;
- ревматическая лихорадка (поражение сердца);
- ревматическая полимиалгия;
- васкулит (различные формы);
- полимиозит;
- эозинофильный фасциит;
- Болезнь Стилла;
- смешанное заболевание соединительной ткани;
- системная склеродермия (тяжелые формы с воспалительной реакцией);
- Синдром Шегрена (в особых ситуациях);
- серонегативный спондилоартрит (в особых ситуациях);
- ревматоидный артрит (отдельные принципы терапии).
Как справиться с онемением рук при беременности?
Чтобы избавиться от неприятных ощущений или предупредить их развитие, рекомендуют обратиться к профилактическим мероприятиям:
Ограничение потребления соли для предотвращения отеков.
Определение ежедневного объема потребляемой жидкости совместно с врачом.
Умеренные физические упражнения, направленные на поддержание мышечного тонуса рук и укрепление позвоночника.
Рациональное питание, обогащенное необходимыми витаминами и микроэлементами.
Комфортные условия для сна: удобная поза, специальная подушка для беременных, ортопедический матрас и подушка.
Регулярные перерывы в работе за компьютером и разминка кистей.
Ношение свободной, не стесняющей движения одежды.
Плавание и йога для беременных.
Предупреждение переохлаждения рук.
Минимизация психоэмоционального напряжения.
Если общие рекомендации не возымели должного эффекта, беременным могут быть предложены дополнительные терапевтические меры:
Витаминно-минеральные комплексы.
Обезболивающие и успокаивающие средства в виде мазей или гелей для растирания, которые улучшают микроциркуляцию в конечностях.
Физиотерапевтические процедуры: электрофорез, лазер, микротоки.
Иглорефлексотерапия.
Лечебный массаж.
Мануальная терапия.
Если во время беременности немеют пальцы на руках, это может быть первым звоночком или следствием серьезного заболевания. Беременной женщине противопоказано заниматься самодиагностикой и списывать потерю чувствительности исключительно на свое особое положение. Комплексный подход к профилактике и лечению онемения позволит избавиться от дискомфорта в руках и предотвратит развитие осложнений хронических патологий.
Розовый лишай у беременных
У женщин питириаз встречается чаще, чем у мужчин. Особенно опасно, когда кожное заболевание случается у беременных женщин
При обнаружении каких-либо высыпаний важно сразу посетить дерматолога и пройти лечение. Недопустимо рисковать здоровьем малыша и ждать, что бляшки сами исчезнут
Если болезнь не лечить, то присоединяются бактериальные инфекции, с которыми справиться намного сложнее.
Если у беременной женщины не выявлен розовый лишай, то тем не менее важно придерживаться следующих рекомендаций:
- одежда из хлопка и льна предпочтительнее, нежели синтетические и шерстяные ткани
- ограничение больших физических нагрузок
- в гигиенических целях использование только теплой воды
- своевременное увлажнение поврежденных участков кожи