Характеристика теста
Неинвазивный пренатальный днк тест разработали в американской компании “Натера” в 2012 году. С помощью него можно диагностировать наследственные патологии плода внутриутробно, поэтому он пользуется большой популярностью среди будущих матерей.
Врачи рекомендуют пройти пренатальное исследование всем беременным женщинам. Тест Panorama позволяет выявить следующие генетические (хромосомные) отклонения:
- синдромы Дауна, Патау и Эдварса;
- синдромы Тёрнера, кошачьего крика и 1р36 делеции;
- синдромы Ди Джорджи, Прадера-Вилли и Ангельмана;
- синдром Клайнфельтера;
- трисомия по Х-хромосоме;
- гемохроматоз;
- муковисцидоз.
Исследование позволяет определить пол ребёнка.
Преимущества неинвазивного пренатального скрининга
- Это безвредный метод диагностики, которые не влияет на здоровье малыша и матери. Тест состоит из лабораторного анализа крови и ультразвукового исследования, которое проводится в один день с анализом.
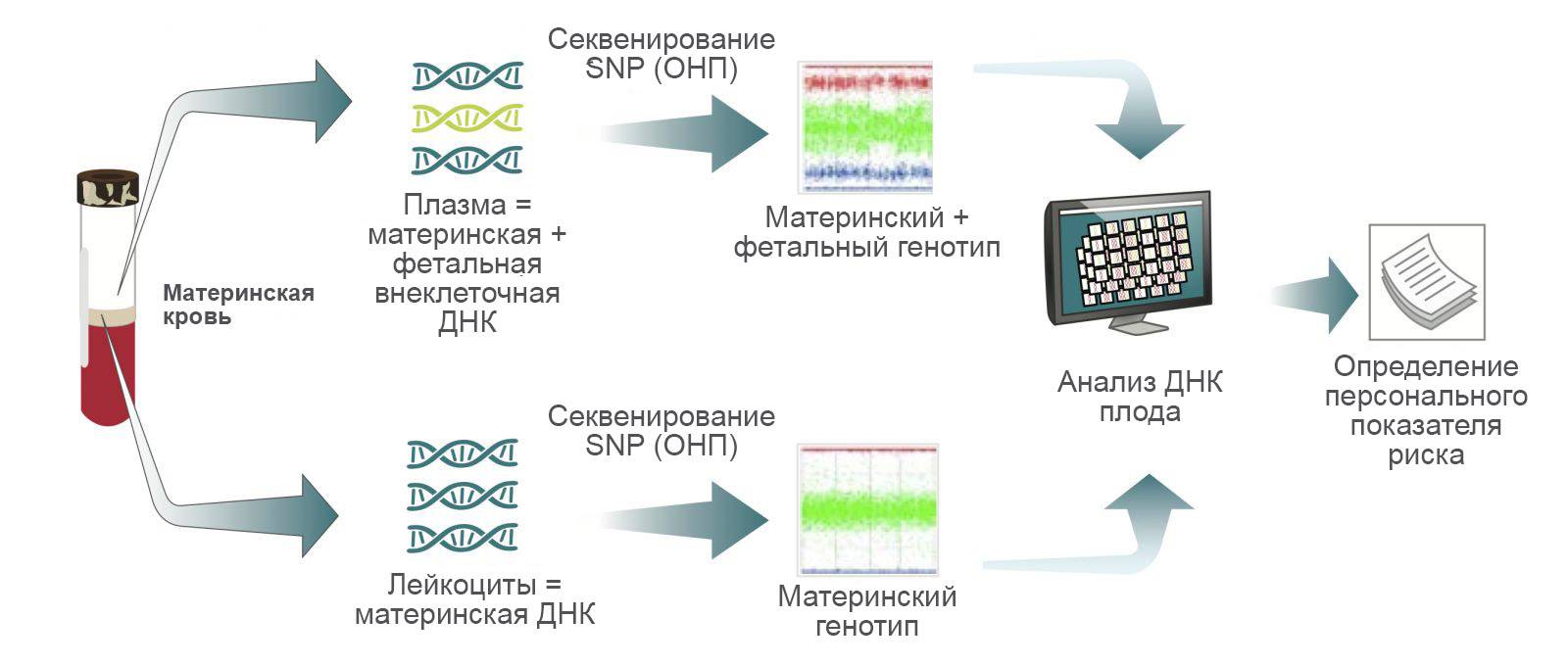
- Для диагностики берут венозную кровь беременной. Из крови выделяют ДНК ребенка и исследуют его, используя современные методы секвенирования. Тест Panorama можно проводить с 9-й недели беременности.
- Осложнения, сопровождающие инвазивные методы диагностики (амниоцентез или биопсия хориона), исключены. Тест Panorama не требует проникновения в полость матки и не вызывает патологий беременности, маточного кровотечения или повреждений плода.
- Точность метода пренатального скрининга составляет 99%. Клинические исследования, проведённые в Швейцарии, США и Англии, показали, что выявить синдром Дауна в первые 3 месяца беременности можно с вероятностью 70%. Однако при этом нужно также определить уровень PAPP-A и бета-ХГЧ.
Кому показан пренатальный скрининг
Биохимическую и ультразвуковую пренатальную диагностику рекомендуется проводить всем беременным женщинам. Полученные в результате скринингов данные позволяют выделить группы риска осложнений беременности и риска врожденных пороков у плода.
При этом отнесение женщины и плода по результатам пренатального скрининга к группе риска по какой-либо патологии вовсе не означает, что это осложнение неминуемо разовьется. Правильнее будет сказать, что вероятность развития определенного вида патологии у ребенка этой пациентки выше, чем у остальных.
Также в группы риска автоматически входят пациентки:
- в возрасте 35+ (и/ или если будущий отец старше 40 лет);
- имеющие в роду генетические аномалии развития плода;
- принимавшие препараты, способные негативно повлиять на развитие плода;
- подвергшиеся вредному облучению;
- перенесшие инфекционные или вирусные заболевания в первом триместре беременности;
- с отягощенным анамнезом (замершая беременность, мертворождение, невынашивание в прошлом).
Какие параметры учитывает биохимический пренатальный скрининг:
Двойной тест (скрининг первого триместра). Сдается на 10-13 неделе беременности (на более поздних сроках анализ не проводится, поскольку становится неинформативным).
В ходе исследования определяются:
- свободная b-субъединица хорионического гонадотропина человека (ХГЧ) – гормон, вырабатываемый на всем протяжении беременности и регулирующий множество важнейших процессов в развитии плода.
- РАРР-А (pregnancy associated plasma protein A) – плазменный протеин А, вырабатываемый плацентой. Его концентрация растет постепенно в течение беременности.
Просчитать риски хромосомных аномалий у плода позволяет специальное программное обеспечение. Причем учитываются не сами показатели концентрации ХГЧ и РАРР-А в крови беременной женщины – эти данные программа переводит в специальные величины, именуемые МоМ. А уже по МоМ вычисляется, насколько близок к норме или далек от нее искомый показатель в соответствии с данным сроком беременности. В норме значения МоМ варьируются от 0,5 до 2. Отклонения от этих величин могут указывать на генетические дефекты.
Хромосомные патологии регистрируются примерно у 0,6-1% новорожденных. Наиболее распространенными являются синдром Дауна (встречается у 1 ребенка на 600-700 новорожденных), синдром Эдвардса (1:6500), синдром Патау (1:7800), синдром Шерешевского-Тернера (1:3000).
Анализ крови всегда делается после ультразвукового исследования плода. Каждое из обследований дает свой объем информации о беременности и помогает врачу максимально верно объединить результаты в общую картину.
Тройной тест. Данная биохимическая диагностика проводится на 16-20 неделе беременности (оптимально на – 16-18 неделе).
Тройным тест называется из-за того, что в его ходе определяются три показателя:
- общий хорионический гонадотропин (ХГЧ);
- эстриол – гормон беременности, вырабатываемый плацентой. При нормально протекающей беременности его концентрация неуклонно растет;
- альфа-фетопротеин (АФП) – белок, вырабатываемый при беременности. Его концентрация возрастает по мере увеличения срока, затем постепенно уменьшается.
Иногда в исследование еще включают гормон ингибин А. Его уровень в норме также изменяется в ходе беременности – в сторону понижения концентрации к поздним срокам.
Информативность тройного теста такова, что позволяет в 80% выявить пороки развития нервной трубки (то есть позвоночника, спинного и головного мозга) и ряд генетических дефектов (синдромы Дауна, Эдвардса, Клайнфельтера).
Опираясь на все полученные данные, врач корректирует тактику ведения беременности, либо (при худшем сценарии) решается вопрос о возможности пролонгирования беременности.
Важно: не следует интерпретировать результаты пренатального скрининга самостоятельно, опираясь на советы «экспертов» из интернета. Только опытный специалист, получивший специальное образование, имеет право трактовать данные исследований, заниматься расшифровкой данных
Беременность – не то состояние, при котором возможны самодиагностика или самолечение!
В третьем триместре в пренатальный скрининг входит только УЗИ. Вся информативная ценность стандартных биохимических тестов к этому времени уже исчерпана.
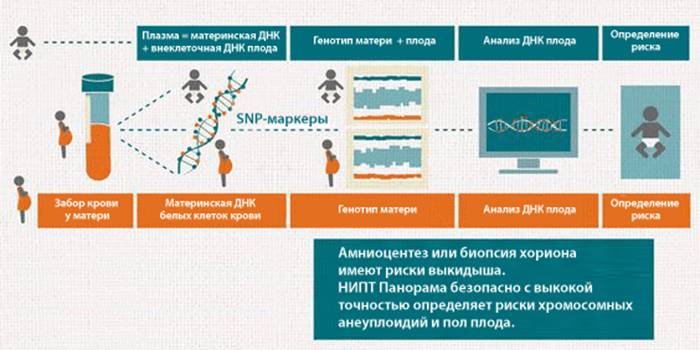
Неинвазивный пренатальный тест ДНК.
Сегодня появился еще один метод определения хромосомных отклонений – неинвазивный пренатальный тест ДНК. Исследование информативно и безопасно как для женщины, так и для плода. А сдать кровь на анализ можно уже после 9 недель беременности. К сожалению, на сегодня этот тест еще мало распространен и весьма дорогостоящ.
Где и когда берут ДНК плода для анализа?
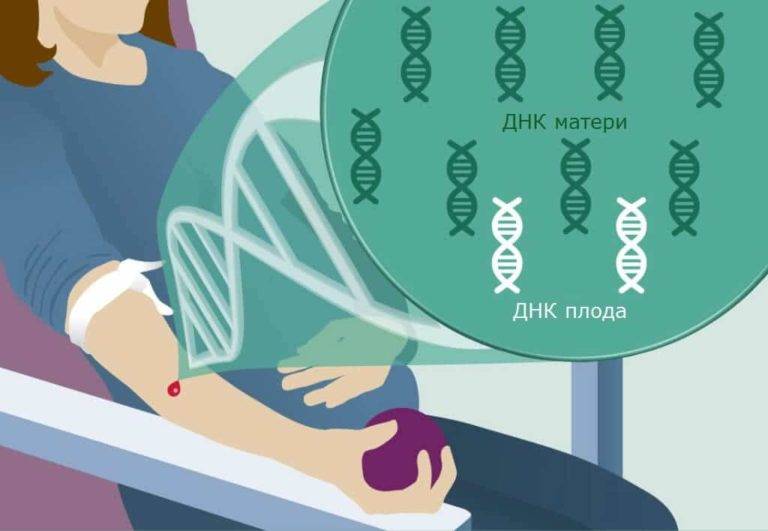
Внутриутробное развитие плода сопровождается постоянным обновлением его клеток, при этом ДНК из отмирающих клеток эмбриона (фетальная ДНК) поступает в материнский кровоток. ДНК плода можно выделить и исследовать уже на 5-й неделе гестации, и практически всегда — после 9-ой недели. В крови беременной содержится 10–15% фетальной ДНК, и чем больше срок беременности, тем выше концентрация ДНК плода. Поэтому:
- для анализа используется кровь беременной женщины;
- тест NACE рекомендуется проводить не раньше 9-10 недели беременности;
- возможно проведение исследования одновременно с первым пренатальным скринингом.
PAPP-A тест
Тест PAPP-A проводится вместе с оценкой свободной бета-субъединицы ХГЧ между 11 и 14 неделями беременности. Этот неинвазивный пренатальный тест позволяет с уверенностью определить генетические дефекты ребенка. В тесте берется кровь из вены беременной. Кровь проверяется на уровень белка PAPP-A и уровень свободных бета-единиц ХГЧ.
При тестировании методом PAPP-A также проводится ультразвуковое исследование плода, чтобы точно определить его возраст и измерить так называемую затылочную полупрозрачность. Риск пороков развития плода рассчитывается с помощью компьютерной программы с учетом возраста матери.
Результат теста PAPP-A можно получить через несколько дней. Если он положительный, значит, необходимы дальнейшие исследования. Данные показывают, что только 1 из 50 женщин с положительным результатом PAPP-A действительно рожает ребенка с генетическим дефектом, например, с синдром Дауна.
Отрицательный результат означает, что риск возникновения дефекта очень низок, но 100% уверенности в том, что ребенок родится здоровым, нет.
Роль 3D УЗИ при перинатальном скрининге: 3Д или 2Д?
На сегодняшний день уже ни у кого не вызывает сомнений, что методики ультразвуковой диагностики — важнейший аспект контроля внутриутробного развития, возраста и положения плода. При этом техническая база медицины не стоит на месте и в дополнение к классическому, двухмерному УЗИ пришла такая, во всех отношениях полезная диагностическая практика, как 3D УЗИ или трехмерная эхография. Преимущества этого способа исследования заключаются в возможности получения объемного изображения, которое во всех красках демонстрирует специалисту и будущим родителям, все аспекты внешних проявлений и органов малыша.
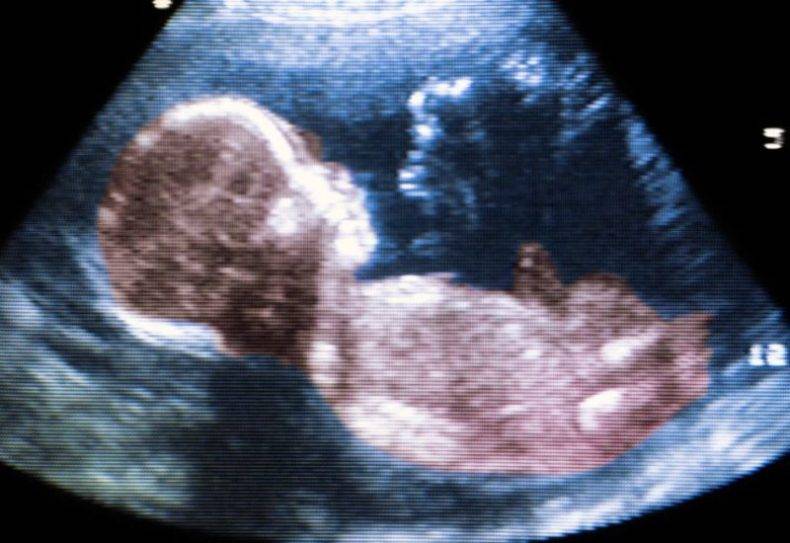
Отличия 3D УЗИ от классического ультразвукового исследования
Все ультразвуковые способы исследования имеют общий принцип, который основан на использовании ультразвукового излучения, частота волн которого не превышает 20 кГц. Подача такой волновой нагрузки в импульсном режиме позволяет оценить функциональную нормальность и морфологическое строение тканей, органов и систем плода. При этом традиционный двухмерный способ выдает на монитор приборной панели плоское изображение, которое понятно врачам, но не обладает информативностью для непрофессионалов, а именно для родителей ребенка, которые с нетерпением ждут первого знакомства с крохой
При этом следует отметить, что такой способ диагностического контроля важен для медицинских специалистов, ведущих беременность, так как он дает возможность полноценно оценить строение внутренних органов плода, что невероятно важно при организации комплексного контроля
Трехмерная эхография выдает полноценное объемное изображение, которое не требует расшифровки и отчетливо отражает внешние особенности и положение малыша в утробе матери.
Преимущества 3Д УЗИ при перинатальном скрининге
3D УЗИ предоставляет медикам ряд очевидных преимуществ:
- Более четкое изображение дает возможность установить ряд пороков, которые невозможно выявить при проведении классического ультразвукового скрининга: аномалии кистей, расщелины лица, пороки развития скелета, нарушения формирования передней брюшной стенки, аномалии последа, особенности строение наружных половых органов, незаращивание спинного мозга и т.д. Выявление всех перечисленных отклонений требует изменения стратегии ведения подобной беременности.
- 3D УЗИ позволяет определить пол малыша более точно на ранних сроках беременности, что может быть необходимо не только для удовлетворения любопытства будущих родителей, но и с точки зрения исключения вероятности наследственных патологий, связанных с половым признаком.
- Психологическая готовность матери и отца к рождению долгожданного чада, безусловно, возрастает после первичного знакомства с малышом, пусть даже посредством монитора и фотографии, которая по желанию родителей может быть предоставлена после прохождения данной манипуляции.
Особенности трехмерной эхографии
Согласно результатам многочисленных медицинских исследований, 3D УЗИ абсолютно безопасный способ диагностики, который применяется по медицинским показаниям. К особенностям проведения УЗИ 3Д при скринингах во время беременности можно отнести следующие факторы:
- Наиболее информативна трехмерная эхография на сроке 22-33 недели беременности, так как в этот период внешние признаки плода уже достаточно сформированы, а его размеры не препятствуют визуальному обзору.
- Продолжительность трехмерного УЗИ составляет около 40 минут, что гораздо дольше, чем временной показатель, необходимый для проведения классического двухмерного скрининга.
- Мочевой пузырь перед проведением 3D УЗИ не обязательно должен быть наполнен.
- Диагностические возможности методики существенно падают при наличии таких особенностей пациентки или течения беременности, как выраженное ожирение будущей матери, маловодие, наличие рубцов на брюшной стенке женщины, неудобное положение плода.
Трехмерная эхография – диагностическая практика, которая заслужила доверие врачей и пациентов всего мира, подтвердив свою исключительную эффективность и безопасность, как для женщины, так и для малыша. При этом, на сегодняшний день, именно 3D УЗИ остается «золотым стандартом» внутриутробного изучения строения лицевых структур, конечностей, половых признаков и объемных образований у плода, а также резервным способом выявления таких хромосомных аномалий как синдром Дауна, Патау и т.д.
Значение 4D УЗИ в перинатальной диагностике: преимущества и особенности
В современной практике врачебного ведения беременности такая процедура как 4D УЗИ стала базовой, как для специалиста контролирующего течение вынашивания плода, так и для нетерпеливых родителей, которые ждут встречи со своим чадом. Эта методика имеет несколько существенных преимуществ перед классическим двухмерным скринингом и очень часто применяется в качестве дополнения к базовому курсу обязательных исследований.
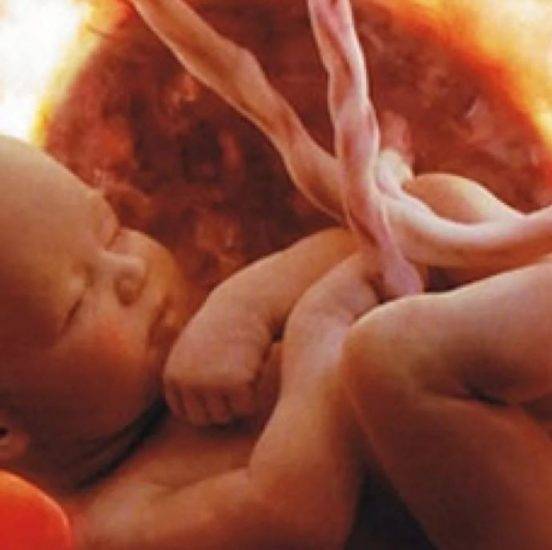
4D УЗИ даст возможность не только полноценно оценить здоровье и развитие малыша, но и подарит родителям радость первого визуального контакта с ребенком, который при этом будет пребывать в естественной внутриутробной среде.
4D УЗИ — возможности и преимущества
Возможности процедуры 4D УЗИ несколько расширены в сравнении с привычной двухмерной эхографией. Это обеспечивается тем, что обследование (его ещё называют цветным УЗИ) позволяет оценить внешние проявления плода, используя одновременно четыре измерения: глубина высота, длина и время. В результате проведения процедуры изображение, выводимое на монитор приборной панели, будет напоминать видеоролик, который в режиме реального времени демонстрирует не только внешность и основные морфологические особенности малыша, но и его движения, мимику, жесты и улыбку.
Если малыш не повернулся к УЗИ-сканеру спиной, такое зрелище вызывает массу положительных эмоций у родителей и дает определенную диагностическую информацию специалисту.
Положительные аспекты 4D УЗИ для специалиста, ведущего беременность
Кроме стандартных для всех ультразвуковых способов данных, относительно возраста, размера и положения плода, 4D УЗИ дает специалисту возможность определить наличие следующих аномалий развития малыша:
- Лицевые дефекты (расщелины лица)
- Пороки развития скелета (незаращивание спинного мозга)
- Аномалии кистей рук (количественные патологии пальцев)
- Наличие объемных образований у плода
- Патологические изменения последа
- Дефекты передней брюшной стенки
- Неправильное развитие наружных половых органов
4D УЗИ дает возможность отследить естественные движения плода
Это также может стать важной информацией в процессе подтверждения той или иной патологии развития. Благодаря расширенному обзору, который предполагает такой вариант ультразвукового скрининга, удается также визуально оценить строение всех внешний признаков
Это особенно актуально для лицевых структур (носогубный треугольник, губы, уши, подбородок, нос и т.д.).
Также нельзя не отметить, что методика 4D предоставляет более точную информацию относительно половой принадлежности малыша. Эта информация интересует врача в силу наличия наследственного фактора патологии или генетических аномалий, сцепленных с полом. А это одна из главных задач перинатального скрининга.
Положительные аспекты 4D УЗИ для будущих родителей:
Возможность увидеть малыша задолго до его рождения, установить определенный психологический контакт с ним, а также подготовиться к внешним особенностям крохи.
Можно точно узнать пол и даже увидеть подтверждение лично, на экране монитора
Этот аспект практически всегда волнует родителей, также как и особенности развития ребенка.
Родители могут получить видеоролик, который останется необычной памятью о таком важном периоде в жизни каждой семьи, как беременность. Мы дарим диск с записью в подарок!
Как проходит 4D УЗИ
Методика проведения процедуры практически ничем не отличается от стандартного ультразвукового скрининга. Однако занимает четырехмерная эхография почти в три раза больше времени, чем черно-белое УЗИ (около 45 минут). При этом беременная женщина должна знать, что наполнение мочевого пузыря не влияет на полученные результаты. Кроме того, стоит понимать, что 4D методика обладает максимальным уровнем информативности в период с 22 до 33 недель, что обусловлено развитием и размерами плода.
Пациентки, страдающие тяжелыми формами ожирения или имеющие рубцы на животе, а также при диагностировании такого состояния как маловодие, должны быть готовы к тому, что картинка может быть недостаточно четкой. Практически во всех остальных случаях 4D УЗИ станет прекрасным способом познакомиться с крохой и получить гарантию его нормального внутриутробного развития. Клиника Диана предлагает своим пациентам проведение процедуры 4D УЗИ, гарантируя информативность и безопасность малыша и будущей мамы.
Кому следует пройти пренатальный тест
Чаще всего исследование назначается беременным женщинам возрастной категории старше 35 лет, так как в этом возрасте повышается риск наследственных патологий ребёнка. Наиболее точные результаты получаются, если у беременной отсутствуют соматические патологии, она не курит и не употребляет алкоголь.
Кровь у женщины берётся не раньше 9 недель. Связано это с особенностями организма: в крови беременной женщины ДНК плода появляется на 5-й неделе, а к 9-й неделе уровень становится достаточным для исследования. Особенной подготовки для теста не требуется. Единственное пожелание: перед забором крови не рекомендуется употреблять пищу, анализ лучше делать натощак.
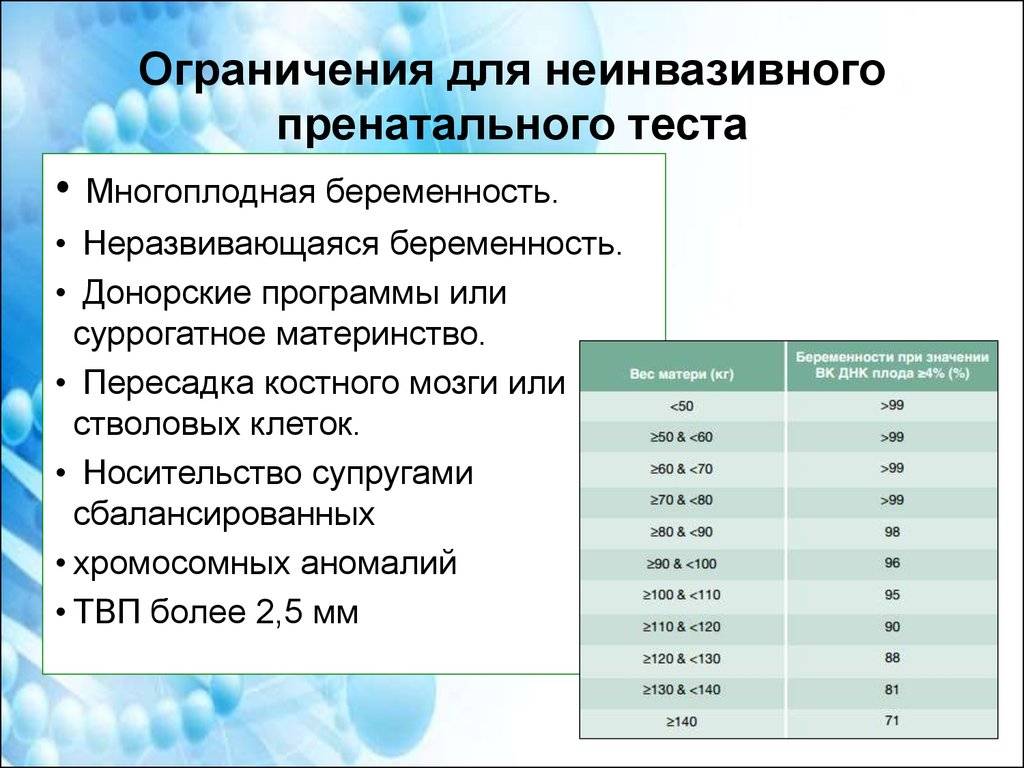
В некоторых случаях тест Panorama не рекомендован. Он не дает достоверных результатов при:
- многоплодной беременности;
- подсадке чужой яйцеклетки;
- пересадке костного мозга;
- суррогатном материнстве.
Для повышения точности диагностики генетических патологий по результатам неинвазивного днк теста применяют метод ультразвукового сканирования. УЗИ как самостоятельный метод обследования не обладает такой диагностической ценностью, как тест Panorama, поэтому его используют как дополнение к скринингу.
Популярные вопросы о неинвазивном пренатальном тесте Panorama:
1. Что может повлиять на результат теста Panorama?
Ответ: На результат теста влияют:
- Нарушение техники забора крови;
- Неправильные условия хранения крови;
- Бракованные или просроченные реактивы;
Выбирайте клинику, которая оснащена современной аппаратурой, и где работают опытные специалисты. Так вероятность ложноположительных результатов генетического теста будет минимальной.
2. Бывают ли ложные результаты?
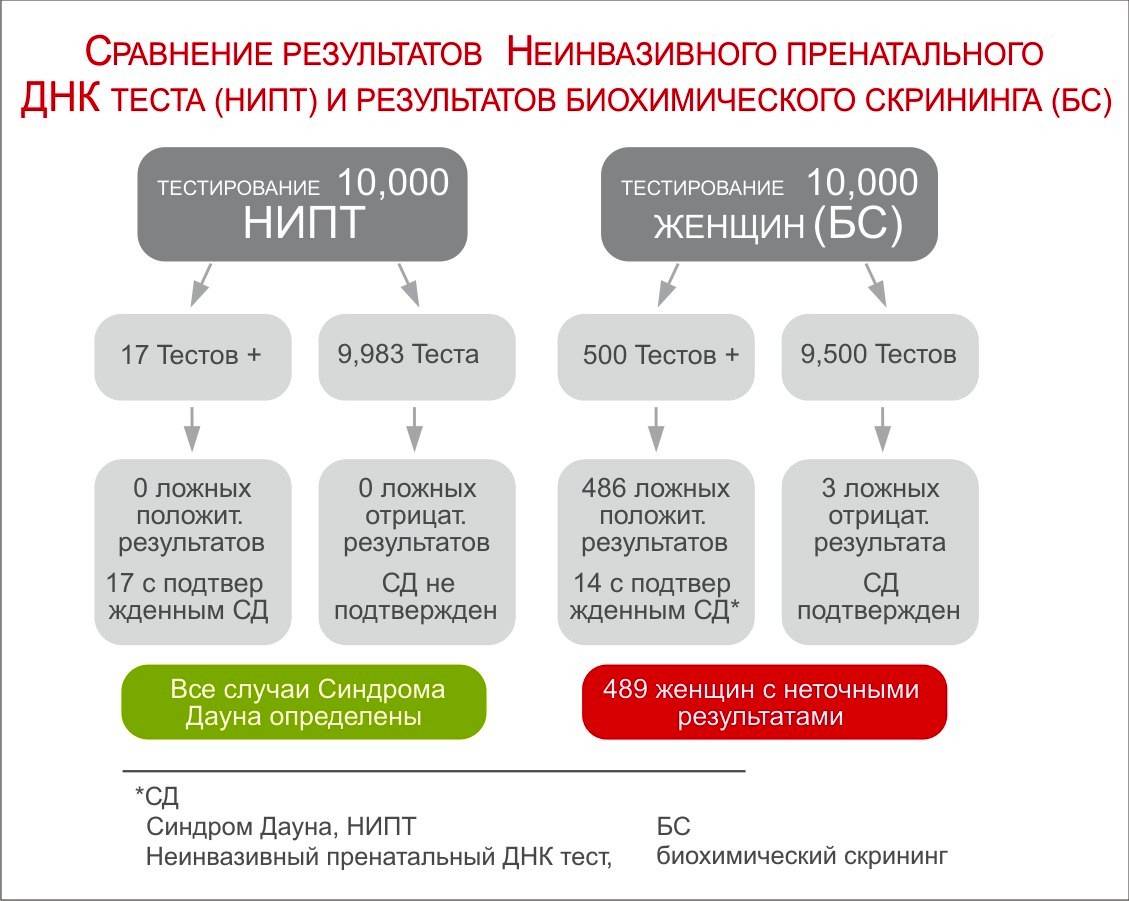
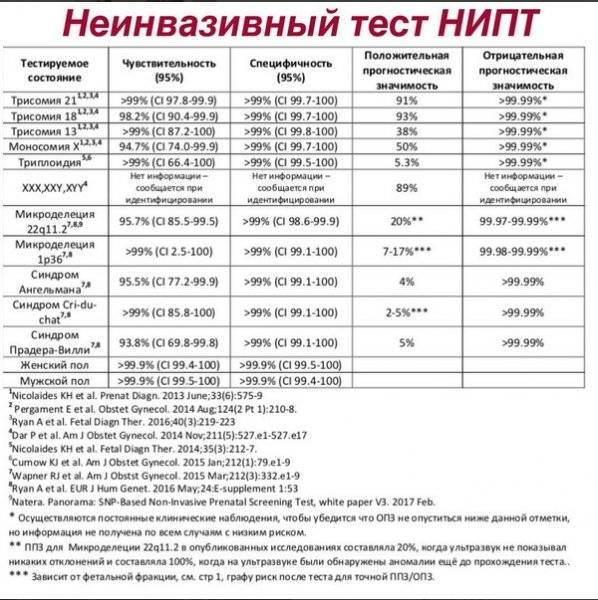
Ответ: Вероятность ошибки теста самая низкая среди аналогичных скринингов. Ложноотрицательный результат бывает в 0,67% случаев, ложноположительный — в 0,35%.
3. Если тест положительный, значит, ребенок точно с патологией?
Ответ: Тест показывает уровень риска. Если он высокий, у плода есть аномалии. Для подтверждения результата будущей матери рекомендуют инвазивное исследование: хорионбиопсию или амниоцентез.
4. Где проводят само исследование?
Ответ: Биологический материал (кровь) забирают в процедурном кабинете, а обработка данных проходит в генетической лаборатории. Раньше кровь приходилось отправлять в США. Но в марте 2017 года трансфер технологии завершен, теперь анализ проводят и в России. Поэтому результат вы получаете быстрее.
Преимущества теста НИПТ:
Это позволяет заблаговременно спланировать место появления ребенка на свет и быть готовыми своевременно оказать малышу необходимую медицинскую помощь в требуемом объеме. Проводить такие роды и вести ранний неонатальный период таких «особенных» малышей призваны Перинатальные центры, оснащенные всем необходимым оборудованием и имеющие профильных опытных специалистов.
Своевременная информация о состоянии здоровья плода бесценна, она дает возможность и время родителям на то, чтобы осознать проблему, провести необходимые дообследования и консультации и принять наиболее правильное решение, подготовиться к родам, спланировать последующие после родов мероприятия.
I этап перинатального скрининга (11-13 недель)
Обследование будущей мамы в этот период позволяет получить огромный объем информации относительно состояния малыша и общего течения беременности. Ультразвуковое исследование на сроке 11-13 недель беременности в современных клиниках проводят методом трехмерной эхографии — УЗИ 3Д (3D), получая тем самым следующие данные относительно беременности:
- Количество жизнеспособных эмбрионов, имплантированных в матке.
- Определение точного срока беременности.
- Наличие или отсутствие грубых пороков развития.
- Толщина воротникового пространства ТВП (используется в качестве индикатора некоторых хромосомных синдромов).
- Визуализация носовой кости – важна для исключения вероятности синдрома Дауна.
После прохождения классического УЗИ, беременная женщина сдает биохимический анализ крови, который на данном этапе носит название «двойной тест», в связи с тем, что измеряются количественные уровни двух белковых компонентов: РАРРА и ХГЧ (свободная β субъединица).
ХГЧ (хорионический гонадотропин человека) — один из главных гормонов беременности, содержащийся в сыворотке крови матери. Его пониженный уровень указывает на плацентарные патологии, а повышенное содержание может говорить об имеющихся у плода хромосомных отклонениях.
РАРР-А – называют еще белком А. Его концентрация в материнской крови, может указывать на наличие таких хромосомных заболеваний как синдромы Дауна и Эдвардса.
Цены на неинвазивный метод исследования
- Генетика
- Эндоскопия
- Капсульная эндоскопия
50 000 руб.
Внимание! Цены на сайте могут отличаться.
Пожалуйста, уточняйте актуальную стоимость у администраторов по телефону.
Наши специалисты:
 ГлинкинаЖанна Ивановна
ГлинкинаЖанна Ивановна
Лабораторный генетик
Доктор биологических наук
Другие болезни которые мы лечим
Услуги Раскрыть
Генетическая диагностика предрасположенности к онкологическим заболеваниям
Генетические причины бесплодия (мужского и женского)
Генетическое исследование клеток ворсин хориона неразвивающейся беременности
Методы преимплантационной генетической диагностики
Неинвазивное определение пола плода, резус-фактора и хромосомных аномалий (тест NACE)
Неинвазивный пренатальный генетический тест NACE
Сравнительная геномная гибридизация
Тест ALICE (ЭЛИС)
Тест ERA
Установление отцовства и степени родства
Акции госпиталя
Акции
Скидка 30% на приемы после КТ, МРТ
09.08.2022
Акции
Скидка 1000 рублей на проверку зрения
09.08.2022
Акции
Скидка 20% на эндоскопическое обследование ЖКТ!
09.08.2022
ВСЕ АКЦИИ
Наши программы
Чек-апы возрастные
Чек-апы по направлениям
«Снижение веса» – сопровождение диетологом-эндокринологом
ВСЕ ПРОГРАММЫ
Преимущества клиники
Более 100 специалистов
Более 35 000
довольных клиентов
Стационар
на 15 койко-мест
Более 30
специальностей
Наши программы пренатального скрининга
В клинике «МедикСити» используются программы международного образца, благодаря которым на ранней стадии и в сжатые сроки выявляется большинство неизлечимых генетических пороков (синдромы Дауна, Патау, Эдвардса, Корнелии де Ланге, Шерешневского-Тернера, патологии развития нервной трубки и др.).
Пренатальный скрининг:
- Пренатальный скрининг I триместра беременности, расчет риска хромосомных аномалий плода, программа LifeCycle (DELFIA);
- РАРР-А;
- Свободный b-ХГЧ;
- Пренатальный скрининг II триместра беременности, расчет риска хромосомных аномалий плода, программа LifeCycle (DELFIA);
- АФП;
- Свободный b-ХГЧ;
- Свободный эстриол;
- Пренатальный скрининг I триместра с расчетом риска преэклампсии, программы LifeCycle, Predictor (DELFIA);
- PAPP-A;
- Свободный b-ХГЧ;
- PLGF;
- Пренатальный скрининг I триместра беременности, расчет риска хромосомных аномалий плода, программа PRISCA (IMMULITE);
- PAPP-A;
- Свободный b-ХГЧ;
- Расчет риска ранней и поздней преэклампсии I триместра беременности, программа Predictor (DELFIA);
- PAPP-A;
- PLGF;
- Пренатальный биохимический скрининг I триместра беременности, без расчета риска (для внесения в программу Astraia);
- Определение биохимических маркеров РАРР-А, свободный b-hCG беременным на сроке от 9 недель до 13 недель 6 дней. Исследование проводится на анализаторе Delfia (PerkinElmer, США) в соответствии с рекомендациями FMF (Fetal Medicine Foundation – Фонд Медицины Плода, Лондон).
В нашей многопрофильной клинике вы можете посетить специалистов более чем 30 направлений. У нас внимательные и опытные врачи, современное, высокоточное оборудование.
Пройти диагностику в «МедикСити» – значит, сэкономить время и сберечь нервные клетки!
Материал подготовлен при участии специалиста:
Анализ на ХГЧ β – единица при перинатальной диагностике
ХГЧ (хорионический гонадотропин) — гормон, концентрация которого резко возрастает во время беременности
Его увеличение свидетельствует о произошедшем зачатии, что крайне важно при беременности, наступившей в результате лечения бесплодия. ХГЧ — не строго «женский» гормон
Это вещество специально вводят мужчинам с целью улучшения показателей спермограммы при подозрении на мужское бесплодие.
Что такое ХГЧ и β – ХГЧ
Это вещество состоит из двух компонентов:
- α- единица, похожая на другие гормоны;
- β – единица – уникальная для ХГЧ, отличающая его от других гормональных веществ.
Именно поэтому анализируется именно β – единица, а сам анализ часто называют β – ХГЧ.
Гормон вырабатывается клетками зародышевой оболочки для стимуляции гормонов, поддерживающих беременность – прогестерона и эстрогенов. Это предотвращает наступление менструации и позволяет эмбриону «прижиться». Именно поэтому при бесплодии врачи анализируют уровень ХГЧ в организме пациентки. Если его содержание падает или отстаёт от нормы женщине назначают гормональные препараты, поддерживающие беременность. Следить за уровнем гормона необходимо женщинам, склонным к привычному невынашиванию и имевшим замершие беременности.
Концентрация ХГЧ быстро увеличивается, пока не образовалась плацента, которая позже принимает на себя гормональную функцию. Стремительный рост уровня гормона свидетельствует о том, что беременность сохранилась и эмбрион развивается. В дальнейшем содержание гормона снижается, оставаясь повышенным до родов и некоторое после них.
Нормальное содержание ХГЧ у разных женщин сильно различается. Врач определяет, все ли нормально, по динамике изменения показателя у конкретной пациентки.
Примерные показатели концентрации гормона при беременности приведены в таблице
| Срок, нед. | Концентрация, мЕД/мл |
| 1 | 20-155 |
| 2 | 100-4850 |
| 3-4 | До 82 000 |
| 5-6 | До 151 000 |
| 7-8 | До 230 000 |
| 9-10 | До 290 000 |
| 11-16 | Снижается с 290 000 до 245 000 и менее |
| 17-25 | Снижается до 50 000-80 000 |
| 25-37 | постепенно понижается до 40 000 и меньше |
Несоответствие уровня ХГЧ сроку наблюдается при патологиях беременности и неправильном развитии плода
| повышение | понижение |
| пузырный занос | замершая беременность, гибель эмбриона |
| многоплодная беременность | угроза выкидыша |
| токсикоз | недоразвитие плода |
| врожденные наследственные болезни и пороки развития плода | внематочная имплантация эмбриона |
| гормональные патологии у матери | на поздних сроках указывает на перенашивание |
В отличие от беременности, при болезнях, вызывающих повышение уровня ХГЧ, (раке яичников, желудка и молочных желез), уровень гормона повышается постепенно и не снижается. Поэтому женщине несколько раз во время беременности насколько раз назначают такой анализ
Как проводится скрининговый анализ β – ХГЧ
Для этого исследования сдается кровь из вены или моча, но в урине гормон определяется позже, а результат не так точен. Поэтому лучше положиться на анализ крови, показывающего наличие гормона и его концентрацию.
Забор материала проводят утром натощак, если требуется сдать анализы срочно, нужно поголодать 4-6 часов. Желательно в это время не принимать лекарственных средств. Если уровень ХГЧ на ранних сроках стал стремительно снижаться или повышаться, нужно обратиться к врачу и выявить причину.
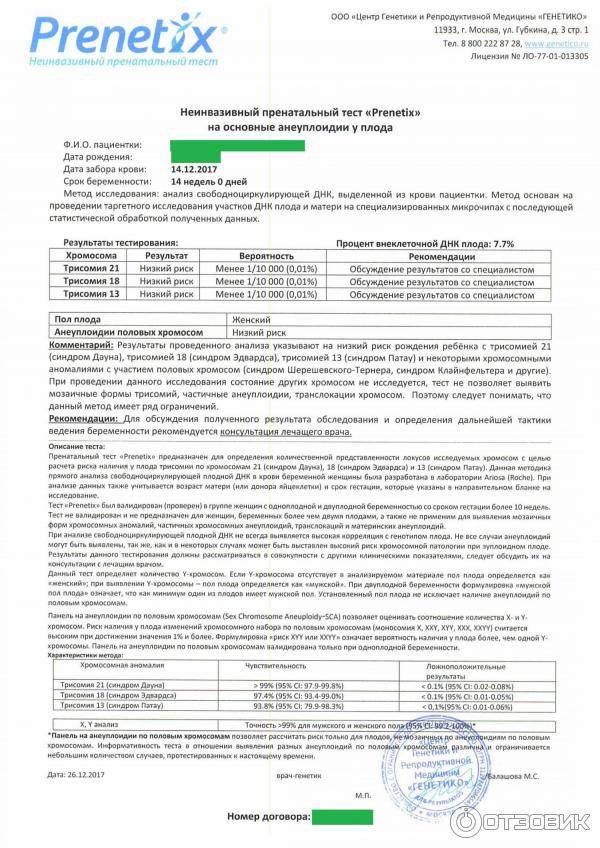
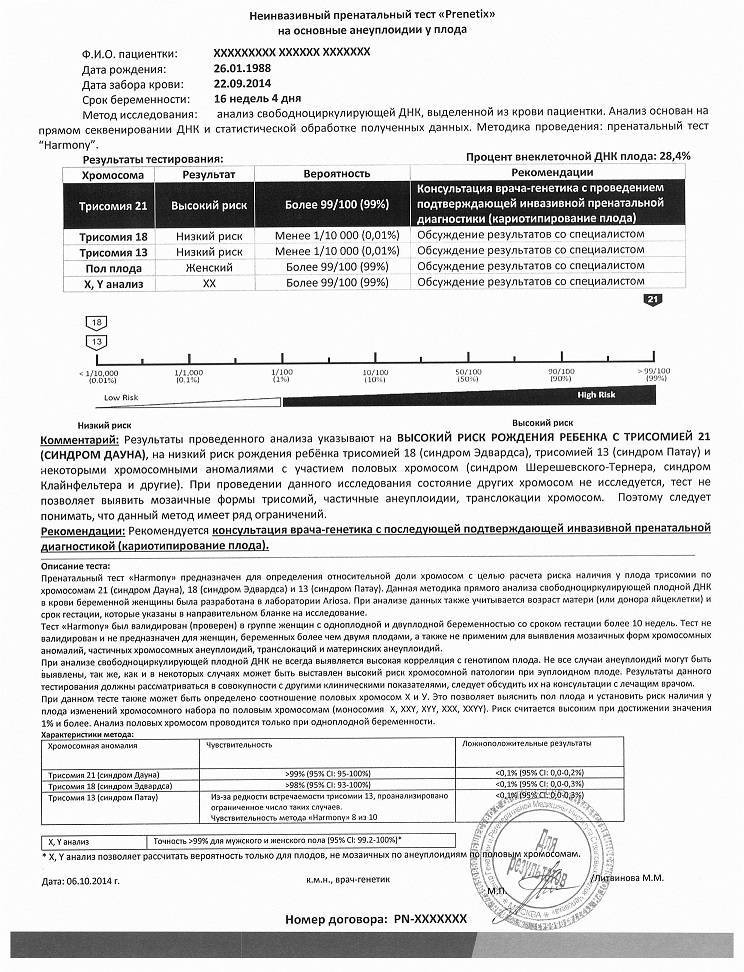
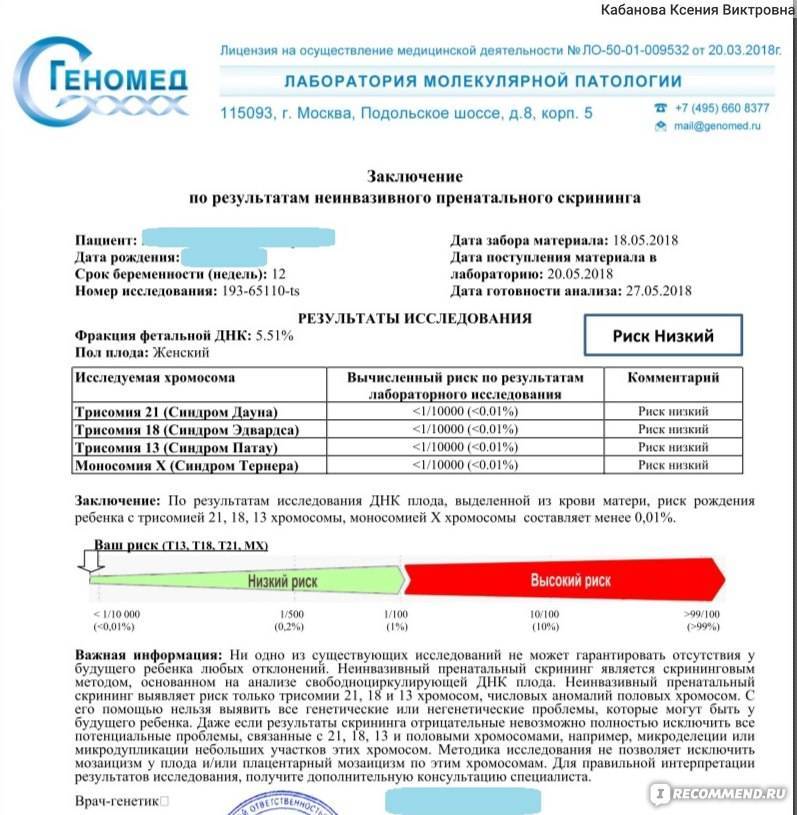
Что такое НИПТ
Неинвазивный пренатальный тест (НИПТ)- это безопасный и высокоточный ДНК тест, который на раннем сроке беременности дает информацию о здоровье плода.
Как проводится НИПТ
- Из крови беременной женщины выделяют ДНК плода, которая появляется с 9-10 недели беременности
- Расшифровка генетического материала
- Определение степени риска генетической патологии плода.
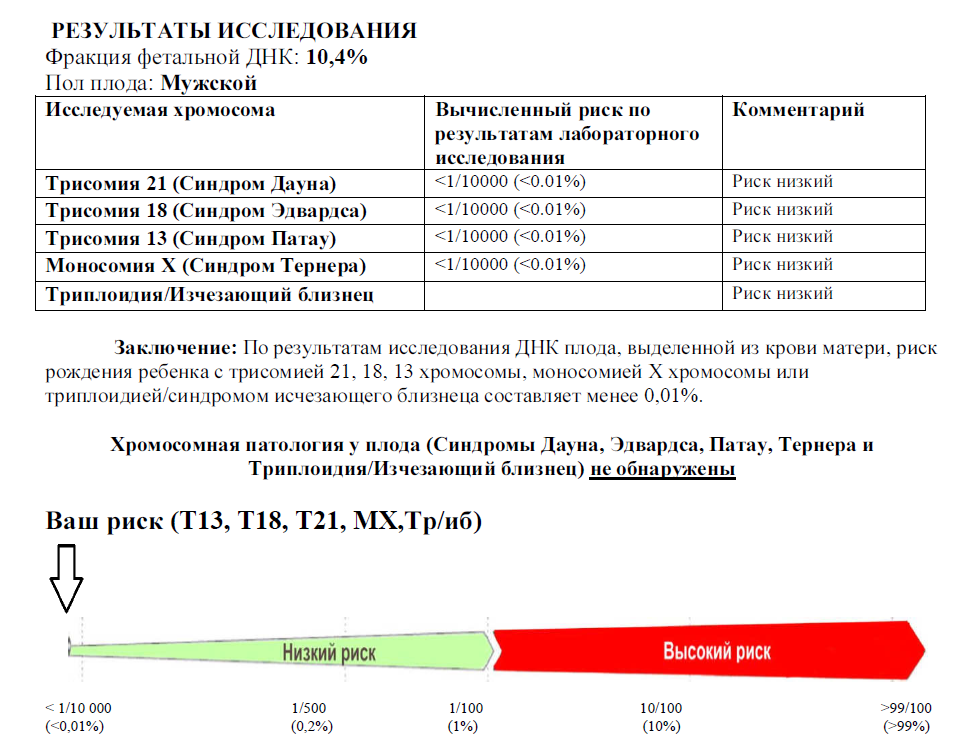
Если риск составляет менее 1 %- значит нет повода для беспокойства, если больше- необходимо дополнительное обследование.
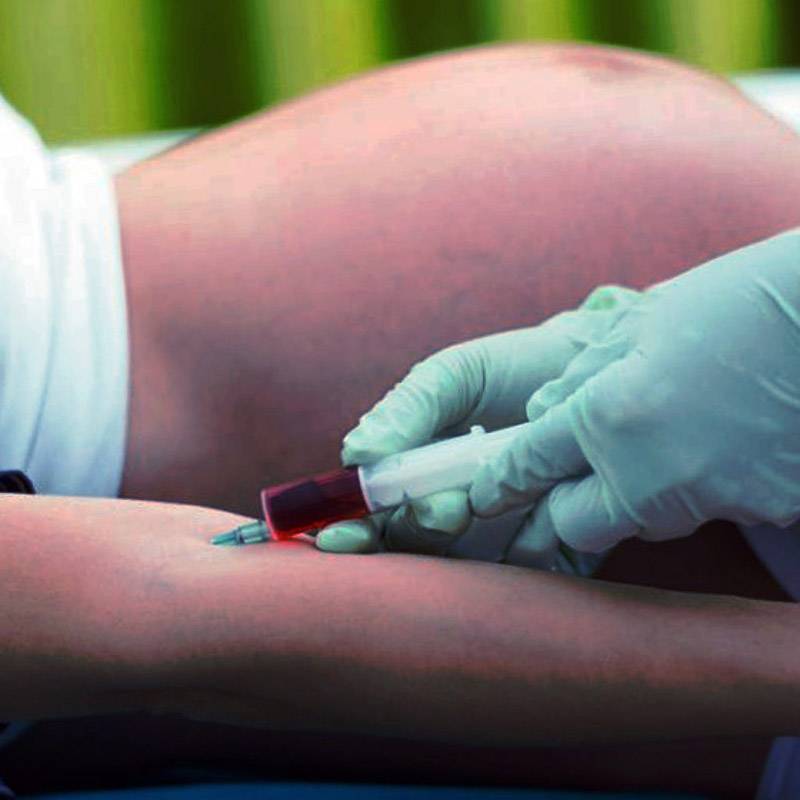
Плюсы неинвазивного теста
- в полость матки не вводятся инструменты или препараты
- используется венозная кровь матери (20 мл)
- нет риска инфицирования или прерывания беременности
- не требуется никакая подготовка
- достоверность теста 99,9 %
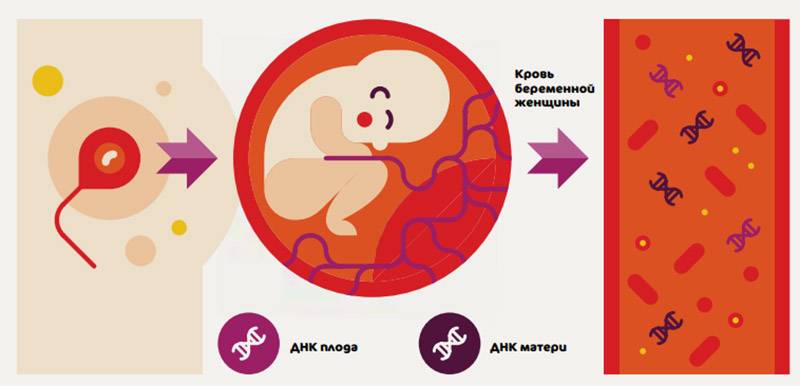
Что показывает НИПТ
С помощью НИПТ можно выявить следующие патологии:
- Синдром Дауна. Самое частое хромосомное заболевание, характеризуется врожденными пороками развития и умственной отсталостью.
- Синдром Эдвардса. Характеризуется нарушением интеллекта, дефектами развития мозга и других органов.
- Синдром Патау. Характеризуется тяжелыми пороками развития.
- Синдром Клайнфельтера (только у мальчиков). Характеризуется развитием бесплодия, импотенции, поражением эндокринной системы.
- Синдром Тернера (только у девочек). Характеризуется наличием ожирения, маленьким ростом, физической отсталостью, поражением сердца.
- Дополнительные Х и Y хромосомы. Характеризуется нарушением психического и физического развития.

Важно!
Помимо анеуплоидий (синдром Дауна, Патау и др.) можно определить микроделеции.
Микроделеции- это потеря маленьких участков хромосом. Некоторые микроделеции вызывают генетические синдромы (Синдром Ди Джорджи, синдром «Кошачьего крика», Ангельмана, Прадера- Вилли).
До настоящего времени, единственным способом пренатальной диагностики микроделеционных синдромов являлась инвазивная процедура- амниоцентез, кордоцентез, биопсия хориона.
Благодаря НИПТ стало доступной и безопасной диагностика микроделеционных синдромов.
Интересно!
Также с помощью данного теста можно определить пол плода.

Кому рекомендован НИПТ
Рекомендован всем беременным женщинам, так как более точный, чем биохимический скрининг и абсолютно безопасен.
Данный тест не является обязательным, но все таки рекомендован женщинам старше 35 лет и если результаты скрининга первого триместра показали высокий риск.