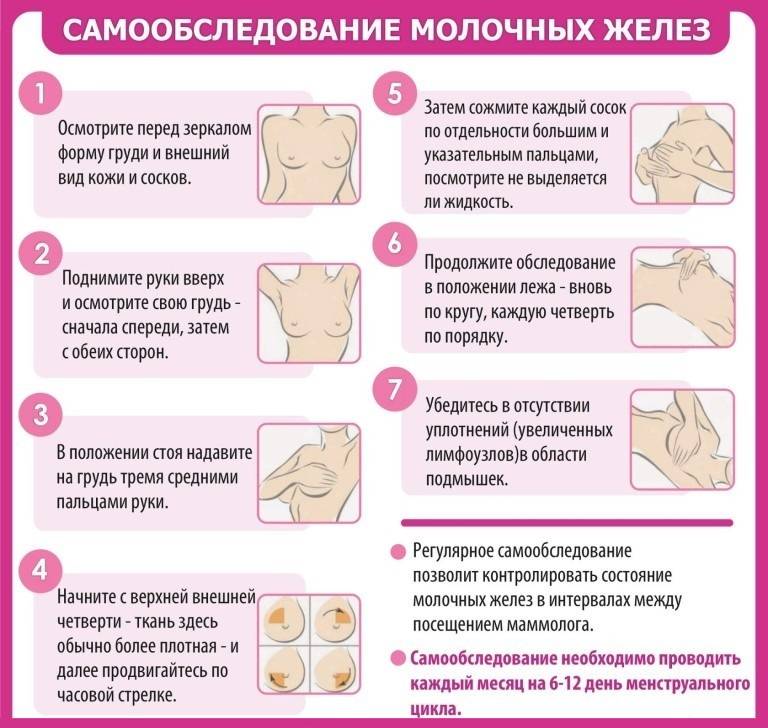
Тонкая грань между нормой и патологией
Маленькие трещины на груди на фоне гормональных трансформаций всего за 1 – 6 дней способны перерасти в полноценный мастит, требующий немедленного лечения
Вот почему так важно, нежно и заботливо относиться к малышам
Мастит – это воспаление ткани груди. Обычно он грозит кормящим мамам, но опасен и для деток на момент физиологического набухания груди. Если через 6 – 8 дней самочувствие малыша не улучшилось, железы продолжают увеличиваться, выделения становятся обильными, необходимо немедленно обратится к врачу.
Сильно гиперемированная кожа, общее недомогание, беспокойство малыша, повышение температуры свидетельствуют о воспалительных реакциях. Самостоятельно подобный патологический процесс не исчезнет.
Виды микромастии
Обычно маленький размер груди приносит женщине только эстетические неудобства. С точки зрения функциональности молочные железы любого размера производят достаточное количество грудного молока в период лактации. Кроме того, грудь существенно увеличивается в период беременности и лактации. Микромастия у женщин бывает нескольких типов:
- двусторонняя — обе молочные железы имеют одинаково маленький размер, нет выраженной асимметрии;
- односторонняя — при этой форме патологии одна молочная железа имеет нормальный размер и форму, а вторая существенно уменьшена.
Бывают сложные формы микромастии, когда обе груди уменьшены, но степень их развития отличается.
Половой криз
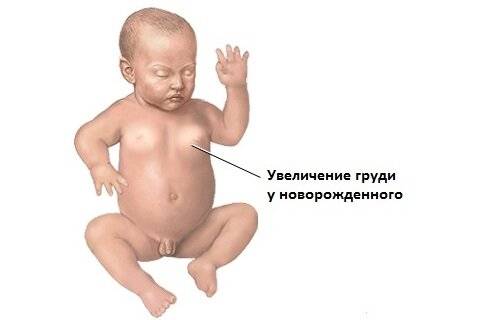
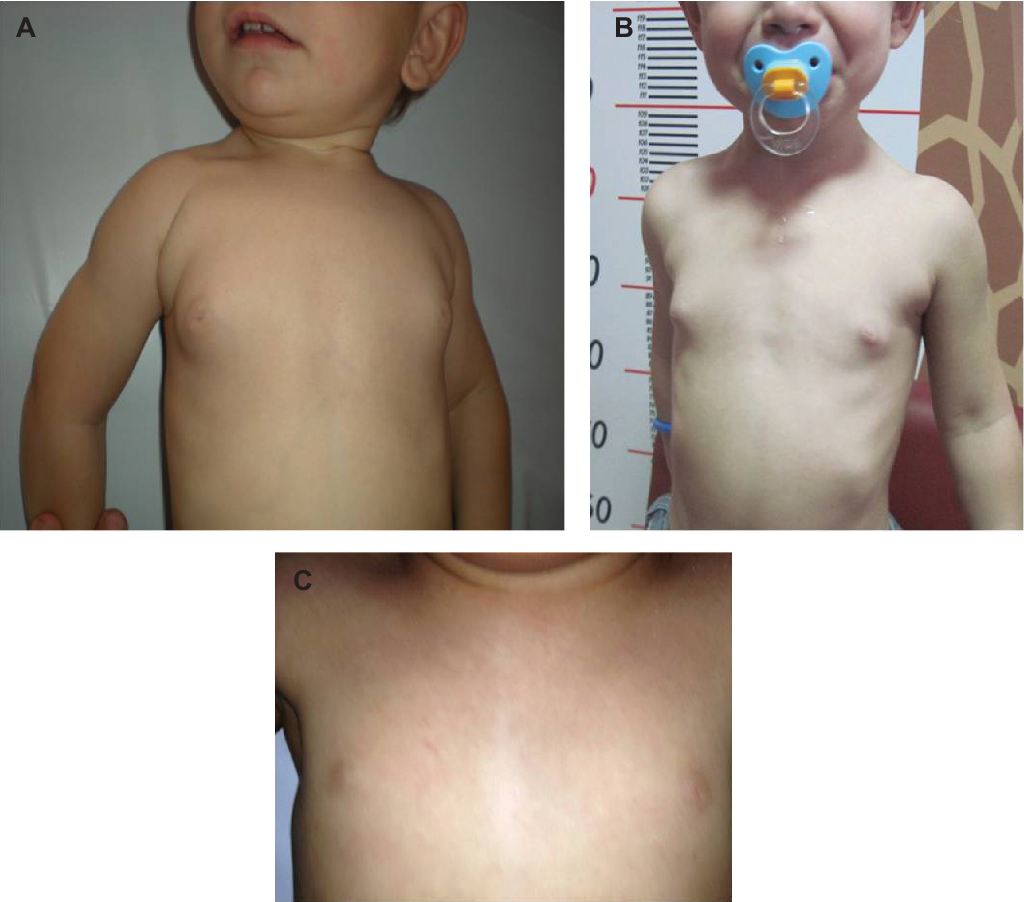
После того как малыш покидает утробу матери, уровень эстрогена в его организме резко падает, что дает толчок для начала гормональной перестройки. Поэтому набухание детских молочных желез является следствием изменений гормонального фона.
Обычно уплотнение в груди появляется у 70 грудничков из 100. По статистике, увеличение области грудных мышц происходит у большинства девочек, а также у 50% мальчиков.
Половой криз чаще всего развивается у доношенных детей, а малыши, которые родились раньше срока, зачастую не подвержены этому явлению. Некоторые врачи говорят, что отсутствие такой симптоматики является скорее патологией, чем нормой. Поэтому этот процесс не требует лечения.
Симптоматика полового криза:
- увеличение грудной области;
- появление слизистых или кровянистых выделений из влагалища;
- наличие высыпаний в области лица.
Почему развивается мастит новорожденного?
Если во время развития физиологической мастопатии в организм ребенка попадает инфекция (как правило, стафилококковая или стрептококковая), возникает риск мастита новорожденного: причем, он может возникнуть и у новорожденных девочек, и у новорожденных мальчиков.
Стафилококковые или стрептококковые бактерии могут жить в организме матери (к примеру, на поверхности ее кожи или на слизистой носоглотки), а также находиться на поверхности в туалетах и ванных комнатах.
Микроорганизмы проникают в организм при определенных условиях, как правило — когда родители неправильно ухаживают за ребенком, не учитывая особые свойства его кожи:
- в ней очень много микрососудов;
- она обладает большой проницаемостью, поэтому любые вещества с ее поверхности тут же попадают внутрь организма и в кровоток;
- жировая клетчатка под кожей очень толстая и рыхлая;
- потовые и сальные железы пока еще не могут нормально функционировать и создавать антибактериальную защиту; и если материнский иммунитет не смог защитить ребенка от бактерий (ведь кожа малыша не сразу принимает от матери все ее микроорганизмы — процесс этого заселения происходит постепенно), они тут же вызывают в организме инфекционную патологию;
- процесс терморегуляции еще не отлажен;
- кожа очень насыщена жидкостью.
Как и почему может присоединиться инфекция?
- если ребенок одет без учета температуры воздуха, и на его коже возникают опрелости;
- если на одежде малыша присутствуют грубые швы или края, которые травмируют нежную кожу;
- если во время обработки кожи ребенка мама случайно царапает или повреждает покров (к примеру, маникюром).
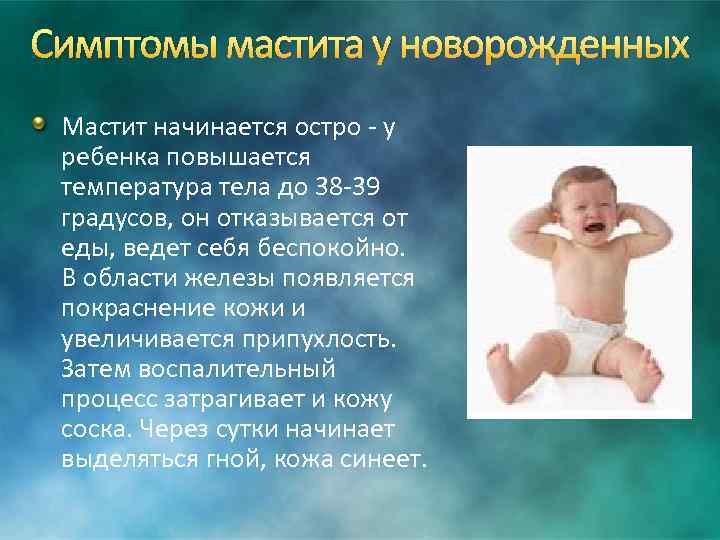
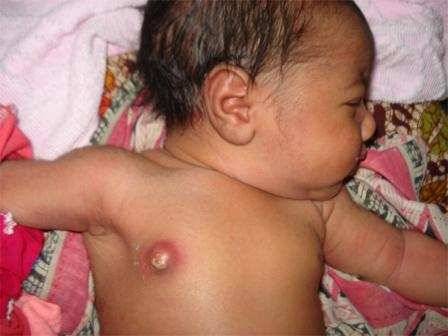
Признаки мастита у новорожденных
- как правило инфекция проникает в одну из желез (гораздо реже она поражает обе), из-за чего грудная железа становится более плотной, у малыша появляется сильная боль при прикосновении;
- в области заражения кожа краснеет;
- температура тела малыша поднимается до отметки 39 °С;
- ребенок плачет, когда его пеленают или переодевают;
- малыш отказывается от груди, становится вялым;
- позже в очаге инфекции скапливается гной, при надавливании на эту область ребенок очень сильно кричит, испытывая боль;
- при гнойном мастите из сосков новорожденного может самопроизвольно (без надавливания) выделяться гной.
Такое состояние является для ребенка чрезвычайно опасным. Поэтому уже при первых симптомах мастита следует обратиться к педиатру или вызвать скорую помощь. Если помощь не оказать вовремя — гной может расплавить находящиеся рядом с грудной железой ткани и проникнуть в другие ее отделы. Такое состояние способно привести к диагнозу флегмоны грудной стенки — гнойного воспаления жировой клетчатки. Более серьезные состояния, к которым может привести мастит новорожденного — сепсис и генерализованная инфекция (распространение инфекции по всему организму), что угрожает жизни ребенка.
Для новорожденной девочки мастит более опасен, чем для мальчика: если в процессе болезни гибнут ацинусы (составные части молочной железы), на их месте появляется соединительная ткань. В таком случае, когда девушка повзрослеет, ее грудь скорее всего будет развиваться асимметрично. А во время грудного вскармливания взрослая женщина рискует получить серьезный лактостаз (застой молока), вылечить который без операции будет сложно.
Особенности процесса
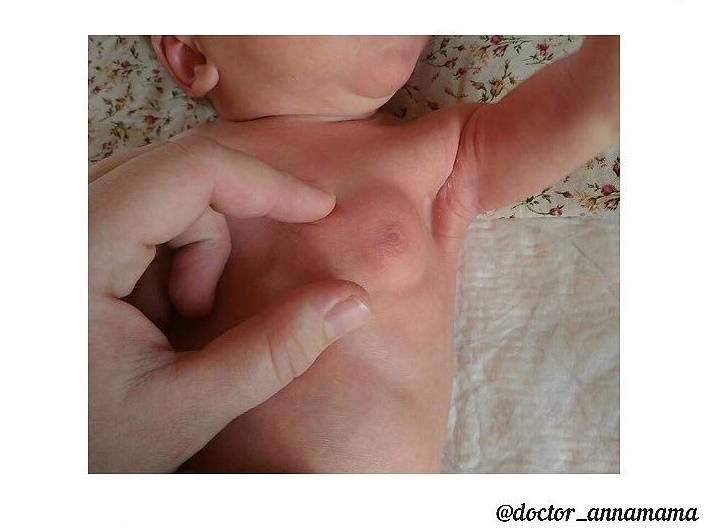
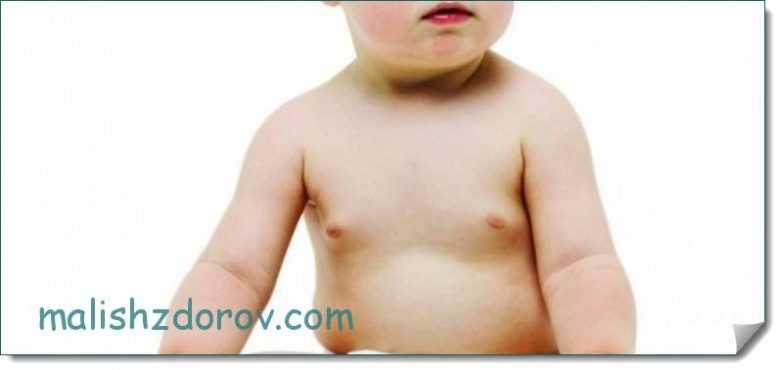
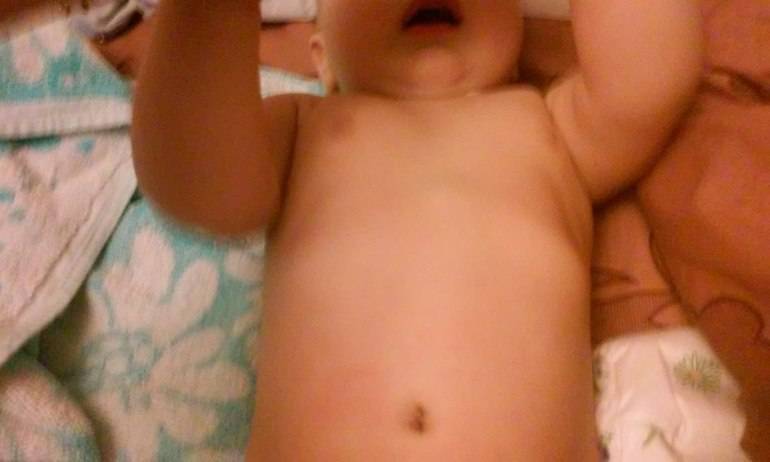
Чаще всего молочные железы увеличиваются равномерно, но бывают случаи, когда происходит одностороннее набухание. Нормой является увеличение диаметра грудной клетки на 3 сантиметра, при этом на эпидермисе не должно иметься никаких высыпаний или раздражений.
Чаще всего грудь начинает расти на вторые сутки после родов, а уменьшаться воспаление начинает к окончанию первых семи дней жизни. Полностью этот симптом исчезает через месяц. Процесс, развивающийся таким образом, не требует никакого лечения. Запрещается давить на увеличенные участки тела, пытаться выдавить из них выделения, нельзя делать компрессы. Требуется исключить трение набухших частей об одежду.
Если не выполнять эти перечисленные рекомендации, может развиться мастит новорожденных, который сопровождается тяжестью развития и лечения.
Как лечат такой мастит?
Если вы подозреваете гнойный мастит у ребенка, необходимо немедленно обратиться в детскую хирургрию или к хирургу поликлиники. Мастит новорожденных лечится исключительно в стационаре. Прежде всего, врачи возьмут посевы отделяемого с определением чувствительности микроба к антибиотикам. Тогда можно будет подобрать активное и хорошо помогающее средство. Лечение заключается в следующем:
- на стадии инфильтрации, когда гноя нет, применяют компрессы, антибиотики и средства, предотвращающие воспаление.
- при гнойной фазе необходимо вскрытие и удаление гноя с бережным сохранением ткани железы. Разрез желают под наркозом около соскового кружка, потом назначают рассасывающие и специальные повязки. Обязательно назначение антибиотиков и физиолечения.
Мастит – дело серьезное. Избежать его можно, если при нагрубании молочных желез у новорожденного не применять «бабушкиных советов» и средств народной медицины. Просто не трогайте область железы и не получите осложнений.
Профилактика
Чтобы не испытать на собственном опыте все «прелести» подобного состояния, нужно ответственно подойти к вопросу ухода за младенцем и соблюдать элементарные гигиенические правила:
- тщательно мыть руки перед тем, как подойти к крохе, особенно после посещения туалета и после уличных прогулок;
- купать новорожденного каждый день;
- регулярно подмывать его, своевременно менять подгузники и пеленки;
- не подпускать к малышу людей, болеющих ангиной, ОРВИ, имеющих гнойные раны на теле.
Итак, если у ребенка набухли груди, анализируем ситуацию, задавая себе вопросы:
- Набухла только одна железа или сразу две?
- Есть ли другие тревожные признаки (температура, вялость, плаксивость, уплотнения в груди)?
- Моему ребенку меньше месяца жизни?
- На лице появились белые прыщички?
Оценив ситуацию, вы сориентируетесь, нужна ли помощь врача или это физиологическое состояние, которое скоро пройдет.
Почему возникает физиологическая мастопатия
Все органы и системы организма малыша в утробе матери развиваются постепенно, а формирование анатомических структур репродуктивной системы и грудных желез начинается примерно на 9 -10-й неделе под воздействием эстрогенов и прогестерона при этом «используются» материнские гормоны, ведь до рождения его эндокринная система практически не включается в работу.
Сразу после рождения организм ребенка старается адаптироваться к новому миру, все его системы перестраиваются к условиям внешней среды. Это момент стресса для новорожденного, в который все силы его организма включаются в работу и становятся активными в том числе и эндокринная система. Но физиологическая мастопатия чаще всего возникает в связи с тем, что до момента рождения в материнской утробе ребенок получал большое количество женских гормонов, они помогали ему нормально расти и развиваться. А после рождения такое активное получение материнских гормонов прекращается, что влечет за собой перестройку организма. Как правило, первые симптомы данного состояния появляются на 3-5-е сутки жизни. Пик криза наблюдается на 7-11-й день – ребенок еще окончательно не адаптирован, а остался минимум материнского гормона (эстрогена). Кроме этого в этот период наблюдается повышение уровня гормонов гипофиза в крови малыша — в том числе и пролактина, который и усиливает нагрубание и увеличение молочных желез и девочек и грудных желез у мальчиков.

У некоторых детей процесс адаптации происходит физиологично, у других могут возникнуть проблемы. К примеру, при проникновении в организм инфекции возможно развитие мастита у новорожденных.
Кроме этого нужно помнить, что существует еще понятие как минипубертат — активация выработки гормонов аденогипофиза, продукции гонадотропинов. И у девочек при минипубертате наблюдается увеличение грудных желез — изолированное телархе, которое не сопровождается системным действием половых гормонов, а у мальчиков увеличивается продукция тестостерона.
Минипуберт возникает:
— с 1,5 – 6 месяцев – у мальчиков;— с 3 месяцев до 1,5 лет – у девочек.
Это значит, что повторное увеличение молочных желез у девочек с трех месяцев до 1,5 лет может быть как вариант физиологической нормы, так и симптомом преждевременного полового созревания, которое нужно исключать.
Во всех остальных случаях увеличения молочных желез у девочек и грудных желез у мальчиков необходима консультация педиатра, а возможно и эндокринолога.
Набухание молочных желез и мастит у новорожденных
В первые дни после родов в организме новорожденных малышей происходят серьезные процессы. Они приспосабливаются к жизни вне маминого живота, и претерпевают изменения, в том числе в гормональном фоне, результатом которых становятся признаки полового криза.
 Фото – фотобанк Лори
Фото – фотобанк Лори
Одним из его проявлений является набухание молочных желез, которое может происходить как у девочек, так и у мальчиков. Кроме этого, у детей может меняться цвет кожи, проявляются прыщики белого цвета, пятнышки, что вызывает родительское беспокойство, иногда приводящее к неоправданным действиям и лечению того, что лечить не нужно.
Лечение воспаления грудной железы
В зависимости от степени тяжести болезни, врач выберет тактику лечения маленького пациента. Если присутствует только воспаление (инфильтративная степень, без гноя), назначаются антибактериальные препараты, физиотерапия, компрессы полуспиртовые. Лечение проводят в стационаре под наблюдением докторов.
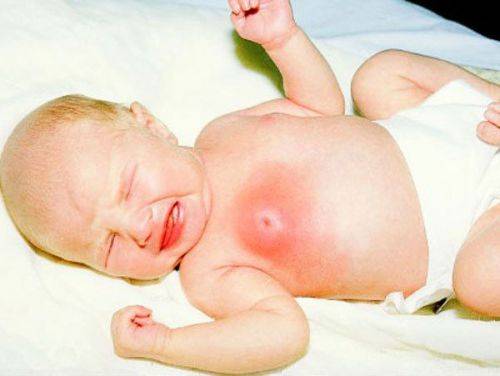
Мастит не перепутаешь с физиологическим состоянием
В случае с гнойным маститом применяют оперативные методы. Детям все разрезы проводят под общим наркозом в радиальном направлении. После удаления гноя в некоторых случаях нужно поставить дренаж для полного очищения раны. Также используются в лечении антибиотики (после любой операции), наложение марлевых повязок с антибактериальными пропитками, витамины.
Длительное неоказание помощи ребенку провоцирует развитие флегмоны (гнойно-воспалительного процесса, затрагивающего подкожную жировую клетчатку) или даже сепсиса (когда инфекция попадает в кровь). Это опасные состояния для жизни. Девочек нужно особенно беречь от маститов, так как их развитие провоцирует закупорку протоков грудной железы и отрицательно сказывается на лактационных способностях в период материнства.
Некоторые родители, заметив, что железа опухла и воспалилась, стараются избавить малыша от уплотнений. Они делают массаж груди или пытаются выдавить жидкость из соска. Такие действия порой влекут за собой тяжелые последствия, вплоть до абсцесса и сепсиса. Можно повредить нежную кожу малыша, что повысит риск инфицирования.
При заболеваниях грудных желез схема лечения сильно отличается. Если по результатам визуального осмотра и УЗИ диагностируется патологический мастит или мастопатия, грудничка госпитализируют. В большинстве случаев справиться с заболеванием удается с помощью консервативной терапии, в экстренных ситуациях больной направляется на операцию.

При естественном увеличении груди родители должны следить за соблюдением правил личной гигиены ребенка. Необходимо регулярно проводить водные процедуры, чаще менять одежду и избегать контакта с грязными вещами. Специалисты в целях профилактики осложнений рекомендуют накладывать маленьким пациентам на воспаленную железу сухую чистую ткань. Так удастся избежать проникновения бактерий в железу через лимфатические протоки или повреждения на коже.
На УЗИ отчетлива видна картина воспаления. Инфильтрат имеет четкие края. Врач назначает маленькому пациенту антибактериальную терапию из 2–3 препаратов. Также больному накладывают специальные лекарственные компрессы. При высокой температуре назначаются жаропонижающие препараты.
Если припухшие железы увеличены, при пальпации в груди ощущается шарик, а консервативная терапия не дает нужных результатов, абсцесс вскрывают. Хирург на груди делает небольшой разрез (1–1,5 см), а затем проводиться дренирование раны. После того как гной из полости абсцесса будет удален, дренаж снимают и накладывают лечебную повязку.
В связи с тем, что сложно полностью очистить рану от патогенной микрофлоры, ребенок должен продолжать прием антибиотиков. Нередко больные направляются на повторные операции для устранения вновь скопившегося гнойного экссудата.
Упражнения для увеличения роста
Приводим систему таких упражнений:
1. Вис на перекладине на руках хватом сверху. Перекладина должна быть такой высоты, чтобы вы, повиснув на ней расслабившись, не касались земли ногами. Повисев 20-30 сек, столько же отдохните. Повторите упражнение 3-5 раз.
2. Прыжки на месте. Попытайтесь в прыжке достать кончиками пальцев до какого-нибудь высоко расположенного предмета (например, ветки дерева). Сначала сделайте 10 прыжков, отталкиваясь обеими ногами. Не торопитесь, интервал между прыжками между прыжками должен быть 5-8 секунд. Отталкиваясь, вкладывайте в прыжок всю силу, вытягиваясь вверх телом. Отдохните 2-3 минуты, выполняя при этом какое-нибудь упражнение на расслабление. Затем сделайте еще 10 прыжков.
3. После 3-4–х минутного отдыха, наполненного упражнениями на расслабление, вновь сделайте 10 прыжков, только при этом отталкиваясь от земли (пола, одной ногой (например, левой). Отдохните 2-3 минуты, повторите упражнение.
4. Сделайте все также, как и в предыдущем пункте (3), но на этот раз – отталкиваясь правой ногой. После 2-4-х минутного отдыха переходите к следующему упражнению.
5. Вис на перекладине вниз головой. Для этого, повиснув на перекладине на руках, поднимите ноги вверх и, согнув в коленях, зацепите их под коленями за перекладину. Удерживаясь в таком положении, медленно опустите вниз туловище и руки. Продолжительность виса 20-30 секунд. Не задерживайте дыхание. Повторите упражнение 2-3 раза.
6. Проделайте упражнение №2, но прыжки выполняйте с разбега. Подбегая под тем, чего хотите достать, изо всей силы оттолкнитесь двумя ногами, вытягиваясь в «струнку».
7. Выполните упражнение №3, но на этот раз также с разбега.
8. А теперь упражнение №4 и также с разбега.
Это комплекс из 8 упражнений следует выполнять 2 раза – утром и вечером – каждый день. свободных от тренировок дней может быть не более 2-х в неделю.
К приведенной выше системе упражнений следует добавить несколько общих, однако, важных рекомендаций. Висы на перекладине можно выполнять со временем с отягощением (эффект увеличения роста будет при этом еще заметнее), попросив кого-нибудь, повиснуть у вас на ногах, а если вниз головой – взяв в руки, например, гантели 5-10 кг. Помните, что полезны все гимнастические упражнения на перекладине – разнообразные подтягивания, «выходы», вращения и т. д. Что касается прыжков, то помимо выполнения основного комплекса 2 раза в день, прыгайте, где только это возможно, стараясь достать потолок. Число прыжков постепенно доведите до 200-300 в день.
Если есть возможность играть в баскетбол – играйте. Очень полезно также плавание брасом.
Физические упражнения дополняйте тепловыми процедурами (сауна, русская баня, ванны с температурой воды 37-39 градусов с морской или обычной солью, хвойным экстрактом), самомассажем и различными закаливающими воздействиями. Все это будет вызывать раздражение зон роста, усиливать микроциркуляцию и обмен веществ и, в конечном итоге к более или менее выраженному ускорению процесса роста.
Существенное значение имеет собственный психологический настрой. Желающим увеличить свой рост специалисты рекомендуют ставить перед собой конкретные задачи. Например, вырасти в предстоящем году на 7 см. Для большой убедительности напишите расписку о том, что вы обязуетесь к такому-то сроку вырасти на столько-то сантиметров. Теперь, когда расписка написана, вы просто обязаны будете расти, чтобы держать слово, данное самому себе.
Когда вы почувствуете упражнения комплекса, включите в свою программу еще и мысленное выполнение. Представляете себе в мыслях, что делаете на тренировках. Попытайтесь при этом почувствовать, как вытягивается ваше тело. После того, как вы закончите эту «мысленную тренировку», также мысленно прикажите своему телу «Расти!».
Хотелось бы предостеречь – не измеряйте свой рост часто. Если вы поставили перед собой задачу на год, так и измеряйте свой рост через год после того дня, когда начали заниматься. И еще – не распространяйтесь друзьям о том, что вы занимаетесь увеличением роста, их любопытство может лишь повредить, уменьшить вашу уверенность в успехе начатого дела.
Ну, и конечно, надо полностью отказаться от курения и алкоголя, иначе все ваши усилия будут сведены на нет.
Кроме того, спать следует не менее 8 часов – ведь именно во время сна происходит рост организма, но лучше ночью, т. к. дневной сон менее полезен. Выполняйте скрупулезно все, что мы посоветовали, и вам обеспечен успех ! Растите на здоровье!
Как лечат такой мастит?
Если вы подозреваете гнойный мастит у ребенка, необходимо немедленно обратиться в детскую хирургрию или к хирургу поликлиники. Мастит новорожденных лечится исключительно в стационаре. Прежде всего, врачи возьмут посевы отделяемого с определением чувствительности микроба к антибиотикам. Тогда можно будет подобрать активное и хорошо помогающее средство. Лечение заключается в следующем:
- на стадии инфильтрации, когда гноя нет, применяют компрессы, антибиотики и средства, предотвращающие воспаление.
- при гнойной фазе необходимо вскрытие и удаление гноя с бережным сохранением ткани железы. Разрез желают под наркозом около соскового кружка, потом назначают рассасывающие и специальные повязки. Обязательно назначение антибиотиков и физиолечения.
Мастит – дело серьезное. Избежать его можно, если при нагрубании молочных желез у новорожденного не применять «бабушкиных советов» и средств народной медицины. Просто не трогайте область железы и не получите осложнений.
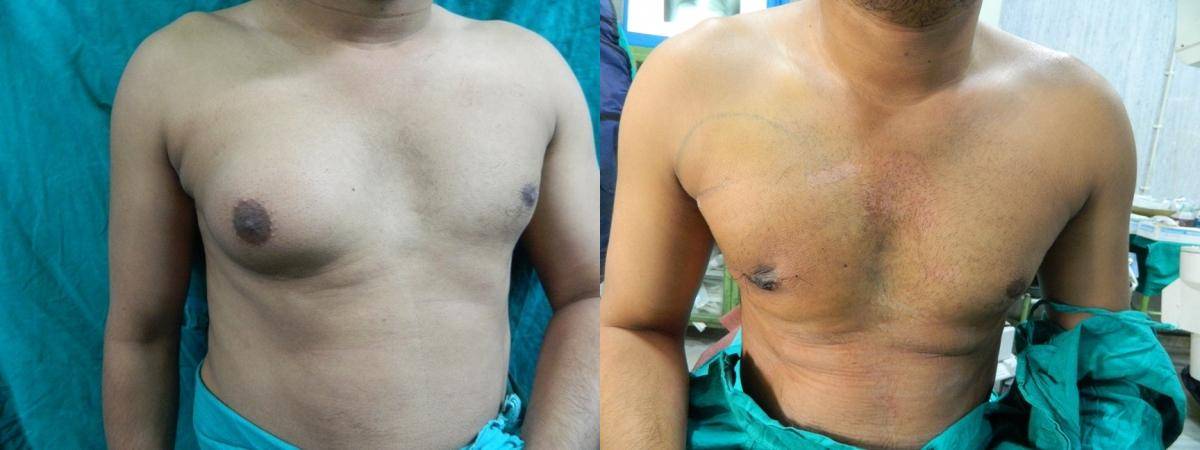
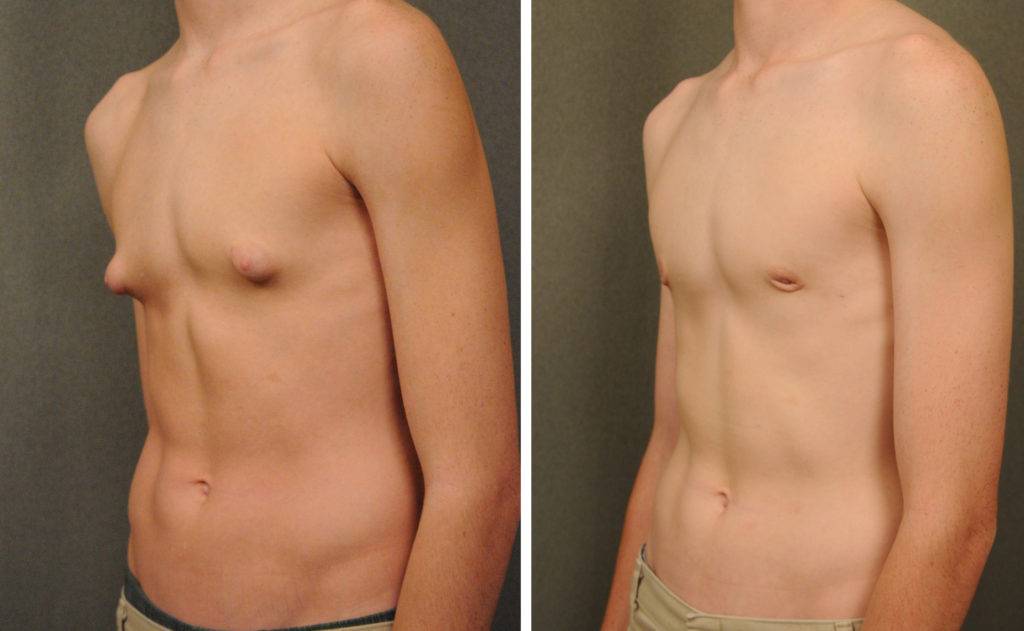
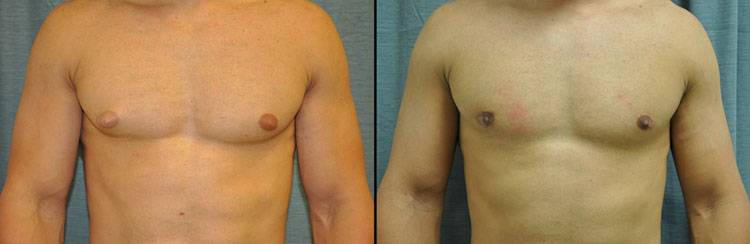
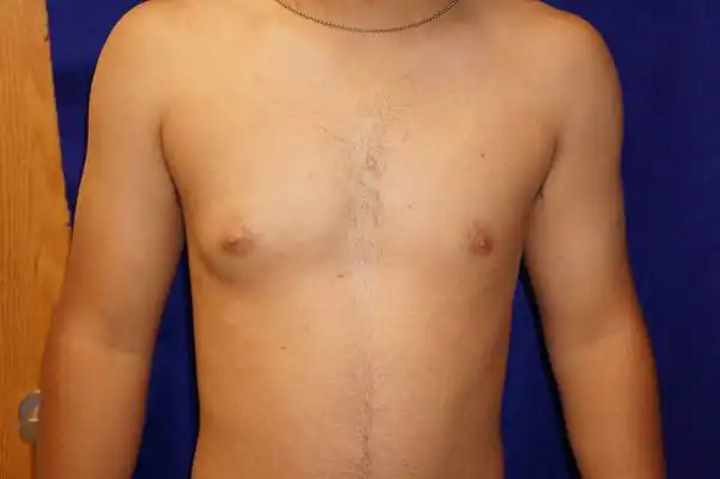
Причины и распространенность гинекомастии
Основными причинами гинекомастии являются нарушение соотношения андрогенных и эстрогенных эффектов вследствие существенного увеличения выработки эстрогенов, понижения производства андрогенов или комбинации указанных факторов. Избыток эстрадиола у мужчин причиняет увеличение груди путем гиперплазии эпителия и некоторых других изменений.
Гинекомастия той либо иной степени тяжести встречается в течение жизни у 32-65% мужчин . При этом пиковые показатели заболеваемости проходятся на несколько возрастных групп:
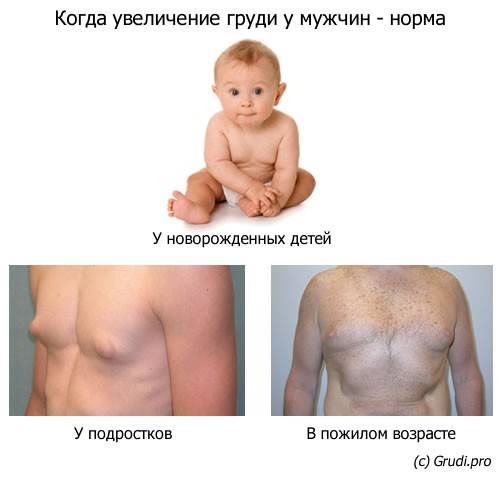
- Новорожденные. В период беременности плацента превращает дегидроэпиандростерон и дегидроэпиандростерон-сульфат в эстрон (фолликулин) и эстрадиол соответственно. После попадания в кровоток ребенка, эстрогены стимулируют пролиферацию ткани грудных желез, вызывая т.н. неонатальную гинекомастию. В случае благоприятного течения эта патология регрессирует на 2-3 неделе жизни ребенка.
- Подростки. Так называемая пубертатная гинекомастия обычно начинается у подростков в возрасте 10-12 лет и достигает пика к 13-14 годам. Во время пубертатного периода концентрация свободного тестостерона физиологически снижается, а эстрадиола – увеличивается. Пубертатная гинекомастия обычно не требует лечения (по аналогии с неонатальным типом патологии) и самостоятельно исчезает в возрасте до 17-18 лет.
- Пожилые мужчины. У мужчин пожилого возраста (около 60-80 лет) может возникнуть старческая гинекомастия. Распространенность заболевания в этой возрастной группе связана с повышенным уровнем ожирения, так как жировая ткань является основной тканью, в которой андрогены конвертируются в эстрогены.
У лиц, не входящих в вышеописанные возрастные категории, патология может возникнуть вследствие применения некоторых препаратов, наличия сопутствующих заболеваний и злоупотребления анаболическими стероидами. До 25% случаев гинекомастии возникают вследствие применение лекарственных средств, таких как фитоэстрогены, гонадотропины, кломифен, метронидазол, трициклические антидепрессанты и др. Повышенному риску возникновения патологии подвержены мужчины, страдающие:
- циррозом печени;
- гипогонадизмом;
- синдромом Клайнфельтера;
- синдромом Каллмана;
- аденомами гипофиза;
- почечной недостаточностью;
- болезнью Грейвса (диффузным токсическим зобом);
- синдромом избытка ароматазы (очень редкое состояние).
Такие факторы, как хронический стресс, голодание и постоянное недоедание, также связаны с увеличенным риском появления гинекомастии.
Причины маленькой груди
Зачастую ответ на вопрос, почему у женщины маленький размер груди, кроется в конституциональных особенностях организма. У невысоких и астеничных женщин грудь обычно небольшого размера, хотя возможны и исключения. Причины микромастии:
- генетическая предрасположенность к недоразвитию железистой ткани молочных желез;
- резкое уменьшение производства яичниками половых гормонов в период полового созревания из-за тяжелых соматических, инфекционных или эндокринных расстройств;
- хирургические вмешательства на органах малого таза и яичниках, в области молочных желез в период детства или подросткового возраста;
- избыток мужских половых гормонов (андрогены и особенно тестостерон) в организме женщины;
- выраженное снижение веса.
Акция
Методы коррекции микромастии
Первоначально при проблемах роста груди необходимо обследование у эндокринолога. Если исключены гормональные проблемы и серьезные патологии, возможно обращение к пластическому хирургу для решения вопроса о пластике груди по эстетическим показаниям.
Самым эффективным методом увеличения размера груди является маммопластика. Она позволяет увеличить размер молочных желез, скорректировать их форму, в целом улучшить внешний вид женского тела.
Единственный безопасный и эффективный метод — протезирование груди современными надежными имплантами. Категорически запрещено применение для увеличения груди различных гелей и других составов — они могут привести к инвалидности и потере груди.
Увеличение груди проводится только после 18 лет, после полного естественного формирования молочной железы и только при отсутствии противопоказаний. Перед выполнением операции женщина проходит полное обследование, включая УЗИ молочных желез, консультацию маммолога и эндокринолога. Затем совместно с врачом обсуждается форма и размер вводимых силиконовых имплантов, итоговый результат моделируется на компьютере.
Современные импланты имеют максимально анатомическую форму, заполнены инертными материалами. Имеют высокопрочные оболочки, исключающие повреждение их внутри тела.
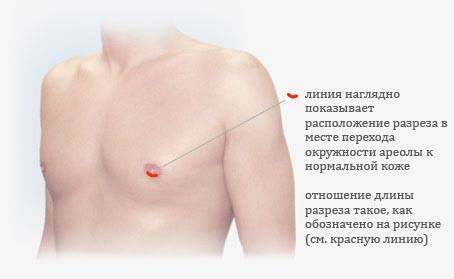
Маммопластика проводится под общим наркозом, место доступа определяется индивидуально. Это могут быть:
- подмышечный доступ;
- периареолярный — с разрезом по краю ареолы груди;
- интрамаммарный (в подгрудной складке);
- через пупок.
Имплант помещают под большую грудную мышцу, частично под мышцу, частично под железу или только под железистую ткань. Это зависит от конкретной клинической ситуации.
Какие бывают белые точки в области сосков

Белые точки могут быть:
- единичными или множественными;
- наполненными содержимым или без него;
- расположенными вокруг ареол или на самих сосках.
Обычно на соске, ареоле или вокруг нее появляются не белые точки «в чистом виде», как плоские белесые образования. Чаще это бугорки, узелки или гнойнички.
Пятнышки тоже появляются на сосках, например, при неравномерном окрашивании области САК (соска и ареолы в комплексе). И тогда по розовой ареоле разбросаны мелкие белые точечки или вполне зримые пятнышки. Этот косметический дефект, легко исправляется с помощью татуажа.
К плоским образованиям относят витилиго (исчезновение пигментации). Именно соски эта болезнь затрагивает редко, но явление не исключено. В некоторых статьях витилиго описывают, как гранулы Фордайса, но это не так, о гранулах расскажем ниже.
Особенности процесса
Чаще всего молочные железы увеличиваются равномерно, но бывают случаи, когда происходит одностороннее набухание. Нормой является увеличение диаметра грудной клетки на 3 сантиметра, при этом на эпидермисе не должно иметься никаких высыпаний или раздражений.
Чаще всего грудь начинает расти на вторые сутки после родов, а уменьшаться воспаление начинает к окончанию первых семи дней жизни. Полностью этот симптом исчезает через месяц. Процесс, развивающийся таким образом, не требует никакого лечения. Запрещается давить на увеличенные участки тела, пытаться выдавить из них выделения, нельзя делать компрессы. Требуется исключить трение набухших частей об одежду.
Если не выполнять эти перечисленные рекомендации, может развиться мастит новорожденных, который сопровождается тяжестью развития и лечения.
Наличие рубцовой ткани
Рубцовая ткань сама по себе является осложнением после пластической операции, так как в задачи пластического хирурга в частности входит также создание незаметного тонкого шрама. В редких случаях, при неправильном уходе за шрамами, врачебных ошибках или из-за генетической расположенности, швы могут срастаться, образуя широкие непривлекательные рубцы. Однако, это может стать не только эстетической проблемой, но и повлиять на весь процесс лактации. Рубцовая ткань может вызывать упругость и боль в груди, спровоцировать её деформацию, а также может распространяться и на молочные протоки, повлияв тем самым на поступление молока. Рубцевание — это не частое осложнение, однако, его нельзя полностью исключить. Если после операции, шрамы вместо того чтобы бледнеть и исчезать, начинают разрастаться, то необходимо как можно скорее обратиться к своему пластическому хирургу, чтобы не запускать этот процесс, а предотвратить его как можно скорее. Тем более, что в арсенале хирургии сегодня есть много способов удаления широких келоидных рубцов.
Лечение мастопатии
Диффузная мастопатия лечится консервативным путем. При мастопатии рекомендуется ограничение в пище животных жиров, молочно-растительная диета, увеличение потребления овощей и фруктов, сои и других бобовых, пищевых волокон с отрубями злаковых; оптимизация веса тела; нормализация режима сна и бодрствования; увеличение двигательной активности и лечебная физкультура. Применяют в лечении мастопатии санаторно-курортное лечение, минеральные воды, физиотерапию, аутотренинг, психотерапию.
Применяемые лекарственные препараты можно разделить на 2 группы:
1. Гормональные средства: препараты на основе женских половых гормонов
2. Негормональные средства: витамины, адаптогены, мочегонные, успокаивающие, улучшающие работу печени, препараты калия, ферменты, обезболивающие, препараты йода. В лечении мастопатии используются фитотерапия и препараты на основе природных биологически активных веществ, биологически активные добавки к пище.
При сопутствующей патологии, вызывающей мастопатию, необходимо дополнительное лечение выявленных заболеваний: лечение гинекологических болезней, лечение заболеваний щитовидной железы, регулирование и стабилизация обменных процессов, лечение заболеваний печени и желчного пузыря, устранение венозного застоя в малом тазу, ликвидация синдрома дисбактериоза толстого кишечника и запоров.
Хирургическое лечение при мастопатии проводится лишь в нескольких случаях.
При наличии крупной кисты с жидким содержимым проводят пункцию кисты, отсасывают содержимое. Иногда для того, чтобы стенки кисты спались, внутрь нее вводят склерозирующие вещества. Подобные операции выполняются, как правило, в амбулаторных условиях. При локализованном фиброаденоматозе, как уже говорилось выше, нередко женщину приходится госпитализировать и с диагностической целью проводить секторальную резекцию молочной железы. При фиброаденоме молочной железы иногда в стационарных условиях проводят оперативное лечение: вылущивание опухоли молочной железы, секторальная резекция молочной железы. В большинстве случаев фиброаденому не удаляют, а проводят за ней динамическое наблюдение.
Если вам поставили диагноз мастопатия – не надо нервничать – разрастание тканевых структур часто напрямую связано с психопатической реакцией женщины. Не пугайтесь, если у вас обнаружили небольшие узловые образования. В арсенале врача много эффективных медикаментозных средств, позволяющих поддерживать «хорошую ситуацию» в молочной железе. Часто они дают возможность справиться даже с большим количеством узловых скоплений, которые раньше не поддавались консервативному лечению. Всеми силами противодействуйте стрессу. Полюбите себя, научитесь радоваться жизни, будьте общительны, делайте себе подарки по поводу и без повода, путешествуйте, ходите в театры, на концерты…
Не надо ходить к бабушкам, экстрасенсам и прочим чудотворцам, магическими пассами и фокусами уплотнение не ликвидировать – вы теряете драгоценное время.
Обязательно сохраните результаты обследования. Они пригодятся в дальнейшем для определения динамики изменений, которые происходят в молочной железе.
Занимайтесь самообследованием, запомните: положительный результат возможен лишь при очень аккуратном, последовательном и длительном лечении по схеме, рекомендованной врачом.
Вернуться к списку статей
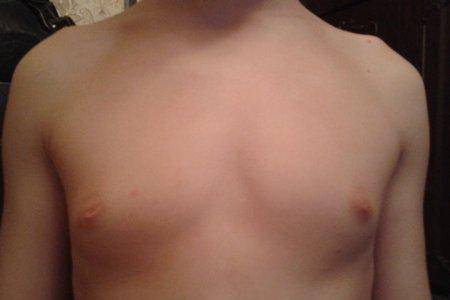
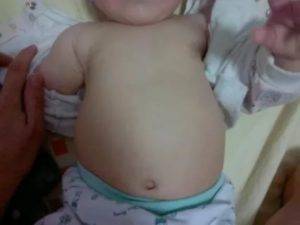
Набухание желез как норма
Внутри утробы плод связан с матерью, и получает через плаценту полезные вещества, вредные элементы, а также гормоны. После появления на свет почти у каждого ребенка проявляется набухание грудных желез, вызванное попадавшими в последние дни в его организм гормонами. У беременной женщины в крови можно найти массу этих веществ, и все они передаются плоду. После рождения физиологический уровень эстрогенов в крови грудничка резко падает, при этом происходит резкий гормональный дисбаланс, схожий с подростковым переходным периодом. В организме у ребенка начинает главенствовать пролактин.
Поскольку этот гормон отвечает за выработку молока, у новорожденных при нажатии на молочные железы может выделяться молозиво из грудных протоков, причем подобное влияние эстрогенов отражается на детях обоих полов: девочках и мальчиках.
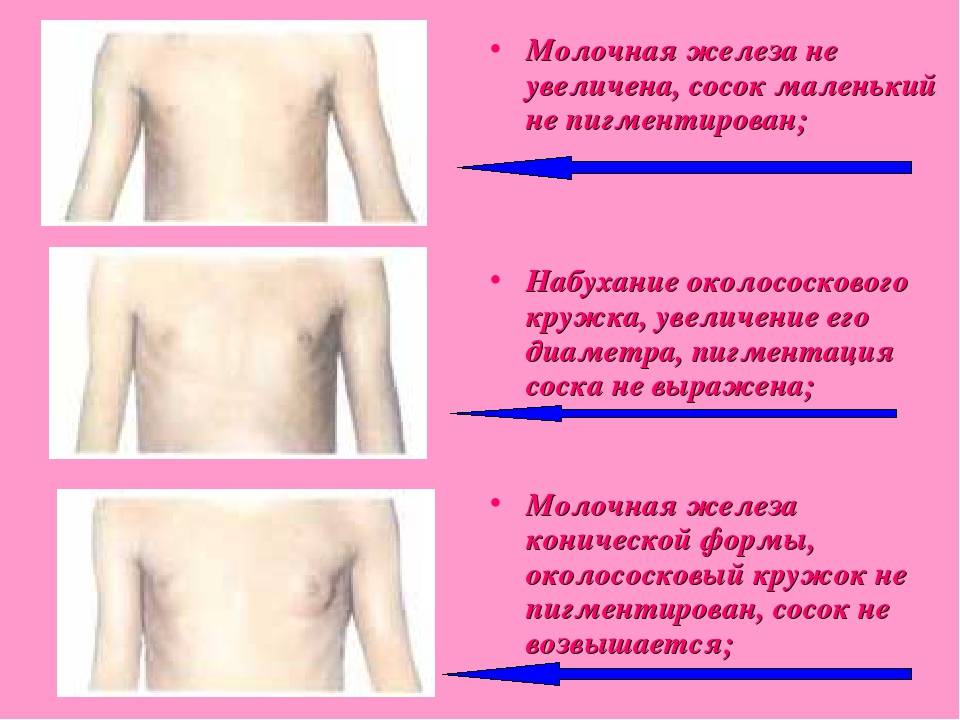
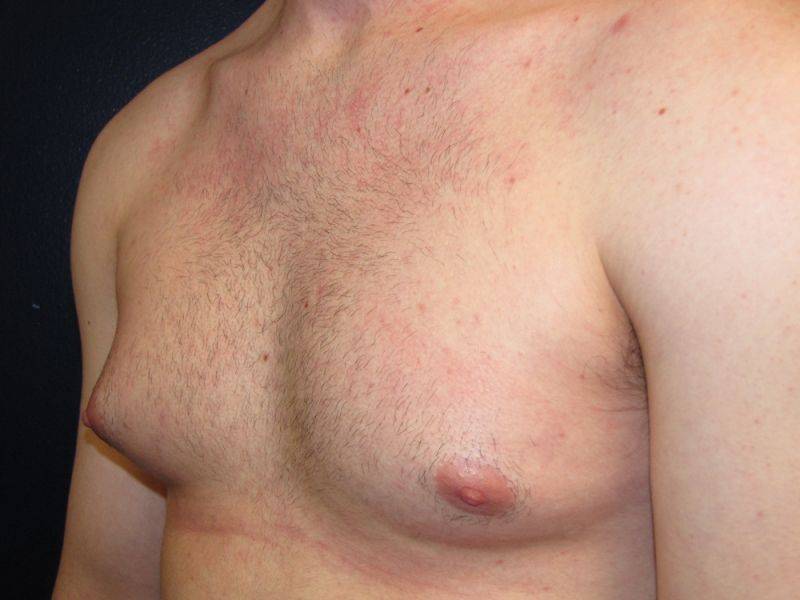
Признаки гинекомастии
При гинекомастии грудные железы у мужчин увеличиваются в диаметре до 10-15 см, а масса их достигает 150 г. Наряду с общей гипертрофией железы увеличивается и сосок, ареола которого приобретает резкую пигментацию, а диаметр расширяется до нескольких сантиметров. В ряде случаев больные предъявляют жалобы на выделения из соска и их повышенную чувствительность, доставляющую чувство дискомфорта при ношении одежды.
Если гинекомастия развивается вследствие нарушения гормонального равновесия из-за гормонально активных опухолей, то отмечается стремительный рост грудных желез, сопровождающийся чувством давления и распирания, а также болезненными ощущениями. В случаях, когда развитие гинекомастии у мужчин вызвано увеличением секреции пролактина в гипофизе, у таких больных в качестве сопутствующей патологии отмечается импотенция, снижение числа подвижных сперматозоидов в сперме и симптоматика поражения центральной нервной системы.