Симптомы синдрома раздраженного кишечника
Существуют разные формы этого функционального нарушения. СРК, протекающий с диареей характеризуется хронической или рецидивирующей диареей. Другая форма – СРК с запорами, характеризуется связанными с запором болями и дискомфортом в животе. У некоторых пациентов эти симптомы (диарея и запор) чередуются.
Синдром РК в основном характеризуется болями и спазмами. Другие симптомы:
- Диарея: синдром РК с диареей часто сопровождается внезапными побуждениями к испражнениям и жидким стулом.
- Запор: синдром РК, характеризующийся запором, может сопровождаться постоянным напряжением во время дефекации и редким стулом.
- Увеличение газообразования. Вздутие.
- Боль или дискомфорт перед дефекацией. Спастическая боль после употребления определенных продуктов.
- Тошнота.
- Слизистый (или пенистый) стул.
- Необъяснимое снижение веса и потеря аппетита.
- У женщин возможно более тяжелое течение менструации.
Вздутие
Потеря аппетита
Почти 70% людей с этим синдромом также испытывают расстройство желудка, хотя это не считается симптомом. Признаки заболевания часто облегчаются с опорожнением кишечника
Особенности приема успокаивающих средств
Каждое успокоительное нужно подбирать индивидуально, универсального средства для всех беременных и кормящих малыша грудью не разработано. Препараты не помогают мгновенно, особенно при избавлении от послеродовой депрессии. Приём фитопрепаратов и лекарств должен быть систематическим.
Любое успокоительное необходимо начинать принимать в небольших дозах. Следует прислушаться к организму, оценить реакцию малыша, который ни в коем случае не должен стать сонливым или начать страдать расстройством желудка.
При участии специалиста испробовать различные препараты, убедиться в безвредности, положительном результате. После без опаски принимать выделенные средства и жить полной, радостной для себя и окружающих жизнью.
Панические атаки симптомы
Люди с паническим расстройством очень часто в течение долгого времени не обращаются к врачу и не говорят своим близким о существующей проблеме. Как правило, человек либо думает, что проблемы нет, и он сам сможет справиться со своим плохим самочувствием, насильно преодолевая все признаки панической атаки, либо он стесняется своей «слабости», либо вовсе боится, что его «отправят в психушку». В этом совершенно нет необходимости. Однако лечить внезапный и регулярный панический страх – необходимо.
«Когда у меня впервые случилась паническая атака, мне пришлось вызвать скорую. Мне просто дали глицин и больше ничего не сказали. После этого я прошел весь кардиологический центр и сдал все анализы. Мне сказали, что я абсолютно здоров. Домашние и друзья считали, что я притворяюсь. Я старался не обращать внимания на приступы, успокаивал себя тем, что, когда приду домой, все будет нормально. Иной раз загонял себя специально в автомобильную пробку, чтобы преодолеть свой страх. Творился такой кошмар, что хоть бросай машину и уходи. Иногда я так и делал. Бросал машину у метро, а на следующий день приезжал и забирал. Хотя до этой болезни вообще спокойно переносил пробки», — пациент, Павел (41 год).
Для начала рассмотрим симптомы, с которыми Вы наверняка сможете прийти к доктору и сказать: «Доктор, у меня панические атаки. Что делать?»
Психоэмоциональный компонент панической атаки. Симптомы и признаки:
— Внезапные безосновательные приступы страха/тревоги/паники, длящиеся от нескольких минут до нескольких часов
— Ожидание внезапной смерти, ожидание приступа
— Навязчивые мысли (обычно связаны со смертью)
— Помутнение сознания
— Чувство дереализации («я отдельно, мир отдельно», «мир через целофан», «как в аквариуме»)
— Постоянное чувство тревоги
— Различные фобии (агорафобия, социофобия и др.)
— Бессонница, «кошмарные» сновидения
— Сниженный фон настроения, плаксивость
— Раздражительность, агрессивность
«Летом 2014 года я поняла, что регулярно не могу заснуть до 5-6 часов утра. Душное лето усугубляло мое состояние, я постоянно испытывала чувство нехватки воздуха, у меня учащалось сердцебиение, в голове возникали навязчивые мысли: «А вдруг я умираю?», — паника нарастала, но двигаться или вызывать скорую не было сил. Так я лежала до утра, когда от усталости и постоянного напряжения глаза сами закрывались. Такое случалось несколько раз в неделю», — пациент, Елена (28 лет, менеджер).
Физиологический компонент панической атаки. Симптомы и признаки:
— Головокружение, головная боль, тяжесть в голове, шум в голове/в ушах
— Нехватка воздуха, удушье, одышка
— Учащенное сердцебиение, ощущение перебоев в работе сердца, боль в сердце
— Тошнота, дискомфорт в животе
— Озноб, жар, потливость
— Дрожь в руках, в ногах, в теле
— Напряжение в мышцах, онемение конечностей
— Расстройство желудочно-кишечного тракта
— Чувство усталости, слабость, упадок сил
«5 лет назад я неудачно пролечился антибиотиками и после этого у меня начались с проблемы с желудком. Все эти годы мучала постоянная диарея. Я обращался к паразитологу, гастроэнтерологу, иммунологу и другим специалистам. Никаких заболеваний анализы и клинические исследования не выявляли. Пробовал лечиться пробиотиками-пребиотиками, но все безрезультатно. Начали беспокоить и другие симптомы: тяжесть в голове, напряжение в спине и шее, тревога без всякой причины, страх за свое здоровье, иногда бешено колотилось сердце, утром после сна возникало легкое головокружение и еще, конечно, преследовали постоянная усталость и разбитость», — пациент, Андрей (31 год).
Важными симптомами панических атак также являются их систематичность и регулярность. Интервал между приступами панического страха может варьироваться от нескольких минут до нескольких дней или месяцев, однако их регулярное проявление свидетельствует о том, что Вы страдаете от панического расстройства.
Как быстро повысить пульс?
Если редкий пульс не является симптомом сердечных заболеваний и появляется по физиологическим причинам, можно ускорить его и устранить неприятную симптоматику, воспользовавшись простыми средствами, имеющимися практически в каждом доме
Перед тем, как приступить к мероприятиям, важно принять во внимание обстоятельства, при которых пульс снизился
| Инициирующий фактор | Как и чем проявлен? |
|---|---|
Стрессы, потрясения, расстройства на нервной почве | При снижении ЧСС до сорока ударов в минуту и ниже можно принять седативные средства:
|
Понижение давления и пульса | Оптимальный вариант — приём отваров на:
|
Повышение давления и снижение пульса | Наилучшим решением станет:
|
Беременность |
|
Если человек достаточно вынослив и здоров, хорошим вариантом станут физические нагрузки (начиная с бега, прыжков и приседаний и заканчивая кардиоупражнениями).
Альтернативные методы лечения
Плазма, обогащенная тромбоцитами
Это признанный терапевтический метод, используемый во многих медицинских дисциплинах. Наибольшее распространение получил в эстетической и восстановительной медицине, в ортопедии. Также нашел применение в проктологии.
Он заключается во введении аутотрансплантата клеток пациента, богатых факторами роста. Инъекции делают в область трещин. Эффект – сильная стимуляция процесса заживления. Применяется, когда причина разрывов анального канала не связана с высоким сокращением сфинктера.
Рибонуклеиновые кислоты и пептиды
Первоначально препараты рибонуклеиновой кислоты и пептидов разрабатывались и использовались в ожоговых центрах для ускорения заживления обширных ран. В настоящее время наиболее широко используются в эстетической и антивозрастной медицине. Выражено стимулируют процессы заживления, используя естественные сигнальные механизмы.
Такие сигналы возникают во время естественной гибели клетки (умирающая клетка выделяет значительное количество аминокислот, олигопептидов и рибонуклеиновых кислот, эти вещества действуют как гормоны роста на клетки в непосредственной близости).
Сукральфат
При нанесении непосредственно на поверхность трещины оказывает защитное действие. Первоначально использовался для облегчения и лечения язвы желудка. Оптимизирует микросреду раны, поддерживая регенеративные процессы.
Новые исследования крови, позволяющие диагностировать СРК
Для диагностики синдрома разработано два относительно новых анализа крови. Один тест предназначен для синдрома с диареей, другой – для синдрома как с диареей, так и с запором (смешанный СРК). Для диагностики только СРК с запором тестов пока нет.
Оба анализа крови предназначены для определения антител против CdtB и винкулина. Считается, что эти антитела развиваются у некоторых пациентов после острого приступа гастроэнтерита, вызванного несколькими различными, распространенными типами бактерий. Разрастание этих бактерий в кишечнике провоцирует иммунную атаку на собственные кишечные ткани пациентов (аутоиммунитет) с последующим воспалением и повреждением тканей, вызывающими симптомы СРК.
Если обнаружены антитела, с большой вероятностью присутствует СРК. Тем не менее тесты имеют слабую чувствительность, поэтому, если антитела не обнаружены, у пациента все равно может быть СРК. Оба анализа крови не подвергались строгому тестированию и еще не одобрены FDA.
Хирургическое лечение анальных трещин
Показания: отсутствие эффекта фармакологического лечения и сохранение симптомов от 1 до 3-х месяцев, несмотря на правильную медикаментозную терапию.
Основная опасность при хирургическом вмешательстве – это развитие недержания кала. Состояние включает неспособность контролировать выведение газов и/или стула. Легкое недержание мочи возможно у 45 % пациентов в ближайшем послеоперационном периоде, оно со временем проходит. Из других осложнений возможно инфицирование, но редко и при своевременном лечении не представляет серьезной угрозы.
Боковая сфинктеротомия
Боковая сфинктеротомия — один из самых популярных хирургических методов лечения трещины заднего прохода. Процедура включает разрезание части волокон внутреннего сфинктера на его боковой стороне. Выполняется в клинике под наркозом. Используют две методики. При открытом методе вначале рассекают кожу, затем, после отделения от подслизистого слоя, рассекают часть мышечных волокон внутренней мышцы сфинктера.
Закрытый метод отличается тем, что процедура выполняется с гораздо меньшего разреза на коже, затем под кожу вводится лезвие скальпеля, им частично рассекается сфинктер.
Задняя сфинктеротомия
Задняя сфинктеротомия выполняется с помощью CO2-лазера. Хирургическая техника заключается в разрезании некоторых мышечных волокон анального сфинктера, видимых на дне незажившей трещины, с одновременным испарением рубцовых, неправильно образовавшихся краев трещины.
Преимущество этого метода по сравнению с боковой сфинктеротомией – нет дополнительного травмирования чувствительной области, нет необходимости стимулировать заживление и неоваскуляризацию (образование новых сосудов) в тканях, окружающих трещину. Его можно успешно проводить без госпитализации.
Паническая атака. Экстренная самопомощь.
Прежде всего, научитесь самостоятельно справляться с приступами панических атак, чтобы контролировать их и уменьшить интенсивность симптомов панических атак.
Попробуйте практиковать дыхательные техники. Дышите при помощи диафрагмы (живота), вдыхая через нос и выдыхая через рот медленно и спокойно. Например, на 5 счетов – вдох, на 10 – выдох.
«Некоторым пациентам помогает прогрессирующая мышечная релаксация. Если Ваши мышцы сильно напряжены во время приступа панической атаки, попробуйте напрячь мышцы лица: напрягите челюсть на 8 секунд – затем расслабьте, напрягите губы на 8 секунд – расслабьте. Повторите упражнение с руками (ладони, предплечья) и переключитесь на следующую группу мышц, например, на икроножные мышцы, на ступни. Поочередное напряжение и расслабление всех частей тела поможет расслабить мышцы и отвлечь мысли», — рекомендации врача невролога-вегетолога («Клинический центр вегетативной неврологии»).
Во время панической атаки постарайтесь отвлечься и не думать о симптомах, которые Вас тревожат. Воспользуйтесь психологическими приемами. Визуализируйте какое-нибудь место, в котором Вам было хорошо: дом, место отпуска, дача, лес, песчаный пляж, — все, что вашей душе угодно. И представляйте в деталях всю обстановку, которая Вас там окружает: мягкое кресло, пушистый кот, запах сосен, хруст веток под ногами, пение птиц, теплый песок и т.д. Продумайте заранее, в какое место Вам лучше «отправиться», когда Вас посетит очередная паническая атака, чтобы отвлечь свои мысли от ее симптомов.
Ведите дневник панических атак, к которому Вы сможете обращаться в критических ситуациях. Так Вы сможете напоминать себе о том, что бояться нечего, и очередная паническая атака скоро пройдет.
Панические атаки. Современные методы диагностики.
Только квалифицированный врач невролог-вегетолог может поставить диагноз паническое расстройство, которое проявляется паническими атаками, выявить его симптомы и назначить оптимальное лечение.
На первичном осмотре врач-вегетолог должен исследовать нормальные рефлексы пациента, его мышечную систему, органы чувств, когнитивные функции (память, речь, восприятие), оценить общее психоэмоциональное состояние больного, при этом учитывая все его жалобы, чтобы собрать полную картину болезни.
Далее есть несколько методов диагностики вегетативного нервного расстройства. Один из них – это исследование вариабельности сердечного ритма.
Пациент выполняет несложную нагрузку: сначала он ложится на спину, а через несколько минут – встает на ноги. Таким образом мы моделируем стандартную повседневную ситуацию, когда на наш организм оказывается самая минимальная нагрузка. Все это время датчики, прикрепленные к груди пациента, записывают ритм его сердца, а врач затем сравнивает изменения ритма в обоих положениях. Такое исследование показывает, насколько организм человека приспособлен к обычной минимальной нагрузке, с которой в норме – каждый день без малейшего труда справляется наша вегетативная нервная система.
Как это работает? В здоровом состоянии наше тело адекватно реагирует на любой «стресс», любую нагрузку (умственную, физическую, эмоциональную). Поэтому, когда здоровый человек встает, то в его теле срабатывает симпатический отдел вегетативной нервной системы и вырабатывается гормон адреналин, а значит сердцебиение учащается. Когда человек ложится, то в норме его организм должен настроиться на отдых и расслабление. На уровне физиологии это проявляется так: в активность вступает парасимпатический отдел вегетативной нервной системы и выделяется гормон ацетилхолин, который гасит активность адреналина, и наступает фаза релаксации и восполнения резервов организма.
Но у пациентов с симптомами панических атак наблюдается аномальная смена кардиоритмов: то есть, когда человек ложится, его пульс учащается и становится все быстрее и быстрее. То есть когда человек дает своему организму команду настроиться на отдых, организм понимает все наоборот – и готовиться к выполнению забега на короткую дистанцию. Именно поэтому люди с расстройствами вегетативной нервной системы так часто не могут уснуть ночами и никогда не чувствуют себя отдохнувшими и бодрыми.
Таким образом врач делает вывод, что гармоничная работа симпатического и парасимпатического отделов нервной системы нарушена. Значит, можно переходить к следующему этапу обследования.
Среди инновационных методов диагностики панического расстройства – исследования вегетативной нервной системы методом инфракрасной термографии. На инфракрасном снимке тепловизор наглядно показывает, в каких именно узлах (ганглиях) вегетативной нервной системы нарушена работа. Именно с этими вегетативными узлами впоследствии будет работать врач невролог-вегетолог.
«Серьезные научные исследования последнего десятилетия показали высокую достоверность и надежность термографии. Это позволяет использовать данный метод в медицинской практике для постановки диагноза в сложных случаях», — Джеймс Мерсер, профессор, президент Европейского общества термографии (EAT).
Рис.1 – Снимок тепловизора до лечения панических атак и ВСД – нарушена работа вегетативного узла в шейном отделе (цвета – красный и оранжевый) | Рис.2 – Снимок тепловизора того же пациента после лечения панических атак и ВСД – температура в вегетативном узле шейного отдела нормализовалась (цвета — синий и зеленый) |
После лечения можно сделать повторный инфракрасный снимок, на котором Вы заметите прогресс от пройденного курса. Зоны с аномальной температурой (ярко-красного или темно-синего цвета) изменят свой цвет на снимке, потому что их температурный режим приблизиться к нормальному показателю.
Причины пониженного пульса
Несмотря на то, что показатели максимальной частоты можно назвать условными и индивидуальными, зависящими от ряда факторов (несомненно, в определённых границах), то пульс ниже 50-ти уд./мин. — признак наличия заболевания. Его снижение до сорока ударов несёт в себе угрозу для здоровья и жизни, поскольку головной мозг страдает от кислородного голодания. Если он не превышает сорока ударов в течение семи дней — это признак брадикардии, а при прогрессирующем снижении следует срочно обратиться за профессиональной медицинской помощью.
Почти все инициирующие факторы пульса ниже нормы имеют отношение к патологическим состояниям. Специалисты для удобства разделяют их на различные категории, ознакомиться с которыми можно в нашей таблице.
Категория причин
Чем проявлена?
Физиологические
Выделяют ряд естественных факторов и внешних воздействий, инициирующих низкий пульс при нормальном давлении. Такие состояния не являются опасными. Это:
Ночной сон — когда человек спит, все процессы в его организме замедляются, в том числе ритмы сердца и циркуляция крови. В то же время, если в помещении спёртый воздух, слишком холодно или жарко, сердцебиение может снизиться критически;
Температура воздуха: чем она ниже, тем ниже сердцебиение. Такой явление обусловлено защитными процессами организма, они не имеют отношения к переохлаждению или обморожению;
Перестройка гормонального фона в подростковом возрасте. В период с 12-ти до 17-ти лет частота пульса может составлять от 30-ти до 200 ударов. Подобное происходит из-за «встряски» в период перестройки организма, его взросления;
Профессиональные занятия спортом. У многих спортсменов настолько хорошо прокачана сердечная мышца, а само оно имеет увеличенный объём, что создаются предпосылки для развития так называемого «синдрома атлетического сердца», при котором частота пульса не превышает 50-ти уд./мин
Стоит сказать, что подобное явление не очень полезно для здоровья из-за кислородного голодания мозга, а также высокого риска опухолей сердца злокачественной природы и инфарктов.
Кардиологические
Причины низкого давления и низкого пульса могут крыться в слабости такого жизненно важного органа, как сердце. Они возникают при следующих заболеваниях:
Снижение местного кровоснабжения — ишемия;
Ишемический некроз тканей миокарда из-за дефицита кровоснабжения — инфаркт миокарда;
Синдром сердечной недостаточности вследствие декомпенсированного нарушения функции миокарда;
Первичное поражение сердечной мышцы невоспалительной природы вследствие дистрофических и склеротических процессов в сердечных клетках — кардиомиопатия;
Воспалительные процессы сердечной мышечной оболочки инфекционного, аллергического или ревматического характера — миокардит;
Врождённые и приобретённые пороки сердца вследствие анатомических особенностей, формирования рубцов, сбоев насосной функции.
Токсикологические
Низкое давление и низкий пульс могут развиться вследствие взаимодействия с токсическими веществами при:
Острой интоксикации ядами на производстве, потреблении пищи, содержащей их, лучевой терапии;
Самолечении с приёмом фармакологических препаратов, не назначенных врачом;
Дефицит или переизбыток в организме калия, натрия, магния из-за приёма витаминных комплексов, не подходящих в том или ином случае;
Соблюдении диет, не включающих в себя важные для организма углеводы, белки, витамины;
Злоупотребление алкогольными напитками, табакокурение, потребление наркотиками.
Сопутствующие патологические состояния
Комплекс функциональных расстройств вследствие сбоев регуляции сосудистого тонуса ВНС — вегетососудистая дистония;
Сбои в работе эндокринной системы — заболевания ЩЖ, надпочечников, сахарный диабет;
Снижение уровня эритроцитов и гемоглобина в крови — малокровие;
Болезни органов дыхания, характеризующиеся сужением трахеи вследствие воспалительных процессов;
Тяжёлые заболевания инфекционной этиологии, характеризующиеся блокировкой рецепторов, контролирующих работу аорты, и клапанов;
Отёки, кровоизлияния, новообразования добро- и злокачественной этиологии в полости черепа.
Низкий пульс у пожилых связан с возрастными изменениями организма. Нередко он развивается из-за сопутствующих болезней или естественного замедления обменных процессов организма.
Действие Валерьянки
 Лекарственное средство относится к группе седативных (успокоительных) препаратов. Эффект наступает медленно, но держится длительное время. При приеме лекарства происходит угнетение ЦНС, замедление сердечного ритма, расширение коронарных сосудов, что облегчает засыпание. Следует учитывать, что Валериана усиливает действие других снотворных и успокоительных лекарств.
Лекарственное средство относится к группе седативных (успокоительных) препаратов. Эффект наступает медленно, но держится длительное время. При приеме лекарства происходит угнетение ЦНС, замедление сердечного ритма, расширение коронарных сосудов, что облегчает засыпание. Следует учитывать, что Валериана усиливает действие других снотворных и успокоительных лекарств.
Действующие вещества оказывают легкий спазмолитический эффект, что используется при спазмах мочеполовых путей и ЖКТ. Слизистая желудка под воздействием препарата усиливает секреторную функцию. Хорошо выражено желчегонное действие. Экстракт Валерианы в основном назначается при депрессивных состояниях, бессоннице, нервной возбудимости.
Польза или вред?
Во время грудного вскармливания Валериана может использоваться только по предписанию врача. При необходимости приема седативных препаратов – это один из самых безопасных. Спокойная, отдохнувшая мама сможет лучше ухаживать за грудником, а находящаяся в стрессовом состоянии способна причинить гораздо больше вреда, чем лекарство.
Экстракт Валерианы не только уменьшает раздражительность и способствует засыпанию, но и уменьшает мышечные спазмы, благотворно влияет на пищеварительную систему. В этом случае может заменить более опасные медикаменты.
Вред для грудничка на естественном вскармливании может проявляться в виде побочных эффектов. Нужно учитывать возможные противопоказания. Даже небольшое количество лекарства, поступающее с материнским молоком регулярно, способно негативно сказаться на состоянии малыша.
 При грудном вскармливании следует быть аккуратней с использованием любых лекарственных препаратов
При грудном вскармливании следует быть аккуратней с использованием любых лекарственных препаратов
Побочные действия
При грудном вскармливании экстракт Валерианы оказывает влияние не только на организм матери, но и ребенка. Возможные побочные эффекты могут наблюдаться у обоих:
- повышенная чувствительность к компонентам препарата;
- аллергические реакции;
- вялость;
- подавленность;
- снижение работоспособности;
- слабость.
Как действует препарат на малыша?
 Сложно предугадать какое воздействие окажет валериана на малыша
Сложно предугадать какое воздействие окажет валериана на малыша
Влияние Валерьянки на ребенка может быть разнообразным. Самая ожидаемая реакция – может вызвать аллергию, выражающуюся в легких формах кожной сыпью и зудом, насморком, кашлем. При злоупотреблении мамой на грудном вскармливании лекарственным средством, у малыша могут проявиться свойственные медикаменту побочные эффекты.
Седативный эффект Валерианы может как подействовать успокаивающе, так и привести грудничка к повышенной нервной возбудимости. Оба состояния неблагоприятно сказываются на здоровье и развитии малыша. В первом случае он все время спит, пропускает кормления, вследствие чего недополучает питательных веществ. Во втором, наоборот, не спит, плохо кушает, становится капризным, раздражительным. В результате тормозится развитие ребенка до года за счет потери интереса к происходящему вокруг.
Могут развиться расстройства пищеварительного тракта. При непереносимости экстракта Валерианы у малыша на естественном вскармливании часто наблюдается повышенное газообразование, колики, запоры, диареи и прочие проблемы с кишечником.
Необходимость успокоительных для беременных и кормящих
Состояние беременности новое для женщины. Не каждая к нему готова. Переживания за правильное развитие зародыша, собственное самочувствие, перемены в питании и о других жизненных вопросах часто приводят к слезам и нервным срывам. В заключительном триместре из-за создающего большим животом физического неудобства и болезненными движениями плода возникают проблемы со сном.
В совокупности указанные факторы негативно воздействуют на будущую маму и усложняют здоровое вынашивание ребёнка. В результате успокаивающие средства представляются нужным выходом из положения при беременности.
Организм недавно родившей, как и беременной женщины мучают гормональные преобразования
Эти перемены и постоянное внимание к малышу, повышенная боязливость за здоровье карапузика и посещения педиатра выплёскиваются в стрессы и истерики, а иногда даже приступы паники
В итоге, каждая кормящая мать размышляет о безопасном и результативном успокоительном препарате. Ведь эмоциональное напряжение ухудшает лактацию, что вызовет новые переживания. Следовательно, успокоительные средства для кормящих мам просто необходимы.
Диагностика низкого пульса
Определение причин патологически низкого пульса предусматривает проведение комплексной диагностики. Прежде всего врач выслушивает жалобы пациента, собирает анамнез и проводит осмотр. При выявлении брадикардии (т. е. снижения пульса) пациенту назначают . Что касается диагностических исследований, то они заключаются в следующем:
- Электрокардиография;
- Суточный мониторинг по Холтеру;
- УЗ-сканирование сердца;
- ;
- Велоэргометрия.
Помимо этого, при необходимости, может быть проведено ЧПЭФИ, которое позволяет изучить проводящие пути сердца и определить органический или функциональный характер заболевания.
Как успокоиться кормящим мамам
При грудном вскармливании маме стоит выбирать успокоительные средства не менее ответственно, чем при беременности. Препараты должны быть безопасными для мамы и малыша, не снизить объём и качество вырабатываемого молока.
Пока женщина кормит грудью можно применять следующие препараты:
- Ново-Пассит;
- Персен;
- валериана;
- пустырник;
- мята;
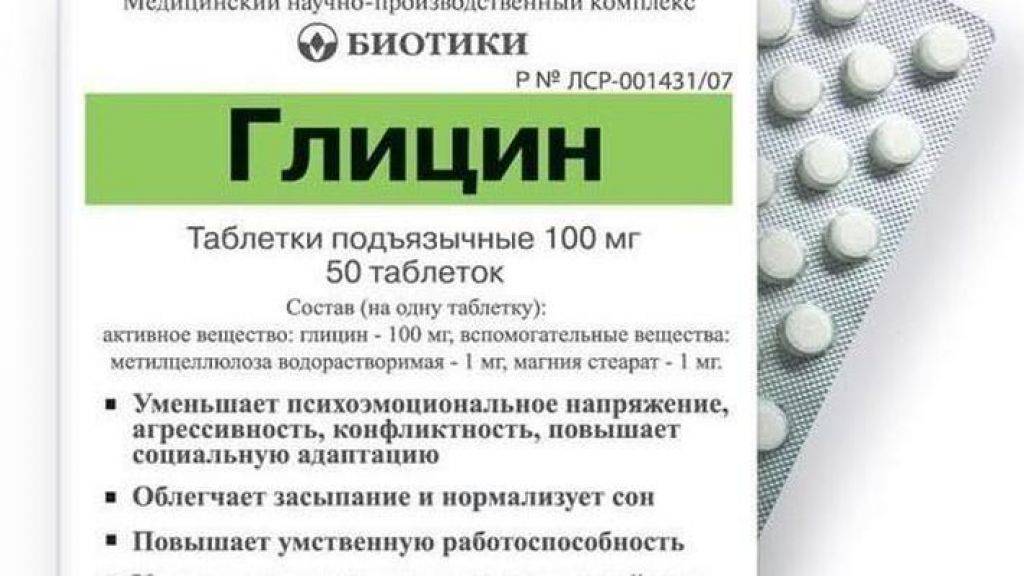
- Глицин;
- трава фенхеля;
- Нервохель;
- Нотта.
О первых пяти средствах, среди которых наиболее безвредны валериана и мята, рассказано выше. К ним присоединяется дешёвый Глицин, который могут принимать даже младенцы. При этом, чаями с мятой лучше не злоупотреблять, избыток растения приводит к снижению лактации.
Фенхель или аптечный укроп применяется со времён Гиппократа. Чай с растением положительно влияет на маму и малышку, повышает лактацию. Грудным детям укропную водичку дают при коликах в животике. Вместе с тем, средство может вызвать головокружение или тошноту.
Последние два гомеопатических средства назначаются врачом, к этим лекарствам возможна повышенная чувствительность. Нервохель выпускается в подъязычных таблетках, Нотта бывает в каплях. Период приёма препаратов длителен.
Нормализация дефекации
Размягчение каловых масс предотвращает травму анального канала, способствуя заживлению трещины. Увеличение количества клетчатки в рационе – один из лучших способов смягчить и увеличить объем стула. Клетчатка содержится во фруктах и овощах. Рекомендуемое количество пищевых волокон от 20 до 35 г/день.
В продаже имеются пищевые добавки с клетчаткой, содержащие:
- псиллиум (Метамуцил);
- метилцеллюлозу (Цитруцел);
- целлюлозу микрокристаллическую (МКЦ Анкир-Б);
- декстрин пшеницы (например, Benefiber);
- поликарбофил кальция (Fibercon).
Их принцип работы: поглощают воду и увеличивают объем стула, что улучшает регулярность работы кишечника и смягчает стул.