Грипп
Грипп не является отдельным заболеванием, а входит в группу ОРВИ.
Грипп – это острое инфекционное заболевание, характеризующееся поражением верхних и нижних дыхательных путей (преимущественно трахеи). Проявляется высокой температурой, выраженными катаральными явлениями (кашлем, насморком, першением в горле и т.п.).
Его особое место среди ОРВИ обусловлено способностью вируса к постоянной антигенной изменчивости (мутации). Вирус гриппа очень активен и очень легко и быстро передается от больного человека к здоровому, особенно в местах большого скопления людей, включая общественный транспорт, школы, интернаты и детские сады.
По данным ВОЗ, каждый год в мире от 3 до 5 миллионов человек заболевают гриппом. К сожалению, в 250-500 тыс. случаев заболевание гриппом приводит к летальному исходу. Во время эпидемий гриппа активно болеют как взрослые, так и дети. Особенно уязвимыми являются люди старше 65 лет: среди этой группы населения больше всего распространены случаи смерти от гриппа. Эпидемии могут приводить к снижению производительности на предприятиях, чьи сотрудники отсутствуют на рабочих местах из-за болезни, а также ухудшению качества образования, так как школьники и студенты пропускают занятия. Во время эпидемий возрастает нагрузка на медицинские заведения, что влияет на качество медицинского обслуживания.
Грипп может протекать в легкой и среднетяжелой форме, которые заканчиваются полным выздоровлением. Но иногда развитие различных осложнений, наличие тяжелых хронический заболеваний сердца, сосудов, почек, легких могут привести к развитию тяжелой формы течения заболевания и у части больных – к летальному исходу.
Пациенты с онкологическими заболеваниями, пациенты с тяжелыми иммунными нарушениями и беременные наиболее подвержены высокому риску инфицирования из-за сниженного иммунитета.
Грипп передается воздушно-капельным путем, когда инфицирование происходит при разговоре, кашле и чихании, или контактно-бытовым путем, при котором частицы вируса оседают на бытовых предметах общего пользования (туалетная бумага, дверные ручки, посуда, детские игрушки).
Инкубационный период гриппа длится около 2 дней, но может варьироваться от 1 до 4 дней. Выделение вируса от больного человека при неосложненном течении гриппа продолжается 5-7 дней от начала заболевания, при осложненном – 10-14 дней. Высокая температура, сохраняющаяся более 5 дней, говорит о наличии бактериальных осложнений.
Причины острых болей в молочной железе
Одна из частых причин мастодинии – киста – образование, наполненное жидкостью. Кистозные полости склонны к росту, во время которого они начинают давить на соседние ткани, нервные окончания и сосуды, проходящие в грудных тканях, вызывая болезненные ощущения. Боль при этом заболевании может быть острой – стреляющей.
Время появления кисты отследить сложно. Это новообразование может находиться в толще молочной железы очень долго, не давая симптомов – зачастую его выявляют уже в подростковом возрасте. Но вдруг по каким-то причинам киста начинает расти и вызывает боль.
Факторы возникновения кист:
- Гормональные нарушения, вызванные стрессами, диетами, возрастными изменениями. Поэтому кисты часто возникают в подростковом и климактерическом возрасте.
- Закупорка млечного протока. В результате молоко или молозиво скапливаются внутри протока, растягивая его и превращая в кисту. Со временем забитый проток закрывается, а образование остается внутри тканей. Постепенно его содержимое меняет цвет, становясь белым, желтым прозрачным или даже бурым. Иногда в кистозной полости могут обнаруживаться плотные включения. Такие кисты крайне редко превращаются в рак, но они могут нагнаиваться с возникновением гнойного воспаления – мастита.
- Закупорка сального протока. В этом случае образуется жировая киста, имеющая небольшой размер и практически не препятствующая функционированию органа. Ее присутствие не мешает вскармливанию и не влияет на протекание беременности. В рак такое образование практически не перерождается.
- Фиброзно-кистозная мастопатия. При этом заболевании обнаруживаются многочисленные кисты и уплотнения. Возникают боли и уплотнения в груди. Появляются выделения из сосков, которые могут быть белыми, желтыми, красноватыми и даже буровато-зелёными. Таким женщинам нужно периодически обследоваться, поскольку на фоне этой болезни намного чаще развивается рак.
Кисты удаляют при их выраженном росте, больших размерах и явных неприятных ощущениях. Иногда они могут рассосаться сами при нормализации гормонального фона. Для этого женщине назначают прием препаратов, содержащих гормоны.
Болезненность также может наблюдаться при наличии других доброкачественных опухолей – фиброаденом, липом (жировиков). Неприятные ощущения возникают при расположении опухолевого очага вблизи сосуда или нерва. Боль также может сопровождать опухолевый рост.
Строение молочной железы
Особенности распространения респираторных вирусов
Термин «респираторные вирусы» используется для описания группы, включающей порядка 200 типов вирусов, отличающихся особым тропизмом к дыхательной системе.
Таблица 1. Распространенные вирусы, вызывающие ОРВИ
| Группа вирусов | Статистика, % случаев инфекции |
| Риновирусы (hRV) | 30-50 |
| Коронавирусы (hCoV) | 10-15 |
| Вирусы гриппа (FluAV и FluBV) | 5-15 |
| Респираторно-синцитиальный вирус (hRSV) | 5-10 |
| Метапневмовирусы (hMPV), бокавирус (hBOV) | 6% |
| Аденовирусы (hAdV), энтеровирусы и вирусы парагриппа (hPIV) | до 5 |
Респираторные вирусы эффективно распространяются при прямом и непрямом контакте. Прямое воздействие вирусных частиц происходит в основном:
- Через воздействие многомолекулярного аэрозоля, выделяемого инфицированным при кашле и чихании.
- Через контакт с биологическими выделениями, содержащими вирусные частицы при прикосновении, контакте с загрязненными предметами или поверхностями.
- Косвенный контакт также происходит через воздух, где находится мелкомолекулярный аэрозоль.
Таким образом, капельный путь — основной путь распространения вирусов в окружающей среде, хотя доминирующие механизмы передачи респираторных вирусов чрезвычайно разнообразны. Например, вирусы гриппа распространяются в основном низкомолекулярными аэрозолями. При этом период инфекционности пациента с инфекцией дыхательных путей начинается еще до появления первых клинических симптомов.
Другие причины боли в груди
Существуют причины болезненности в молочных железах, не связанные с грудными заболеваниями:
- Неправильный подбор белья – такая ситуация часто возникает у женщин, имеющих пышную грудь. При неправильном выборе нарушается кровоток и лимфоотток, что приводит к боли.
- Межреберная невралгия – заболевание, при котором поражаются нервы, проходящие под молочной железой. Боль усиливается при повороте туловища, наклонах и движении.
- Опоясывающий лишай – инфекция, вызванная вирусом ветряной оспы. На коже появляется мелкая сыпь в виде пузырьков, наполненных жидкостью. Высыпания сопровождаются болью и жжением.
- Грудь часто болит после травм. В этом случае нужно обязательно показаться врачу. Травмирование может сопровождаться разрывом сосудов и образованием гематомы – скопления крови внутри тканей.
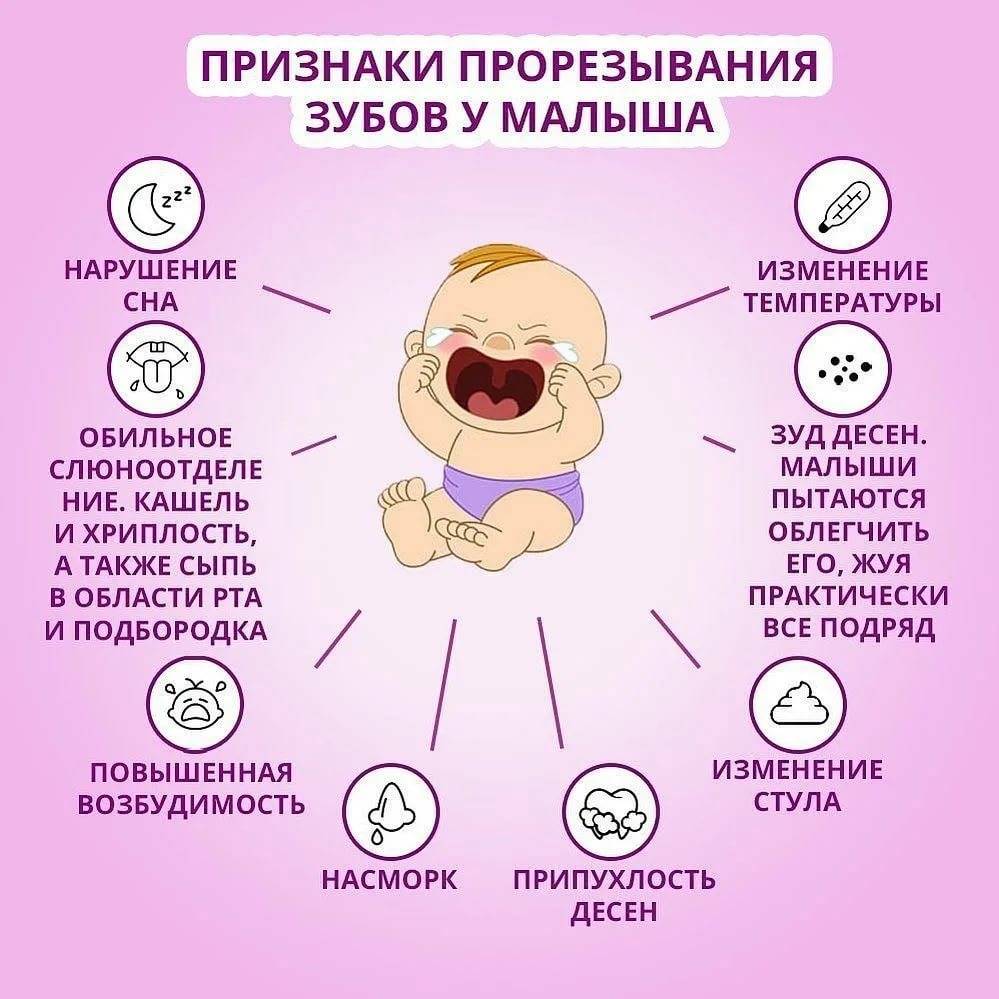
Принципы лечения зубов при кормлении грудью
Чтобы лечение зубов при грудном вскармливании прошло максимально безопасно для лактации и новорожденного, необходимо выполнить ряд рекомендаций:
- Перед походом в стоматологу покормите малыша;
- Анестезия выводится 3-6 часов, поэтому после процедур кормить грудничка нельзя. Сцедите молоко и вылейте. Как правильно сцеживать грудное молоко, читайте здесь;
- Лидокаин и Ультракаин вводятся в малых дозах и действует короткое время, поэтому уже через два-четыре часа после процедур можно без проблем кормить малыша;
- Если необходимо серьезное лечение зубов при грудном вскармливании, обязательно проконсультируйтесь с педиатром. Возможно потребуется временная приостановка грудного вскармливания. Но не принимайте решение о прекращении кормления без консультации со специалистом!;
- Если потребовалось временное прекращение грудного вскармливания, не используйте соску для докорма! Иначе малыш привыкнет к легкому сосанию и уже не будет брать грудь. Подробнее о принципах докорма, читайте в статье “Правила смешанного вскармливания”. Не забывайте сцеживать молоко для поддержания лактации, чтобы без проблем вернуться к полноценному кормлению грудью. Делать это надо минимум шесть раз в день;
Помните, что больные зубы и болезни полости рта необходимо обязательно лечить. Бездействие приведет к еще худшим последствиям. Больной зуб разносит инфекцию, которая легко попадает к грудничку. Кроме того, недуг наносит большой урон на иммунитет женщины и может негативно сказаться на лактации.
Безопасные препараты-анестетики при кормлении грудью, применяемые в стоматологии
В стоматологии различают два вида анестезии:
- общая (наркоз), которая применяется при оперативных вмешательствах и может быть ингаляционной или внутривенной;
- местная, которая может быть в виде спрея (геля), действие которого не превышает двадцати минут, и инъекции.
Спреи (гели) обычно применяются для локального обезболивания участка десны, в который будет введена инъекция анестетика.
Новокаин
Данный препарат используется при лактации с крайней осторожностью и лишь в случаях, когда предполагаемая польза для кормящей мамы значительно превышает возможный риск неприятных последствий для малыша
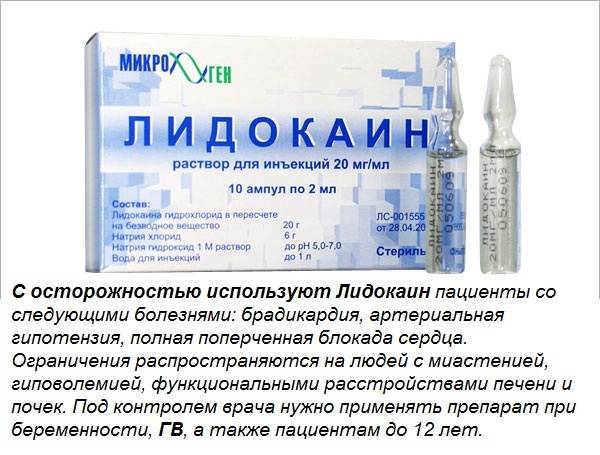
Лидокаин
Несмотря на предостережение в инструкции к препарату о нежелательности применения при лактации, стоматологи довольно часто используют его в своей практике. Объясняется это его местным и недолгим действием, а также минимальной концентрацией действующего вещества, как в крови, так и в грудном молоке. Именно поэтому Лидокаин считается относительно безопасным для грудничка во время лечения его мамы.
Артикаин
Препарат допустим к использованию в период лактации. При этом врачи отмечают отсутствие необходимости прерывания кормлений на длительный период, поскольку критических показателей концентрации его в молоке не обнаруживается.
ОРВИ
Острые респираторные вирусные инфекции (ОРВИ) — группа заболеваний, вызываемых вирусами со схожими путями передачи (преимущественно воздушно-капельный, то есть по воздуху с частичками слюны) и клиническими проявлениями (кашель, повышение температуры тела, боль в горле и др.). ОРВИ — самые распространенные заболевания, они составляют около 90% всех инфекций.
Причины ОРВИ — вирусы, поражающие слизистые оболочки верхних дыхательных путей и передаваемые от больного человека здоровому с каплями слюны и мокроты при дыхании, разговоре, плаче, кашле, чихании. Вирусы также могут попадать в организм здорового человека при совместном пользовании бытовыми предметами (посудой, полотенцами). Наиболее высока вероятность заражения при тесном контакте и высокой скученности: в транспорте, образовательных учреждениях, больницах и т.д. Восприимчивость к респираторным инфекциям очень высока, но может быть снижена с помощью профилактических методов.
При ОРВИ чаще всего остро возникают насморк, боль и/или першение в горле, повышение температуры тела до 38–39 °С, озноб, общая слабость, разбитость, которые сохраняются в течение 3–7 дней. Часто присоединяется кашель, как правило, сухой или с отделением небольшого количества мокроты. Иногда мокрота может приобретать зеленоватый цвет, но это не обязательно свидетельствует о развитии осложнений. Следует помнить, что кашель может сохраняться в течение 2 недель после выздоровления и не считается тревожным признаком, если все остальные симптомы ОРВИ исчезли.
Осложнения ОРВИ возникают не часто, типичные осложнения — пневмония, воспаления придаточных пазух носа (синуситы, гайморит и др.).
Польза для иммунитета
Детская иммунная система не до конца сформирована, она не может противостоять всем микроорганизмам, окружающим малыша с первых дней жизни. Особенно это касается тех малышей, которые были рождены раньше срока и путем кесарева сечения. Окончательно иммунитет сформируется только к 6–7 годам, когда «вырастит» себе механизмы нормальной защиты. В первые годы жизни ребенка защищают иммунные факторы, которые передаются ему вместе с грудным молоком. Конечно, многие смеси для первого года жизни тоже насыщены полезными веществами, которые помогают поддерживать иммунитет малыша. Но если у женщины есть возможность кормить ребенка грудью, лучше не заменять ее на ИВ. Это допустимо в случаях аллергических реакций, серьезных заболеваний и ряда других факторов, о которых обязательно расскажет педиатр.
Лечение отита
Если у Вас отит, лечение может назначить только врач-отоларинголог. Лечение отита зависит от стадии заболевания и состояния больного.
При остром евстахиите лечение отита направлено на восстановление функций слуховой трубы. Проводится санация околоносовых пазух, носа и носоглотки с целью устранения инфекции – ринита, синуита или др.).
Назначаются сосудосуживающие капли в нос (отривин, називин и т.д.), при обильном слизистом отделяемом из носа – препараты с вяжущим эффектом (колларгол, протаргол). Проводится катетеризация слуховой трубы с помощью водных растворов кортикостероидов, пневмомассаж барабанных перепонок.
В стадии острого катарального среднего отита катетеризация слуховой трубы проводится с введением в полость среднего уха водных растворов кортикостероидов и антибиотиков (пенициллины, цефалоспорины). Назначается местное обезболивание (капли отипакс, анауран, отинум). Проводится внутриушной эндауральный микрокомпресс по Цытовичу: в наружный слуховой проход вводят ватную или марлевую турунду, пропитанную препаратом с обезболивающим и дегидратирующим эффектом. Также назначают обезболивающие с жаропонижающим эффектом (нурофен, солпадеин и др). При отсутствии эффекта от симптоматической терапии в течение 48-72 часов назначается антибактериальная терапия.
Гнойный отит в до перфоративной острой стадии требует проведения такого же комплекса процедур, как и во второй стадии, однако дополненного следующими мерами:
- назначение антибиотиков пенициллинового ряда (амоксициллин и др.), цефалоспоринов или макролидов;
- парацентез (разрез барабанной перепонки) при появлении выбухания барабанной перепонки.
Важно не допустить на этой стадии осложнения заболевания. После самопроизвольного вскрытия барабанной перепонки или проведения парацентеза заболевание переходит в следующую стадию
Постперфоративная стадия острого гнойного среднего отита предполагает следующую схему лечения:
- продолжается начатая антибактериальная терапия;
- проводится катетеризации слуховой трубы с введением кортикостероидов и антибиотиков;
- ежедневно проводится тщательный туалет наружного слухового прохода – очистка его от гнойного содержимого;
- назначается транстимпанальное вливание капель с антибактериальным и противоотечным эффектом (капли на спиртовой основе (отипакс, 3% раствор борной кислоты) в данном случае не применяются).
В стадии рубцевания ОСО происходит самопроизвольное восстановление целостности перепонки, а также полностью восстанавливаются все функции уха. Однако этот период требует обязательного наблюдения у врача-отоларинголога: существует опасность хронизации воспаления в среднем ухе, перехода его в гнойную форму или развития адгезивного рубцового процесса в барабанной полости. Возможно также развитие мастоидита.
1
Аудиометрия в МедикСити
2
Аудиометрия в МедикСити
3
Аудиометрия в МедикСити
При остром среднем отите очень важно своевременное обращение к врачу-оториноларингологу. Единственной мерой профилактики осложнений являются правильные и своевременные диагностические и лечебные мероприятия при отите
Иногда последствиями острого среднего отита становятся спаечный процесс в барабанной полости (адгезивный средний отит), сухая перфорация в барабанной перепонке (сухой перфоративный средний отит), гнойная перфорация (хронический гнойный средний отит) и др. Кроме того, ОСО может привести к таким осложнениям, как мастоидит, лабиринтит, петрозит, менингит, сепсис, тромбоз венозного синуса, абсцесс мозга и другим угрожающим жизни пациента заболеваниям.
Грудное вскармливание после года
Нуждается ли ребенок в грудном вскармливании после года? Большинство исследователей сходится во мнении, что нуждается. Например, ученые факультета антропологии Техасского университета, проанализировав привычки приматов, пришли к выводу, что оптимальный возраст отлучения малыша от груди — от 2,5 лет. Однако это не значит, что нужно впадать в крайности! Переоценка пользы ГВ может привести к тому, что родители слишком поздно начнут вводить прикорм в детский ежедневный рацион. Делать это рекомендуется с 4–6 месяцев, а к году у ребенка должны начать развиваться навыки жевания и глотания твердой пищи
Недооценка важности ГВ приводит к тому, что ребенка слишком рано отлучают от материнской груди, считая, что молоко «стало пустым». Как уже было упомянуто выше, это совершенно не так, и кормление грудью после года также принесет малышу пользу
Если же по каким-либо причинам женщина не может кормить ребенка самостоятельно, рекомендуется подобрать специализированные смеси, заменяющие материнское молоко, к примеру Nutrilak Premium.
(55
оценок; рейтинг статьи 4.6)
Диагностика и лечение
Для выяснения причины боли и высыпаний женщине назначают:
- УЗИ молочных желез, выявляющее мастит, воспалительные процессы и опухоли.
- Бакпосев выделений из железы. Исследование позволяет обнаружить возбудителя, вызвавшего болезнь, и провести тест на чувствительность к антибиотикам.
- Анализы на гормоны – поскольку функция молочной железы связана с эндокринной системой, женщине назначаются анализы на пролактин, гормоны щитовидной железы, надпочечников, половые.
- Кровь на онкомаркеры СА 15–3, СА 27–29 сдается при подозрении на рак Педжета.
При лечении заболеваний применяются:
- Местные препараты, снимающие боль, воспаление и уничтожающие инфекцию.
- Антибактериальные средства, используемые в таблетках и уколах. При их применении в период грудного вскармливания молоко нужно сцеживать. Кормить ребенка можно будет только по окончании антибиотикотерапии.
- Противогрибковые лекарства, назначаемые при молочнице внутрь и наружно.
- Противовоспалительные и гормональные препараты, применяемые для лечения экземы и других кожных патологий.
- Общеукрепляющие и иммуностимулирующие средства, усиливающие естественную защиту организма.
- Удаление папиллом с помощью лазера. Процедура избавляет от наростов, не оставляя следов на груди.
При обнаружении злокачественной опухоли проводится операция с удалением патологического очага или всей молочной железы. При распространенном раке в дальнейшем назначаются химиотерапия, лучевое и гормональное лечение.
Что делать, чтобы избежать развития стоматологических болезней
В период лактации разрешено проводить ограниченное количество лечебных процедур
К тому же любая мама хочет тратить как можно меньше времени на походы в стоматологию, так как почти все внимание в этот период обращено на малыша. Лучший выход из ситуации – профилактика стоматологических болезней:
- Соблюдение правил гигиены, тщательная чистка зубов и своевременная смена щетки.
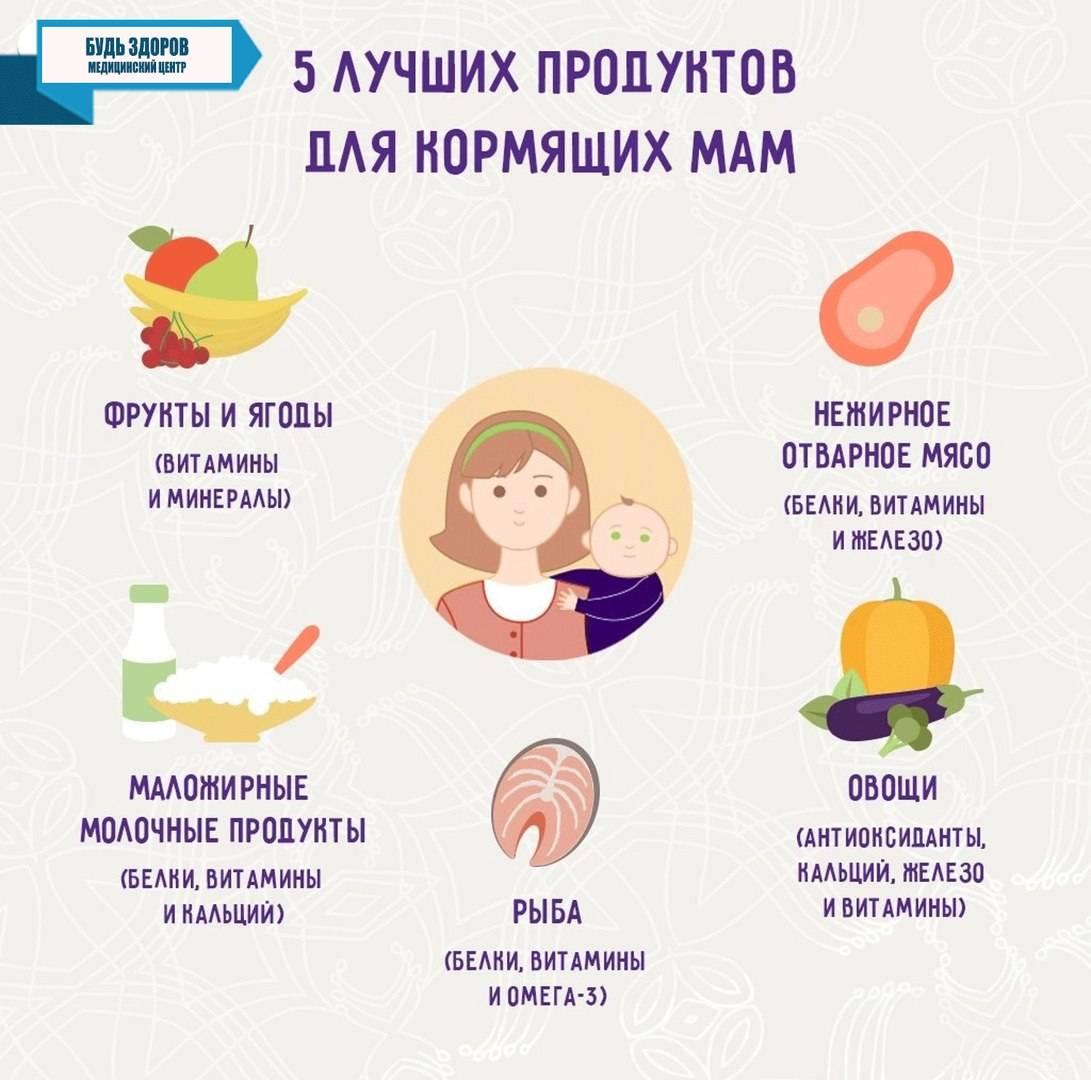
- Полноценное питание, которое удовлетворяет потребностям и женщины, и ребенка.
- Корректировка рациона под наблюдением специалиста диетолога при дефиците каких-либо компонентов питания, в тяжелых случаях – прием назначенных доктором витаминных комплексов.
- Регулярное посещение клиники стоматологии: лучше потратить время на профилактический осмотр у стоматолога, чем потом посещать его многократно, чтобы вылечить или удалить зуб.
Чтобы не спровоцировать кризис лактации, вызванный волнением при посещении стоматолога, женщина должна осознавать важность лечения и подавлять страх. Многим молодым мамочкам приходится удалять зубы мудрости и пломбировать кариозные полости в период грудного вскармливания
К этим процедурам нужно относиться без излишнего волнения, но с достаточной серьезностью, так как затягивание с лечением может обернуться большими проблемами в будущем.
Не стоит бояться, что в период ГВ все неприятные стоматологические манипуляции будут проводиться без обезболивания – врачи используют анестетики, но только те, которые безвредны для лактационного процесса и здоровья грудничка.
О важности и принципах лечения зубов во время беременности и лактации рассказывают известный педиатр Комаровский и стоматолог Соловьев в следующем видео:
Профилактика
Чтобы избежать проблем, регулярно проводите профилактику зубов и полости рта. Лучше предупредить, чем лечить! Ведь риск появления заболеваний у кормящих мам очень высок из-за ослабленного иммунитета после родов. Для профилактики применяйте следующие процедуры:
- Чистите зубы после каждого приема пищи;
- Используйте флоссеры и зубные нити, специальные ополаскиватели для рта;
- Регулярно посещайте стоматолога;
- Чаще меняйте зубную щетку;
- Выбирайте пасты с повышенным содержанием фтора;
- Для укрепления костей и зубов пейте витаминные комплексы для кормящих. Какие витамины можно при лактации, читайте здесь;
- Ешьте продукты с содержанием кальция, в особенности кунжут, творог и сыр;
- Не пейте слишком горячие напитки, не употребляйте много сладостей. Кроме того, такая пища вредна для лактации и грудного малыша!
Правильное питание при лактациии ежедневный уход за зубами и полостью рта помогут избежать проблем со здоровьем!
Подписывайтесь на нашу группу Вконтакте
Польза для матери
Грудное вскармливание после года может быть полезным не только для малыша, но и для матери. Некоторые полагают, что в период ГВ женщина не может забеременеть, однако это не верно. Уже через полгода после родов (иногда даже раньше) у женщины может наладиться овуляция, то есть кормление грудью никакого контрацептивного эффекта не даст. Так что это скорее миф, чем реальность. Однако долгокормление дает другие положительные эффекты:
- снижается риск развития онкологических заболеваний молочной железы и репродуктивной системы;
- ежедневное кормление грудью позволяет женщине расходовать дополнительные 300–500 ккал в день, что помогает быстрее вернуться в форму после родов.
Конечно, каждая женщина должна решать самостоятельно, будет ли она продолжать ГВ после того, как ребенку исполнится год. Однако нужно понимать, что отказ от грудного вскармливания должен быть плавным
Это важно не только для ребенка, но и для матери. Ведь так существенно снижается риск развития мастопатии: молоко не придется сцеживать, что часто приводит только к лишнему травмированию молочной железы
Конечно, когда у ребенка прорежутся зубы, ГВ может оказаться не менее травматичным, но в этом случае женщина должна решать сама, стоит ли ей продолжать кормить ребенка грудью или плавно переходить на смеси.
Можно ли посещать стоматолога во время ГВ?
Часто женщины сталкиваются с проблемами зубов еще в период беременности, связано это с тем, что все ценные микроэлементы уходят на формирование и развитие плода, и в организме матери начинается дефицит кальция. Лактация продолжает усугублять ситуацию, но женщина боится идти к стоматологу, чтобы не навредить ребенку. На самом деле зубы лечить не только можно, но и нужно! Вот на это несколько причин.
Постоянные боли влияют на психоэмоциональное состояние человека. Мать становится нервной и раздражительной, что может напрямую сказаться на количестве молока, вплоть до его полного исчезновения.
Стоматология для беременных
Во время беременности организм женщины перестраивается, накапливая силы для рождения ребенка. Посещение стоматологических клиник и лечение зубов в течение девяти самых важных месяцев в жизни будущей мамы необходимо, так как:
- Инфекция в ротовой полости может привести к инфицированию плода,
- Зубная боль — стресс не только для организма матери, но и для формирующегося организма ребенка,
- В период беременности истощается минеральный запас и меняется гормональный фон, что способствует появлению проблем в ротовой полости.
- У женщин в положении слюна теряет дезинфицирующие способности, что приводит к размножению патогенных микробов во рту, а изменение уровня рН слюны разрушает зубную эмаль.
Обратите внимание! Нехватка кальция, преимущественно во втором и третьем триместре может разрушить даже самые здоровые зубы
Рекомендации беременным от наших стоматологов
Существует ряд причин, по которым во время беременности необходимо обратиться в стоматологическую клинику:
- Кариес. При лечении данного заболевания существует единственное ограничение — применение мышьяка. Относительно пломб – противопоказаний нет. Вы можете выбрать пломбировочные материалы, в том числе пломбы светового отверждения.
- Гингвит (увеличение десны, возникающие в связи с гормональным сбоем). При данном заболевании будущая мама самостоятельно не может обеспечивать тщательный уход за ротовой полостью. Самолечение гингвита чаще всего приводит к осложненному пародонтиту. Обращение в стоматологическую клинику избавит Вас от болезненных ощущений и, самое главное, защитит плод от воздействия токсинов.
- Стоматит (небольшие язвенные повреждения в полости рта). В этом случае также необходимо обратиться к специалисту. Врач подберет для Вас подходящий спрей, который будет безопасен для ребенка и избавит Вас от отеков и болезненных ощущений.
- Зубные камни. Избавиться от зубного налета и камней в «Подмосковье» просто. Эта процедура не требует использования обезболивающих препаратов: проводится с помощью ультразвука и специальных инструментов. Убирать зубные камни необходимо, так как они вызывают кровотечения из десен и способствуют размножению патогенной микрофлоры в ротовой полости.
Обратите внимание! Лечение любого заболевания на ранней стадии намного быстрее и дешевле, чем при осложнениях