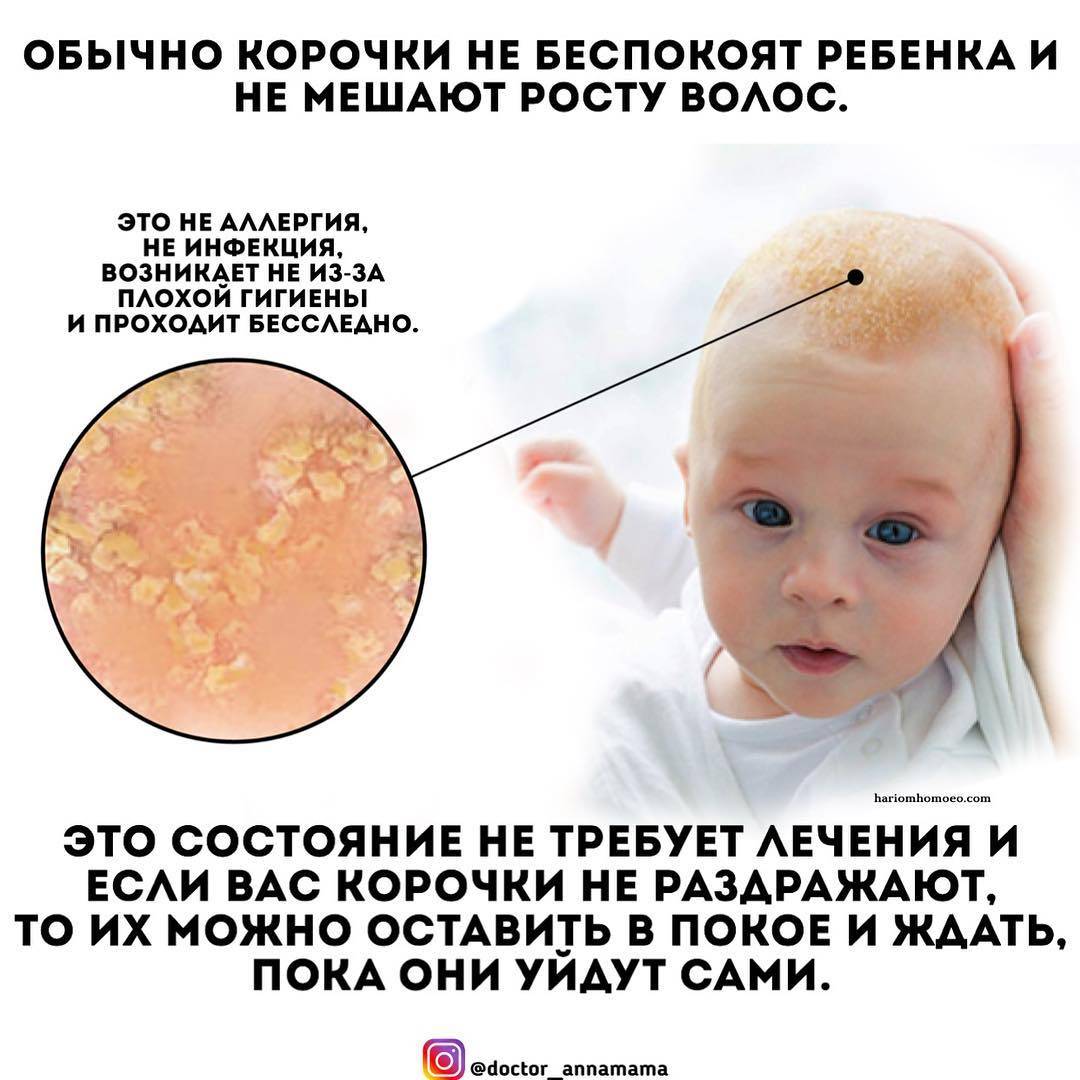
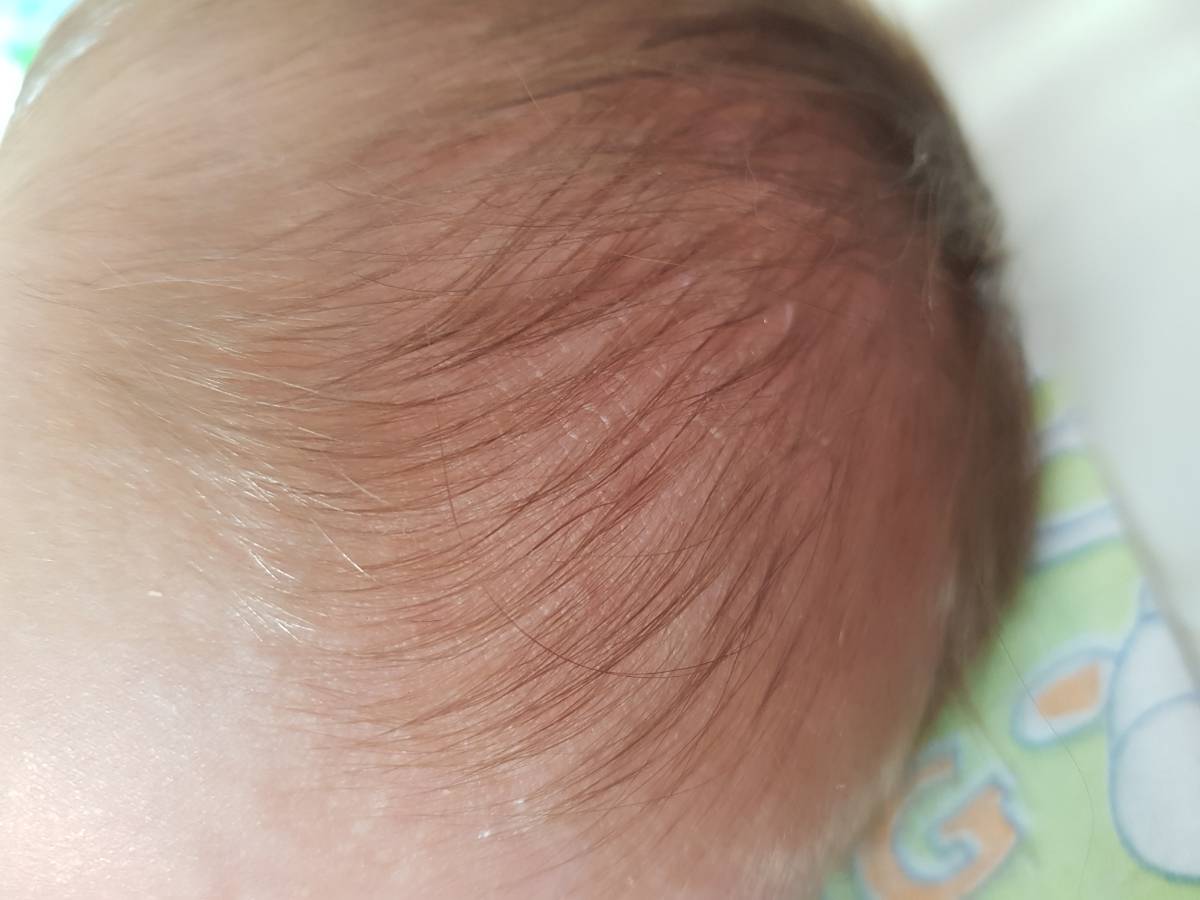
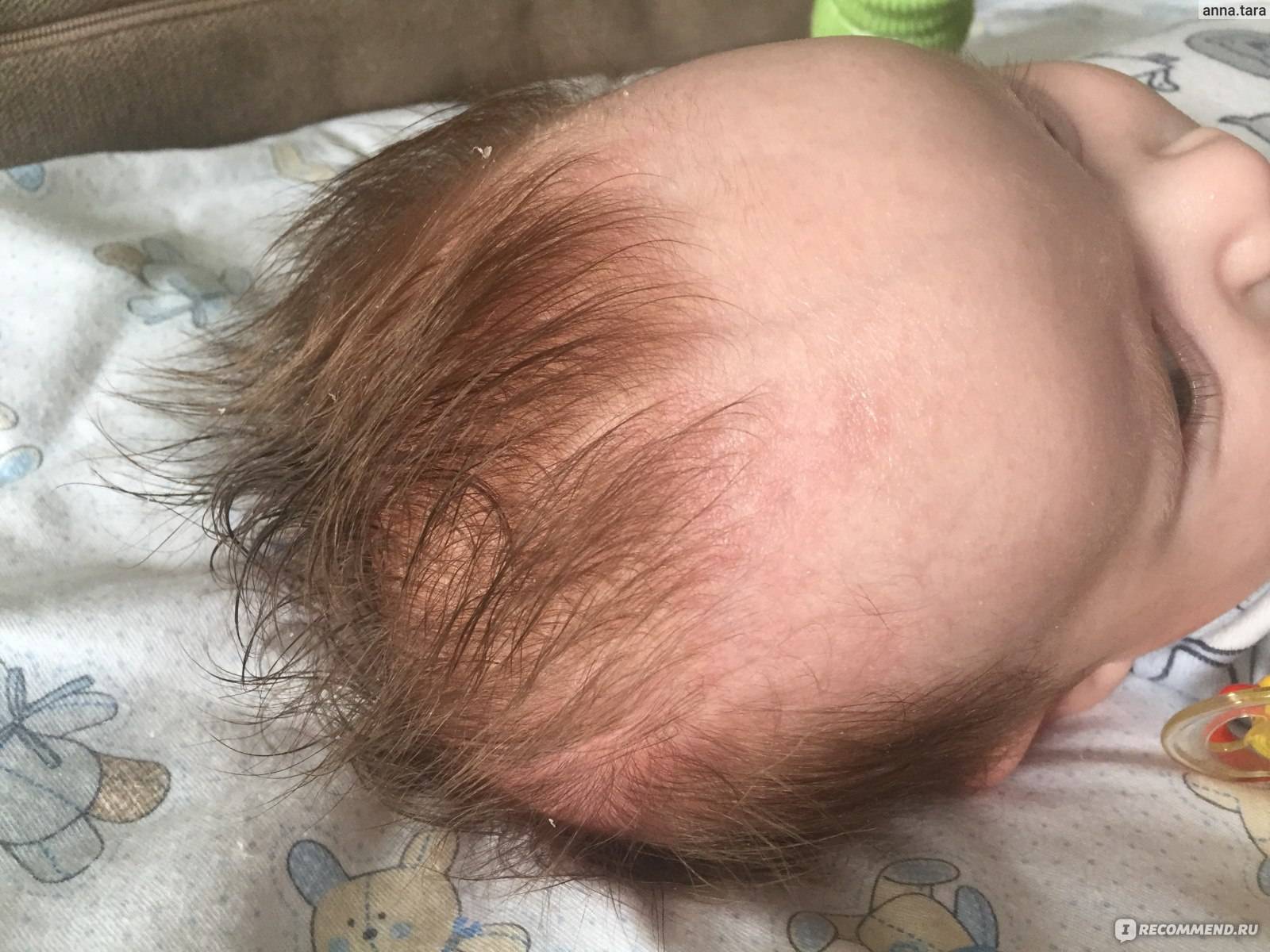
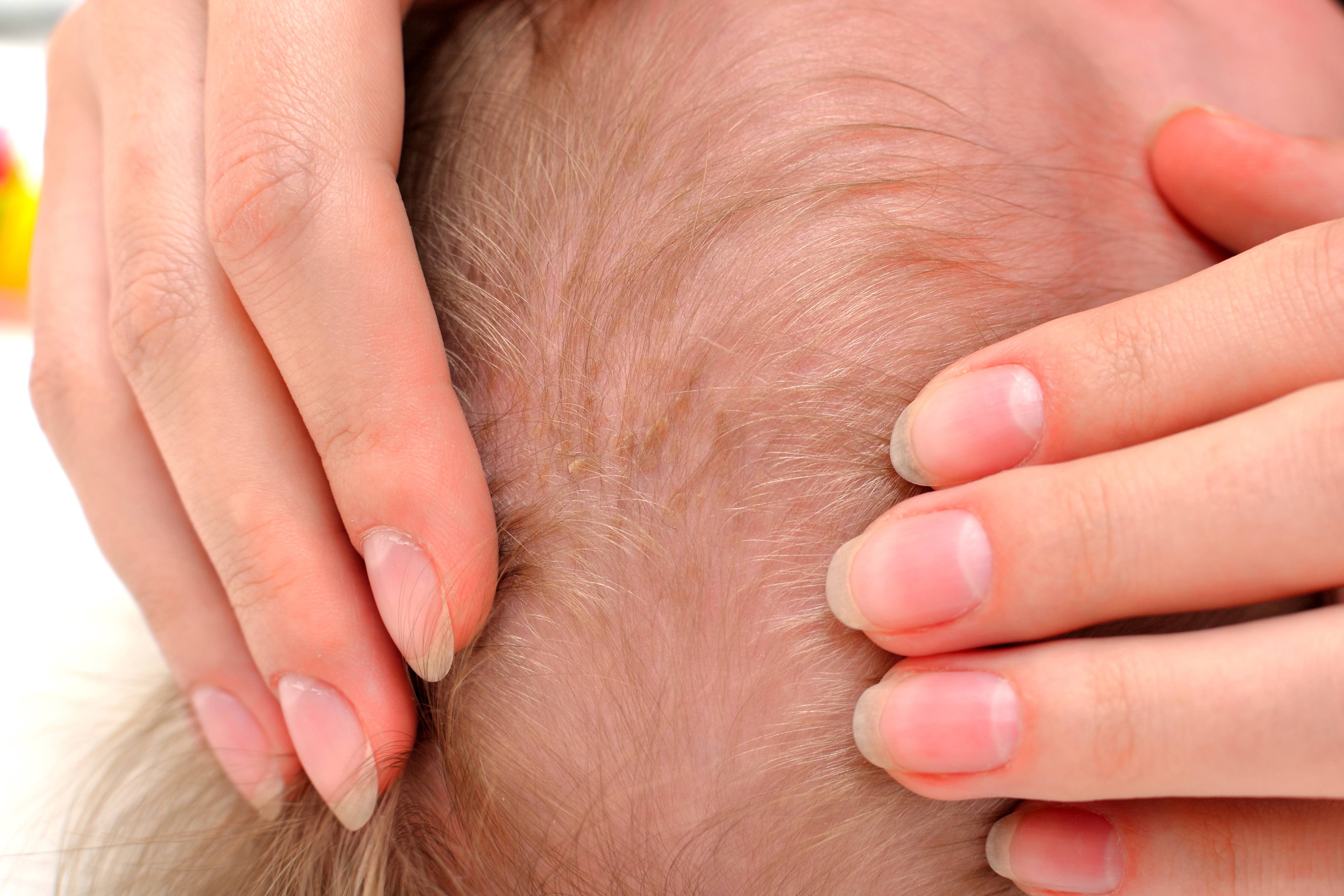
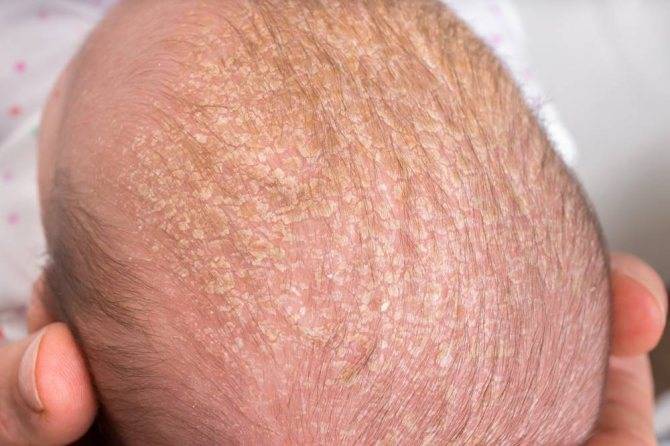
Осложнения
Хотя перхоть относится к доброкачественным состояниям, при интенсивной работе сальных желез патогенность грибов Malassezia globosa возрастает. Если не заниматься устранением проблемы, в дальнейшем могут развиться такие осложнения, как:
- Себопсориаз. Это нулевая стадия псориаза, которую характеризует сильное шелушение на всех участках волосяного покрова: ресницы, голова, брови. Процесс сопровождается образованием бляшек на туловище.
- Себорейный дерматит – это хроническое заболевание воспалительной природы происхождения. Особенно выражено он проявляется у ВИЧ- инфицированных лиц.
- Пиодермия относится к гнойничковым заболеваниям кожи. Сильнейший зуд, который отмечается при перхоти, заставляет ребенка расчесывать кожу. Появление микротравм способствует занесению инфекции. Поэтому на коже появляются гнойники разной величины: от фолликулов до абсцесса.
- Выпадение волос при обильной перхоти объясняется тем, что чешуйки перекрывают доступ к кислороду. В результате фолликул недополучает питание, поэтому волосы секутся и выпадают. Перхоть может привести к гибели луковиц, а это грозит облысением.
- Атерома или киста сальной железы, образуется из-за нарушения оттока секрета.
Кроме перечисленных последствий, перхоть доставляет подростку существенный дискомфорт, и нередко превращается в социальную проблему. У ребенка формируются разные комплексы, он становится замкнутым, избегает общения со сверстниками.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Рожа
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
Мокрота – причины
Перепроизводство слизи провоцируется воспалительными, инфекционными и экологическими факторами:
- Заболевания носоглотки. Выделения на задней стенке горла, стекающие из носа и пазух — симптом простуды и респираторной инфекции. Мокрота может быть следствием ринита, синусита, вирусного эпиглоттита, трахеита и ларингита.
- Заболевания легких и бронхов. Мокрота образуется при бронхите, воспалении и и раке легких, туберкулезе и др. патологиях.
- Аллергия. У аллергиков наблюдается чрезмерное выделение мокроты в горле.
- Влияние стероидов. Астматики используют для лечения стероидные ингаляционные препараты. Побочный эффект этой терапии — повышенная секреция слизи, поэтому у больных возникает ощущение мокроты в горле.
- Влияние никотина. В случае с курильщиками организм защищается от вредных веществ и вырабатывает секрецию, увлажняющую горло.
- Заболевания ЖКТ. Мокрота в горле, возникающая после еды — следствие гастроэзофагеального рефлюкса. Причина симптома — выбрасывание кислоты из желудка в пищевод.
- Психосоматические расстройства (невротическая мокрота). Проявляется ощущением наличия в горле инородного тела размером с грецкий орех. Это конверсионное расстройство, в основе которого лежит невроз.
Другие причины возникновения мокроты в горле:
- напряжение на вокальные связки;
- гормональные изменения — гипотиреоз, болезнь Хашимото;
- врожденные дефекты — искривление носовой перегородки;
- аутоиммунные заболевания;
- вдыхание загрязненного воздуха.
При наличии хронической мокроты любого типа необходимо обратиться к специалисту.
Причины развития себореи
Причины себорейного дерматита до конца не выяснены. В настоящее время считается, что это заболевание вызвано дрожжеподобным грибком рода Malassezia. Этот грибок постоянно живет на коже животных и человека и в норме не вызывает заболеваний. Однако у некоторых людей есть генетические особенности секреции сальных желез, кожного барьера или функционирования иммунной системы, которые способствуют избыточному размножению грибков Malassezia spp. и возникновению признаков себорейного дерматита¹. Таким образом, склонность к себорее может передаваться по наследству³.
У младенцев себорея развивается по причине крупного размера сальных желез и их высокой выделительной активности. Такие особенности детской кожи связаны с адаптацией ребенка к жизни во внешней среде: изменением состава жиров на поверхности кожи, гормональными перестройками. Влияние грибков Malassezia spp. на состояние кожи новорожденных не выявлено, поэтому диагностика и лечение младенческой себореи проходит иначе, чем у взрослых.
Симптомы себореи у взрослых
Зная клинические признаки себореи, вы можете заподозрить у себя это заболевание и своевременно обратиться к врачу. Себорейный дерматит не заразен³, проявляется высыпаниями, которые могут располагаться на коже волосистой части головы, лица, слухового прохода, верхней части туловища (преимущественно на середине груди, в области лопаток и в крупных складках кожи). Высыпания всех локализаций при себорее могут сопровождаться зудом различной интенсивности¹. Также пациенты отмечают ухудшение состояния при психоэмоциональном напряжении, снижении иммунитета, нарушении ухода за кожей, приеме некоторых лекарственных средств от других заболеваний.
Можно ли излечиться полностью?
Себорейный дерматит в детском возрасте в большинстве случаев проходит самостоятельно. В тех случаях, когда необходимо лечение, заболевание хорошо ему поддается. Чаще всего в дальнейшем никаких признаков себореи у ребенка не остается³. У взрослых ситуация сложнее: полностью избавиться от себорейного дерматита невозможно. Это заболевание то проявляется, то исчезает, однако грамотное лечение и внимательное отношение к состоянию своей кожи помогает значительно улучшить состояние и контролировать рецидивы³.
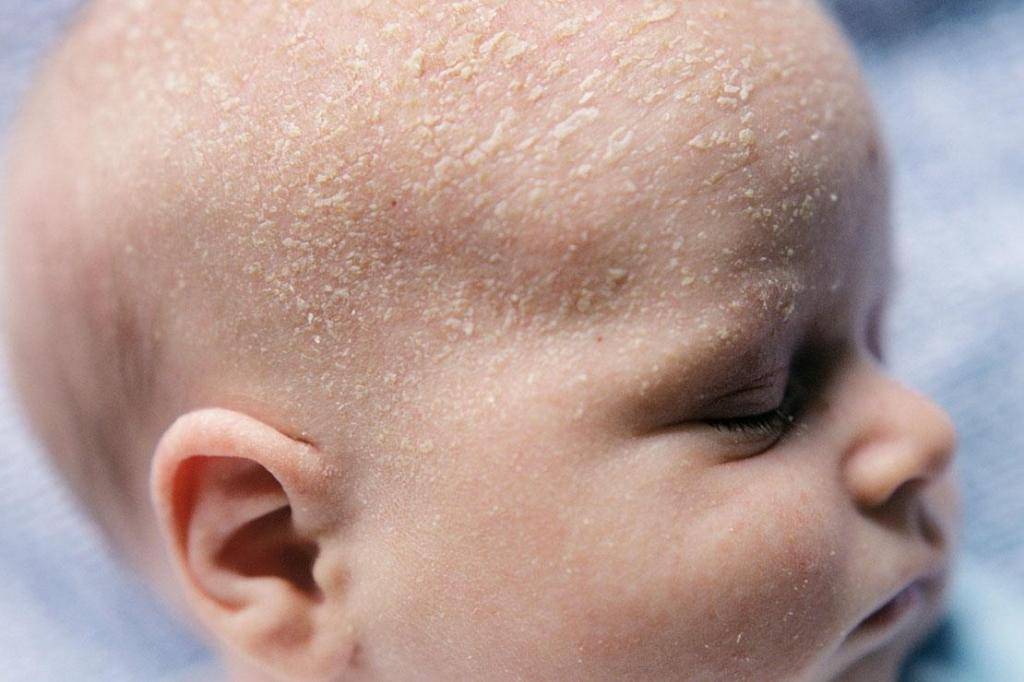
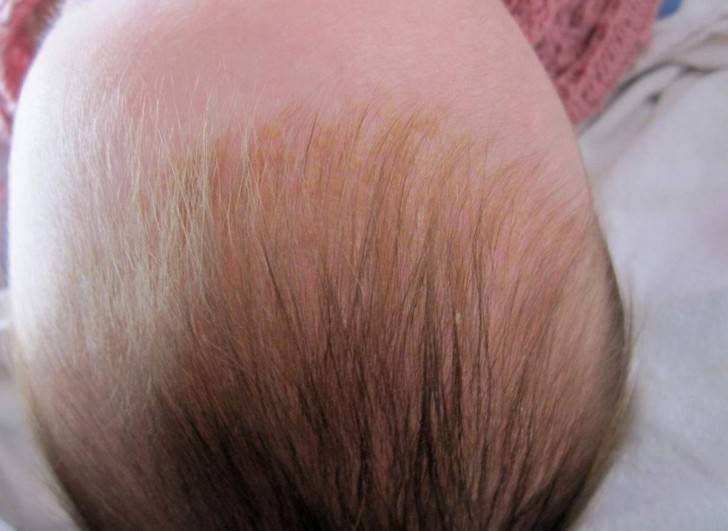
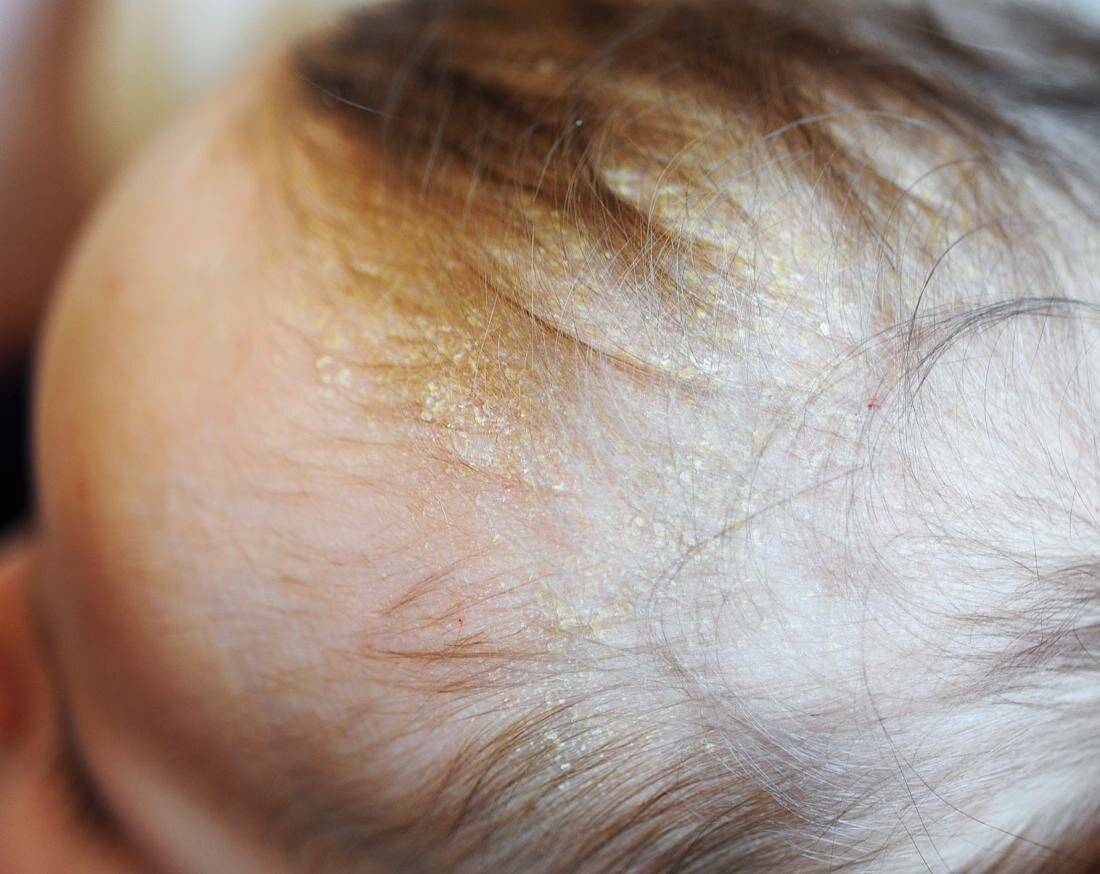
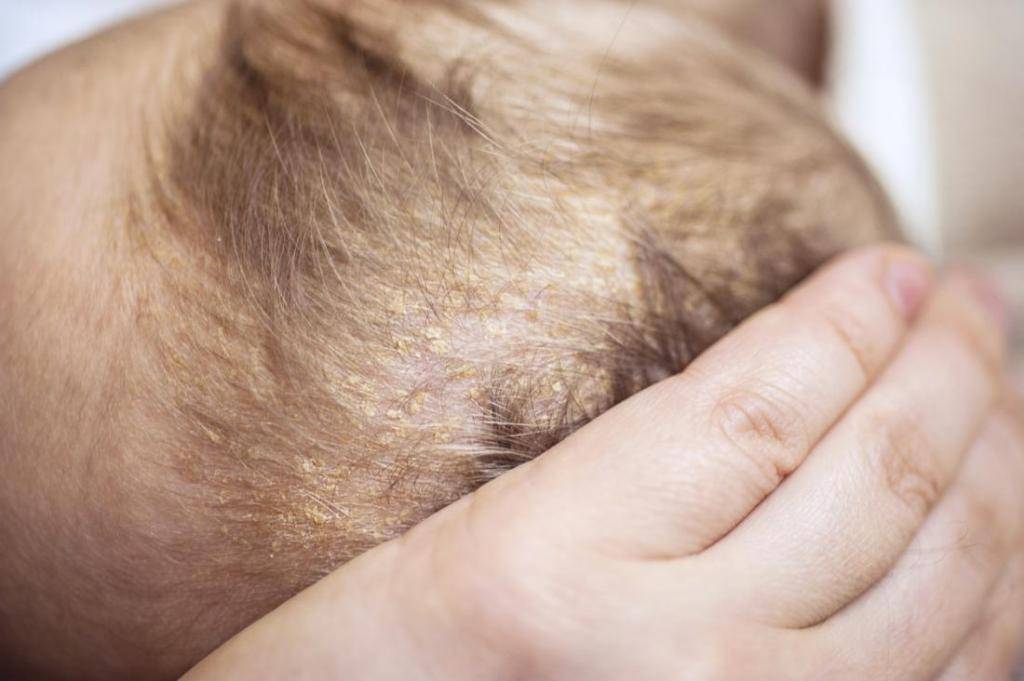
Себорея на коже головы чаще всего ограничивается шелушением без признаков воспаления с образованием перхоти. Возможен зуд, который усиливается по мере загрязнения кожи головы. При более тяжелом проявлении болезни на коже присутствуют воспалительные элементы – пятна или бляшки с желтыми чешуйками на поверхности. При выраженном воспалении чешуйки пропитываются экссудатом (воспалительной жидкостью) и объединяются в корки. При отсутствии должного лечения болезнь развивается, воспалительные элементы могут занимать всю волосистую часть головы, выходя на лоб и заушные складки. При такой форме заболевания пациентов беспокоит выраженный зуд.
Болезнь чаще всего развивается в трех возрастных периодах: от 3 недель до 3 месяцев, в пубертатный период и в возрасте 30-60 лет. Частота появления себореи в младенчестве составляет 70%², у взрослых – от 3 до 20%¹.
Высыпания на лице обычно симметричные. Они располагаются на центральной части лба, носогубных складках, крыльях носа, переносице, бровях, в области нижней части лица, наружного слухового прохода, заушных складок. Сыпь выглядит как покрасневшие пятна округлой или неправильной формы. Также возможно уплотнение этих пятен, шелушение, формирование корок. В некоторых случаях развивается себорейный блефарит – воспаление века, которое проявляется покраснением и образованием корочек в зоне ресничного края.
На теле человека существуют только две зоны, которые никогда не поражаются себореей – это ладони и подошвы.
На туловище себорея представлена красными пятнами или бляшками с четкими границами и гладкой поверхностью. Высыпания могут быть покрыты желтоватыми чешуйками. В складках кожи часто возникает отек, мокнущие, болезненные трещины. Возможно присоединение инфекции и развитие гнойничкового поражения кожи на фоне себореи.
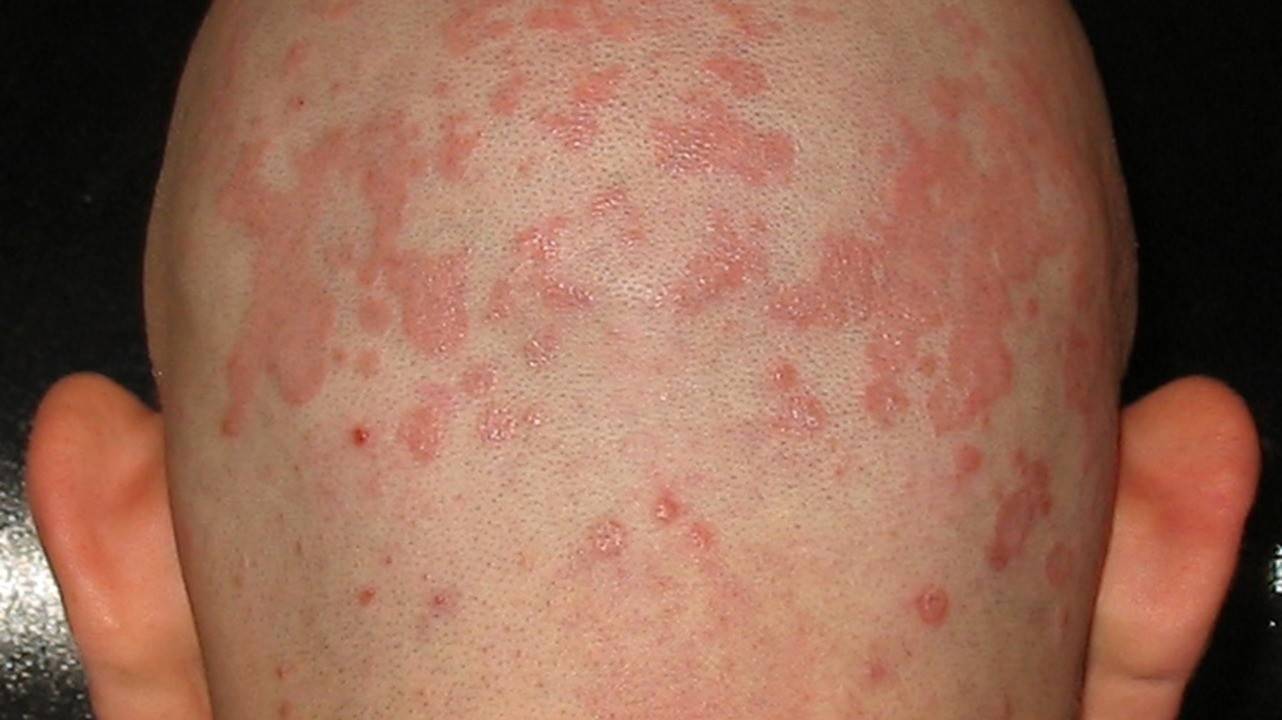 Пятна и бляшки при себорее. Фото: Roymishali / Wikipedia (CC BY-SA 3.0)
Пятна и бляшки при себорее. Фото: Roymishali / Wikipedia (CC BY-SA 3.0)
Профилактика птичьего гриппа у человека
Профилактика этой патологии заключается в целом комплексе мероприятий, которые, в первую очередь, направлены на минимизацию риска передачи вируса от птицы человеку. Чтобы снизить вероятность заболевания птичьим гриппом необходимо:
- исключить или свести до минимума контакт с птицами. Речь идет и о диких, и о домашних пернатых. Особенно осторожными нужно быть в отношении детей;
- любые контакты в мертвыми птицами должны быть исключены. Будь-то курица в домашнем хозяйстве или дикая утка в лесу. Шансы, что погибли они от птичьего гриппа достаточно высоки;
- птичье мясо и яйца должны подвергаться тщательной термальной обработке. Вирус гибнет при высоких температурах;
- сырые продукты из птицы нужно хранить отдельно от других продуктов.
Кроме того, особенную важность в вопросе профилактики птичьего гриппа имеет вакцинация. Прививок конкретно от птичьего гриппа к этому моменту не существует, хотя над их созданием трудятся ученые во всем мире
Но необходимо использовать штатную вакцину от штамма гриппа, распространение которого прогнозируется в вашем регионе в текущем сезоне. Это позволит минимизировать риск мутации человеческого и птичьего гриппов, что в подавляющем большинстве случаев влечет за собой критические последствия.
Специалисты Всемирной организации здравоохранения настаивают на том, что вакцинация против гриппа должна быть обязательной для тех, кто работает с птицами: сотрудников птицеферм, охотников, орнитологов, а также для работников медицинских учреждений, которые могут столкнуться со штаммом вируса гриппа H5N1. Именно они находятся в группе высокого риска и профилактическая защита им крайне важна.
Этим же категориям людей крайне рекомендована медикаментозная профилактика птичьего гриппа. Заключается она в использовании индукторов интерферона, среди которых в аптеках чаще всего встречаются такие препараты:
| Препарат | Цена | Описание |
| Амиксин | от 280 руб. | Низкомолекулярный синтетический индуктор интерферона. Является одним из наиболее эффективных препаратов своего класса. Считается, что Амиксин эффективен по отношению ко многим вирусам и бактериям, которые являются возбудителями разнообразных инфекций. Практически не токсичен при корректной дозировке. |
| Циклоферон | от 220 руб. | Препарат на основе акридонуксусной кислоты с выраженными иммуномодулирующим и противовирусным эффектами. При попадании в организм человека Циклоферон стимулирует секрецию интерферонов, за счет чего повышается иммунный ответ организма на воздействие вирусов. |
Применение вышеперечисленных препаратов в медицине остается дискуссионным вопросом, так как ряд врачей вообще не воспринимают медикаменты противовирусного действия в качестве эффективного лекарства. Поэтому тут нужно положиться на мнение врача, которому доверяешь. Кроме того, нужно помнить: людям в группе риска инфицирования птичьим гриппом нужно использовать любые средства для минимизации рисков и медикаментозная профилактика этой патологии для такой категории людей точно не будет лишней.
Дифференциальная диагностика псориаза ВЧГ
Псориаз волосистой части головы обычно диагностируется по первичным элементам кожной сыпи. Сложнее ситуация, когда таких проявлений нет, но уже есть вторичные элементы кожной сыпи.
Существует другой уровень диагностики — по локализации. Стоит помнить, что определенные заболевания иногда имеют излюбленную локализацию, и это помогает в диагностики.
Заболевания, которые локализуются на волосистой части головы:
- перхоть,
- себорейный дерматит,
- розацеа,
- красный волосяной лишай,
- дерматомиозит и т.д.
Диагноз: себорейный псориаз
Некоторые зарубежные авторы выделяют такой диагноз, как себорейный псориаз. Когда ставят такой диагноз? В тех случаях, когда нет возможности отдиффериенциоровать псориаз волосистой части головы от себорейного дерматита по той простой причине, что псориаз не проявляется четко папулой или бляшкой. Когда на волосистой части головы видны бляшки, вопросов в диагностике нет, пусть это даже ограниченная форма. Однако, в некоторых случаях невозможно сказать, что это: папула или бляшка, так как слабо выражена инфильтрация. В таких случаях говорят – отечное пятно, что может быть не совсем корректно, потому что отечное пятно характеризуется изменением только окраски кожи без изменения рельефа и консистенции.
В тех случаях, когда сложно определить пятно или папула, можно применить термин себопсориаз, который объединяет оба заболевания, не только клинически, но и гистологически.
Диагноз: асбестовидный лишай
Следующее заболевание, с которым можно дифференцировать псориаз, встречается достаточно редко. Некоторые авторы считают, что это своеобразная реакция волосистой части головы на какую-то неизвестную причину, другие считают, что это форма стрептодермии. По мнению исследователей, это может быть и осложнением атопического дерматита, нейродермита. Часть авторов расценивают асбестовидный лишай как осложнение псориаза.
Заболевание имеет достаточно характерную картину. Его называют асбестовидный лишай в связи с тем, что крупные чешуйки, имеющиеся на волосистой части головы, всегда запутываются в волосах и это очень характерно для данного заболевания. Они имеют такой асбестовидный цвет, поэтому, как правило, постановка такого диагноза не вызывает сложностей.
Грипп
Грипп не является отдельным заболеванием, а входит в группу ОРВИ.
Грипп – это острое инфекционное заболевание, характеризующееся поражением верхних и нижних дыхательных путей (преимущественно трахеи). Проявляется высокой температурой, выраженными катаральными явлениями (кашлем, насморком, першением в горле и т.п.).
Его особое место среди ОРВИ обусловлено способностью вируса к постоянной антигенной изменчивости (мутации). Вирус гриппа очень активен и очень легко и быстро передается от больного человека к здоровому, особенно в местах большого скопления людей, включая общественный транспорт, школы, интернаты и детские сады.
По данным ВОЗ, каждый год в мире от 3 до 5 миллионов человек заболевают гриппом. К сожалению, в 250-500 тыс. случаев заболевание гриппом приводит к летальному исходу. Во время эпидемий гриппа активно болеют как взрослые, так и дети. Особенно уязвимыми являются люди старше 65 лет: среди этой группы населения больше всего распространены случаи смерти от гриппа. Эпидемии могут приводить к снижению производительности на предприятиях, чьи сотрудники отсутствуют на рабочих местах из-за болезни, а также ухудшению качества образования, так как школьники и студенты пропускают занятия. Во время эпидемий возрастает нагрузка на медицинские заведения, что влияет на качество медицинского обслуживания.
Грипп может протекать в легкой и среднетяжелой форме, которые заканчиваются полным выздоровлением. Но иногда развитие различных осложнений, наличие тяжелых хронический заболеваний сердца, сосудов, почек, легких могут привести к развитию тяжелой формы течения заболевания и у части больных – к летальному исходу.
Пациенты с онкологическими заболеваниями, пациенты с тяжелыми иммунными нарушениями и беременные наиболее подвержены высокому риску инфицирования из-за сниженного иммунитета.
Грипп передается воздушно-капельным путем, когда инфицирование происходит при разговоре, кашле и чихании, или контактно-бытовым путем, при котором частицы вируса оседают на бытовых предметах общего пользования (туалетная бумага, дверные ручки, посуда, детские игрушки).
Инкубационный период гриппа длится около 2 дней, но может варьироваться от 1 до 4 дней. Выделение вируса от больного человека при неосложненном течении гриппа продолжается 5-7 дней от начала заболевания, при осложненном – 10-14 дней. Высокая температура, сохраняющаяся более 5 дней, говорит о наличии бактериальных осложнений.
Профилактика
Для снижения риска заражения стоит следовать следующим правилам:
- следовать правилам гигиены,
- дезинфицировать повреждения на кожных покровах,
- укреплять именную системы полезными веществами,
- не проводить частые водные процедуры, так как для ребёнка это может нести определённую опасность,
- при первичных признаках необходимо незамедлительно обращаться к доктору.
Стрептодермия на лице лечится, но при своевременном обращении к врачу. Чем раньше была осуществлена терапия, тем легче можно исключить осложнения и переход в хроническую стадию. Пройти полное обследование вы можете в клиническом центре «ЭЛ Клиника».
Симптомы контагиозного моллюска
Инкубационный период заболевания составляет от двух недель до нескольких месяцев, но чаще всего высыпания появляются на 14-15-й день.
Вначале появляются единичные высыпания, потом их становится больше. Контагиозный моллюск может поражать любые участки кожи, кроме ладоней и стоп. У детей наиболее часто страдают открытые участки рук, ног, а также лицо и шея. У взрослых чаще всего поражается область половых органов, а также внутренняя сторона бедер.
При типичной форме заболевания высыпания располагаются только в одной анатомической области, при генерализированной форме распространяются по всему телу.
Сыпь
Элементы сыпи выглядят как выпячивания (папулы), на ощупь плотные и безболезненные, розового или телесного цвета, с перламутровым верхом. В центре папулы присутствует небольшое углубление, из которого при надавливании выдавливается белая кашицеобразная масса. Папулы имеют круглую или овальную форму, размер обычно варьируется в диапазоне 2-5 мм, но иногда узелки сливаются, и тогда подобные образования могут достигать в диаметре до 1 см и более.
Зуд
В некоторых случаях высыпания сопровождаются зудом, который усиливается при расчесывании. Расчесывать папулы ни в коем случае нельзя, потому что в этом случае можно занести бактериальную инфекцию. О присоединении бактериальной инфекции говорит покраснение кожи вокруг папул, припухлость, нагноение.
Причины корок в носу у взрослых и детей
Самая распространенная причина образования корочек – это нарушение водного баланса слизистых из-за слишком сухого воздуха, частого и неправильного применения лекарственных препаратов, в частности, сосудосуживающих средств при рините. Пересушенные слизистые не могут выполнять свое основное задание: транспортировать слизь по носовым ходам. Этот процесс замедляется. В результате возникает воспаление в носу и околоносовых пазухах. Так же реагируют слизистые и на переохлаждение организма.
Кроме этого, корочки образуются при:
- болезнях носа и околоносовых пазух (различные формы ринитов);
- аллергических реакциях. Сухие слизистые в носу, как и обильные выделения слизи из носа, часто бывают ярким проявлением реакции организма на аллергены.
- заболеваниях эндокринной системы. К пересушиванию приводит повышенный уровень сахара при диабете. Чем выше показатели сахара в крови, тем суше слизистые.
К прочим причинам образования корок в носу относятся:
- врожденные или травматические повреждения носовой перегородки;
- хронические заболевания верхних дыхательных путей;
- сосудистые изменения;
- гормональные изменения;
- воздействие пара в бане или сауне;
- вдыхание вредных веществ;
- переезд в другую климатическую зону;
- нервные расстройства.
Об образовании корок свидетельствуют нарушенное обоняние, заложенность носа и неприятный запах. Ощущается дискомфорт на слизистых, их стянутость, возникают очаги раздражения и эрозии. В горле чувствуется сухость. Появляются жалобы на головную боль и храп по ночам.
Профилактика
Соблюдайте следующие правила:
- После посещения тренажёрного зала протирайте антисептиком места, соприкасавшиеся с инвентарём.
- Обрабатывайте порезы и ранки антибактериальными препаратами (йод, салициловый спирт, перекись водорода) сразу после возникновения.
- Не делите предметы гигиены, косметику с другими людьми.
- Места гнойников, импетиго нельзя мыть водой, расчёсывать, надавливать.
- Избегайте острой жирной еды, сладостей.
Записывайтесь на консультацию дерматолога вовремя. Врач поможет выявить причину воспаления, сделать нужные анализы, подобрать лечение, подходящее виду и стадии пиодермии.
5 декабря 2020
Диагностика и лечение
Диагноз становится на основе подробного анамнеза и результатов клинических исследований. При этом врач старается установить первопричину проблемы, то есть выявляет все имеющиеся факторы риска. Родители могут оказать помощь, предоставив информацию о перенесенных ребенком заболеваниях, о случаях себореи у родственников. После опроса подросток направляется на лабораторные исследования:
- кровь на сахар;
- биохимические анализы;
- определение уровня гормонов щитовидной железы;
- гистологическое исследование материала, взятого с пораженного участка.
Детский дерматолог обязательно проведет исследование с помощью дерматоскопа.
Правильная диагностика крайне важна, поскольку без четкого понимания проблемы невозможно назначить лечение. Поэтому врач должен исключить заболевания, которые по тем или иным признакам схожи с себорейным дерматитом.
Лечение перхоти проводится по индивидуальной схеме. Детский дерматолог подберет эффективные медикаментозные средства, и обязательно даст родителям полезные рекомендации.
Как выбрать шампунь и поможет ли он?

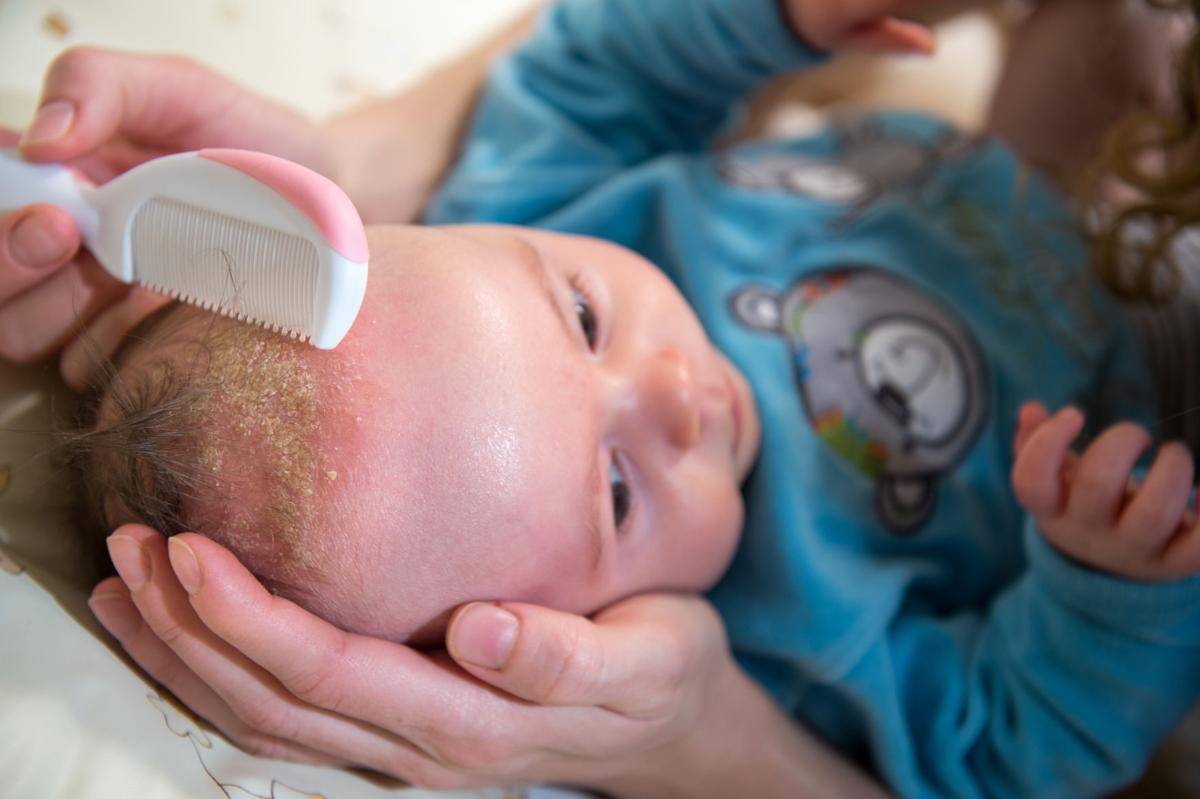
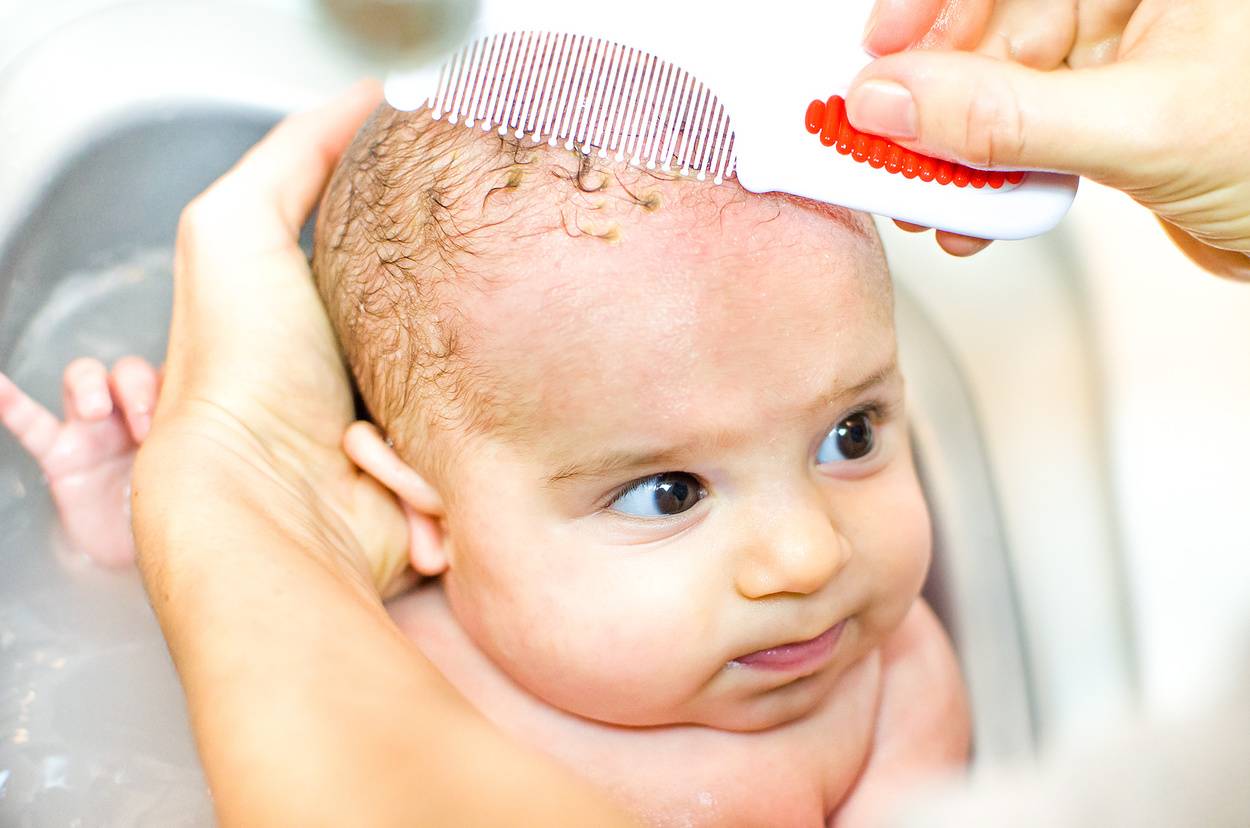
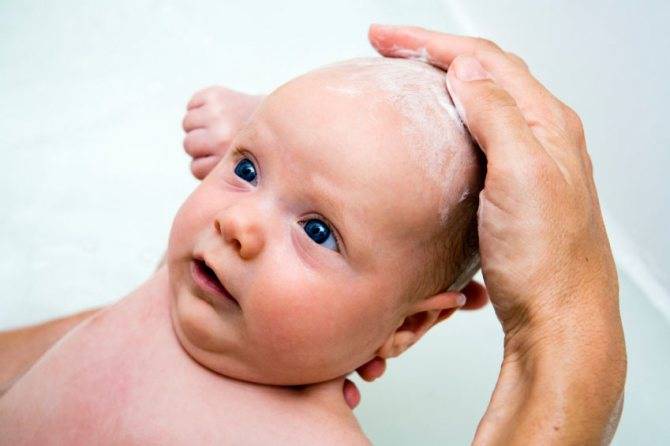
Самый простой способ избавиться от корочек — это нанести на кожу головы малыша детский шампунь и оставить его на время купания, на 5-10 минут. Корочки станут мягче
Часть их смоется во время ополаскивания, часть отойдет, когда вы будете промокать голову ребенка полотенцем, остальные нужно будет осторожно вычесывать мягкой щеткой или гребешком с закругленными на концах зубьями.
Если корочек мало, то достаточно будет одной-двух таких процедур. Если много, то больше.
Для борьбы с корочками подойдет любой детский шампунь, разрешенный для применения с первых дней жизни ребенка. Но при желании можно приобрести специальный шампунь от молочных корочек
Будет ли он эффективнее, чем обычный? Почитайте отзывы. Кому-то помогает сразу, кому-то не помогает вообще. Если у малыша много корочек, есть наслоения, то, скорее всего, шампунь не даст быстрого эффекта.
Другие средства от корочек Для борьбы с обильными проявлениями себорейного дерматита подойдут масляные средства: детское косметическое масло, специальный масляный гель против корочек, крем-эмолент. За полчаса-час до купания намажьте таким средством голову ребенка и наденьте ему шапочку. Во время купания вымойте голову малыша с детским шампунем, а после – расчешите мягкой щеткой или расческой с тупыми зубцами
Но при желании можно приобрести специальный шампунь от молочных корочек. Будет ли он эффективнее, чем обычный? Почитайте отзывы. Кому-то помогает сразу, кому-то не помогает вообще. Если у малыша много корочек, есть наслоения, то, скорее всего, шампунь не даст быстрого эффекта.
Другие средства от корочек Для борьбы с обильными проявлениями себорейного дерматита подойдут масляные средства: детское косметическое масло, специальный масляный гель против корочек, крем-эмолент. За полчаса-час до купания намажьте таким средством голову ребенка и наденьте ему шапочку. Во время купания вымойте голову малыша с детским шампунем, а после – расчешите мягкой щеткой или расческой с тупыми зубцами.
Это важно!
Одной процедуры может быть недостаточно. Через несколько дней при необходимости ее можно будет повторить. Не переусердствуйте. Ежедневное применение шампуня высушит кожу головы ребенка и заставит его сальные железы работать еще интенсивнее. То есть эффект будет обратным: корочек станет только больше.
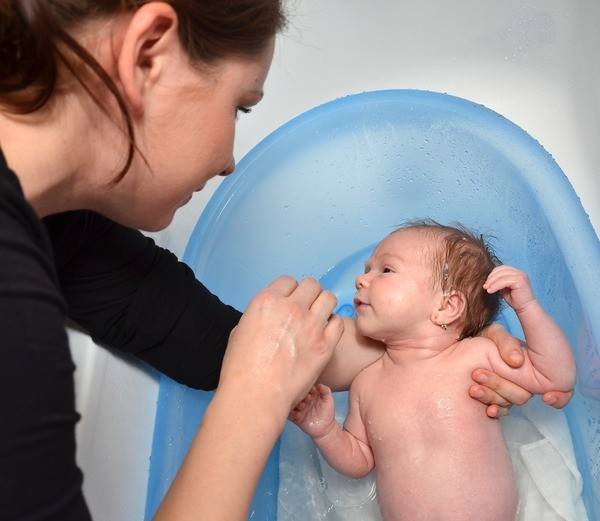
Если вы заметили, что под корочками кожа малыша красная, стала мокнуть, кровоточить – обратитесь к врачу. Также стоит показать малыша доктору, если корочки покрывают не только его голову, но и лицо, шею, пах.
Итак:
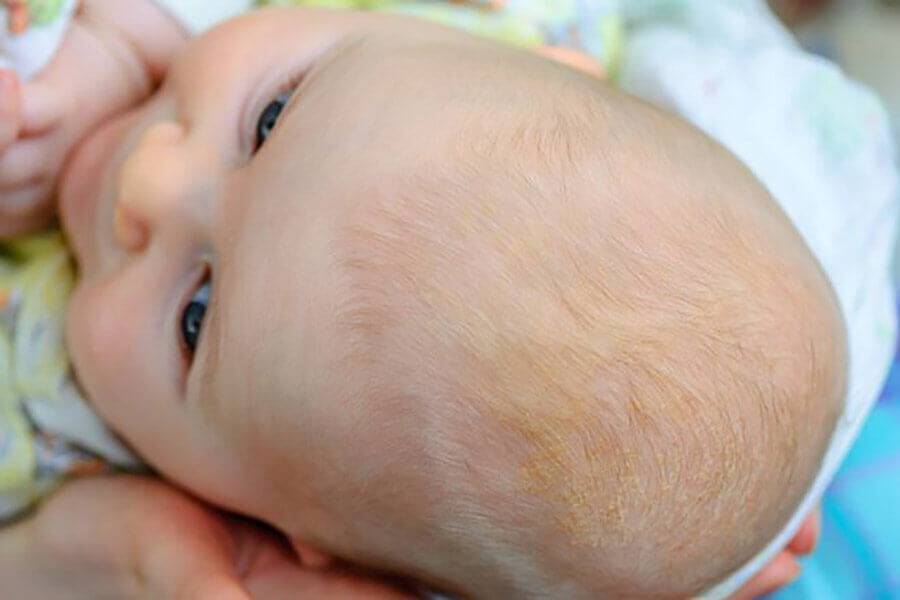
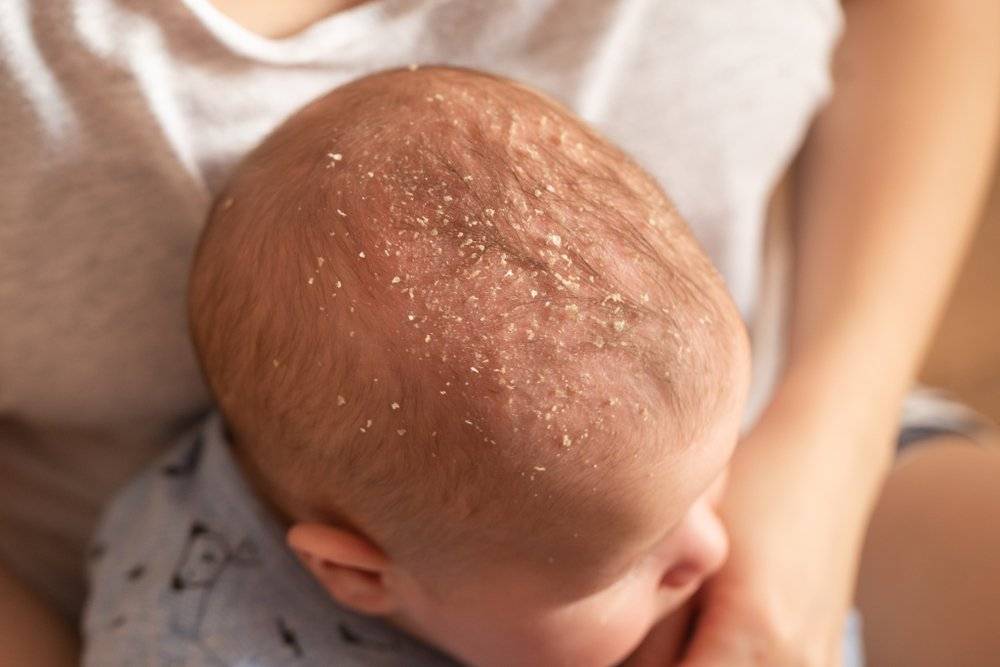
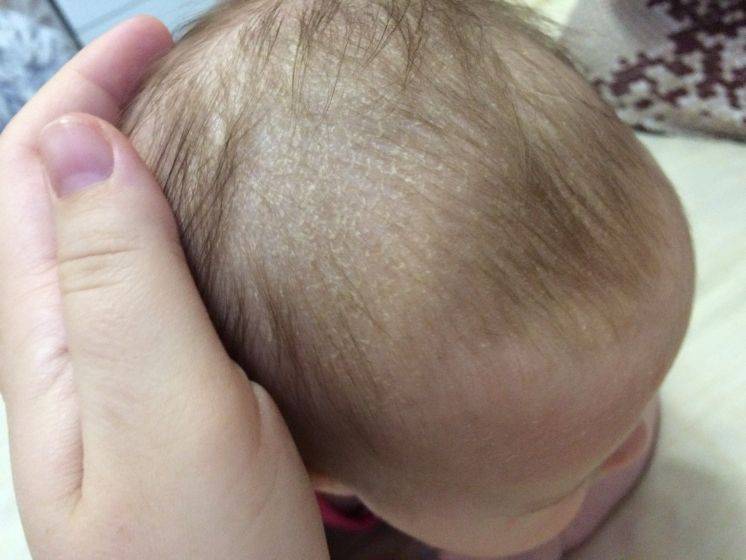
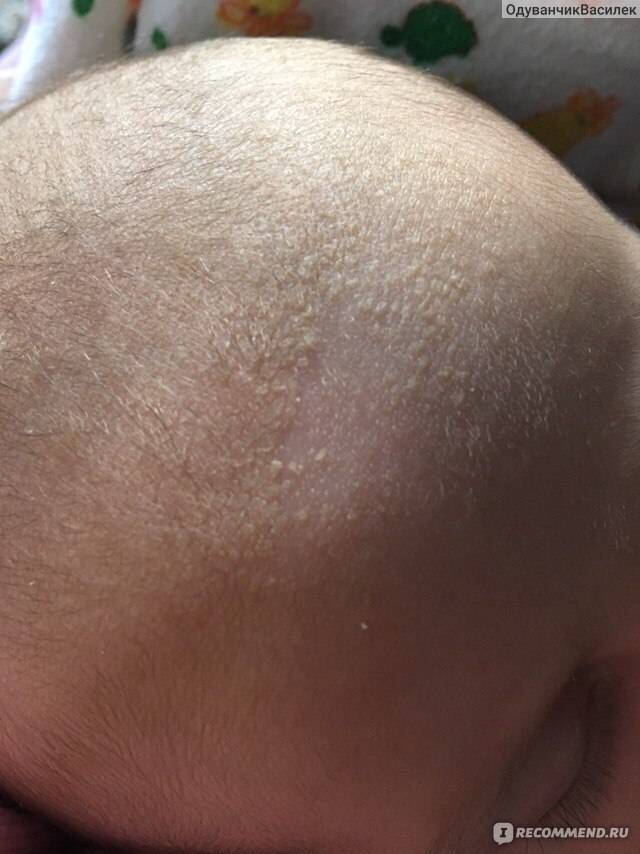
Корочки на голове малыша образуются из-за интенсивного выделения кожного сала под действием материнских гормонов, а также из-за жизнедеятельности грибков Malassezia, которые есть на коже каждого человека.
Удалять молочные корочки необязательно, но сами они будут проходить долго.
Шампунь для борьбы с молочными корочками можно выбрать любой, главное, чтобы он был разрешен для применения с первых дней жизни. Применение специального шампуня против молочных корочек не гарантирует полного и быстрого эффекта.
Убрать молочные корочки можно с помощью детского масла
Для этого нужно нанести его под чепчик за час до купания, а затем смыть шампунем и осторожно вычесать корочки мягкой щеткой.
Если эти средства не помогают, а корочки появились не только на голове, но и на лице и теле ребенка, проконсультируйтесь с врачом.
(
оценок; рейтинг статьи )
Как убрать корочки с головы ребенка?
Чтобы себорейные чешуйки быстро сошли с головки малыша, необходимо правильно ухаживать за детской кожей:
- Ни в коем случае не сдирать и не сцарапывать золотисто-желтые корочки. Это больно и чревато травмированием нежного эпидермиса. Кроме того, под жирными хлопьями могут открыться воспаленные покрасневшие места, легко доступные для инфицирования.
- Купая малыша, аккуратно мыть его голову специальным моющим средством, прошедшим соответствующие испытания и не содержащим щелочей, красителей и запрещенных ингредиентов. Например, шампунем детским для чувствительной кожи «Ушастый нянь» с экстрактами чистотела и калины производства АО «Невская Косметика», который:
- бережно очищает и волосы, и кожу;
- подходит для мытья головы с местами покраснений и раздражений, шелушений;
- идеален для малышей с особенно чувствительным эпидермисом;
- создает пышную пену и не щиплет глазки;
- обладает естественным уровнем рН;
- делает волосики ребенка блестящими, послушными для расчесывания;
- увлажняет и смягчает нежную детскую кожицу;
- сохраняет водно-жировой кожный баланс.
Сразу после водных процедур очень осторожно убирать (вычесывать гребешком с тупыми зубьями) отслоившиеся размокшие чешуйки. Те же, что не отошли, трогать не следует.
Важно: «Родничок» – самое чувствительное местечко на голове у младенца. И кожа тут нуждается в чистоте и естественной вентиляции
Поэтому гнейс с родничка следует убирать обязательно
Но делать это нужно крайне осторожно.
Как выглядит ветрянка?
Хотя ветрянка и называется “ветряной оспой, к оспе она не имеет никакого отношения, у неё другой возбудитель. Заболевания схожи лишь высыпаниями, которые могут оставлять после себя характерные следы. Однако при ветрянке таких последствий можно избежать, если не допустить осложнений.
Сыпь при ветрянке проходит несколько стадий:
- Сначала появляется мелкое розово-красное пятно, а затем выпуклый “узелок” – папула.
- Через несколько часов узелок превращается в “пузырёк” с прозрачной жидкостью внутри – везикулу. Пузырьки могут быть диаметром 0,2-0,5 см., округлой или овальной формы. Отдельные пузырьки сыпи могут быть со вдавленным центром (по виду напоминать пупок).
- В конце первых или, реже, на вторые сутки от начала высыпания пузырьки подсыхают и превращаются в коричневые корочки, которые отпадают на первой-третьей неделе заболевания. На месте корочек долго остается легкая пигментация – потемнение кожи. Но если ребенок расчесывает кожу и сдирает корочки, под ними могут остаться ямки-оспинки.
При ветрянке высыпания могут располагаться на лице, на голове под волосами, на туловище, руках и ногах, иногда на слизистых оболочках во рту, на слизистой глаз – конъюнктиве. Реже высыпания появляются в гортани и на половых органах. На ладонях и подошвах сыпи обычно не бывает.
Появляются высыпания не одновременно, а волнообразно, с промежутками в 1-2 дня. Из-за этого во время болезни на коже могут быть рядом и пятна, и узелки, и пузырьки, и корочки.
Это важно!
За день-два до появления сыпи или одновременно с ней у ребенка может подняться температура тела до 37,5-38,5°С, иногда до 39°С. Даже если высыпаний еще нет, в это время ребенок уже может заразить ветрянкой окружающих.
Диагностика
Детский офтальмолог производит осмотр ребенка, сбора анамнеза и жалоб. Также выявляются или отвергаются сопутствующие заболевания, проводятся лабораторные исследования.
Применяется биомикроскопия глаза, определяется острота зрения. Первая технология дает возможность провести оценку состояния слезной пленки, краев век, глазного яблока и др. Исследуется рефракция и аккомодация, на основе чего могут быть выявлены: миопия, астигматизм и др.
Чтобы подтвердить или опровергнуть наличие клеща Demodex проводят микроскопию ресниц.
Если есть подозрение на инфекционную природу заболевания, проводят БАК-посев мазка с конъюнктивы.
Для выявления гельминтов назначаются анализ кала, а при аллергическом течение болезни проводят аллергопробы.
Когда блефарит существует длительно и влечет гипертрофию краев век, врач назначает обследование для исключения различных форм рака, проводимое методом биопсии с последующим гистологическим исследованием биоматериала.
Мокрота – что это?
Мокрота — это вещество с неоднородной консистенцией, выделяющееся при откашливании. Это первая линия защиты организма от вредных для организма частиц, представляющая собой ловушку для вирусов и бактерий. Также мокрота нейтрализует смоляные вещества, содержащиеся в сигаретах. Состояние становится проблематичным при чрезмерном выделении слизи, скапливающейся на задней стенке горла.
Мокрота — диагностический фактор при заболеваниях верхних и нижних дыхательных путей. Патологическая мокрота в горле включает: слюну, остатки пищи, пыль, клетки отслоившегося эпителия, кровь, гной и патогенные микроорганизмы. Особенно опасна мокрота с кровью.
В нормальных условиях избыток остаточной мокроты удаляется из дыхательных путей во время кашля путем отхаркивания мокроты. Отхаркивание мокроты — естественная и необходимая реакция, облегчающая дыхание. При этом попадание в организм выделений не проблема — желудочная кислота нейтрализует все, что в ней содержится.
ЛЕЧЕНИЕ
Хотя себорея у грудных детей представляет главным образом косметический дефект, заболевание все же требует лечения, чтобы исключить риск инфицирования через ранки и других осложнений.
Детям грудного возраста не назначаются медикаментозные препараты. Лечение предусматривает правильную и своевременную гигиену, исключение аллергенов из питания,. После купания кожу ребенка смазывают гипоаллергенными мазями или кремами.
Если у ребенка 5 лет и старше себорейный дерматит возник вследствие нарушений деятельности эндокринной или нервной системы, могут быть назначены различные лекарственные препараты.
Если себорея у детей старшего возраста вызвана действием грибков, назначают противогрибковые мази или шампуни. Их главная задача – снять зуд, устранить перхоть, нормализовать выделение кожного сала. При наличии показаний применяют также гормональные лекарственные средства, антибиотики, препараты с содержанием цинка. Для обработки и мытья кожи головы используют дегтярное или сульсеновое мыло, а также цинковую пасту.
Если жирная себорея развивается на фоне психических расстройств, пациенту показано назначение седативных средств. Рекомендованы также препараты, улучшающие иммунитет и витаминные комплексы.
Лечение себореи у детей, особенно в подростковом возрасте, должно иметь комплексный характер. Любые препараты можно принимать только по назначению врача и под его наблюдением. Прием медикаментозных средств дополняют соблюдением диеты, исключающей жирные, копченые и сладкие продукты. Улучшение деятельности органов желудочно-кишечного тракта также способствует успешной борьбе с проявлениями себореи.
Что делать при диатезе у ребенка
Местная терапия с применением мазей – одна из составляющих комплексного лечения. Но как гормональные, так и негормональные препараты должен назначать врач индивидуально для каждого малыша с учетом особенностей протекания диатеза.
Самолечение в такой ситуации не просто неэффективно, но и опасно для здоровья ребенка. Поэтому лучше обратиться к грамотным специалистам. В «ПсорМак» работают врачи с большим опытом лечения диатеза.
Мы комплексно подходим к диагностике и лечению, а для местной терапии используем мазь, изготовленную по собственной рецептуре без добавления гормонов. Она помогает нашим пациентам нашей клиники уже более 25 лет, поэтому мы гарантируем полное излечение без побочных эффектов. Обратитесь к нам на консультацию, чтобы мы могли приступить к решению вашей проблемы.
5 апреля 2020