Лечение
 Лечение болезни Пертеса может быть консервативным и оперативным.
Лечение болезни Пертеса может быть консервативным и оперативным.
В основе консервативного лечения проводятся лечебные мероприятия направленные на обеспечение центрации головки бедра (то есть полного погружения головки бедра в вертлужную впадину). Сразу после постановки диагноза болезни Пертеса назначается постельный режим и полное исключение нагрузок на ногу (ходить можно только на костылях). Для поддержания центрации применяются специальные ортопедические изделия (шины Вилеского, Мирзоева, гипсовые повязки Ланге и другие). Постоянная центрация особенно необходима при большой зоне некроза. Кроме ортопедических приспособлений применяются также массаж, медикаментозное лечение, физиотерапия и лечебная гимнастика. Комплекс лечебных мероприятий проводится курсами по 2-4 недели с перерывами в 1 месяц. Лечебная же гимнастика должна проводиться ежедневно. Продолжительность консервативного лечения проводимого в условиях полной (или частичной разгрузки) больной ноги составляет в среднем от 1 до 4 лет. Длительность лечения зависит от возраста ребенка и степени патологических изменений на начало лечения. Дозированные нагрузки допускаются только на основании положительной динамики на рентгенографии (МРТ) сустава.
Но когда происходит значительная деформация бедренной кости и подвывих бедра,то нередко необходимо оперативная реконструкция сустава. Кроме того, преимуществом операционного лечения при больших некрозах является отсутствие необходимости в длительном ношение ортопедических изделий и сокращение сроков реабилитации.
Факторы риска
Основными факторами риска развития болезни Осгуда-Шляттера является возраст, пол и участие в спортивных состязаниях.
Возраст
Болезнь Осгуда-Шляттера происходит во время полового созревания и роста организма. Возрастной диапазон разный у мальчиков и девочек, потому что созревание у девочек начинается раньше. Обычно болезнь Осгуда-Шлаттера развивается у мальчиков в возрасте 13-14 лет а у девочек в возрасте 11-12 лет. Возраст диапазоны отличаются от секса, потому что девочки испытывают полового созревания раньше, чем у мальчиков.
Пол
Болезнь Осгуда-Шляттера чаще встречается у мальчиков, но гендерный разрыв сокращается, так как постепенно все больше девочек занимаются спортом.
Занятия спортом
Болезнь Осгуда-Шляттера встречается у почти 20 процентов подростков, которые участвуют в спортивных состязаниях в то время, как только в 5 процентах случаев у подростков, не занимающихся спортом. Заболевание возникает в основном при занятиях такими видами спорта, где требуется много прыжков бег изменения траектории движения. Это, например:
- Футбол
- Баскетбол
- Волейбол
- Гимнастика
- Фигурное катание
- Балет
Динамика кашля
Суточная динамика кашля будет отличаться при разных недугах. Кашель, начинающийся после пробуждения и вставания с постели, характерен для наличия патологических полостей в легочной ткани (абсцесс, туберкулезная каверна) и бронхоэктазов, где за ночь скапливается мокрота, гнойное отделяемое. При смене положения тела содержимое полостей смещается, раздражая чувствительные рецепторы.
Туберкулезу и опухолям легких больше присущ ночной кашель. Это объясняется воздействием увеличенных лимфоузлов средостения на рефлексогенные зоны в период максимальной активности блуждающего нерва.
При ОРЗ, бронхитах, пневмониях кашель присутствует в течение всего дня, но обычно нарастает к вечеру.
Кашель, не имеющий никакой закономерности и видимой основы, появляющийся иногда и внезапно, часто не связан с поражением дыхательной системы. Примером такого является невротический кашель. В тоже время кашель у человека, страдающего болезнями системы кровообращения, может быть признаком развития грозных осложнений со стороны сердца.
Аускультация легких и анализ характеристик кашля – важнейшие мероприятия на пути к установке диагноза, поэтому если кашель незваным гостем вмешался в вашу жизнь, не откладывайте визит к доктору. Вовремя установленный диагноз — залог эффективного лечения. Терапевты поликлиники Авеню всегда рады помочь вам избавиться от недуга. Записаться на прием можно на сайте avenumed.ru или по телефону ближайшего к вам филиала.
Диагностика и лечение коклюша в Медицинском центре “Парацельс”
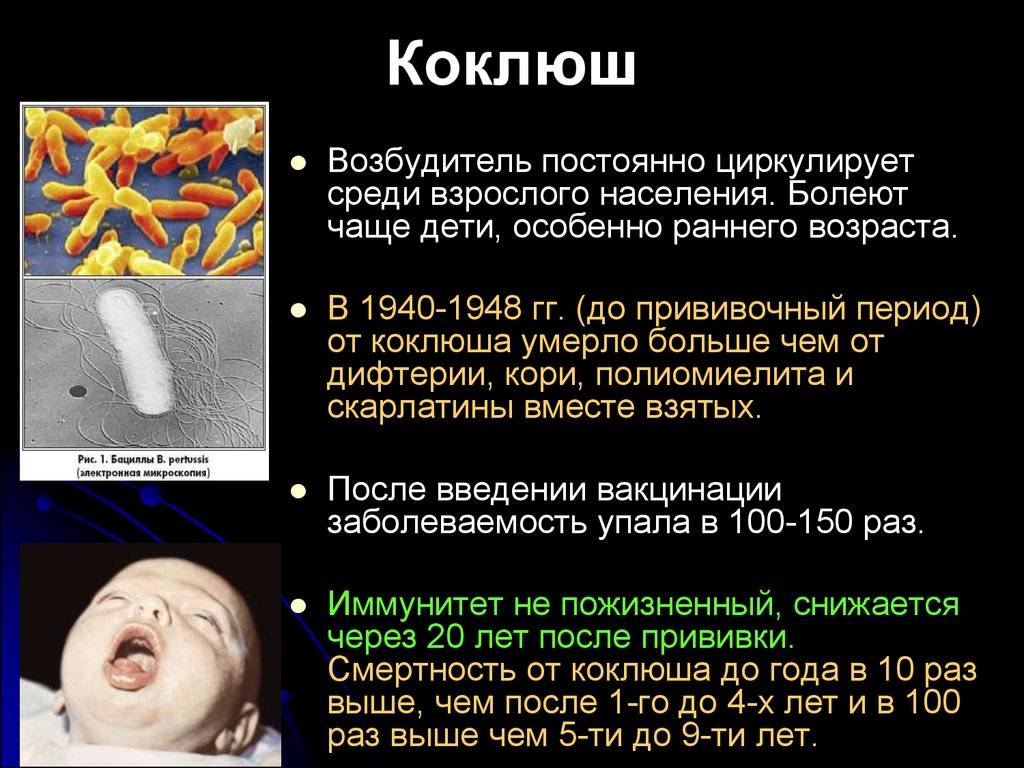
Коклюш очень коварная болезнь, опасна своими осложнениями, особенно для детей раннего возраста. Для лечения необходимо обязательно обращаться к врачу пульмонологу или терапевту. В нашем центре можно сделать прививку для профилактики коклюша, в своей работе наши специалисты применяют сертифицированные и утвержденные Минздравом России вакцины.
В медицинском центре «Парацельс» проводится комплексная диагностика и лечение, при появлении тревожных симптомов коклюша. Мы применяем научно обоснованные методики и оборудование экспертного класса. Обследование и лечение детей проводит врач пульмонолог.
Доктор подробно опишет все жалобы пациента, проведет осмотр и направит на необходимые лабораторные и инструментальные исследования. После исследований доктор поставить диагноз и назначить адекватную терапию.
В Медицинском центре «Парацельс» применяется мультидисциплинарный подход, поэтому каждый доктор может привлечь к программе диагностики и лечения осложнений коклюша других специалистов. Команда врачей разберётся в причинах, установит диагноз и назначит лечение.
При необходимости врач пульмонолог направит на консультацию к врачам других специализации: педиатру, неонатологу, оториноларингологу, неврологу.
У нас имеются:
● Возможность сдать более 2500 видов анализов;
● Возможность эффективного лечения в хирургическом отделении и отделения физиотерапии;
● Преемственность специалистов, сохранение всей истории болезни и лечение для дальнейшего наблюдения у педиатра;
● Годовые программы наблюдения за детьми
Тактика лечения заболевания сугубо индивидуальна и зависит от многих факторов, которые обязательно учитываются. Самолечение при помощи интернета или по совету фармацевтов в аптеке, чревато опасными осложнениями у ребёнка.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Записаться к врачу по телефону:
г. Сергиев Посад 8 496 554 74 50
г. Александров 8 492 446 97 87
Оставить заявку (мы перезвоним в ближайшее время)
Самостоятельно через Личный кабинет
Через директ в Instagram, VK,
Доступны онлайн-консультации специалистов
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
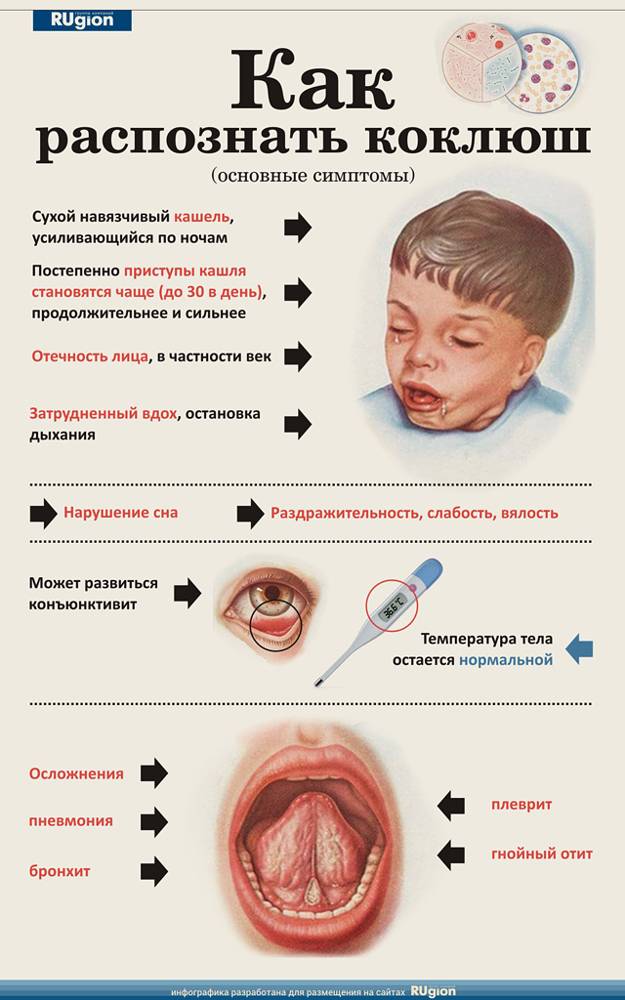
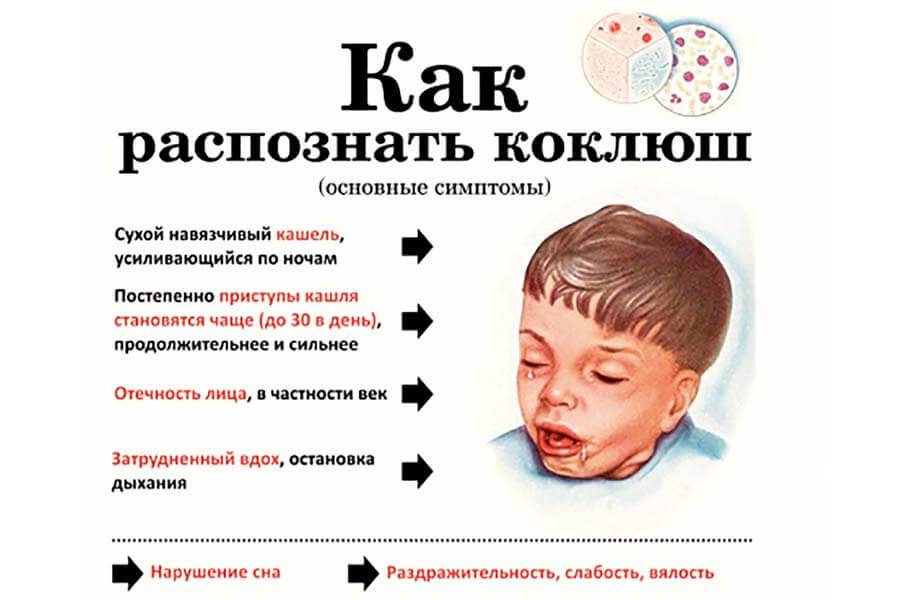
Симптомы коклюша
Начало болезни напоминает обычное ОРЗ: незначительно повышается температура, появляются выделения из носа, редкий сухой кашель. В дальнейшем кашель усиливается, приобретая спазматический характер.
Насморк
Коклюш начинается обычно с появления слизистых выделений из носа. Они могут появиться ещё до повышения температуры. Ребёнок начинает чихать и кашлять.
Температура
В начале заболевания, как правило, наблюдается незначительное повышение температуры – до 37-37,5 °С.
Кашель
На первой стадии заболевания кашель сухой и редкий. Традиционные для ОРВИ методы лечения кашля при коклюше не помогают, кашель постепенно усиливается. Через 10-14 дней с начала заболевания наблюдаются типичные для коклюша спазматические приступы кашля.
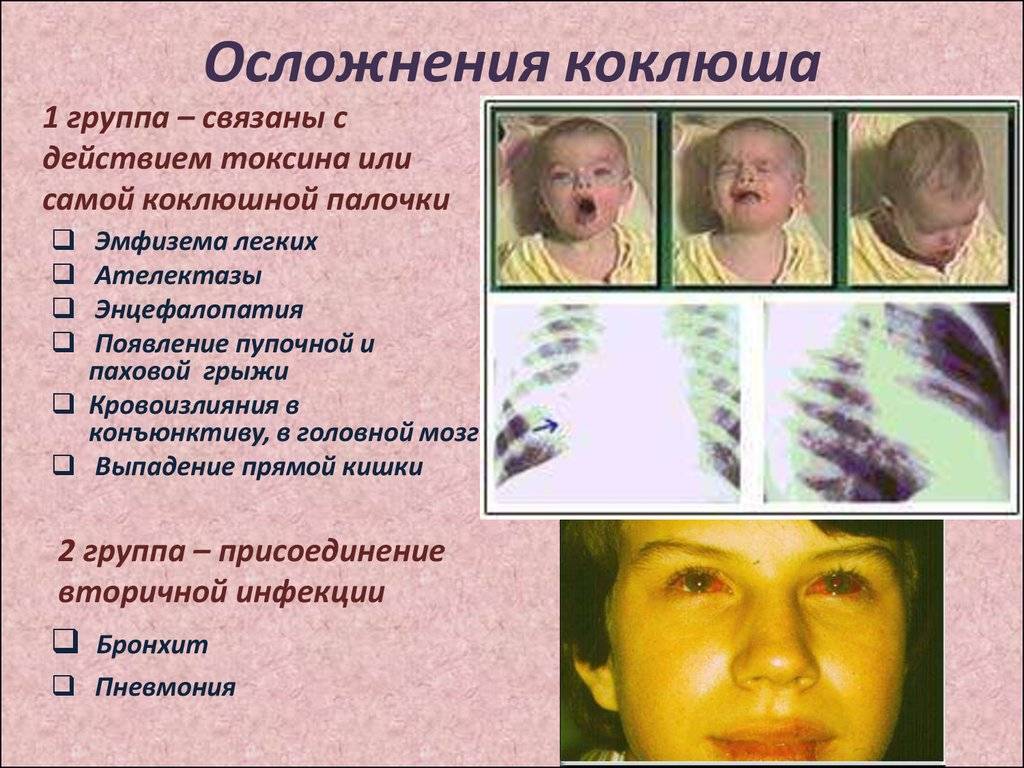
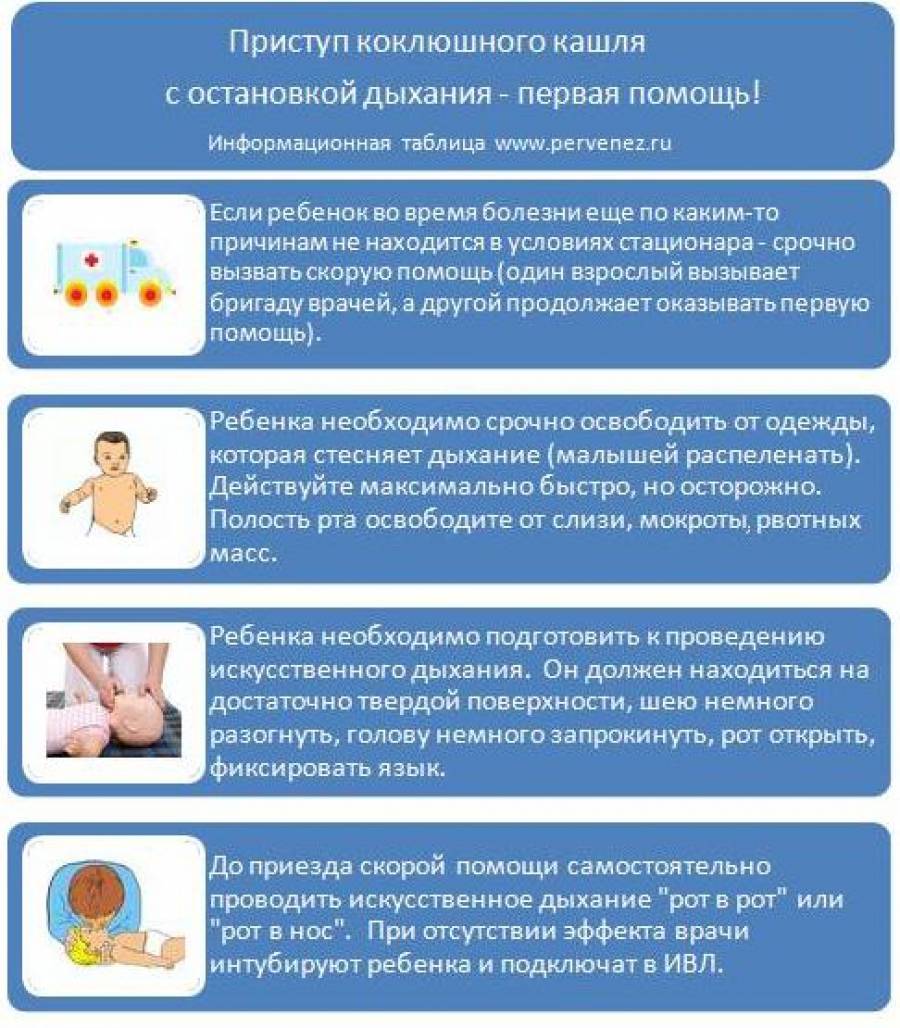
Такой приступ выглядит как серия кашлевых толчков, за которой следует глубокий свистящий вдох. Потом – новые кашлевые толчки. Этот цикл может повторяться несколько раз (от 2 до 15 – в зависимости от тяжести заболевания). Кашель даётся нелегко; у ребёнка может синеть лицо, набухают шейные вены. Он высовывает язык; при этом может травмироваться уздечка языка. У грудных детей возможна остановка дыхания. Приступ заканчивается выделением небольшого количество стекловидной мокроты или рвотой. Количество подобных приступов может доходить до 50 в день.
Период спазматического кашля длится 3-4 недели. После этого кашель (уже обычный, не спазматический) сохраняется ещё 2-3 недели.
Острый панкреатит у детей
Острая форма панкреатита может развиваться вследствие инфекционного поражения организма, на фоне повреждений поджелудочной железы. Болезнь часто возникает после переедания и употребления чрезмерно жирной пищи, а также на фоне вирусных инфекций и гельминтозов.
Острое воспаление железы сопровождается выраженным деструктивно-воспалительным процессом. Ребенка необходимо госпитализировать, чтобы избежать развития осложнений и серьезных нарушений в работе пищеварительной системы2.
Своевременное обращение к врачу поможет избежать негативных последствий, например, развития гнойного перитонита (инфекционного воспаления брюшины).
Патогенез (что происходит?) во время Коклюша у детей:
Bordetella попадают на слизистую оболочку верхних дыхательных путей. Размножение происходит в клетках цилиндрического эпителия. Возбудитель «проходит» по мелким бронхам, бронхиолам и альвеолам. Для коклюша бактериемия не характерна. В патогенезе заболевания основную роль играет токсин. Он воздействует на слизистую оболочку дыхательных путей, что приводит к кашлю.
Нервные рецепторы слизистой оболочки дыхательных путей длительно раздражаются токсином, из-за чего кашель обретает характер спазматических приступов, вовремя которых нарушается ритм дыхания, что называется в науке инспираторными паузами.
Нарушение ритма дыхания при спазматическом кашле (апноэ) приводит к расстройству легочной вентиляции и гемодинамики. Процесс сопровождается гипоксией и гипоксемией.
В развитии заболевания важна кислородная недостаточность. В коре головного мозга происходят нарушения кровообращения, что приводит к очаговым изменениям и судорогам.
В продолговатом мозге формируется стойкий очаг возбуждения. По мере уменьшения патологических импульсов со стороны дыхательных путей происходит медленное угасание доминантного очага возбуждения в ЦНС.
Дыхательные пути подвержены наибольшим патоморфологическим изменениям. В легких происходят резко выраженные нарушения кровообращения. Наблюдаются отеки перибронхиальной, периваскулярной и интерстициальной ткани легкого.
Нарушения циркуляции крови наблюдаются в ЦНС, почках, печени и пр.
Симптомы
Симптоматика при болезни Пертеса зависит от степени некротизации и величины очага некроза. При начальной стадии болезни Пертеса симптомы могут отсутствовать или быть незначительными. Дети могут жаловаться на умеренные болевые ощущения в области бедра тазобедренного сустава или коленного сустава.
Кроме того, может отмечаться нарушение походки (приволакивание ноги). Такое латентное лечение при начальной стадии болезни Пертеса (стадия остеонекроза) приводит к тому, что диагностировать и соответственно лечить это заболевание на ранней стадии удается редко. По мере развития некроза развивается деформация головки бедра, что приводит к изменению биомеханики сустава и появлению таких симптомов, как хромота, боли в ноге, в суставе. Последствиями импрессионных переломов в зоне некроза может быть укорочение конечности, что возможно будет обнаружено при визуальном осмотре.
Методы лечения коклюша
Возбудитель коклюша чувствителен к антибиотикам только в начале заболевания (до периода спазматического кашля). Если болезнь уже перешла в эту фазу, лечение направлено, в основном, на снижение частоты и тяжести приступов. Для этого следует, по возможности, устранить влияние агентов-раздражителей, вызывающих кашель. Ребёнку необходимо чаще бывать на свежем воздухе, находиться в проветриваемом помещении
Также важно снять аллергическую реакцию, которую вызывают токсины, вырабатываемые бактериями-возбудителями.
Чем младше заболевший ребёнок, тем тяжелее протекает заболевание. Возможен даже летальный исход
Поэтому очень важно защитить ребёнка, сделав ему прививку против коклюша. Даже если привитый ребёнок впоследствии и заболеет (такая вероятность есть), заболевание у него будет протекать в сглаженной форме, без мучительных спазматических приступов.
Медикаментозное лечение
Антибиотики убивают возбудителя коклюша. Однако, как правило, это происходит сравнительно поздно, поскольку в начале заболевания коклюш часто не распознаётся. К моменту применения антибиотиков возбудитель обычно уже поражает кашлевые рецепторы головного мозга. Поэтому кашель продолжается даже после уничтожения коклюшной палочки.
В лечении коклюша также могут использоваться отхаркивающие, антигистаминные, успокаивающие и другие препараты. Их действие направлено на предотвращение возможных осложнений, но ускорить избавление от кашля они не могут.
Вакцинация
Вакцинация против коклюша включена в Национальный и Региональный календари профилактических прививок, иммунизация детей начинается с 3-х месячного возраста и состоит из нескольких последовательных прививок. Обратившись по поводу иммунизации против коклюша в АО “Семейный доктор”, вы гарантируете, что вакцина будет надлежащего качества, а действия медицинского персонала – профессиональными и квалифицированными.
По поводу прививки ребёнка от коклюша необходимо обратиться к врачу-педиатру.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Первая помощь при приступе стенокардии
При возникновении приступа стенокардии необходимо следовать инструкции полученной от лечащего врача или (если такой инструкции не было) действовать по алгоритму:
- Отметить время начала приступа.
- Измерить артериальное давление, частоту сердечных сокращений и пульс.
- Сесть (лучше в кресло с подлокотниками) или лечь в постель с приподнятым изголовьем.
- Обеспечить поступление свежего воздуха (освободить шею, открыть окно).
- Принять ацетилсалициловую кислоту (аспирин 0,25 г.), таблетку разжевать и проглотить.
Нельзя принимать ацетилсалициловую кислоту (аспирин) при непереносимости его (аллергические реакции) и уже осуществленном приеме его в этот день, а также при явном обострении язвенной болезни желудка и двенадцатиперстной кишки.
6. Принять 0,5 мг нитроглицерина. Если в виде таблетки – положить под язык и рассосать, если в виде капсулы – раскусить, не глотать, если в виде спрея – ингалировать (впрыснуть) одну дозу под язык, не вдыхая.
Если после приема нитроглицерина появилась резкая слабость, потливость, одышка, или сильная головная боль, то необходимо лечь, поднять ноги (на валик, подушку и т.п.), выпить один стакан воды и далее нитроглицерин не принимать.
Нельзя принимать нитроглицерин при низком артериальном давлении крови, резкой слабости, потливости, выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
7. Если боли полностью исчезли и состояние улучшилось после приема аспирина и 1 дозы нитроглицерина через 5 минут, ограничьте физические нагрузки, дальнейшее лечение согласуйте с лечащим врачом.
8. При сохранении боли свыше 10-15 минут необходимо второй раз принять нитроглицерин и срочно вызвать скорую помощь!
ВНИМАНИЕ! Если аспирин или нитроглицерин недоступны, а боли сохраняются более 5 минут – сразу вызывайте скорую помощь!
9. Если боли сохраняются и после приема второй дозы нитроглицерина через 10 минут, необходимо принять нитроглицерин в третий раз. Ждите скорую помощь.
Телефоны для вызова скорой медицинской помощи:
03 – на всей территории России
103 – мобильная сотовая связь
112 – единая служба экстренной помощи на территории России
Дополнительные телефонные номера по месту своего пребывания уточняйте заранее.
Пройдите скрининг-диагностику сердечно-сосудистой системы в ЦЭИМ
БЕСПЛАТНО
Что такое Краснуха у детей –
Краснуха – распространенное инфекционное заболевание, которое проявляется характерными высыпаниями на фоне умеренной интоксикации. Краснухе сопутствует регионарная лимфоаденопатия и гематологическая реакция. Различают две формы болезни – врожденную и приобретенную, которые имеют существенные различия в клинических проявлениях и механизме заражения.
Краснуха бывает как без осложнений, так и с неврологическими осложнениями или осложнениями другого характера (к примеру, пневмония или артрит). Среди неврологических осложнений выделяют менингит, краснушный энефалит, менингоэнцефалит и др.
Краснуха широко распространена. Каждые 3-5 лет фиксируют подъемы. Болезнь имеет сезонные колебания. В холодное время года болезнь наиболее активна. Эпидемические вспышки болезни случаются в организованных детских коллективах, а также среди взрослых (например, в армейских казармах для новобранцев).
Восприимчивость детей к краснухе столь же высокая, как и к кори. Краснухе подвержены взрослые и дети, но все же более часты заболевания детей 1-7 лет. Дети до полугода имеют врожденный иммунитет (в большинстве случаев), потому среди них заболевание краснухой очень редкое.
Источником инфекции является больной. Заразиться окружающие могут как в инкубационном периоде, так и во время проявления симптомов. Также заразны здоровые вирусоносители. За 7-10 дней до высыпаний начинается выделение вируса из носоглотки больного. Оно длится 2-3 недели после того, как начали проявляться высыпания на коже.
Если краснуха врожденная, вирус выделяется даже на протяжении 1,5-2 лет после рождения ребенка. Инфекция переносится воздушно-капельным путем. Перенесшие болезнь дети обретают стойкий иммунитет.
Симптомы коклюша
Для клинической картины коклюша характерны такие проявления:
- Инкубационный период до 2 недель;
- Кашель (сухой);
- Легкий ринит;
- Головная боль;
- Недомогание;
- Рвота после кашля, срыгивание;
- Судороги и приступы апноэ (остановки дыхания);
- Носовые кровотечения и кровоизлияния в склеры.
Температура тела у ребенка бывает повышена редко, а если поднимается то не выше 38,0 С.
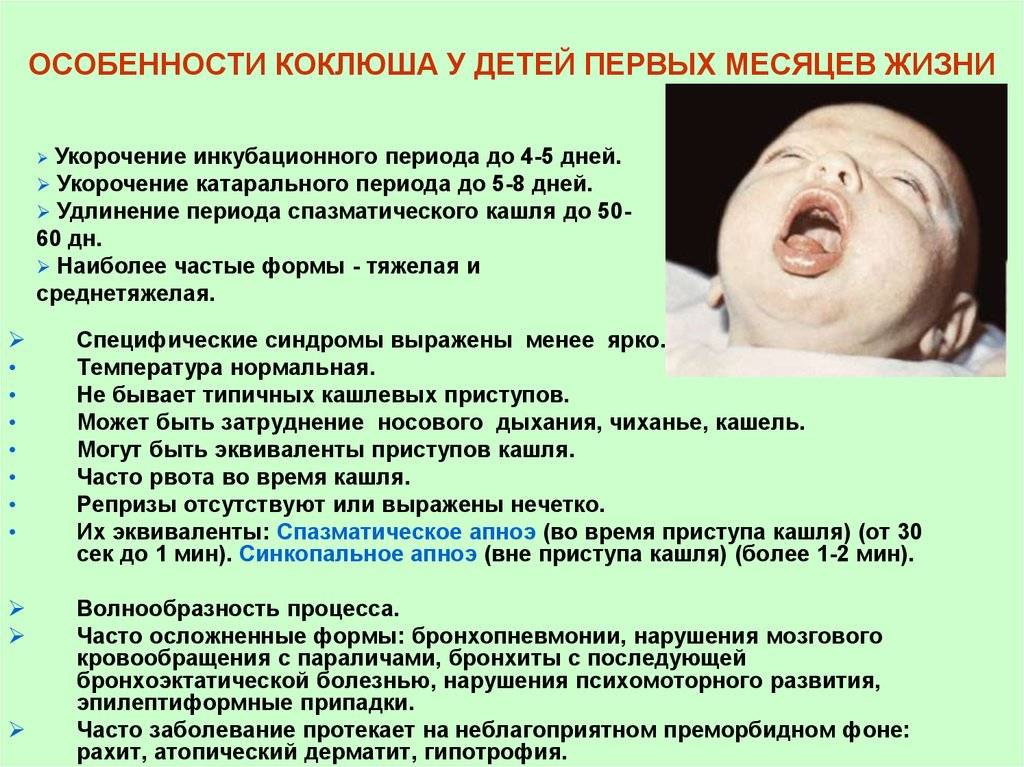
Дети раннего возраста
Для этой категории детей данное заболевание представляет наибольшую опасность. У них преобладают тяжелые формы процесса с высокими процентами летальности. Инкубационный период и катаральный период укорочен (до 2-х суток). Резко удлинен период кашля (до 8 недель). Для новорожденного ребёнка (особенно в случае недоношенности) характерен слабый беззвучный кашель. В межкашлевой период дети вялые, снижен сосательный рефлекс, происходит регресс в психо-речевом развитии.
Для новорожденных и детей до годасвойственны угрожающие для жизни осложнения (апноэ, мозговые кровоизлияния). Для них свойственны приступы остановки дыхания даже в межкашлевой период.
Типичным для этой категории пациентов является развитие воспалений легких как вирусной, так и бактериальной этиологии.
Привитые дети
Для привитых детей характерны свои особенности течения процесса. У них течение болезни обычно легкой и средней тяжести. Тяжелой формы не встречается и летальность отсутствует. Катаральный период удлинен до 2-х недель, а кашлевой наоборот укорочен до 10-14 дней.
Осложнения встречаются гораздо реже и не несут угрожающего характера.