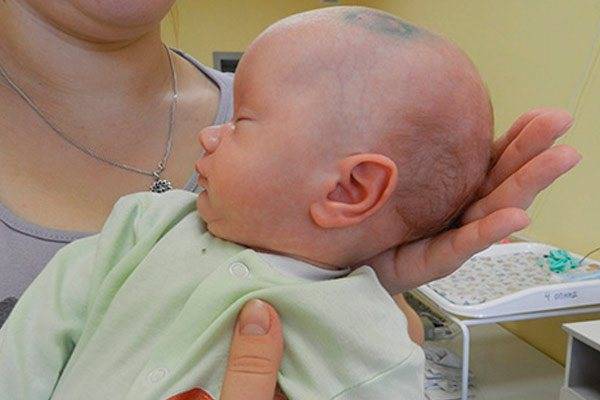
Проявления ретроцеребеллярных кист
При выявлении ретроцеребеллярной кисты в полости черепа, у пациента возникает вполне закономерный вопрос: опасна она или нет? Если опасна, то какие действия предпринимать, как лечить, к кому обращаться?
Как уже отмечалось выше, обычно ретроцеребеллярные кисты не представляют никакого вреда, не нарушают здоровья и не грозят осложнениями. Мелкие полости обнаруживаются случайно либо об их существовании можно так и не узнать.
Увеличивающаяся киста, а так ведут себя вторичные образования, нежели врожденные, может способствовать появлению негативной симптоматики, которая связана, главным образом, с повышающимся внутричерепным давлением и сопутствующей гидроцефалией.
Вообще, ретроцеребеллярная киста нередко выявляется именно у тех людей, которые имеют симптомы гидроцефально-гипертензионного синдрома, но вызванного другими причинами, и киста тут совершенно ни при чем.
Наиболее характерными жалобами пациентов, у которых диагностирована ретроцеребеллярная киста, являются:
- Упорные головные боли сродни мигрени, которые имеют склонность повторяться через определенные промежутки времени (к примеру, раз в год), могут длиться до нескольких суток и плохо снимаются обычными анальгетиками;
- Головокружения и эпизоды потери сознания;
- Приступы тошноты и даже рвоты (обычно связаны с гидроцефалией);
- Головная боль;
- Вегетативные изменения — потливость, тремор, приливы жара или сильная бледность, беспокойство, эмоциональная лабильность.
Выраженные признаки вегетативной дисфункции могут привести пациента к обследованию, при котором обнаружится ретроцеребеллярная киста, которую, в свою очередь попытаются связать с симптоматикой. Чаще всего эти явления не связаны между собой, поэтому не следует считать, что удаление кисты или ее содержимого устранит вегетативную дисфункцию.
На фоне возрастающего давления в черепе и постоянных краниалгий развиваются неврозы, тревожные расстройства, депрессии, пациенты испытывают усталость, быстро утомляются, снижается работоспособность. Симптомы могут усиливаться при стрессах, переутомлении, перегревании или действии низких температур, при резкой смене погоды, физических нагрузках, длительных переездах или авиаперелетах.
В случае кисты больших размеров (до 5 и более сантиметров) возможны судороги, нарушения моторики и походки, зрительные и слуховые расстройства, чувство пульсации или инородного образования в голове, связанные с компрессией мозжечка и стволовых структур.
У ребенка ретроцеребеллярная киста чаще носит врожденный характер, не склонна проявляться какими-либо симптомами, однако сопутствующая гидроцефалия приведет к беспокойству, эмоциональной лабильности, плохому сну малыша, головным болям, замедлению в психомоторном развитии. Бессимптомная небольшая киста не нарушает моторного и психического развития ребенка.
Можно ли вылечить гидроцефалию
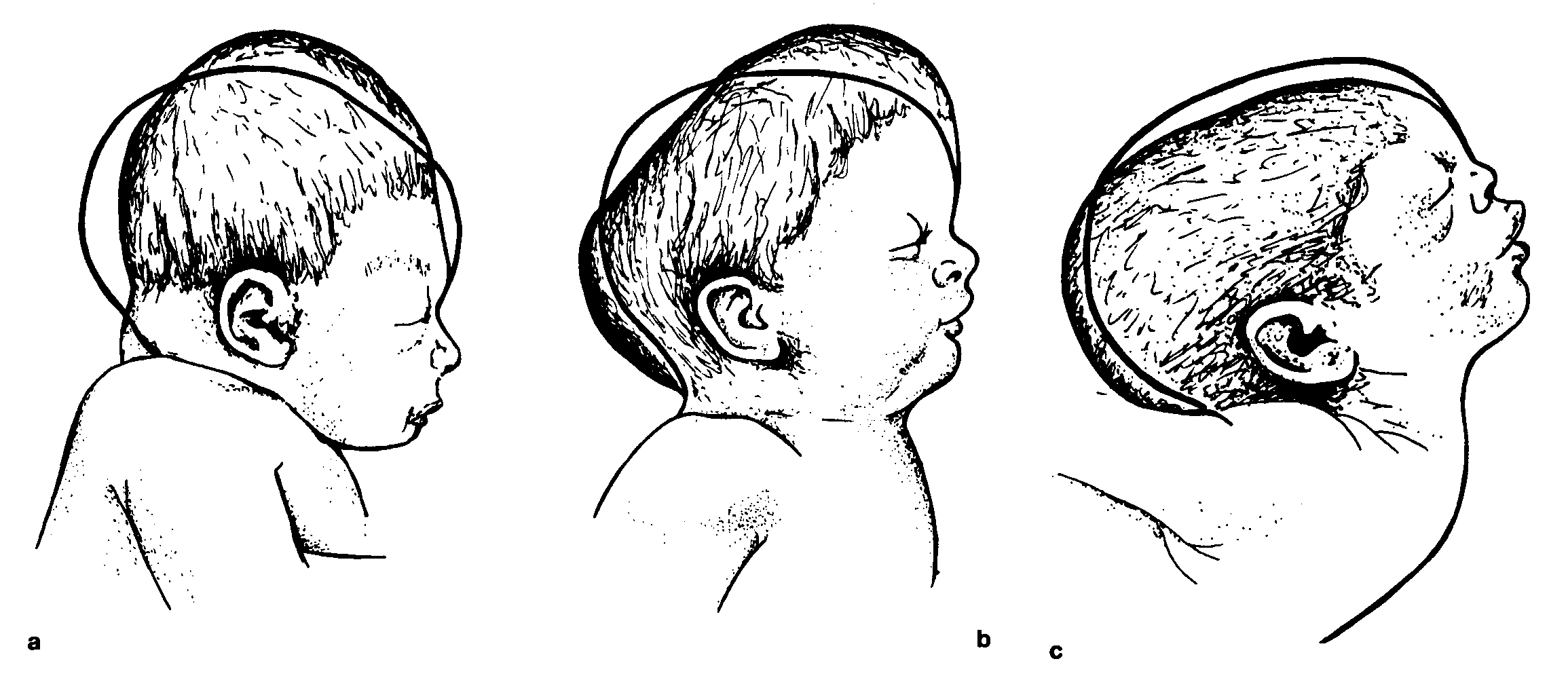
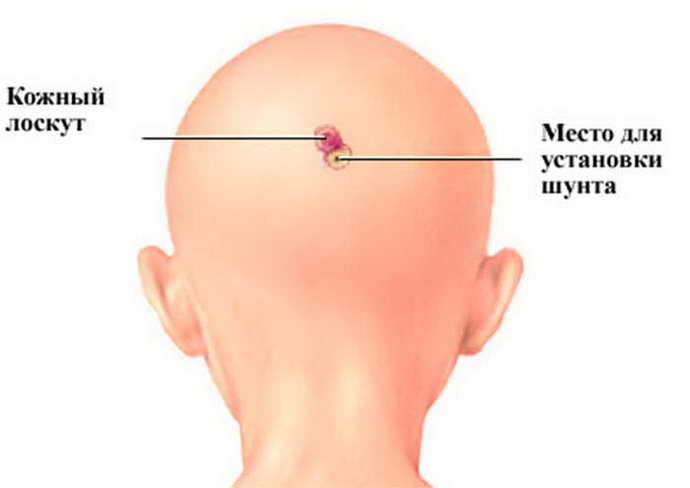
Современные методы позволяет нормализовать отток спинномозговой жидкости из переполненного головного или спинного мозга путем установки шунтов – трубочек, отводящим ликвор. Иногда при слабовыраженной форме заболевания этого бывает достаточно, чтобы сохранить интеллект ребенка. Однако такой малыш должен будет находиться на домашнем обучении, т.к. небольшая травма головы, которую он легко получить в школе, может стать фатальной. Дошкольные учреждения такие дети тоже не посещают.
Но при тяжелых формах болезни, проявляющихся значительным увеличением размера головы, особенно сочетающихся с другими пороками развития, физическое и умственное развитие ребенка неминуемо страдают.
Рост головы после рождения прогрессирует, и она становится очень большой с выпирающими наружными подкожными венами. Такие дети часто имеют глубокую инвалидность и даже не могут обслуживать себя.
Опаснее всего ситуация, когда уже внутриутробно ребенок получает сильные повреждения мозга, вызванные повышенным внутримозговым делением. Дети часто страдают нарушениями зрения, слуха, ДЦП, судорожными припадками, эпилепсией приступами неукротимой головной боли, сопровождающейся рвотой. Большинство малышей, кроме страдающих легкой формой гидроцефалии и вовремя получивших лечение, умирают в возрасте до 10 лет.
Безусловно, вопрос, оставлять или нет ребенка с гидроцефалией, зависит от степени проявления патологии, поэтому врач во время УЗИ плода расскажет, какие проблемы могут возникнуть и есть ли шанс на лечение и реабилитацию.
В дальнейшем все зависит от принципов и материальных возможностей семьи, ведь лечение и восстановлении такого ребенка — дорогостоящее и не всегда перспективное дело. Если врач настаивает на прерывании беременности, лучше с ним согласиться.
Нередки случаи, когда рождение такого ребенка разрушило семью. В результате к 6-10 годам больной ребенок все равно погибал, но при этом страдали другие дети, лишённые заботы и внимания родителей, всецело занятых уходом за малышом с высокой степенью инвалидности.
Обследование и диагноз
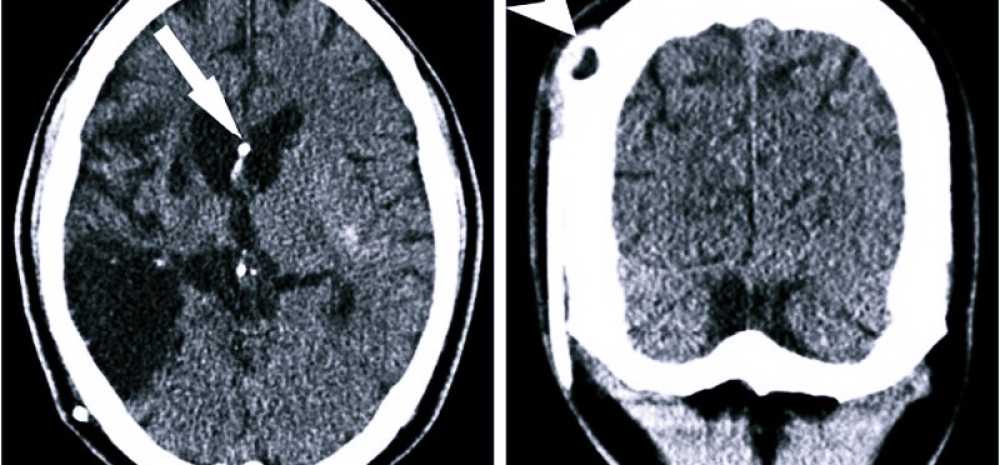
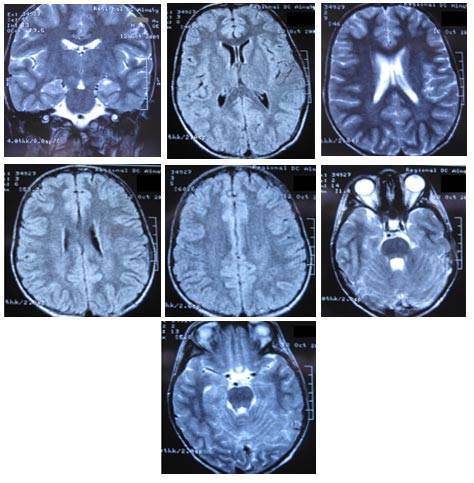
МР-томография или КТ дадут однозначную информацию о наличии, размерах и расположении кисты. Отличить кисту от опухоли помогает исследование с внутривенным введением контраста: опухоль накапливает контраст, а киста – нет. Выполнить такое исследование Вы можете в Клинике Академии наук.
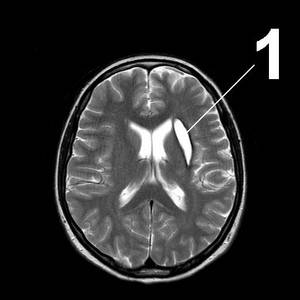 | 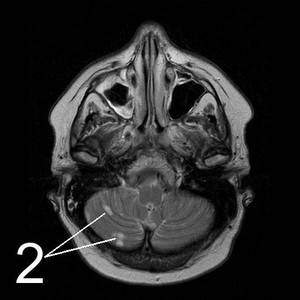 |
МР-томограммы мозга.1. Киста после кровоизлияния в мозг2. Кисты мозжечка после ишемического инсульта (закупорка мозговых артерий)3. Кистозно-слипчивый арахноидит
Чтобы избежать увеличения и появления новых кист, мы должны четко понимать и лечить первопричину их возникновения. Поэтому мы тщательно обследуем Вас на предмет нарушений кровообращения, инфекций, аутоиммунных заболеваний.
Доплеровское исследование сосудов головы и шеи (УЗДГ) поможет обнаружить сужение сосудов, обеспечивающих мозг артериальной кровью. Недостаток кровоснабжения может приводить к очаговой гибели мозгового вещества и появлению кист.
Исследования сердца (ЭКГ, Эхо-КГ). Мозг может быть недостаточно обеспечен кровью из-за нарушений ритма или сердечной недостаточности.
Анализ крови на свертываемость и холестерин. Повышение в крови концентрации холестерина и увеличенная свертываемость – основные причины закупорки сосудов мозга с последующим образованием кист. Эта проблема легко решается с помощью современных лекарств.
Мониторинг артериального давления. Эпизодические подъемы давления – частая причина инсультов и послеинсультных кист. Монитор – это маленький приборчик, который в течение 1 суток постоянно находится с Вами и записывает Ваше артериальное давление на карту памяти. Затем данные считываются компьютером и дают врачу полную картину давления за сутки.
Анализы крови на инфекции и аутоиммунные болезни нервной системы мы выполняем в случае подозрения на нейроинфекции, арахноидит, рассеянный склероз.
Какими бывают шишки на шее?
Шишка на шее обычно ощущается при мытье, иногда также хорошо заметна в зеркале. Также случается, что ее замечают окружающие или распознает врач во время обычного приема.
Шишка на шее не всегда болит. Она может быть маленькой или большой, твердой и неподвижной, или наоборот — менять форму и двигаться под давлением пальца, находиться перед шеей, позади нее или на одной из ее сторон.
Шишка на шее также может болеть. И хотя это состояние более тревожно, но, как ни парадоксально, это более благоприятная ситуация — она побуждает скорее обратиться к врачу. Шишки на шее, которые не вызывают каких-либо неприятных недугов, обычно игнорируются, и если их причина оказывается серьезной, иногда оказывается уже слишком поздно для лечения.
Лечение в зависимости от размера
Кистозно-глиозные изменения, образования лечат чаще медикаментами, в редком случае требуется оперативное вмешательство. У малышей псевдокисту лечат медикаментами для ускорения процесса рассасывания, а новообразование витаминами, средствами для улучшения кровообращения.
В зависимости от размера, необходимо подобрать способы диагностирования. Если образование в норме, то допустимо использовать Доплеровское исследование, МРТ, КТ. Чем крупнее образование, тем меньше способов диагностирования. Стандартное обследование включает:
доплеровское исследование;
- обследование сердца;
- проверка артериального давления;
- анализ крови.
Обязательно проводят компьютерную томографию или МРТ. Если у пациента наблюдаются кровоизлияния, гидроцефалия, поражение структур рядом с образованием, то проводят детальное исследование, чтобы определить параметры. Такая симптоматика свидетельствует о критичном увеличении.
Медикаментозный подход к лечению
После установки диагноза врач может назначить медикаментозную терапию. Такое возможно только в случае, если новообразование не угрожает здоровью при текущем размере, имеет фиксированные габариты, не закупоривает движение лимфы, крови. При средних и нормальных параметрах используют терапию без оперативного вмешательства. Для купирования изменений используют следующие медикаменты:
противовирусные препараты;
- стимуляторы метаболических процессов;
- иммуномодуляторы;
- стимуляторы рассасывания спаек.
Традиционное лечение может включать средства для искусственного насыщения мозга кислородом и глюкозой. Применяют ноотропы, средства на основе инстенона и пантогама. При наличии аутоиммунных заболеваний используют спектр других медикаментов. Если в процессе лечения размер не уменьшился, то используют более кардинальные меры.
Оперативное и хирургическое вмешательство
Если габариты кисты у человека превышает допустимую норму, нарушает обычную жизнедеятельность, представляет риск для жизни, то допустимо прибегнуть к оперативному вмешательству.
Шунтирование помогает опорожнить пораженные области при помощи дренажной трубки. Опустошенная киста начинает уменьшаться и зарастать. Метод считается потенциально опасным, так как способен спровоцировать инфекцию при длительном удержании трубки.
Эндоскопия считается более безопасной. Минимум травматизма и быстрый результат. Но использовать можно не для каждого вида кист. Эндоскопия используется чаще для опухолей не более 3,5 см в диаметре. Для младенцев допустимы те же хирургические методы, но только в том случае, если габариты опухоли не уменьшается, а постоянно прогрессирует. Если габариты кисты варьируется от 0,1 до 12 мм и не мешает нормальному функционированию головного мозга, то к хирургическому вмешательству прибегать не следует.
Симптоматика в зависимости от возраста
Современная медицина при классификации данного нарушения учитывает возраст пациентов. Именно поэтому выделяют гидроцефальный синдром:
- у взрослых;
- у детей;
- у новорожденного ребенка до года.
На что обратить внимание родителям новорожденных детей
Гипертензионно-гидроцефальный синдром у новорожденных детей, как правило, сопровождается характерной симптоматикой, благодаря которой персонал роддома имеет возможность заподозрить эту патологию:
- малыш стонет и издает необычные звуки;
- ребенок отказывается от грудного молока и не хочет даже брать грудь;
- после кормления часто происходит срыгивание (фонтаном);
- новорожденный плачет систематически, без причин.
При наличии таких симптомов важна своевременная реакция медицинского персонала роддома. При осмотре новорожденного легко определяется сниженный мышечный тонус. Проведение теста на рефлексы (хватание, глотание), также не приносит ожидаемых результатов.
Во время осмотра органов зрения специалист может обнаружить косоглазие, отек зрительных дисков, положительные симптомы восходящего солнца и Грефе.
Спустя несколько дней после рождения у некоторых малышей начинаются судороги и периодически дрожат верхние конечности (тремор). О наличие гипертензионно-гидроцефального синдрома может свидетельствовать напряженность и выбухание родничка, раскрытие швов черепной коробки и постоянный прирост окружности головы.
Симптоматика у взрослых деток
У детей младшей возрастной группы гипертензионно-гидроцефальный синдром сопровождают следующие симптомы:
- распирающие или ноющие головные боли (чаще всего появляется сразу после утреннего пробуждения) в области надбровных дуг, лба или висков;
- рвотный рефлекс;
- головокружение;
- косоглазие;
- затрудненные движения головой;
- изменение оттенка кожного покрова (во время развития болевого синдрома);
- вялость, сонливость и общая слабость;
- заторможенность;
- рассеянность;
- ухудшение памяти;
- раздражительность (агрессивная реакция на громкие звуки и яркий свет);
- повышенный тонус мышц нижних конечностей.
У детей старшей возрастной группы симптоматика гипертензионно-гидроцефального синдрома проявляется после перенесенной травмы головного мозга или на фоне вирусного или инфекционного заболевания.
Как выявить синдром у взрослого пациента
Что касается взрослых пациентов, у которых развивается гидроцефальный синдром, то эту патологию сопровождают следующие симптомы:
- тошнота;
- сильная головная боль;
- рвотный рефлекс;
- проблемы со зрением (раздвоение предметов);
- косоглазие;
- потеря сознания;
- кома;
- судороги.
Как правило, у взрослых людей данная патология развивается после перенесенного инсульта, на фоне черепно-мозговых травм, из-за нейроинфекций.
Злокачественные и доброкачественные новообразования также могут спровоцировать появление тревожной симптоматики, на которую необходимо сразу реагировать, чтобы успеть получить медицинскую помощь.
Общие рекомендации
Кисты в голове взрослого и ребенка могут быть разными по виду, методу воздействия. Нормы габаритов зависят от вида образования. Если киста имеет минимальные, нормальные или средние параметры, то для лечения используют следующие медикаменты:
- средства для нормализации артериального давления;
препараты для снижения частоты сосудистых спазмов;
- таблетки для нормализации холестерина в крови;
- средства для снижения риска появления тромбов.
На метод лечения кисты влияют не только параметры. Ведь даже при нормальном или минимальном размере образование может нанести существенный вред. На методику лечения влияют габариты, локализация, этиология, динамика развития. Хирургического вмешательства не избежать, если новообразование создает критический уровень внутричерепного давления, привело к разрыву патологических структур.
При несоблюдении рекомендаций специалиста, опухоль даже нормального размера может вызывать стойкое повышение внутричерепного давления, неврологические нарушения, патологии со стороны нервной и вегетососудистой системы. Периодические проблемы со сном перерастают в хроническую бессонницу, появляются нарушения со стороны ЖКТ и сердечно-сосудистой системы.
Киста в кости у ребенка
Наиболее часто диагностируемая киста в кости у ребенка – простая одиночная киста, которую ортопеды определяют как дистрофическое поражение костной ткани. Данный тип кистозных образований появляется на конечностях, то есть на длинных трубчатых костях (бедренной, плечевая, кости голени и предплечья). Так, киста на ноге у ребенка чаще бывает у мальчиков в период роста основных скелетных костей (в возрасте 8-15 лет) и выявляется при травме, например, при переломе.
Основной причиной возникновения кисты в кости является нарушение венозного кровообращения внутри костной ткани (в метафизарном отделе кости) и повышение активности лизосомных ферментов. Внутрикостное давление повышается, что приводит к структурным изменениям крови на молекулярно-биологическом уровне и высвобождению лизосомных ферментов. Они, в свою очередь, воздействуют на костную ткань, вызывая ее эрозию.
Как правило, простая костная киста не подает признаков: боль или припухлость бывают очень редко. Характерно, что у детей старше 15 лет киста в кости образуется в плоских костях (челюсть, грудина, таз, череп).
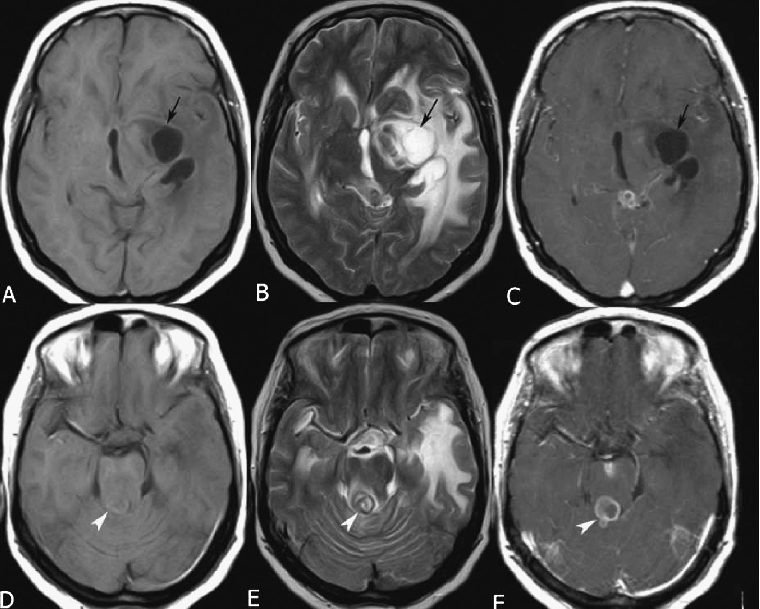
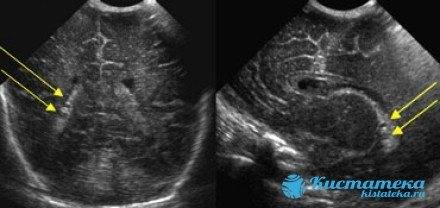
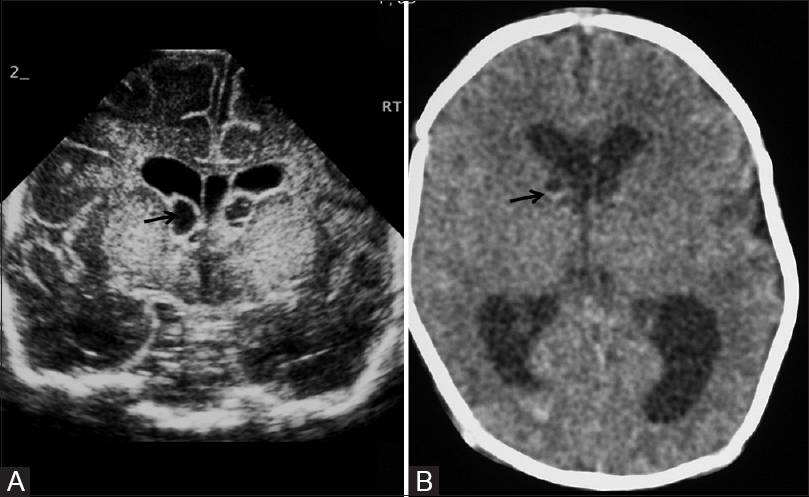
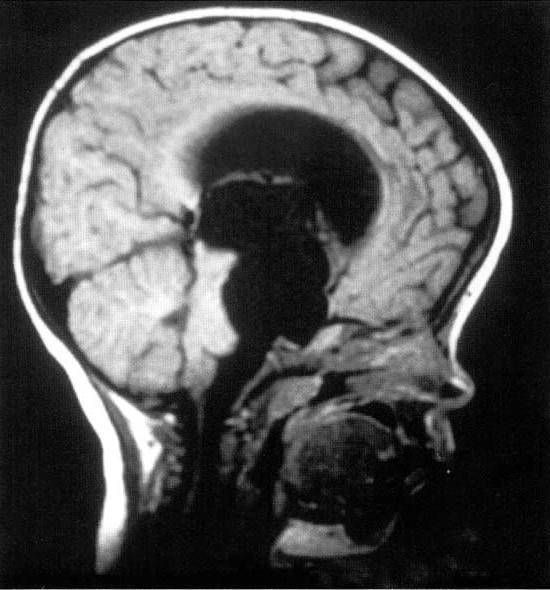
Киста головного мозга у ребенка
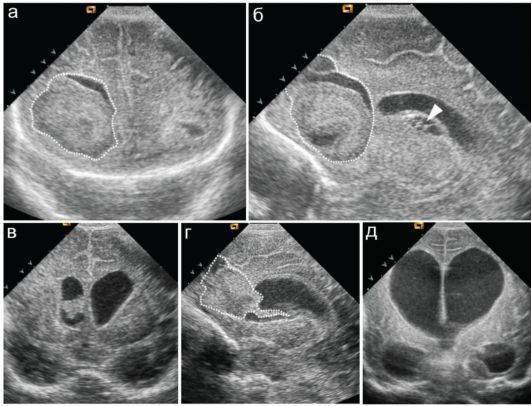
Киста головного мозга у новорожденных чаще всего возникает вследствие врожденных нарушений развития центральной нервной системы, а также травм (в том числе родовых), воспалительных заболеваний (менингита, энцефалита) или кровоизлияний в мозг. Киста головного мозга у ребенка бывает трех типов: киста арахноидальная, киста субэпендимальная и киста сосудистых сплетений.
[], [], [], [], []
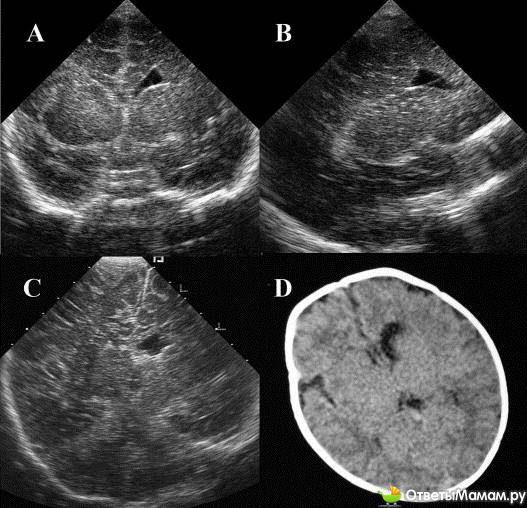
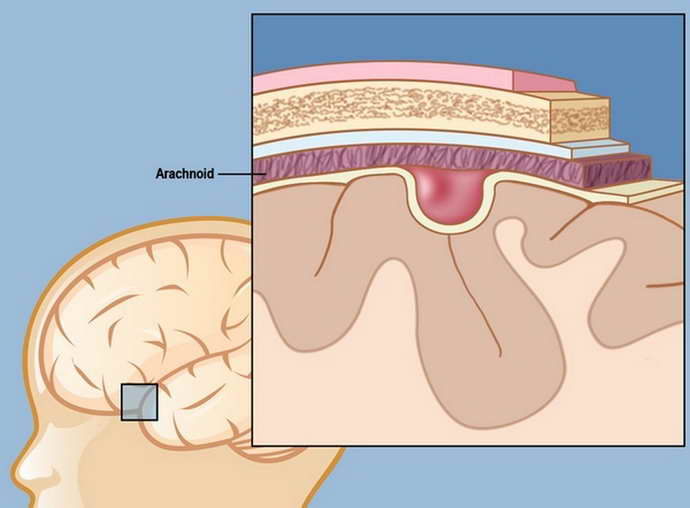
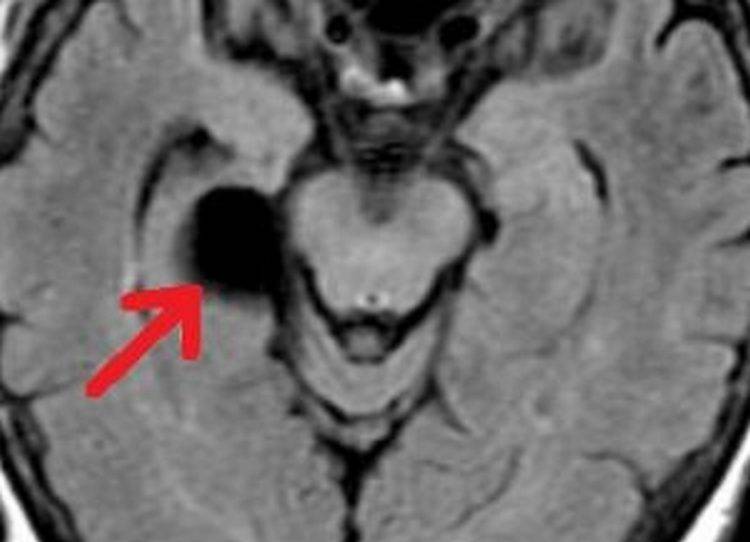
Арахноидальная киста у детей
Арахноидальная киста у детей локализуется в одной из трех оболочек головного мозга – паутинной (arachnoidea encephali), которая плотно прилегает к извилинам. Появление здесь кистозных образований, заполненных серозной жидкостью, специалисты связывают с аномалией внутриутробного развития оболочек мозга. Это первичная или врожденная арахноидальная киста у детей. Вторичная (приобретенная) арахноидальная киста – последствие различных заболеваний или травм внешних оболочек мозга.
Кисты данного типа у детей быстро увеличиваются в размерах и начинают оказывать механическое давление на ткани, ухудшая их кровоснабжение и приводя к тяжелым последствиям.
[], []
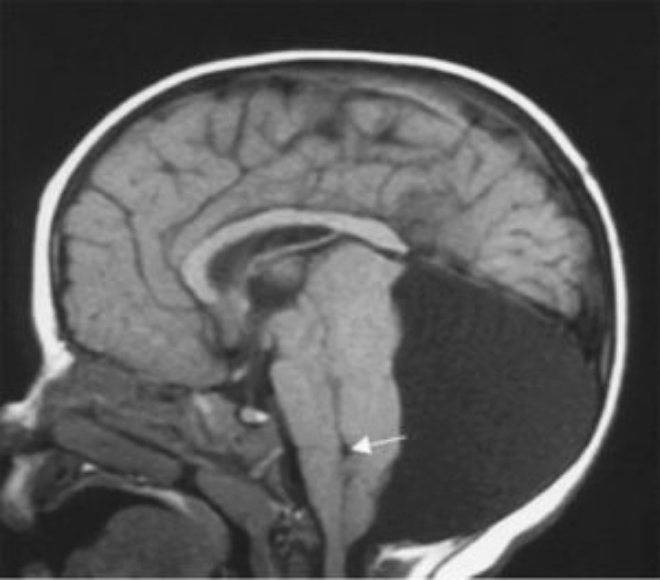
Субэпендимальная киста у детей
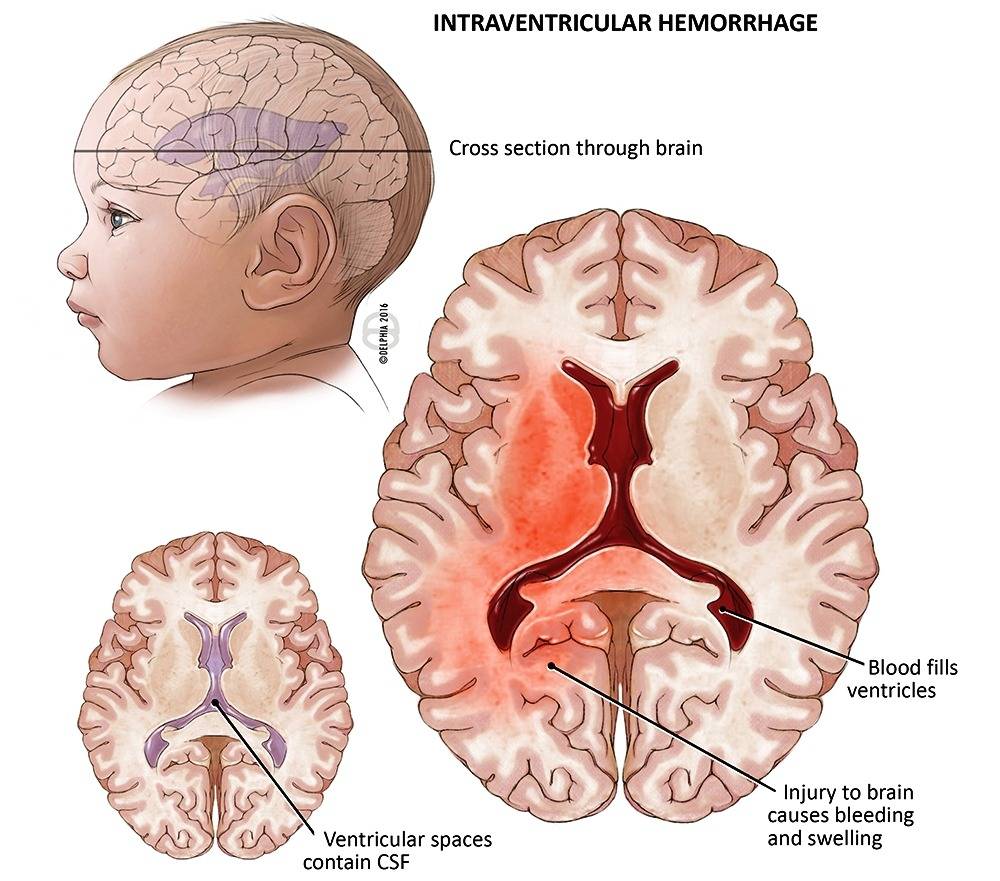
Из-за патологии мозгового кровообращения около полостей, заполненных спинномозговой жидкостью (желудочков головного мозга) может образоваться субэпендимальная киста у новорожденного ребенка. Если эта киста начинает расти, то последствием становится ишемия головного мозга – с недостаточностью снабжения кислородом (гипоксией) либо с его полным прекращением (аноксией). И то, и другое ведет к гибели клеток ткани (некрозу) мозга в пораженном участке. Никаких лекарственных препаратов для лечения этой патологии нет.
Киста сосудистых сплетений у ребенка
В результате воздействия на плод вируса герпеса может появиться киста сосудистых сплетений у ребенка. По словам перинатальных неврологов, если такая киста обнаружена в период вынашивания ребенка, то патологическая полость с течением времени исчезает. А вот при образовании кисты сосудистых сплетений уже у родившегося ребенка велика угроза возникновения серьезных проблем.
Киста, расположенная в области затылка, повреждает зрительный центр головного мозга, а разместившаяся в мозжечке приводит к головокружениям и нарушению координации движений (атаксии). Симптомы кисты, возникшей возле гипофиза, – систематические судорожные припадки, частичные параличи рук и ног, нарушения слуха, а также снижение выработки гормонов, регулирующих рост и половое развитие детей.
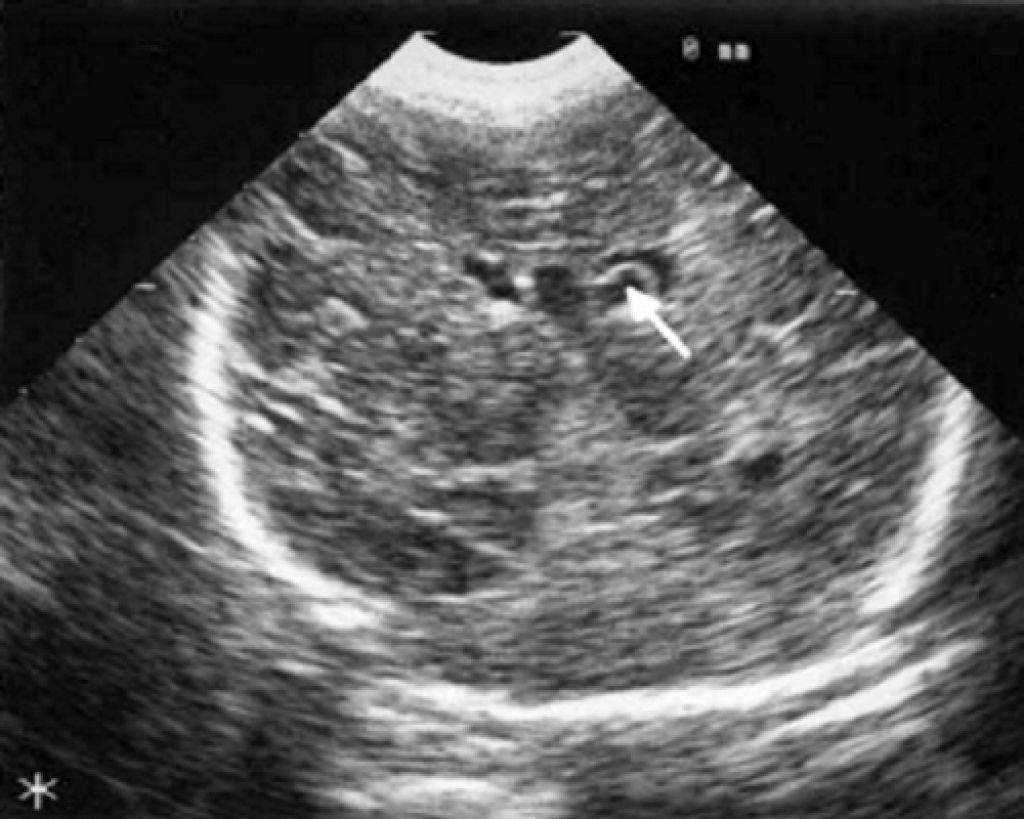
Ретроцеребеллярная киста у ребенка
Негативным последствием нарушения процесса кровообращения в тканях головного мозга, их травмирования или воспаления может стать ретроцеребеллярная киста у ребенка. Это патологическое скопление жидкости образуется в толще серого вещества мозга – там, где его клетки погибли. Заболевание может протекать бессимптомно, а может проявляться в виде головной боли и чувства распирания в голове, расстройств слуха и зрения, тошноты и рвоты, судорог и потери сознания.
Особенности лечения кисты яичника
На то, какой метод лечения изберет врач, влияют следующие факторы: возраст женщины, параметры кисты яичника, общее состояние здоровья пациентки, сопутствующие заболевания. Лечение кисты вначале может быть гормональным, далее лапароскопическим.
Функциональные кисты лечат при помощи гормональной терапии и, если метод не принес результатов, пациентку отправляют на операцию, которая может проводиться как лапароскопическим, так и лапаротомическим способом. Если же наличие кисты опасно для жизни и здоровья, женщину экстренно оперируют.
Растущие дермоидные, параовариальные и эндометриоидные кисты удаляют лапароскопическим способом через небольшие разрезы в передней брюшной стенке
Современные методы позволяют убрать кисты с сохранением яичника, что важно для женщин, планирующих в дальнейшем иметь детей
После проведения оперативного вмешательства, гинеколог назначает курс лечения, чтобы восстановить правильную работу репродуктивной системы женщины. В дополнение к медикаментозным лекарствам, нередко назначаются гирудотерапия (интравагинально), прием гомеопатических препаратов. Если у пациентки имеется лишний вес, к процессу лечения привлекают диетолога и эндокринолога.
В случае, когда пациентка планирует рождение детей, операция по удалению кисты никак не может повлиять на вероятность зачатия. В крайних случаях операции проводят даже в период беременности. Иногда это не влияет на развитие плода, но, в редких случаях, существует необходимость в прерывании беременности, так как угроза жизни и здоровью матери крайне велика.
Безрецептурные средства для лечения мокроты
Людям, борющимся с проблемой мокроты, нужно ежедневно проветривать и увлажнять воздух в помещении. Следует избегать раздражителей: химических веществ, испарений краски и сигаретного дыма. Нужно ограничить потребление алкоголя и кофеина. Необходимо контролировать водный баланс организма.
Если причина мокроты в горле — желудочно-пищеводный рефлюкс (обратное продвижение содержимого желудка через нижний пищеводный сфинктер в пищевод), нужно исключить из меню продукты, повышающие выработку желудочного сока: чая, кофе, фруктовых нектаров, газированных напитков, пряных специй, шоколада.
Возникновению чрезмерных выделений в горле способствуют респираторные инфекции. Для их лечения подойдут ингаляции с эфирными маслами и промывание носа физиологическим раствором.
Препараты от мокроты содержат активные вещества: ацетилцистеин, карбоцистеин, амброксол, бромгексин. Симптоматическое лечение предполагает использование увлажняющих горло препаратов в виде пастилок и аэрозолей.
К домашним средствам лечения мокроты относится приготовление настоя из имбиря, тимьяна и шалфея. Отхаркивающее действие имеют сироп из лука, хрена, меда и лимона. Проверенный способ уменьшения остаточных выделений — полоскания горла отваром льна и куркумы.
Разновидности кист
Кистозные образования могут локализироваться в любой части головного мозга. В зависимости от этого фактора их разделяют на следующие виды:
- Арахноидальная киста – формируется в арахноидальной оболочке, практически не проявляет себя патологическими симптомами. Наиболее частые причины ее возникновения – это перенесенные черепно-мозговые травмы или инфекционные заболевания мозга.
- Субарахноидальная киста – произрастает в тканях подпаутинного пространства, при этом довольно часто сопровождается неблагоприятной симптоматикой. Образование склонно к увеличению в размерах, возникает на фоне черепно-мозговых травм.
- Киста гипофиза – локализируется на уровне гипофиза. Так как этот отдел мозга отвечает за гормональную систему, киста практически всегда проявляет себя в виде неврологических симптомов.
- Субэпиндемальная киста – формируется под оболочкой головного мозга в результате разрыва кровеносного сосуда и кровоизлияния. Полость кисты заполнена ликворной жикостью, основная причина ее образования у новорожденных – родовые травмы. Образование этого типа в размере может достигать нескольких сантиметров.
- Ретроцеребеллярная киста – может сформироваться в любом внутреннем отделе мозга в результате отмирания серого вещества. У новорожденных кисты этого типа могут возникать на фоне родовых травм, перенесенных в утробе матери или после рождения, инфекций мозга, кровоизлияний. Рост образования отличается тяжелым течением, поэтому требует оперативного лечения.
- Мозжечковая (лакунарная) киста – редкий вид полостного образования, встречающийся преимущественно у мальчиков. Основным симптомом его формирования является нарушение опорно-двигательных функций, парезы, параличи конечностей.
- Киста сосудистого сплетения (сосудистая киста) – формируется преимущественно во время внутриутробного развития, распознать ее можно в 3-м триметре беременности при проведении УЗИ плода. Образования этого типа редко проявляются и беспокоят малыша, однако могут сохраняться на всю жизнь.
- Киста шишковидной железы – небольшие кисты формируются в результате нарушения оттока цереброспинальной жидкости от эпифиза, приводят к нарушениям функций эндокринной железы.
- Дермоидная киста – редкий тип, формирующийся из остатков эмбриональных частиц в период внутриутробного развития. Полость может быть заполнена элементами зарождающихся костей, волос, эпидермиса, а также потовых и сальных желез.
- Псевдокиста – полостное образование с ликворным содержимым отличается самым благоприятным прогнозом и не несет угрозы жизни малышу. Формируется киста в результате быстрого эмбрионального развития мозга, при этом ликворная жидкость заполняет свободное пространство между сосудистыми сплетениями.
- Киста промежуточного паруса – локализируется в области третьего желудочка в тканях мягкой оболочки мозга. Формирование практически не проявляет себя, поэтому часто выявляется только при прохождении диагностики.
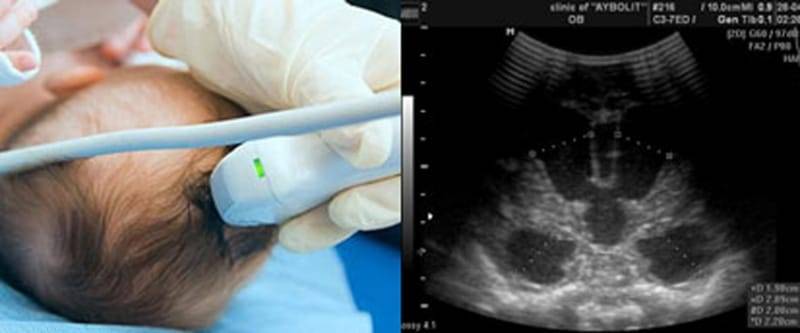
Для определения типа кисты мозга у новорожденного и выбора тактики лечения необходимо провести всестороннее обследование.
Что делать при обнаружении кисты в яичнике
Обнаружение во время УЗИ кисты яичника – не повод для паники. Образования небольших размеров часто удаётся вылечить назначением гормональных препаратов и витаминов группы А,, В, С. К. Под действием лекарственных средств размер новообразования уменьшается за несколько менструальных циклов.
Небольшие не беспокоящие и не растущие врожденные кисты лучше не трогать. Нужно только посещать врача и делать УЗИ для контроля новообразования. Чтобы исключить злокачественное перерождение, надо периодически сдавать кровь на онкомаркеры.
При планировании беременности от кисты лучше избавиться, т.к. она может начать расти или лопнуть в тот период, когда оперативное вмешательство проводить небезопасно. После правильно проведенной операции кисты не рецидивируют. Но женщины, склонные к появлению таких образований, должны наблюдаться у гинеколога.
Диагностика кист
Для того чтобы гинеколог мог определить наличие у пациентки кисты, он, в первую очередь, проводит осмотр и направляет ее на ультразвуковое исследование органов малого таза. Если УЗИ не дало точных результатов, далее проводятся следующие процедуры:
- УЗИ яичников;
- анализы крови на биохимию и онкомаркеры;
- тест на определение наличия беременности, в том числе внематочной.
Дополнительные исследования, проводимые для диагностики осложнений, связанных с формированием кисты яичника:
- анализ мочи, проводится для того, чтобы узнать, не теряет ли пациентка кровь в течение дня (помимо дней менструации);
- пункция заднего свода влагалища, определяется, не было ли кровоизлияния а брюшной области;
- лапароскопическое исследование.