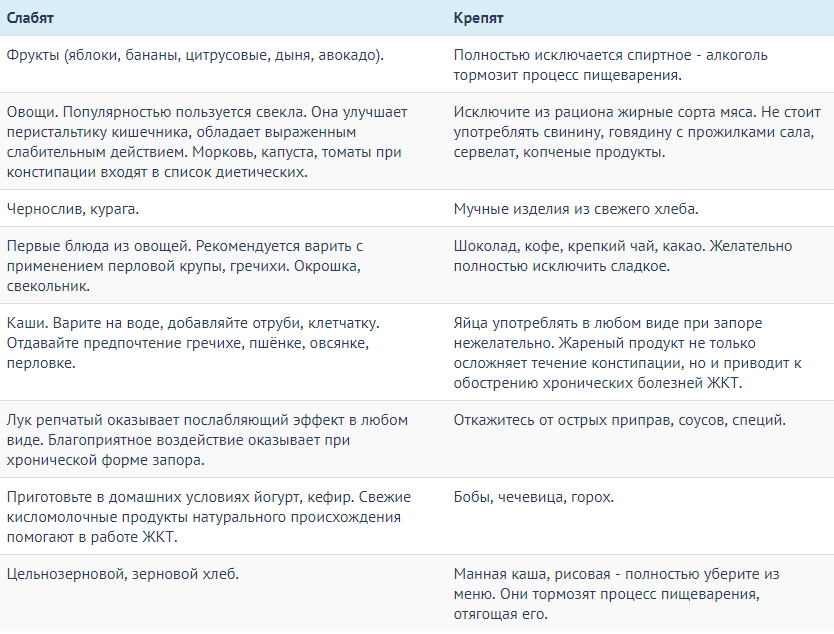
Сопутствующие заболевания
У людей, часто употребляющих алкоголь, с высокой долей вероятности развивается хронический панкреатит, жировая дистрофия, алкогольное воспаление, фиброз печени и др. Брожение, которые вызывают некоторые напитки, усиливают воспалительные процессы, стимулируют развитие дисбактериоза, угнетают пищеварение, повышают газообразование.
Даже однократный прием спиртного наносит большой урон. Например, исследователь Махов В. М. в своем научном труде указывает, что один эпизод вызывает «острый геморрагический эрозивный гастрит. Аналогичные изменения происходят со слизистой двенадцатиперстной кишки (ДПК) как при введении спирта непосредственно в кишку, так и при пероральном приеме».
Стоит отметить, что контакт с алкоголем нарушает микроциркуляцию за счет резкого расширения одних сосудов и сокращения других, а также ухудшает проницаемость кровеносных сосудов. Также возникают следующие губительные процессы:
- дегенерация и поверхностное слущивание эпителия, верхнего слоя клеток слизистой;
- расширение ворсинок и отек слизистых оболочек;
- геморрагии (кровоизлияния);
- точечные некрозы и др.
Это характерно даже при небольшом содержании этанола в напитке. Острое алкогольное поражение обратимо — уже в течение нескольких часов все возвращается в норму. Но именно этим и опасно эпизодическое и регулярное употребление спиртного — слизистые оболочки попросту не успевают восстановиться, если алкоголь вскоре поступает в пищеварительную систему вновь.
Некоторые отмечают возникновение запоров после отказа от алкоголя. Этому может быть несколько объяснений:
- абстинентный синдром при наличии зависимости от спиртного;
- резкие изменения диеты, связанные с плохим самочувствием в состоянии похмелья;
- наличие уже развившихся, но еще не проявивших себя заболеваний, связанных с употреблением алкоголя.
Разобраться с этим вопросом поможет врач.
Меню кормящей мамы на несколько дней
Если у грудничка запор, что кушать матери и в каких количествах? Вот примерный состав диеты на два дня:
1-й завтрак | Понедельник: 100 г мюсли, залитых 100 г йогурта или нежирного кефира, и некрепкий чай с хрустящим хлебцем. Вторник: 100 г каши (овсяной, гречневой, перловой), 150 г овощного салата, компот из сухофруктов. |
2-й завтрак | Понедельник: яблоко, цельнозерновой хлебец с ломтиком сыра. Вторник: бутерброд из хлеба с отрубями и меда, некрепкий зеленый чай. |
Обед | Понедельник: порция овощного супа, 150 г картофельного пюре с салатом из отварной свеклы и 100 г отварной или запеченной рыбы, компот. Вторник: чашка некрепкого мясного бульона с гренками из цельнозернового хлеба, 150 г овощной запеканки, некрепкий чай с 1 ч. л. меда. |
Полдник | Понедельник: 2–3 шт. кураги, 200 мл кефира. Вторник: 150 г салата из мелко натертого свежего яблока и моркови, заправленного 1 ст. л. нежирной сметаны. |
Ужин | Понедельник: 200 г сырников, отвар чернослива. Вторник: 150 г куриной грудки, 100 г салата из свежих или отварных овощей, кефир − 200 мл. |
Далее свое питание следует выстраивать аналогично этому примеру с учетом рекомендованных и нежелательных продуктов.
Каким должен быть рацион при заболеваниях ЖКТ
Диета при заболеваниях кишечника не должна быть скудной, наоборот, в рацион необходимо будет включить достаточно калорийные продукты. Если у человека нарушен процесс усвоения пищи, то он обычно начинает быстро худеть, “тает” не только жировая, но и мышечная ткань. Этот процесс необходимо уравновесить, увеличив количество поступающего в организм полноценного белка (не менее 130-140 г.).
Рекомендуется перейти на дробное питание и принимать пищу 5-6 раз в день небольшими порциями, чтобы снизить нагрузку на кишечник. Пища будет поступать в организм более равномерно, а организм сможет усвоить больше полезных веществ.
Правила питания при запоре
Чтобы избавиться от проблем с кишечником, следует придерживаться правильного питания при запорах.
Употреблять как можно больше клетчатки. Пищевые волокна воздействуют на механические рецепторы стенки кишечника и приводят к усилению перистальтики, что в результате способствует продвижению каловых масс.
Пить много чистой воды. Соблюдение водного режима при запоре является необходимым условием слабительной диеты. Объем жидкости в сутки должен быть не менее чем 2 литра. При этом подразумевается именно чистая вода. Бульоны, соки, чаи и другие жидкости в меню к этому пункту не относятся. Именно обычная вода способствует разжижению каловых масс, что в результате приводит к облегчению дефекации.
Принимать пищу часто. Чтобы не было запоров, нужно принимать пищу не реже, чем 5–6 раз в день. Тогда продукты будут лучше перевариваться, а питательные вещества усваиваться в полной степени.
Перейти на натуральные продукты. Обязательно следует исключить из питания фастфуд, пищу, содержащую консерванты и красители, полуфабрикаты. Они не только провоцируют возникновение запоров, но и отравляют организм, приводят к дисбактериозу. Поэтому готовить нужно из обычных естественных продуктов.
Питьевой режим
Для эффективного лечения важно увеличить объём жидкости, выпиваемой ребёнком в течение дня. В возрасте до года суточный объём необходимой жидкости приблизительно равен 100 мл
Если дитя старше 1 года, а его вес меньше или равен 20 кг, то объём необходимой жидкости рассчитывают по формуле: 100мл +50 мл на каждый кг веса свыше 10 кг. У детей, чья масса превышает 20 кг, действует формула: 600 мл+20 мл на каждый кг массы свыше 20 кг6.
Следует ограничить сладкие газированные напитки, коровье молоко, магазинные соки. Из-за высокого содержания сахара такое питьё утоляет аппетит, ребёнок отказывается от еды, в том числе и от полезных при запоре продуктов. Отдавайте предпочтение негазированной питьевой воде, несладким морсам, компотам, травяным чаям.
Желательно, чтобы каждое утро ребёнка начиналось с нескольких глотков чистой прохладной воды натощак.
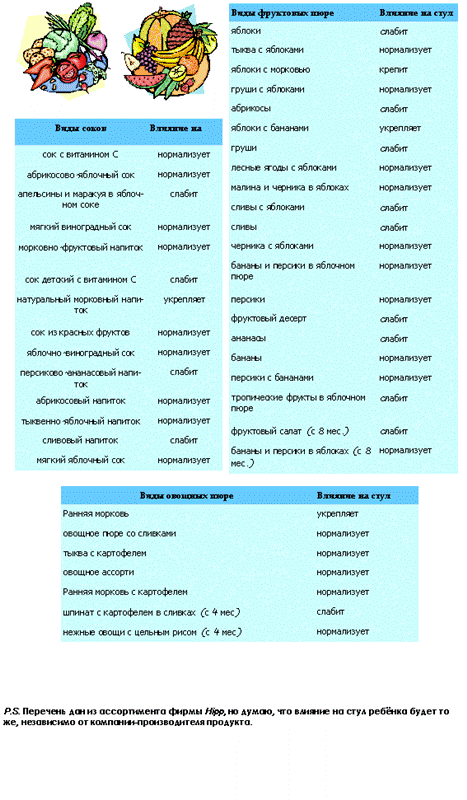
Сколько в день можно съедать яблок
Благодаря всем полезным свойствам яблок и сока из них, есть фрукт можно уже на первых месяцах после родов. Но в день рекомендуют употреблять не более 3 штук, если выбирать зеленые или желтые сорта. А если в доме у кормящей мамы присутствуют красные сорта или «Розовый налив», то количество яблок в день стоит сократить.
При этом не нужно забывать о разнообразных блюдах с добавлением сырого плода или яблочного пюре. Поскольку рацион женщины в такой ответственный период должен быть сбалансированным, то можно включить в меню шарлотку, сухофрукты, добавлять фрукты в каши и десерты. Блюда можно ежедневно чередовать со свежими яблоками, что только разнообразит стол кормящей мамы.
Не стоит злоупотреблять правилами употребления — хоть кушать зеленый фрукт маме можно с раннего возраста грудничка, но вводить его в рацион стоит все же постепенно, как и все оставшиеся продукты. Попробовав небольшой кусочек, необходимо понаблюдать за состоянием здоровья малыша. Если реакция положительная и никаких высыпаний на теле нет, то через некоторое время можно увеличивать порцию для мамы. Так лучше поступать при вводе каждого отдельного сорта.
2-3 яблока — допустимое количество в день при грудном вскармливании, дающее кормящей маме необходимое количество витаминов и микроэлементов.
Традиционная русская кухня богата на рецепты блюд с добавлением яблока, что не может ни радовать женщину при кормлении грудью. Ведь частенько хочется чего-то сладкого или новенького, а яблоки — самый подходящий вариант в этом случае. Помимо вкуса они благотворно влияют на здоровье и внешний вид женщины, поддерживая хорошее состояние волос и цвет кожи.
Запоры у малыша
Запоры у новорожденных и младенцев – это увеличение интервалов между актами дефекации и/или систематически неполное опорожнение кишечника. От запоров страдает каждый четвертый малыш первого года жизни. Плотный, редкий (2 и менее раз в неделю), большого диаметра стул – диагностические признаки запора. Запор не всегда сопровождается болевыми ощущениями, и поэтому малая часть родителей обращаются к педиатру незамедлительно.
Дисхезия.
От запора следует отличать понятие младенческой дисхезии. В этом случае задержка стула связана с незрелостью мышц, отвечающих за дефекацию. Поэтому перед дефекацией малыш беспокоен, плачет, и успокаивается после отхождения мягкого стула. Такое состояние не требует лечения, малыш «перерастет» его к 6 месяцам жизни.
Частота стула.
Диагноз запора у ребенка первого года жизни не так прост, как кажется – частота стула отличается у детей на грудном и искусственном вскармливании и у детей разного возраста: нормальная частота стула у детей 0-4 мес. от 7 до 1 раз в день, от 4 мес. до 2 лет – от 3 до 1.
Лечение диспепсии
Перед началом лечения кишечной диспепсии определяют вид заболевания, для того чтобы подобрать нужную диету в первые сутки терапии. При алиментарной диспепсии больному в течение двух дней рекомендуется полностью воздерживаться от приёма пищи. Переход к привычному рациону должен быть постепенным и последовательным. В случае с бродильной диспепсией пациенту следует воздерживаться от продуктов, богатых углеводами. При жировой диспепсии назначается диета с низким содержанием жиров, при гнилостной диспепсии больному необходимо ограничить поступление в организм белковой пищи. Лечение ферментативной диспепсии требует приема лекарственных препаратов, содержащих пищеварительные ферменты.
Лечение функциональной диспепсии
Очень большую роль в лечение функциональной диспепсии играют диетотерапия и отказ от вредных привычек. Никотин, алкоголь, кофе, нарушая моторику ЖКТ, могут провоцировать рецидивы заболевания. Сбалансированная диета для пациентов в данном случае подразумевает частое и дробное питание, причем содержание насыщенных жирных кислот в их пищевом рационе рекомендуется заметно сократить.
При дискинетической форме патологии основными препаратами для лечения диспепсии считаются прокинетики (метоклопрамид и домперидон), которые оказывают благотворное действие на двигательную функцию ЖКТ. Следует помнить, что у 20-30 % больных метоклопрамид, особенно при длительном приеме, вызывает нежелательные побочные эффекты со стороны ЦНС в виде сонливости, усталости и беспокойства, поэтому препаратом выбора при лечении функциональной диспепсии является домперидон, не вызывающий подобных побочных эффектов.
Лечение кишечной диспепсии
Лечение бродильной диспепсии состоит в ограничении, а лучше в полном исключении из пищевого рациона углеводов на 3-4 дня. Общее состояние больных этой формой диспепсии страдает незначительно. Бродильная диспепсия в острой форме при правильной диете быстро ликвидируется. Однако, иногда при несоблюдении диетического режима диспепсия может принимать хроническое течение. Отягощающим фактором является ахилия. Диспепсия в некоторых случаях может перейти в хронический энтерит и хронический энтероколит. После 1-2 голодных дней следует назначить повышенное количество белков (творог, нежирное мясо, отварная рыба), мясной бульон с небольшим количеством белого хлеба. В дальнейшем постепенно включают в рацион каши на воде, фруктовые пюре и кисели (см. Диета № 4 по Певзнеру). Спустя 2-3 недели разрешают овощи и фрукты.
Если поносы быстро не проходят, назначают углекислый кальций по 0,5-1 г 3-4 раза в день, магний пергидроль по 0,5 г 3 раза в день. На долгое время запрещают употребление овощей, богатых грубой растительной клетчаткой – капуста, бобовые, огурцы, свекла и пр.
Лечение гнилостной диспепсии также заключается в назначении диеты. После одного голодного дня переходят на рацион богатый углеводами. Целесообразно в течение 2-3 дней назначать фруктовые соки, тёртые яблоки по 1-1,5 кг в день. Затем в пищевой рацион включают слизистые отвары из риса, манную кашу на воде, сухари, белый хлеб. Через 5-7 дней прибавляют сливочное масло, свежую нежирную рыбу, куриное мясо, овощные супы, картофельное или морковное пюре. Из медикаментозных средств рекомендуется натуральный желудочный сок, азотнокислый висмут, панкреатин, левомицетин.
Лечение жировой диспепсии сводится к ограничению количества употребляемого в пищу жира. В пищевой рацион включают полноценные животные белки: нежирное мясо, обезжиренный творог, отварная рыба и пр. Умеренно ограничивают потребление углеводов. Из медикаментов назначают углекислый кальций, висмут, витамины – аскорбиновая кислота, никотиновая кислота, цианокобаламин.
- < Назад
- Вперёд >
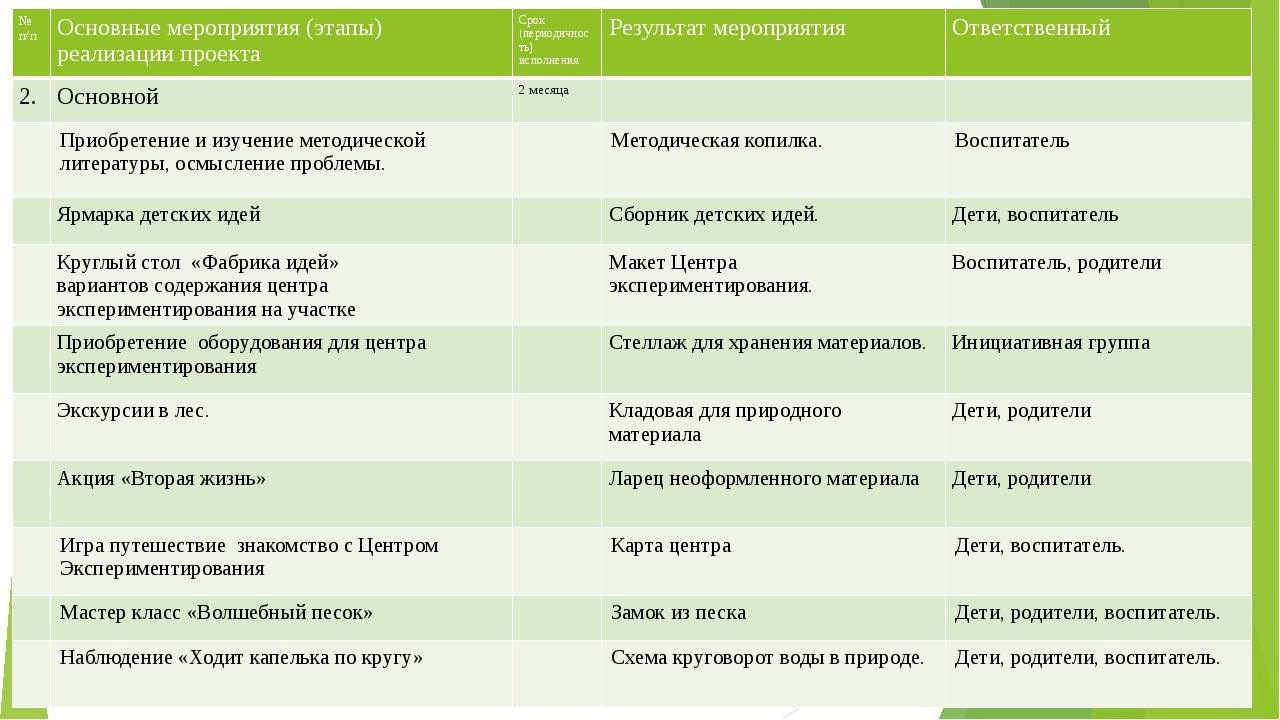
Примерное меню на неделю
Ниже представлено примерное меню диеты при запорах на неделю. Все блюда можно корректировать при питании по столу номер 3.
Понедельник
Утром: сок из овощей свежевыжатый.
1-й завтрак: паровой омлет, салат фруктовый, слабый чай.
2-ой завтрак: йогурт.
Обед: свекольник холодный, отварное мясо с овощным гарниром, отвар шиповника.
Полдник: печенье овсяное сухое, компот из ягод и фруктов.
Ужин: запеканка картофельно-тыквенная с сыром, слабый чай.
На ночь: чернослив.
Вторник
Утром: вода с медом холодная.
1-й завтрак: запеканка овощная, печенье сухое овсяное, заменитель кофе.
2-ой завтрак: яблоко.
Обед: суп из овощей вегетарианский, рыба куском паровая, тушеные овощи, слабый чай.
Полдник: салат из фруктов, настой шиповника.
Ужин: кабачки, запеченные с помидорами, сок ягодно-фруктовый.
На ночь: кефир.
Среда
Утром: холодный компот из сушеных фруктов.
1-й завтрак: салат капустный, каша гречневая с молоком, слабый чай.
2-ой завтрак: йогурт с фруктами нежирный.
Обед: ботвинья, отварная курица с гречкой, компот из сушеных фруктов.
Полдник: печенье ржаное, сок фруктовый.
Ужин: рулет из виноградных листьев и овощей, компот ягодный.
На ночь: яблоко.
Четверг
Утром: отвар шиповника холодный.
1-й завтрак: салат из свежих помидор, белковый омлет, печенье, слабый чай.
2-ой завтрак: салат из фруктов.
Обед: суп на курином бульоне с пшеном, запеченное мясо с отварными овощами, компот.
Полдник: йогурт нежирный с фруктами.
Ужин: запеканка из брокколи и тыквы, слабый чай.
На ночь: кефир.
Пятница
Утром: компот ягодный холодный.
1-й завтрак: запеканка тыквенно-кабачковая, бутерброды из подсушенного ржаного хлеба с сыром, заменитель кофе.
2-ой завтрак: сухое печенье, фруктовый сок.
Обед: суп огуречный на кефире, рыба запеченная, тушеные овощи, сок ягодно-фруктовый.
Полдник: яблоко, компот.
Ужин: овощи тушеные, сок фруктовый.
На ночь: чернослив.
Суббота
Утром: свежевыжатый сок из фруктов.
1-й завтрак: салат из капусты с яблоком, каша пшеничная с молоком, компот.
2-ой завтрак: яблоко.
Обед: суп с цветной капустой на мясном бульоне, запеченная рыба с овощами, слабый чай.
Полдник: салат из капусты и моркови, сок из овощей.
Ужин: крупяник гречневый, компот из ягод и фруктов.
На ночь: кефир.
Воскресенье
Утром: отвар шиповника холодный.
1-й завтрак: салат из свеклы, каша гречневая с молоком, фруктовый компот.
2-ой завтрак: салат фруктовый.
Обед: суп крупяной на мясном бульоне, свекла тушеная, мясо запеченное куском, компот.
Полдник: печенье сухое песочное, фруктовый сок.
Ужин: голубцы овощные, слабый чай.
На ночь: фрукты.
Причины запоров у детей
В начале развития данного заболевания ребёнок может произвольно задерживать стул, если кал плотный и трудно выходит или есть отвлекающие факторы (игра, прогулка, интересные занятия). Ампула прямой кишки заполняется каловым содержимым. Вода из него всасывается, стул становится плотным, а чрезмерное перерастяжение нижних отделов кишечника снижает позывы на опорожнение и содействует возникновению каломазания³.
Такому состоянию способствуют:
- неправильное питание. У грудничков — раннее введение прикорма, большая доля твёрдой пищи и густых каш, еда на основе цельного коровьего молока, отказ от грудного вскармливания. В более старших возрастных группах — недостаток клетчатки в рационе, снижение потребления жидкости;
- психогенные факторы. У детишек до 24 месяцев причиной патологии часто становится неправильное формирование туалетных навыков, когда родители насильно приучают ребёнка к горшку и каждый акт дефекации сопряжён со стрессом. Задержкой стула может сопровождаться начало посещения организованных детских коллективов (детского сада, школы)4;
- уменьшение количества полезной кишечной микрофлоры и размножение патогенной. В норме микроорганизмы способны стимулировать перистальтику за счёт выработки молочной кислоты;
- повышение температуры тела;
- воспалительные заболевания прямой кишки и анальная трещина;
- наследственные болезни ЖКТ (болезнь Гиршпрунга, долихосигма);
- гельминтозы.
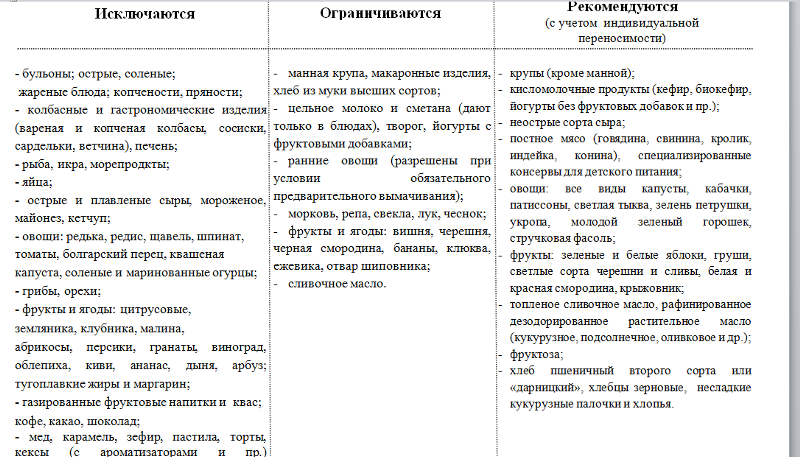
Особенности питания при некоторых видах запоров
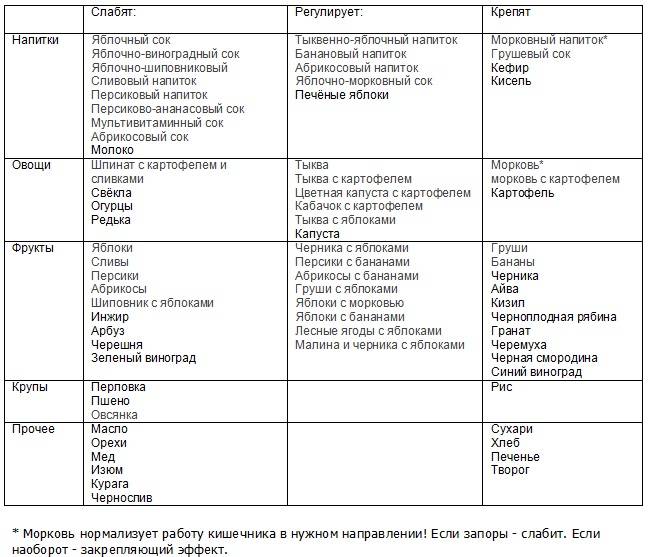
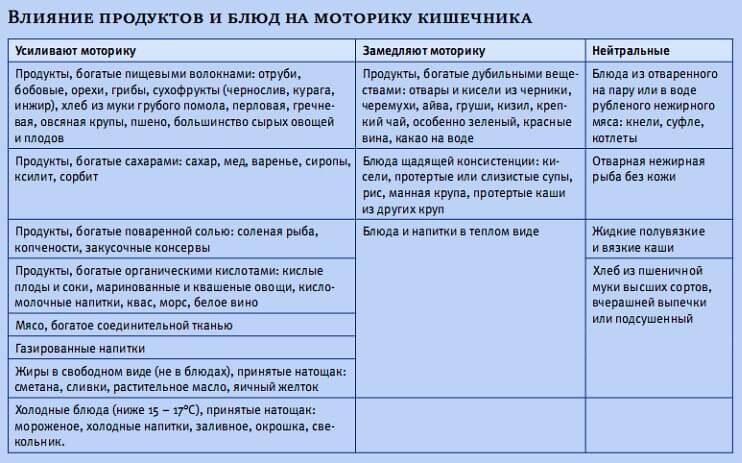
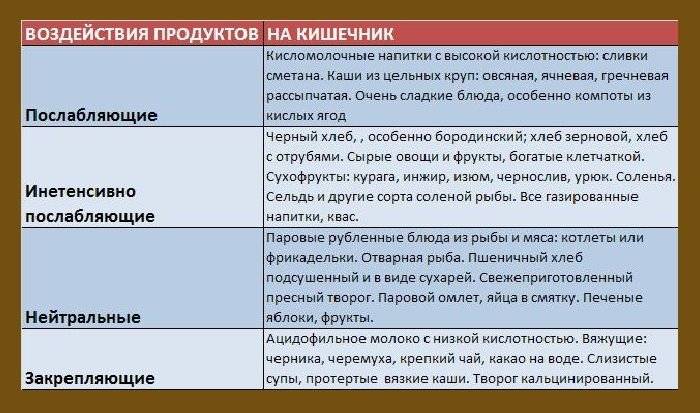
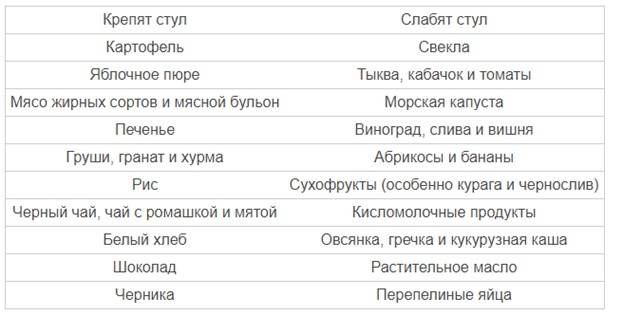
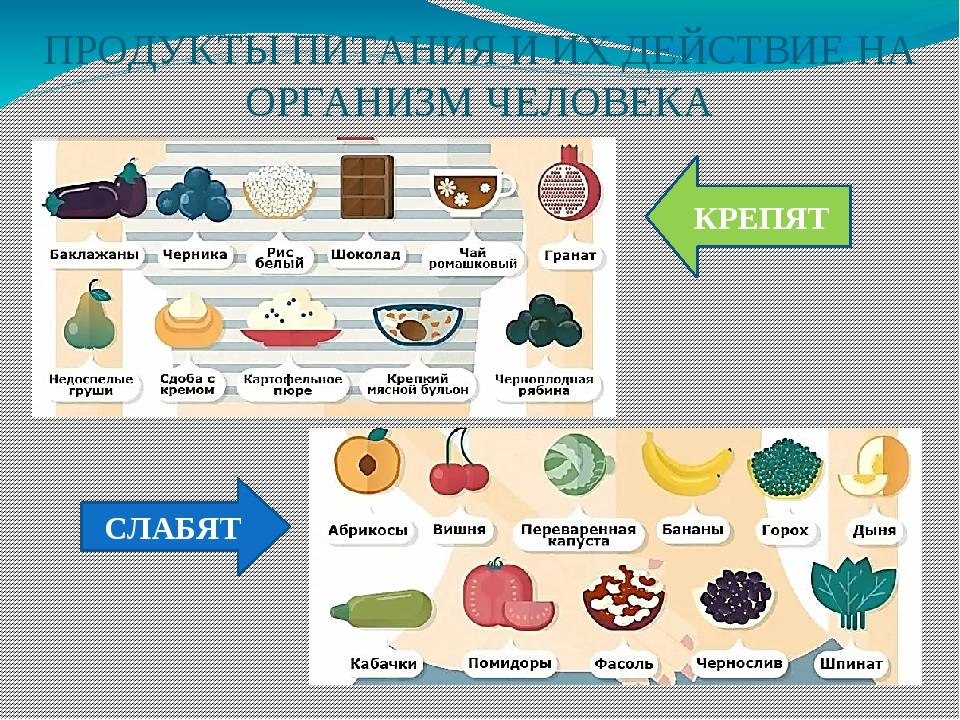
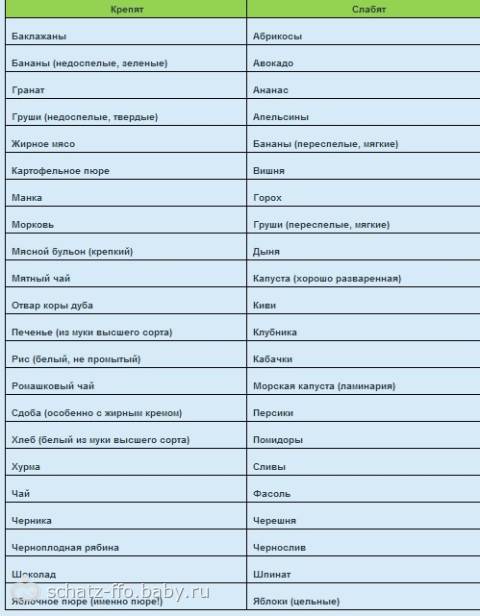
Нарушение стула может сопровождаться снижением и повышением двигательной активности кишечника, поэтому выбор продуктов, влияющих на перистальтику, должен быть дифференцированным1,2,3.
При гипомоторных (атонических) запорах, когда перистальтика кишечника ослаблена, пища должна содержать большое количество клетчатки1,3. Она активизирует перистальтические движения, повышает тонус кишки и тем самым нормализует стул1.
Гипермоторные, или спастические, запоры отличаются повышением тонуса кишечника и связанными с этим болями в животе. Употребление продуктов, богатых трудно перевариваемыми волокнами, может привести к чрезмерному возбуждению кишечной моторики, усугубить ситуацию и усилить дискомфорт.
Именно поэтому в первые 5-7 дней лечения врачи рекомендуют при спастических запорах щадящую диету с низким содержанием клетчатки:
- овощи и фрукты только в измельченном виде и после тепловой обработки,
- мучные изделия только из муки высшего сорта,
- каши только из обработанных измельченных зерен1,3.
Для восстановления нормальной дефекации при спазмах кишечной мускулатуры рекомендуются другие продукты со слабительным действием1,3:
- растительные масла,
- соленые и сладкие блюда,
- кисломолочные продукты,
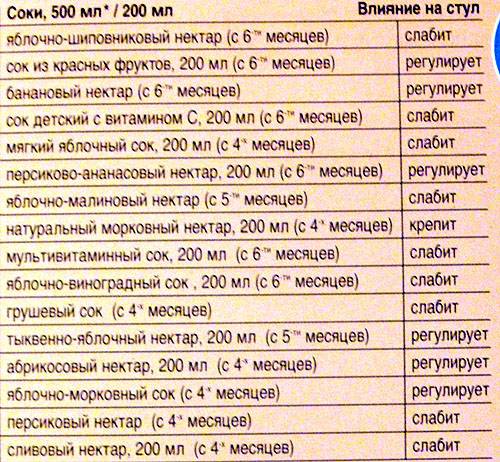
- ягодные пюре и соки с мякотью,
- высокоминерализованные минеральные воды без газа.
Растительная клетчатка вводится в питание постепенно.
Параллельно с диетотерапией при необходимости врачи назначают слабительные средства3. В частности, при острых и хронических запорах для опорожнения кишечника могут быть рекомендованы микроклизмы МИКРОЛАКС4.
Микроклизма МИКРОЛАКС может начать действовать в течение 5-15 минут4. Содержащийся в ней натрия цитрат вытесняет связанную жидкость из содержимого кишечника, сорбитол привлекает воду в просвет кишки, а натрия лаурилсульфоацетат дополнительно разжижает каловые массы4. Все это ускоряет и облегчает дефекацию4.
Высокий профиль безопасности позволяет применять препарат не только у взрослых, включая беременных женщин, но и у маленьких детей. При этом не обязательно добиваться ежедневного стула. Специальная диета должна «научить» кишечник опорожняться самостоятельно.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Симптомы диспепсии
Симптомы диспепсии могут проявляться по-разному, что зависит от конкретного вида расстройства, однако существуют признаки, которые одновременно характерны для всех видов заболевания.
Диспепсия, которая вызвана недостатком пищеварительного фермента, имеет следующие признаки:
- тошнота;
- неприятный привкус во рту;
- переливание и урчание в животе, недомогание, слабость;
Иногда пациенты испытывают головные боли и бессонницу. В кале часто содержится большое количество пищи, которая плохо переварена.
Функциональная диспепсия проявляется такими неприятными симптомами как боль, дискомфорт в области поджелудочной железы после принятия пищи, сопровождающийся тяжестью, переполнением, ранним насыщением.
Бродильная диспепсия. Основными симптомами бродильной диспепсии являются вздутие кишечника с выделением большого количества газов, частый жидкий пенистый стул с кислым запахом. Боли в животе терпимые или отсутствуют. Весьма типичным признаком бродильной диспепсии является характер испражнений. Они слабо окрашены, содержат мало пузырьков газа, большое количество крахмальных зёрен, клетчатки, йодофильных микробов и органических кислот.
Гнилостная диспепсия во многом напоминает интоксикацию: больной ощущает слабость и общее недомогание, чувствует тошноту и сильную головную боль. Кал темный и жидкий, имеет неприятный и довольно резкий запах, стул при этом учащенный.
Жировая диспепсия, в отличие от других видов диспепсии, не характеризуется частым поносам. Пациенты, страдающие жировой диспепсией, испытывают чувство переполнения и тяжести в животе, жалуются на метеоризм и отрыжку, а также сильные боли, которые начинаются через полчаса после приема пищи. Кал имеет белесый цвет и жирный блеск: это остатки жира, который не успевает перевариться. Стул при этом обильный.
Диспепсия у маленьких детей проявляется в срыгивании и вздутии живота. Стул частый, более шести раз за сутки, кал имеет зеленый цвет, попадаются белесые хлопья. Ребенок при этом капризничает, плохо спит и ест.
Стоит ли пить алкоголь при запоре
Можно ли алкоголь при запоре? Это далеко не лучший способ справиться с расстройством опорожнения кишечника. Спиртное усилит уже имеющуюся интоксикацию, может спровоцировать серьезные осложнения, и не только со стороны пищеварительной системы. Оптимальным решением станет визит к врачу, который выяснит причины развития запора. Экстренная помощь может заключаться в приеме слабительного средства, если нет оснований подозревать острую хирургическую патологию или непроходимость кишечника.
Одним из слабительных препаратов на основе натуральных компонентов выступает британский препарат «Фитомуцил Норм». В его состав входят оболочка семян подорожника и мякоть плодов сливы домашней — источники пищевых волокон, которые помогают бороться с нарушениями функции кишечника. Растворимые волокна впитывают воду и превращаются в слизистый гель, размягчают плотные каловые массы, а нерастворимые компоненты мягко стимулируют кишечную перистальтику. Препарат разрешено принимать при хронических запорах в качестве средства, которое не только поможет справиться с задержкой стула, но и способствует нормализации процессов дефекации в дальнейшем.
Также важно помнить об оптимальном питьевом режиме и диете. Пить следует не меньше 1,5−2 литров воды в сутки, а также отдавать предпочтение легкоусвояемой пище
В меню нужно включить крупы, первые блюда, нежирные сорта мяса и рыбы, кисломолочные продукты, свежие овощи и фрукты, зелень. Кофеиносодержащие напитки лучше ограничить, а также стоит отказаться от копченостей, слишком острой, соленой и жирной пищи, кондитерских изделий, газировки.
Важно проконсультироваться с врачом по поводу алкоголя при запоре. Могут существовать определенные ограничения, и только специалист подскажет, как справиться с проблемой
Статья имеет ознакомительный характер. Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Список литературы
- Шемеровский К. А. Хрономедицина — новый взгляд на проблему запора // Медицинский совет. — 2010. — № 5(6). — С. 38–40.
- Козлова И. В., Сущенко М. А. Патологические изменения желудочно-кишечного тракта при алкогольной болезни // Вестник российских университетов. — 2013. — №8. — С. 3–9.
- Махов В. М. Системная патология органов пищеварения алкогольного генеза // Приложение РМЖ «Болезни Органов Пищеварения». — 2006. — №1. — С. 5.
- Махов В. М., Володина Т.В., Панфёров А. С. // Алкогольная и неалкогольная жировая болезнь печени — учитываем и полостное пищеварение. — Регулярные выпуски РМЖ. — 2014. — №20. — С. 1442.
- Шульпекова Ю. О. Принципы лечения запора // Регулярные выпуски РМЖ. — 2010. — 13. — С. 854.
Рецепты блюд
Для примера ниже приведены простые рецепты для стола номер 3, которые обладают послабляющим действием и подходят для включения в меню при запоре.
Суп с пшеном на мясном бульоне
Отварите постный кусок мяса. Почистите и нарежьте кубиками картофель и морковь, поместите их в бульон. Мясо нарежьте крупно и тоже добавьте в бульон. Пшено промойте и всыпьте в кастрюлю. Варите 15 минут. В конце добавьте по вкусу соль и зелень.
Фруктовый салат
Очистите от семян яблоко, грушу, нарежьте их кубиками. Банан и апельсин также нарежьте. Соедините фрукты, полейте йогуртом.
Баклажаны, запеченные с овощами
Промойте баклажаны, отрежьте кончики и разрежьте плоды пополам вдоль. Уберите середину, посолите оставшиеся части и отставьте в сторону. Потушите сердцевину баклажанов с нарезанными помидорами и кабачками, посолите по вкусу. Начините половинки получившейся смесью овощей. Посыпьте сыром и запекайте в духовке до готовности.
Кабачковый рулет
Для начинки потушите нарезанные мелкими кубиками баклажаны и помидоры, посолите. Потрите на крупной терке сыр. Кабачки очистите и натрите на крупной терке, добавьте пару взбитых яиц разрыхлитель, соль и муку, чтобы получилось густое тесто. Выложите его на противень на смазанную растительным маслом фольгу и выпекайте до корочки. Готовый пласт переверните на стол, снимите фольгу и положите начинку по всей поверхности коржа. Также посыпьте сыром. Сверните пласт с начинкой в рулет и охладите.