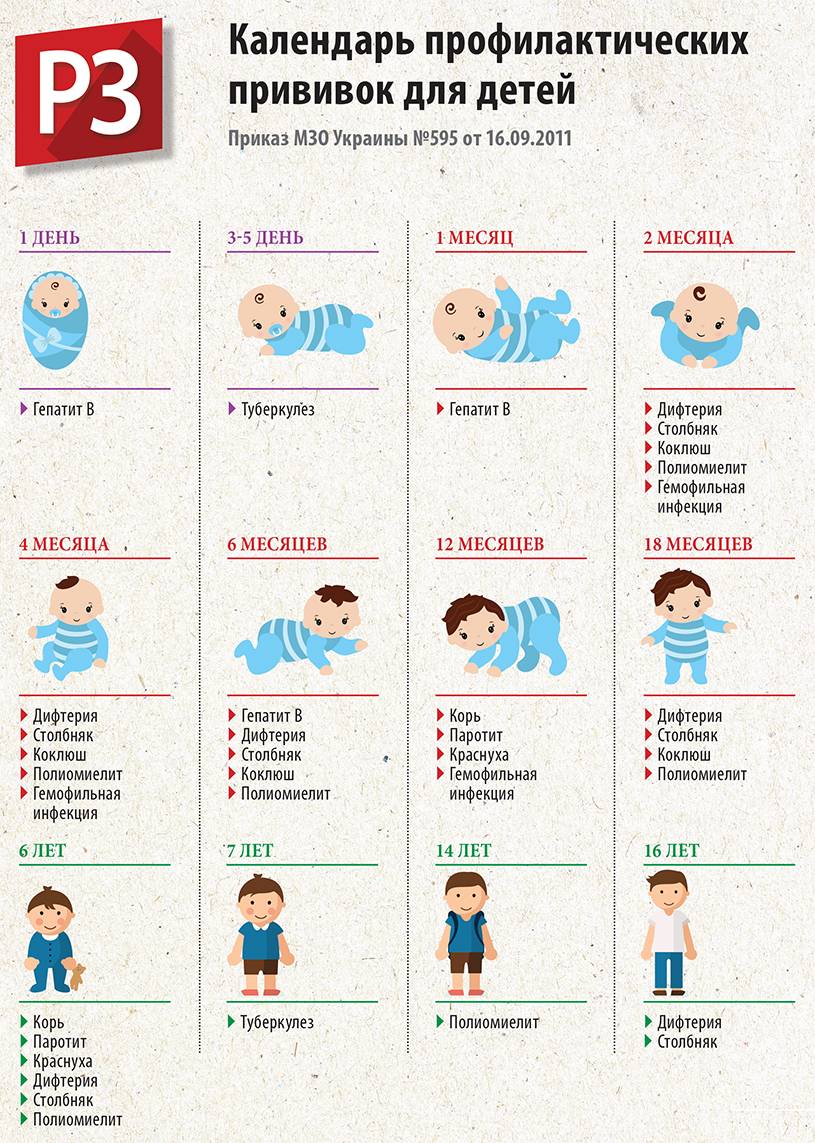
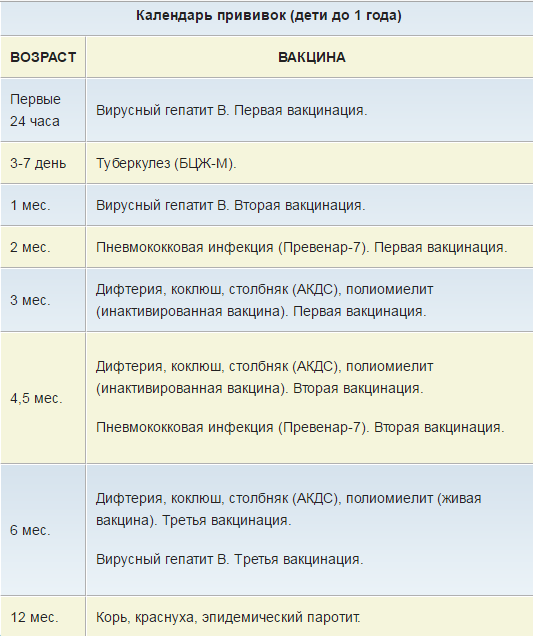
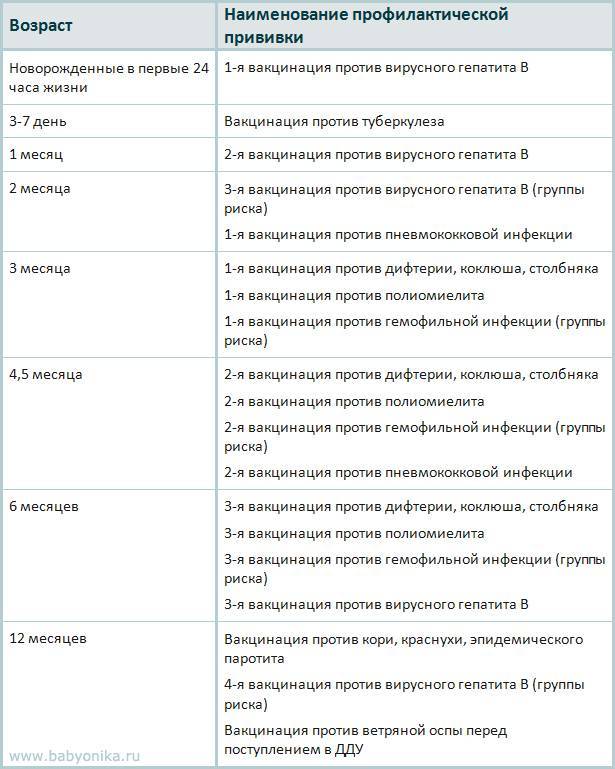
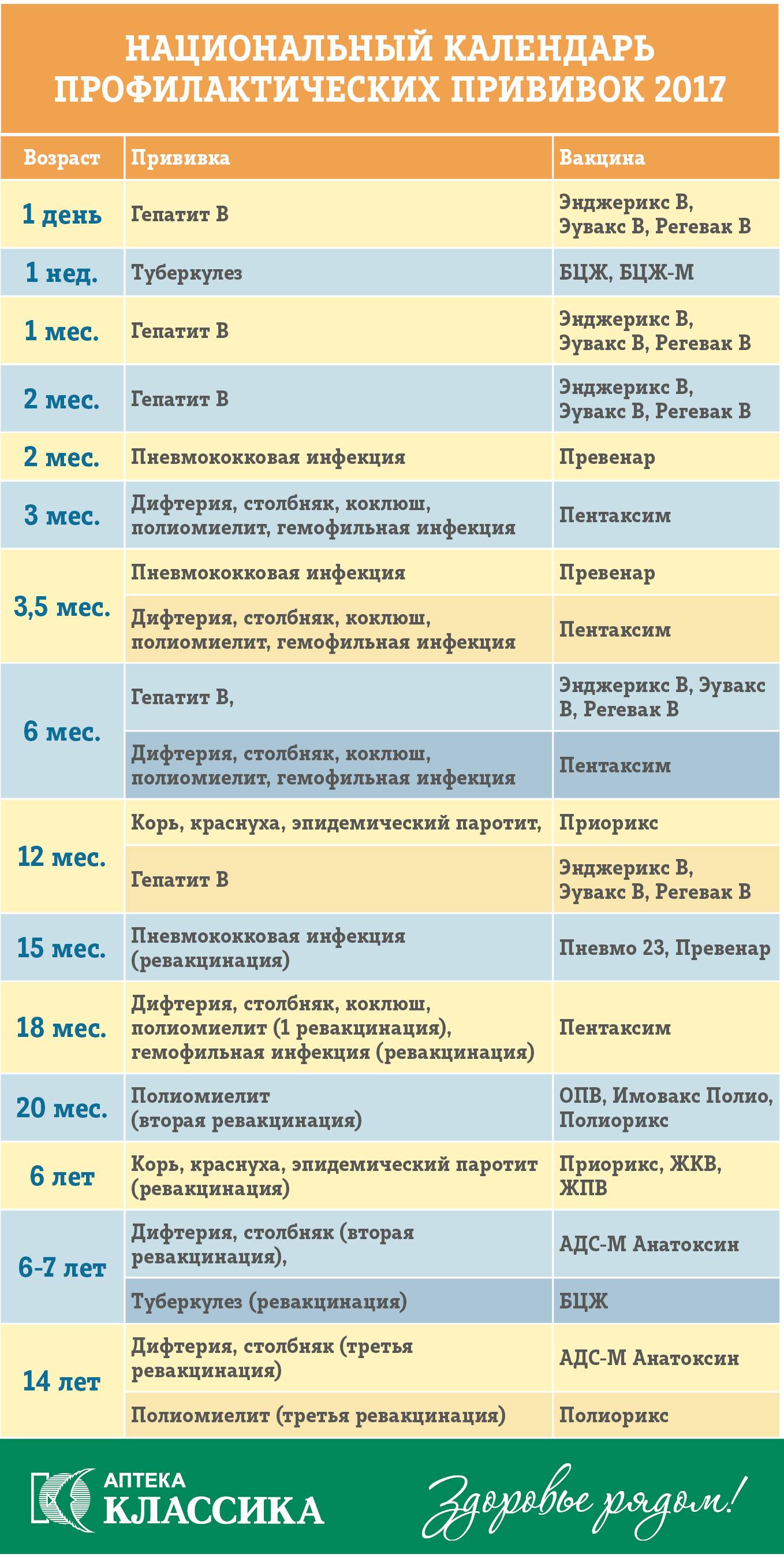
Что это за болезнь?
Менингит заразное воспалительное заболевание оболочек спинного и/или головного мозга. Основными признаками менингита являются головная боль, высокая температура тела, нарушение сознания, высокая свето- и звукочувствительность, оцепенение шеи.
Справка! Менингит у детей встречается наиболее часто, в особенности количество заболевших увеличивается в осенне-зимне-весенний промежуток, с ноября по апрель.
Этому содействуют такие условия, как колебание температур, переохлаждение организма, ограниченное количество свежих фруктов и овощей, недостаточная вентиляция в комнатах с большим количеством людей.
Виды профилактики менингита у детей
Совершенно надежных способов, какие дали бы возможность уберечь вашего малыша от заражения, не имеется. Более того, эффективная вакцина, что дала возможность бы существенно уменьшить угрозу, до сих пор не изобретена. По этой причине советуется придерживаться стандартных способов профилактики, а при первых симптомах болезни мгновенно обращаться к доктору.
Естественная
- Ограничьте контакты детей с возможными носителями инфекции. Таким образом, если в садике или же школе замечены случаи заболевания, нужно несколько суток подержать малыша дома.
- В сезон эпидемии (осень-зима) применяйте ватно-марлевые повязки, если пребываете в общественном месте.
- Напомните ребятам о том, что после улицы необходимо мгновенно помыть руки с мылом. Если такой возможности нет, обработайте их дезинфицирующим веществом.
- Избегайте поездок в регионы с непростой эпидемиологической обстановкой. В крайнем случае, озаботьтесь приобретением специальных препаратов, оберегающих от насекомых (определенные виды менингита переносятся только ими).
- Не купайтесь в открытых водоемах. Как заявляет Центр медицинской профилактики «уберечь ребенка от заболевания менингитом позволит соблюдение общих правил гигиены, осмотрительный подход к местам отдыха на воде.»
Специфическая

Менингококковая вакцина используется с предупредительной целью и с целью срочной профилактики в очагах менингококковой инфекции. С профилактической целью иммунизация ведется:
- По заключению районных органов здравоохранения на зонах при опасности формирования эпидемического роста. Прививкам подлежат малыши от 1 до 8 лет.
- При внезапном росте заболеваемости и показателе больше 20,0 на 100 000 жителей ведется массовая иммунизация всего населения с охватом не меньше 85%. С целью срочной профилактики вакцина вводится в очаге инфекции в первые 5 суток после выявления первого происшествия болезни генерализованной формой менингококковой инфекции. Вакцинации подлежат персоны, пребывавшие в близком контакте с больным.
Химиопрофилактика
Химиопрофилактику проводят тем людям, которые пребывали в тесном контакте с больным менингитом. С этой целью проводится:
- Рифампицин во внутрь два дня подряд.
- Цефтриаксон внутримышечно и единоразово.
Рекомендация! При появлении заболевания нужно думать не последствиях, а о возможности их не допустить. Для этого следует вовремя направиться к доктору и руководствоваться его указаниям.
Нужна ли вакцинация детей?
Большинство семей уже к моменту появления на свет маленького человека принимают для себя однозначное решение: прививаться либо нет. Ведь столкнуться с выбором придется уже на первые сутки с момента появления на свет юного гражданина.
Почему некоторые родители прививают своих чад, а некоторые категорически против? Причин несколько:
- Недостаточно информации, т.е. – страшно по причине непонимания пользы и возможных последствий отказа от вакцинации, чаще всего ситуация возникает у родителей с повышенной тревожностью и у последователей «антипрививочной кампании»
- Негативный опыт знакомых – чаще всего знакомые не дают никаких конкретных фактов о том, почему и как процедура навредила здоровью малыша, принимая за ее последствия изменения самочувствия, не связанные с введением дозы
- Недоверие к современной медицине – сопряжено с наличием собственного негативного опыта обращения к докторам
- Религиозные и иные убеждения, принятые в семье.
Есть ли реальные причины отказа? Причин – нет, есть противопоказания:
- Острая аллергическая реакция на компоненты вакцины
- Острое инфекционное заболевание с повышением температуры
- Обострение хронического заболевания.
Из перечисленных выше факторов лишь первый является постоянным, ведь разработка индивидуальных препаратов в мире не проводится, поэтому если какой-то компонент в составе (чаще всего – белок куриного яйца) вызывает аллергию, то использовать его нельзя. В этом случае семейный доктор учитывает план, который рекомендует календарь детских прививок, но с корректировкой под конкретного малыша с аллергией, т.к. не все препараты делают на курином белке.
В целом же состав доз полностью соответствует требованиям безопасности здоровья. За годы развития иммунизации компоненты заменялись на все более современные, поэтому риск развития осложнений стремится к нулю!
Температура, инфекция или обострившаяся хроническая проблема являются временными причинами для отказа. После того, как самочувствие стабилизируется, можно соблюдать график вакцинации детей в Украине.
В чем плюсы решения прививаться:
- Формирование надежной защиты от болезней, потому что врожденный иммунитет и иммунитет, полученный от матери вместе с грудным молоком не защищают от всех возможных инфекций, а также ослабевают со временем
- Некоторые инфекции не лечатся вообще, вакцинация – единственный способ защиты
- Редкие побочные реакции и осложнения – ничто в сравнении с риском заболеть смертельно-опасным недугом.
Доза препарата против кори, краснухи и паротита защитит от таких опасных последствий как тромбоцитопения, менингит, орхит (воспаление яичек у мальчиков) и воспаление яичников у девочек, а также от бесплодия, от спонтанных абортов, мертворождения, гибели новорожденных и возникновения серьезных патологий развития у плода.
Вакцинация от коклюша, столбняка и дифтерии противодействует развитию инфекционно-токсического шока, миокардита, поражений нервной системы, надпочечников, асфиксии, пневмоний, разрывов мышц и переломов костей, компрессионных деформаций позвоночника, инфаркта миокарда, остановок сердца, мышечных контрактур и параличей, судорог, воспалений легких и энцефалопатий.
Иммунизация от полиомиелита не даст развиться параличу, создав защитный барьер в виде иммунитета к опасной болезни.
Препарат против туберкулеза – это надежный щит от менингита и плеврита, легочных кровотечений, а также распространения инфекции на другие органы и развития сердечно-легочной недостаточности.
Доза препарата против гепатита В противостоит хронической инфекций, разрушающей печень и весь организм.
Инъекция против гемофильной инфекции защитит от развития гемофильного менингита, последствиями которого могут быть судороги, задержки развития, слепота, глухота, пневмонии, отиты, синуситы, остеомиелиты, артриты и сепсис.
Улучшение эпидемической ситуации и полное искоренение ряда опасных болезней на планете – на 100% заслуга прививания от болезней детей и взрослых! Следуй правилу: прививаться от болезней – безопаснее, чем рисковать здоровьем и болеть.
ОПВ – прививка от полиомиелита
ОПВ – вакцина полиомиелитная пероральная, двувалентная, живая аттенуированная 1, 3 типов. В настоящее время – это “Бивак полио”.
ОПВ используется для профилактики полиомиелита в качестве третьей вакцинации (после проведения двукратной вакцинации инактивированными вакцинами – ИПВ) в регламентированные Национальным календарем прививок сроки.
В дальнейшем ОПВ используется при последующих ревакцинациях. Однако если ребенок находится в закрытых детских дошкольных учреждениях по показаниям все три раза применяется ИПВ.
Детям из групп риска ревакцинация от полиомиелита проводится инактивированными вакцинами. В семьях, где есть несколько детей, не показано применение данной вакцины, если другие дети не получили двукратную вакцинацию ИПВ.
При использовании комплексных (многокомпонентных) вакцин и невозможности использовать живую вакцину для ревакцинации в 18 месяцев вопросы ревакцинации против полиомиелита требуют консультации врача.
Вакцинация против полиомиелита по эпидемическим показаниям проводится вакциной ОПВ и ИПВ.
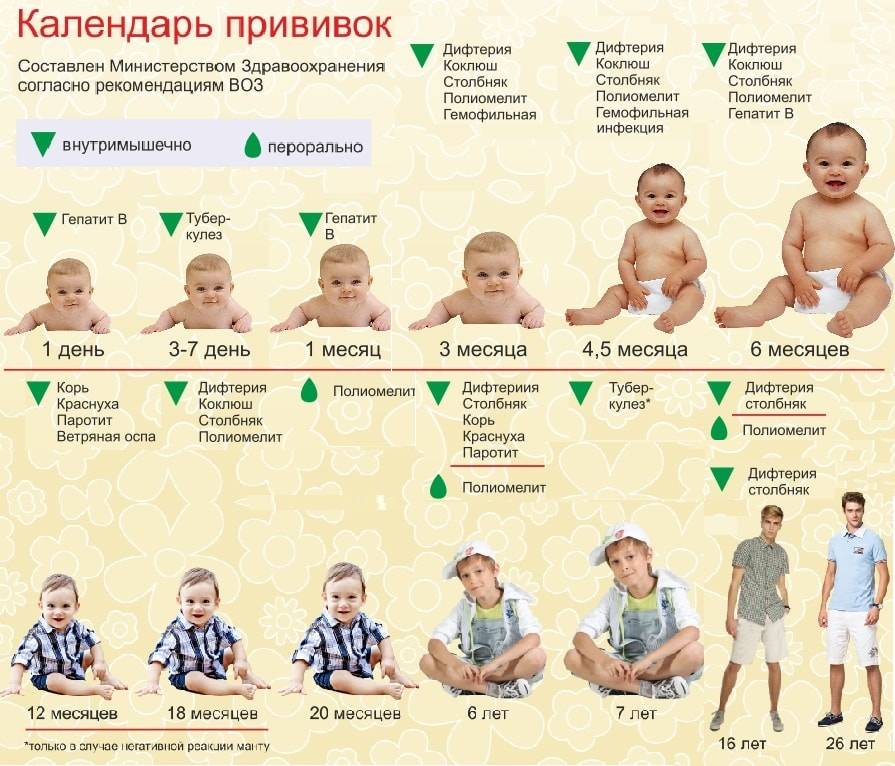
Типы и график плановых прививок детям до 3 лет в России
Итак, прежде чем переходить к рассмотрению основных вопросов, окунемся в теорию и дадим определение центральным терминам и понятиям. Так, например, под вакцинацией подразумевают целенаправленное введение в организм опасных болезнетворных микроорганизмов, с которыми тот прежде не сталкивался. Основная идея заключается в том, чтобы оставить некий «след»: иммунная система узнает врага, вычислит его слабые места и в случае повторного столкновения сможет прицельно атаковать.
Что касается прививания, то оно представляет собой введение определенных фармацевтических препаратов, в состав которых включены убитые или ослабленные вирусные и инфекционные частицы. Попадая внутрь в небольшом количестве, они не вызывают серьезных потерь и последствий. Напротив, учат иммунитет бороться и справляться с ними.
Генеральная миссия процесса вакцинирования – профилактическая. Она направлена на предупреждение развития каких-либо заболеваний и недомоганий. Ее главные участники – дети до трех, внутренняя система которых отличается не до конца развитыми защитными свойствами.
Как защитить ребенка от менингита?
Защитить малыша от болезни можно, придерживаясь простых принципов:
Осмотрительность и сознательность родителей. В большинстве ситуации возбудители менингита передаются воздушно-капельным путем.По этой причине не нужно вести детей (в особенности маленьких!) туда, где как правило плещется «море людское» – к примеру, в крупные торговые центры по выходным, в музеи, театры и цирки в дни школьных каникул и т.д.
Сформированные гигиенические навыки. Многие бактерии, инициирующие менингит, достаточно слабые – для них может быть пагубным самое простое умывание.
Совет! Обучите ребенка (безусловно и сами не забывайте!) мыть руки с мылом как как минимум на протяжении 20 секунд, умываться и полоскать горло обыкновенной водой после возврата с улицы, садика, магазина и т.д.
- Вакцинация. Прививание БЦЖ (против туберкулезного менингита) делается абсолютно всем детям прямо в родильном доме. Если согласно каковым-то обстоятельствам этого не произошло, укол сделают в поликлинике в первые 2 месяца жизни детей без всяких анализов, а затем – только лишь при негативной реакции Манту.
Принцип действия вакцин
Когда вакцинный препарат попадает в организм, иммунная система распознает чужеродный антиген и начинает вырабатывать против него специфические антитела, которые вскоре его уничтожают. Но в иммунизированном организме сохраняются, так называемые «клетки памяти», которые при встрече с настоящей инфекцией, мгновенно активируются, сразу запускают синтез антител, подавляют жизнедеятельность возбудителя, не давая болезни развиться.
После прививки в организме формируется поствакцинальный иммунитет – специфическая невосприимчивость к конкретному инфекционному заболеванию. Продолжительность поствакцинальной защиты различная, для некоторых инфекций для формирования стойкого иммунитета требуется проведение повторных вакцинаций – ревакцинаций.
Естественная защитная реакция организма
В качестве патогенов выступают бактерии, вирусы, паразиты или грибки. Все они различны, каждый патоген по-своему уникален. Это означает, что в структуре конкретного патогена есть особые, специфические элементы, которые могут быть распознаны защитной системой организма. Такие специфические элементы называются антигенами, на каждый антиген наша иммунная система вырабатывает свои антитела.
Антитела, выработкой которых организм отвечает на проникновение антигенов, являются важной частью иммунитета. Это своего рода солдаты, несущие службу по защите нашего организма
Каждый такой солдат (каждое антитело) обучен распознавать один конкретный антиген. Поскольку возможных антигенов множество, в нашем организме постоянно присутствуют тысячи различных антител. Но если организм ещё никогда не встречался с данным антигеном, у него нет соответствующих антител. Их ещё только предстоит выработать. Иммунной системе требуется время, чтобы отреагировать на новый антиген и начать производить новые специфические антитела.
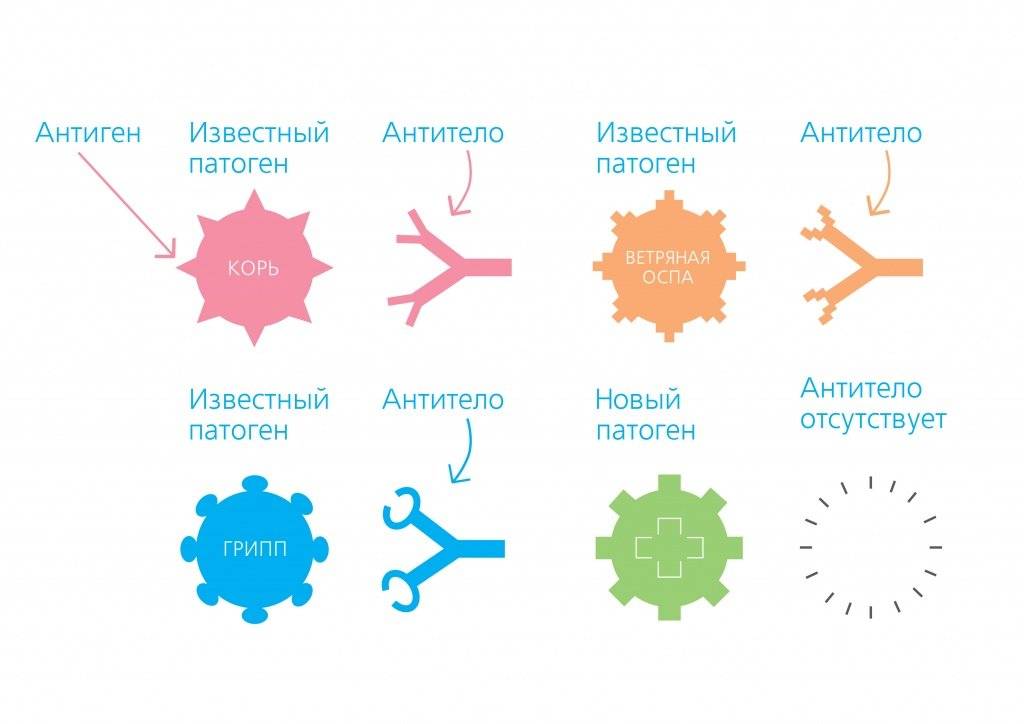 Иммунная система вырабатывает антитела к антигенам
Иммунная система вырабатывает антитела к антигенам
Это означает, что в этот момент человек уязвим и развитие болезни весьма вероятно.
Потом, когда антитела, специфические для данного антигена, выработаны, они включаются в борьбу, помогая иммунной системе уничтожить патоген и остановить болезнь.
Обычно антитела к одному патогену защитить организм от другого патогена не могут, – за исключением тех редких случаев, когда два патогена очень друг на друга похожи (обладают «семейным» сходством). Зато, переболев однажды, организм оказывается подготовленным к новым встречам с данным патогеном. Начав вырабатывать антитела в рамках первичной реакции на антиген, иммунная система создаёт клетки памяти, способные производить специфические антитела. Эти клетки памяти остаются живыми даже после того, как антитела уничтожают патоген, и при повторном контакте с патогеном сразу же начинают производить нужные антитела. Иммунная система получает возможность отреагировать незамедлительно и защитить человека от болезни.
Обязательно ли делать прививки?
В последнее время активно ведется пропаганда против прививок. Вопрос проводить вакцинацию или нет остается на усмотрение родителей. Принимая решение, следует помнить о том, что до внедрения государственной иммунизации населения, в России детская смертность была до 40%, а сейчас менее 1% – разница впечатляющая.
Для оценки рисков получить осложнения от вакцинации и рисков остаться непривитым от смертельных болезней, важно посмотреть на вопрос со всех сторон. Вакцина активирует иммунитет ребенка, и если в последующем произойдет встреча с вирусом, то человек не заболеет или болезнь пройдет в легкой, неопасной форме
Нужно понимать, что непривитый малыш будет совершенно беззащитен перед опасными болезнями, а любой контакт с ними может привести к непоправимым последствиям.
Первые дни после рождения
НЕОНАТОЛОГ. Сразу после рождения малыша осмотрит врач-неонатолог. Он будет наблюдать за ребенком ежедневно до вашей выписки из роддома.
ПЕДИАТР. В течение месяца малыша будет наблюдать участковый педиатр. Вы можете задать ему вопросы, которые касаются здоровья ребенка: уход, кормление и т.д.
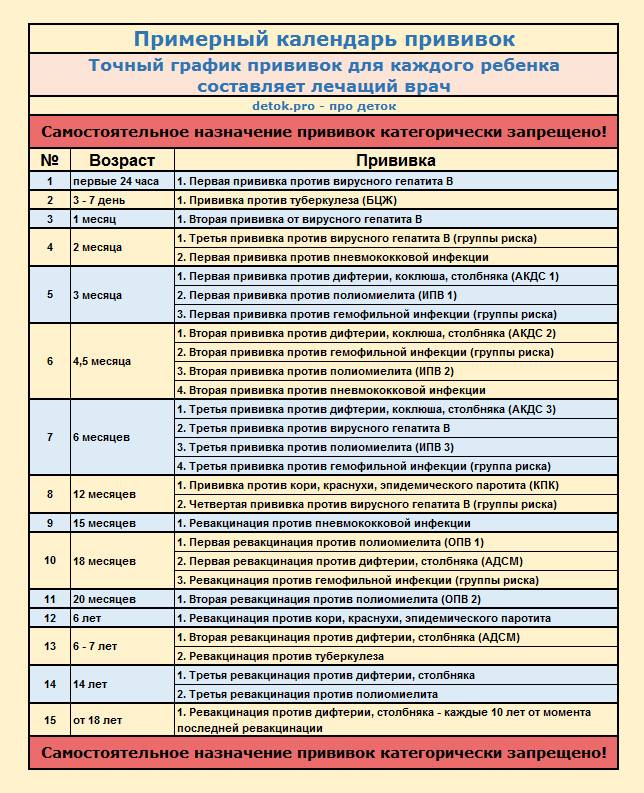
ПРИВИВКИ. В первые часы после рождения ребенка вакцинируют против вирусного гепатита. На 3-7 день делают прививку против туберкулеза.
ПЯТОЧНЫЙ ТЕСТ. В роддоме у малыша возьмут кровь из пятки. Этот неонатальный скрининг нужен для раннего выявления серьезных заболеваний. Если вам не сообщили о результатах теста, значит ребенок здоров. Результат сообщают только при выявлении заболевания или если требуется перепроверка.
АУДИОЛОГИЧЕСКИЙ СКРИНИНГ. Это проверка слуха новорожденного. Обследование проводится с помощью специального аппарата.
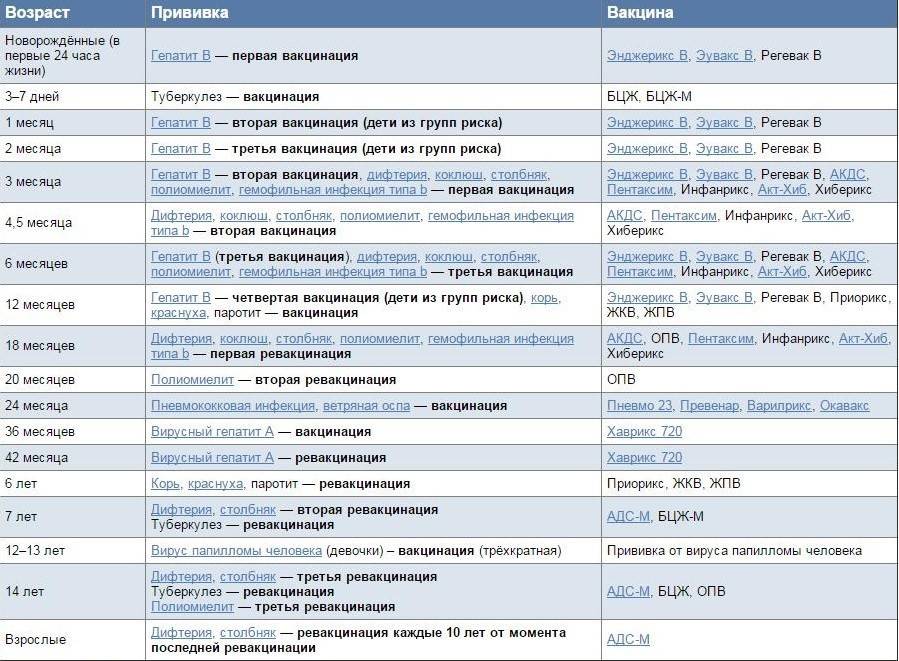
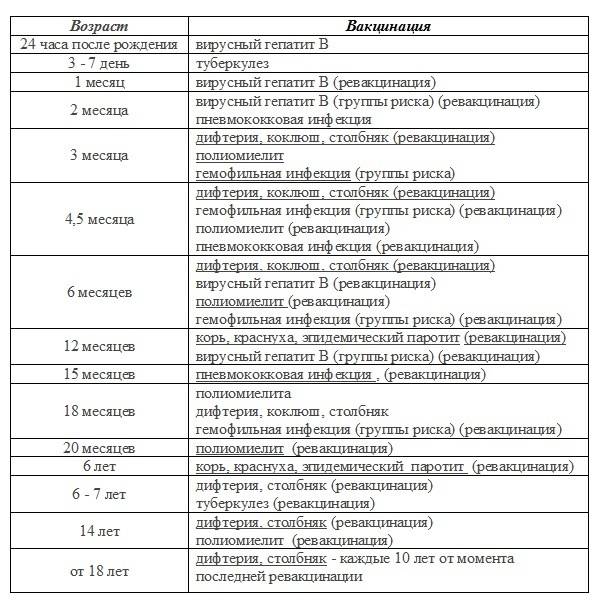
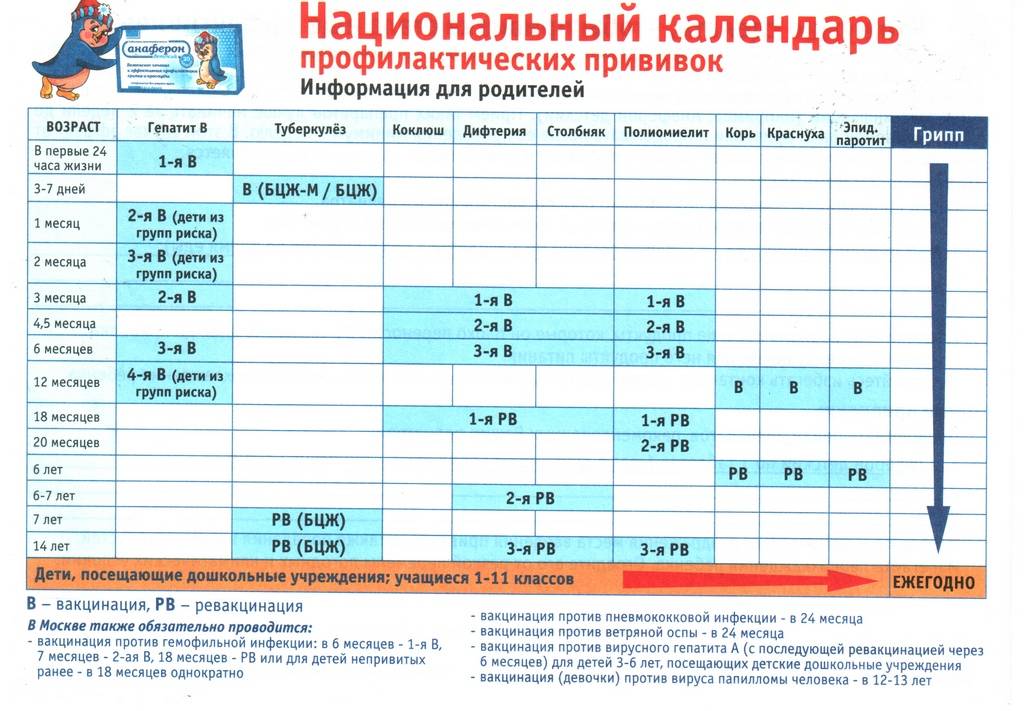
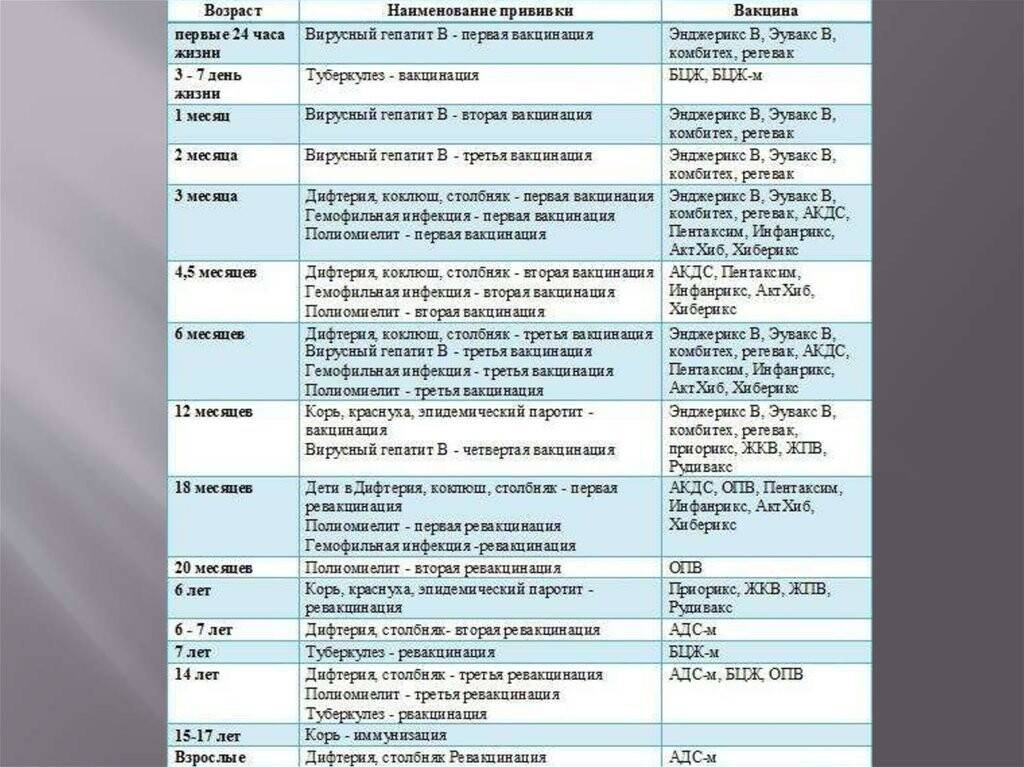
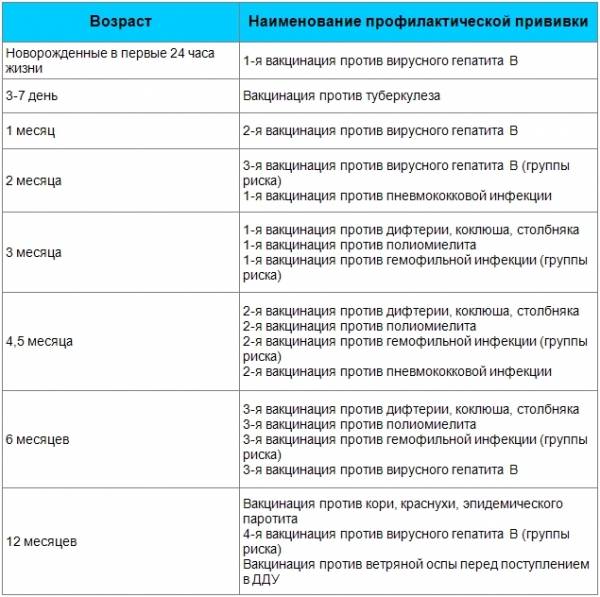
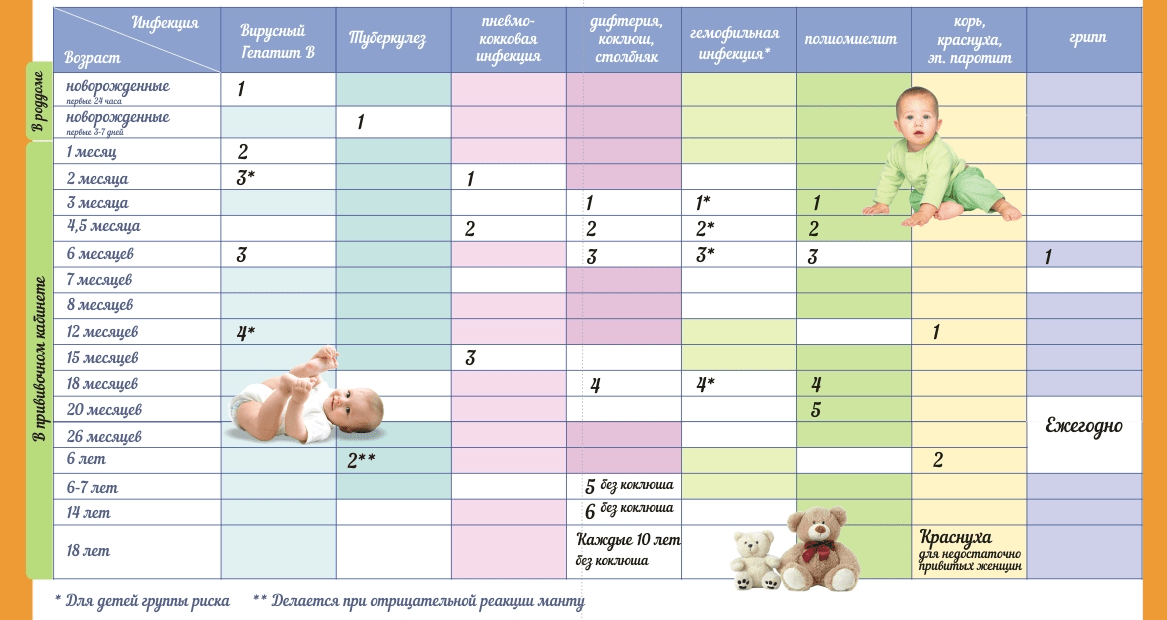
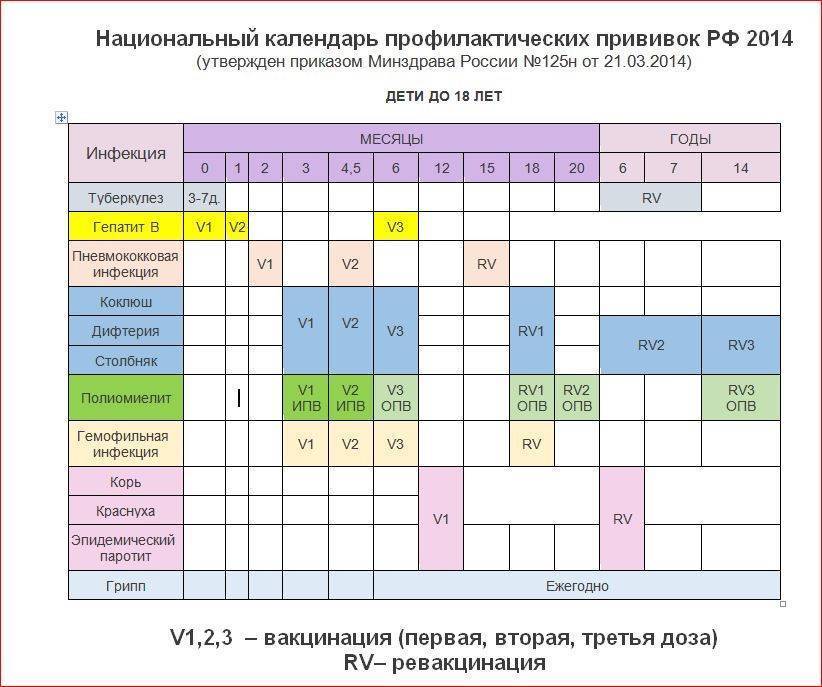
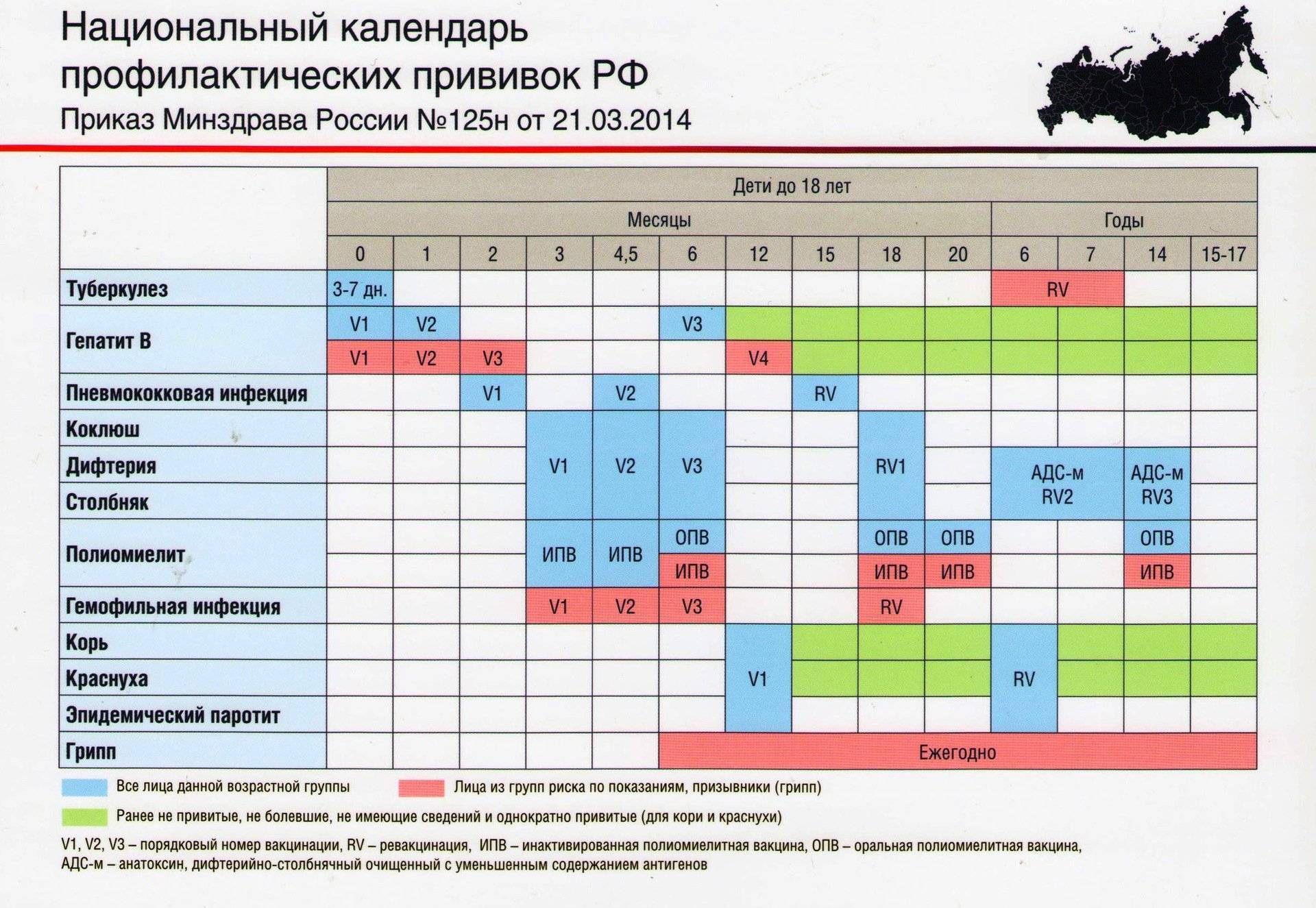
Национальный календарь прививок
В разных странах мира используется свой календарь вакцинаций.
Национальный календарь профилактических прививок – это официальный документ, в котором отражена программа мероприятий, разработанных для предупреждения массового распространения инфекционных заболеваний (эпидемий) среди населения.
Прививочный календарь содержит список тех инфекционных заболеваний, против которых проводят профилактические прививки; в нем указаны также сроки, последовательность и схемы применения биологических препаратов (вакцин).
Прививочный календарь согласовывается и утверждается Минздравом Российской Федерации. Документ включает две части: в первой перечислены плановые прививки от самых распространенных и потенциально опасных для жизни человека заболеваний; во второй – указаны прививки, которые делают по эпидемическим показаниям.
Плановая вакцинация выполняется для снижения заболеваемости детей и взрослых от опасных для жизни инфекций.
Прививки по эпидемическим показаниям проводятся:
- В случае возникновения неблагоприятной эпидемической ситуации, при высоком риске заражения населения тем или иным инфекционным заболеванием, например: грипп, менингит, корь и другие.
- При контакте восприимчивого (непривитого) человека с источником инфекции, например: столбняк, бешенство и другие.
Как происходит вакцинация?
Процедура для взрослых и детей проходит в отдельном кабинете прививок, который оснащен средствами неотложной помощи. Все манипуляции выполняет медицинский персонал, который прошел необходимую подготовку. К препаратам, которые используются для вакцинации, применяются следующие требования:
- они должны быть зарегистрированы в Украине;
- их транспортировка и хранение должны быть проведены согласно установленным правилам («холодовая цепь»).
Перед уколом пациент должен быть осмотрен врачом. Перед вакцинацией детей врач может порекомендовать взять кровь и мочу на клинический анализ. Вакцина или анатоксин вводятся в разные участки тела (если за одну процедуру необходимо ввести сразу несколько). Детям до трех лет препарат вводится в наружную поверхность бедра в средней трети, детям старше трех лет и взрослым – в дельтовидную мышцу плеча.
В течение получаса после введения препарата пациент должен находиться под наблюдением врача.
После однократного введения необходима ревакцинация – повторное введение той же вакцины в такой же дозировке. Это нужно для формирования устойчивого иммунитета.
Вакцинация ВИЧ-инфицированных детей проводится индивидуально – врач проводит ее в зависимости от стадии заболевания, состояния ребенка и его иммунного статуса.
Календарь вакцинации детей с различными заболеваниями
Если у ребенка есть болезни, которые в настоящее время находятся вне обострения, и подошел срок прививки, то к профилактическим мерам, которые проводятся у здоровых детей, еще добавляют предварительные обследования. Также нужно решить вопрос о необходимости употребления некоторых препаратов до проведения вакцинации (за 3-4 дня) и 3-5 дней после того, как были введены химические, неживые вакцины и 14 дней при введении живых вакцин.
Для профилактики поствакцинальных осложнений используется комплекс мероприятий, включающий соблюдение техники проведения вакцинации, определенное питание и режим ребенка, назначение в некоторых случаях лекарственных средств (до прививки или после нее), специальное наблюдение (патронаж) после введения вакцины. Медработники наносят визит привитому ребенку на дом или же интересуются его состоянием здоровья по телефону, чтобы исключить возможность развития каких-либо осложнений.
Прививка от ветряной оспы
Цель вакцинации – профилактика ветряной оспы в первую очередь у лиц, отнесенным к группам высокого риска, не болевших ветряной оспой и непривитых ранее.
Вакцина используется также для экстренной профилактики ветряной оспы у лиц, не болевших и непривитых ранее, находящихся в тесном контакте с больными ветряной оспой, необходимо ввести вакцину в течение 72 – 96 часов от момента контакта.
Прививку от ветряной оспы делают с 1 года двукратно, минимальный интервал 1,5 месяца. В настоящее время в РФ вакцинируют препаратом “Варилрикс” (аналог “Окавакс”).
После вакцинации здоровых детей до 3 лет препаратом “Варилрикс” уровень их защищенности сохраняется до 7 лет. Привитые, находящиеся в дальнейшем в контакте с больными, не заболевают ветряной оспой или заболевание протекает в легкой форме.
Вниманию женщин: после вакцинации в течение 3 месяцев следует пользоваться контрацептивами. Кормление грудью является противопоказанием к вакцинации.
Временным противопоказанием для проведения прививки являются острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний.
Побочные проявления:
- боль, покраснение, отек в месте инъекции;
- повышение температуры;
- общее недомогание и другие.
При появлении симптомов следует обратиться к врачу.
Осложнения, последствия и побочные действия после вакцинации от краснухи
Поскольку в вакцине используется живой ослабленный вирус, он может проявиться в виде побочных явлений. Факт использования живых штаммов обуславливает как эффективность прививки, так и возможные его осложнения, которые отмечаются крайне редко. В ответ на внедрение инфекционного агента организм вырабатывает антитела, которые сохраняются длительное время, что защищает человека от заражения на протяжение 10-20 лет. В момент выработки антител организм реагирует на присутствие вируса, из-за чего и появляются побочные эффекты. Как правило, к ним относят стертые симптомы краснухи.
Реакции на прививку в месте введения
В месте инъекции иногда появляется покраснение, может наблюдаться незначительная боль и зуд. В редких случаях могут увеличиваться лимфатические узлы, расположенные ближе к месту укола (в подмышечных впадинах, на шее).
Общие реакции на прививку
Также различают общий ответ организма. После введения препарата может незначительно повыситься температура, наступить слабость, симптомы простуды. Лечить их с помощью дополнительных медикаментов не нужно, в течение одного-двух дней они пройдут. В редких случаях педиатр может назначить вспомогательную терапию. Самостоятельно принимать лекарства и давать их ребенку не рекомендуется.
Помимо этого возможны реакции на коже в виде ярко-розовых, фиолетовых пятен. Как правило она проходит через несколько дней, но при появлении такой сыпи лучше показаться доктору, чтобы исключить возможные риски. В редких случаях наблюдается боль в суставах, признаки артрита. У детей такого побочного эффекта практически не происходит, чаще всего симптомы сообщаются у подростков и у взрослых женщин. Однако они проходят в течение недели.
Если пациент недостаточно обследован, то на фоне угнетения иммунитета, после введения вакцины развивается классическая краснуха. Сразу после укола обязательно нужно подождать минимум полчаса в поликлинике
Эта мера предосторожности нужна для того, чтобы полностью исключить риск развития тяжелых побочных эффектов и оказания первой помощи, если это будет необходимо
1 месяц
ПЕДИАТР. Ежемесячно ребенка будет осматривать педиатр
Ему важно оценить как ваш ребенок набирает вес, прибавляет в росте. На каждом осмотре измеряют голову и грудную клетку, пальпируют животик, осматривают горло, нос и прослушивают фонендоскопом
НЕВРОЛОГ. Впервые вы посетите этого врача в 1 месяц. Он оценит мышечный тонус, проверит роднички.
ХИРУРГ-ОРТОПЕД. Иногда в больнице нет такого врача и тогда вам нужно посетить двух специалистов: хирурга и ортопеда. На приеме врач сможет исключить врожденные патологии, оценить мышечный тонус, проверить ребенка на дисплазию тазобедренного сустава. При своевременном выявлении это заболевание поддается лечению и не оставляет последствий, в виде вывиха или хромоты.
ОФТАЛЬМОЛОГ
Осмотрев глаза малыша, врач особое внимание уделит проходимости слезных каналов. Случается, что малышу необходимо зондирование носослезных каналов
ПРИВИВКИ. В месяц малышу делают вторую прививку против вирусного гепатита В.
ОБСЛЕДОВАНИЯ. В зависимости от рекомендаций педиатра, малышу сделают несколько исследований:
- УЗИ тазобедренных суставов – обязательное исследование перед посещением хирурга или для подтверждения диагноза дисплазия ТБС;
- УЗИ головного мозга делают для исключения врожденных пороков развития;
- УЗИ органов брюшной полости также для исключения патологий.
АНАЛИЗЫ. На первом приеме педиатра вам дадут направления на общий анализ крови и общий анализ мочи. Эти анализы рекомендуется сдавать перед каждой прививкой
Важно исключить, что в момент вакцинации ребенок не болеет
Заключение
С трехмесячного возраста ребенок становится максимально восприимчивым к инфекциям, так как прекращают действовать материнские антитела. С этого времени его подстерегает много опасностей в виде бактерий и вирусов, которые провоцируют тяжелые болезни.
Вакцинация детей первого года жизни, проверенная временем и историей, защищает от опасных инфекций, предотвращает серьезные осложнения и летальные исходы заразных заболеваний. Поэтому родители должны задуматься, насколько обоснованы их отказы от вакцинации детей. Доля истинных противопоказаний для вакцинации не превышает 1%.