ПРИЧИНЫ РАЗВИТИЯ
Происхождение специфических поражений кожи, проявляющихся при беременности, продолжают представлять интерес для исследователей. Большинство акушеров-гинекологов склоняются к тому, что такие кожные заболевания возникают из-за естественной гормональной и иммунной перестройкой во время беременности.
К основным причинам дерматозов относят:
- Повышение активности Th2. Коррекция защитных сил у беременных необходимы для того, чтобы организм женщины не отторгал плод. В результате сложных механизмов иммунного ответа образуются аллерген-специфические Ig-антитела, а также увеличивается число эозинофилов. Это хорошая основа для обострения или первичного формирования атопического дерматита.
- Нарушение целостности соединительной ткани. По мере роста живота ткани растягиваются, а соединительнотканные волокна повреждаются. Иммунные клетки воспринимают фрагменты эластина и коллагена как аллергены. В результате развивается аутоиммунная реакция с появлением сыпи на коже.
- Наследственная предрасположенность. Часто атопические кожные заболевания наследуются от родителей и уже на генетическом уровне заложена возможная аллергическая реакция на ряд антигенов.
Также на беременных распространяются такие общие причины развития дерматитов: пребывание в стрессовом состоянии, механические травмы кожных покровов, попадание аллергена в системный кровоток, контактирование с внешними раздражителями.
Почему горчат огурцы в открытом грунте
Теперь подробнее разберемся, почему вырастают горькие огурцы на грядке, и какие меры стоит принять в каждом из случаев. Основные причины могут быть следующими:
- нехватка влаги и подкормок;
- слишком большие перепады между дневной и ночной температурами;
- «горький» сорт;
- ошибки в уходе (неправильный посев, загущенность посадок, отсутствие окучивания и т.д.);
- нападение вредителей.
Нехватка воды скажется не только на вкусе, но и на внешнем виде плода. Он будет дольше созревать, из-за чего размер зеленца уменьшится, а кожура потемнеет. Недостаток питательных веществ добавит к картине неправильную форму плода и больной вид в целом. Поэтому не лейте воду и удобрения на глазок, пользуйтесь проверенными дозировками.
Чем полить огурцы, чтобы не горчили? В первую очередь – теплой водой. Необходимо соблюдать режим полива и проводить процедуру только в теплую погоду, чтобы избежать перепада температур.
При неблагоприятной погоде грядки стоит накрыть пленкой или лутрасилом (легким нетканым материалом), чтобы растения не замерзли. Также не забывайте окучивать кусты, чтобы избежать загнивания корней, иначе огурец испытает большой стресс.
Тля, белокрылка, трипсы, нематоды, медведка, паутинный клещ и другие вредители могут стать причиной горечи в огурцах. Растение будет защищаться от нашествия насекомых и начнет вырабатывать отпугивающее горькое вещество. Поэтому проводите профилактические мероприятия по защите посадок и соблюдайте правила агротехники. При посадке в следующем году выбирайте сорта и гибриды огурцов, которые не горчат. Также не лишним будет изменить структуру почвы и повысить ее плодородие.
Как ухаживать за огурцами в открытом грунтеВы посеяли огурцы и не знаете, как ухаживать за ними в дальнейшем? Мы подскажем.
Лучше не вносить под огурцы свежий навоз. Предпочтение отдавайте хорошо перепревшему навозу (перегною) или птичьему помету.
Чем подкормить огурцы для хорошего ростаЕсли вы не хотите использовать химические препараты для подкормки, их вполне можно заменить подручными средствами.
Какие продукты могут вызывать изжогу?
Продукты питания, которые могут привести к возникновению изжоги, можно распределить на 5 основных групп, исходя из их воздействия:
- Повышение кислотности в желудке из-за активации выработки соляной кислоты.
- Активация выработки пищеварительных ферментов (за счет этого тоже увеличивается выработка кислоты).
- Раздражение стенок желудка, пищевода и кишечника.
- Расслабление сфинктера между желудком и пищеводом.
- Усиление газообразования в желудке и кишечнике (это способствует повышению внутрибрюшного давления, провоцирующего заброс)1.
Продукты, способные вызвать изжогу, за счет увеличения кислотности:
- свежевыжатые соки из свежих фруктов;
- цитрусовые;
- кислые овощи и фрукты;
- ягодные морсы.
Активную выработку пищеварительных ферментов могут вызывать следующие продукты, тяжелые для переваривания:
- мясные наваристые бульоны;
- жареные блюда;
- молочные продукты повышенной жирности;
- колбасные изделия;
- острые специи и блюда с ними;
- фастфуд;
- Концентраты для приготовления первых блюд.
Также активно вырабатываются ферменты при употреблении чрезмерно холодной пищи их холодильника. Она долго переваривается, из-за чего может возникать жжение в пищеводе.
Раздражающее действие на желудочно-кишечный тракт могут оказывать следующие продукты:
- несозревшие фрукты и ягоды;
- лук;
- хрен;
- чеснок;
- горчица;
- разные соусы, в том числе, кетчуп;
- пряные сухарики и чипсы.
- любой фастфуд.
Расслабление пищеводного сфинктера – не только причина эпизодических изжог, но и основной механизм развития гастроэзофагеальной рефлюксной болезни5. Продукты, способствующие расслаблению:
- мята;
- сладости и особенно шоколад (последний за счет содержания кофеина);
- кофе;
- крепкий чай;
- алкоголь.
Употребление горячей пищи также может способствовать формированию изжоги за счет расслабления сфинктера между желудком и пищеводом. Поэтому после приготовления рекомендуется дождаться, пока блюдо немного остынет.
Продукты, способные вызывать изжогу и отрыжку за счет усиленного газообразования:
- гамбургеры;
- жареный картофель (особенно, картофель-фри);
- все продукты из группы бобовых;
- свежая выпечка;
- сдоба;
- сладости и блюда, богатые простыми углеводами;
- капуста.
КОГДА БЫВАЮТ ОБОСТРЕНИЯ
Атопический дерматит при беременности диагностируется в 50% или более случаев поражения кожных покровов во время гестации. На его течение или обострение могут влиять многие факторы. Как будет протекать атопический дерматит (АтД) во время беременности спрогнозировать достаточно сложно.
На фоне беременности атопия ухудшается в более половине случаев у будущих мам, страдающих такой формой дерматита. У 24% патология остается в стабильном состоянии. А у 24-25% счастливец состояние кожных покровов при хроническом АтД наоборот улучшается. Особенно часто обострение происходит на сроке до 20 недель беременности.
Обострение заболевания при беременности вызывает следующее:
- угнетается клеточный иммунитет, а гуморальный нарастает;
- усиливается циркуляция крови в коже, что способствует появлению зуда и/или отеков;
- повышается сывороточный прогестерон, а также другие гормоны, усиливающие кожную чувствительность;
- нерегулярный стул, запоры провоцируют хроническую эндогенную интоксикацию.
На фоне гестоза в I триместре беременности обычно обостряется АтД. Во II триместре чаще возникает аллергический ирритантный, токсико аллергический дерматит. А для III триместра характерно появление специфических дерматозов.
В отдельных случаях, на фоне угнетения иммунитета, при беременности возможно улучшение состояния АтД, но чаще всего патология усугубляется.
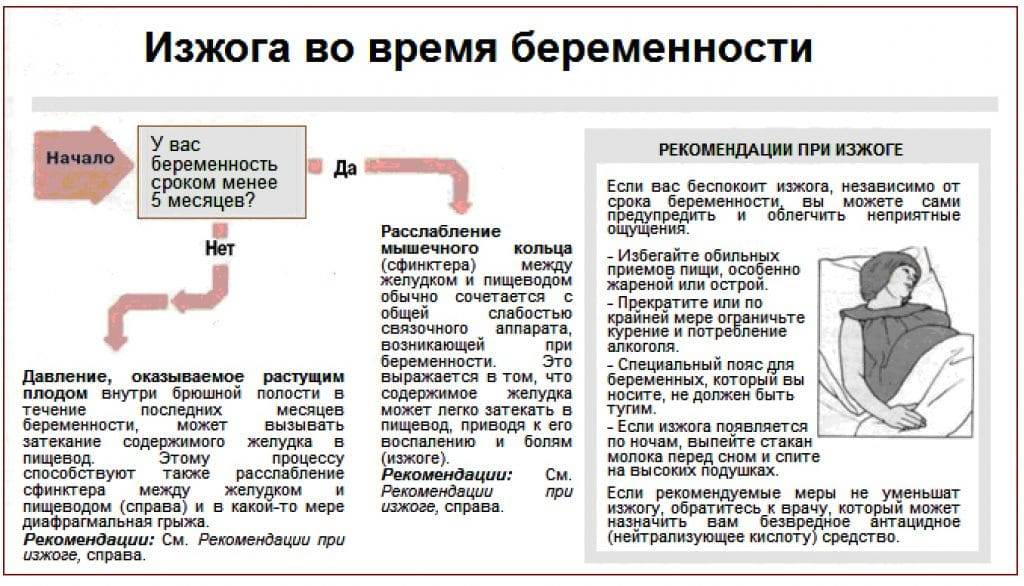
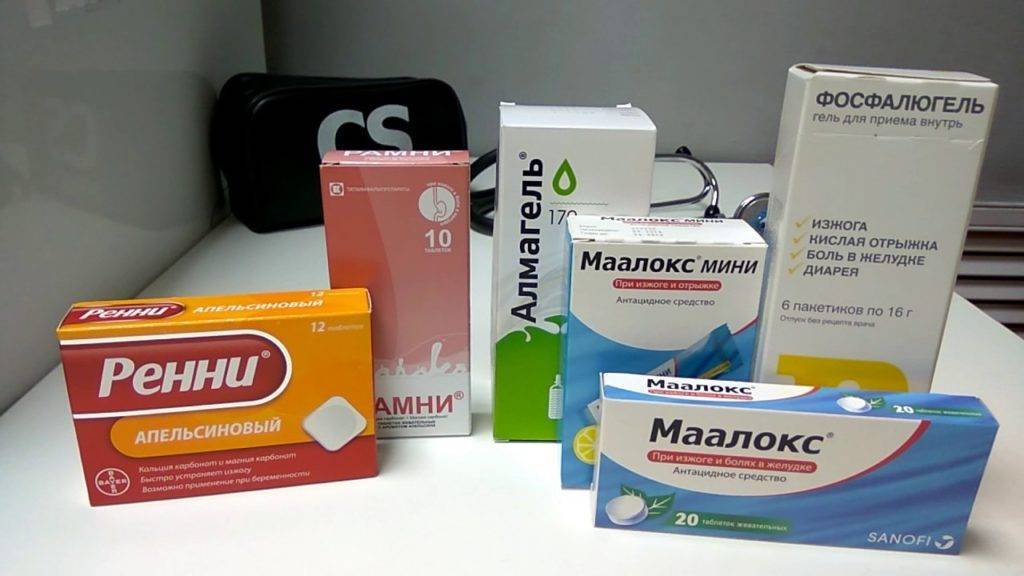
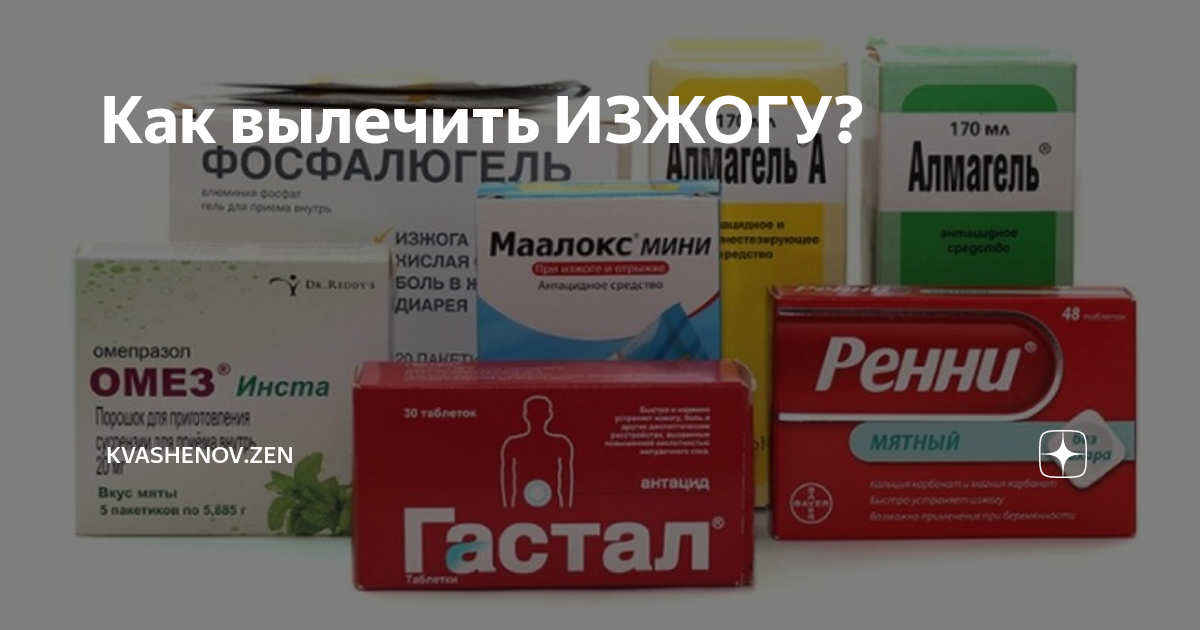
Препараты во время беременности при изжоге.
Самым простым и надежным средством является щелочная негазированная вода, бананы, груши, персик без кожуры (но дозы не должны быть чрезмерны)
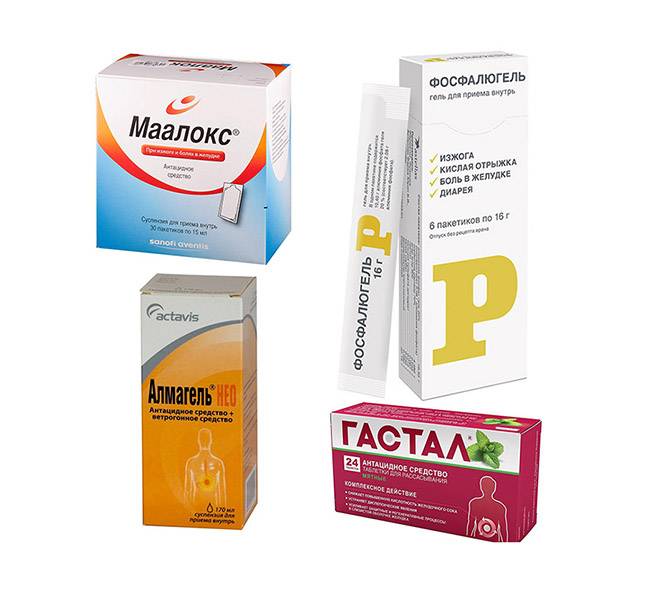
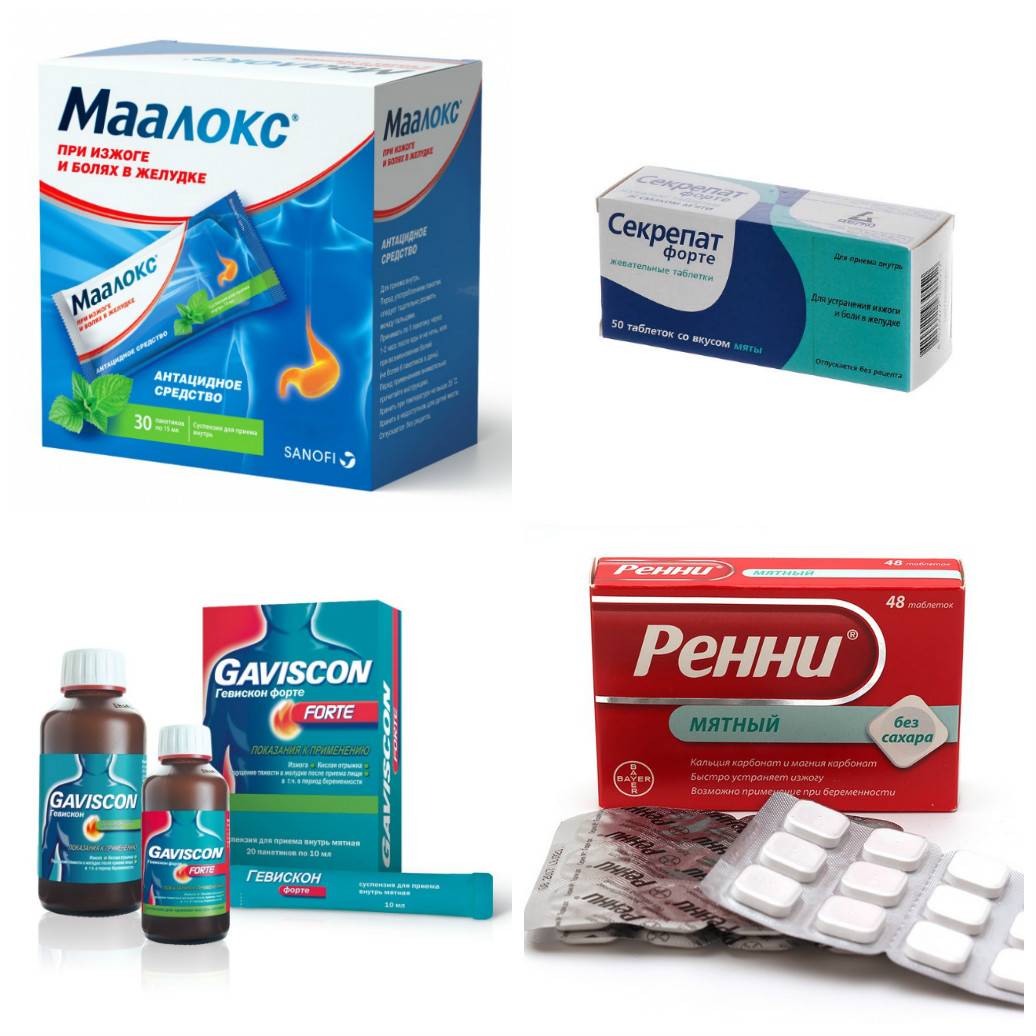
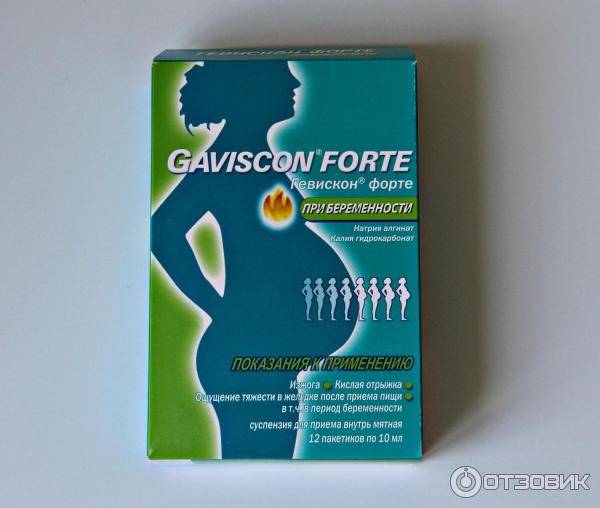
При отсутствии эффекта прибегают к хорошо зарекомендовавшим себя препаратам, которые можно применять для борьбы с изжогой: «Ренни» или «Гавискон форте» (ВНИМАНИЕ!!! Самолечение может быть вредным для Вашего здоровья)
МЦ «Академия вашего здоровья» рекомендует, для решения проблемы, связанной с изжогой во время беременности, проконсультироваться с профессиональным врачом-гастроентерологом или гинекологом. Доктор сможет компетентно оценить причины Вашей изжоги и предложить оптимальную и безвредную схему лечения, учитываю сопутствующую беременность.
Профилактика изжоги
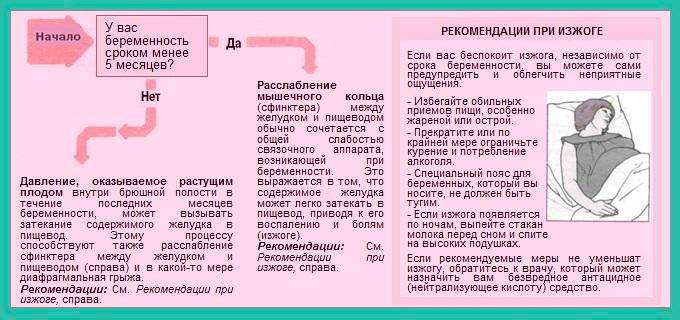
Чтобы изжога Вас не беспокоила, соблюдайте некоторые правила.
Измените образ жизни:
- после еды не наклоняйтесь;
- не ложитесь сразу после приема пищи (подождать нужно 1,5-2 часа);
- спите на двух подушках;
- не носите тесную одежду, тугие пояса, бандажи или корсеты;
- не поднимайте тяжелое;
- откажитесь от сигарет;
- задумайтесь о похудении при лишнем весе.
Измените режим питания:
- не переедайте;
- не ешьте очень горячую или слишком холодную пищу;
- не наедайтесь на ночь (ужин должен быть за 3 часа до сна);
- старайтесь не есть жирное, жареное, маринованное, острое, а также цитрусовые, лук, чеснок, кислые фрукты и шоколад;
- попробуйте не пить алкоголь, кофе, крепкий чай, кислые соки и морсы.
Народные средства от изжоги
Гавискон от изжоги
Когда беременная женщина впервые сталкивается с изжогой, она старается избежать применения различных препаратов и избавиться от этого состояния народными средствами. Однако стоит помнить, что не все средства народной медицины безопасны в этот период.
Некоторые могут вызывать сильнейшую аллергию или провоцировать другие проблемы, помимо изжоги. Поэтому желательно все же получить консультацию врача перед лечением. Некоторые народные средства:
- Чаще всего сначала врачи рекомендуют откорректировать диету. Если проблема именно в питании, то после сокращения употребления жирных блюд и шоколада изжога пройдет сама собой.
- Питьевая сода – очень популярный народный рецепт от изжоги. Однако увлекаться им не стоит. Сода не безобидная для желудка, она раздражает стенки, после чего приступ изжоги через некоторые время повторяется. Сода не является абсолютно безопасным природным средством. При регулярном приеме она задерживает жидкость и провоцирует отеки, а также может стать причиной аллергической реакции. Пить соду (ее рекомендуют добавлять в воду или молоко) можно только в том случае, если приступ изжоги нестерпим, а других лекарств под рукой нет.
- Минеральная вода отлично помогает от изжоги. Беременным следует выбирать только слабощелочную воду и выпускать газ перед употреблением. Следует помнить, что лечебную минеральную воду нельзя пить постоянно и в любых количествах. Также нужно ознакомиться с этикеткой и прочитать все побочные эффекты и противопоказания.
- Иногда глотка молока бывает достаточно, чтобы избавиться от изжоги. Молоко обладает обволакивающими свойствами и снижает кислотность. Это не всегда бывает эффективно, однако стоит сначала испробовать этот безопасный метод.
- Орехи. Регулярное употребление орехов снижает вероятность изжоги. К сожалению, этот метод не быстро устранить уже имеющуюся изжогу.
- Не ложиться после еды. Сразу после еды нельзя принимать горизонтальное положение, чтобы кислота не попадала в пищевод. Если необходимо прилечь, следует поднять подушку повыше, чтобы положение было полулежа. Иногда соблюдения этого простого правила и несложной диеты бывает достаточно.
Как избавиться от изжоги?
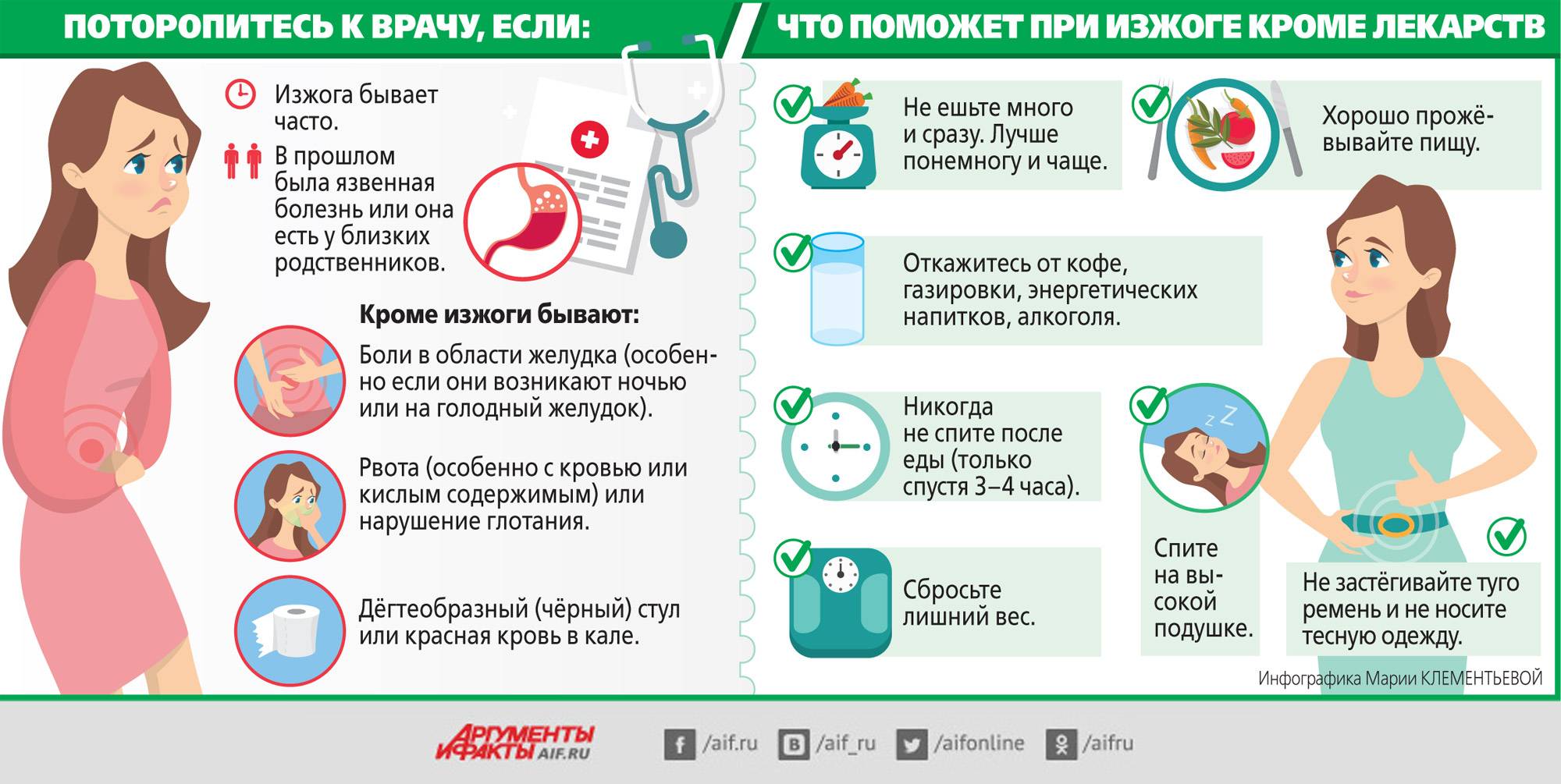
Состояние, которое возникает редко и обусловлено погрешностями в рационе питания, проходит самостоятельно и не требует особых лечебных мероприятий, но не следует заниматься самолечением. Рекомендуется выяснить у врача , что спровоцировало приступ и устранить фактор из повседневной жизни. Если же изжога беспокоит постоянно, то следует проводить борьбу в двух направлениях: изменение режима и состава питания, прием медикаментов.
Общие рекомендации по питанию
В лечении любых клинических симптомов, связанных с пищеварительной системой, важнейшую роль играет модификация образа жизни и соблюдение следующих рекомендаций:
1. Перенос основной части рациона на первую половину дня. Рекомендуется плотно завтракать, средне обедать и легко ужинать.
2. Рекомендовано уменьшение в рационе продуктов, провоцирующих изжогу: любая выпечка, кофе, шоколад, сладости, жареная пища, острые и слишком пряные блюда, кислые продукты, цитрусовые, газированные напитки, алкоголь.
3. После еды нельзя сразу принимать горизонтальное положение. Рекомендуется легкая прогулка в умеренном темпе.
4. Не рекомендуется использовать соду для купирования симптома, так как постепенно такое поведение вызовет усугубление неприятного состояния.
5. Рекомендуется пить побольше жидкости, но не фруктовых соков, не крепких чаев. Лучше всего подойдет чистая вода комнатной температуры.
Лечение
Головная боль при мигрени чаще не купируется стандартными обезболивающими препаратами, а только специфическими. Их может назначить только невропатолог, а аптеки отпускают по рецепту.
Лечение принципиально включает два направления: купирование приступа мигрени и профилактическое лечение, т.е. направленное на уменьшение частоты приступов. Последнее в свою очередь включает немедикаментозные методы и медикаментозные.
Немедикаментозные методы подразумевают избегание триггерных факторов, в том числе оптимизацию режима труда и отдыха, гигиену сна, прогулки на свежем воздухе и дозированные физические нагрузки.
Для медикаментозной профилактики используются препараты самых разных классов, поэтому доктор подбирает препарат с учетом индивидуальных особенностей пациента.
Профилактическая терапия подразумевает под собой ежедневный прием препарата на протяжении 6-12 мес.
Самой современной группой препаратов для профилактики мигрени являются моноклональные антитела, которые действуют на так называемый белок СGRP (кальцитонин-ген связанный пептид) или его рецептор. Этот белок – один из медиаторов боли, который выделяется в системе тройничного нерва и отвечает за головную боль при приступе мигрени.
Описанные препараты блокируют путь возникновения боли, в котором участвует белок CGRP. Препарат вводится в виде подкожной инъекции 1 раз в месяц.
Если вы обнаружили у себя признаки мигрени – обратитесь к врачу и он определит наиболее эффективную индивидуальную тактику.
В нашем медицинском центре работают доктора, прошедшие специализированную подготовку по диагностике и лечению головной боли. Они установят диагноз, подберут необходимый курс лечения и определят стратегию профилактики головной боли.
Лекарственное средство и дозу специалист подбирает персонально. Лечебно-профилактическая тактика при мигрени разная на разных этапах состояния, поэтому самолечение недопустимо.
Дополнительные методы лечения – физиотерапия и иглорефлексотерапия. Также необходима работа с психологом, направленная на преодоление хронических стрессов и депрессивных состояний.
Пациенту рекомендуется как до первого визита, так и во время лечения вести так называемый «дневник головной боли», который легко найти в сети интернет в свободном доступе. С его помощью можно отследить количество приступов в месяц, индивидуальные провоцирующие факторы, точные характеристики каждого приступа головной боли и в последующем отследить эффективность проводимого лечения.
Без квалифицированного лечения мигрени могут развиться осложнения – неврозы, психосоматические заболевания, депрессии. Может также присоединиться фоновая головная боль, плохо поддающаяся лечению.
ОБЩИЕ СВЕДЕНИЯ О ДЕРМАТИТАХ ПРИ БЕРЕМЕННОСТИ
Дерматологические патологии выявляют у 1,5-3% беременных. Чаще всего это женщины с генетической предрасположенностью к аллергиям и аутоиммунным заболеваниям.
Гестационные дерматозы отличаются общими особенностями:
- имеют благоприятный прогноз;
- непосредственно связаны с периодом беременности;
- в клинической картине чаще всего присутствует зуд.
Атопическое поражение кожи будущих мам хорошо поддается симптоматической терапии. Часто спонтанные улучшения развиваются после родоразрешения. Но при повторных беременностях болезнь может вернуться. На здоровье плода данное заболевание не влияет. Но повышает риск развития у детей в будущем атопического дерматита.
Это надо понимать!
Народные средства от изжоги во время беременности: молоко, сода, семечки являются неприемлемыми методами лечения. При их постоянном приёме могут возникнуть осложнения.
Молоко не является свойственным для рациона взрослого человека продуктом. У большинства людей после 2-х лет развивается физиологическая лактозная недостаточность и чрезмерное употребление в пищу молока (больше 1-2 стаканов в день) может спровоцировать диарею, вздутие и боли в животе. Приём соды для подавления изжоги во время беременности провоцирует увеличение количества газов и вызывает «зеркальный ответ» желудка на резкое ощелачивание содержимого — увеличение кислотности желудка и увеличение щелочности крови. Это может провоцировать чувство изжоги, тошноту, рвоту, понос.
ЛЕЧЕНИЕ ДЕРМАТИТА ПРИ БЕРЕМЕННОСТИ
Беременную пациентку с дерматитом должны совместно вести дерматолог с акушером-гинекологом. Если у больной наблюдается повышенная тревожность, то подключают психотерапевта.
Некоторые общие принципы:
- Исключают системные антигистаминные препараты во время первого триместра. На более позднем сроке, при необходимости, назначают минимально эффективные дозы.
- Для коррекции состояния ЖКТ применяют желчегонные средства, гепатопротекторы, пробиотики. В случае последних, чем дольше женщина их принимает, тем ниже риск развития АтД у ребенка.
- Назначают растительные препараты для нормализации деятельности желчевыводящих путей. При употреблении их в первом триместре также уменьшаются проявления раннего гестоза.
- При наличии запоров назначают безопасные для беременных слабительные. Дозировку подбирают индивидуально.
- Если состояние больной доходит до критического, то оправдано назначение коротких курсов топических стероидов последнего поколения в виде кремов и мазей.
- При тяжелых обострениях прибегают к инфузионной терапии. Но ее обязательно обсуждают с акушерами-гинекологами и проводят под их мониторингом.
Лечение дерматозов у беременных требует индивидуального подхода с учетом срока гестации, тяжести и распространения патологического процесса.
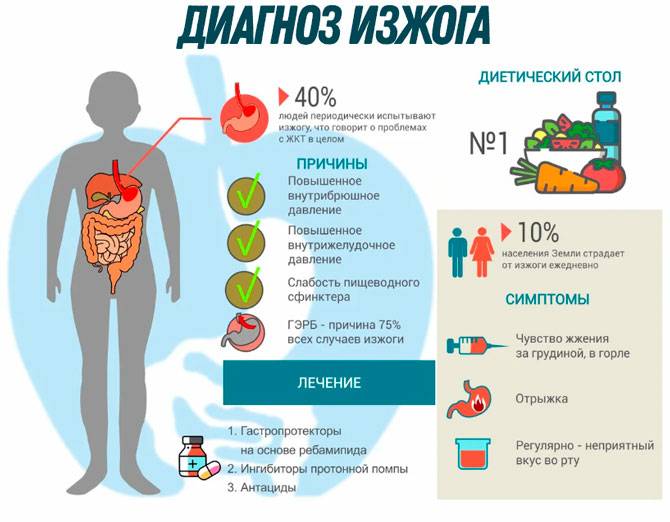
Причины изжоги
1. Грыжа пищеводного отверстия диафрагмы
О.А. Молодкина: «Самой распространенной жалобой при грыже пищеводного отверстия диафрагмы является изжога. Она появляется ночью, после еды или физической нагрузки».
2. Хронический гастрит с повышенной секрецией
О.А. Молодкина: «Провоцирует избыточную секрецию кислоты употребление жирной, жареной и острой пищи, маринадов, холодных блюд, редкие, а также обильные приемы пищи. Изжога в таком случае сочетается с болями в верхней части живота сразу после еды».
5. Болезнь оперированного желудка
Она бывает у людей, которым удалили часть желудка и двенадцатиперстной кишки, например, при язве или опухоли. При этом к изжоге приводит пищеварительный сок, содержащий ферменты поджелудочной и желчь, который попадает в пищевод.
6. Лекарства
Важно! О.А. Молодкина:«К изжоге могут привести нитраты, спазмолитики, седативные, снотворные препараты, транквилизаторы»
7. Некоторые продукты
О.А. Молодкина: «Изжога может возникать и у здоровых людей после сильного переедания, употребления сладостей, черного хлеба, свежей выпечки, острой и жирной пищи, кисломолочных продуктов, алкоголя, шоколада, черного чая, кофе, кислых яблок или слив, лимонов, помидоров, томатных соусов».
Причины возникновения изжоги в период вынашивания ребенка
Изжога при беременности — частое явление
Во время беременности организм женщины начинает глобальную перестройку уже на ранних сроках. Сначала меняется гормональный фон, возрастает уровень прогестерона в крови. Этот гормон расслабляет мышцы, снимает тонус матки и не дает произойти самопроизвольному выкидышу.
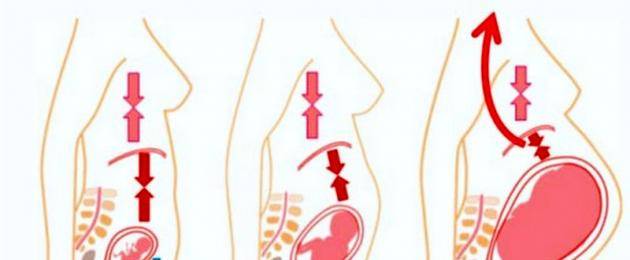
Несмотря на все положительные стороны выработки гормонов, есть и некоторые неприятные последствия, например, запоры и изжога. Принято считать, что изжога появляется только на поздних сроках, когда ребенок давит на все органы, но на первых неделях это явление также не исключено.
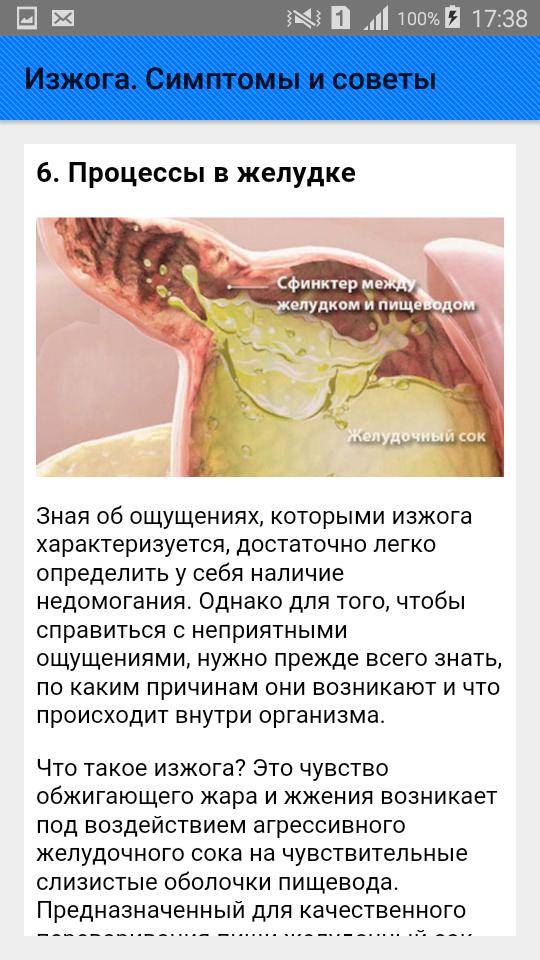
Пища через пищевод попадает в желудок, и обратно при нормальном состоянии организма она не возвращается. Но если сфинктер на месте перехода пищевода в желудок ослаблен, он не может сдерживать пищу и желудочный сок в полной мере, поэтому часть их попадает в пищевод. Слизистая пищевода не предназначена для агрессивного воздействия желудочного сока, его стенки раздражаются и возникает чувство жжения и иногда боль. Все эти ощущения, как правило, локализуются в области груди, выше желудка, иногда даже горле.
С течением времени плод увеличивается в размерах, матка растягивается и начинает давить и теснить близлежащие органы. Желудок немного меняет свое положение и кислоте становится проще попадать в пищевод. В этом случае жжение может быть очень сильным. Врач пропишет средство от изжоги при беременности, которое снимет симптомы и не навредит ребенку.
Однако часто изжога вызвана не только самой беременностью, но и образом жизни женщины. Во время вынашивания ребенка вкусы могут меняться, женщине часто хочется жареного пирожка или кремового торта. Эта пища может провоцировать изжогу, раздражать слизистую.
Особенно часто страдают изжогой те женщины, кому прописан постельный режим. После еды вообще не рекомендуется сразу ложиться, чтобы не облегчать отток кислоты в пищевод. Если женщине приходится постоянно лежать, изжога не заставит себя ждать. Нельзя исключать и наличие гастрита у беременной. Если он был уже до беременности, следует сообщить об этом лечащему врачу.
Профилактика
Предотвратить изжогу гораздо проще, чем бороться с симптомом и лечить заболевания, к которым она приводит. Профилактика включает в себя:
· Отказ от вредных привычек;
· Коррекция диеты;
· Отказ от кофе на голодный желудок;
· Вертикальное положение после еды в течение 1,5-2 часов;
· Ношение удобной одежды;
· Активный образ жизни и борьба с лишним весом;
· Правильный прием лекарств.
Если симптом все же возник и доставляет сильные неудобства, то можно принять ингибитор протонной помпы4.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ПО МЕДИЦИНСКОМУ ПРИМЕНЕНИЮ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ С ВРАЧОМ.
Список литературы:
1. Drossman D.A. Functional gastrointestinal disorders: history, pathophysiology, clinical features and Rome IV //Gastroenterology. 2016. Vol. 150. P. 1262–1279.
2. Инструкция по медицинскому применению препарата Алмагель П N012741/01 от 30.05.2017. Дата обращения: 11.11.19.
3. Лазебник Л.Б., Бордин Д.С., Машарова А.А. (2007) Общество против изжоги. Эксперимент. и клин. гастроэнтерология, 4: 5–10.
4. Лапина Т.Л. Изжога: распространенность, клиническое значение, ведение пациентов. Фарматека / Т.Л. Лапина //Ежегодный сборник избранных научно-медицинских статей. Гастроэнтерология. – 2006. – C. 96–103.
5. Осадчук А.М., Давыдкин И.Л., Гриценко Т.А., Хайретдинов Р.К., Куртов И.В., Данилова О.Е., Рогозина Л.А., Косякова Ю.А., Кривова С.П. СИНДРОМ ИЗЖОГИ. АКТУАЛЬНЫЕ ВОПРОСЫ ПАТОГЕНЕЗА, ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ И ЛЕЧЕНИЯ // Современные проблемы науки и образования. – 2017. – № 5.