Лечение и профилактика
После проведенного врачебного осмотра и подтверждения диагноза, пациентку переводят в палату, где создают оптимальные условия и обеспечивают эмоциональный покой. Также назначается ряд мероприятий:
- больной требуется инфузия магнезии для снятия спазма сосудов;
- вводятся препараты глюкозы и плазмы для восполнения циркулирующего объема крови;
- назначается клофелин, допегит или другое средство для коррекции гипертензии;
- проводятся мероприятия для предотвращения отека мозга.
При последней форме эклампсии (развитие комы) нужна интубация и подсоединение беременной к аппарату жизнеобеспечения. В таком случае о дальнейшем лечении советуются акушер-гинеколог, нейрохирург и реаниматолог.Если ребенок внутри матери страдает (нехватка питания, кислородное голодание, сдавливание под действием судорог), врачи настаивают на скорейшем родоразрешении, дабы исключить негативные последствия для здоровья малыша.
Причины гестоза
Основную роль в развитии гестоза играет плацента. При недостаточном кровоснабжении матки (например при сужении маточных артерий) или патологии самой плаценты, она запускает механизм подъема давления, чтобы увеличить приток крови.
Подъем давления достигается за счет сужения сосудов организма матери, но это приводит к ухудшению кровоснабжения ее жизненно важных органов – почек и головного мозга. Они получают меньше крови, и работа их ухудшается.
При отеках вода выходит из кровеносного русла в ткани, что делает кровь гуще и усиливает образование тромбов. Тромбы могут закупоривать мелкие сосуды и еще больше ухудшать кровоток, а густая кровь повышает давление. Возникает замкнутый круг.
Почему развивается сахарный диабет у беременных?
Углеводный обмен — основа клеточного метаболизма. За него отвечает поджелудочная железа, которая вырабатывает инсулин. Благодаря работе этого гормона клетки могут усваивать глюкозу и использовать ее в процессе своей жизнедеятельности.
Сахарный диабет (СД) относится к нарушениям углеводного обмена. Он может развиваться по двум сценариям:
- Сбои в работе поджелудочной железы приводят к тому, что она не может вырабатывать достаточное для организма количество инсулина, из-за чего нарушаются все обменные процессы.
- Переизбыток углеводной пищи в рационе вызывает все большую выработку инсулина поджелудочной железой. Со временем клетки «привыкают» к нему и даже при повышенном содержании этого гормона в крови обменные процессы не происходят. Такое состояние называется инсулинорезистентность.
Что происходит во время беременности? Из-за изменения гормонального фона поджелудочная железа начинает продуцировать все больше и больше инсулина. Повышение его уровня приводит к физиологической инсулинорезистентности. Если будущая мама имеет предрасположенность к сахарному диабету второго типа, у нее развивается диабет во время беременности.
На развитие нарушения углеводного обмена также влияет и образ жизни беременной женщины. Как правило, многие во время беременности начинают есть больше нормы, причем отдают предпочтение высокоуглеводной пищи. Из-за этого глюкозы в крови становится больше, что приводит к дополнительной выработке инсулина и усилению глюкозотолерантного состояния.
Норма сахара в крови у беременных составляет 5 ммоль/литр. Если уровень глюкозы превышает эти показатели, проверяют уровень гликированного гемоглобина, норма которого составляет 6%. Если и этот показатель выше нормы, ставят диагноз «сахарный диабет беременных». Гипергликемия на поздних сроках беременности встречается почти у 20% женщин и может быть причиной разных осложнений.
ГЕСТОЗ
Гестоз
является осложнением беременности, связанным с генерализованным
ангиоспазмом, приводящим к глубоким расстройствам функции жизненно
важ-ных органов и систем. Частота гестоза составляет 13-18% всех родов.
К
наиболее типичным клиническим проявлениям гестоза относится триада
симптомов: повышение АД, протеинурия, отеки. Иногда имеется сочетание
двух сим-птомов: гипертензия и протеинурия, гипертензия и отеки, отеки и
протеинурия.
В настоящее время для обозначения
гестоза в некоторых странах используют термин “гипертония, инуцированная
беременностью”, или большинстве стран, в том числе США – преэкламсия.
Под преэклампсией различной степени тяжести понимают все
вышеперечис-ленные состояния, которые предшествуют эклампсии.
Ранее
общепринятым в нашей стране был поздний токсикоз беременных, стадии
развития и формы проявления которого обозначены как отеки беременных,
нефропатия, преэклампсия, эклампсия.
В настоящее время Российская ассоциация акушеров-гинекологов предлагает использовать тер-мин “гестоз”, следующую классификацию.
– водянка беременных; гестоз различной степени тяжести:
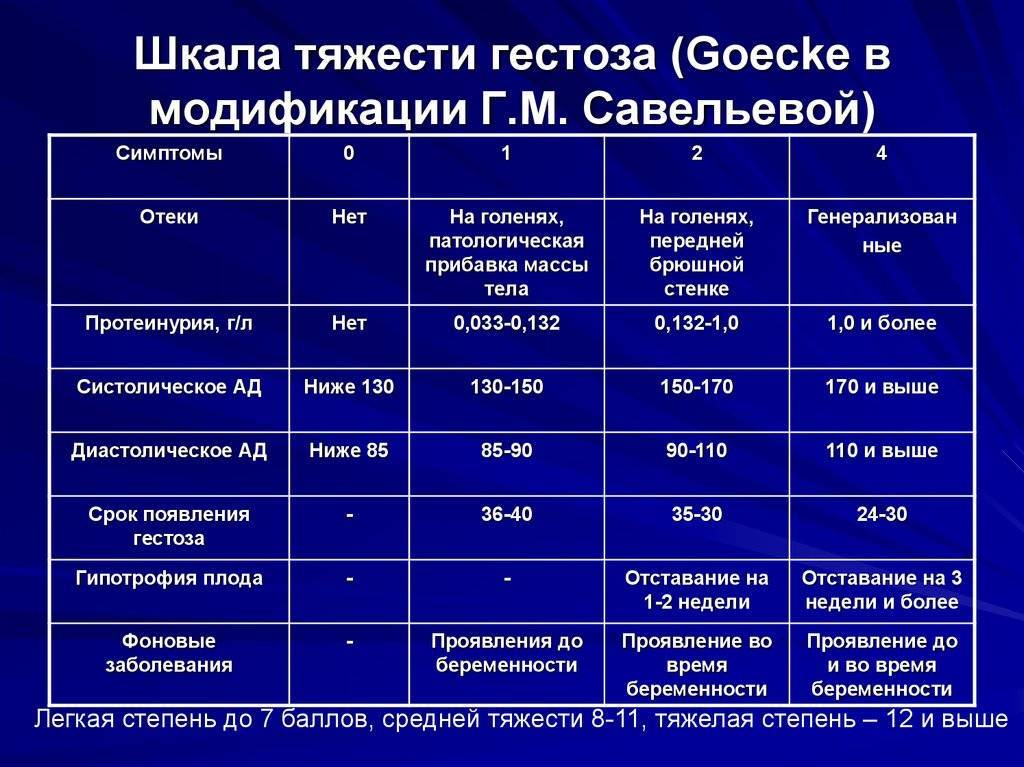
– легкой – степень тяжести гестоза определяют по шкале (табл. 20.1).
– средней 8-11 баллов,
– тяжелой 12 баллов и более;
– преэклампсия;
– эклампсия.
В
соответствии с этим внесены некоторые изменения в классифи-кацию,
предлагаемую МКБ (табл
20.2).Для своевременной диагностики заболеваний
гестоза важно выявить доклиническую стадию (“прегестоз”)
Таблица 20.1. Оценка тяжести гестоза беременных в баллах
Лечение
При развитии всех перечисленных угрожаемых состояниях беременная подлежит немедленной госпитализации, где решается вопрос о целесообразности пролонгирования беременности или о родоразрешении.
При возникновении хронической фетоплацентарной недостаточности назначаются
- средства, улучшающие маточно-плацентарный кровоток (актовегин, витамин Е, хофитол, инстенон, пирацетам и др.),
- спазмолитики (папаверин, эуфиллин, но-шпа),
- препараты, нормализующие реологию крови: антиагреганты (курантил, аспирин) и антикоагулянты (трентал, троксевазин),
- также показаны токолитики (гинипрал, партусистен, сернокислая магнезия) для расслабления матки и нормализации кровообращения в ней,
- в случае выявленной внутриутробной инфекции назначаются антибиотики (макролиды: эритромицин, сумамед) и другие противовоспалительные препараты (метронидазол, противогрибковые средства и прочие).
При гестозе терапия начинается с создания лечебно-охранительного режима и назначения диеты (пища, богатая белками, умеренно недосоленная, умеренное или сниженное потребление жидкости), разгрузочные дни 1 раз в неделю, травяные чаи.
Гестоз требует назначения гипотензивных препаратов (нифедипин, метилдопа, лабетолол), снижающих тонус матки и понижающих давление средств (гинипрал, сернокислая магнезия), нормализации маточно-плацентарного кровообращения (курантил, трентал, пирацетам, актовегин и др.).
Также при гестозе показана инфузионная терапия для восстановления объема циркулирующей крови и нормализации ее реологии (инфукол, реополиглюкин, альбумин, свежезамороженная плазма). Дополнительно назначаются антиоксиданты (токоферол, глутаминовая и аскорбиновая кислота). В случае развития преэклампсии при доношенной беременности решается вопрос о родовозбуждении или оперативном родоразрешении, эклампсия в любом сроке – показание к кесареву сечению.
Отслойка плаценты умеренной или тяжелой степени есть прямое показание к оперативному родоразрешению независимо от сроков беременности (в интересах матери). При легкой степени назначается лечение фетоплацентарной недостаточности, внутриутробной гипоксии плода, анемии и гипертонуса матки.
Лечение невынашивания беременности
Когда беременная женщина обращается к врачу-гинекологу, проводится тщательное обследование проблемы, по результатам которого назначается лечение.
Если у беременной обнаружилась склонность к тромбообразованию или были выявлены признаки антифосфолипидного синдрома, то врач может назначить специальные лекарства, разжижающие кровь.
При крововотечениях, установленном диагнозе замершей беременности могут применяться хирургические методы. Например, медикаментозное опорожнение матки при неразвивающейся беременности (проводится на сроках до 8 недель амбулаторно).
Очень многих проблем в сфере репродуктивного здоровья можно избежать, регулярно посещая врача-гинеколога, начиная с подросткового возраста. Своевременное устранение очагов инфекции, ИППП, нарушений менструального цикла поможет не допустить различных осложнений в дальнейшем.
Беременным женщинам важно наблюдаться у одного и того же специалиста и не пренебрегать его рекомендациями. Клиника «МедикСити» – это опытные, профессиональные, деликатные врачи и высокоточная диагностическая аппаратура
Мы поможем, чтобы ваша беременность прошла комфортно!
Клиника «МедикСити» – это опытные, профессиональные, деликатные врачи и высокоточная диагностическая аппаратура. Мы поможем, чтобы ваша беременность прошла комфортно!
Материал подготовлен при участии специалиста:
Лечение гестоза при беременности
Гестоз в домашних условиях
Лечение гестоза назначает и контролирует его эффективность акушер-гинеколог. При отеках первой степени допускается лечение амбулаторно. Все остальные степени гестоза лечатся в стационаре.
В первую очередь, беременной создают эмоциональный и физический покой. Рекомендуется больше лежать на левом боку (положение «Bed rest»), так как в таком положении улучшается кровоснабжение матки, а, следовательно, и плода.
Во вторую очередь необходимо лечебное питание (лечебный стол должен содержать достаточное количество белка, объем выпиваемой жидкости зависит от диуреза, а сама пища должна быть недосоленной).
При патологической прибавке веса 1-2 раза в неделю назначаются разгрузочные дни (творожный, яблочный, рыбный).
Для нормализации работы головного мозга и предупреждения судорожных приступов назначаются седативные препараты (пустырник, валериана, новопассит). В некоторых случаях показаны слабые транквилизаторы (феназепам).
Лечение гестоза в стационаре
Основное место в лечение гестоза занимает внутривенное капельное введение сернокислой магнезии. Доза зависит от степени гестоза и выраженности проявлений. Сульфат магния обладает гипотензивным, противосудорожным и спазмолитическим эффектами.
При артериальной гипертензии прописывают препараты, снижающие давление (атенолол, коринфар).
Также показано проведение инфузионной терапии солевыми растворами (физиологический раствор и раствор глюкозы), коллоидов (реополиглюкин, инфукол – крахмал), препаратов крови (свежезамороженная масса, альбумин).
Для улучшения реологии (текучести) крови прописываются дезагреганты (пентоксифиллин) и антикоагулянты (гепарин, эноксапарин).
Нормализацию маточно-плацентарного кровотока осуществляют мембраностабилизаторы и антиоксиданты (актовегин, витамин Е, глутаминовая кислота).
Лечение легкой степени тяжести гестоза продолжается не менее 2-х недель, средней степени тяжести 2-4 недели, а тяжелый гестоз требует постоянного нахождения беременной в стационаре вплоть до родов.
Диагностика
Первые признаки преэклампсии (артериальная гипертензия и повышенная протеинурия) выявляются во время посещений и периодических осмотров во время беременности. В некоторых случаях могут возникать и другие проблемы, свидетельствующие о гестозе, что заставляет беременную женщину немедленно обращаться к врачу для проведения соответствующего обследования.
Диагноз преэклампсии не должен вызывать тревогу у будущей матери: при правильном распознавании и лечении с терапевтической точки зрения заболевание проходит спонтанно после родов. Очевидно, что гестоз — это состояние, за которым следует строго следить. Поэтому беременная женщина должна следовать инструкциям врача относительно лабораторных анализов, которые необходимо проводить на регулярной основе, а также терапевтического протокола. При таком подходе преэклампсию можно контролировать до рождения ребенка.
Целью дородовых посещений является выявление симптомов раннего предупреждения (аномальная прибавка в весе, повышенная протеинурия, повышение артериального давления и генерализованный отек).
По этой причине беременной предлагается пройти контрольные обследования, которые включают:
- Мониторинг артериального давления;
- Общий анализ мочи на наличие белков;
- Анализы крови для проверки функции почек и печени (общий анализ крови, электролиты, функциональные пробы печени и т. д.).
 Анализ крови для проверки функции почек и печени
Анализ крови для проверки функции почек и печени
Также важна оценка благополучия плода. В зависимости от недели беременности проводится кардиотокография (позволяет определить сердцебиение плода и любые сокращения матки) или ультразвуковое сканирование для проверки кровотока через плаценту, измерения роста плода и наблюдения за движениями будущего ребенка.
Причины развития патологии
Гестоз развивается после 16-20 недели беременности и в большинстве случаев связан с изменениями, происходящими в организме женщины. Существует несколько теорий относительно причин развития патологии, наиболее очевидная – нарушение кровоснабжения органов и тканей. При недостаточном кровоснабжении матки запускается механизм повышения артериального давления, увеличивающий приток крови к плаценте. В результате этого происходит спазм сосудов, что приводит к ухудшению работы почек и головного мозга. Жидкость из кровеносного русла выходит в ткани, из-за чего появляются отёки. При этом кровь сгущается, образуются сгустки и тромбы, которые могут закупоривать сосуды и ещё сильнее ухудшать кровоток.
Врачи придерживаются мнения, что нет единственной причины развития гестоза. Патология развивается при наличие нескольких факторов. Это могут быть:
нарушения в работе эндокринной системы, отвечающей за синтез биологически активных веществ и тонус сосудов;
генетическая предрасположенность (у женщин, матери которых страдали во время беременности гестозом, вероятность развития патологии выше);
нарушения работы сердечно-сосудистой системы;
иммунологические нарушения, при которых плод начинает вырабатывать антигены, что вызывает иммунный ответ со стороны организма женщины и ухудшение функции сосудов.
Профилактика гестоза при беременности
планировании беременностизачатиюВ период наступившей беременности профилактикой гестоза будут служить следующие меры:
Достаточный по продолжительности сон (8-9 часов в сутки), полноценный отдых, ограничение физических нагрузок, исключение стрессовых ситуаций и положительный психо-эмоциональный климат в семье – наиболее важные условия профилактики гестоза.
Дыхательная гимнастика, специальная лечебная физкультура для беременных, массаж шейно-воротниковой области и головы позволят уравновесить процессы торможения и возбуждения в центрах головного мозга и улучшить насыщение крови кислородом
Помогут предупредить гестоз (токсикоз) плаванье, пилатес, йога, длительные прогулки (пешие) на свежем воздухе.
Важно, чтобы в семье понимали состояние беременной женщины и старались облегчить его. Например, если женщину в этот период раздражают резкие запахи (туалетной воды мужа, кофе, чеснок, лук и т.д.), то следует прекратить их употребление.
Просыпаться следует медленно, не совершая резких движений
Еще в положении лежа (даже если еще отсутствует тошнота) можно съесть кусочек черного хлеба или сухарик, киви или дольку лимона, выпить отвар ромашки.
Питание должно быть полноценным, но это не значит, что есть можно все подряд и в неограниченном количестве. В течение дня пищу следует употреблять часто, но маленькими порциями. Пища должна быть не очень горячей и не очень холодной.
шоколадшиповниказапоровморковьморской капусте
- Рекомендуемый объем жидкости в сутки составляет не менее 2 л. В этот объем включаются и молоко, супы, сочные фрукты. Можно употреблять щелочные минеральные воды без газа, чай с мелиссой или мятой.
- Необходимо постоянно контролировать свой вес и вести учет. После 28 недель беременности еженедельная прибавка веса должна составлять в среднем 350 г, и не более 500 г. За всю беременность женщина должна прибавить в весе не более 12 кг. Избыточная или слишком быстрая прибавка в весе может свидетельствовать о развитии отеков.
- Затруднения для оттока мочи способствуют возникновению отеков и развитию гестоза. Матка в положении стоя сдавливает мочеточники и тем самым нарушает отток мочи. Поэтому врачи рекомендуют беременным женщинам 3-4 раза на день по 10 минут вставать в коленно-локтевое положение. Можно подкладывать подушку под грудь для удобства. Отток мочи при этом улучшается.
- С целью профилактики отеков рекомендуют пить почечный чай, отвар листьев брусники, шиповника, толокнянки. Можно принимать такие растительные препараты, как Цистон, Канефрон, Цистенал.
- Иногда врачи назначают для профилактики гестоза препараты магния (Магнерот, Магне-В6), липоевую кислоту, витамин Е, Хофитол (способствует инактивации в печени веществ, разрушающих сосуды), Курантил (улучшает кровоснабжение плаценты и является профилактическим средством для развития гестоза).
Осложнения гестационного диабета
Без лечения гестационный диабет может привести к осложнениям у вас и вашего ребенка.
Контроль уровня глюкозы (сахара) в крови в течение беременности снижает риск развития осложнений. Гестационный сахарный диабет может повысить риск:
- отслойки плаценты — плацента (орган, который связывает кровоток беременной женщины и ее будущего ребенка) начинает отделяться от стенки матки. Это может вызвать опасное кровотечение, а также постоянные боли в животе;
- необходимости стимуляции родов — когда используются специальные препараты, чтобы искусственно вызвать роды (читайте о стимуляции родов для получения дополнительной информации);
- преждевременных родов (см. ниже);
- макросомии (см. ниже);
- травм во время родов у вас и вашего ребенка;
- неонатальной гипогликемии, когда в крови плода наблюдается пониженный уровень глюкозы, что приводит к недостаточному питанию плода, цианозу (синюшность кожных покровов) и раздражительности у новорожденного;
- перинатальной смерти — смерти ребенка в ближайшие дни до или после родов;
- развитию ожирения и/или сахарного диабета у ребенка в дальнейшем.
Гестационный диабет может привести к преждевременному рождению ребенка (до 37 недели беременности). Это может вызвать в дальнейшем развитие осложнений у ребенка, таких как:
- респираторный дистресс-синдром — легкие ребенка на этом сроке беременности еще недоразвиты и не могут снабжать организм кислородом в достаточном объеме;
- желтуха — кожа ребенка приобретает желтый оттенок, когда излишнее количество билирубина накапливается в крови.
Гестационный диабет повышает риск макросомии, когда вес ребенка превышает нормальный для его возраста (гестационного возраста) вес, то есть составляет более 4 кг. Макросомия возникает из-за того что избыток глюкозы в крови матери поступает в организм будущего ребенка. Это вызывает у него повышенную выработку инсулина, что позволяет глюкозе проникать в клетки и, в конечном итоге, стимулирует рост организма.
Макросомия может привести к такому осложнению как плечевая дистоция плода. Это происходит, когда во время родов головка плода появляется наружу, но плечо плода упирается в лобковую кость и застревает в родовом канале. Плечевая дистоция плода опасна, поскольку приводит к нарушению дыхания у ребенка, сдавленного в родовых путях. Это осложнение встречается примерно у 1 из 200 новорожденных.
У женщины, перенесшей гестационный диабет во время беременности, вероятность сахарного диабета 2 типа примерно в 7 раз выше, чем у женщин с нормальной беременностью.Сахарный диабет 2 типа — заболевание, при котором организм не вырабатывает достаточное количество инсулина или клетки организма не реагируют на инсулин (резистентность к инсулину)
Поэтому после родов важно следить за уровнем глюкозы в крови, чтобы проверить, вернулся ли он в норму
Ваш ребенок также имеет повышенные риски развития в дальнейшем следующих заболеваний:
- сахарный диабет;
- ожирение (при индексе массы тела более 30).
Лечение во время беременности
Терапия ГСД – задача сложная и комплексная. Препараты подбираются так, чтобы не нанести вред плоду. А лечение при необходимости может продолжаться и после родов.
Диета
Соблюдение особого режима питания – это первая ступенька на пути к избавлению от диабета беременных. Медикаментозное лечение ГСД не будет эффективным без соблюдения диеты
На что нужно обратить внимание:
Необходимо исключить быстрые углеводы (сладости, выпечку, белый хлеб, пирожные, фрукты), а также ограничить жиры,
Приемов пищи должно быть несколько, питаться следует каждые 2-3 часа,
Следует потреблять достаточно белка и сократить потребление продуктов с высоким содержанием крахмала (рис, хлеб, макаронные изделия, картофель, кукуруза),
Полезным будет увеличение потребления овощей и зелени, растительных масел и других продуктов, богатых ненасыщенными жирами,
Важно соблюдать баланс белков, углеводов и жиров, а также следить за калорийностью своего рациона.
Важно! Нельзя самостоятельно назначать себе диету! Она должна быть составлена специалистом с учетом потребностей будущей мамы и малыша. Помимо изменений в рационе, включите в свой распорядок дня умеренную регулярную физическую активность
Занимайтесь не менее 150 минут в неделю, очень полезно плавание
Помимо изменений в рационе, включите в свой распорядок дня умеренную регулярную физическую активность. Занимайтесь не менее 150 минут в неделю, очень полезно плавание.
Отслеживание содержания сахара в крови
Второй шаг в борьбе с ГСД – это ежесуточный контроль сахара в крови. Он нужен, чтобы понять, помогает ли диета.
Чтобы определять у себя глюкозу, не нужно ходить к врачу, для это существует специальный прибор – глюкометр (рис.3).
С его помощью больные с ГСД проверяют свои показатели глюкозы натощак и через 1-2 часа после еды каждый день в течение недели, занося полученные данные в журнал. Исходя из полученных результатов врач-эндокринолог решает, потребуется ли медикаментозное лечение, или ГСД уже взят под контроль с помощью ограничений в питании. Лекарства назначают, если одна треть или более результатов говорят о содержании глюкозы:
- натощак – более 5,3 ммоль/л,
- через час после еды – более 7,2-7,8 ммоль/л,
- через 2 часа после еды – более 6,5 ммоль/л.
Иногда врач также просит вести дневник артериального давления, массы тела и питания. Контролировать сахар также можно в моче, используя тест-полоски.
Важно! Уже появились приборы без иголки – ее заменяет датчик в виде пластыря, который наклеивают на кожу. Глюкометр считывает его показания в непрерывном режиме
Можно настроить прибор так, чтобы данные шли на мобильный телефон или сразу отправлялись врачу.
Медикаментозное лечение: инсулин
Для контроля уровня гликемии назначают сахароснижающие препараты:
- При неконтролируемой гликемии и наличии фетопатии в первую очередь применяют инсулин. Он безопасен для плода, дозу и режим введения устанавливает эндокринолог в индивидуальном порядке.
- В некоторых случаях для лучшего контроля гликемии устанавливают инсулиновую помпу.
- Применяют таблетированные сахароснижающие препараты строго по показаниям.
Во время лечения контроль сахара в крови не прерывают, все данные о дозах препаратов и содержании глюкозы в крови записывают, чтобы врач мог корректировать схему их приема.
Важно! Инсулин считают лучшим средством лечения ГСД. На сегодняшний день нет достаточно данных, чтобы судить об отложенных эффектах других сахароснижающих препаратов
Чем опасен ГСД?
ГСД может стать причиной различных осложнений беременности, что опасно как для матери, так и для ребенка.
Опасность ГСД для матери
Риск для здоровья будущей матери связан с избытком глюкозы в крови и ее отложением в тканях и органах. Как и любая разновидность сахарного диабета, ГСД может способствовать возникновению:
- Диабетической ретинопатии – поражению сосудов и рецепторов сетчатки с постепенным ухудшением зрения (рис. 1).
- Диабетической нефропатии – повреждение клубочкового и канальцевого аппарата почек, в котором плазма крови фильтруется с образованием мочи. В результате развивается хроническая почечная недостаточность.
- Артериальной гипертензии – повышенное давление, возникающее из-за поражения сосудов, почек и изменения гормонального фона с развитием диабета. Все это увеличивает риск прерывания беременности и появления отклонений у плода.
Риск для ребенка
Повышенное содержание глюкозы в крови беременной женщины может навредить не только ей самой, но и будущему ребенку, способствуя:
- диабетической фетопатии (нарушение обмена углеводов у будущего ребенка, которое может перейти в неонатальный, младенческий сахарный диабет);
- рождению крупного плода – макросомии (увеличивает риск кесарева сечения и травм ребенка при родах);
- неонатальной гипогликемии (низкий уровень сахара в крови новорожденного и дыхательные нарушения, что может привести к его смерти);
- внутриутробной гибели плода (это самое страшное последствие ГСД);
- многоводию (опасно преждевременными родами, неправильным положением плода, выпадением петель пуповины и их пережатию, отслойке плаценты при разрыве плодных оболочек);
- увеличению размеров печени и сердца у плода.
- нарушению роста и развития ребенка уже после рождения.
ГСД также увеличивает риск выкидыша – сосуды плаценты «пропитываются» глюкозой, что ведет к нарушению кровотока и гипоксии (кислородному голоданию) плода, что провоцирует преждевременную родовую активность матки.
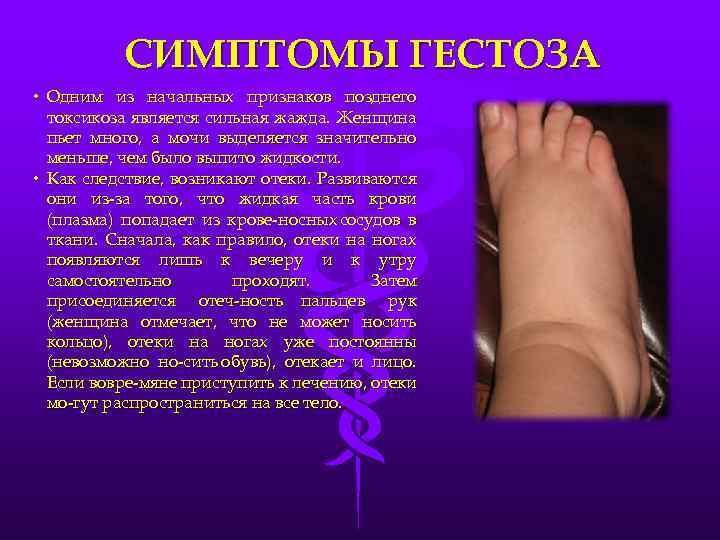
Симптомы гестоза
Сначала диагностируют доклиническую стадию гестоза – прегестоз (явные признаки отсутствуют). Диагноз прегестоза ставится при оценке лабораторных и дополнительных методов исследования:
- измерение артериального давления трижды с перерывом в 5 минут в разных положениях (повышение диастолических, т.е. нижних значений на 20 мм рт. ст. и больше);
- нарастающая тромбоцитопения (снижение тромбоцитов);
- снижение лимфоцитов (лимфопения);
- повышение агрегации тромбоцитов (увеличение свертываемости крови).
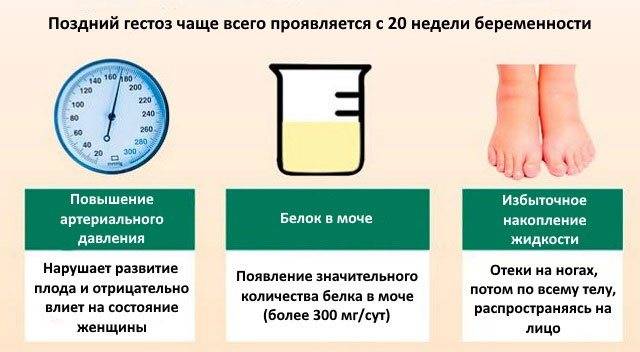
Сам гестоз проявляется классической триадой симптомов (триада Цангемейстера):
- отеки,
- протеинурия (белок в моче)
- повышение артериального давления.
Симптомы по степеням
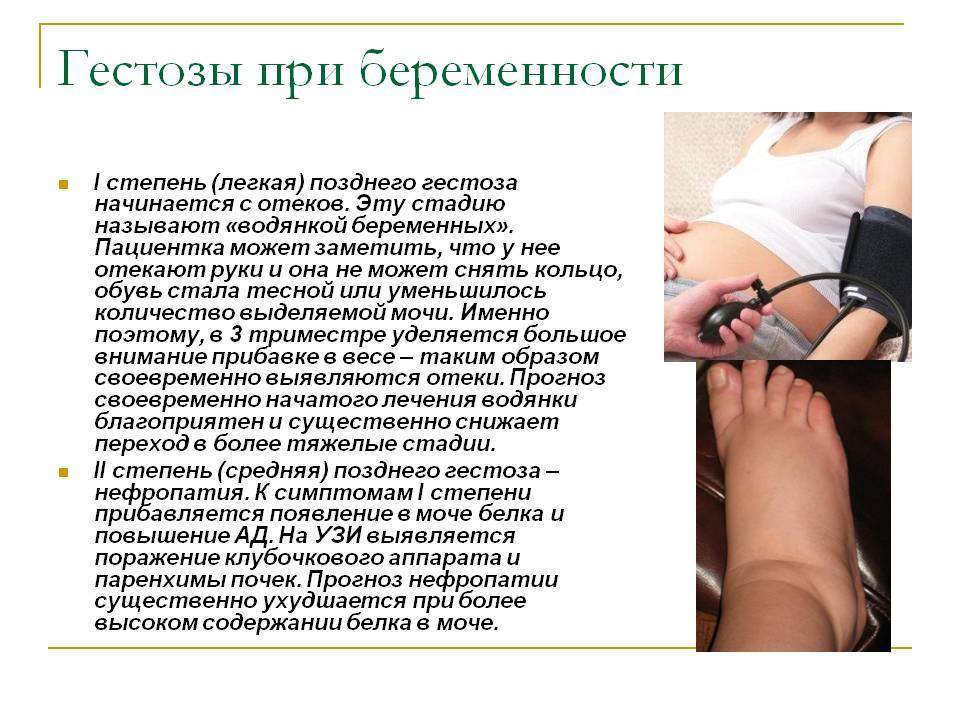
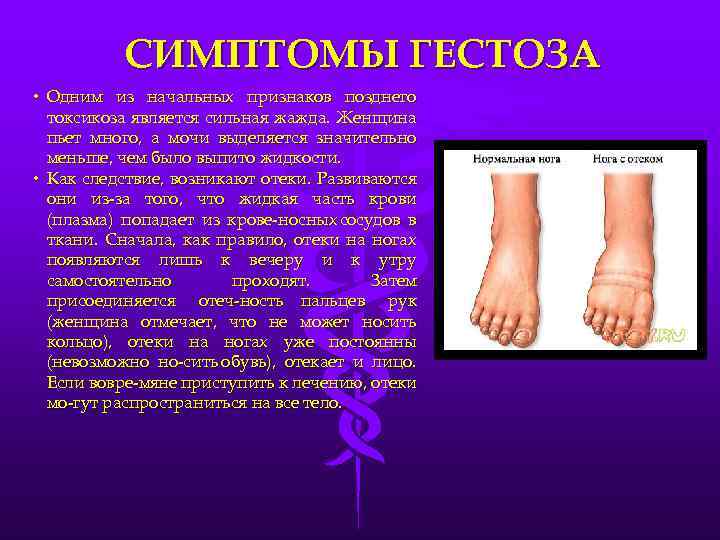
I степень гестозаОтеки (водянка беременных)
Различают 4 степени отеков у беременных.
Первая степень характеризуется отеками стоп и голеней, во второй отеки голеней и поднимаются на переднюю брюшную стенку, третья степень – это отеки ног, кистей, передней стенки живота и лица. И последняя степень – это генерализованные отеки или анасарка.
Кроме того, что отеки могут быть видимыми, не стоит забывать и о скрытых отеках. На мысль о скрытых отеках наводит патологическая прибавка веса (более 300 гр. в неделю). Также о скрытых отеках говорит олигоурия (уменьшение количества выделенной мочи до 600-800 мл в сутки).
Косвенным признаком является соотношение выпитой и выделенной жидкости (выделенной меньше 2/3). Также характерным признаком отеков у беременных считается «симптом кольца» (трудно снять или надеть кольцо на привычный палец) и теснота повседневной обуви.
II степень гестоза
Нефропатия
Нефропатия (ОПГ-гестоз) протекает как триада Цангейместера:
- отеки, в той или иной степени выраженности,
- протеинурия (белок в моче),
- артериальная гипертензия.
При оценке повышения артериального давления ориентируются на исходное (до беременности) давление. Об артериальной гипертензии говорят при повышении систолического (верхнего) давления на 30 и более мм рт. ст., а диастолическое возрастает на 15 и более мм рт. ст.
В среднем (нормальное давление у беременных, как правило 110/70). Артериальная гипертензия – это повышение давления до 140/100 мм рт. ст.
Протеинурия свидетельствует о поражении стенок сосудов почек, через которые в мочу попадает белок.
В случае обнаружения следов белка в моче (0,033 г/л) необходимо либо исключить пиелонефрит, либо имеет место несоблюдение гигиенических правил при сдаче мочи. О протеинурии говорят при показателях белка в моче, достигающих 0,3 г/л и более.
III степень гестоза
Преэклампсия
Состояние, предшествующее эклампсии
IV степень
Эклампсия
Тяжелое состояние, последняя степень гестоза. Характеризуется судорожными приступами.
Причины
Причины возникновения гестоза до сих пор точно не известны, поэтому данное состояние является болезнью теорий. Гестоз обуславливается недостаточностью процессов приспособления организма женщины к новым условиям жизни в период гестации и невозможностью полноценно обеспечить потребности растущего плода. К предрасполагающим факторам возникновения данного осложнения относятся:
- возраст женщины (моложе 18 и старше 30);
- многоплодие;
- первая беременность;
- наследственность;
- гестоз в прошлые беременности;
- хронические соматические заболевания (гипертоническая болезнь, избыточный вес, гормональная патология, сахарный диабет).
Фетоплацентарная недостаточность чаще всего обусловлена развитием гестоза, но может развиться и при наличии следующих факторов:
- возраст матери (младше 18 и старше 30);
- неблагоприятные жилищные условия;
- неполноценное питание;
- вредные привычки и производственные вредности;
- стресс, эмоциональная неустойчивость;
- осложнения настоящей беременности (мало- и многоводие, гестоз, перенашивание, резус-конфликт, угроза прерывания и преждевременных родов);
- хроническая соматическая патология (сердечно-сосудистые заболевания, патология почек и эндокринных желез, хронические и острые инфекции, патология крови);
- многоплодная беременность;
- аномалии развития матки, бесплодие, истмико-цервикальная недостаточность в анамнезе и др.
Преждевременная отслойка плаценты также является мультифакторным осложнением, а риск ее возникновения возрастает на фоне следующих состояний:
- гестоз;
- резус-конфликтная беременность;
- антифосфолипидный синдром;
- эндокринная патология;
- короткая пуповина;
- «перехаживание»;
- механическая травма живота;
- аллергия на некоторые растворы для внутривенных инфузий;
- заболевания свертывающей системы крови;
- миоматозные узлы и прикрепление в их области плаценты;
- многоплодие и пр.