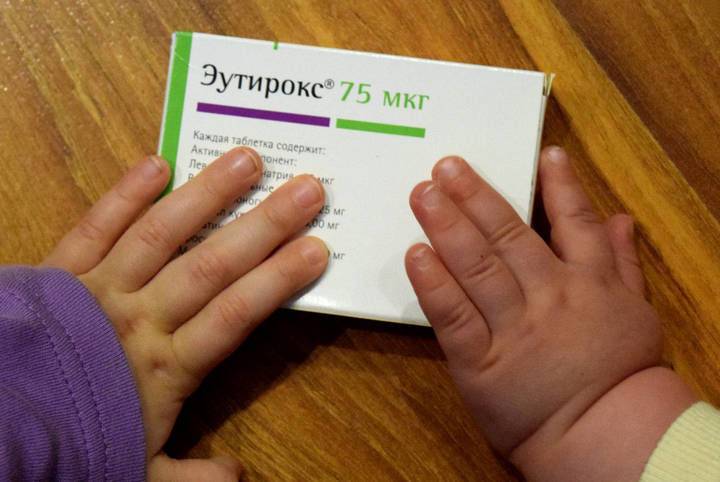
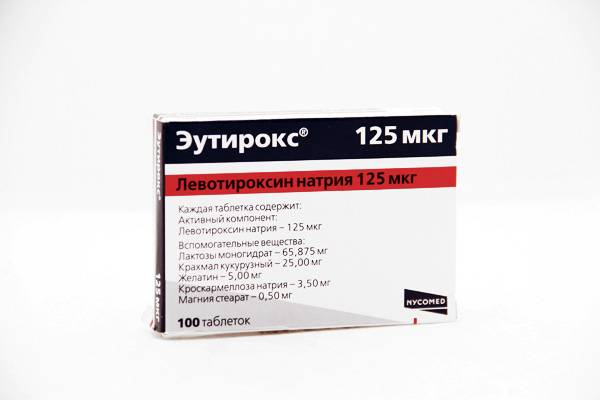
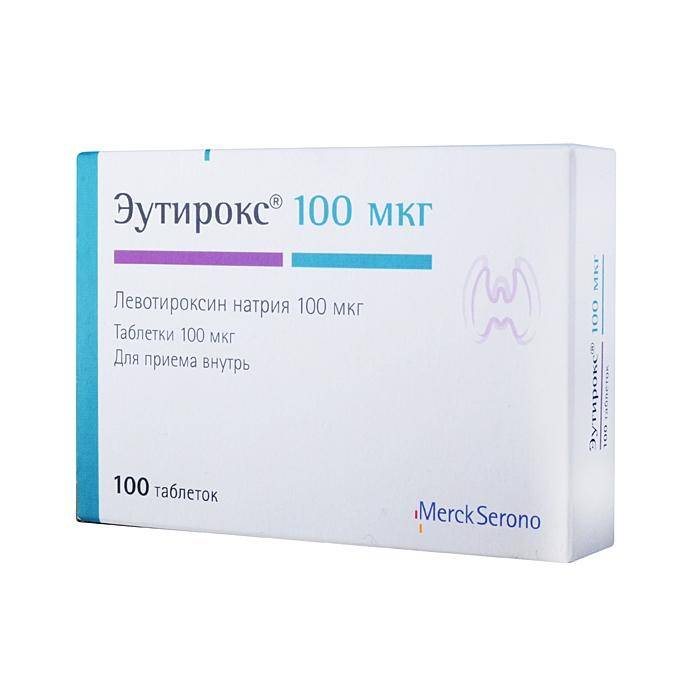
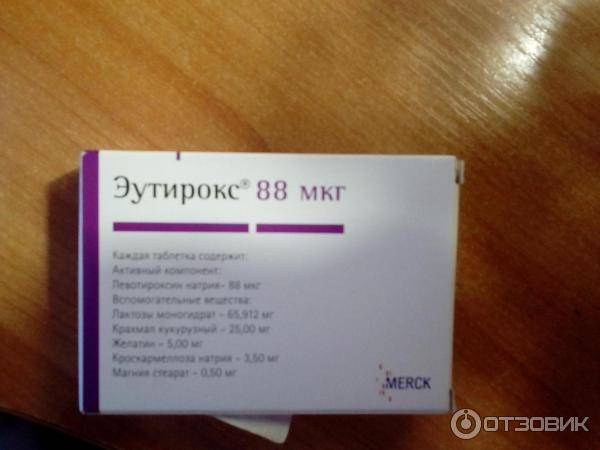
Подготовка к анализу на гормоны
Количество гормонов в крови зависит от времени суток, так как существует суточный ритм секреции (выделения гормонов). Кровь на гормональный анализ следует сдавать утром, натощак.
У женщин гормональный фон также зависит от стадии менструального цикла. Наиболее благоприятным для анализа являются 5-7 дни цикла, считая с первого дня менструации.
Накануне анализа нельзя принимать алкоголь, следует также избегать повышенных физических нагрузок и стрессовых ситуаций. В течение часа перед сдачей анализа желательно не курить.
За неделю до анализа необходимо прекратить приём гормональных лекарственных препаратов. Если Вам назначен приём лекарств, обсудите это с врачом, возможно сдачу анализа придётся отложить.
Другие причины гиперпролактинемии
Еще одной причиной возрастания уровня пролактина в крови становится прием некоторых препаратов. Например, нейролептики и антидепрессанты подавляют действие дофамина. Таким образом, теряется контроль над уровнем пролактина, и его количество начинает расти.
Увеличивается уровень гормона и под действием эстрогена. Следовательно, противозачаточные средства на его основе также способны вызвать гиперпролактинемию.
Другими препаратами, способными спровоцировать развитие данного процесса, являются противосудорожные, некоторые противорвотные средства, антагонисты кальция, наркотические анальгетики.
Обычно при отмене подобных медикаментозных средств уровень гормона восстанавливается в течение 3 суток. Но если нет возможности отказаться от него полностью, то существуют и другие способы корректировки состояния. Например, в случае с нейролептиками можно снизить дозу либо подобрать иной антипсихотик, который менее воздействует на пролактиновый уровень. Либо к терапии подключают агонисты дофамина.
В определенных случаях гиперпролактинемия выступает не как отдельное заболевание, а в качестве одного из симптомов другого патологического состояния. Это наблюдается в случае развития печеночной либо почечной недостаточности, снижении функции щитовидной железы, в результате поликистоза яичников. В этом случае от избыточного содержания пролактина в крови поможет избавиться лишь терапия основного заболевания.
Меры предосторожности
Эутирокс, как и каждый медикамент, имеет противопоказания:
- Функциональная недостаточность гипофиза.
- Резкое снижение или прекращение выработки гормонов корой надпочечников.
- Тиреотоксикоз.
- Воспаление миокарда с острым течением.
- Воспалительное поражение оболочек сердца в острой форме.
- Аллергия на компоненты препарата.
Под контролем врача препарат принимают при атеросклерозе, после инфаркта сердечной мышцы, стенокардии. Это ограничение распространяется на пациентов с расстройствами сердечного ритма, гипертонией, сахарным диабетом
Кроме того, медикамент с осторожностью принимают при синдроме недостаточного всасывания питательных веществ в тощей кишке
Эндокринолог должен контролировать состояние пациентов, которые лечат тяжёлый гипотиреоз на протяжении длительного времени
Осторожность нужно проявлять при отсутствии грамотной терапии функциональной недостаточности надпочечников, а также во время приёма тиреостатиков (препараты, угнетающие функциональность щитовидки). В таких случаях врач должен корректировать дозу Эутирокса
При непереносимости компонентов медикамента повышается вероятность аллергии. Другие негативные реакции при соблюдении дозировки отсутствуют. При нарушении дозы в сторону уменьшения снижается трудоспособность, отекает лицо, повышается масса тела, возникают запоры и т. д. Самостоятельно увеличение дозировки грозит болью в сердце, нарушением сердечного ритма, беспокойством, расстройствами сна, тремором.
Кроме того, у пациента снижается аппетит, возникает диарея, рвота, снижается вес, выделяется большое количество пота. У женщин возникают судороги, и нарушается менструальный цикл. Чтобы устранить неприятные симптомы, необходимо прекратить приём Эутирокса и обратиться к эндокринологу.

При сочетании Эутирокса с непрямыми антикоагулянтами необходимо снизить дозу. Левотироксин можно комбинировать с трициклическими антидепрессантами, однако в таком случае врач должен корректировать суточную дозу. Медики не рекомендуют сочетать Эутирокс с препаратами, содержащими эстроген. Как упоминалось ранее, препарат не запрещено принимать при ГВ и беременности.
Чем проявляется гиперпролактинемия
Помимо влияния на молочные железы, гормон гипофиза, выделяемый его ацидофильными клетками, принимают участие и в других процессах организма.
Так, он регулирует уровень полового возбуждения до и после полового акта, работая в антагонизме с дофамином, а также принимает непосредственное участие в достижении оргазма. Пролактин контролирует уровень половых гормонов: эстрогена и прогестерона, снижая его.
Кроме этого, предполагается его участие в иммунном ответе, образовании новых кровеносных сосудов. Не исключено, что этот гормон оказывает и обезболивающее действие, это объясняет анальгезирующий эффект наркотических анальгетиков, антидепрессантов, транквилизаторов и нейролептиков, повышающих его выработку.
Вообще, сформулировано около 300 функций этого биологически активного вещества.
Количество пролактина резко возрастает ночью и ранним утром, а также во время полового акта и физических нагрузок. Стимулируют его продукцию и болевые ощущения, стрессорные воздействия, прием пищи. После устранения перечисленных факторов его уровень возвращается в норму.
Если же содержание пролактина стойко увеличено, то речь идет о гиперпролактинемии. Симптомами этого состояния у женщин, прежде всего, является сбои менструального цикла с последующей аменореей. В случае зашкаливания показателей появляется галакторея – истечение молока из молочных желез без наличия факта беременности. К этим же признакам присоединяется увеличение молочных желез за счет разрастания железистой ткани.
К другим признакам гиперпролактинемии относят:
- снижение сексуального желания;
- бесплодие;
- гормональный дисбаланс среди половых гормонов;
- избыточное оволосение на теле – гирсутизм. В области подмышек и лобка – оскудение волосяного покрова;
- снижение физической активности, быстрая утомляемость, нарушение эмоциональной стабильности;
- ожирение;
- слизистая половых органов становится сухой, что затрудняет половой акт;
- гипоплазия яичников;
- угроза образования тромбов за счет дефицита витамина Е;
- в случае поражения гипофиза – головная боль, снижение зрения.
Влияние гормона в организме

Жировые клетки чувствительны к таким андрогенам как Тестостерон. И хотя они не вызывают существенных потерь жира, им свойственно инициировать липолиз (расщепление) жировых клеток. Благодаря изучению процессов липолиза, было установлено, что при взаимодействии андрогенов с рецепторами в жировых клетках увеличивается количество бета-адренергических рецепторов. Совершенно очевидно, что и Тестостерон, и связанные с ним анаболические стероиды действительно играют роль в регуляции уровня жира в организме.
Доказательством служит факт роста жировой ткани, в случае если по каким-то причинам в крови снижаются уровни Тестостерона и андрогенов. Наглядным примером данного утверждения могут стать женщины, у которых, как и упоминалось ранее, уровень андрогенов намного ниже, чем у мужчин. Тут также важную роль играет эстроген, способствующий накоплению жира. Там, где эстроген увеличит рост и/или удержание жира, как например, у пациентов с гипогонадизмом и андропаузой, будет прогрессировать процесс роста массы жировой ткани, сопровождающийся одновременным снижением уровня Тестостерона. Это одна из причин, по которой спортсмены и бодибилдеры, употребляющие анаболические стероиды, во время курса стараются различными способами контролировать и снижать уровень эстрогена в крови. Противоположные процессы происходят при повышении уровня андрогенов. В этом случае склонность к накоплению жира будет уступать место росту мышечной массы, а композицию тела составят увеличенные мускулы и сравнительно тонкая жировая прослойка.
Тестостерон оказывает влияние на андрогенные рецепторы в сальных железах кожного покрова, в волосяных фолликулах на всей поверхности тела, в предстательной железе и в некоторых других тканях и органах. Такие участки тела, как кожа головы и предстательная железа имеют особую чувствительность к андрогенам. Внешне, результат повышенной реакции на действие Тестостерона проявляется во вторичных мужских половых признаках. Они особенно заметны в период полового созревания. Это рост волос на теле и появление щетины на лице, повышенная секреция сальных желез и, как следствие, развитие акне. Но прыщи становятся проблемой не только подростков. Гнойничковые высыпания на коже являются частым побочным эффектом, проявляющимся у чувствительных к андрогенам спортсменов и бодибилдеров, в ходе курса анаболических стероидов.
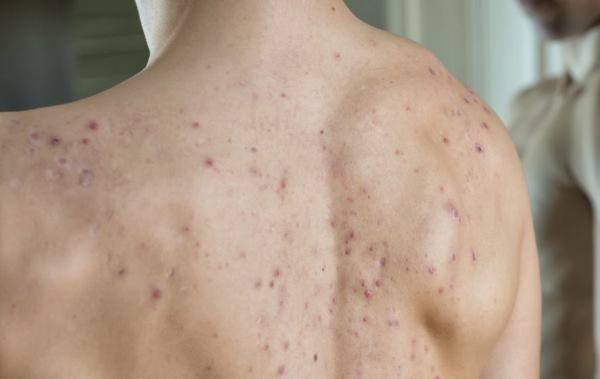
Неустойчивость этих тканей усиливается под действием более мощного андрогена Дигидротестостерона (ДГТ), в который восстанавливается (или превращается) Тестостерон. И кожные покровы, и простата содержат большие концентрации фермента 5-альфа-редуктазы (5АР), который несёт ответственность за превращение Тестостерона в ДГТ. Как производная высокой силы, ДГТ создаёт гораздо более крепкую связь с рецепторами андрогенов, и поэтому интенсивнее воздействует на чувствительные ткани.
Что касается потери волос, то это является типовой проблемой у мужчин. Тут следует понять, что облысение – это побочный эффект свойственный не всем индивидам. Чтобы потерять волосы под действием повышенного уровня андрогенов необходимо иметь соответствующую склонность, а точнее обладать генетической предрасположенностью к облысению по мужскому типу (ОМТ). Таким образом, Тестостерон и его более сильный метаболит Дигидротестостерон могут связываться с андрогенными рецепторами, расположенными в коже головы, вызывая тем самым, облысение у мужчин, которые обладают соответствующей генетической чертой.
Такой эффект может проявляться не только у мужчин, но и у женщин
Важно отметить, что те, кто не наделён специфическим геном не будут терять волосы даже при больших дозах андрогенов, точнее сказать – при любых дозах. Вот почему есть люди, которые всю жизнь употребляют самые сильные андрогенные анаболические стероиды, к примеру, Тренболон, и от курса к курсу в течение многих лет, и даже в старости, сохраняют волосы на голове
В тоже время, другие, менее удачливые индивиды, лысеют даже когда используют исключительно мягкие препараты. Таким образом Тестостерон не вызывает выпадения волос. Это делает наследственная генетика, а гормон служит лишь катализатором, ускоряющим процесс.
Взаимодействие с другими лекарствами
Медикаментозное средство Эутирокс нельзя принимать одновременно с рядом других препаратов, так как это может изменить фармакокинетические и фармакодинамические свойства с двух сторон.
Увеличение фармакологического воздействия препаратов: трициклики.
Снижение воздействия медикаментов: сердечные гликозиды; противодиабетические лекарственные средства.
Понижение эффективности Эутирокса:
гипохолестеринемическое средство Colestyraminum;
гиполипидемический препарат Colestipol;
гидроксид алюминия;
противолейкозный цитостатический препарат Imatinibum;
противоопухолевое средство Sunitinibum;
лекарственные препараты, предназначенные для лечения кислотозависимых заболеваний желудочно-кишечного тракта;
противоязвенный препарат Sucralfatum;
медикаменты, содержащие элементы железа;
углекислый кальций;
антидепрессант Sertralinum;
противомалярийное средство Chloroquinum.
анаболики;
противоопухолевый препарат Asparaginase;
антагонист эстрогена Tamoxifenum;
антиретровирусный препарат Ritonavirum;
ингибитор протеазы Indinavirum;
антиретровирусное средство Lopinavirum;
противоэпилептическое лекарственное средство Phenytoinum;
препараты на основе салициловой кислоты;
антикоагулянт непрямого действия Dicoumarolum;
диуретик Furosemidum;
гиполипидемическое средство Clofibratum.
специфический ингибитор желудочно-кишечных липаз Orlistatum;
лекарственное средство Propylthiouracilum;
стероидные гормональные противовоспалительные средства;
антиадренергические средства;
медикаменты, содержащие йод;
антиаритмический препарат Amiodaronum;
производные барбитуровой кислоты;
Эутирокс при кормлении грудью
Как утверждают врачи, Эутирокс при лактации разрешено принимать, если женщина использовала препарат во время беременности. Если женщина самовольно отменит медикамент, то может навредить себе. Если будущая мать принимала лекарство в повышенной дозировке, то после родов её нужно уменьшить. В противном случае повышается вероятность гипотиреоза у грудничка.
График кормлений во время терапевтического курса не меняется. Небольшое количество гормонов проникает в организм новорожденного через молоко, однако эти вещества не нарушают развитие крохи.
Правила приёма Эутирокса при ГВ:
- После родов препарат запрещено отменять.
- Первый раз дозу лекарства снижают – от 2.3мкг/кг до 1.6мкг/кг 1 раз за сутки.
- Через 2 – 3 месяца после родов рекомендуется провести анализ крови на ТТГ и Т4. По результатам исследования врач составляет схему терапии.
- При аутоиммунном тиреоидите лактирующая женщина должна принимать лекарство длительное время или на протяжении всей жизни.
- Даже после нормализации уровня тиреоидных гормонов при гипотиреозе женщина должна однократно или двукратно за год проходить необходимые исследования.
Таким образом, Эутирокс при грудном вскармливании рекомендуется принимать для лечения патологий щитовидной железы. Однако после родов дозировку препарата следует уменьшить. Схему лечения определяет лечащий врач. Кормящая мать должна соблюдать рекомендации эндокринолога во избежание негативных явлений.
https://youtube.com/watch?v=z3t1zpg0MpI
Подписывайтесь на нашу группу Вконтакте
Передозировка
Передозировка Эутироксом может стать причиной интоксикации организма, которая выражается в проявлении ряда симптоматических признаков:
повышение скорости метаболизма;
аритмия;
болезненное учащенное сердцебиение;
боль в центре груди;
боли в голове;
слабость мышц;
непроизвольные сокращения мышц;
переполнение кровью сосудов кровеносной системы;
болезненное состояние, сопровождающееся жаром и ознобом;
рвотные позывы;
нарушения менструаций;
повышение внутричерепного давления;
непроизвольное дрожание пальцев рук;
беспричинное чувство тревоги;
нарушения сна;
гипергидроз;
снижение веса;
жидкий стул;
остановка сердца;
Откуда берется пролактин
В головном мозге в области «турецкого седла» располагается крошечная железа внутренней секреции – гипофиз. Но, несмотря на свои микроскопичные размеры, она координирует деятельность организма в целом опосредованно или напрямую. Например, она вырабатывает тиреотропный гормон, заставляющий работать щитовидную железу. А вот соматотропный гормон воздействует непосредственно на наше тело, заставляя его расти и развиваться.
Пролактин, выделяемый гипофизом, особенно активизируется в тот период, когда женщина находится в положении. Его главная задача — подготовить молочную железу к кормлению: она увеличивается в размерах, возрастает число протоков в ней. В период, когда мама начинает прикладывать малыша к груди, пролактин отвечает за продуцирование молозива, а затем и грудного молока.
Во время беременности количество пролактина резко возрастает, но молоко из груди еще не выделяется. Это связано с тем, что действие этого гормона тормозится прогестероном – гормоном беременности. Когда малыш рождается, плацента отделяется и выходит, прогестерон перестает выделяться, и в бой вступает пролактин.
У малыша мамин пролактин участвует в раскрытии легких после рождения, так как воздействует на образование сурфактанта.
Во время кормления грудью пролактин также влияет на сохранение желтого тела яичника еще некоторое время и тормозит созревание яйцеклетки. Благодаря этому подавляется возможность новой беременности.
Вне беременности это биологически активное вещество инактивируется действием дофамина, а стимулирует его выработку повышенное количество эстрогена. Таким образом, наблюдается прямая связь между уровнем дофамина, пролактина и эстрогена.
Гипофиз – не единственное образование, участвующее в продуцировании пролактина. Кроме него в этом принимают участие молочные железы, эндометрий матки, надпочечники, печень, кожа, плацента и клетки иммунной системы.
Немедикаментозное избавление от недуга
Причин, вызывающих данное патологическое состояние, существует достаточно много. Каждая из них требует особого лечения. Но существуют и общие рекомендации, соблюдая которые станет значительно легче достигнуть баланса и устранить гормональный всплеск. Данные рекомендации исходят из условий, также провоцирующих развитие этого состояния:
- Нормализация сна, борьба с бессонницей.
- Физические нагрузки должны быть умеренной силы. Усиленные, изматывающие занятия спортом способны вызывать пролактиновые скачки.
- Не допускать голодания. Следить за питанием, избегая злоупотребления белковой пищей.
- Курение и наркотические препараты также влияют на уровень гормона. Поэтому для его снижения и приведения в норму, нужно отказаться от вредных привычек.
- Избегать хронических стрессов.
В качестве вспомогательных средств в борьбе с заболеванием используют и народные методы. Например, употребление в пищу определенного набора продуктов: кисломолочных, морских, а также овощей и фруктов.
Для нормализации эмоционального фона, снятия напряжения и противостояния стрессам применяют травяные чаи или настои. Ромашку или мяту можно заваривать в виде чая, а из пустырника, боярышника и валерианы готовят сбор из расчета 2 ст.л. смеси на 1л кипятка. Настаивают и выпивают по стакану перед сном.
Шалфей можно употреблять в качестве настоя, также использовать его для спринцевания. Для этого 1 ст.л. травы заливают 300 мл горячей воды, настаивают и используют по назначению.
Среди других средств растительного происхождения используют болиголов, смесь тыквенных семечек и кунжута, травяные сборы №1, 2, 3.
Уровень пролактина в организме человека достаточно нестабилен и постоянно колеблется.
Если это вызвано физиологическими, ситуативными причинами, то это нормально: вскоре нормальный уровень гормона восстановится самостоятельно, без посторонней помощи.
Когда его уровень сохраняется стабильно высоким на протяжении достаточного времени, это дает повод задуматься. Ситуация в данном случае, скорее всего, носит патологический характер и требует коррекции с помощью медикаментозного вмешательства.
Как лечить
Чтобы правильно провести терапию заболевания, необходимо выяснить его причину.
Одним из основных провоцирующих факторов такого состояния становится опухоль гипофиза, а именно той его части, которая отвечает за выработку пролактина. Это может быть пролактинома, а также аденома в ее макро- или микроформе.
Учитывая, что опухоль располагается в головном мозге и способна затрагивать его другие структуры, к клинической картине присоединяются и другие признаки. Как правило, это головная боль, снижение остроты зрения. В случае развития геморрагического инфаркта, присоединяются тошнота, рвота, паралич глазных нервов, нарушения сознания.
Для подтверждения наличия гипофизарной опухоли, вызвавшей гиперпролактинемию, необходимо пройти дополнительные обследования в виде МРТ, рентгенографии или КТ черепа, а также исследование глазного дна.
Лечение гиперпролактинемии определяется в зависимости от показателей содержания пролактина в крови.
В первую очередь, прибегают к медикаментозной терапии. Она осуществляется препаратами, активизирующими дофаминовую систему, поскольку дофамин подавляет выработку пролактина.
Используют 2 группы таких препаратов:
- эрголиновые – производные алкалоидов спорыньи Бромокриптин, Каберголин;
- неэрголиновые: Норпролак.
Из данного перечня средств-агонистов дофамина самым привлекательным считается Каберголин. Это препарат 3 поколения, отличающийся избирательным действием непосредственно на рецепторы дофамина. Эффект от его воздействия сохраняется более длительное время, за счет этого допускается использование 2 –3 раза в неделю.
Каберголин обладает малой степенью резистентности. Это значит, что в большинстве случаев лечения им гиперпролактинемия поддается коррекции, а случаи устойчивости к нему довольно редки.
Но стоит отметить, что при приеме данного средства в больших дозах нужно быть предельно осторожным, поскольку возникает риск поражения сердца. В течение всего периода терапии этим препаратом необходимо периодически делать эхокардиографию.
Группа агонистов дофамина способна проявлять и побочные эффекты. Среди них:
- тошнота, рвота;
- снижение АД, обмороки;
- нарушение аппетита и изжога;
- запор;
- головная боль, бессонница.
Однако наиболее выражены они при использовании Бромокриптина. Каберголин же действует более мягко. Если при терапии данным средством в течение 4 недель не наблюдается положительной динамики, то разрешается увеличить дозу. Полный курс лечения не должен превышать 6 месяцев. В период его прохождения требуется применять средства контрацепции.
Подобное лечение применимо не только при опухоли гипофиза, но и при идиопатической гиперпролактинемии. При такой форме заболевания наблюдается функциональное увеличение пролактина. То есть когда клетки гипофиза продуцируют его чрезмерное количество, но при этом их разрастания не наблюдается.
В этом случае также удобен в применении Парлодел. Его допускается использовать даже во время беременности. И, если она случается уже во время терапии препаратом, прекращение его приема не требуется.
Если в терапии гиперпролактинемии применяются агонисты дофамина, необходимо соблюдать следующие правила:
- Проводить контроль уровня пролактина 1 раз в месяц.
- При стабильном состоянии проходить МРТ 1 раз в год. В отдельных же случаях периодичность составляет 1р/3 месяца.
- 1 раз в месяц проходить обследование у окулиста.
- Следить за присоединением сопутствующих заболеваний.
Как сдавать кровь на гормоны. Расшифровка результатов анализа.
Для анализа на гормоны используется кровь из вены.
В зависимости от клинических признаков, указывающих на определённую патологию, обычно назначается анализ с тестами на конкретные гормоны.
Наиболее полную картину состояния здоровья можно получить, сдав анализ на следующие гормоны.
Гормоны щитовидной железы:
- Т3 (трийодтиронин) свободный – стимулирует кислородный обмен в тканях. Нормальные значения: 2,6 – 5,7 пмоль/л.
- Т4 (тироксин) свободный – стимулирует синтез белков. Нормальные значения: 0,7-1,48 нг/дл.
- Антитела к тиреоглобулину (АТ-ТГ) – важный параметр для выявления ряда аутоиммунных заболеваний. Нормальные значения: 0-4,11 Ед/мл.
- Некоторые другие.
Гормоны гипофиза:
- ТТГ (тиреотропный гормон) – стимулирует выработку гормонов щитовидной железы (Т3 и Т4). Нормальные значения: 0,4-4,0 мЕд/л. Повышенное значение ТТГ, как правило, свидетельствует о пониженной функции щитовидной железы.
- ФСГ (фолликулостимулирующий гормон). Нормальные значения: у женщин – зависит от фазы менструального цикла. I фаза – 3,35-21,63 мЕд/мл; II фаза – 1,11-13,99 мЕд/мл; постменопауза – 2,58-150,53 мЕд/мл; девочки до 9 лет 0,2-4,2 мЕд/мл. У мужчин – 1,37-13,58 мЕд/мл.
- ЛГ (лютеинизирующий гормон). Нормальные значения: у женщин – зависит от фазы менструального цикла. I фаза – 2,57-26,53 мЕд/мл; II фаза – 0,67-23,57 мЕд/мл; постменопауза – 11,3-40 мЕд/мл; девочки до 9 лет – 0,03-3,9 мЕд/мл. У мужчин – 1,26-10,05 мЕд/мл.
- Пролактин. Основная функция – стимулирование развитие молочных желез и лактации. Нормальные значения: у женщин (от первой менструации до менопаузы) – 1,2-29,93 нг/мл; у мужчин – 2,58-18,12 нг/мл. Повышенная концентрация пролактина называется гиперпролактинемией. Различают физиологическую и патологическую гиперпролактинемию. Физиологическая гиепрпролактинемия может быть вызвана кормлением грудью, беременностью, сильными физическими нагрузками, стрессом. Повышенная концентрация пролактина у женщин приводит к нарушению менструального цикла, может быть причиной бесплодия. У мужчин гиперпролактинемия ведет к снижению полового влечения и импотенции.
- АКТГ (адренокортикотропный гормон) – стимулирует синтез и секрецию гормонов коры надпочечников. Нормальные значения: 9-52 пг/мл.
- Некоторые другие.
Половые гормоны:
- Тестостерон (мужской половой гормон) – вырабатывается надпочечниками и в половых железах (у мужчин – в яичках, у женщин – в яичниках). Воздействует на развитие половых органов, формирование вторичных половых признаков, рост костей и мышц. Нормальные значения: у мужчин – 4,94-32,01 нмоль/л, у женщин – 0,38-1,97 нмоль/л.
- Эстрогены (женские половые гормоны). Основные эстрогены – прогестерон и эстрадиол – вырабатываются надпочечниками и яичниками. Нормальные значения прогестерона у женщин зависят от фазы менструального цикла: I фаза – 1,0-2,2 нМ/л; II фаза – 23,0-30,0 нМ/л; для постменопаузы – 1,0-1,8 нМ/л. Аналогично для эстрадиола: I фаза – 198-284 пМ/л: II фаза – 439-570 пМ/л; для постменопаузы – 51-133 пМ/л. Повышенные значения эстрогенов могут указывать на опухоли яичников и коры надпочечников, а также цирроз печени. Пониженные – на недостаточное развитие и склероз яичников.
Гормоны надпочечников:
- ДЭА-с (дегидроэпиандростерона сульфат) – необходим для синтеза тестостерона и эстрогенов. Диапазон нормальных значений для концентрации данного гормона: 3591-11907 нмоль/л; у женщин – 810-8991 нмоль/л. Однако это общая картина, при обработке данных анализа надо также учитывать возраст пациента.
- Кортизол – участвует во многих обменных процессах, активно вырабатывается в результате реакции организма на голод или стресс. Нормальные значения: для детей до 16 лет – 3-21 мкг/дл, у взрослого человека – 3,7-19,4 мкг/дл.
- Альдостерон – отвечает за регулирование водно-солевого баланса в организме. Нормальные значения: 35 – 350 пг/мл.