Как диагностируется уреаплазмоз?
Диагностика уреаплазмоза проводится в лаборатории при помощи исследования образцов материала. Они включают: соскоб (не выделения, уреаплазма паразитирует внутриклеточно) слизистой оболочки влагалища, матки, уретры или исследуется образец первой утренней мочи (молекулярно-биологическими методами).
- Микроскопия для диагностики уреаплазмоза не применяется, поскольку микроорганизм имеет очень маленький размер и его не увидеть под микроскопом. К тому же эти организмы лишены клеточных стенок, поэтому на них невозможно выполнить окрашивание по Граму. Микроскопия проводится только для оценки состояния микрофлоры влагалища и степени лейкоцитоза.
- Культура узкоспециализирована и доступна в ограниченных лабораториях. Образцы должны быть немедленно помещены в бульон до того, как они высохнут. После начальных исследований для определения рН, которые помогают дифференцировать эти организмы (например, от M. pneumoniae), следуют испытания в средах с кровяным агаром, которые содержатся в среде с 95% азота и 5% СО 2. Следует отметить, что культуральное исследование на уреаплазмоз позволяет определить только количество уреаплазм, основанное на способности этих организмов расщеплять мочевину до аммиака или аргинин. Это не является условием для постановки диагноза. Бактериологический метод применяется для определения чувствительности уреаплазмы к препаратам.
- ПЦР. Для диагностики уреаплазмоза применяются ПЦР-анализы, основанные на выявлении специфических участков ДНК микроорганизмов. Исследуются в основном образцы мочи. Чувствительность составляет до 95%, специфичность до 95%. Чувствительность с использованием вагинальных мазков несколько меньше – составляет 86%, но показатель намного выше, чем при использовании других методов. ПЦР – единственный метод рекомендованный для выявления инфекции уреаплазмы.
Уреаплазма диагностика
Дифференциальная диагностика уреаплазмоза проводится в отношении:
- других патогенных и условно-патогенных микроорганизмов (трихомониаза, микоплазмоза, гонореи), поскольку уреаплазмоз вызывает неспецифичные симптомы инфекции;
- урогенитального кандидоза;
- генитального герпеса.
Что делать при дисбактериозе
Главное — не допустить дальнейшего развития проблемы. Если игнорировать проблемы, связанные с нарушением микрофлоры, они могут привести к более серьезным последствиям для здоровья.
Нельзя заниматься самостоятельным лечением дисбактериоза у детей. Заметив признаки расстройства, необходимо показать ребёнка специалисту. Он проведёт всю необходимую диагностику, возьмёт анализ кала и разработает индивидуальную программу коррекции в зависимости от возраста малыша и активности кишечника.
В некоторых случаях назначают препараты с пробиотиками — живой культурой полезных бактерий. В ряде случаев детский дисбактериоз возможно скорректировать рациональной диетотерапией. Например, с целями коррекции микрофлоры в рацион вводятся кисломолочные продукты, богатый пищевыми волокнами прикорм.
Как проявляется ветрянка у детей?
У заболевания есть четыре периода со своими признаками и симптомами.
Инкубационный период
После инфицирования вирусу требуется около двух недель (от 13 до 17 дней), чтобы размножиться и набрать силу. В это время заболевание протекает без симптомов, и догадаться об инфекции никак нельзя.
За 1–2 суток до появления сыпи наступает непродолжительный период общего недомогания. У малыша может вырасти температура, он может стать вялым и плаксивым. Первые признаки заболевания не специфичны и соответствуют половине болезней в медицинском справочнике, так что заранее диагностировать заболевание и начать лечение не получится. Продромальный период может пройти без явных симптомов, но инфекция уже почти на пике, и малыш стал заразным для окружающих.
На этом этапе появляются характерные первые симптомы, и нужно начинать лечение. В разных местах тела малыша, в первую очередь, на лице, груди и спине, неожиданно возникают небольшие розовые пятна диаметром 2–4 мм, которые вскоре приподнимаются над кожей, становятся выпуклыми узелками. Сыпь наливается мутноватой жидкостью, через некоторое время пузырьки подсыхают, и на их месте появляются корочки. Чтобы вам было понятнее, как они выглядят, посмотрите фото ниже.
Три стадии развития сыпи: узелки, пузырьки и корочки.
Одним из отличительных проявлений ветрянки является волнообразный характер высыпаний, т.е. после первой сыпи и, возможно, небольшого затишья, начинается следующая вирусная атака, и так несколько раз. В результате на коже малыша может одновременно присутствовать сыпь на всех стадиях — узелки, пузырьки и корочки. Период высыпаний длится от 2 до 5 дней, иногда дольше. Обычно он сопровождается общим недомоганием и повышением температуры вплоть до 39–40 °C.
Чтобы проследить динамику заболевания, делайте фото тела малыша пару раз в сутки и сравнивайте их. Так вам станет понятно, когда высыпания пойдут на спад.
Период выздоровления
Через несколько дней вы заметите, что новых узелков и пузырьков на коже малыша больше не появляется, а из проявлений заболевания остались лишь корочки. Это хороший признак: инфекция побеждена, а вы наблюдаете остаточные эффекты, которые надо просто переждать. Корочки отпадут в течение 1–2 недель.
Обычно после полного выздоровления ветрянка не оставляет у маленьких детей никаких следов на коже, но для этого желательно не ковырять корочки. Объяснить крохе, почему не надо трогать зудящие болячки, непросто, но вы постарайтесь. Иначе малыш может травмировать более глубокие слои кожи или занести в ранки другие инфекции, и эти повреждения могут остаться навсегда.
Инкубационный период
После инфицирования вирусу требуется около двух недель (от 13 до 17 дней), чтобы размножиться и набрать силу. В это время заболевание протекает без симптомов, и догадаться об инфекции никак нельзя.
Симптомы дисбактериоза
Симптомы дисбактериоза не являются специфическими: они могут проявляться при различных заболеваниях.
Основные симптомы дисбактериоза следующие:
Расстройство стула
При дисбактериозе расстройство стула (понос) может чередоваться с запорами.
Метеоризм
Нарушение микрофлоры кишечника приводит к повышенному газообразованию, проявляющемуся вздутием живота, внезапным урчанием в животе и непроизвольным отхождением газов.
Отрыжка
С помощью отрыжки организм пытается избавиться от лишних газов.
Изжога
Изжога при бактериозе связана с частой отрыжкой: вместе с воздухом в пищевод попадает и кислое содержимое желудка.
Запах изо рта
При бактериозе возможен неприятный запах изо рта, поскольку газы из кишечника, попадая через пищевод в ротовую полость, нарушают чистоту дыхания.
Неприятный привкус во рту
Вместе с отрыжкой частицы содержимого желудка попадают в ротовую полость, воздействуя на вкусовые рецепторы.
Боль в животе
Боль в животе может быть вызвана резким сокращением мышц: кишечник при дисбактериозе работает нестабильно, плавность его работы нарушена. Для дисбактериоза типичны также тянущие боли, возникающие вследствие напряжения, в том числе в результате давления газов. Боль может усиливаться при смене положения, физической нагрузке или опорожнении кишечника.
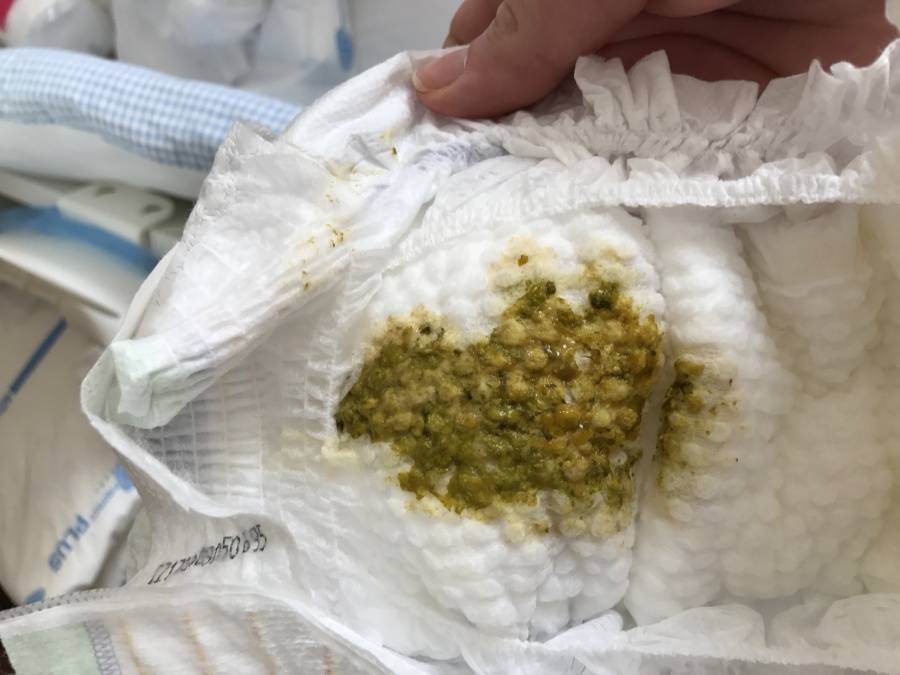
Цвет стула
Норма
Нормальный стул ребенка первого года жизни может быть желтого, оранжевого, зеленого и коричневого цвета!
Особенности
- Первые 2-3 дня жизни цвет первородного кала, или мекония, черно-зеленый (за счет большого количества билирубина, также в меконии клетки кишечного эпителия, амниотическая жидкость, слизь).
- На 3 день стул носит название переходного, в нем остатки мекония, но он уже больше в объеме и светлее.
- Затем цвет стула у детей на грудном вскармливании становится желто-оранжевым, а детей на искусственном вскармливании желто-зеленым.
- В 4-6 мес., разнообразные изменения цвета стула при введении овощей, а потом и фруктов в питание малыша
Мамы очень часто обеспокоены внезапным появлением зеленого стула у ребенка как на грудном, так и на искусственном вскармливании. При таких внезапных изменениях, нужно понять, изменено ли при этом состояние ребенка, есть ли какие-то жалобы или он спокоен, у него хороший аппетит и он отлично прибавляет в весе. Ведь вес очень чувствительный показатель здоровья такого маленького ребенка!
Наш малыш спокоен, аппетит сохранен, в весе прибавляет.
Любое изменение питания меняет цвет стула. Такое случается, если вы:
- Поменяли смесь (воздержитесь от частой смены смеси, это большой удар по пищеварению) – если ваш ребенок хорошо переносит эту смесь, растет, просто «растите» с ней.
- Ввели любой! прикорм, хотя самые яркие оттенки дают фрукты и овощи в рационе вашего малыша.
Цвет стула в этом случае зависит от цвета прикорма – зеленый оттенок стула при приеме зеленых овощей (брокколи, горошек и стручковая фасоль), рыжий при приеме богатых каротином фруктов и овощей (морковь, тыква, персик, абрикос), свекла дает розово-бордовый оттенок стула , не вводите ее в рацион слишком рано (до 10 мес.). Есть взаимосвязь цвета стула с диетой кормящей мамы, максимальная при наличии большого количества фруктов и овощей. Поэтому не паникуйте, увидев зеленое или красное содержимое подгузника, если там нет примесей слизи или крови, а вспомните, что нового появилось в диете вашего малыша за последние сутки или на какой кулинарный эксперимент вчера пустились вы. - Вы даете ребенку лекарства (или мама кормит грудью и пьет лекарства сама)
- Прием некоторых лекарств меняет цвет стула: черный цвет связан с приемом препаратов железа, угольных сорбентов; прием антибиотиков (даже кормящей мамой) часто меняет и цвет стула (на более зеленый) и его консистенцию (более жидкий).
Если кроме зеленоватого цвета нет никаких других отклонений, то вам не о чем волноваться.
Состояние ребенка изменено: есть рвота, нет аппетита, стул жидкий, имеет примеси слизи или даже крови, малыш быстро теряет в весе.
Это признаки кишечной инфекции, течение ее опасно в таком возрасте, следует срочно обратиться к врачу!
Тревожные симптомы, следует срочно обратиться к педиатру!
Стул ребенка первого месяца жизни – белый или очень светлый (цвет «белой глины») – такой цвет стула, особенно в сочетании с нарастающей желтухой и темным цветом мочи, может говорить о сужении или недоразвитии желчных протоков внутри печени, чаще всего врожденного характера. В таком случае необходима срочная консультация педиатра, хирурга и дополнительное обследование. Если у внешне здорового до этого ребенка более старшего возраста развиваются похожие признаки, вероятно заболевание печени, что тоже является поводом немедленного обращения к врачу.
Что такое дисбактериоз
Современные педиатры все чаще говорят, что дисбактериоз — это не болезнь, а состояние любых слизистых оболочек, при котором нарушен баланс микрофлоры. Чаще всего встречается дисбактериоз кишечника у детей — уменьшение полезной микрофлоры и размножение патогенных организмов.
Дисбактериоз у детей до года — очень распространенное явление. В норме в кишечнике человека присутствуют бифидо- и лактобактерии, они защищают кишечник от патологической флоры и токсинов, участвуют в пищеварении, позволяют полноценно усваивать белки, жиры, углеводы, витамины, различные кислоты.
Помимо полезных бактерий в кишечнике ребенка живут и условно-патогенные организмы (стафилококк, энтерококк и другие), которые в незначительном количестве не опасны, но размножаясь, могут вызывать признаки дисбактериоза у детей: тошноту, вздутие и боль в животе и так далее.
Методы диагностики дисбактериоза
Прежде всего, необходимо установить причину вызванных нарушений. Только при прекращении воздействия фактора, вызвавшего дисбактериоз, возможно восстановление нормальной микрофлоры кишечника.
Для выявления причины дисбактериоза используются лабораторные методы диагностики.
Анализ кала на дисбактериоз
Анализ кала на дисбактериоз относится к культуральным исследованиям. Производится посев микрофлоры. Оценивается концентрация и соотношение полезных, условно-патогенных и патогенных микроорганизмов.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Что делать при дисбактериозе у малышей?
Коррекция дисбактериоза кишечника у детей направлена на устранение причины и симптомов нарушения.
Женщинам, желающим узнать, как помочь малышу при коликах и газах, желательно ознакомиться с советами
доктора. Зачастую специалист назначает:
- бактериофаги;
- пероральные сорбенты;
- ферментативные средства;
- ветрогонные препараты;
- назначают пробиотики для малышей, чтобы заселить микрофлору, или пребиотики для стимуляции роста собственных колоний;
- иногда антибиотик;
- прием интерферонов.
Для коррекции дисбиоза также показаны прогулки на свежем воздухе, дополнение рациона питания
пробиотическими продуктами и нормализация режима сна и отдыха детей
Что такое дисбактериоз
Кишечник человека населяют миллиарды различных микроорганизмов. Этих микробов около 450 видов, а общее число их клеток больше, чем клеток во всём теле . Собственная микрофлора ребёнка начинает формироваться сразу после рождения. Микробы попадают в его кишечник несколькими путями: через родовые пути матери, при прикосновениях к её коже и с грудным молоком.
- Чаще всего, у здорового человека пподавляющее большинство кишечных микробов — полезные. Они выполняют жизненно важные функции:
- участвуют в процессах пищеварения;
- участвуют в обмене веществ;
- производят витамины и другие биологически активные вещества;
- способствуют становлению и работе иммунной системы;
- поддерживают оптимальный уровень кислотности.
От микрофлоры кишечника могут зависить даже настроение, сон и аппетит . Однако все эти функции микрофлора может выполнять только тогда, когда между их видами существует равновесие.
Если в микробном составе кишечника происходит дисбаланс, полезных бактерий становится меньше в организме может произойти сбой. В таких случаях говорят о дисбактериозе, или дисбиозе
Важно понимать, что это не заболевание, а состояние, которое может возникать по самым разным причинам.
Распространенные осложнения уреаплазмоза
- Осложнения включают пиелонефрит, воспалительные заболевания органов малого таза, хориоамнионит, послеродовую лихорадку, мертворождение, преждевременные роды. Более редкие осложнения включают менингит, абсцесс мозга, эндокардит, раневые инфекции и бактериемию.
- Воспалительные заболевания органов малого таза – это клинический диагноз. Многие случаи могут быть бессимптомными или иметь только минимальные симптомы. Классические симптомы включают лихорадку, тазовую боль или боль в нижней части живота и одно или несколько из следующих состояний при обследовании таза: болезненность матки, придатков.
- Клинические проявления пиелонефрита включают лихорадку, дизурию, боли в животе и/или спине, а также чувствительность к перкуссии реберно-позвоночного угла на пораженной стороне. Возможна гематурия.
- Воспаление предстательной железы. Простатит может вызывать боль во время мочеиспускания, мутную или кровавую мочу, затруднение мочеиспускания, боль в области половых органов и срочную потребность в мочеиспускании.
- Эндометрит. Воспаление слизистой оболочки матки может вызвать боль в области таза, ненормальное влагалищное кровотечение или выделения и лихорадку. Эндометрит может быть вызван различными бактериями, но инфекция уреаплазмы в анамнезе повышает риск.
- Камни в почках. В некоторых случаях уреаплазма может играть роль в образовании камней в почках. При обострении нефролитиаза отмечаются сильные боли в области малого таза, нижней части спины, живота, лихорадки, трудности с мочеиспусканием и мутную, кровянистую или дурно пахнущую мочу.
- У беременных с хориоамнионитом отмечается лихорадка и боли в животе или в области таза.
Уреаплазмоз
Хорошие и вредные бактерии

Малыш начинает беспокойно себя вести
Но в царстве микроорганизма кишечника, к большому сожалению, вошел не только состав полезных бактерий, таких как: бифидобактерий, лактобактерий, кишечных палочек, бактериодов — здесь присоседились и нейтральные, и вредоносные обитатели.
Жизнь нейтральных бактерий таких как: пептострептококков, клостридий, стафилококков, протеев, клебсиел, вейлонелл, не дает организму ни плохого, ни хорошего. А наносят существенный вред «нехорошие» микроорганизмы. И счастливое время, когда малыш появился только на свет и они с мамой проводят время дома, может омрачиться его неожиданным ухудшением здоровья.
Важной проблемой, волнующей всегда родителей новорожденного остается состояние его органов пищеварения. Когда малыш начинает беспокойно себя вести, у него возникают кишечные колики, запоры, гиповитаминоз, тогда родители начинают бить тревогу
И это правильно. Потому что такие проявления схожи с дисбактериозом.
Симптоматика заболевания

Питание при дисбалансе микрофлоры кишечника играет значимую роль
Болезнь у детей обычно сопровождается характерными для данного заболевания неприятными симптомами:
- нестабильность стула в виде поносов, сменяющихся запорами, с примесью слизи, крови, не переваренных кусочков пищи в кале;
- метеоризм;
- периодические спазмирование и болезненные ощущения в районе живота;
- потеря аппетита;
- присутствие неприятного запаха из ротовой полости.
При выявлении подобных признаков у детей необходимо обязательное посещение врача с целью диагностирования заболевания и применения правильного лечения, не допуская развития других серьезных патологических процессов.
Какие могут быть причины зеленого стула со слизью?
Иногда стул зеленого цвета, а особенно со слизью, может говорить о различных патологиях
Но всегда важно обращать внимание не только на цвет содержимого подгузника, но и на состояние ребенка в целом: его поведение, активность, прибавки веса. Если единственное, что вас смущает, — цвет стула, скорее всего, с ребенком все нормально
Например, частый, слишком жидкий, порой водянистый, пенистый зеленый стул с примесью слизи может встречаться у детей с низкими прибавками веса. Такой феномен встречается у грудничков, которые больше получают переднего молока, в то время как заднее, более питательное и калорийное, поступает в меньшем количестве. Общее самочувствие ребенка при этом не страдает.
Зеленый стул со слизью может быть у ребенка с аллергией. В этом случае в кале младенца могут дополнительно присутствовать в большом количестве прожилки крови; кроме того, сам ребенок будет более раздражительным, капризным, может нарушаться сон, а на коже могут возникать различные высыпания.
К сожалению, младенцы не застрахованы от кишечных инфекций, и тогда частый, водянистый зеленый стул со слизью будет сочетаться с нарушением общего самочувствия ребенка, слабостью, повышенной температурой тела, слабым сосанием, рвотой.
Степени дисбактериоза
Педиатры выделяют четыре степени дисбактериоза у грудничков:
- 1 степень. У малыша нарушается аппетит, он плохо набирает вес. Проявляется метеоризм, кал становится бесцветным. Чаще всего причиной является неправильное питание либо аллергия на продукты. Состояние не является опасным.
- 2 степень. Характерен метеоризм, колики в животе, отсутствие аппетита, запор или диарея. Стул зеленый, имеет неприятный запах и включает остатки непереваренной пищи. Лабораторное исследование позволяет обнаружить грибки, протеи, стафилококки.
- 3 степень. Патогенные микроорганизмы размножаются. Возможна хроническая диарея у малыша, фекалии имеют тухлый запах и зеленоватый цвет, большое количество комочков непереваренной пищи. Существенно ухудшается иммунитет, возможны симптомы рахита, сыпь, метеоризм, тошнота, колики. Малыш может утратить аппетит, возможно общее недомогание.
- 4 степень. В микрофлоре огромное количество патогенных микроорганизмов, которые могут вызвать сальмонеллез, дизентерию и прочие инфекционные патологии. Вредоносные микроорганизмы могут попадать в иные органы и провоцировать воспалительные процессы в любом органе. Скапливается много токсинов, что приводит к слабости, отравлению, головной боли, повышению температуры. Диарея может стать хронической, у каловых масс гнилостный запах. Ребенок резко теряет в весе, становится нервным, имеет признаки авитаминоза и малокровия.
Дисбактериоз кишечника у ребенка. Препараты для лечения заболевания. Симптомы у детей при развитии недуга
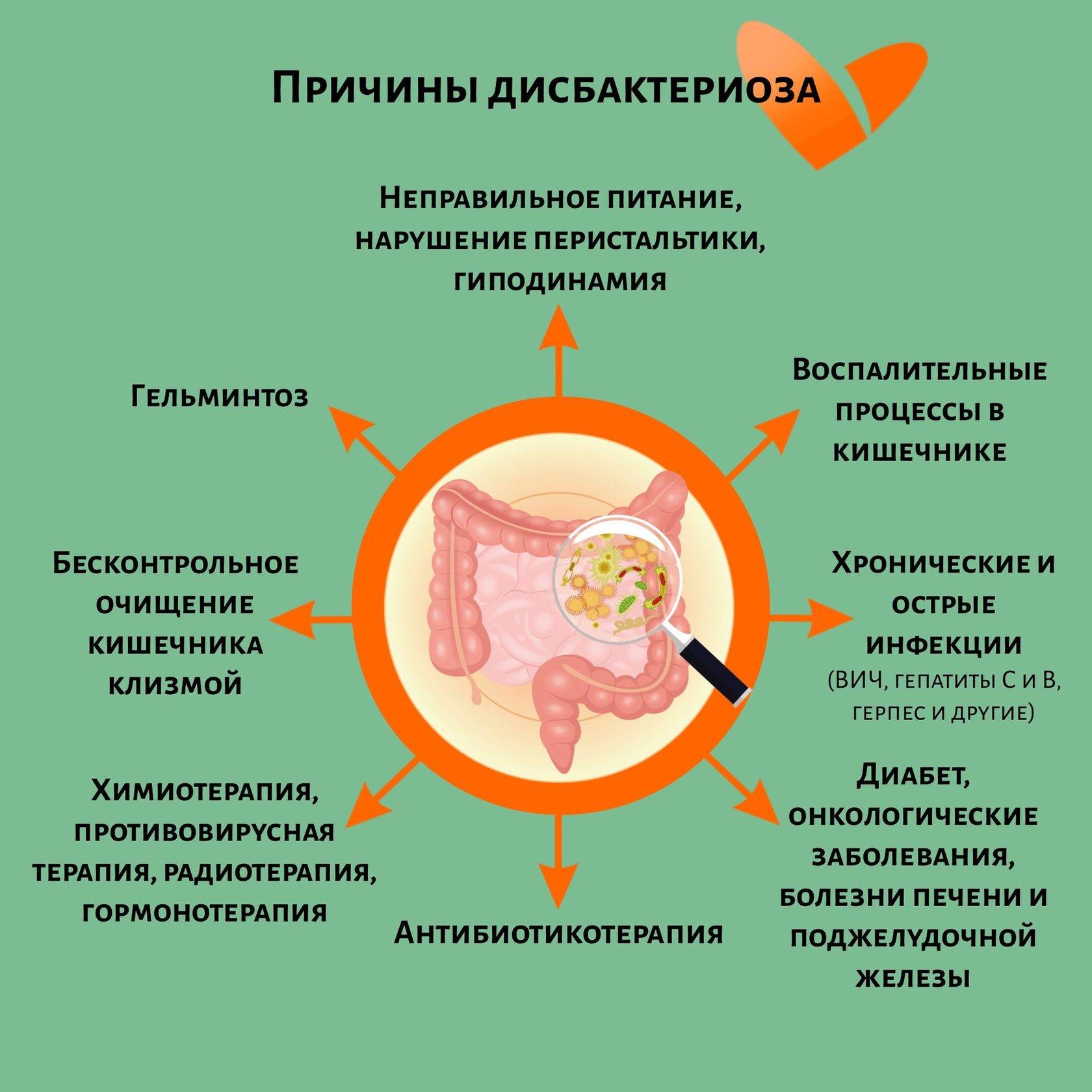
Помимо основных причин существуют факторы, которые могут поспособствовать нарушению микрофлоры кишечника:
- наличие паразитов в организме;
- заболевания пищеварительной системы в хронической форме;
- неправильное питание: преобладание сладостей и тяжелой пищи, недостаток клетчатки.
У детей старшего возраста дисбактериоз может быть развит в следствие:
- вегетососудистой дистонии;
- наличие операционных вмешательств на органах пищеварения в анамнезе;
- половое созревание.
 Первичный дисбактериоз кишечника у детей
Первичный дисбактериоз кишечника у детей
Ребенок появляется на свет со стерильным кишечником и от того, как правильно произойдет заселение микроорганизмами, зависит дальнейшее здоровье малыша
Первое заселение происходит при прохождении ребенка по родовым путям и во время кормления, поэтому так важно сразу после рождения прикладывать младенца к груди. Грудное молоко содержит в себе питательные вещества необходимые для развития нормальной микрофлоры кишечника
Лактоза – основное питательное вещество молока, способствует размножению бифидобактерий. Продуктом переработки полезными микроорганизмами лактозы является молочная кислота, являющаяся неблагоприятной средой для роста патогенных бактерий. Поэтому дети на грудном вскармливании имеют меньший риск развития кишечных инфекций по сравнению с искусственным вскармливанием.
Не одна смесь не окажет такое действие, как материнское молоко, поскольку кишечник не способен поддерживать оптимальное соотношение бифидобактерий с другой флорой, в результате развивается первичный дисбактериоз. Такое состояние для маленького организма может быть опасным, из-за преобладания патогенных бактерий, полезные вещества не в полной мере усваиваются организмом, что приводит к нарушению стула, который вымывает элементы, минералы и витамины. Такой процесс грозит развитием анемии, рахита и отставанием в развитии.
Как лечить дисбактериоз кишечника у детей
При обнаружении признаков дисбактериоза у детей в первую очередь специалист подбирает диетотерапию. При смешенном вскармливании в рацион необходимо включить кисломолочные продукты, детям старшего возраста нужно уменьшить потребление животных белков, углеводов, сахаров, ввести продукты, богатые пищевыми волокнами, а также кисломолочные напитки.
При дисбактериозе кишечника у детей назначаются препараты, способствующие размножению и росту полезных бактерий (пребиотики), составы с содержанием живых монокультур (пробиотики) и комбинированные препараты (симбиотики). Для профилактики повторного развития дисбактериоза назначаются бактериофаги, при неэффективности лечения – антибиотики.
Лечение дисбактериоза у детей
Многие специалисты рекомендуют не давать ребенку никаких лекарств, поскольку дисбактериоз в таком возрасте является частым явлением. В некоторых случаях достаточно устранить негативные факторы для того чтобы микрофлора восстановила нормальные показатели. Но при отсутствии улучшения и при тяжелых формах недуга требуется комплексное лечение:
- нормализация питания, устранение рвоты;
- восстановление стула, устранение диареи и запоров;
- ликвидация болевых ощущений в животе;
- восстановление всасываемости и усвояемости полезных веществ;
- нормализация пищеварения;
- налаживание моторики кишечника;
- устранение симптоматики и облегчение общего состояния малыша.
Как лечить дисбактериоз кишечника у детей? восстановление микрофлоры кишечника у детей проходит при помощи медикаментозной терапии, соблюдении диеты. Лекарственные препараты назначаются индивидуально, исходя из особенностей, интенсивности симптоматики, стадии и причин развития недуга. Терапия назначается только после диагностирования дисбактериоза на основании проведенных анализов крови, мочи и кала. Вид препарата, дозировка и длительность приема устанавливается в конкретном случае только врачом, с учетом пользы и рисков для организма ребенка.
Резюме для родителей
Дисбиоз в детском возрасте встречается довольно часто, но несмотря на его безобидность, не стоит игнорировать любые жалобы со стороны пищеварительного тракта и изменения стула у ребенка. Диагностировать недуг довольно легко, достаточно сдать анализ мочи, крови и кала. На основании полученных результатов назначается диета и медикаментозная терапия, позволяющие справиться с патологией.
Намного проблематичней установить причину развития дисбиоза, что могло бы избавить ребенка от недуга навсегда. С помощью профилактических мер можно не допустить его повторного развития, поэтому самый надежный метод борьбы – профилактика.
Предпосылки возникновения дисбактериоза у новорожденных с первых дней жизни
Позднее прикладывание к груди это не единственная такая в своем роде, хотя и является основной, причина развития дисбактериоза. Существует еще достаточное количество разных факторов, которые непосредственно влияют на развитие дисбаланса у новорожденных детей. Среди таких факторов — антибактериальная терапия на раннем периоде развития малыша.
Если мама еще до рождения ребенка применяла антибиотики, то они будут присутствовать в материнском молоке в любом случае. В последствии грудного кормления они попадут и в организм малыша
По этому не играет важной роли кто принимал антибиотики: мама или сам малыш
Квалифицированные врачи рекомендуют лечиться без применения антибиотиков или включать их в процесс лечения когда просто нет другого выбора. Оба вышеперечисленных фактора являются главными причинами развития дисбактериоза у новорожденных детей.
Немаловажное значение играет и то, в каком непосредственно состоянии находится микрофлора матери. Если в период рождения малыш попадает в среду негативную, к примеру у мамы был отмечен вагиноз, то вероятность развития дисбактериоза у ребенка увеличивается в несколько раз
Тревожные симптомы
Теперь остановимся на признаках, которые должны насторожить родителей.
- Запоры или редкие эпизоды нормального опорожнения кишечника. Это очень серьезная проблема, которую ни в коем случае нельзя оставлять без внимания. Причин появления запоров очень много, поэтому потребуется тщательная диагностика под контролем детского гастроэнтеролога в Калининграде. Учащенный стул не всегда говорит о патологии. Если другие параметры нормальные, то нет повода для беспокойства. Возможно, причиной подобного изменения является богатая клетчаткой пища.
- Изменение консистенции и формы кала. Фрагментированный (овечий) или плотный кал по Бристольской системе – это тип 1-2, то есть явное отклонение от нормы. Но кашицеобразный стул и в виде хлопьев тоже нельзя считать нормальным.
- Неустойчивый стул. Под этим определением подразумевается изменение частоты, консистенции и прочих параметров.
- Изменение цвета. О нормальной цветовой гамме говорилось выше. Но не всегда каловые массы соответствуют этим условиям. Особую тревогу у родителей должен вызвать стул нестандартных оттенков: серого, черного, зеленого и ярко-желтого цвета. Самый грозный и четкий симптом – это черный кал. Он говорит о неинтенсивном кровотечении в желудке или 12-ти перстной кишке.
- Примеси. Присутствие в кале свежей крови алого цвета говорит о массивном кровотечении. В такой ситуации требуется экстренная медицинская помощь. Слизь в кале в большом количестве – это характерный признаки колита, а понос со слизью часто наблюдается при кишечных инфекциях.
- Фрагменты непереваренной пищи в кале свидетельствуют о нарушении переваривания. Такому очевидному симптому тоже нужно придавать серьезное значение.
При появлении любого из перечисленных признаков надо показать ребенка детскому гастроэнтерологу. Пусть тревога окажется ложной, но это намного лучше, чем впоследствии пожинать плоды беспечности.
Особенности возбудителя уреаплазмоза
Уреаплазмы – это бактерии, которые обычно содержатся в мочевыделительной и половой системе человека. Это паразитические внутриклеточные микроорганизмы, которые не могут жить без хозяина (человека или животного).
Уреаплазмы относятся к классу бактерий микоплазма (Mycoplasma). Выделяют два патогенных для человека вида уреаплазм Ureaplasma Parvum, Ureaplasma urealiticum (ниаболее патогенная), которые вызывают заболевания и на которые проводится лабораторная диагностика. Виды Ureaplasma включают самые маленькие известные организмы, которые могут размножаться. Бактерии обладают тропностью к слизистым мочеполовой системы.
Особенность уреаплазм – это микроорганизмы, занимающие промежуточное положение между одноклеточными и вирусами. Микроорганизм имеет мембрану, микрокапсулу, генетический материал (благодаря чему ее можно распознать). Однако, уреаплазма не содержит клеточной стенки, в этом ее уникальность, поскольку это делает ее устойчивой к некоторым распространенным антибиотикам (например, группа пенициллинов), поскольку механизм действия этих препаратов нацелен на разрушение именно клеточной стенки.
Бактерии уреаплазмы относятся к условно-патогенной микрофлоре, поэтому, как правило, живут в равновесии и большинстве случаев не вызывают заболеваний. Однако если их популяция растет при ослаблении иммунитета или воспалительных заболеваниях, они вызывают инфекции и проблемы со здоровьем.
Диагностика Дисбактериоза у детей:
Состав микрофлоры тонкой и толстой кишки проверяют прямыми и косвенными методами. Прямой метод – посев дуоденального и еюнального содержимого, полученного с помощью стерильного зонда. Если количество бактерий свыше 105 КОЕ/мл или нормальная микрофлора избыточно увеличивается, тогда это говорит о дисбактериозе.
Косвенные методы диагностики дисбактериоза у детей:
1. Бактериологическое исследование кала
Проводят посев материала на определенные питательные среды, чтобы обнаружить условно-патогенную микрофлору, диагностировать снижение количества нормальных симбионтов.
2. Дыхательный водородный тест
Позволяет определить концентрацию водорода в воздухе, который выдыхает больной ребенок. Это метод экспресс-диагностики. Его преимущество – в экономии времени, которое затрачивается на диагностику заболевания.
3. Метод газово-жидкостной хроматографии
Применяется для уточнения видовой принадлежности штаммов обнаруженных анаэробов.
Диагностика
Нарушения работы кишечника при дисбактериозе связаны, прежде всего, с основным заболеванием (см. причины дисбактериоза). Собственно нарушения состава микрофлоры могут приводить как к запорам, и к поносам, появлению в стуле слизи, зелени и других примесей.
Диагноз “дисбиоз” всегда вторичный и выставляется врачом при наличии заболеваний пищеварительной системы (гастродуоденита, запоров, хронических воспалительных заболеваний кишечника, атопического дерматита и др.).
Диагностика дисбактериоза основывается на данных лабораторных исследований.
Исследование кала на дисбактериоз в настоящее не является стандартом диагностики, т.к. практически невозможно осуществить правильный сбор кала (он должен быть собран в стерильную посуду в анаэробных условиях, исследован теплым и др.). Кроме того, состав внутрипросветной микрофлоры кишечника, попадающей в кал, отличается от состава пристеночной микрофлоры кишечника (расположенной на стенках кишечника).
Для определения состава микрофлоры кишечника в настоящее время применяются:
- копрологическое исследование,
- биохимическое исследование кала,
- бактериологическое исследование кишечного содержимого и жёлчи.
- бактериологическое исследование соскоба со слизистой оболочки 12-перстной или тощей кишки при ЭГДС (гастроскопии),
- бактериологическое исследование соскоба со слизистой оболочки прямой и толстой кишки при колоноскопии.
Последние два исследования позволяют оценить пристеночную микрофлору кишечника, т.е. получить объективную информацию. Конечно, проведение сложных эндоскопических исследований только лишь для подтверждения дисбактериоза нецелесообразно и должно выполняться по строгим показаниям.
На что нужно обращать внимание
У детей часто случаются, как поносы, так и запоры. Особенно нестабилен стул у малышей до года
Поэтому маме для ежедневной диагностики достаточно обращать внимание на следующие параметры:
- Частота стула (за сутки и в течение недели).
- Объем каловых масс.
- Консистенция и однородность.
- Цвет кала и запах.
- Наличие примесей (слизь, кровь).
- Эпизоды неудачного опорожнения кишечника.
- Отсутствие в течение длительного времени естественных позывов к дефекации.
Также при анализе надо обязательно учитывать жалобы ребенка на боли в животе, чувство неполного опорожнения и прочую симптоматику. Конечно, не следует создавать проблему искусственно, но закрывать глаза на признаки неблагополучия тоже нельзя. Легкомыслие может обернуться плачевно. Это должны четко понимать все мамы и папы.
Лучше лишний раз перестраховаться, и проконсультироваться с детским гастроэнтерологом. В детском центре “Эдкарик” работают настоящие профессионалы. К нам ежедневно обращаются десятки малышей, проживающих в Калининграде и области. Консультируются пациенты и из других регионов.

















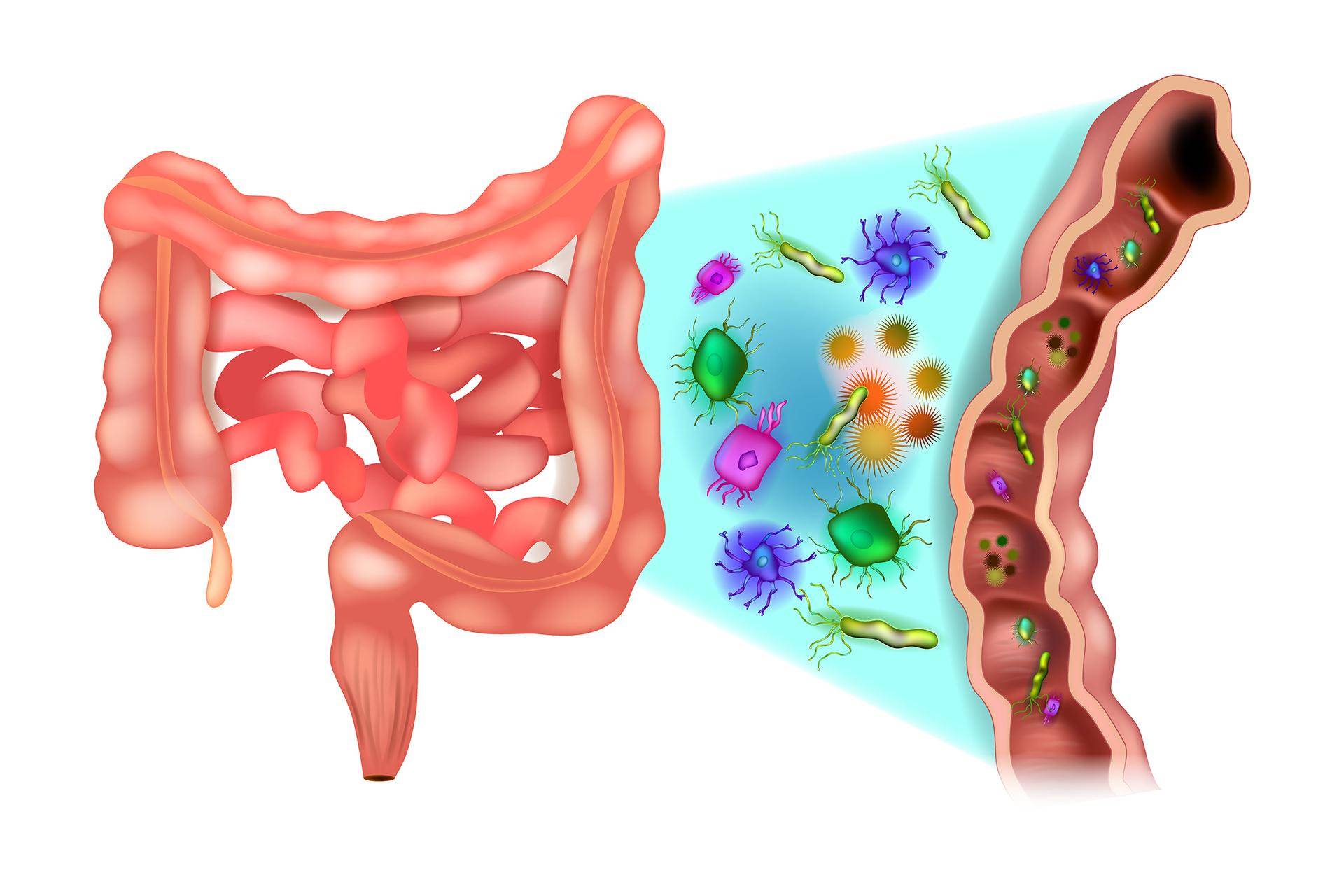 Первичный дисбактериоз кишечника у детей
Первичный дисбактериоз кишечника у детей