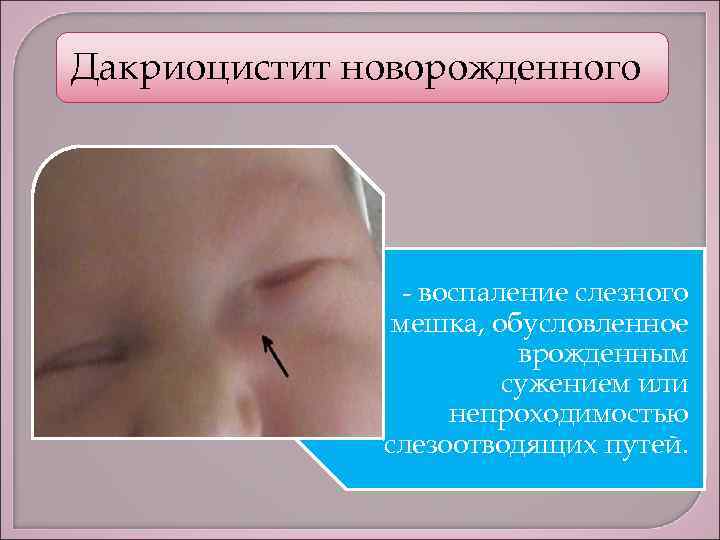
Причины и факторы риска
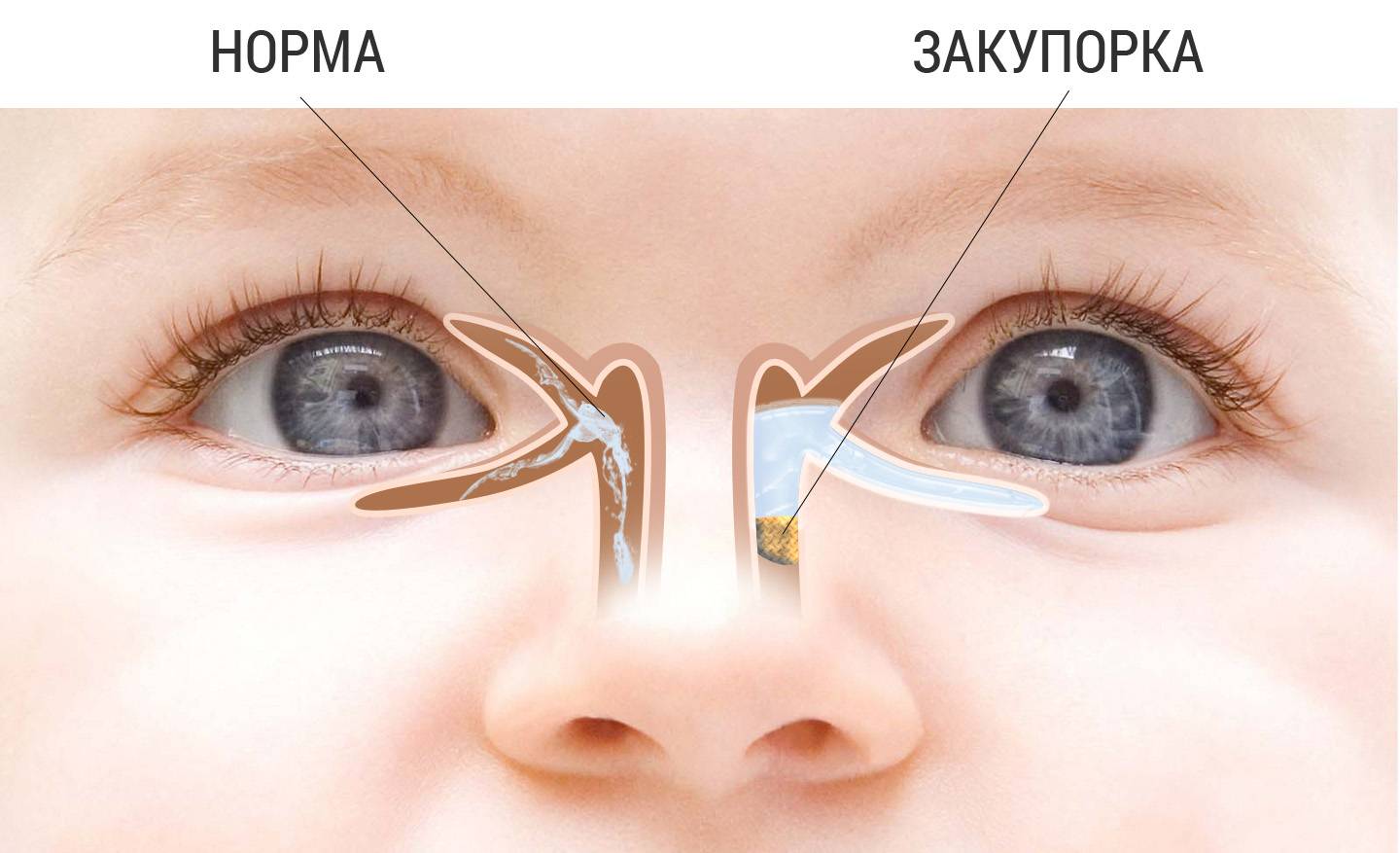
Хронический дакриоцистит развивается вследствие закупорки или сужения носослезного протока, а также застоя слезы, которая не имеет полноценного оттока и становится благоприятной средой для развития микроорганизмов. В возникновении подобного состояния обычно виноваты заболевания носа или околоносовых пазух: гайморит, ринит, искривление носовой перегородки, полипы. Реже причиной служат повреждения слезоотводящих путей при травмах или хирургических вмешательствах на тканях лица.
Острый дакриоцистит обычно развивается на фоне хронического, когда патогенные микроорганизмы (чаще всего стафилококки или пневмококки) проникают через стенку слезного мешка в окружающую его клетчатку. Этому способствуют следующие факторы:
- профессиональные вредности (пыль, агрессивные химические вещества);
- инфекционные процессы во рту, носоглотке, околоносовых пазухах;
- снижение иммунитета, авитаминоз;
- резкие колебания температуры окружающего воздуха;
- сахарный диабет.
Почему гноится глаз у новорожденного?

Основных причин, почему у новорожденного может начать гноиться глаз, две: конъюнктивит и дакриоцистит.
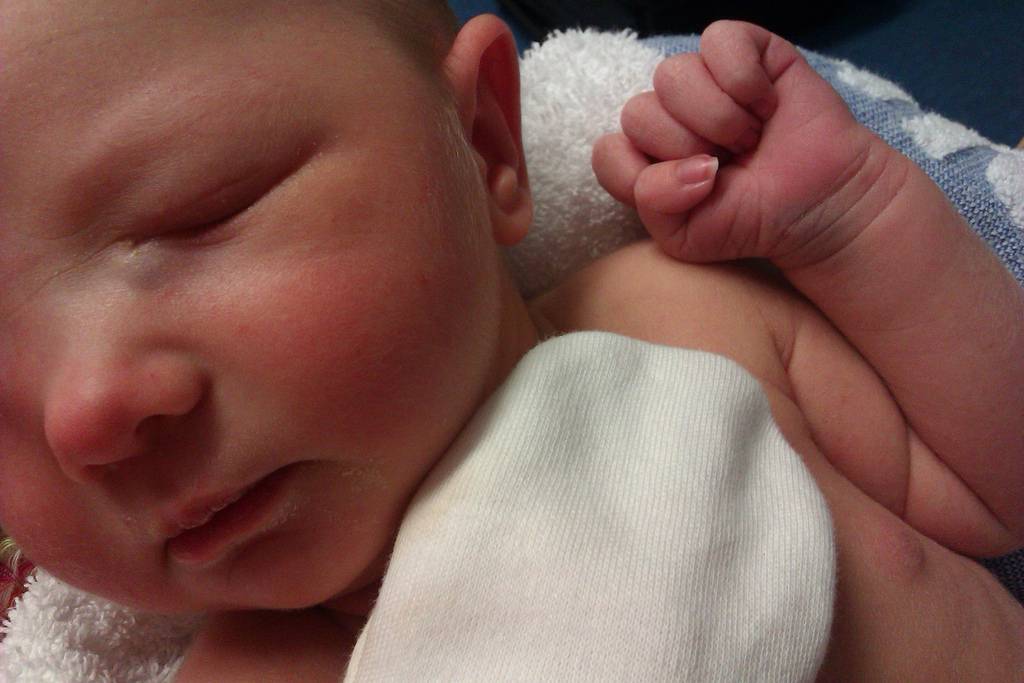
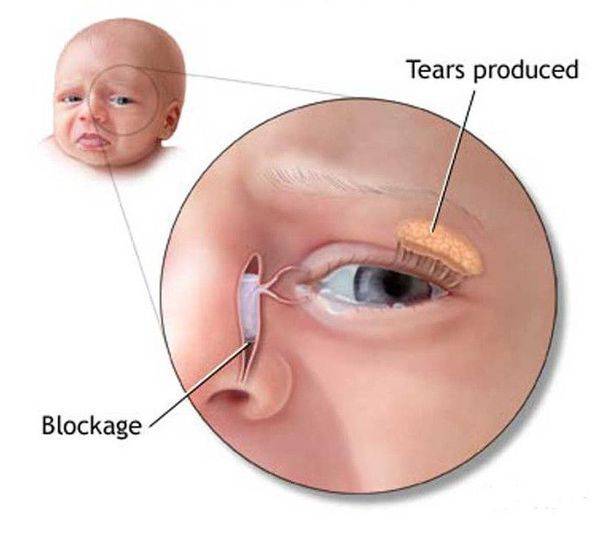
Конъюнктивитом называется воспаление слизистой глаза, вызванное вирусами, бактериями или аллергией. Дакриоцистит – это воспаление слезного мешка, оно может быть врожденным. Пока ребенок находится в мамином животе, его слезные каналы перекрыты тонкими пленочками и заполнены желатинообразной массой (слизью), чтобы внутрь не попали околоплодные воды. К моменту рождения пленочка обычно рассасывается, а во время первого крика слизь выходит наружу, освобождая слезные протоки. Если по каким-то причинам этого не происходит, путь слезам остается перекрыт. Жидкость застаивается в слезном мешке, может начаться воспаление.
Дакриоцистит у новорожденных бывает чаще, чем конъюнктивит. Обычно он поражает один глаз, а при конъюнктивите страдают оба. Также дакриоцистит можно заподозрить, если при нажатии из слезного канала выделяется слизь или гной. Но так как появления болезней схожи, а лечение будет разным, окончательный диагноз должен поставить врач при осмотре.
Симптомы воспаления слёзного канала
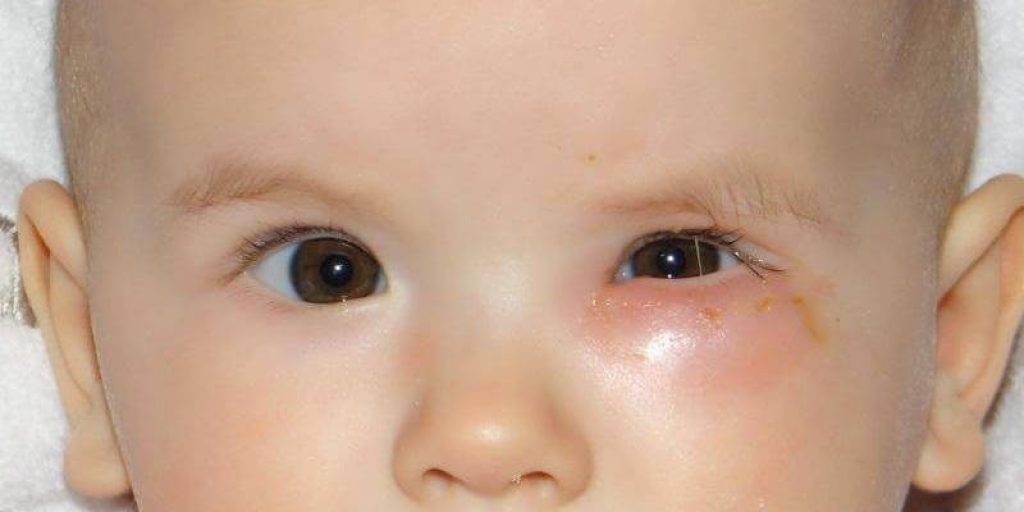
Признаки дакриоцистита проявляются постепенно. Как внешне выглядит воспаление слёзного канала можно увидеть на фото.
Первое, на что обращают внимание – это внезапное обильное слезотечение при низких температурах воздуха. Симптом говорит о начальном этапе заболевания
Другие признаки дакриоцистита:
- синдром мокрого глаза;
- отёк нижнего века;
- помутнение зрения;
- зуд, краснота, болезненность век;
- увеличение лимфоузлов за ушами;
- неконтролируемое слезотечение;
- гнойные выделения из слёзного протока.
В тяжёлых случаях отёк нижнего века сужает глазную щель. Обычно болезнь диагностируют только с одной стороны.
Симптомы конъюнктивита
В диагностике конъюнктивита важно определить тип патологии. Вид недуга зависит от причин, его вызвавших
У новорожденных, как и у взрослых, конъюнктивит бывает нескольких типов. Самыми распространенными из них являются бактериальный, вирусный и аллергический.
Понять, как отличить конъюнктивит от дакриоцистита у грудничков, помогут следующие признаки:
- Во время дакриоцистита у грудничков воспаление, как правило, возникает с одной стороны. Конъюнктивит обычно охватывает оба глаза.
- Характерным признаком дакриоцистита новорожденных служит увеличение слезного мешка, воспаление визуально становится заметным. При конъюнктивите отек незначительный.
- Болевые ощущения при дакриоцистите возникают в области между уголком глаза и носа.
Во время конъюнктивита боль отмечается в уголках глаз.
Во многих случаях при конъюнктивите наблюдается зуд в глазах. Для дакриоцистита у новорожденных этот симптом не столь характерен. Когда воспаляется слезный мешок, он затрагивает кровеносные сосуды, из-за чего может повышаться температура тела. В случае с конъюнктивитом такого симптома, как правило, не наблюдается.

Определить, что это — конъюнктивит или дакриоцистит — может только специалист. Поэтому при первых симптомах воспаления глаз нужно записаться на прием к офтальмологу.
Методы лечения у двух этих заболеваний разные. Например, для устранения непроходимости слезных каналов при дакриоцистите часто прибегают к операции, чтобы проколоть их. В случае с конъюнктивитом этого не требуется. Общими способами терапии являются промывания, применение мазей, капель и массажей. Однако конкретные препараты и технику массажа назначает только врач.
Отметим еще одну важную деталь. Такое заболевание, как конъюнктивит, является заразным. Дакриоцистит не передается другим малышам.
Лечение заболевания, вне зависимости от того, поставлен диагноз конъюнктивит или дакриоцистит, требует квалифицированной медицинской помощи. Самолечение в обоих случаях противопоказано.
Когда конъюнктивит или дакриоцистит не находится в запущенной стадии, то после назначения лечения и получения рецепта препаратов терапия может проводиться дома. Капли и мази специалист подбирает в соответствии с природой заболевания
Но важно учитывать дозировку
При лечении грудничков она будет минимальна. Кроме того, многие мази имеют ограничения по возрасту. Далеко не все препараты можно применять с рождения.
Если же врач все-таки назначил мазь, чтобы лечить конъюнктивит или дакриоцистит, ее необходимо правильно использовать. Храниться средство должно в прохладном месте, как правило, его оставляют в холодильнике. Но перед использованием мазь нужно согреть, для этого достаточно потереть тюбик в руках.
В домашних условиях для промывания глаз, когда у малыша конъюнктивит или дакриоцистит, можно использовать настои трав, некрепкий черный или зеленый чай, слабый раствор марганца. Однако все средства народной медицины следует применять, только посоветовавшись с врачом.

Подводя итог, сделаем вывод, что рассмотренные в статье заболевания имеют совершенно разную природу. Фактически это два разных недуга, к которым приводят разные причины. Соответственно, каждый из них требует применения определенных методов лечения. Средства, которые помогают в одном случае, в другом могут серьезно навредить.
Перечисленные в статье симптомы помогут по внешним признакам определить вид заболевания. Однако до консультации с врачом нельзя начинать лечение и применять какие-либо средства.
Еще раз отметим, что оба заболевания могут иметь серьезные последствия, если вовремя не обратиться к специалисту. Не стоит рассчитывать только на собственные знания.
Лечение
Чем быстрее начать лечение – тем благоприятнее прогнозы.
Избавиться от дакриоцистита проще всего при комплексном подходе, который предполагает медикаментозную терапию, а также массажные процедуры и регулярные промывания.
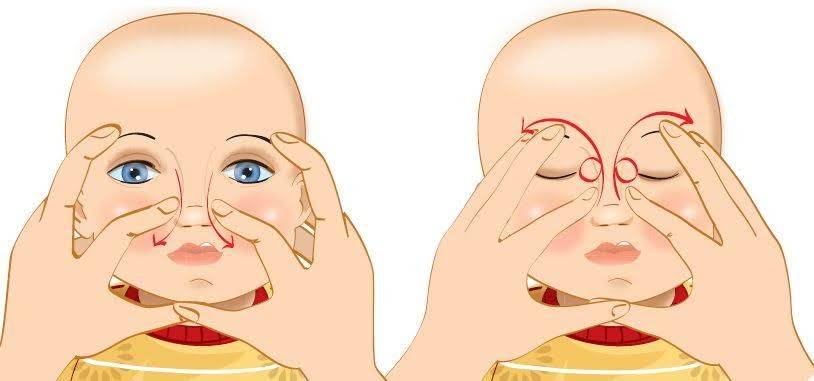
Массаж при дакриоцистите у новорожденных

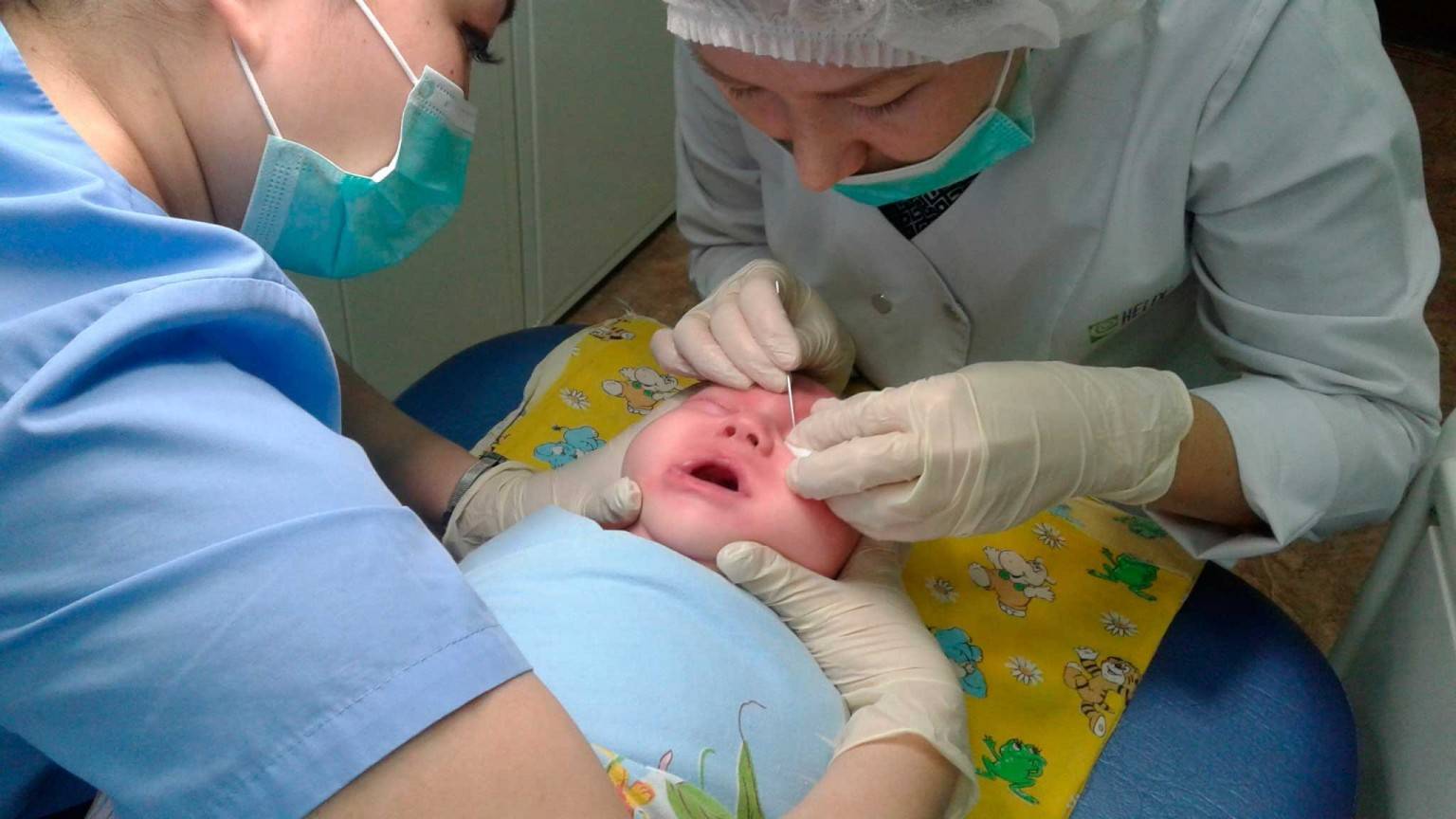
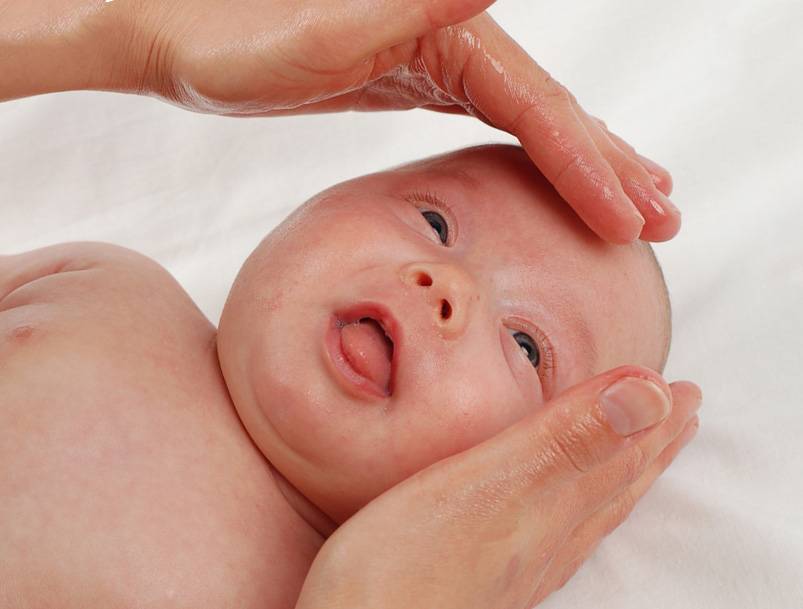
Техника массажа достаточно простая, и педиатры при постановке диагноза «дакриоцистит» обучают этим нехитрым манипуляциям родителей всего за несколько минут.
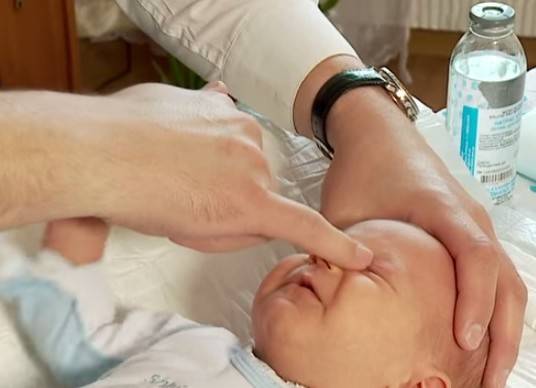
Достаточно установить указательный палец на внутренний уголок глаза ребенка, и нажав на нее, провести пальцем к внешнему уголку, параллельно совершая такие же несильные периодичные нажатия (движение выполняется по нижней части глаза, по нижнему веку и ведет к носу).
По мере приближения к внутреннему уголку движения должны быть менее интенсивными.
Стоит отметить! Повторить такую процедуру необходимо как минимум пять раз за один подход, подходов за один день можно сделать три-четыре.
На видео вы увидите как правильно делать массаж глаз грудничку при дакриоцистите:
Капли и медикаментозное лечение
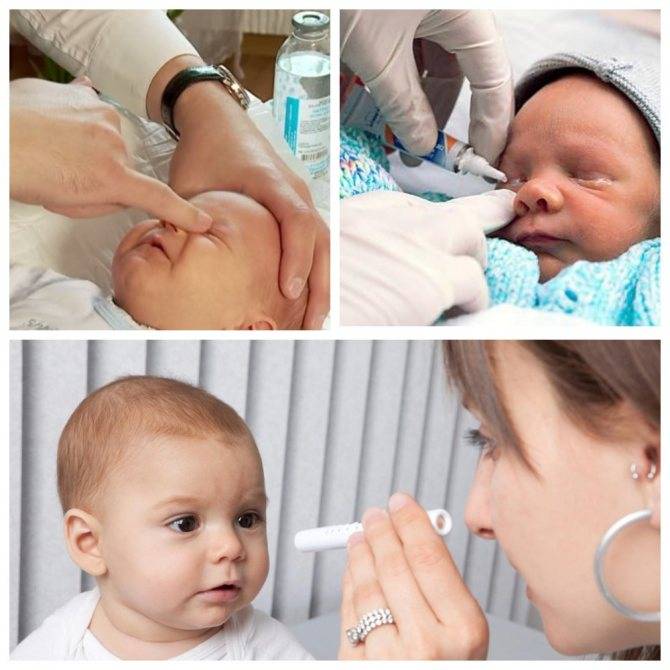
Перед применением назначаемых специалистом медикаментозных препаратов ребенку необходимо промыть область конъюнктивы.
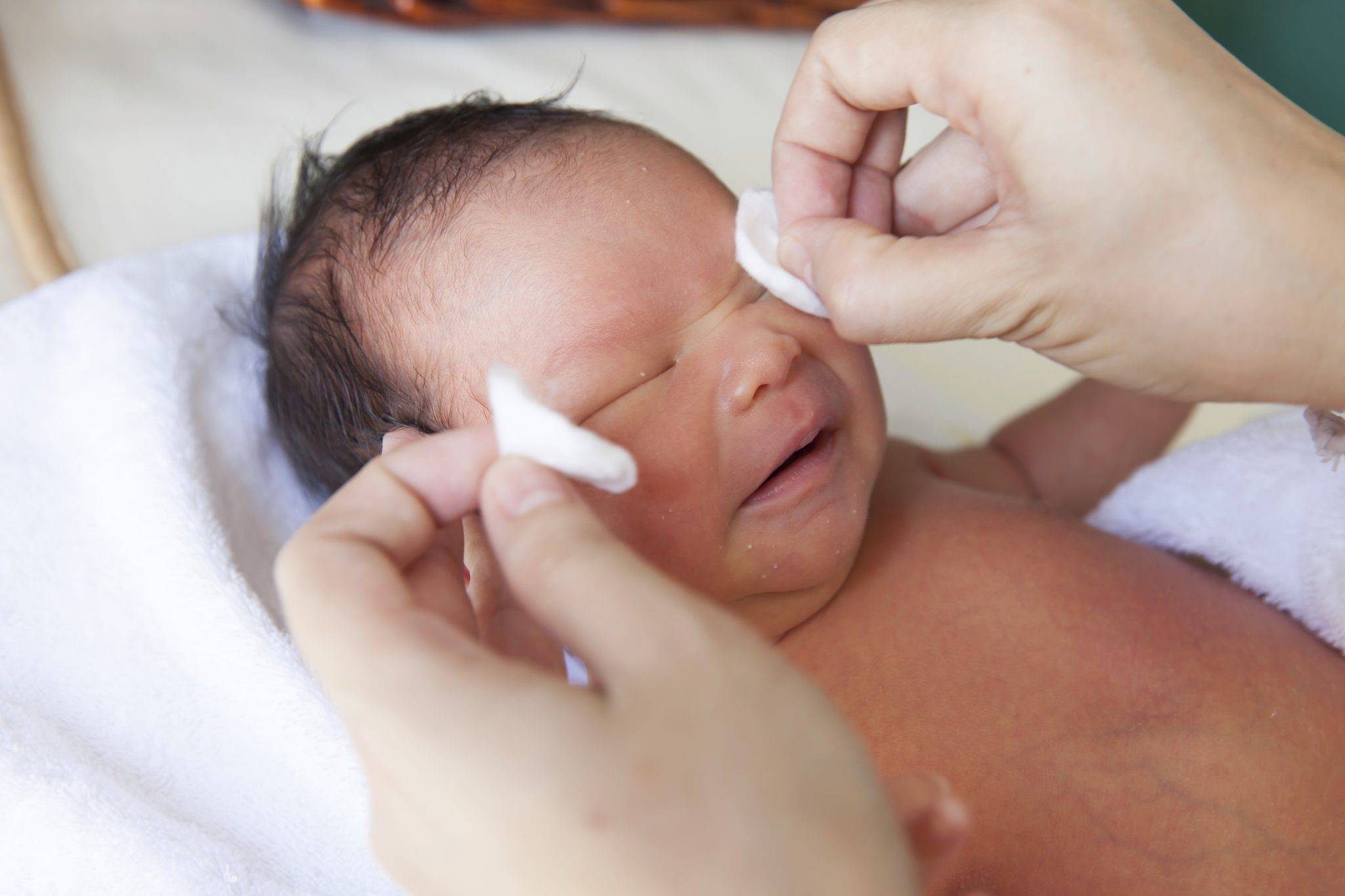
Для новорожденных лучше всего использовать фурацилиновый раствор или отвар ромашки.
В растворе смачивают марлю или ватный диск и аккуратно проводят вдоль разреза глаз, устраняя уже выделившийся гной.
Из медикаментовназначают антибиотики.
Но их вид напрямую зависит от выявленного возбудителя, так как разные микроорганизмы по-разному реагируют на такие препараты.
Учитывая, что в основном при дакриоцистите в слезных канальцах развиваются стрептококки, стафилококки и синегнойная палочка, в данном случае лучше всего подойдут вигамокс или тобрекс.
Возможно назначение препарата в виде капель альбуцида, но его применяют в крайнем случае, так как он может вызывать жжение и вдобавок кристаллизоваться на выходах каналов, а это может только затруднить отток жидкости.
Хорошо подойдет новорожденным препарат витабакт, который не взаимодействует с другими средствами и может использоваться для комплексного лечения.
Главное – помнить, что при использовании нескольких лекарств интервал между их введением должен составлять как минимум 15 минут.
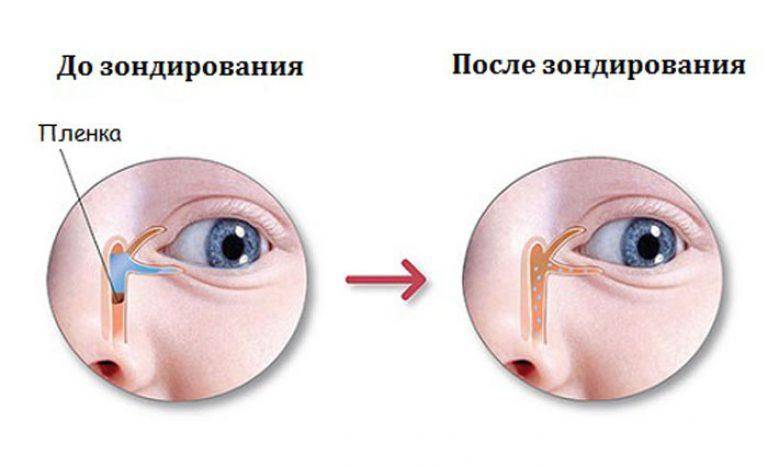
Помните! Массаж и офтальмологические медикаментозные средства не всегда дают результат, и если спустя максимум неделю никакого эффекта не видно – новорожденным выполняют зондирование слезных путей.
В этом случае неустраненная пленка разрывается с помощью специального зонда, им же выполняется прочистка слезных канальцев.
Чаще всего достаточно однократного выполнения этой процедуры, но иногда необходим повторный сеанс (крайне редко процедуру требуется повторить многократно).
Медицинский центр МедикСити на Полтавской
Клиника широкого профиля. Осуществляет консультативный и диагностический прием взрослых. Расположен в 10 мин. ходьбы от м. Савёловская и Динамо. В клинике работают специалисты по направлениям гастроэнтерологии, урологии, гинекологии и т.д. Принимают врачи высшей категории, кандидаты и доктора медицинских наук, профессора. В клинике можно пройти комплексное обследование в различных направлениях. Широкий спектр диагностических услуг – УЗИ, ДС (дуплексное сканирование), рентген, МРТ, колоноскопию, ЭКГ, ЭХОКГ, ЭФГДС, РЭГ, суточное мониторирование АД, Суточное ЭКГ мониторирование (по Холтеру), ЭКГ-проба с дозированной физической нагрузкой (велоэргометрия или тредмил-тест), спирометрию, биопсию, 3D УЗИ, 4D УЗИ. Исследования проводятся на новом оборудовании.
Обследование
Диагноз дакриоцистита выставляет врач-офтальмолог. На приеме доктор беседует с пациентом – собирает жалобы и анамнез, выясняет, как давно беспокоят симптомы, какие имеются сопутствующие заболевания. Затем специалист производит наружный осмотр кожи век и слизистой, а также биомикроскопию этих структур под увеличением. Выполняются функциональные пробы, которые в случае подтверждения диагноза показывают отсутствие оттока слезы в полость носа. При необходимости визуализации патологии назначаются лучевые методы.
Канальцевая (Веста) проба
В соответствующий носовой ход вводится ватный тампон. В глаз закапывают раствор колларгола. При нормальной проходимости слезных путей в течение 2 минут на вате появляются следы красителя. Если время окрашивания составляет 5-10 минут – в проходимости канала можно усомниться. Отрицательная проба Веста ставится в случае отсутствия следов колларгола на тампоне более 10 минут и свидетельствует о непроходимости слезных путей.
Зондирование и промывание слезоотводящих путей
Для уточнения уровня и протяженности поражения проводится диагностическое зондирование слезных каналов с последующим и промыванием. Если во время процедуры введения жидкости через одну слезную точку она струей вытекает через другую, а не через нос – значит канал непроходим.
Инстилляционная (флюоресцеиновая) проба
Проводится, чтобы вовремя диагностировать и начать лечение язвы роговицы – одного из грозных осложнений дакриоцистита. Участки повреждения, незаметные при осмотре, окрашиваются специальным красителем и становятся видимыми.
Инструментальные исследования
Контрастная рентгенография слезоотводящих путей (дакриоцистография) с р-ром йодолипола необходима для четкого представления об их строении, локализации зоны сужения или закупорки. В затруднительных случаях пациенту назначают спиральную компьютерную или магнитно-резонансную томографию.
Бактериологический посев
Если медикаментозное лечение острого воспаления не приносит результата, для выбора верной тактики антибиотикотерапии может быть рекомендован бактериологический посев биоматериала. В качестве последнего берут гнойное отделяемое из слезных точек.
Консультации смежных специалистов
С целью уточняющей диагностики пациент с дакриоциститом должен быть осмотрен ЛОР-врачом. По показаниям также назначаются консультации стоматолога или челюстно-лицевого хирурга, травматолога, невролога, нейрохирурга.
Причины
Заболевания слезной железы могут быть врожденными и приобретенными, возникшими в результате каких-либо воспалительных заболеваний, опухолей или травм:
- Острое воспаление слезной железы (острый дакриоаденит) чаще всего развивается на фоне эпидемического паротита (свинки) у детей, реже — другого инфекционного заболевания (гриппа, пневмонии, скарлатины, брюшного тифа и т.д.).
- Хронический дакриоаденит возникает при некоторых заболеваниях крови, при сифилисе, туберкулезе.
- Синдром Шегрена («сухой синдром»), характеризующийся поражением слезных и слюнных желез, имеет аутоиммунный характер и может наблюдаться при системных заболеваниях соединительной ткани.
- К врожденным заболеваниям отсятся гипоплазия (недоразвитие), аплазия (отсутствие) и гипертрофия (увеличение размеров) слезной железы.
Заболевания слезоотводящих путей могут быть врожденными (аномалии развития) и приобретенными, связанными с поражением нервов, инфекционными заболеваниями, опухолями, воспалительными заболеваниями глаз (конъюнктивит и др.) и носа; аутоиммунным поражением (синдром Шегрена). Также причиной нарушения оттока слезы могут стать инородные тела (например, ресницы).
Каналикулит (воспаление слезного канальца) чаще всего имеет грибковый характер, но иногда развивается вследствие внедрения инородного тела. Также он может осложнять течение хронического конъюнктивита.
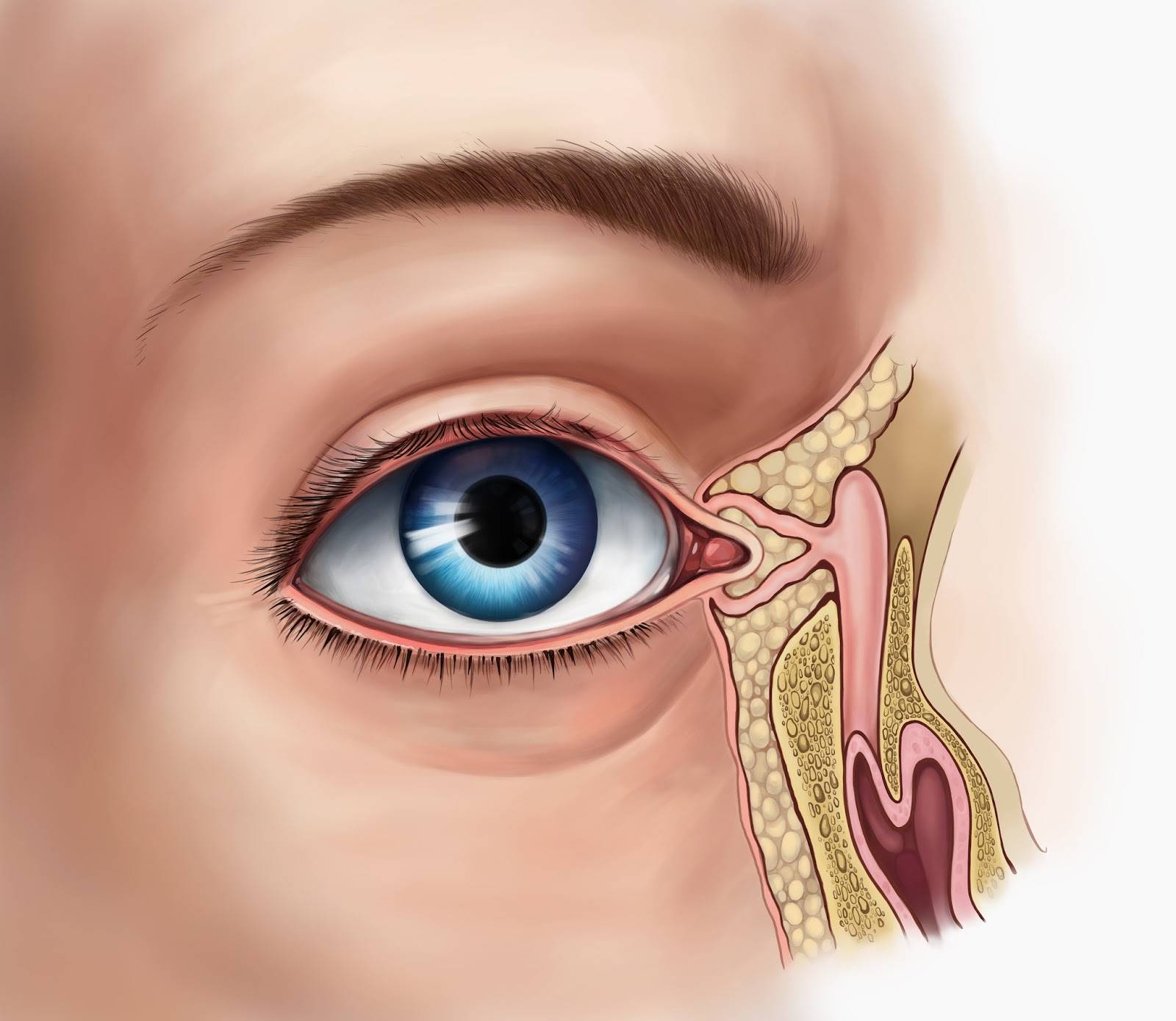
Дакриоцистит (воспаление слезного мешка) обычно возникает при нарушениях оттока слезы, причиной которого бывают сужения и заращения носослезного канала (врожденные или приобретенные, например, в результате воспаления). При этом слезная жидкость застаивается в слезном мешке, и создаются условия для развития инфекции в слезном мешке. Поскольку нарушение оттока слезы бывает постоянным, дакриоцистит часто приобретает хроническое течение.
Дакриоцистит (воспаление слезного мешка) могут спровоцировать: травмы, заболевания носа и околоносовых пазух, снижение иммунитета, сахарный диабет, профессиональные вредности, резкие колебания температуры окружающего воздуха и т.д
Важной причиной развития дакриоцистита служат патологические процессы в полости носа и околоносовых пазухах. Иногда причиной нарушения проходимости носослезного протока бывает повреждение его при травме, нередко хирургической (при пункции верхнечелюстной пазухи, гайморотомии)
Лечение
Дакриоцистит опасен для пациента своими осложнениями. Он проходит самостоятельно крайне редко, только у новорожденных детей. Поэтому следует обращаться к врачу уже при первых признаках заболевания, чтобы избежать присоединения инфекции и усугубления состояния.
Лечение острого дакриоцистита
При острой воспалительной реакции лечение комплексное, осуществляется в условиях стационара больницы. Оно включает применение антибиотиков, физиотерапию. В случае абсцедирования требуется операция. После перехода в хроническую форму дакриоцистит лечат хирургически.
Медикаментозная терапия
В стадии бурного воспалительного процесса назначают антибиотики как в уколах внутримышечно или таблетка, так и в форме капель. Закапывания производят 3-4 раза в день, используя следующие антибактериальные препараты:
- тобрамицин (Тобрекс);
- ципрофлоксацин (Ципролет);
- левофлоксацин (Сигницеф);
- азитромицин (Сумамед, Азидроп);
- гентамицин;
- хлорамфеникол (Левомицетин);
- офлоксацин (Флоксал).
Для промывания применяют антисептики:
- Мирамистин;
- Окомистин;
- Бактавит;
- Витабакт.
За веко закладывают и смазывают саму припухлость антибактериальными мазями:
- эритромициновая;
- тетрациклиновая (Тетрациклин);
- офлоксацин (Флоксал).
Пациентам при выраженных признаках общей интоксикации назначаются также жаропонижающие, болеутоляющие и противоаллергические препараты. Для ускорения выздоровления применяют витамины, иммуномодуляторы.
Физиотерапевтические методы
Местно применяют сухое тепло, УВЧ-терапию, переменное магнитное поле. Любые тепловые процедуры должны назначаться только врачом, который точно определит начальную стадию заболевания. В противном случае нагревание может спровоцировать размножение бактерий и развитие осложнений.
Хирургическое лечение
При сформировавшемся абсцессе его вскрывают в участке наиболее истончившейся кожи. После очистки полости слезного мешка от гноя и слизи ее промывают антисептическим раствором, в месте прокола на сутки вставляют дренаж и накладывают марлевую повязку. После стихания воспаления во избежание рецидива заболевания проводят операцию по формированию нового пути оттока слезы – дакриоцисториностомию, как при хронической форме дакриоцистита.
Лечение хронического дакриоцистита
Массаж и зондирование слезных путей обычно применяют при врожденной форме дакриоцистита, у детей младше 3 лет. При дакриоцистите у взрослых выполняется операция – дакриоцисториностомия.
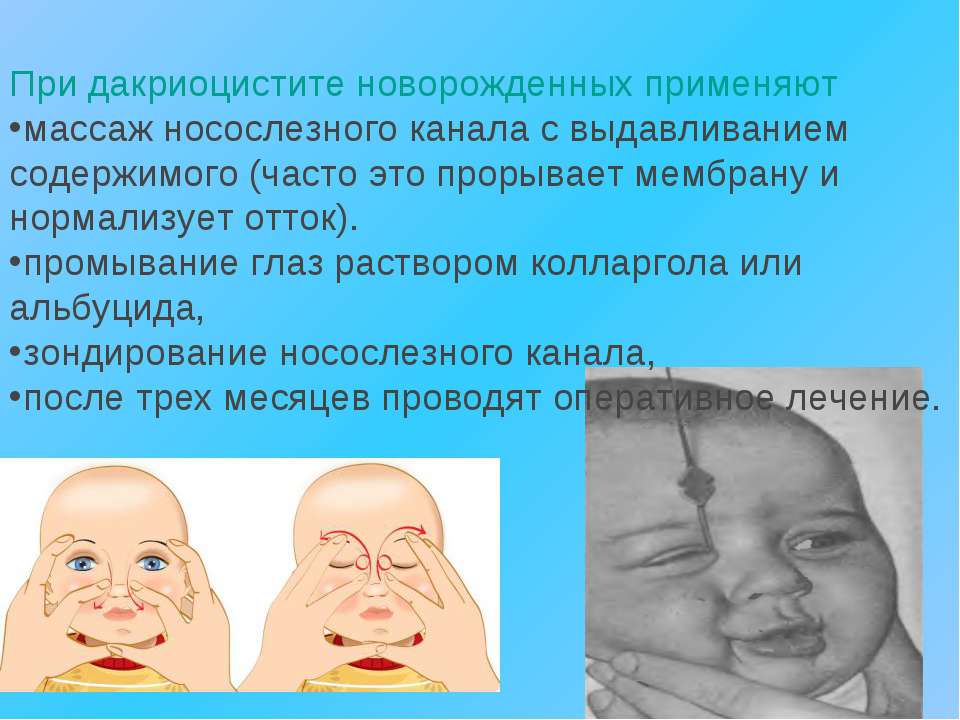
Массаж при дакриоцистите
Механическое воздействие такого рода противопоказано при отсутствии обратного оттока слезы через слезные точки и переходе воспаления на окружающие слезный мешок ткани (флегмоне), а также водянке. У малышей выполнения этой процедуры бывает достаточно, чтобы избавиться от врожденной мембраны, препятствующей оттоку слезы в носовую полость. У взрослых массаж лишь помогает опорожнить слезный мешок от скопившегося внутри гноя и слизи.
Техника выполнения:
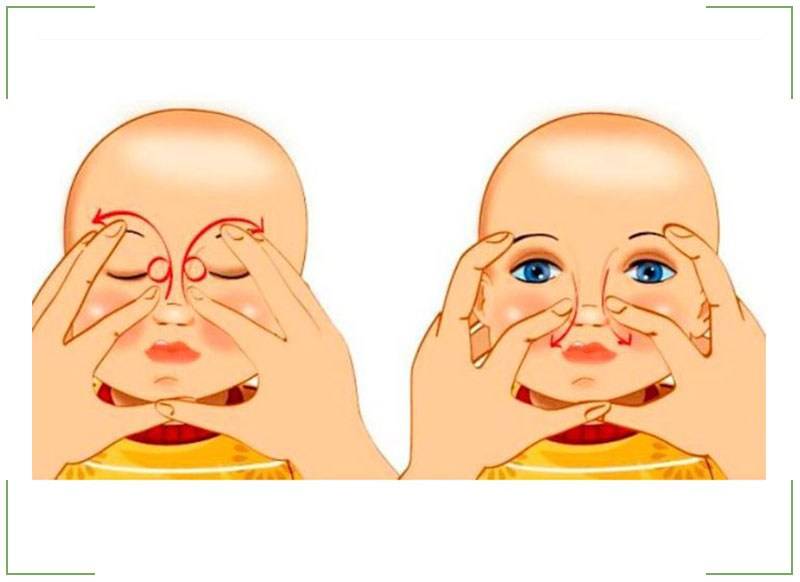
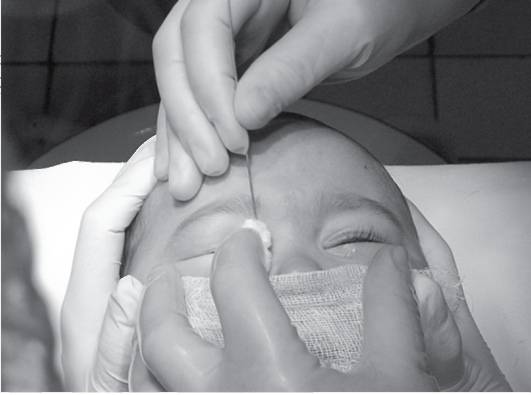
1. Указательный палец располагается в точке, где пересекаются протоки, перед вхождением в слезный мешок. Такая расстановка препятствует обратному оттоку слезных секретов. Массировать слезный мешок следует сверху вниз, для блокировки оттока.
2. Аккуратно ватным тампоном следует удалить гнойные выделения, глаз промыть антисептиком, протереть стерильной салфеткой, закапать антибактериальные капли.
Массаж при дакриоцистите рекомендуют проводить 6-7 раз в день, продолжительностью около 10 минут. Если удастся восстановить проходимость слезного канала (разорвется мембрана, выйдет пробка, препятствующая оттоку слезы), припухлость начнет стремительно уменьшаться, слезостояние и слезотечение прекратятся.
Бужирование и промывание слезно-носового канала
Щадящий метод восстановления проходимости слезно-носового канала. Во время этой процедуры осуществляется физическое устранение засора при помощи специального жесткого зонда, который вводят ретроградно через полость носа или через слезные точки. Если зонд имеет расширяющийся баллон, то операция называется балонная дакриоцистопластика.
Хирургическое лечение
Дакриоцисториностомия преследует цель создания канала между слезным мешком и полостью носа, в обход непроходимого носослезного протока. Какую модификацию оперативного вмешательства выбрать – решает врач:
- наружную;
- эндоскопическую эндоназальную;
- лазерную или
- трансканаликулярную дакриоцисториностомию.
Процедура дакриоцисториностомии проводится в день госпитализации, затем в течение суток пациента наблюдают в клинике, и уже на следующее утро выписывают домой. Повторный осмотр врачом проводится на 5-6 день после выписки.
Симптомы дакриоцистита
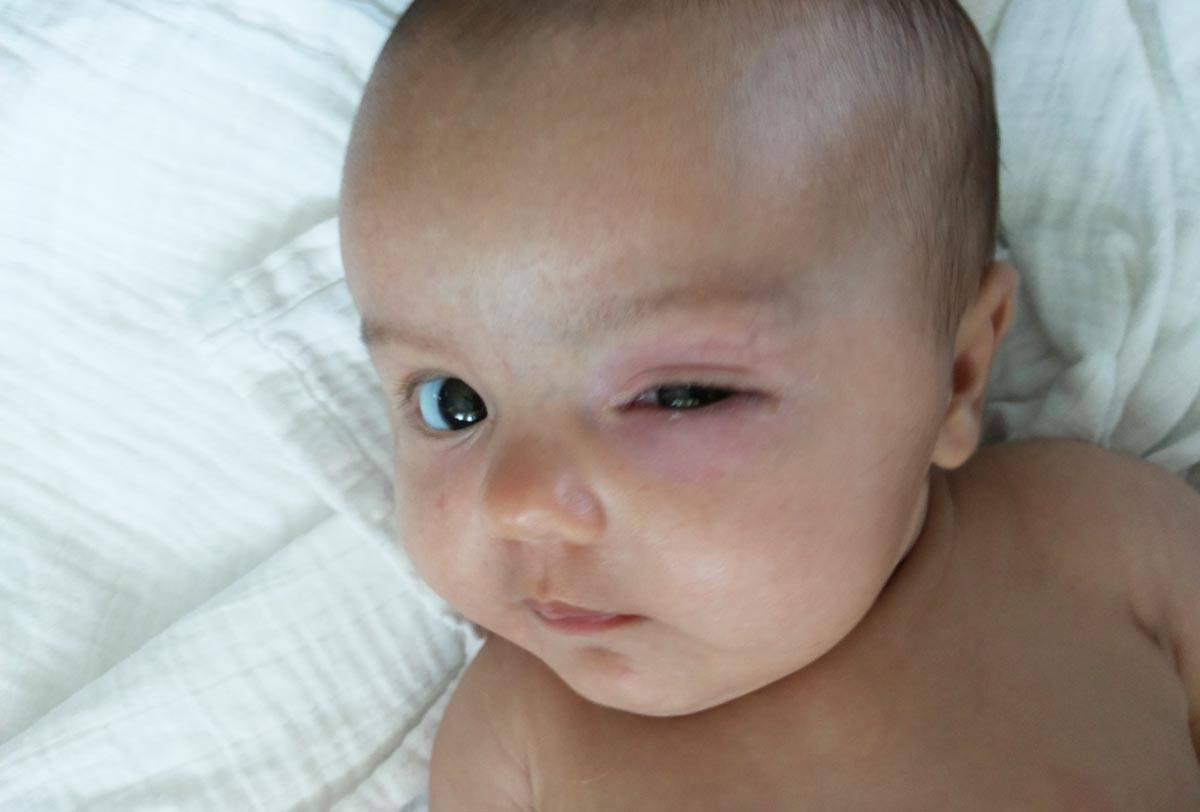
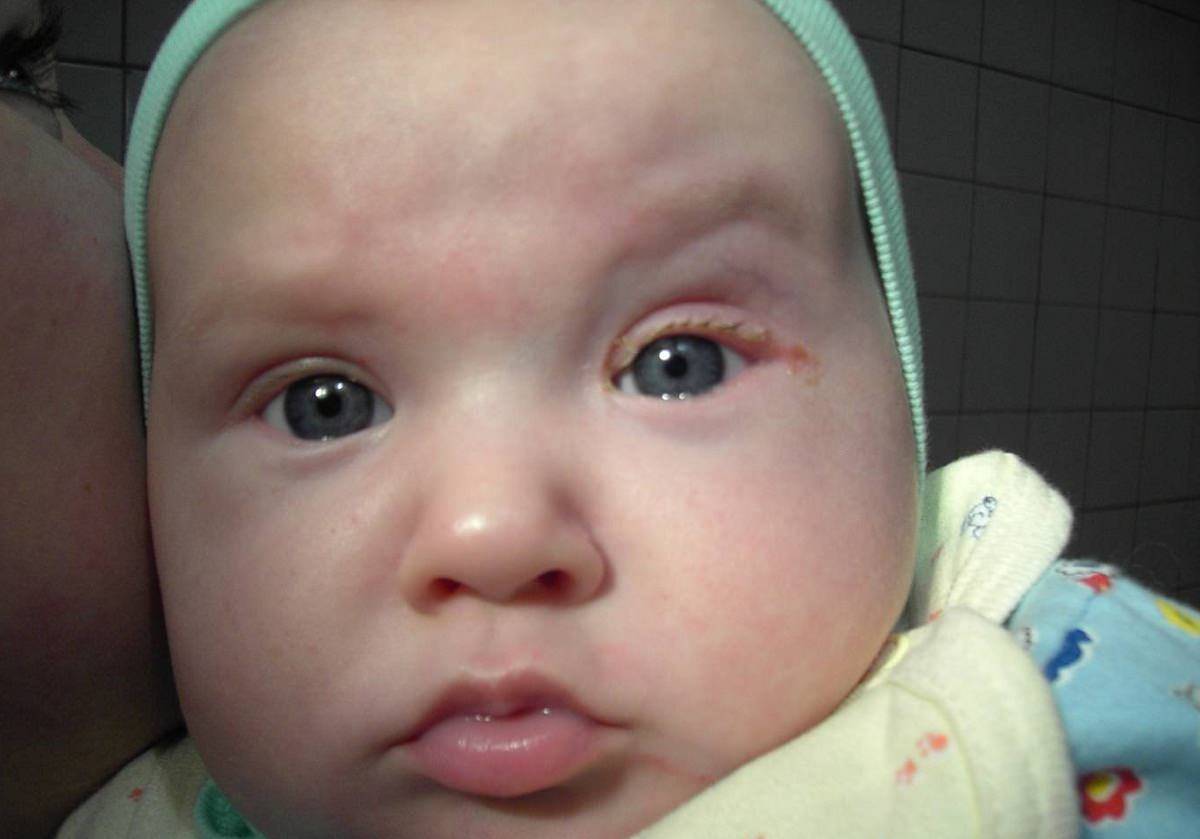
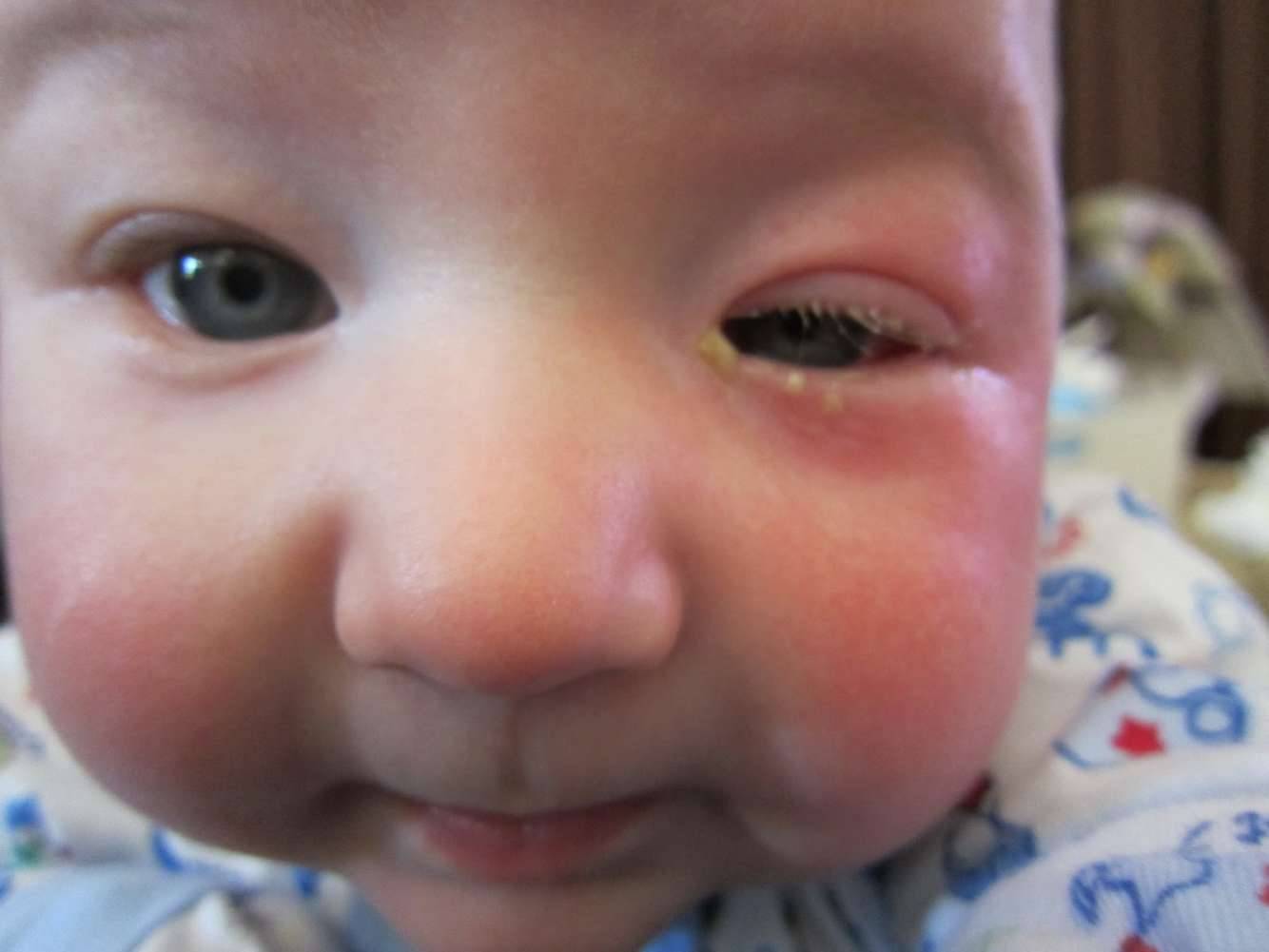
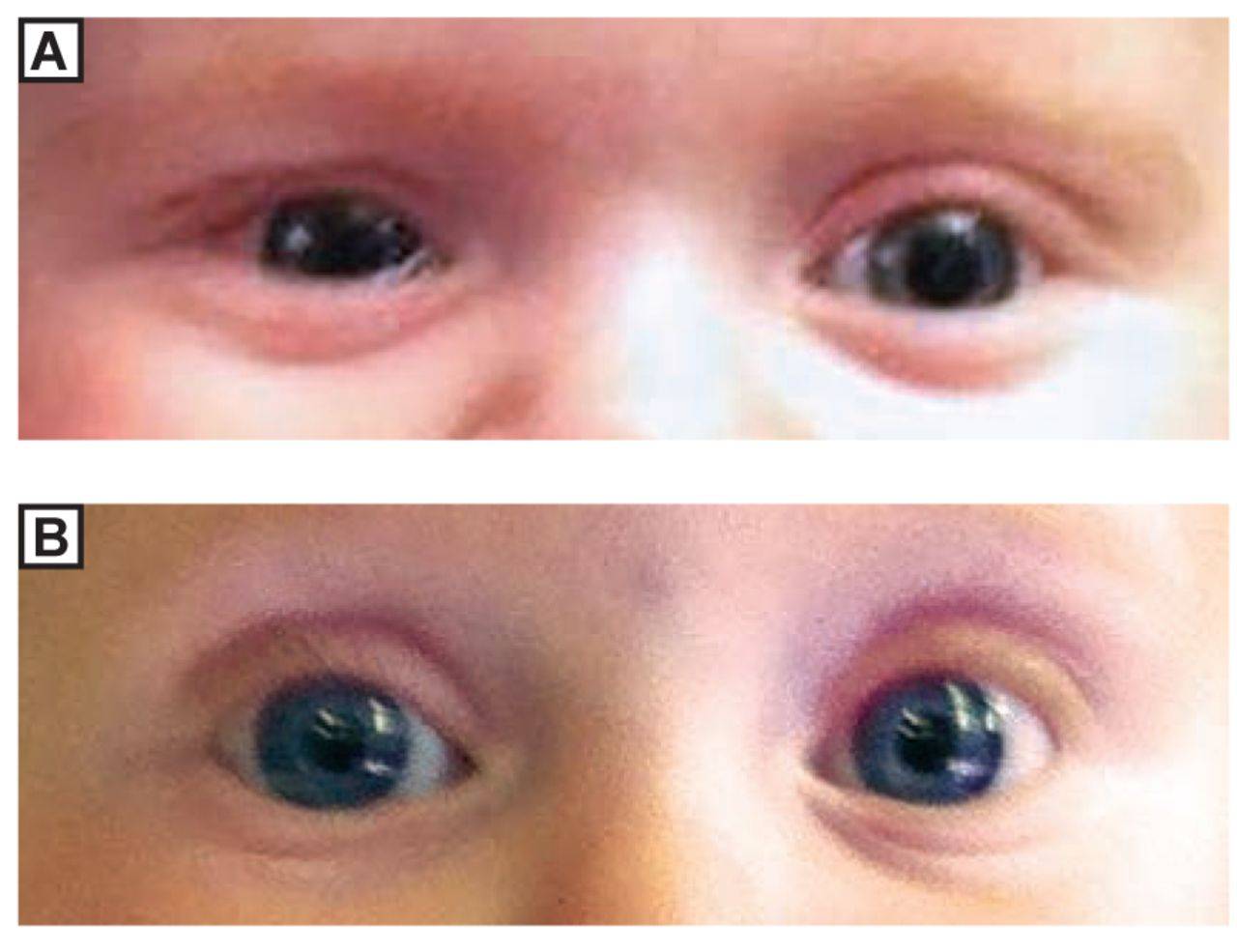
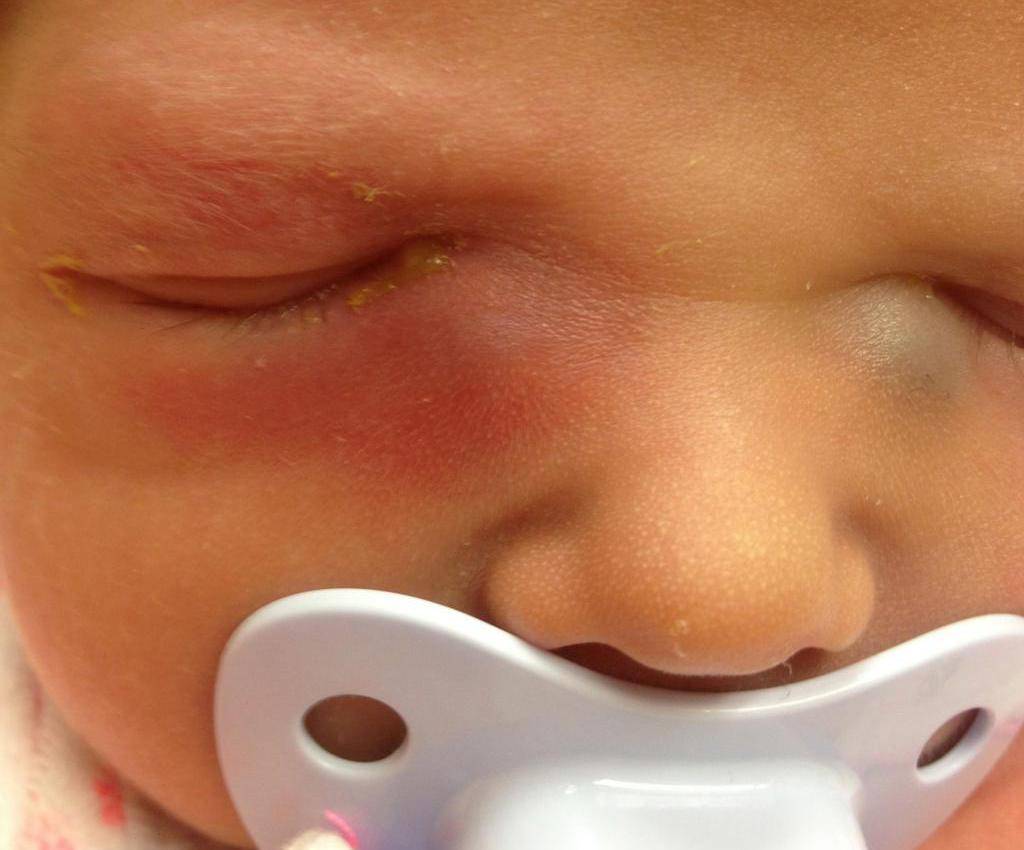
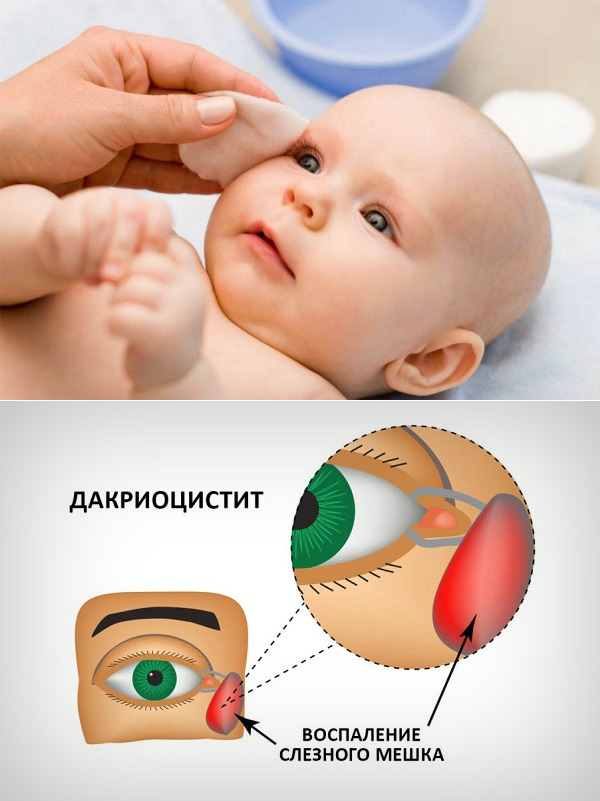
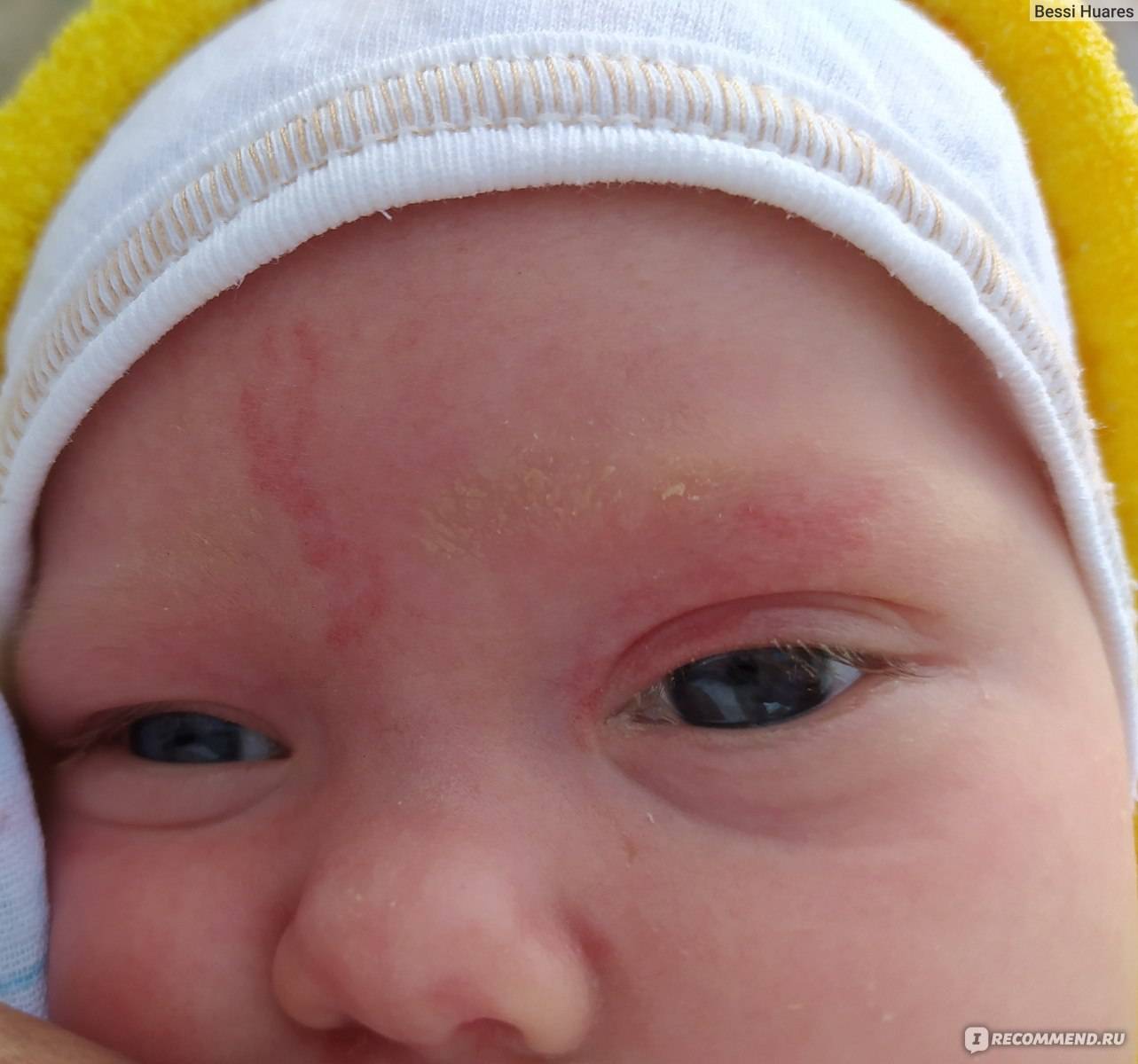
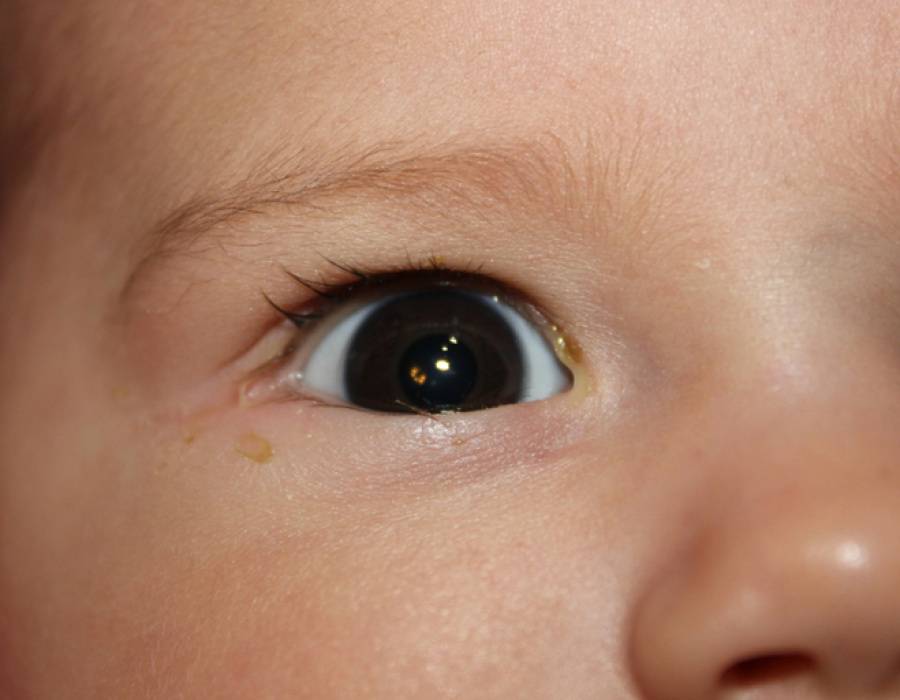
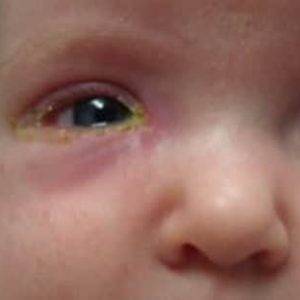
Как выглядит заболевание? Оно поражает оба или всего лишь один глаз, чем отличается от конъюнктивита. Родители могут заметить покраснение в области слезного мешка (во внутреннем уголке глаза), припухлость. Если надавить на этот участок, из слезных точек выделится слизь или гной.

Гной скапливается в уголках глаз. Особенно много его после пробуждения ото сна. Отделяемое также может распространяться на верхние и нижние ресницы, склеивать их. Помимо прочего, наблюдается слезостояние и слезотечение. Порой воспаление вызывает отек подкожно-жировой клетчатки, в этом случае нижнее веко сильно отекает, краснеет, надавливание на него вызывает боль.
Родители могут перепутать дакриоцистит с конъюнктивитом. Но последний отличается тем, что проявляется покраснением конъюнктивы — слизистой, покрывающей глазное яблоко и внутреннюю часть век. При дакриоцистите глаза, как правило, не краснеют. Также при дакриоцистите отсутствуют такие симптомы, как высокая температура, озноб.
В случае, если вовремя не было проведено лечение дакриоцистита, малыш может заболеть кератитом — воспалением роговицы.
Чтобы предотвратить неприятные последствия, обратитесь к врачу при первых признаках заболевания.
Список литературы
Офтальмология. Национальное руководство. Краткое издание / под ред. С. Э. Аветисова, Е. А. Егорова, Л. К. Мошетовой, В. В. Нероева, Х. П. Тахчиди. – М. : ГЭОТАР-Медиа, 2014.
Клинические рекомендации. Офтальмология. Под ред. Мошетовой Л.К., Нестерова А.П., Егорова Е. А. 2 издание испр. и доп. – М.: ГЭОТАР-Медиа, 2009.
Новейший справочник офтальмолога / Гаврилова А.С. – М.: ООО «Дом Славянской книги», 2012.
Руководство по клинической офтальмологии/ Под редакцией академика РАН, профессора А.Ф.Бровкиной и профессора Ю.С, Астахова. – М.: ООО «Издательство «Медицинское информационное агентство», 2014.
Фармакотерапия глазных болезней/ Морозов В.И., Яковлев А.А. – 6 издание, перераб. И доп. – М.: МЕДПресс-информ, 2009.
Лечение Дакриоцистита у детей:
Острый дакриоцистит у детей лечат в стационаре. Пока не наблюдаются симптомы флюктуации, можно применять УВЧ-терапию и сухое тепло. Необходим прием поливитаминов.
Когда появляется флюктуация, флегмону необходимо вскрыть. После этого проводят дренажи с 10% раствором хлорида натрия. На протяжении от 3 до 7 суток рану нужно промывать растворами антисептиков (к примеру, раствором диоксидина). Рана будет постепенно очищаться, эту область нужно на протяжении 5-7 дней три-четыре раза в сутки смазывать средствами, что улучшают процесс заживления, к примеру, 5-10% метилурациловой мазью. Параллельно с описанными процедурами применяется магнитотерапия.
На протяжении от 1 недели до 10 суток закапывают в конъюнктивальный мешок растворы противомикробных препаратов:
– раствор сульфацил-натрия 10-20%,
– раствор мирамистина 0,01%,
– раствор гентамицина 0,3%,
– раствор левомицетина 0,25%,
– Колбиоцин,
– Ципромед,
– Ориприм-П или Триметоприм.
Таким же курсом (7-10 суток) в конъюнктивальный мешок перед сном нужно закладывать антибактериальные мази, к примеру, эритромициновую, тетрациклиновую и др.
Внутрь или парентеральными путями курсом от 7 до 10 суток принимают антибиотики широкого спектра действия или сульфаниламидные препараты. Максимальный эффект оказывают бактериостатические (сульфаниламидные) и бактерицидные препараты в сочетании.
Антибиотики для лечения дакриоцистита у детей:
1. Пенициллины курсом от 5 до 14 суток – оказывают бактерицидное действие. Внутрь принимают ампициллин, оксациллин. Внутримышечно вводят ампициллин, оксациллин, бензилпенициллина натриевую соль (её также вводят внутривенно).
2. Аминогликозиды курсом от 5 до 10 суток – оказывают бактерицидное действие, как и пенициллины. Их вводят внутривенно или внутримышечными инъекциями. Используют гентамицин два раза в сутки.
3. Цефалоспорины курсом от 5 до 14 суток – оказывают бактерицидное действие. Их вводят внутривенно или внутримышечными инъекциями. Эффект оказывают цефтриаксон и цефотаксим.
4. Сульфаниламидные препараты курсом от 5 до 14 суток – оказывают бактериостатическое действие. Внутрь принимают сульфадимидин, ко-тримоксазол.
Если симптомы интоксикации ярко выражены, врач может назначить внутривенное капельное введение на протяжении от 1 до 3 дней раствора гемодеза по 200—400 мл, раствора глюкозы 5% по 200—400 мл с аскорбиновой кислотой 2 г.
На протяжении от 5 до 10 дней следует чередовать внутривенное введение раствора хлорида кальция 10% по 10 мл и раствора гексаметилентетрамина (Уротропин) по 10 мл.
Лечение дакриоцистита у новорожденных проводится, начиная с толчкообразного массажа сверху вниз области слезного мешка. Его нужно проводить от 3 до 4 раз в сутки курсом 10-15 суток.
После проведения массажа закапывают растворы антисептиков в конъюнктивальный мешок младенца:
1. раствор мирамистина 0,01%
2. раствор пиклоксидина 0,05%
3. раствор фурацилина 1:5000.
Если положительный эффект не наступил за 1-2 недели, следует провести пассивное промывание слезных путей раствором фурацилина 1:5000. Если после массажа и промывания выздоровление не наступило, врачи назначают зондирование с помощью боуменовского зонда.
Оценка эффективности лечения
После того, как симптомы острого дакриоцистита «сошли на нет», длительный срок еще может длиться слезоточение. Необходимо своевременное хирургическое лечение, которое поможет восстановить отток слезы.
Профилактика болезни
Как таковой профилактики дакриоцистита не существует, предсказать заранее, порвется эмбриональная пленка сама или нет, невозможно. Однако можно уберечь малыша от инфицирования слезного мешка. Для этого достаточно соблюдать правила гигиены, следить за чистотой постельного и нательного белья ребенка. Также специалисты рекомендуют укладывать малыша спать только в его кроватку.
Следите за состоянием глаз вашего ребенка. При любых подозрительных симптомах обращайтесь за помощью к специалистам. Без рекомендаций врача не занимайтесь самостоятельным лечением, в том числе массажем.
Как избежать зондирования
Прокалывание слезного канала проводится при неэффективности медикаментозного лечения дакриоцистита и консервативной терапии. Сперва при первичном обращении специалисты назначают глазные капли, промывание глаз и специальный массаж. В некоторых случаях соблюдение данных рекомендаций дает хорошие результаты и позволяет избежать зондирования.
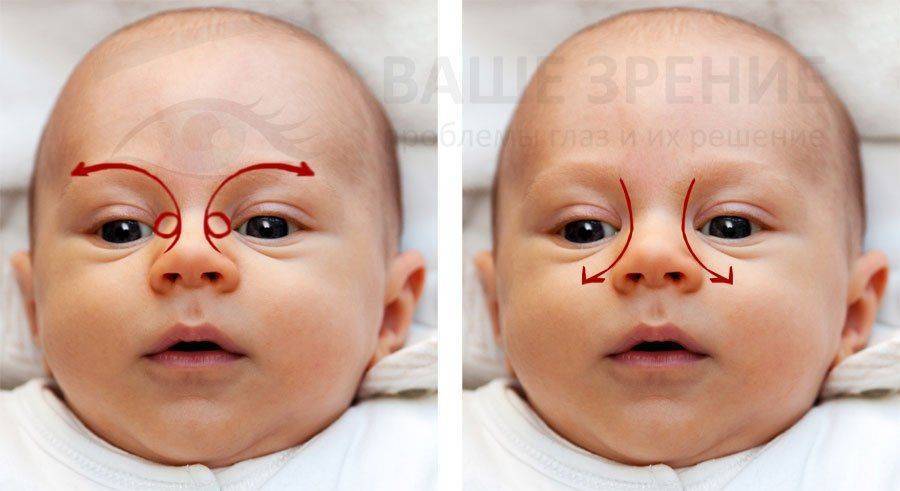
При дакриоцистите проводится лечебный массаж профессионалом или мамой после обучения. Продолжительность, частота и техника определяется индивидуально. Массажные движения выполняются круговыми легкими движениями мизинцем.
Перед проведением массажа следует коротко постричь ногти, помыть тщательно руки, вытереть насухо. Это снижает риск травм глаза грудничку и нежелательных последствий.
 Техника специального массажа позволяет улучшить проходимость слезных путей, удалить гнойную жидкость и прорвать желатиновую пленку. Вначале процедуры глаза очищают ватным тампоном с фурацилином. Затем до 10 раз надавливают на область выше слезного мешочка и проводят к основанию носа.
Техника специального массажа позволяет улучшить проходимость слезных путей, удалить гнойную жидкость и прорвать желатиновую пленку. Вначале процедуры глаза очищают ватным тампоном с фурацилином. Затем до 10 раз надавливают на область выше слезного мешочка и проводят к основанию носа.
После процедуры необходимо удалить выделившийся экссудат водным раствором ромашки или фурацилина, чайной заваркой. Для этого используется исключительно свежеприготовленная жидкость комнатной температуры.
После очищения глаза антибактериальные капли – Тобрекс, Тобрисс, Витабакт, Вигамокс или другие, разрешенные в возрасте
При этом крайне важно соблюдать дозировки, кратность применения и длительность
Массаж новорожденным проводят непосредственно перед кормлением или во время до 5-6 раз в сутки в течение 14 дней. Если улучшений нет, не стоит заниматься самолечением, прибегать к народным методам. Своевременное обращение к врачу позволит избежать осложнений и запущенных форм заболеваний.
Диагностика
Поставить верный диагноз может только врач — детский офтальмолог. Он расспросит родителей о течении болезни и о том, что ей предшествовало, осмотрит малыша, чтобы установить наличие или отсутствие основных симптомов.
Для точной постановки диагноза доктор проведет пробы — канальцевую и носовую. Во время канальцевой пробы специалист закапывает в пораженный глаз 2% раствор колларгола — антисептика бурого цвета. В течение пяти минут цветной раствор должен исчезнуть из глаза, что будет свидетельствовать о нормальной работе слезных точек, мешка и канальцев. Если раствор остается на месте до десяти минут, проходимость слезных каналов недостаточна. Когда цветной раствор не рассасывается дольше десяти минут, можно говорить о серьезном нарушении оттока слезы.
Во время носовой пробы тот же раствор закапывают в пораженный глаз. При этом в нос, на глубину двух сантиметров, вводят ватную турунду. Если она окрасится бурым в течение пяти минут, слезные пути работают нормально. При увеличении времени до десяти минут отток недостаточный. Закупорку слезных путей можно констатировать, когда вата осталась белой после десяти минут с момента закапывания.
Дополнительно на исследования отправляют гнойное отделяемое. Его анализ позволит определить возбудителя инфекции и назначить правильное лекарство. Также малыш должен сдать кровь для исключения аллергии и других заболеваний.