Как отходят воды в идеале?
Каждая беременность индивидуальна, поэтому невозможно заранее определить, что произойдет сначала – отойдут воды или начнутся схватки. Однако врачи во всем мире сходятся во мнении, что в идеале сначала должны начаться истинные родовые схватки.
Мамы, беременные первенцем, еще не знакомы с истинными родовыми схватками, которые важно не спутать с тренировочными (схватками Брэкстона-Хикса). Следует помнить главные отличия истинных схваток от тренировочных – это уменьшение временного промежутка между ними, увеличение их продолжительности и выраженности
Вначале у женщины появляются неприятные ощущения в животе и пояснице, позже возникают боли тянущего характера. С каждой следующей схваткой интенсивность боли нарастает, а временные промежутки между ними уменьшаются. При этом облегчить боли невозможно ни сменой положения тела, ни приемом спазмолитика. Роженица не может контролировать истинные схватки, и остановить их нарастание невозможно. Во время истинных схваток происходит раскрытие шейки матки.
Когда временной промежуток между схватками сократился до 10-15 мин., будущая мама может не сомневаться в том, что роды начались. Излились при этом воды или нет, необходимо срочно везти роженицу в родильный дом.
В идеале, с точки зрения классического акушерства, воды должны излиться без помощи врачей во время регулярных схваток при раскрытии шейки матки не менее, чем на 4 см, но до наступления периода изгнания плода. На пике схватки давление на плодный пузырь, создаваемое сокращением мышц матки, приводит к разрыву амниотического мешка и отхождению вод. Затем наступает период изгнания плода.
Откуда берутся воды и из чего они состоят?
Когда оплодотворенная яйцеклетка прикрепляется к стенке матки и начинает делиться, формируются составные части сложного механизма: плодные оболочки, плацента, пуповина и эмбрион (будущий малыш).
Плодные оболочки (амнион и хорион) образуют герметичный пузырь с абсолютно стерильной жидкостью внутри. К концу второй недели беременности пузырь полностью заполняет собой матку, и до 14 недель околоплодная жидкость просачивается в организм ребенка через кожу. Потом его кожные покровы обогащаются кератином и становятся толще, а воды с этого момента попадают внутрь по другим каналам. Например, по пищеварительному тракту: малыш поглощает жидкость и выводит ее из организма вместе с мочой. Со временем объем перерабатываемой им воды доходит до нескольких литров в день, при том, что в матке постоянно находится около одного литра жидкости.
Откуда же она берется? Околоплодные воды образуются за счет пропотевания плазмы крови из кровеносных сосудов мамы. На поздних сроках беременности в производстве амниотической жидкости начинают принимать участие почки и легкие ребенка. К концу срока ее количество доходит до 1-1,5 литра, а каждые три часа она полностью обновляется, причем одна треть перерабатывается малышом.
Почти 97% околоплодной жидкости — вода, в которой растворены самые разные питательные вещества: протеины, минеральные соли (кальция, натрия, хлора). Кроме того, в ней можно обнаружить клетки кожи, волос и ароматические вещества — алкалоиды. Существует мнение, что запах амниотической жидкости схож с ароматом материнского молока, что позволяет только что родившемуся младенцу безошибочно определить, где находится грудь мамы.
На Западе в некоторых родильных домах новорожденным не моют ручки, чтобы они могли сосать свои пальчики, «ароматизированные» околоплодными водами, к запаху которых они так привыкли.
Полуколичественная ультразвуковая оценка объема амниотической жидкости
Существуют две основные полуколичественные системы измерения объема AF в клиническом использовании: AFI и MVK (также известный как самый глубокий (максимальный) вертикальный карман). Впервые предложили использовать этот параметр 1998 году уч. Мур и Брейс. С тех пор было проведено несколько исследований, оценивающих взаимосвязь между объемом AF (как AFI, так и / или MVK), так и объемом AF, определяемым красителем.
Неутешительно, что сонографические оценки нормального объема AF не согласуются должным образом с прямыми или определяемыми красителем методами (чувствительность, 71% -98%). Для олигогидрамнионов, при обнаружении ультразвуковыми методами по сравнению с определением красителя или непосредственно измеренными объемами чувствительность низкая, в диапазоне от 6,7% до 27%.
AFI определяется путем суммирования четырех вертикальных квадрантов с датчиком, расположенным в сагиттальном месте, перпендикулярном полу. Впервые этот параметр был представлен Феланом и его коллегами в 1987 году для доношенной беременности. Эта система измерений была впоследствии расширена, чтобы включать в себя беременность во втором и третьем триместре беременности (16–42 недели беременности), и были разработаны специфические для беременности нормальные диапазоны
AFI. Техника MVK также широко используется с 2-сантиметровым срезом, который наиболее широко клинически принимается как отличающий нормальный от низкого AF. Порог ультразвука для низкого объема AF обычно принимается как AFI 5 см или менее или MVP 2 см или менее, потому что эти значения были связаны с повышенным риском неблагоприятных перинатальных исходов. Интересно, что верхний предел AFI для определения polyhydramnios менее четко определен, но обычно превышает 24 см (или MVP> 8 см).
Подтекание околоплодных вод в 1, 2, 3 триместре
Единственным выходом из ситуации является аборт. До сих пор в практике нет случаев сохранения, которые увенчались бы успехом. Большинство попыток оканчивалось тяжелым сепсисом роженицы и плода. Подтекание сопровождается активным распространением патогенной микрофлоры и воспалительного процесса, стенки амниотической полости истончаются и утрачивают эластичность. Во многих случаях подтекание является следствием падения женщины. Также часто наблюдается у лиц, подвергшихся насилию.
До 20 недель подтекание всегда сопровождается воспалением. На этой стадии спасти малыша невозможно. Если и удавалось спасти, новорожденный имел множественные нарушения, зачастую несовместимые с жизнью.
Излитие жидкости во втором триместре все еще влечет за собой ряд рисков и угроз для жизни. Образуются оптимальные условия для проникновения инфекции внутрь, ее распространения и размножения. Как только появляются все основания для постановки диагноза, назначают УЗИ. При помощи УЗИ определяют, насколько зрелый плод, определяют степень его готовности к существованию вне организма матери.
При достаточной степени развитости почек и органов дыхания, начинают стимулировать родовую деятельность. Это является оптимальным вариантом, поскольку позволяет спасти жизнь ребенку. Если же ребенок еще недостаточно зрелый, необходимо пролонгировать беременность и ожидать готовности плода к рождению.
Если околоплодные воды подтекают в третьем триместре, проводится УЗИ, которое дает возможность оценить степень зрелости плода. Если плод готов к существованию вне матки, проводится стимуляция родовой деятельности. При недостаточной зрелости плода проводится пролонгация беременности.
Подтекание околоплодных вод на 38, 39, 40 неделе беременности
В любой из этих периодов можно ожидать начала родов, поэтому если произошло излитие жидкости, следует ждать скорых родов. Обычно сразу после излития жидкости начинаются схватки и дальнейшие роды. Если же такого не происходит, через некоторое время роды нужно стимулировать, чтобы избежать осложнений. Малыш уже готов к рождению.
Через сколько начнутся роды после отхождения вод?
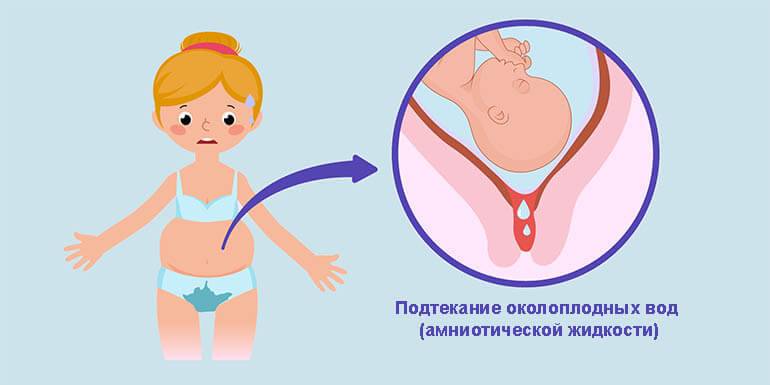
При разрыве в нижней части плодного пузыря воды отходят потоком (сразу и в большом объеме). Если воды отошли до начала родовых схваток, в первую очередь необходимо успокоиться. Латентный период (время между излитием вод и началом родовой деятельности) обычно длится не дольше 3-4 часов. В то же время следует учитывать неделю беременности, на которой произошло излитие вод. В зависимости от срока беременности, латентный период может быть разным:
- При сроке беременности от до 28 недель со времени излития вод до родов может пройти 4-5 недель. Это возможно в том случае, если излилась не вся амниотическая жидкость, и врачи решили выжидать. Все это время будущая мама должна провести в стационаре в палате с особым контролем стерильности.
- При излитии вод на сроке с по 37 неделю гестации примерно у каждой второй женщины роды начинаются в течение суток. У остальных латентный период может продлиться до 7 дней, опять-таки при условии частичного отхождения вод и при нахождении в стерильной палате под постоянным медицинским контролем.
- При отхождении вод на 38 неделе или позже примерно в 50% случаев родовая деятельность начинается в течение 12 часов. У остальных женщин до родов может пройти от 1 до 3 суток.
Важно! Разрыв плодного пузыря до начала родов всегда сопряжен с риском заражения матери и плода, поэтому после отхождения вод будущую маму следует как можно скорее доставить в стационар. Действительно, плодный пузырь защищает ребенка от болезнетворных микроорганизмов, а после его разрыва малыш может рассчитывать только на собственный иммунитет
И даже если женщине провели обработку влагалища антисептическими растворами, риск заражения все равно сохраняется – ни один антисептик не обеспечивает гарантированное уничтожение опасных для плода микроорганизмов. Помимо этого, отсутствие амниотической жидкости отрицательно влияет на иммунитет и нервную систему малыша. Поэтому среди врачей существует консенсус, согласно которому женщине и ребенку не угрожает опасность, если от излития вод до родов пройдет не более 24 часов
Действительно, плодный пузырь защищает ребенка от болезнетворных микроорганизмов, а после его разрыва малыш может рассчитывать только на собственный иммунитет. И даже если женщине провели обработку влагалища антисептическими растворами, риск заражения все равно сохраняется – ни один антисептик не обеспечивает гарантированное уничтожение опасных для плода микроорганизмов. Помимо этого, отсутствие амниотической жидкости отрицательно влияет на иммунитет и нервную систему малыша. Поэтому среди врачей существует консенсус, согласно которому женщине и ребенку не угрожает опасность, если от излития вод до родов пройдет не более 24 часов.
При доношенной беременности большинство женщин укладываются в эти временные рамки. Однако в отдельных случаях схватки могут не начаться. Тогда медики проводят гормональную стимуляцию родовой деятельности. Данная процедура сопряжена с определенным дискомфортом – женщине придется долгое время находиться в положении лежа, получая препараты через капельницу. Кроме того, после гормональной стимуляции родовые схватки будут более сильными и болезненными. Однако ожидать, рассчитывая на естественные роды, может быть крайне опасно для плода – у него может начаться гипоксия или развиться внутриутробные инфекции. Поэтому если врач настоятельно рекомендует гормональную стимуляцию родов или кесарево сечение, надо согласиться – акушер никогда не станет рекомендовать данные процедуры без веских оснований.
Случается и так, что родовые схватки развиваются буквально сразу после излития околоплодных вод. Причем спрогнозировать скорость, с которой будет раскрываться маточный зев, невозможно. Это еще одна причина в пользу того, что после отхождения вод ехать в роддом следует без промедления.
Более того, при стремительных родах возможны осложнения, адекватно отреагировать на которые могут только врачи. В частности, при выпадении или защемлении пупочного канатика либо преждевременной отслойке плаценты необходимы срочные медицинские меры. Учитывая данные риски, гораздо безопаснее ожидать начала схваток в стационаре. Добираться до роддома предпочтительно на машине скорой помощи – тогда женщина будет находиться под наблюдением врачей уже в дороге. Если же беременная чувствует себя хорошо, а состояние отошедших вод не вызывает подозрений, можно транспортировать женщину в роддом самостоятельно. Но в таком случае женщину следует разместить в положении полулежа на заднем сиденье – такое положение тела минимизирует риск выпадения пуповины.
Источники
- Rabiei M., Soori T., Abiri A., Farsi Z., Shizarpour A., Pirjani R. Maternal and fetal effects of COVID-19 virus on a complicated triplet pregnancy: a case report. // J Med Case Rep – 2021 – Vol15 – N1 – p.87; PMID:33602315
- Addisu D., Melkie A., Biru S. Prevalence of Preterm Premature Rupture of Membrane and Its Associated Factors among Pregnant Women Admitted in Debre Tabor General Hospital, North West Ethiopia: Institutional-Based Cross-Sectional Study. // Obstet Gynecol Int – 2020 – Vol2020 – NNULL – p.4034680; PMID:32508927
- Hosseini M., Azampour H., Raeisi S., Behtari M., Valizadeh H., Saboohi R. The effects of enteral artificial amniotic fluid-containing erythropoietin on short term outcomes of preterm infants. // Turk J Pediatr – 2019 – Vol61 – N3 – p.392-398; PMID:31916717
- Wetzel CM., Davis L., Grohler N., Oprondek D., Ruff D., Lowery K., Heuer J., Mullvain M., Wolff J. A Quality Improvement Project to Improve the Use of Mother’s Own Milk (MOM) With Precision Oropharyngeal Therapy. // Adv Neonatal Care – 2020 – Vol20 – N2 – p.E19-E30; PMID:31809276
- McAfoos JL., Ellerbrock RE., Canisso IF. Fetal Death Associated With Premature Mammary Gland Development and Lactation in a Mare Treated With Weekly Injections of Long-Acting Progesterone. // J Equine Vet Sci – 2019 – Vol81 – NNULL – p.102783; PMID:31668309
- Nayeri UA., Buhimschi CS., Zhao G., Buhimschi IA., Bhandari V. Components of the antepartum, intrapartum, and postpartum exposome impact on distinct short-term adverse neonatal outcomes of premature infants: A prospective cohort study. // PLoS One – 2018 – Vol13 – N12 – p.e0207298; PMID:30517142
- Chappell LC., Chambers J., Dixon PH., Dorling J., Hunter R., Bell JL., Bowler U., Hardy P., Juszczak E., Linsell L., Rounding C., Smith A., Williamson C., Thornton JG. Ursodeoxycholic acid versus placebo in the treatment of women with intrahepatic cholestasis of pregnancy (ICP) to improve perinatal outcomes: protocol for a randomised controlled trial (PITCHES). // Trials – 2018 – Vol19 – N1 – p.657; PMID:30482254
- Begum J., Samal SK., Ghose S., Niranjan G. Vaginal Fluid Urea and Creatinine in the Diagnosis of Premature Rupture of Membranes in Resource Limited Community Settings. // J Family Reprod Health – 2017 – Vol11 – N1 – p.43-49; PMID:29114268
- Paz-Levy D., Schreiber L., Erez O., Goshen S., Richardson J., Drunov V., Staretz Chacham O., Shany E. Inflammatory and vascular placental lesions are associated with neonatal amplitude integrated EEG recording in early premature neonates. // PLoS One – 2017 – Vol12 – N6 – p.e0179481; PMID:28644831
- Cobo T., Munrós J., Ríos J., Ferreri J., Migliorelli F., Baños N., Gratacós E., Palacio M. Contribution of Amniotic Fluid along Gestation to the Prediction of Perinatal Mortality in Women with Early Preterm Premature Rupture of Membranes. // Fetal Diagn Ther – 2018 – Vol43 – N2 – p.105-112; PMID:28535541
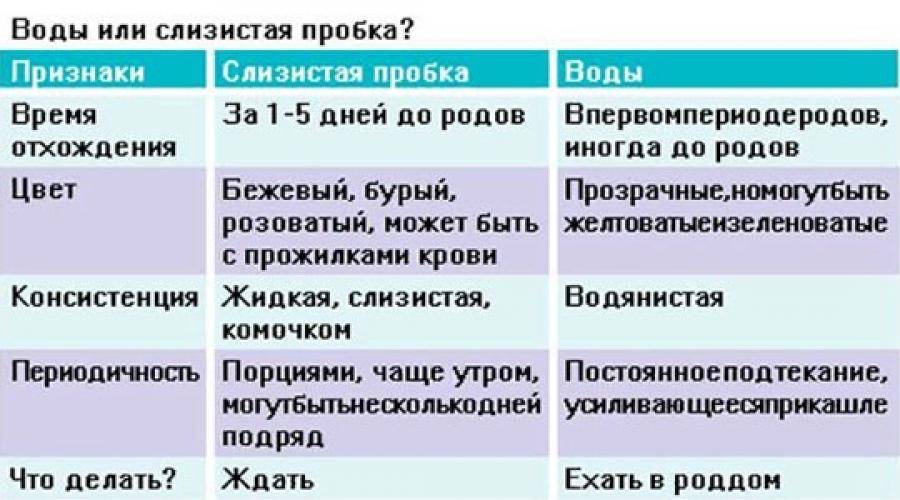
Как отходят воды? Характерные признаки
Женщины, готовящиеся родить первенца, часто задаются вопросом – что произойдет сначала: отойдут воды или начнутся схватки? Как уже было сказано, это определяется особенностями организма женщины, а также зависит от того, как протекала беременность. Наиболее благоприятным принято считать отхождение вод при уже начавшихся схватках и при раскрытии шейки матки не менее, чем на 4 см.
Так или иначе, каждой женщине полезно заранее знать, как произойдет излитие околоплодных вод, и как не перепутать это событие ни с чем другим.
Признаки массивного излития вод
Излитие вод напоминает непроизвольное мочеиспускание. Они могут вытекать потоком или струей. Но порой женщине трудно отличить отхождение вот от вагинальных выделений или мочеиспускания. Для этого необходимо знать ряд особенностей, характерных для отхождения вод:
- Разрыв плодного пузыря может сопровождаться звуком или ощущением хлопка в животе.
- Околоплодные воды могут излиться одномоментно – в таком случае выйдет около 150 – 250 мл жидкости.
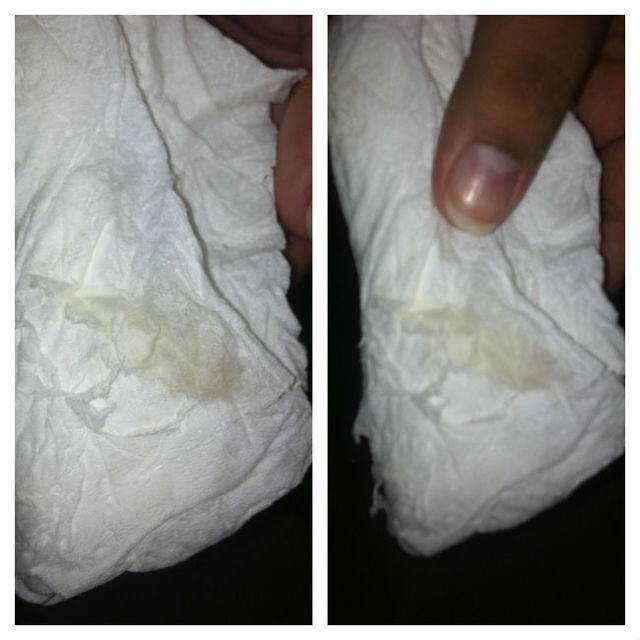
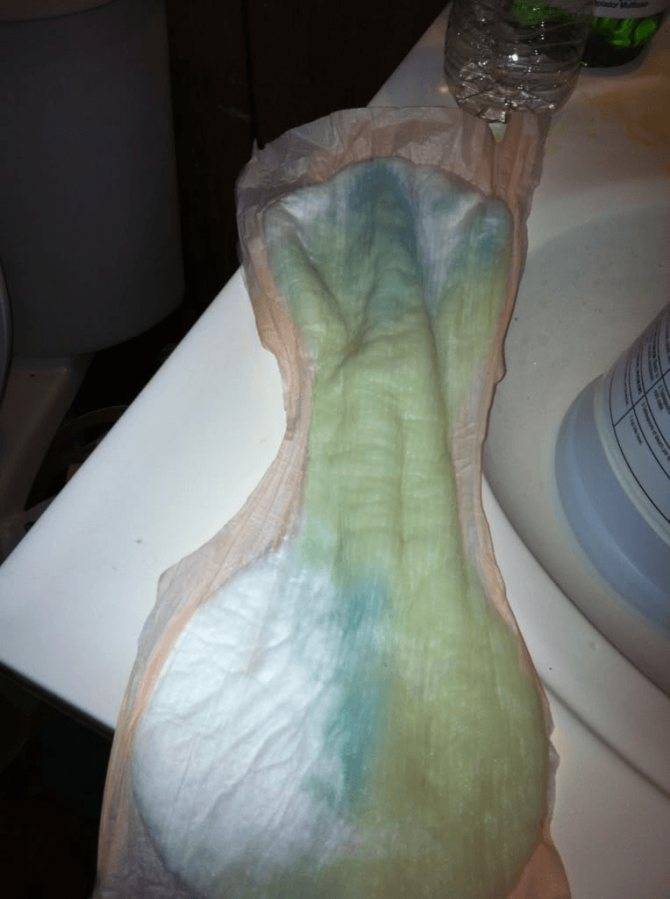
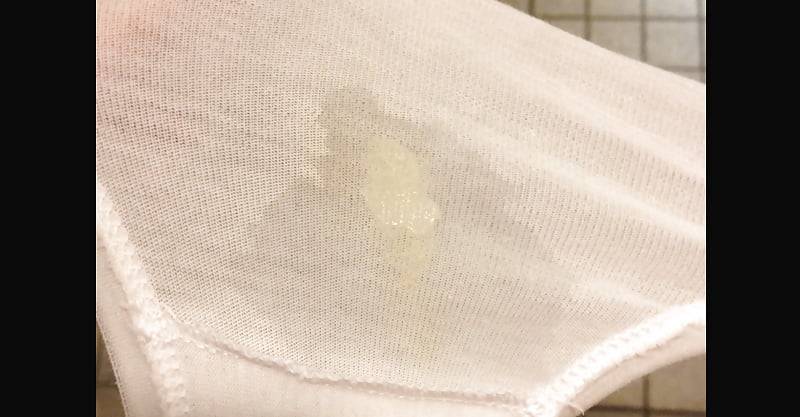
Важно! Поскольку в амниотической жидкости содержится высокий процент глюкозы, при высыхании она становится липкой на ощупь, а пятна на белье напоминают следы от сахарного сиропа
Признаки подтекания вод
Воды могут вытекать продолжительное время, если пузырь разорвался сбоку или вовсе не лопнул, а лишь образовал небольшую трещину. Когда воды отходят постепенно, женщине бывает трудно отличить это от недержания мочи (что нередко бывает на последних неделях беременности) или от вагинальных выделений, которые в 3-м триместре становятся особенно обильными.
Как отличить подтекание вод от непроизвольного мочеиспускания или выделений из влагалища? Существует ряд признаков, о которых должна знать каждая будущая мама:
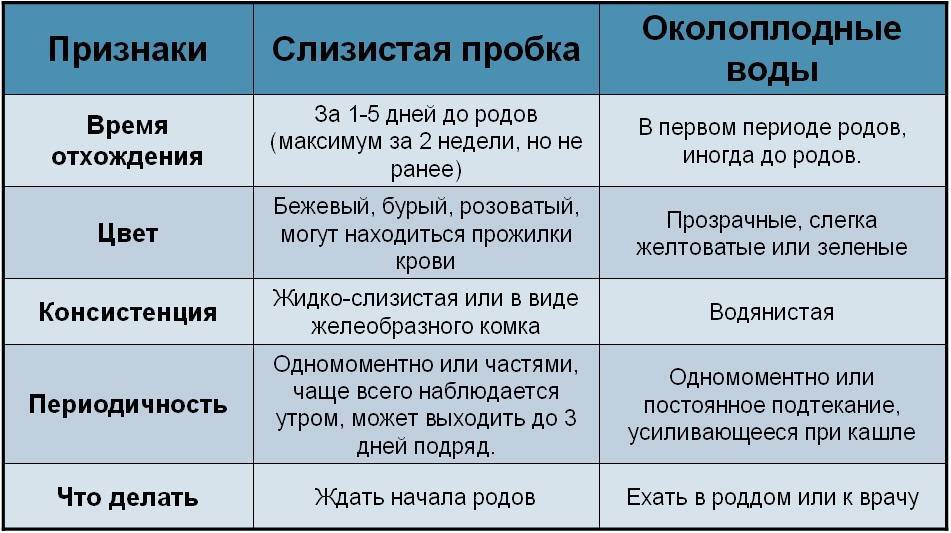
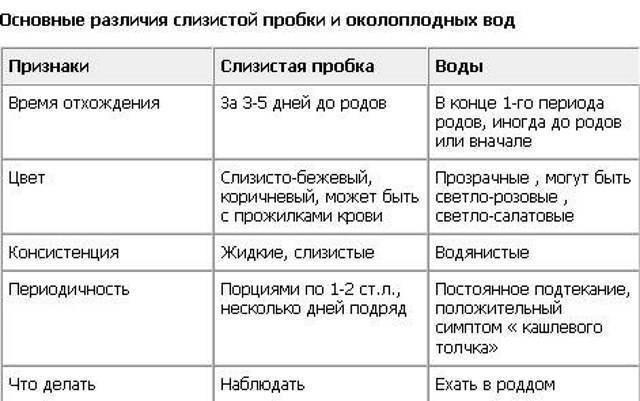
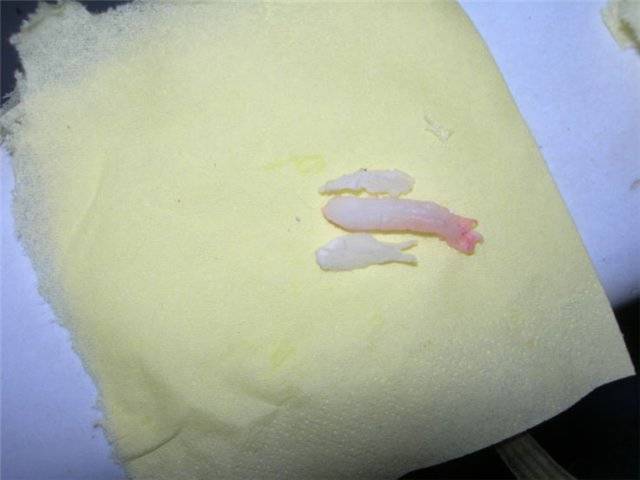
- Следует оценить цвет и консистенцию жидкости: моча имеет желтоватый цвет и сильный запах, а выделения обычно имеют густую консистенцию и беловатый цвет. Околоплодные воды же в норме – прозрачные и водянистые, и не имеют неприятного запаха. В редких случаях отходят зеленые, бурые или красные воды – в таких ситуациях женщину следует немедленно госпитализировать.
- Воды выделяются непрерывно вплоть до родов, тогда как влагалищный секрет выделяется с перерывами.
- Отхождение вод становится более интенсивными в положении лежа.
- Если по цвету и консистенции установить факт подтекания околоплодных вод не удается, можно провести следующий тест: после опорожнения мочевого пузыря подмыться и вытереться досуха. После чего следует полежать на белой простыне не менее 1 ч. Если после этого на простыне останется мокрое пятно, значит, у женщины подтекают воды.
- В аптеке можно приобрести специальный тест для определения подтекания околоплодных вод. Он может быть в виде тест-полоски, тампона или специальной прокладки (подробнее в разделе ).
Формы многоплодия
Многоводие имеет две формы.
- Первая – острая – характеризуется постоянным резким увеличением количества околоплодных вод. Это состояние несет огромную опасность для мамы и ее будущего ребенка. Дело в том, что все происходит буквально на глазах (от нескольких часов до нескольких суток). Животик беременной увеличивается в размерах и, соответственно, возрастают болевые ощущения, сопровождающие весь процесс. Также отмечается ощутимое напряжение стенок матки.
- Вторая форма многоводия называется хронической. В этом случае объем вод будет увеличиваться с меньшей скоростью, чем при острой форме заболевания.
Назначение амниотической жидкости
Очень многие женщины ошибочно полагают, что околоплодные воды – это обыкновенная вода, в которой и находится кроха. Однако это не совсем так. Действительно, примерно на 98% процентов амниотическая жидкость состоит из обыкновенной дистиллированной воды. Однако околоплодная жидкость является биологически активной средой крохи. В амниотической жидкости содержится большое количество активных веществ, липидов, белков, жиров, углеводов и т.д.
На маленьком сроке беременности околоплодные воды не имеют цвета и совершенно прозрачные. Однако по мере развития беременности состав околоплодных вод очень сильно изменяется. В амниотическую жидкость попадают потто – жировые выделения, отмирающий верхний слой эпидермиса (кожи), пушковые волосики крохи. Из-за этого околоплодные воды мутные.
Помимо оттенка амниотической жидкости по мере роста малыша изменяется и ее химический состав. Единственное, что остается неизменным – это уровень рН. Он всегда соответствует уровни рН крови малыша. Именно это позволяет правильно беременности протекать правильно, а малышу развиваться нормально.
Сами околоплодные воды также на всем протяжении беременности регулярно обновляются, так как в организме беременной женщины ни на одну минуту не прекращается так называемый круговой обмен веществ, затрагивающий не только организм матери, но и малыша. Именно при помощи этого кругового обмена осуществляется питание плода – питательные вещества из организма матери поступают в организм крохи при участии плаценты, из организма плода выводятся продукты жизнедеятельности и осуществляется транспортировка кислорода к клеткам ребенка. И именно этот процесс кругового обмена веществ обеспечивает регулярное обновление амниотической жидкости.
Поражает воображение скорость данного процесса. В том случае, если беременность протекает благополучно, а будущая мама не страдает какими – либо хроническими заболеваниями и чувствует себя хорошо, скорость круговых обменных процессов достигает примерно половина литра амниотической жидкости в час. Несложно посчитать, что при объеме околоплодных вод на 38 неделе беременности, когда их количество равняется полутора литром воды, полное замещение их происходит примерно за три часа. Происходят обменные процессы при непосредственном участии как плаценты, так и плодных оболочек.
Кроме того, ребенок также принимает самое непосредственное участие в обновлении околоплодных вод. В первой половине беременности амниотическая жидкость с легкостью проникает в организм плода, и только примерно к 23 неделе беременности кожные покровы ребенка достигают такой стадии своего формирования, при которой кожа становится непроницаемой для амниотической и любой другой жидкости. На этом стадия кожного обмена у плода заканчивается.
Однако в начале 24 недели беременности кроха начинает регулярно заглатывать околоплодные воды. Делает он это с весьма конкретной целью – заглатывание амниотической жидкости позволяет тренироваться как пищеварительной, так и выделительной системе плода. За сутки малыш, таким образом, перерабатывает до полутора литров жидкости. Кроме того, амниотическая жидкость попадает в организм малыша еще одним путем – во время совершения крохой дыхательных движений. Таким образом, через легкие малыша проходит около 800 миллилитров околоплодных вод за одни только сутки.
Для чего нужна пробка?
Цервикальная слизь выполняет ряд важнейших функций. И её роль важна не только в период беременности, но и на всём протяжении жизни женщины. Неоспоримо важную роль цервикальная слизь играет в оплодотворении. Как известно, сперматозоиды живут и проявляют свою активность в щелочной среде. Во влагалище же — кислая среда! Но попадая в цервикальную слизь, которая имеет слабощелочную реакцию, сперматозоиды активизируются и продолжают свой путь.
Под действием эстрогенов, в период овуляции изменяется структура цервикальной слизи. В ней образуются микроканальцы, по которым проходят активные, подвижные сперматозоиды. Для слабых, повреждённых сперматозоидов цервикальная слизь является непреодолимой преградой – идёт естественный отбор. В период овуляции в слизи накапливается большое количество питательных веществ, что служит дополнительной энергией для сперматозоидов. За счёт содержащихся в цервикальной слизи антител, биологически активных веществ, а также за счёт механической преграды (роль пробки), препятствует проникновению условно-патогенных и патогенных возбудителей далее в полость матки. А соответственно защищает плод от инфицирования
Вот почему так важно в период беременности сдавать мазки на флору. При раннем выявлении и своевременной санации возможно предотвратить или вовремя остановить воспалительно-инфекционный процесс
Чем опасно многоплодие?
Так или иначе, многоводие опасно для будущей мамочки и может нести за собой ряд печальных последствий.
У четверти всех женщин, возможно самопроизвольное наступление прерывания беременности.
Чуть меньше половины будущих мам страдают возникновением рвотных позывов, что может привести к обезвоживанию организма.
- Неправильное предлежание плода.
- Небольшая вероятность развития пороков у будущего малыша.
- Наступление преждевременных родов и, как следствие, рождение недоношенного ребеночка.
- Возникновение гипоксии плода.
- Возможная слабость родовой деятельности с последующим проведением кесарева сечения.
- Преждевременное старение и отслойка плаценты.
Диагноз «многоводие» ставится специалистом после проведения ультразвукового исследования. При подтверждении наличия патологии мамочка попадает под постоянное пристальное наблюдение медицинского персонала.
Если отсутствует как таковое острое расстройство в дыхании и кровообращении, врачи не стремятся вмешиваться в естественный ход беременности, а всего лишь довести ее до логического конца. В противном случае возникает вероятность досрочного родоразрешения (естественно, речь уже идет о кесаревом сечении), ибо подобная ситуация представляет реальную угрозу и для самой беременной, и для ее малыша.