Как лечить острый тонзиллит
Лечение острого тонзиллита или ангины зависит от возбудителя и степени тяжести заболевания.
1.
Если речь идет о заражении бактерией, то необходимо назначение антибактериальных препаратов разных групп.Эффективный антибиотик может назначить только врач!Против вирусного тонзиллита антибиотик не эффективен.
2.
Симптоматическое лечение: Включает в себя прием жаропонижающих, обезболивающих, а также применение местных противовоспалительных и антимикробных препаратов в форме растворов, пастилок, таблеток.
3.
Щадящая диета. А именно исключение острого, жареного, кислого поможет снизить раздражение на воспаленные ткани горла.
4.
При неэффективности лечения или проявлении осложнений показана госпитализация
В больнице пациент будет находиться под пристальным вниманием врачей, выполняется контроль анализов крови, возможно введение гормональных и противовоспалительных препаратов. Возможно использование системных антибиотиков в виде таблеток или внутривенно или внутримышечным введением
При необходимости выполняется оперативное вмешательство.
Независимо от тяжести болезни, возбудителя и формы, лечение должно быть комплексным, то есть иметь антимикробный, противовоспалительный и обезболивающий эффект. Бесконтрольное лечение народными средствами могут только навредить.
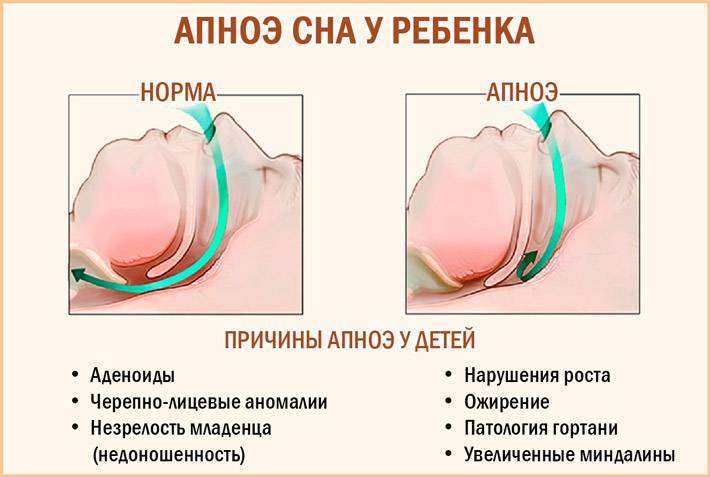
Внимание – ночное апноэ!
Как бы это не казалось странным на первый взгляд, одна из частых причин неправильной работы сердца ночью – это храп. А если быть точнее, то сопровождающие его остановки дыхания – обструктивные апноэ и следующие за ними микро-пробуждения, требующиеся для восстановления проходимости верхних дыхательных путей. Возникающее во время дыхательных пауз кислородное голодание и выброс в кровь стрессорного гормона адреналина в момент каждого подбуживания приводят как к острой нестабильности электрической системы сердца, так и к хроническому повреждению сердечной мышцы.
Так что не удивителен установленный учеными факт прямой связи ночных аритмий с остановками дыхания во время сна, сопровождающимися с раскатистым храпом – синдромом обструктивного апноэ. У большинства таких людей сердце во сне в той или иной степени работает с перебоями, а риск опасных нарушений сердечного ритма при тяжелой форме апноэ сна возрастает в 4 раза. Связанная с обструктивными апноэ хроническая перегрузка сердечно-сосудистой системы может стать причиной серьезных нарушений сердечного ритма не только ночью, но и во время бодрствования.

Нарушения сердечного ритма могут быть связаны с храпом и обструктивным апноэ
Пожалуй, самая часто встречающаяся непосредственно связанная с обструктивным апноэ сна аритмия – это значительное замедление частоты сердцебиений, так называемая брадикардия. В условиях вызываемого апноэ недостатка воздуха сердце старается перейти в режим максимально экономного расходования оставшихся запасов кислорода и для этого значительно замедляет свою работу, иногда вплоть до короткой остановки своих сокращений – сердечной паузы. Тут надо отметить, что короткие паузы в работе сердца могут возникать при различных серьезных сердечных заболеваниях и свидетельствуют о плохом прогнозе для жизни пациента. Такому больному обычно по жизненным показаниям устанавливают кардиостимулятор – специальный портативный прибор, искусственно поддерживающий запрограммированную частоту сердечных сокращений электрическими импульсами.
Принципиальной особенностью пациентов с обструктивным апноэ является то, что возникающие у них паузы в работе сердца во время сна не являются признаком сердечно-сосудистого заболевания и полностью исчезают при правильном лечении апноэ. Таким больным кардиостимулятор не нужен! Поэтому если у пациента при ночной записи электрокардиограммы выявляются значительное замедление частоты сердечных сокращений и даже короткие остановки сердца во время сна, а сам он полный, храпит и жалуется на дневную сонливость, то в первую очередь его надо посылать не к аритмологу, а к сомнологу – исключать наличие синдрома обструктивного апноэ сна.
Еще одно нарушение сердечного ритма, которое часто возникает у пациентов с обструктивным апноэ сна – так называемая мерцательная аритмия, частое и хаотичное сокращение камер сердца. Работа сердца становится велика, но неэффективна, что при отсутствии адекватного лечения может в итоге привести к сердечной недостаточности. Кроме того, у больных с мерцательной аритмией ток крови внутри сердца также нарушается, возникают завихрения, что приводит к образованию кровяных сгустков – внутрисердечных тромбов. Если такой тромб потом попадет в кровяное русло, то может закупорить сосуды мозга и вызвать инсульт. Поэтому пациенты с мерцательной аритмией вынуждены пожизненно принимать сильнодействующие разжижающие кровь лекарства.
Так вот, научные исследования доказали, что у пациентов с обструктивным апноэ сна риск возникновения мерцательной аритмии возрастает в несколько раз по сравнению со сверстниками. И даже если врачам удается восстановить у такого больного нормальную работу сердца, то без правильного лечения апноэ вероятность рецидива этой опасной аритмии оказывается в два раза выше.
Что же в итоге? Если у вас есть симптомы апноэ во сне и преимущественно ночные нарушения ритма, то вероятность, что эти проблемы взаимосвязаны, очень высока. Поэтому необходимо быстро и эффективно наладить нормальное дыхание по ночам – в противном случае последствия могут быть самыми печальными.
Ответы на популярные вопросы про тонзиллит
1. Какие антибиотики назначают при тонзиллите?
В лечении острого тонзиллита выделяют несколько групп антибиотиков:
- аминопенициллины;
- амоксицилин;
- амоксицилин с клавулановой кислотой;
- цефалоспорины II-III поколения;
- макролиды-азитромицин, кларитромицин;
Назначить антибиотики может только врач. Бесконтрольное самостоятельное применение антибиотиков запрещено, так как это связанно с развитием устойчивости бактерии к антибиотику, что ведет к неэффективности определенного лекарства к бактерии в дальнейшем. При вирусной форме ангины лечение антибиотиком не показано!
2. Можно ли делать прививки при тонзиллите?
В обязательном порядке следует проконсультироваться с лечащим врачом. Прививку можно делать при хроническом тонзиллите, но ТОЛЬКО в ОТСУТСТВИЕ ОБОСТРЕНИЯ.
3. Какой врач лечит тонзиллит?
В современной медицине лечением острого тонзиллита или ангины может заниматься врач-оториноларинголог (ЛОР), врач-инфекционист и терапевт.
4. Можно ли делать ингаляции при тонзиллите?
Применение ингаляции при остром тонзиллите допустимо только после консультации врача! Не при всех формах ангины допустима данная процедура. Показания и противопоказания зависят от формы острого тонзиллита и возбудителя, поэтому дифференциальная диагностика играет ключевую роль. Только врач может назначить лекарство для ингаляции и его правильную дозировку. Также врач поможет подобрать правильный тип небулайзера.
5. Можно ли есть мороженое при тонзиллите?
Употребление мороженого при ангине не рекомендовано. Существует множество частных мнений, что холодное мороженное снизит боль в горле, но это не совсем так. Холод действительно обладает местноанестезирующим эффектом путем воздействия на нервные окончания, но лишь кратковременно, никакой пользы и положительного воздействия это не несет. Вне обострения можно употреблять мороженое в растаявшем виде.
6. Какие анализы назначают при тонзиллите?
- мазок из глотки – с миндалин, дужек, задней стенки глотки на определение возбудителя и устойчивости к антибиотику, в том числе на предмет дифтерии;
- общий анализ крови;
- общий анализ мочи;
- СОЭ;
7. Может ли тонзиллит возникать только с одной стороны?
В основном тонзиллит всегда протекает с двухсторонним поражением миндалин, но есть и исключения. Тонзиллит может протекать не только как самостоятельное заболевание, но и быть проявлением какого-либо другого заболевания. Например, при туляремии или первичном сифилисе тонзиллит проявляется с одной стороны.
8. Как долго лечится тонзиллит?
В среднем лечение может занимать 7 дней. Например, антибактериальная терапия назначается на 5-10 дней. Все зависит от группы антибиотика и наличия осложнений.
9. Можно ли самостоятельно удалять пробки при тонзиллите?
Нет, самостоятельное удаление пробок строго запрещено! Ни ватными палочками, ни зубной щеткой, ни руками – никаким способом нельзя! Это связано с опасностью повреждения миндалины, тканей вокруг, что может спровоцировать распространение инфекции и развитие осложнений!
Физиологические причины истерики
Ребёнок растёт и развивается, в организме происходят изменения, иногда доставляющие дискомфорт.
Отмечают следующие физиологические факторы, заставляющие плакать и кричать ребёнка перед сном:
Зубы. За 2-3 месяца до появления зубов дети могут испытывать неприятные ощущения, раздражение и беспокойство. В момент прорезывания ребёнок ощущает сильный дискомфорт: дёсны отекают и краснеют, часто поднимается температура, и нарушается стул. Помочь в этой ситуации малышу можно при помощи специальных охлаждающих гелей, обезболивающих и делающих ткани дёсен рыхлыми для того, чтобы зубкам было легче пробиться. Рекомендуют использовать жаропонижающие препараты, имеющие обезболивающий и противовоспалительный эффект. В моменты бодрствования ребёнка можно предложить ему специальные силиконовые прорезыватели-грызунки, способствующие снятию зуда и имеющие отвлекающий эффект. Колики. Новая пища и несформированная микрофлора кишечника создают дискомфорт и вздутие в животе у новорождённого до 3 месяцев. Часто это является причиной истерики перед сном. Помочь малышу справиться с этим неприятным симптомом можно, помассировав вокруг пупка тёплой рукой по часовой стрелке или положив ему на животик тёплую пелёнку. Также рекомендуют чаще выкладывать ребёнка на живот – так газы отходят быстрее и менее болезненно. Голод и жажда. Перед ночным сном необходимо покормить грудничка или дать воды, если он не голоден. Во избежание нарушений сна дети старшего возраста ужинают со взрослыми не позднее, чем за 3-4 часа до отхода ко сну. Если ребёнок не может долго уснуть из-за голодного урчания в животе, можно предложить ему кефир или несладкий йогурт. Температурный режим. Жаркий или холодный климат в комнате, а также чрезмерная сухость воздуха препятствуют быстрому засыпанию и спокойному сну ребёнка. Комфортная температура в спальне не должна быть выше 19-21 градуса, а влажность – 50-70%
Важно, чтобы обогреватель в холодное время находился на достаточном расстоянии от детской кроватки. Летом достаточно хорошо проветривать комнату или спать с открытой форточкой, расположенной вдали от детского спального места. Спальное место и одежда
Истерики перед сном могут быть связаны с неудобной кроваткой и постельными принадлежностями. Для комфортного сна матрас должен быть в меру жёстким и ровным, подушка до 2 лет не используется, а после должна иметь толщину, равную ширине плеча ребёнка, одеяло – тёплым по сезону, бельё – свежим и желательно без наличия замков и пуговиц. Ребёнку будет удобно спать в свободной, не слишком тёплой пижаме из натуральных материалов, не имеющей раздражающих швов и бирок. Кожа. Раздражения и опрелости на нежной коже малыша в результате редкой смены грязного подгузника либо вследствие плохой гигиены тела также провоцируют плач и крики перед сном. Важно всегда следить за наполняемостью подгузника и своевременно его менять, особенно перед сном
Спальное место и одежда. Истерики перед сном могут быть связаны с неудобной кроваткой и постельными принадлежностями. Для комфортного сна матрас должен быть в меру жёстким и ровным, подушка до 2 лет не используется, а после должна иметь толщину, равную ширине плеча ребёнка, одеяло – тёплым по сезону, бельё – свежим и желательно без наличия замков и пуговиц. Ребёнку будет удобно спать в свободной, не слишком тёплой пижаме из натуральных материалов, не имеющей раздражающих швов и бирок. Кожа. Раздражения и опрелости на нежной коже малыша в результате редкой смены грязного подгузника либо вследствие плохой гигиены тела также провоцируют плач и крики перед сном
Важно всегда следить за наполняемостью подгузника и своевременно его менять, особенно перед сном
Эпидемиология
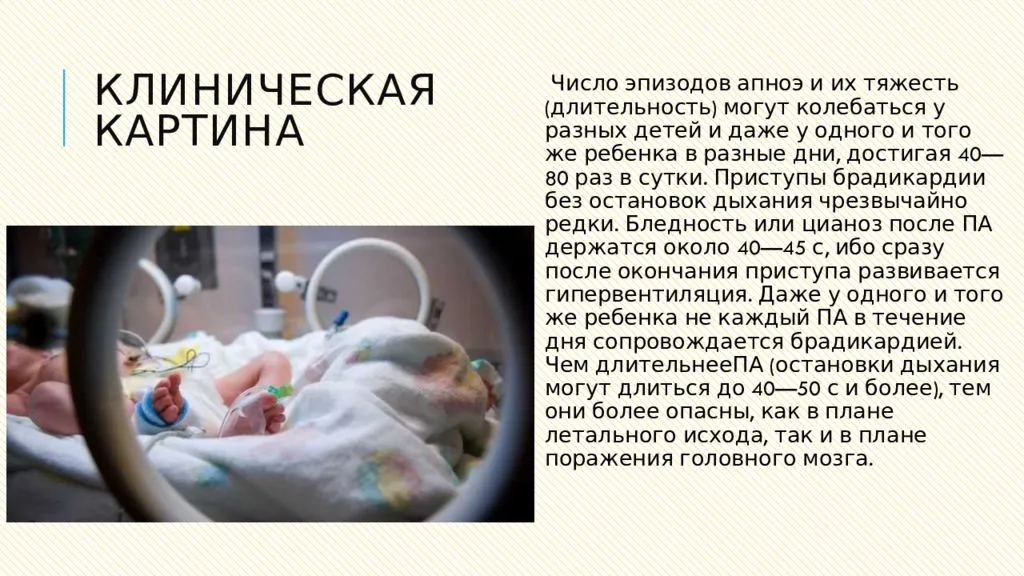
Мы продолжаем получать данные все новых эпидемиологических исследований ОАС у детей. Распространенность ОАС у детей в Северной Америке оценивается в 0.7-2.9%7,8. Похожие данные приводятся и по другим странам9,10. Различия в сообщениях могут проистекать из несколько разного определения ОАС и специфических методов идентификации и диагностики синдрома. При более широком определении дыхательных нарушений во сне (ДНС) распространенность в некоторых последних сообщениях достигает 5%8. Поскольку храп считается одним из симптомов ДНС, различия по нему в приводимых сообщениях (от 7 до 15%) могут оказывать влияние на данные по распространенности собственно ОАС.
ОАС наблюдается во всех возрастных группах, от новорожденных до подростков, с пиком, который приходится на возраст 2-8 лет. Большое исследование, проведенное на 850 детях, показало, что у недоношенных детей риск заболеть ОАС выше в 3-5 раз. Точно также более высокий риск ОАС (в 4-6 раз) у афро-американской популяции. В отличие от взрослых, где чаще заболевают мужчины, у детей отмечается примерно одинаковая распространенность ОАС среди мальчиков и девочек. Аденотонзиллярная гипертрофия наиболее частая находка при этом синдроме у детей. Могут иметь место и другие факторы, приводящие к ОАС, поскольку не все дети с аденотонзиллярной гипертрофией болеют ОАС, а размер тонзилл и аденоидов не коррелирует с ОАС. Более того, у некоторых детей сохраняется резидуальный ОАС, несмотря на удаление тонзилл и аденоидов. У ряда детей наблюдается возобновление ОАС после нескольких лет первоначального излечения. К другим известным факторам риска относятся повышенное сопротивление в области носа (хоанальный стеноз, смещение носовой перегородки), орофаринкса или гипофаринкса. При некоторых наследственных заболеваниях риск ОАС выше, чем в среднем по популяции. Например, процент ОАС при синдроме Дауна составляет 70%. Семейный анамнез ОАС также повышает риск у детей. Другими факторами могут являться аллергии, различные заболевания верхних и нижних дыхательных путей. К функциональным причинам ОАС у детей относится, в частности, гипотония. И, конечно, ожирение, которое становится все большей проблемой в Северной Америке. Можно предположить, что дети, которым поставлен диагноз ОАС, возможно, представляют всего лишь «верхушку айсберга».
Лечение
Детский Церебральный паралич неизлечимое заболевание. Но разнообразные методы лечения помогают пациентам с ДЦП минимизировать двигательные и другие нарушения и, таким образом,улучшить качество жизни. Травма головного мозга или другие факторы, приведшие к ДЦП не прогрессируют, но новые симптомы могут появиться или прогрессировать по мере роста ребенка и развития.
Инициальное (начальное) лечение
ЛФК – важная часть лечения, которое начинается вскоре после того, как ребенку выставлен диагноз и часто продолжается в течение всей его жизни. Этот вид лечения также может быть назначен до постановки диагноза в зависимости от симптомов ребенка.
Лекарства могут помочь воздействовать на некоторые из симптомов ДЦП и предотвратить осложнения. Например, спазмолитические средства и миорелаксанты помогают расслабить спазмированные (спастичные) мышцы и увеличить диапазон движения. Антихолинергические средства помогают улучшить движения в конечностях или уменьшить слюнотечение. Другие лекарства могут использоваться как симптоматическое лечение (например, применение противосудорожных препаратов, при наличии эпиприступов)
Перманентное лечение
Перманентное лечение детского церебрального паралича (ДЦП) сосредоточено на том, чтобы продолжать и корректировать существующее лечение и добавлять новые методы лечения по мере необходимости.Перманентное лечение для ДЦП может включать:
- ЛФК, которая может помочь ребенку стать настолько мобильным, насколько возможно. Это может также помочь предотвратить необходимость в оперативном вмешательстве. Если же ребенку проводилось оперативное лечение, то интенсивные занятия ЛФК могут быть необходимы в течение 6 и более месяцев. Медикаментозное лечение должно быть под постоянным контролем для того, чтобы избежать возможных побочных действий лекарств.
- Ортопедическая хирургия (для мышц, сухожилий, и суставов) или дорсальная ризотомия (иссечение нервов поврежденных конечностей), при наличии выраженных проблем с костями и мышцами, связками, и сухожилиями.
- Специальные ортопедические приспособления (брекеты шины ортезы).
- Поведенческая терапия, в которой психолог помогает ребенку найти способы общения со сверстниками и это является тоже частью лечения.
- Массаж, мануальная терапия могут применяться также в лечении как основных симптомов ДЦП, так и осложнений, связанных с нарушенной биомеханикой движения.
- Социальная адаптация. Современные технологии (компьютеры) позволили трудоустроить многих пациентов с последствиями ДЦП.
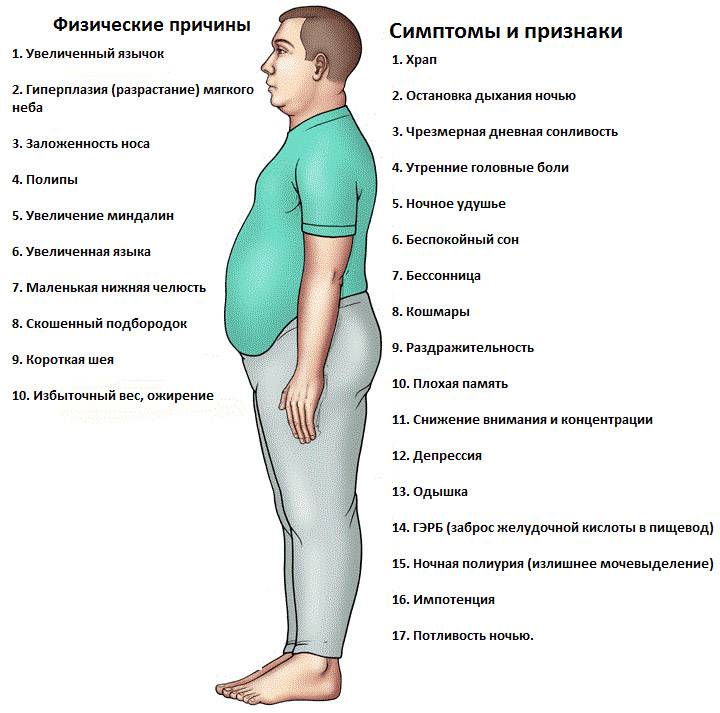
Симптомы обструктивного (ночного) апноэ
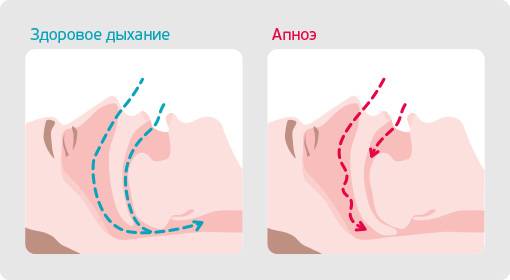
Остановки дыхания происходят за счет сужения или обструкции верхних дыхательных путей, западения языка и расслабления мускулатуры мягкого неба вместе с мускулатурой глотки. При этом мозг продолжает подавать сигналы о дыхании, благодаря чему диафрагма вновь и вновь сокращается. В результате происходит закупорка верхних дыхательных путей под влиянием отрицательного давления.
При частых остановках дыхания, длительностью свыше 10 секунд, организм человека начинает испытывать гипоксию (недостаток кислорода). В мозг поступают тревожные сигналы, что заставляет организм экстренно просыпаться для восстановления.
К основным симптомам синдрома обструктивного ночного апноэ относят:
- периодические остановки дыхания во время сна при интенсивности более 10 секунд в числе от 10 раз в час;
- остановки дыхания и моменты тишины во время храпа с последующим громким и резким всхрапыванием;
- беспокойный сон и частые пробуждения во время него;
- ощущение нехватки кислорода, удушья при периодических пробуждениях во время сна;
- недержание мочи;
- учащенное мочеиспускание ночью во время сна;
- высокая физическая активность тела во время сна;
- головные боли и утренние мигрени;
- сильная сонливость в течение дня;
- гипертония;
- чувство усталости даже после продолжительного сна.
Нарколепсия
Нарколепсия нехарактерна для детского возраста, хотя может встречаться у подростков. Основным симптомом, как и у взрослых, является повышенная дневная сонливость. Очевидно, что это может создавать сложности в процессе обучения. У детей катаплексия или гипнагогические галлюцинации встречаются значительно реже, чем у взрослых. Вначале ребенок начинает испытывать сложности при утреннем пробуждении. После пробуждения может отмечаться некоторая спутанность, ребенок может быть даже агрессивным в словах и поступках. Диагноз может быть довольно трудным, начальная полисомнография может быть нормальной. Если диагноз остается под сомнением, показаны повторные полисомнографии. Таким детям может помочь регулярный короткий дневной сон. Иногда может потребоваться медикаментозная стимуляция. Поскольку это пожизненное заболевание с повышенной смертностью, дети с нарколепсией должны находиться под контролем специалиста-сомнолога.
Обструктивное ночное апноэ
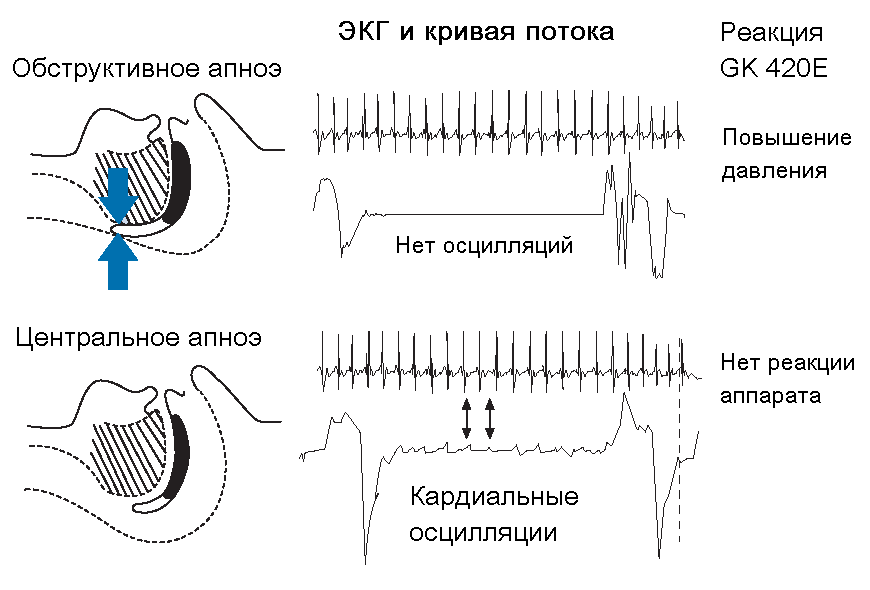
Обструктивное ночное апноэ – это такое состояние, при котором у спящего сохраняются дыхательные движения грудной клетки и живота, однако дыхание полностью прервано по причине смыкания дыхательных путей в районе глотки. При этом храпа не слышно, все происходит в абсолютной тишине. В данном случае человек фактически задыхается, потому что, образно говоря «его душат».
Обструктивное сонное апноэ во сне может иметь такие причины:
— нарушена проходимость в верхних дыхательных путях ( слабый тонус мышц глотки и языка)
Есть мнение, что причиной является нарушение контроля за тонусом мышц глотки со стороны специальных отделов мозга.
Многие специалисты считают, что обструктивное аноэ вызывает не само снижение тонуса мышц глотки, нужна комбинация двух факторов: если у человека по каким-либо причинам сужен просвет верхних дыхательных путей (причины при этом могут быть различными).
Причины сужения верхних дыхательных путей:
- все аномалии при которых сужается диаметр верхних дыхательных путей (микрогнатия, ретрогнатия, макроглоссия, если подъязычная кость неправильно расположена)
- верхние дыхательные пути могут быть сужены при аденоидах, гипертрофии миндалин, лимфопролиферативных заболеваниях
- в районе глотки может находиться опухоль или киста
- при сужении верхних дыхательных путей в мягких тканях шеи могу тнаблюдаться отечно-воспалительные процессы
Факторы которые могут предрасполагать к возникновению обструкции – это ожирение, кифосколиоз, акромегалия. Обструктивное апноэ может быть следствием приема транквилизатора или алкоголя. Обструкции во время сна часто наблюдаются у пожилых людей (которым более 50 лет). Виновницей обструктивного апноэ может стать и плохая наследственность.
Снохождение и сноговорение
При снохождении (somnambulism) и сноговорении (somniloquy) ребенок садится в постели с открытыми глазами, но так называемым «невидящим взором». Активность может варьировать в диапазоне от бесцельного беспокойства в постели вплоть до реального хождения по дому. Речь нечеткая и редко носит внятный, понятный характер. Эти расстройства возникают у детей школьного возраста, больше у мальчиков, чем у девочек, и часто сопровождаются также энурезом. Дети со снохождением могут получать травмы и родителям необходимо предпринять меры, чтобы избежать опасных ситуаций, например, падения с балкона или лестниц. Спальные комнаты для таких детей должна находиться на первом этаже, окна и двери надежно закрыты. Во время эпизода снохождения родители должны минимально вмешиваться и воздерживаться от того, чтобы встряхивать его, кричать на него
Такой тип поведения во сне обычно проходит с возрастом и обычно не требует специального вмешательства, кроме мер предосторожности, указанных выше. Другой способ – это так называемые «пробуждения по расписанию»
Родители ведут дневник, на протяжении нескольких ночей записывают время, когда происходит снохождение и затем начинают будить ребенка за 15 минут до предполагаемого времени. При этом необходимо убедиться, что ребенок находится в состоянии полного бодрствования как минимум 5 минут. Использование такого метода устраняет снохождение у 80% детей.