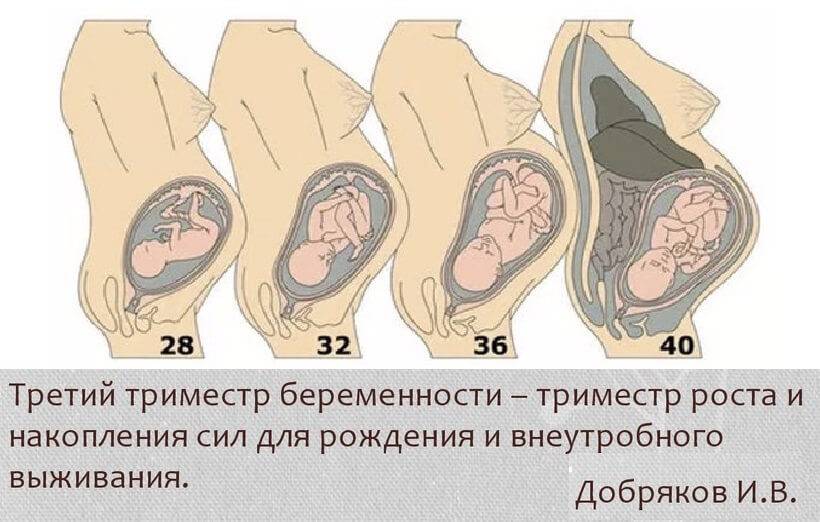
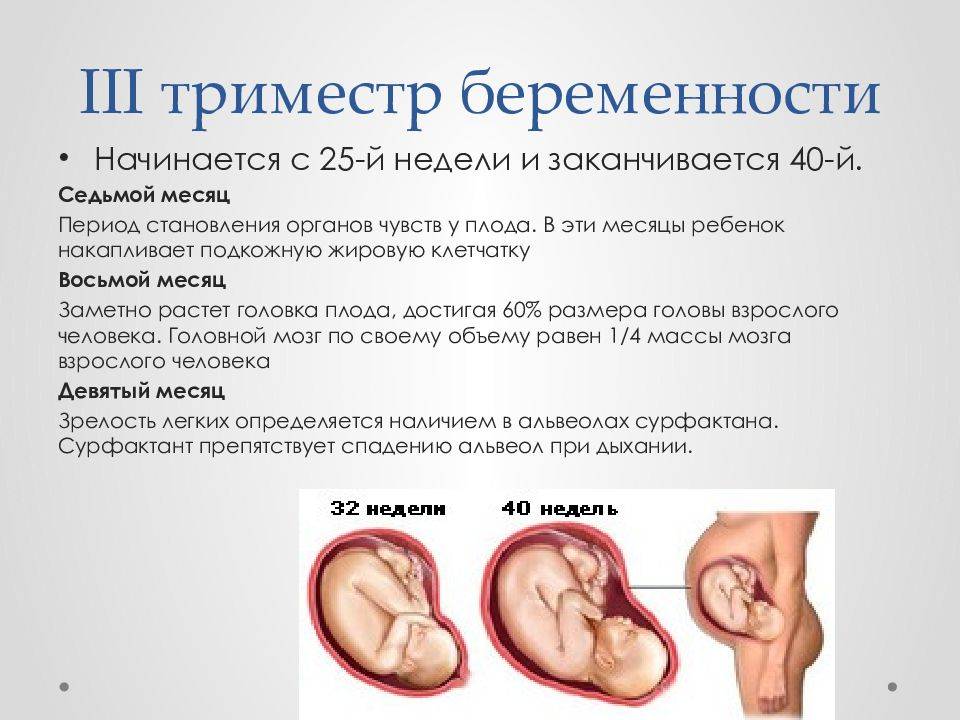
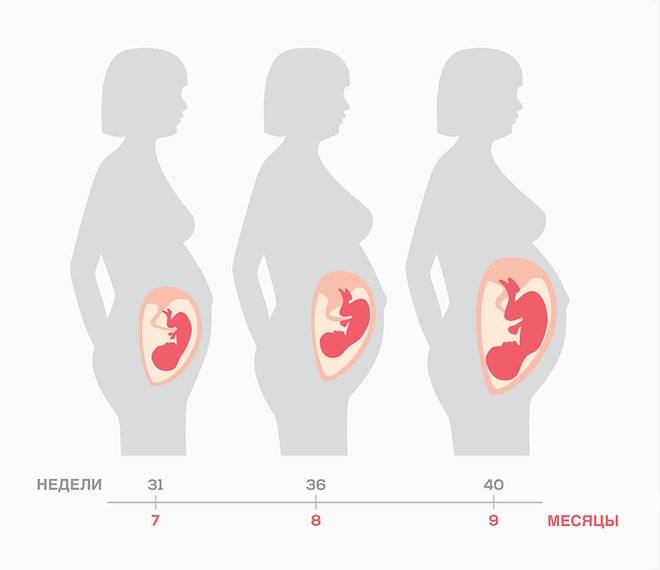
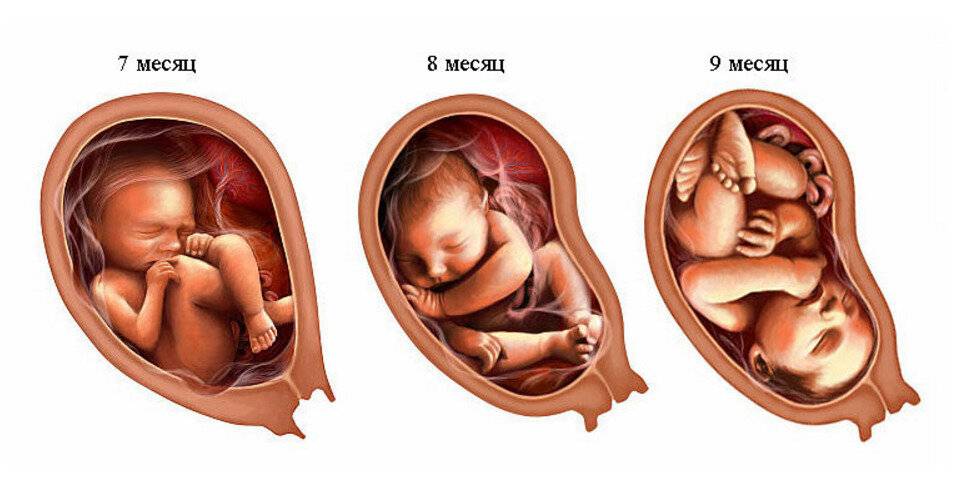
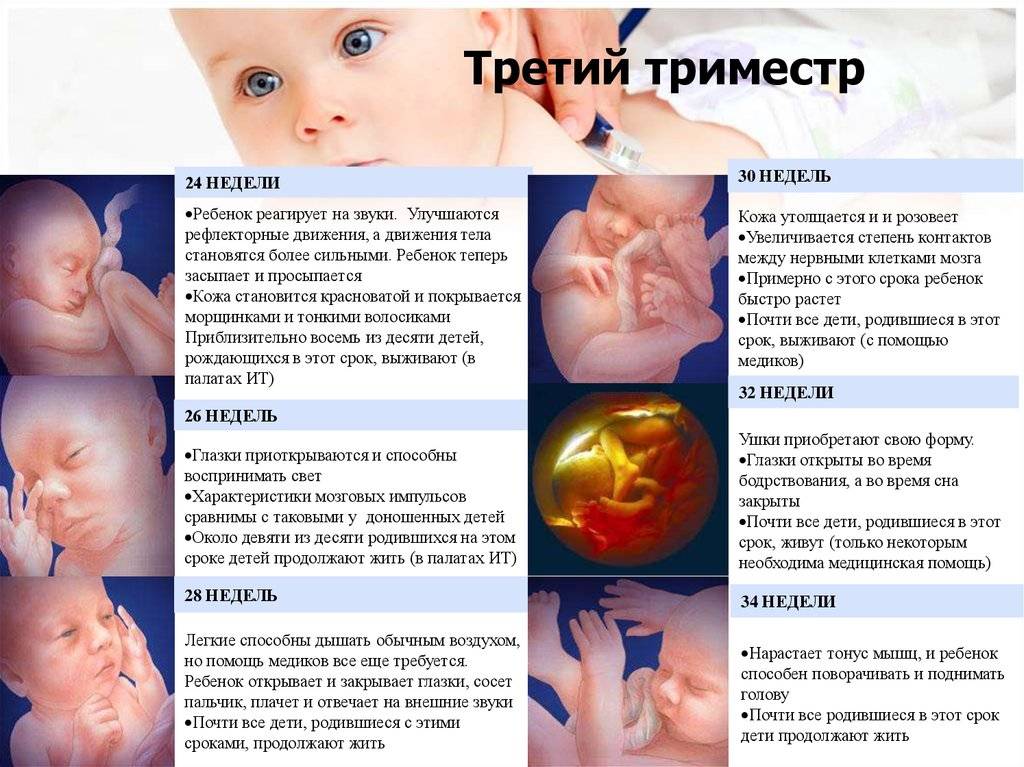
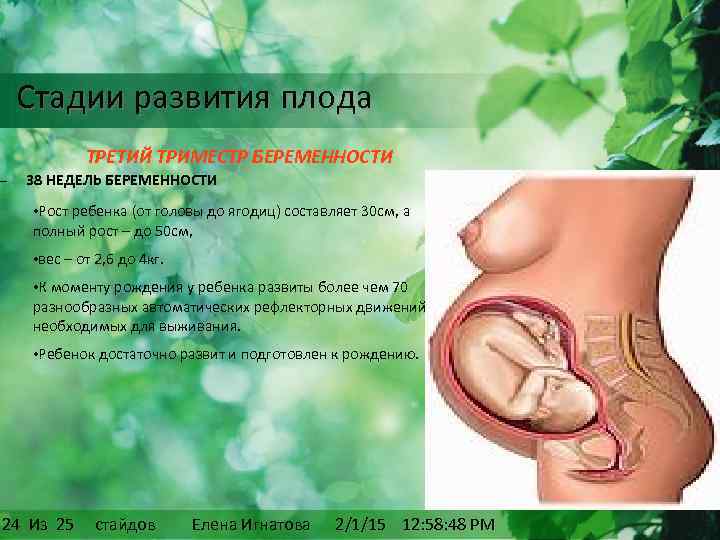
Что чувствует мама?
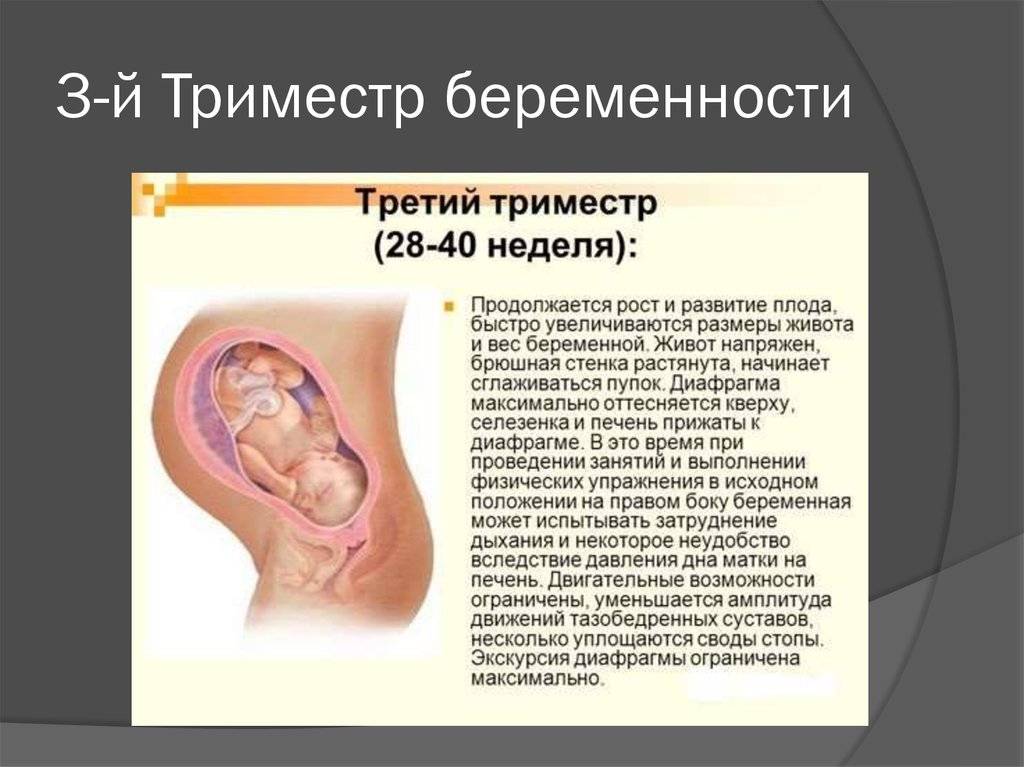
Организм женщины в III триместре беременности испытывает колоссальную нагрузку, связанную с большими размерами матки, сдавливающей внутренние органы, и возросшим объемом циркулирующей крови (ОЦК). Некоторые изменения ее состояния считаются физиологическими и проходят самостоятельно после родов, иные же несут угрозу жизни матери и/или плода и требуют оказания неотложной медицинской помощи. Рассмотрим подробнее.
- Вес женщины неуклонно возрастает. Это нормально, поскольку плод и плацента также постепенно увеличиваются. В среднем будущая мама набирает в этом триместре от 5 до 8 кг, но вообще темп набора веса сугубо индивидуален и зависит от многих факторов, поэтому должен оцениваться врачом.
- Растут живот и молочные железы. Грудь готовится к лактации, а живот растягивается растущей маткой. Чтобы снизить риск растяжек на коже, пользуйтесь специальными смягчающими и повышающими ее эластичность кремами.
- Появляются отеки. Увеличивается ОЦК, возрастает количество околоплодных вод, организм стремится задержать жидкость, чтоб потом использовать ее для синтеза молока.
- Молозиво вырабатывается все больше и больше – женщина регулярно замечает на нижнем белье и другой одежде мокрые пятнышки. При мыслях о младенце молозиво выделяется из груди – это результат работы гормона пролактина.
- Будущую маму беспокоит одышка, которая возникает из-за давления увеличившейся матки на диафрагму – объем движений этой мышцы уменьшается, в результате чего женщине становится тяжело дышать, она дышит чаще и более поверхностно.
- Учащено мочеиспускание. Матка давит на мочевой пузырь, провоцируя позывы к его опорожнению; почки интенсивно работают, поскольку выводят продукты обмена сразу двух организмов – мамы и ребенка; повышенный уровень в крови пролактина расслабляет стенки мочевого пузыря, вызывая недержание мочи при резких движениях, кашле или смехе.
- Женщина испытывает дискомфорт или непродолжительные, неинтенсивные тянущие боли внизу живота, а также боли в пояснице и суставах, связанные с повышенной нагрузкой на мышцы и позвоночник беременной. Стоит отметить, что за несколько недель до начала родовой деятельности могут появиться так называемые тренировочные схватки Брекстона-Хикса. Это неинтенсивные схваткообразные боли в животе, означающие, что матка готовится к родам.
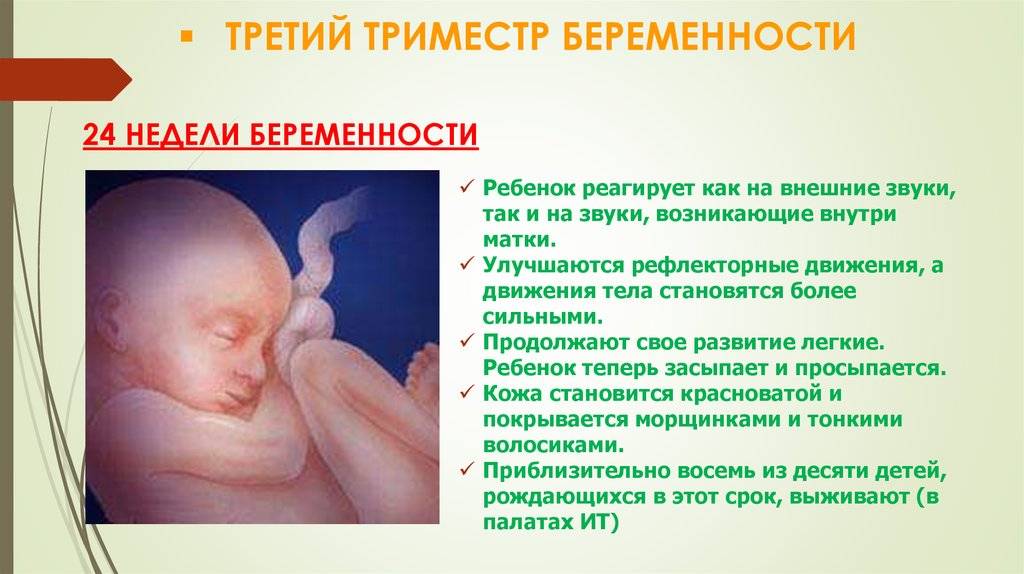
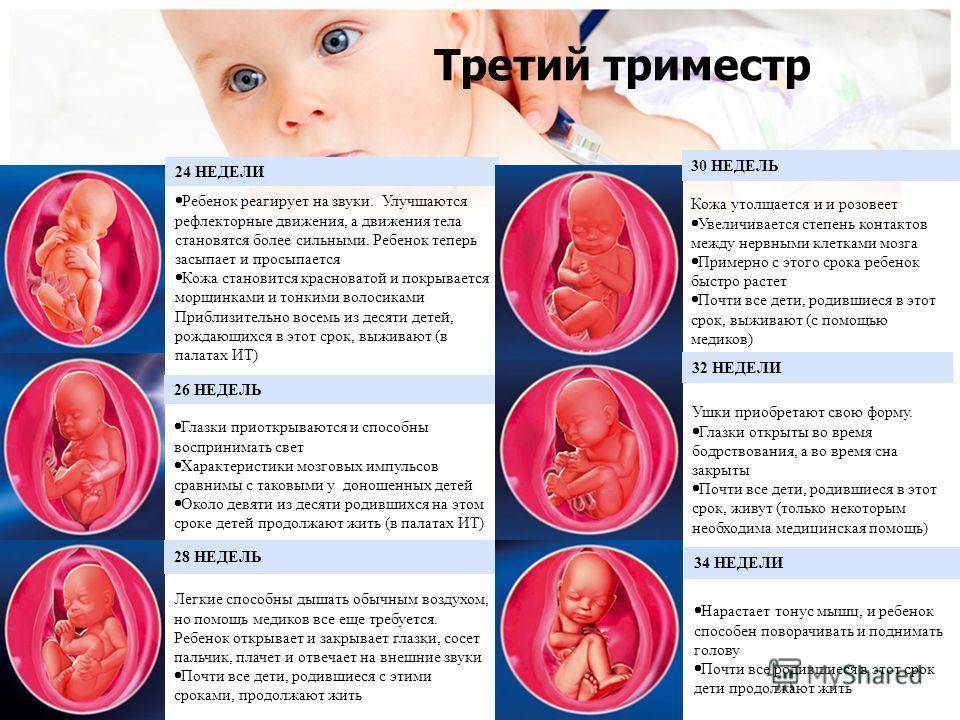
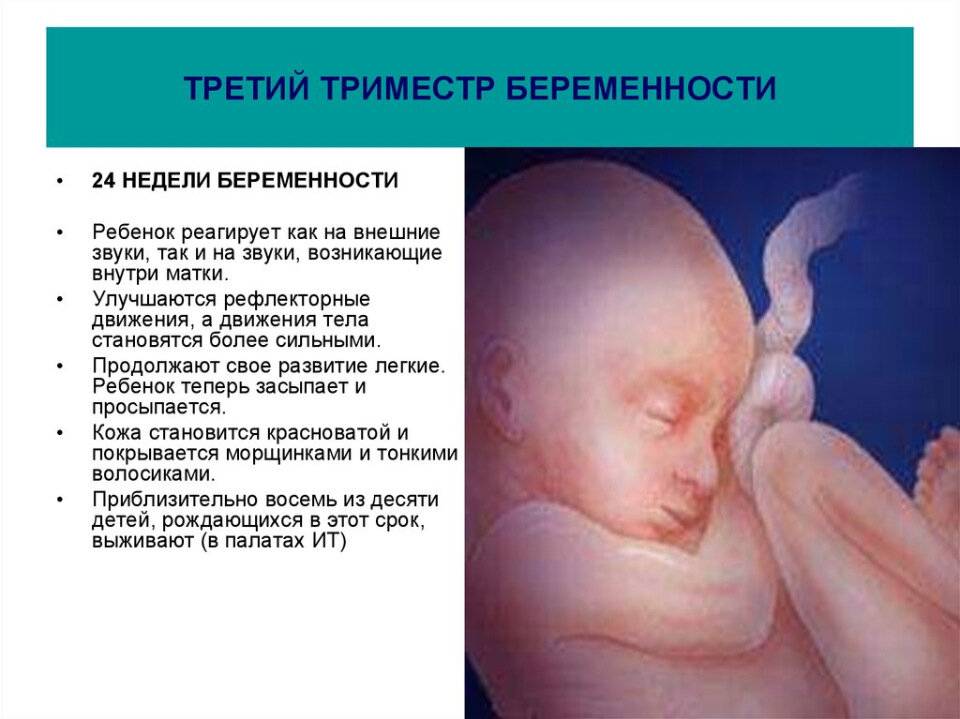
- Движения ребенка хорошо ощутимы и даже заметны визуально. Активничает он, как правило, вечером и ночью, что нередко становится причиной бессонницы у будущей мамы.
- Нередко беременные задаются вопросом «как спать?», поскольку мешать уснуть им может просто увеличенный живот. Особенно сложно тем, кто привык спать именно лежа на животе. К сожалению, сейчас об этой позе для сна придется забыть – разрешено отдыхать в положении на боку или, реже, на спине.
- При нехватке в материнском организме витаминов и микроэлементов могут возникать судороги мышц нижних конечностей, особенно голеней, преимущественно в ночные часы. Это также нарушает сон. Иные причины этого симптома – анемия, варикозное расширение вен и некоторые заболевания внутренних органов.
- Увеличение вен. Повышенная нагрузка на вены нижних конечностей и рост ОЦК приводят к застою крови в сосудах голеней, который проявляется чувством тяжести, боли в ногах и появлением под кожей извилистых синих нитей, нередко – с участками расширения. Это состояние может быть опасно – необходимо рассказать о нем врачу.
- Выделения из влагалища. Небольшое количество бесцветных или с беловатым оттенком выделений из половых путей считается нормой. С каждой неделей беременности их становится больше, а консистенция – водянистее. Зеленые, бурые, кровянистые, коричнево-желтые или белые творожистые выделения, сопровождающиеся неприятным запахом, зудом или болью в половых путях – признак патологии, требующий консультации специалиста.
- Как и раньше, женщину могут беспокоить запоры (для их устранения следует наладить питание, употреблять витамины, клетчатку), перепады артериального давления и тахикардия. Если эти симптомы не отражаются на общем состоянии, то не стоит беспокоиться, необходимо просто держать их под контролем.
- Крайне опасное состояние конца беременности – поздний гестоз. Это симптомокомплекс, для которого характерны отеки, повышение артериального давления и уровня белка в моче. Данное состояние крайне опасно для женщины и ребенка, может привести к летальному исходу у обоих, поэтому требует постоянного медицинского наблюдения и неотложного родоразрешения.
Особенности сна беременных в зависимости от триместра
Сон беременных подвержен гормональному, физическому и психологическому влиянию.
В 1-м триместре характерно увеличение общего количества сна, но значительно ухудшается его качество.
На ранних сроках происходят резкие гормональные изменения, необходимые для благополучного вынашивания. Такие резкие перестройки влияют на нервную систему. В результате этого у женщины повышается тревожность. С 5-й недели беременности возможно наступление токсикоза, который становится причиной регулярных ночных пробуждений. В результате возрастает дневная сонливость, а также возникают трудности с засыпанием.
Второй триместр сопровождается бессонницей у беременных гораздо реже. Это самый комфортный для женщины период. Тем не менее снижается продолжительность сна, а значит, на утро будет отсутствовать ощущение отдыха, а днем — преобладать вялость и слабость.
В 3-м триместре сон становится беспокойным, страдает его глубина.
Интенсивно растущая матка влечет за собой резкие изменения в работе органов и систем. Также в этот период появляются тренировочные (ложные) схватки. Бессонница у беременных приводит к ослаблению организма перед родами.
Как беременной избавиться от бессонницы?
Так как прием медикаментов во время беременности крайне ограничен, порой очень сложно вернуть крепкий и здоровый сон.
Важно комплексно подойти к решению проблемы, и в этом могут помочь простые, но ценные рекомендации
Соблюдайте режим
Старайтесь ложиться спать и просыпаться в одно и то же время. Стоит помнить, что оптимальное время для сна — с 22:00 до 8:00, когда происходит активное восстановление нервной системы и выработка нужных нашему организму гормонов. Не спите днем без потребности, взамен найдите для себя расслабляющие занятия. Но что делать, если не спится ночью? Не мучайте себя, лучше займитесь чем-нибудь спокойным и приятным: порисуйте, начните вести дневник, послушайте музыку. Гаджеты под запретом.
Правильно питайтесь
Ограничьте потребления чая, кофе, газированных напитков. Старайтесь не нагружать мочевой пузырь перед сном. Исключите жирную, острую и соленую пищу и откажитесь от перекусов за 2 часа до сна — тем самым вы минимизируете возникновение изжоги.
Избегайте стрессов
Распространенное заблуждение: чем большую нагрузку получит организм, тем быстрее он уснет. Усталость — вовсе не ответ на вопрос, как бороться с бессонницей. Наоборот, она приводит к трудностям с засыпанием. Серьезные и активные дела запланируйте на первую половину дня. Делегируйте домашние обязанности, абстрагируйтесь от стресса, думайте о том, что малыш впитывает каждую эмоцию. Не забудьте перед сном прогуляться на свежем воздухе.
Проработайте «сонные» ритуалы
За пару часов до сна тело и мозг нуждаются в расслаблении. В этом помогут книга, спокойная музыка или медитация, теплая ванна. Ограничьте поток информации, поступающей через компьютер, телевизор, телефон. Попросите супруга сделать расслабляющий массаж ног и шейно-воротниковой зоны. Эффективное релаксационное средство — аромалампа. Лавандовое, сандаловое, розмариновое эфирные масла разрешены во время беременности.
Оборудуйте спальное «гнездышко»
Как правильно спать беременным? Приобретите ортопедический матрас и подушку для беременных — это неотъемлемая часть здорового и крепкого сна. Наденьте легкое нижнее белье из натуральных материалов, которое не будет стеснять движений. Поддерживайте идеальные параметры воздуха в спальне: температура не выше 21°C, а влажность — 50–60%.
Настройтесь на приятные сновидения
В 3-м триместре растет вероятность возникновения навязчивых кошмаров
Если на протяжении долгого времени снится один и тот же сон, обращайте внимание не на сюжет, а на ощущения, которые возникают во сне и при пробуждении. Это может быть страх, злость, обида и т.д
Затем вспомните, когда в течение дня вы переживаете подобные эмоции.
Так появится возможность определить ситуацию, которая «не отпускает», и устранить причину беспокойства станет легче.
Что нужно сделать будущей маме в третьем триместре
Следить за своим здоровьем. Любые тревожные изменения лучше обсудить со своим врачом, чтобы избежать возможных осложнений беременности. Если врач назначает анализы и исследования или же даёт направление на госпитализацию, лучше не отказываться. Порой лучше перестраховаться, чем потом всю жизнь жалеть о своём отказе.
Правильно питаться, следить за прибавками в весе и сохранять физическую активность. Это улучшит ваше самочувствие и обеспечит хорошее качество жизни для вашего малыша.
Побольше отдыхать и поменьше нервничать
Когда малыш так чутко воспринимает все изменения в настроении мамы, особенно важно не тревожить его своими переживаниями. Отдых поможет организму хоть немного восстанавливаться, а общение с крохой (пение, поглаживание живота и разговоры с ним) будет способствовать его полноценному развитию.
Подготовиться к родам
Некоторые семейные пары изъявляют желание выбрать акушеров и гинекологов, которые будут принимать роды, а в некоторых случаях они хотят участвовать в партнёрских родах. Чтобы осуществить это, нужно заранее узнать все детали, пообщаться и договориться с врачом, ознакомиться с требованиями. И лучше делать это всё заранее. Также желательно, чтобы сумка с вещами в роддом была уже собрана, потому что, когда отойдут воды и начнутся схватки, женщине будет не до сборов.
Несмотря на усталость и болезненные ощущения, вы можете по-прежнему наслаждаться своим положением, ведь вы чувствуете, как растёт ваш малыш, как он реагирует на каждый звук и движение. Уже скоро вы сможете услышать его первый крик. Берегите здоровье своего крохи!
Как меняется настроение на 3-м месяце
Усталость. Гормональные изменения, недостаток сна, утреннее недомогание — эти и другие поводы могут быть причиной вашего постоянного чувства усталости, вялости и разбитости
Сейчас вам очень важно высыпаться, поэтому постарайтесь создать максимально комфортные для этого условия, в том числе не засиживайтесь допоздна перед телевизором, проводите меньше времени за компьютером или просмотром контента в цифровых устройствах, таких как планшет или смартфон. Ученые считают, что голубой свет экранов, включая самые маленькие, мешает выделяться мелатонину, гормону, отвечающему за сон.
Перепады настроения. Смена в настроении наблюдается обычно на 2-м и особенно на 3-м месяцах беременности. Существенные изменения в гормональном балансе (в первую очередь за счет эстрогена и прогестерона) влияют на уровень нейротрансмиттеров — химических веществ в нервной системе, отвечающих за настроение.
Вы можете быть как переполненной восторгами по поводу состоявшейся беременности, так и обеспокоенной некоторыми аспектами предстоящих изменений в жизни: буду ли я хорошей матерью, как пройдут роды, готовы ли мы с мужем к такой ответственности, справимся ли финансово, будет ли моя жизнь прежней?
- Беременность — это переломный момент в жизни женщины и семьи, связанный и с физическими, и с эмоциональными переменами. Понимание того факта, что они неизбежны при таком судьбоносном событии, поможет вам уравновесить свое внутреннее состояние и настроиться на позитивный лад в принятии будущих изменений в вашей жизни. Вы не одна, миллионы других женщин в эту же самую секунду переживают те же самые внутренние трансформации и эмоции.
- Помимо этого психологического давления на психику будущей мамы, перепады настроения в первом триместре могут быть связаны с тем физиологическим стрессом, который испытывает организм в связи с вашим «интересным положением». Гормональный сдвиг и изменения в метаболизме тоже влияют на то, с каким настроением вы проживаете каждый новый день своей беременности.
- Если не работать над улучшением эмоционального фона, вы можете оказаться среди той части беременных женщин, кто из состояния резких смен настроения переходит к состоянию депрессии, что совсем не нужно в вашем нынешнем положении. Поэтому уже сейчас, когда вы замечаете, что не всегда можете контролировать смену настроений в течение дня, надо начинать работу над собой.
Помочь преодолеть влияние перепадов настроения на ваш общий эмоциональный фон могут следующие средства:
- выкрадывайте несколько минут отдыха в течение дня;
- высыпайтесь;
- ешьте здоровую, энергетически и биологически насыщенную пищу;
- сохраняйте физическую активность, делайте упражнения, больше гуляйте;
- проводите больше времени с отцом вашего будущего ребенка;
- по возможности устраивайте себе дневной сон;
- читайте хорошие книги, смотрите хорошее кино, слушайте хорошую музыку;
- встречайтесь с друзьями;
- попробуйте йогу и/или медитацию;
- знайте, что вы не одна, это же состояние переживают миллионы других беременных женщин.
Когда разрешены путешествия во время беременности?
Ранние потери беременности случаются в 10–20% случаев. Поэтому в первом триместре есть потенциальный риск кровотечения из-за возможного выкидыша.
Частые спутники ранних сроков — это токсикоз, повышенная сонливость, слабость и утомляемость. Усталость и постоянные отлучки в туалет из-за приступов тошноты и рвоты вряд ли украсят отдых. Поэтому с путешествием на ранних сроках беременности имеет смысл повременить.
Если женщина решила отправиться в путешествие спустя 1–2 недели после того, как увидела 2 полоски на тесте, ей в обязательном порядке должны провести УЗИ для исключения внематочной беременности. Это состояние может стать угрозой для жизни и иногда требует безотлагательного оперативного вмешательства.
Третий триместр часто сопряжен с появлением одышки, отеков, а также судорог нижних конечностей. Пешие прогулки выматывают гораздо быстрее, а большой живот вызывает неудобство во время длительных поездок, так как тело требует постоянной смены положения. Не стоит забывать о повышенном риске преждевременных родов после 30–32 недель беременности.
ВОЗ заявляет, что поездки во втором триместре — самые безопасные (1).
В этот период женщины чувствуют себя максимально благополучно, а беременность и отдых совместимы лучше всего. Токсикоз отступает, гормональный фон стабилизируется, появляется больше энергии. Да и живот еще не настолько увеличился в размерах, чтобы помешать насыщенному и комфортному отдыху.
Куда поехать отдохнуть беременной?
Ответственно подойдите к выбору предполагаемого места отдыха.
Рекомендовано обратить внимание на следующие факторы:
- Минимальное расстояние от дома
Чем больше времени занимает дорога, тем сложнее ее переносить беременной женщине. Обеспечьте комфорт на время передвижения, и это поможет эффективно избежать переутомления.
Оптимальные климатические условия
Чтобы избежать суровой акклиматизации, остановите выбор на местности, где параметры воздуха будут схожи с «родными». Решая, куда съездить отдохнуть беременной, подбирайте страны с умеренным климатом — не слишком жарким, не слишком сухим, не слишком влажным.
Стоит избегать стран, где температура поднимается выше 40 °С, а также отправляться в горы. ВОЗ советует беременным женщинам не подниматься на высоту более 3000 м из-за риска гипобарической гипоксии (1), но путешествие в районы с высотой до 2500 м считается безопасным (2).
Небольшая разница часовых поясов
Сон во время беременности и без того подвержен неблагоприятным факторам. Разница с привычным временем должна составлять не больше 1–2 часов. Тем самым привычный режим сна и бодрствования не пострадает.
Благоприятная эпидемиологическая обстановка
Беременность и путешествия в тропические страны — не лучшее сочетание. В этих странах повышен риск не только заражения инфекционными заболеваниями, но и диареи путешественников, обезвоживания, травм, укусов животных и насекомых (3,4).
Всемирная организация здравоохранения в рекомендациях, куда можно поехать отдыхать беременной, советует избегать поездок в районы, эндемичные по малярии или гепатиту Е (5). Также воздержитесь от посещения стран, требующих подготовки в виде дополнительной вакцинации.
Достойные санитарно-гигиенические условия
Останавливайте выбор на комфортабельных гостиницах и отелях. Регулярная влажная уборка, кондиционирование воздуха, индивидуальный санузел — неотъемлемые требования безопасного отдыха и на раннем сроке беременности, и во втором, и в третьем триместре.
Привычные продукты питания
Беременность — не время для экспериментов с продуктами и специями, а избежать соблазна порой нелегко. Воздержитесь от посещения стран, которые славятся экзотической кухней. И вне зависимости от того, на какую местность пал отпускной выбор, пейте исключительно бутилированную воду.
Доступная и качественная медицинская помощь
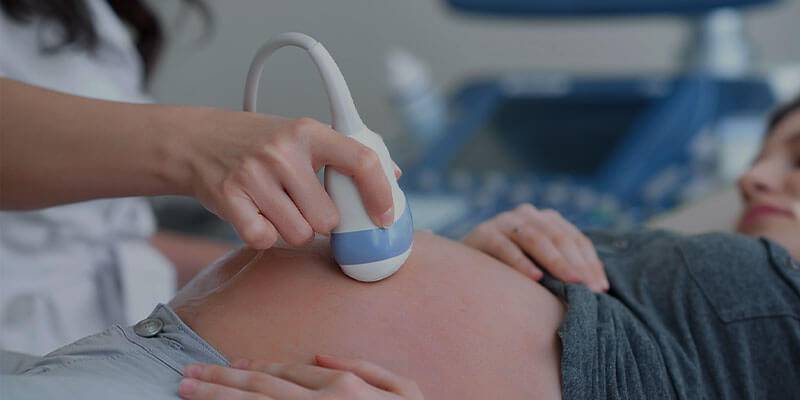
Показатели материнской смертности в развивающихся странах значительно хуже, чем в развитых (240 против 16 на 100 000 рождений) (6). Центры по контролю и профилактике заболеваний США рекомендуют всем женщинам в третьем триместре, а также беременным с серьезными сопутствующими заболеваниями вне зависимости от срока, избегать поездок в развивающиеся страны из-за ограничений в доступе к медицинской помощи (7).
Симптомы
Признаки гестоза
Симптоматика гестоза определяется триадой признаков:
- повышение кровяного давления (преимущественно диастолического),
- протеинурия (появление белка в моче),
- возникновение отеков голени, рук, передней брюшной стенки и лица (водянка).
Доклиническая картина характеризуется патологической прибавкой веса (более 300гр в неделю) и изменениями в свертывающей системе крови (снижением тромбоцитов, повышением гематокрита).
Тяжелыми проявлениями гестоза являются преэклампсия и эклампсия. При преэклампсии вследствие нарушения микроциркуляции в головном мозге появляются следующие симптомы: боль в голове и головокружение, шум в ушах и мельтешение «мушек» перед глазами, боли в правом подреберье, заложенность носа, тошнота и рвота, сонливость или бессонница. При отсутствии лечения преэклампсия очень быстро переходит в стадию эклампсии, которая характеризуется развитием судорог и потерей сознания.
Признаки фетоплацентарной недостаточности
Фетоплацентарная недостаточность может быть острой, например, на фоне отслойки плаценты, и хронической.
Хроническая фетоплацентарная недостаточность не имеет ярко выраженных клинических проявлений, женщина может лишь отмечать урежение шевелений плода. Диагноз подтверждается данными УЗИ с допплерографией, кардиотокографии (КТГ), плацентографии, которые отображают степень нарушения маточно-плацентарного кровотока. ФПН ведет к развитию внутриутробной гипоксии плода.
Признаки отслойки плаценты
Преждевременная отслойка плаценты определяется как весьма грозное осложнение беременности, когда отслоение детского места произошло либо в период беременности, либо в первом или втором периоде родов (в норме плацента отделяется в третьем периоде).
Проявляется данное состояние развитием наружного (реже) и внутреннего кровотечения, геморрагическим шоком, острой внутриутробной гипоксией, болевым синдромом и гипертонусом матки.
Отслойка плаценты может быть краевой (более благоприятный прогноз) и центральной, когда плацента крепится к маточной стенке лишь по окружности, по краям. Также в зависимости от площади отслоившегося участка отслойка детского места может быть легкой (менее ?), умеренной (1/3 и более) и тяжелой (1/2 и больше).
Прогноз
Прогноз при преждевременной отслойке плаценты крайне неблагоприятный и зависит от срока беременности, своевременности лечения и степени отслоения детского места. Материнская смертность вследствие развития геморрагического шока и кровотечения колеблется в пределах 1,5-10%. Гибель плода антенатально достигает 100%, в период схваток 85,7%, в период потуг 35,7%.
При развитии хронической ФПН в 23-44% отмечается внутриутробная задержка развития плода, а гипоксия плода наблюдается в 28-51%.
Перинатальная смертность при гестозе составляет 79%, а материнская достигает 3,5%. Развитие синдрома внутриутробной задержки роста плода при легком гестозе составляет 16%, при среднетяжелом 22% и при тяжелой степени гестоза 62%.
Профилактика осложнений третьего триместра беременности состоит в рациональном питании, приеме поливитаминов, отказе от вредных привычек, регулярных прогулок на свежем воздухе. Также следует избегать стрессовых и конфликтных ситуаций, подъема тяжестей и тяжелой физической нагрузки, производственных вредностей.
Некоторые исследования при беременности
- Мазки при беременности
- Анализы при беременности по триместрам
- УЗИ при беременности
- Общий анализ мочи при беременности
- Коагулограмма
- Установка пессария
- Глюкозотолерантный тест
- Гомоцистеин при беременности
- Амниоцентез
- Анестезия в родах
- КТГ плода (кардиотокография)
- Кордоцентез
- Эпидуральная анестезия в родах
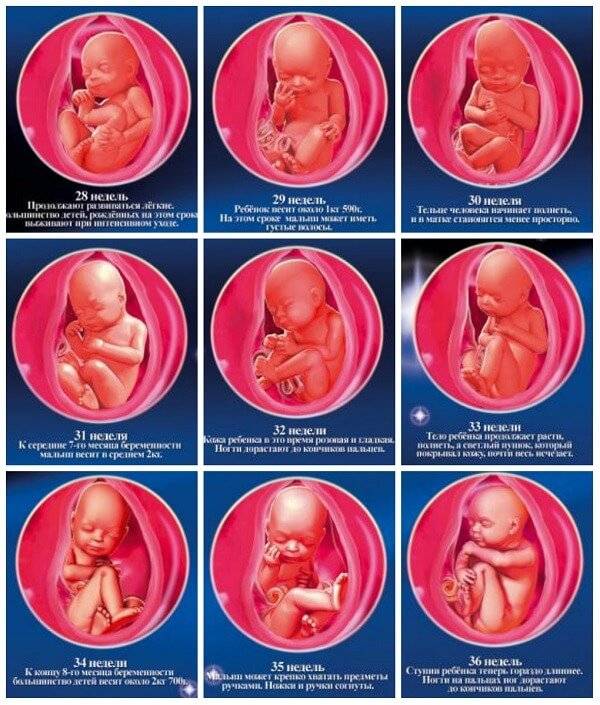
Сроки УЗИ в 3-м триместре
После 30-й недели беременности наступает ответственный момент в жизни малыша: он начинает усиленно расти и двигаться, готовясь к появлению на свет. Мама ощущает это по толчкам и контурам ручки или ножки, бьющихся о стенку живота. А опытный гинеколог может в деталях рассмотреть строение его организма и диагностировать возможные отклонения в развитии, а также предугадать возникновение сложностей в процессе предстоящих родов. Именно поэтому скрининговую диагностику в этом триместре беременности назначают каждой женщине.
По требованию Минздрава РФ, наблюдение за беременной женщиной должно включать как минимум 3 скрининга плода. 3-е заключительное УЗИ назначается всем женщинам, даже при нормально текущей беременности и отличных анализах. Исследование нужно пройти на 32-34 неделе.
Если есть какие-то проблемы с развитием ребенка или самочувствием матери, обнаруженные на УЗИ 2-го триместра, назначается внеплановый скрининг. Ранние сроки в 3-м триместре — 30-я неделя, крайние — 35-38 неделя.
Важность правильного питания
В конце первого триместра, правда не раньше 12 – 13-й недели, вы заметите ослабление симптомов раннего токсикоза.
Вопрос правильного питания сейчас стоит как никогда остро: у вашего малыша вот-вот начнется заметный рост. Вам обоим нужна качественная еда, максимально натуральная и прошедшая минимальную обработку до того, как она попала в ваш холодильник. Отдавайте предпочтение свежим фруктам и овощам, зерновым и злакам, постному мясу и рыбе из естественной среды обитания, молочным продуктам, особенно кефиру и творогу: первый будет регулировать баланс бактериальной флоры вашего кишечника, второй необходим как лучший источник кальция — после молока, которое, в отличие от кисломолочных продуктов, не всеми хорошо переносится.
Как проводится диагностика?
УЗИ плода на 32-34 неделях ничем не отличается от традиционной процедуры: женщина обнажает живот и ложится на спину, врач смазывает кожу живота специальным гелем (это обеспечивает лучший контакт кожных покровов и датчика) и водит по животу наконечником датчика.
При таком обследовании – если оно, конечно, проводится на современном аппарате – специалист сможет провести фетометрию, т.е. произвести основные замеры растущего организма, исследовать строение и состояние головного мозга, внутренних органов малыша, обследовать матку и плаценту. Все это позволяет комплексно оценить процесс развития младенца, уточнить срок беременности и срок родов, пол ребенка. Это позволяет своевременно решить вопрос о необходимости проведения терапевтического лечения, а в дальнейшем и кесарева сечения.
Возможные опасности и проблемы третьего триместра
В третьем триместре из-за возрастающего давления матки на сосуды может возникнуть расширение вен. Это приводит не только к изменениям во внешнем виде беременной – увеличенные вены заметны на ножках женщины, но также это сопровождается болезненной пульсацией. Варикозное расширение венозного сплетения в области прямой кишки называется геморроем
Лечение этих состояний довольно-таки сложное, поэтому беременным важно обеспечить себе полноценный отдых и снизить нагрузку на ноги. Для профилактики варикоза на ногах можно начать носить компрессионные чулки, а чтобы не провоцировать появление геморроидальных узлов – не тужиться слишком сильно и бороться с запорами.
Преждевременные роды – ещё одна опасность
Организм малыша ещё не готов к встрече с пока ещё агрессивными для него факторами окружающей среды, поэтому он будет нуждаться в медицинской помощи. Однако стоит отметить, что появление крохи на свет в третьем триместре не так опасно, как во втором
Чтобы не провоцировать раннюю родовую деятельность, беременной стоит быть особенно осторожной: избегать чрезмерной физической нагрузки, падений и стрессов.
Тазовое предлежание плода. К концу третьего триместра плод занимает положение, из которого будет рождаться
Желательно, чтобы это было головное предлежание, когда малыш выходит головкой вперёд. На 28-33 порой у женщины определяют, что малыш расположен головкой вверх. Паниковать в этом случае не стоит, потому что у ребёнка ещё есть возможность занять нужное положение. В этом может помочь выполнение специальных упражнений, которые может подсказать ваш врач.
Предлежание плаценты. Это положение плаценты, когда она располагается в нижнем сегменте матки. Часто именно из-за такого её расположения у женщины могут возникнуть кровотечения, поскольку велик риск отслойки плаценты. Но к концу беременности плацента может подняться, что будет видно по УЗИ.
Фетоплацентарная недостаточность и задержка внутриутробного развития плода. ФПН возникает из-за изменения работы сосудов плаценты, из-за чего может развиться преждевременное старение плаценты. Нормально развивающемуся малышу при этом начинает не хватать кислорода и питательных веществ, из-за чего его состояние может значительно ухудшится и начнётся задержка развития. Поэтому важно не пропускать все обследования, назначенным врачом. В случае своевременного обнаружения таких проблем беременным назначают комплексное лечение, что положительно отразится на здоровье малыша.
Укорочение и размягчение шейки матки – изменения, характерные для приближающихся родов. Поэтому женщин, у которых обнаруживают короткую шейку матки и её размягчение, отправляют на госпитализацию, где будут приняты необходимые меры. Если врачи определяют укорочение шейки матки, беременной нужно полностью отказаться от физических нагрузок, максимально избегать стрессов и волнений, а также много отдыхать.
Задержка родовой деятельности. Многие женщины переживают, когда подходит дата родов, а малыш пока не собирается появляться на свет. Об этом можно поговорить со своим врачом, а также ознакомиться со способами, которые помогут приблизить заветный момент. Врачи рекомендуют в таких случаях побольше ходить в быстром темпе и активно выполнять упражнения. При существенной задержке родов у врачей есть свои методы, благодаря которым время до родовой деятельности существенно сократится.
Подводя итог…
Поздравляем, мама, вы это сделали! Почти целый год вы задавались вопросами, что можно и что нельзя, как не навредить младенцу и что сделать для того, чтобы его развитие прошло как можно более гладко и правильно. Питаясь полноценно, вы обеспечивали поступление в его организм всех необходимых витаминов и питательных веществ. Отказавшись от курения и алкоголя, снизили вероятность их токсического воздействия на кроху. Избегая стрессов, общаясь с ребенком в процессе вынашивания, напевая ему песенки и рассказывая сказки, вы стимулировали развитие его мозга, давали понять, что мир вокруг безопасен.
И вот новорожденный рядом с вами, а ваша следующая задача – помочь ему почувствовать, что снаружи столь же безопасно, как и в животике, а к тому же, интересно и разнообразно.