Как правильно сцеживать грудное молоко
Вариантов два – руками или с помощью специального прибора – молокоотсоса. Педиатры рекомендуют сделать выбор в пользу второго способа, так как:
- неправильное ручное может травмировать грудь и даже стать причиной воспаления
- молокоотсос помогает маме экономить время (ручное, как правило, требует 15-20 минут)
- стерильный молокоотсос позволяет собрать чистое молоко в стерильные емкости и заморозить для хранения. Ручное сцеживание может не обеспечить стерильность молока.
Помповый и молокоотсос с грушей – это самые простые и доступные с финансовой точки аппараты. Однако, по сути, это их единственный плюс. А вот минусов сразу несколько – не имеют в комплекте бутылочки, следовательно, сцеженное молочко придется переливать. Частое применение довольно быстро может приводить к образованию трещин, поэтому такие молокоотсосы скорее для разового, чем для регулярного использования. К тому же за счет постоянного механического сдавливания помпы рука довольно быстро устает, не сцедив всего положенного объема молочка.
Поршневой молокоотсос – это уже прибор следующего поколения. Он не только сцеживает молоко, но так же массирует грудь, профилактируя тем самым лактостазы и другие неприятности
Он не издает шума (что очень важно, если мама сцеживается по ночам или неподалеку от спящего малыша) и очень продуктивен – за 10 минут позволяет собрать не менее 200 мл молока.
Мама сама может регулировать интенсивность сцеживания. Молочко поступает непосредственно в бутылочку, из которой можно сразу покормить малыша. Если ребенок сыт, можно закрутить горлышко бутылки специальным уплотнительным диском и убрать на хранение в холодильник или заморозить на будущее.
Электрический прибор позволяет в первую очередь экономить время. Он сцеживает одновременно обе груди, при этом женщина не прикладывает никаких физических усилий. Благодаря тому, что насадки имеют анатомическую форму, молокоотсос имитирует сосание ребенка и профилактирует образование трещин сосков и застоя молочка. Основные минусы таких изделий, помимо цены – это шумная работа и привязанность к электрической розетке.
Им удобно пользоваться как дома, подзаряжая от электросети, так и в дороге, на работе, в парке, где он работает при помощи батареек. Молокоотсос имеет несколько скоростей сцеживания и позволяет регулировать интенсивность потока, прибор оснащен специальной силиконовой накладкой-массажером, защищающей соски от травматизации.
Что делать, когда у кормящей мамы застой молока? Лечение лактостаза
Если у кормящей мамы появились признаки застоя молока в грудной железе, то можно обратиться за консультацией к хирургу. Если застой не осложнен присоединением вторичной инфекции и нет температуры, то Вам порекомендуют:
- Продолжить кормление грудью «по требованию».
- Специальным образом подготавливать грудь к очередному кормлению.
- Исключить все возможные причины лактостаза (см. ). Эта подготовка груди является центральным лечебным мероприятием для того, чтобы бороться и справиться с лактостазом. Заключается она в обязательном сцеживании перед каждым прикладыванием к груди.
- Кроме того, Вам будет рекомендован массаж груди и физиотерапия при лактостазе (см. ).
Как лечить и предотвратить лактостаз?
С застоем молока нужно начинать бороться, как только появились первые симптомы. Зачастую справиться удается своими силами в домашних условиях:
- Чаще прикладывайте ребенка к груди.
- Ограничьте потребление жидкости в первые дни после родов до 0,8–1 л в день.
- Если одна грудь увеличена сильнее, старайтесь давать ребенку чаще именно её.
- Если малыш плохо берет грудь, нужно разобраться в причинах и устранить их.
- Некоторые врачи советуют во время каждого кормления давать малышу только одну грудь. Другие рекомендуют давать обе груди поочередно, при этом последней — ту, которую ребенок брал первой.
- Помогает массаж груди. Массировать нужно от периферии к соску, по ходу оттока молока. Основной упор делайте на уплотненные участки.
- Если после кормлений в груди все еще остается много молока, его нужно сцеживать руками или специальным отсосом.
- Согревающие компрессы использовать можно, но только после того, как молоко из груди полностью сцежено. Нельзя оставлять компресс дольше 6–8 часов.
Если «домашние» методы не помогают, и на второй день не наступает улучшений, нужно обратиться к врачу. В клинике могут назначить массаж ультразвуком, инъекции окситоцина — гормонального препарата, который улучшит отток молока, другие меры. Запишитесь на прием к специалисту по телефону: +7 (495) 230-00-01.
Материал подготовлен врачом-кардиологом, гериатром, терапевтом, профессором, заслуженным врачом Российской Федерации, доктором медицинских наук международной клиники Медика24 Серебрянским Юрием Евстафьевичем.
Причины чрезмерного производства молока
Иногда может образовываться слишком много грудного молока. Это называется гиперлактацией. Обычно количество грудного молока зависит от потребности. Часто молока вырабатывается слишком много, если обе груди не опорожняются должным образом. Слишком много молока может вырабатываться:
- если новорожденный находится только на грудном вскармливании;
- если ребенок чрезмерно сосет грудь;
- при повышенном уровне пролактина — этот гормон отвечает за выработку молока; если ребенок отказывается от грудного вскармливания;
- если у матери есть грудные имплантаты, блокирующие поток молока – грудное вскармливание продолжает стимулировать выработку молока, но оно не доходит до ребенка.
Наиболее частые случаи застоя молока:
- в первые дни после рождения ребенка;
- резкое прекращение грудного вскармливания;
- если ребенок вдруг начинает меньше сосать грудь, чем обычно – он переходит к употреблению твердой пищи, болеет или у него плохой аппетит.
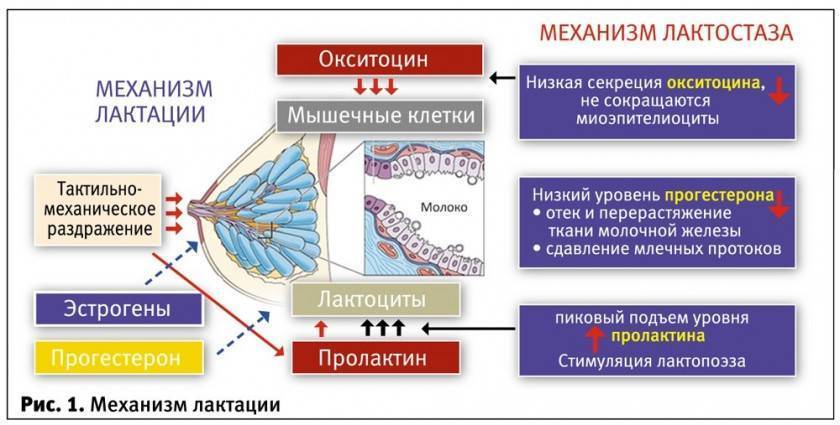
Почему возникает лактостаз?
Причины застоя молока в груди бывают разными:
- Неправильное кормление грудью. У женщины, впервые ставшей мамой, пока еще нет опыта, а педиатр не всегда подробно объясняет, как правильно кормить ребенка грудью. Короткие и редкие кормления, большие перерывы между ними, неправильное прикладывание малыша к груди могут привести к лактостазу.
- Прекращение грудного вскармливания и переход на искусственные смеси, несмотря на то, что у матери есть молоко. Зачастую это происходит необоснованно, на самом деле есть не так много объективных причин, из-за которых нужно отказываться от грудного вскармливания.
- Ребенку требуется меньше молока, чем производит грудь матери.
- Иногда причиной становятся особенности строения молочных желез: «плоский» сосок, слишком узкие молочные протоки, большой размер, провисание груди.
- Трещины сосков также мешают полноценно кормить ребенка грудью.
- Не все кормящие мамы правильно выбирают нижнее белье. Нельзя носить тесный бюстгальтер, который вы носили до беременности. Он будет сдавливать грудь и нарушать отток молока.
- Возникновению лактостаза способствуют чрезмерные физические нагрузки, переохлаждение, ушибы, травмы груди.
Если знать о перечисленных факторах и исключить их, риск лактостаза сильно снизится.
Варианты лечения
Тепло
Приложите теплый компресс на грудь или примите теплый душ непосредственно перед кормлением. Тепло может облегчить боль и усилить приток молока. Однако нельзя класть компрессы на грудь между приемами пищи, так как это может вызвать отек.
Холод
Чтобы уменьшить боль и отек, прикладывайте к груди холодный компресс или пакет со льдом после каждого кормления. Для этой цели можно использовать капустные листья, помещая их для удержания в бюстгальтер.
Подходящий бюстгальтер
Используйте поддерживающий бюстгальтер, который препятствует значительному движению груди.
Обезболивающие
Используйте обезболивающее по назначению врача, отпускаемое по рецепту.
Противопоказания
Физиотерапия при лактостазе не проводится в следующих случаях:
- мастопатия или начавшийся мастит;
- фиброзно-кистозная болезнь (фиброаденоматоз);
- новообразования молочных желез;
- злокачественные опухоли любой локализации;
- туберкулез;
- сахарный диабет на стадии декомпенсации;
- острые инфекции и лихорадочные состояния;
- обострения имеющихся соматических (неинфекционных) заболеваний;
- тяжелые нервно-психические расстройства;
- заболевания сердечно-сосудистой системы (атеросклероз, гипотония, гипертония);
- проблемы со свертываемостью крови;
- наличие кардиостимулятора и металлических предметов в организме;
- наличие имплантов в молочных железах;
- индивидуальная непереносимость препаратов, используемых при физиолечении.
Почему возникает лактостаз
Из основных причин можно выделить
- Неправильное прикладывание к груди. Это касается неправильного захватывания ребенком соска, неполного и нерегулярного опустошения молочной железы, неправильного положения при кормлении.
- Анатомические особенности. Иногда молочная железа содержит слишком узкие млечные протоки, что сопровождается частыми лактостазами.
- Травмы, передавливания молочной железы. Кормящая мама должна приобретать бюстгальтер подходящего размера, выбирать правильное положение тела во время сна и при кормлении, чтобы избежать передавливания. Нужно всячески оберегать молочную железу от любых видов травм.
- Чрезмерная лактация. Когда молока прибывает слишком много, то тяжелее справится с полным опорожнением молочной железы, что приводит к лактостазам.
Как справиться с лактостазом?
Ни в коем случае не прекращать грудное вскармливание и перестать паниковать.
При лактостазе очень важно обеспечить хорошее опорожнение груди. То есть к больной груди стоит прикладывать ребёнка в два раза чаще, при этом, не забывая о здоровой, сцеживаться лучше не стоит.
Во время кормления можно массировать и поглаживать место застоя.
Также важно перед каждым кормлением делать лёгкий массаж груди по движению лимфы – от соска к основанию груди, достаточно будет 5 минут
Массаж включает в себя поглаживание, лёгкие надавливания и вибрацию. Можно сделать массаж струёй душа. После кормления или сцеживания можно к месту застоя приложить прохладный компресс на 5-10 минут.
Данные мероприятия стоит начинать делать с момента первых признаком лактостаза. Если вы всё правильно делаете, то в течение 2 дней наступят улучшения. Если этого не случилось или возниклы ухудшения, то необходимо обратиться к врачу. Если лактостазу более трёх дней и при этом вы не пытались его облегчить, то необходимо обратиться к врачу и сделать УЗИ молочных желёз.
Чего нельзя делать при лактостазе:
- мять грудь и разбивать комки;
- прикладывать компрессы со спиртом или согревающие;
- прекращать грудное вскармливание;
- перевязывать грудь;
- давай высосать молоко взрослому человеку, так как механизмы сосания у младенца и взрослого разные, так можно вовсе испортить себе грудь;
- ждать, что пройдёт само.
Не помогут:
- гомеопатия;
- Траумель;
- капустные листы/лопухи;
- компрессы со спиртом, димексидом, йодные сетки.
Если есть температура, грудь болит, появилась ломота в теле и боль в мышцах можно выпить парацетамол или ибупрофен.
И самое главное – пейте достаточное количество воды.
Если температура тела держится больше трёх дней, если болезненность увеличивается, если сохраняется гиперемия, уплотнение, то необходимо срочно попасть на приём к врачу, чтобы исключить гнойный мастит. Кстати, врач, к которому стоит идти с лактостазом и маститом – это хирург. Маммологи здесь не помогут, так как они определяют и лечат новообразования в молочных железах и застои – не их компетенция. То же самое относится к консультантам по грудному вскармливанию – они помогают научиться правильному прикладыванию, правильному сцеживанию или подскажут позы для кормления, но не вылечат лактостаз.
Симптомы лактостаза у кормящих
Задержка оттока молока приводит к накоплению его в одном из участков молочной железы. Пострадавший участок увеличивается в объеме и уплотняется. На ранних этапах такое уплотнение выявляется только пальпаторно, т.е. при ощупывании, что позволяет распознать застой молока. В дальнейшем размер уплотнения увеличивается, окружающие ткани сдавливаются, формируется отек.
Кормящая женщина предъявляет жалобы на общее ухудшение самочувствия, недомогание и слабость, озноб, головные боли, появление болезненного уплотнения в области молочной железы, усиление болевых ощущений при кормлении и, связанную с этим, малоэффективность самого кормления.
При осмотре обнаруживается определяемая пальпаторно (при ощупывании) и видимая на глаз припухлость, нагрубание, покраснение пострадавшей зоны. Также при пальпации выявляется болезненность участка. Кожа над пораженным сегментом плотная, натянутая, неэластичная, горячая на ощупь. Отмечается субфебрильная лихорадка с повышением температуры тела до 37,4-37,5оС.
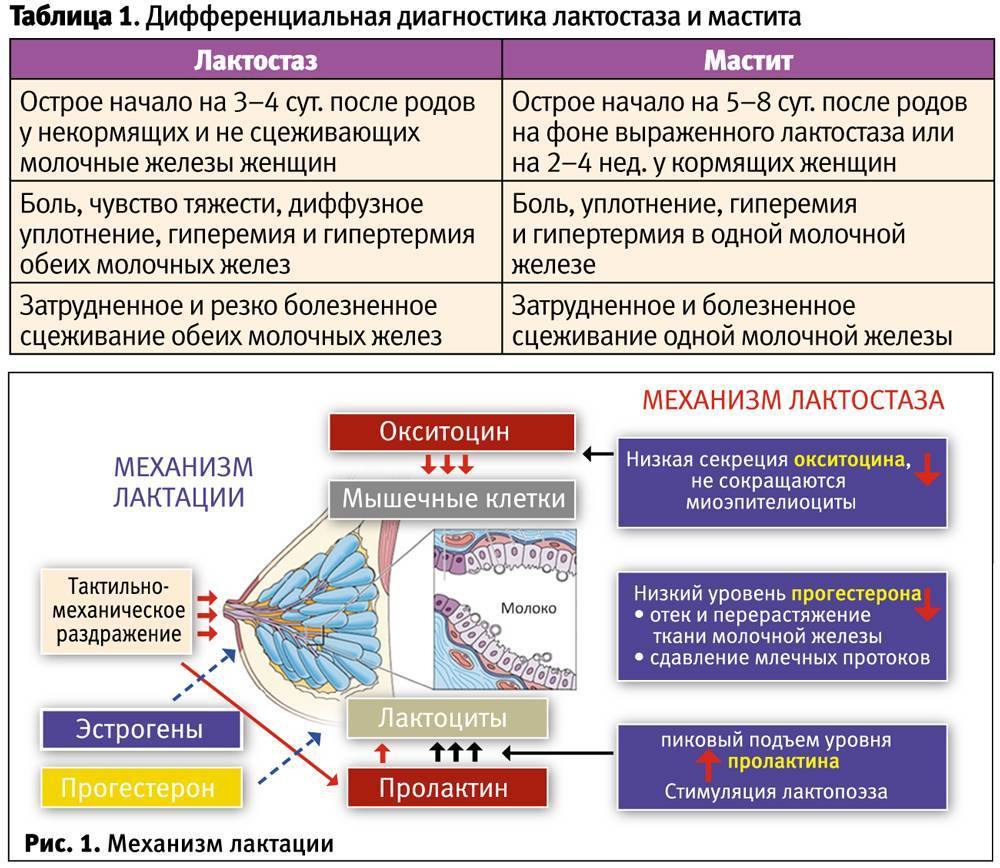
Как отличить лактостаз от мастита?
Осложнением и последствием продолжительного лактостаза является лактационный мастит – воспаление ткани молочной железы.
Различают лактационный мастит неинфекционный и инфекционный. Последний развивается в условиях включения в процесс патогенной микрофлоры, чаще всего стафилококковой. Возбудитель инфицирует протоки и ткань молочной железы, поступая в них через трещины сосков, при кормлении грудью, сцеживании молока.
Проявления лактационного мастита соответствуют местным и общим проявлениям воспаления. Местные реакции описаны еще Гиппократом: покраснение (rubor), припухлость (tumor), местное повышение температуры (calor), боль (dolor), нарушение функций (function laesae).
К общим относятся снижение трудоспособности, недомогание, головные боли, озноб, температура до 38,0-39,5оС, изменения со стороны клеточного состава крови.
Все эти проявления в целом, аналогичны таковым для лактостаза, но выражены в значительно большей степени. Например, температура при лактостазе (неосложненном) не поднимается более 37,4-37,6оС, а при мастите она значительно выше; отклонения в общем анализе крови отсутствуют при банальном застое молока и весьма выражены в условиях лактационного мастита. Если при лечении лактостаза у кормящих центральным мероприятием является сцеживание молока в домашних условиях, то лактационный мастит требует комплексной консервативной терапии, а в ряде случаев – хирургического вмешательства.
Для того чтобы различить лактостаз и лактационный мастит, может назначаться общий анализ крови, бактериологическое исследование отделяемого из сосков молочных желез, ультразвуковое исследование (УЗИ).
В общем анализе крови пациенток с лактационным маститом имеют место неспецифические признаки воспалительной реакции, нехарактерные для лактостаза (см. таблицу).
Бактериологическое исследование выявляет обсемененность патогенной микрофлорой в отделяемом гное или молоке, отсутствующая при банальном лактостазе.
Ультразвуковое исследование позволяет оценить происхождение уплотнения, дает ответ на вопрос «Мастит или лактостаз?», а также разграничивает отдельные формы лактационного мастита, что является определяющим фактором при выборе тактики лечения.
Основные отличия лактостаза и лактационного мастита показаны в таблице:
Проявления заболевания | Лактостаз | Лактационный мастит |
|---|---|---|
Общее состояние | Страдает в меньшей степени | Слабость, озноб, мигрень. Возможна тошнота и рвота. |
Улучшение после сцеживания | Значительное | Отсутствует |
Температурная реакция | до 37,4-37,6оС | до 38,0-39,5оС Возможны скачки температуры |
Разница температур в подмышечных впадинах | Выше в той, которая находится рядом с пострадавшей железой | Нет различий или небольшие |
Нормализация температуры после сцеживания | Есть | Отсутствует |
Выделение гноя из сосков, слизь и гной в молоке | Нет | Есть |
Общий анализ крови | Без нарушений | Лейкоцитоз > 9,00х109/л Нейтрофилез > 75% СОЭ > 20 мм/час |
Бактериологическое исследование молока из обеих желез | Без нарушений | Обсемененность патогенной микрофлорой |
Цитологическое исследование молока | Без нарушений | Присутствие эритроцитов |
К какому врачу обращаться при лактостазе?
В таких случаях лучше всего сразу обратится к хирургу, который проконсультирует Вас по поводу как лактостаза, так и мастита. Можно также пройти осмотр у акушера-гинеколога.
У специалистов, практикующих в области маммологии или педиатрии совсем другие сферы деятельности. Например, маммолог занимается онкологическими заболеваниями молочных желез, педиатр – детскими болезнями.
Как ощущается лактостаз?
Первое, с чем сталкивается женщина, кормящая грудью – это нагрубание молочных желёз. Нагрубание является физиологичным процессом и является следствием наступления лактации. До этого момента ребёнок получает молозиво. Момент наступления лактации может сопровождаться болью. Это происходит потому, что молочная железа отекает. Этот процесс не является лактостазом.
- Не стоит паниковать, это временно.
- Как и с любым другим отёком, с отёком молочных желёз можно бороться. Именно с отёком, а не с молоком.
- К груди можно и нужно прикладывать холод, холодные компрессы, лёд, контрастный душ.
- С объёмом молоко вполне справится ребёнок. Не надо ничего сцеживать, просто обеспечьте частые прикладывания и свободный для захвата сосок и ареолу. Для этого нужно захватить сосок двумя пальцами и кратковременно давить в сторону основания груди.
- Можно сделать лёгкий массаж груди по направлению от соска.
- В таком ритме живём несколько дней.
- Для облечения самочувствия и болезненности можно пить нурофен.
- Не давить грудь и не мять, так как это только усилит отёк и травмирует грудь ещё сильнее.
- Чаще прикладывать ребёнка к груди. Только ребёнок может помочь.
- Не сцеживать грудь, особенно через боль и слёзы.
Лактостаз представляет собой закупорку молочного протока. Место, где произошла закупорка протока, может быть с уплотнением, отёком и горячим на ощупь, а при надавливании возникает боль. При этом у женщины может подняться температура.
Самое главное при обнаружении ластостаза – это вовремя начать действовать, чтобы не возникло осложнений. Гнойный мастит – вот одно из опасных осложнений лактостаза, который возможно разрешить только хирургическим путём. К счастью, лактационный мастит встречается у 5-8% женщин, кормящих грудью
Здесь важно не паниковать, ведь не каждый лактостаз приводит к гнойному маститу. Тем более важно продолжать кормление грудью, ведь только младенец способен с ним помочь
Симптомы
Мастит на каждой стадии развития проявляется различными симптомами. Серозная стадия характеризуется острым и бурным началом:
- повышение температуры тела до 38-39 град.;
- ухудшение общего состояния: головные боли, слабость;
- появление озноба и других признаков интоксикации;
- болезненность и чувство тяжести в молочной железе, особенно во время кормления или сцеживания;
- увеличение пораженной груди в размере;
- покраснение кожи груди в области поражения (при локализации очага близко к поверхности или развитии гнойника);
- возможно обнаружение при пальпации болезненных округлых образований плотно-эластической консистенции (может быть одиночным, множественным или охватывать всю железу).
Серозно-инфильтративная форма мастита
Через 2-3 суток с переходом в серозно-инфильтративную стадию наблюдается нарастание признаков интоксикации. В молочной железе точно нащупывается плотное болезненное образование с четкими границами и бугристой поверхностью.
Инфильтративно-гнойная форма
Клиническая картина при переходе из серозно-инфильтративной в инфильтративно-гнойную форму практически не меняется. Именно поэтому возникает проблема дифференциальной диагностики между этими формами. Все так же наблюдается повышенная температура до 38-39 град., озноб и другие признаки интоксикации, увеличенный объем молочной железы, наличие плотного болезненного инфильтрата.
Как правило, в области поражения кожа груди покрасневшая, но иногда, даже при развитии гнойного процесса, она может сохранять обычный цвет. На этом этапе инфильтрат состоит из множества мелких абсцессов различной величины по типу «пчелиных сот».
Пока не произойдет их слияния, признаки размягчения уплотнения и наличия гнойной жидкости (флюктуация) отсутствуют. Возможно увеличение и болезненность подмышечных лимфатических узлов.
Абсцедирующая форма
Затем заболевание переходит в абсцедирующую форму. Симптоматика предыдущей стадии сохраняется. Боли могут принять пульсирующий характер. В этом случае уплотнение в молочной железе увеличивается и имеет зону размягчения, или флюктуирующий гнойник. Зона гиперемии также увеличивается. Обнаруживаются расширенные вены, пальпируются болезненные подмышечные лимфатические узлы. В случае ретромаммарного расположения гнойного очага железа увеличивается, приподнимается и приобретает полушаровидную форму. В случае интрамаммарного и субареолярного железа деформируется, набухание наблюдается преимущественно в области гнойника.
Флегмонозная и гангренозная форма мастита
Флегмонозная и гангренозная являются осложненными формами мастита. Флегмонозная форма характеризуется усилением признаков интоксикации, значительным ухудшением самочувствия и общего состояния: головные боли и боли в молочной железе становятся все сильнее, нарастает слабость, снижается аппетит, кожные покровы приобретают бледность, а температура может превышать даже 39 град.
Наблюдается резкое увеличение объема молочной железы, интенсивное покраснение кожи груди и напряжение, местами с синюшным оттенком, при этом она становится блестящей. Сосок пораженной железы часто втянут. При пальпации груди ощущается резкая болезненность и отечность тканей. Четкие границы инфильтрированной ткани не определяются. Гнойник часто занимает 3-4 квадранта молочной железы.
Гангренозная форма
Для гангренозной формы мастита характерно очень тяжелое состояние пациентки. Указанная выше общая и местная симптоматика имеет резко выраженный характер. Кожа пораженной железы становится синюшно-багровой, отслаивается эпидермис и образовываются пузыри, заполненных геморрагической мутной жидкостью. Возникают темные участки – очаги некроза. В воспалительно-гнойный процесс вовлечены все квадранты железы. Молоко отсутствует, причем часто даже в здоровой железе.
Ультразвуковая терапия — современный метод лечения лактостаза
При лактостазе применяют разные виды физиотерапии, одним из наиболее эффективных считается ультразвуковая терапия. УЗ-волны обеспечивают микромассаж молочной железы и вызывают нагревание в тканях, за счет чего улучшается микроциркуляция и отток лимфы, уменьшается воспаление, отек, боль, спазм, улучшается отток молока.
Процедура ультразвуковой терапии продолжается около 5-ти минут, полный курс лечения составляет 8–10 дней. Обычно улучшение можно почувствовать на 2-3-й день.
Врачи медицинского центра «ПрофМедЛаб» применяют аппарат УЗТ-1.01Ф. Он может работать в двух разных режимах (импульсном и непрерывном), благодаря чему врач может подобрать оптимальное лечение. В комплект входят два разных излучателя, для максимально эффективного воздействия.
Во время процедуры врач поместит на вашу грудь ультразвуковой излучатель и будет перемещать его. Лечение проходит без боли, без каких-либо неприятных ощущений. Ультразвук абсолютно безопасен.
Профилактика мастита
Основа профилактики мастита — своевременная борьба с застоем молока, правильная техника кормления, сцеживания и ухода за молочными железами.
Физиологические механизмы образования молока, его накопления в груди и отдачи во время кормления очень сложны. Для их правильного формирования очень важна тесная связь между мамой и ребенком. Поэтому начальными мерами профилактики мастита являются:
- раннее прикладывание к груди (в первые 30 минут после родов);
- совместное пребывание мамы и малыша в родильном доме.
Техника грудного вскармливания
Каждая женщина после родов должна научиться правильно кормить грудью. При неправильном кормлении повышается риск трещин сосков, застоя молока (лактостаза) и в дальнейшем — мастита.
Технике правильного кормления женщину должен обучить лечащий врач-акушер-гинеколог или акушерка. По всем вопросам грудного вскармливания вы можете обращаться к персоналу родильного дома.
Основные правила грудного вскармливания:
1. Перед кормлением нужно принять душ или обмыться до пояса теплой водой с детским мылом, грудь можно обмыть только водой, чтобы не сушить кожу сосков.
2. Вы должны принять удобную позу: сидя или лежа, чтобы не возникало чувства усталость в мышцах и не требовалось менять положение тела, прерывая кормление.
3. Ребенка необходимо надежно удерживать рукой около себя, предварительно удостоверившись, что даже если уснете во время кормления, малыш не упадет. Для этого можно подложить под руку подушку или отгородить край кровати валиком из одеяла.
4. Во время кормления все тело ребенка должно быть развернуто к маме, головка и спинка — находиться на одной линии, рот малыша — напротив соска. Ребенок должен иметь возможность свободно двигать головой, чтобы устроится поудобнее.
5. Самый важный момент — правильное захватывание груди во время кормления. Ребенок должен взять грудь широко открытым ртом, не только сосок, но и большую часть околососкового кружка — ареолы. Нижняя губа у малыша во время сосания должна быть вывернута наружу.
6. Если малыш ритмично и глубоко сосет, не беспокоится, не надувает щёки и не попёрхивается, а вы не чувствуете боли во время сосания, — значит все правильно.
7. Если необходимо прервать кормление, нельзя вытягивать грудь изо рта ребенка, это может травмировать сосок. Чтобы безболезненно извлечть грудь, аккуратно надавить пальцем на грудь около губ малыша, тогда сосок можно будет легко освободить.
8. После кормления остатки молока необходимо сцедить. Если есть явления лактостаза, то малыша в первую очередь прикладывают к больной груди.
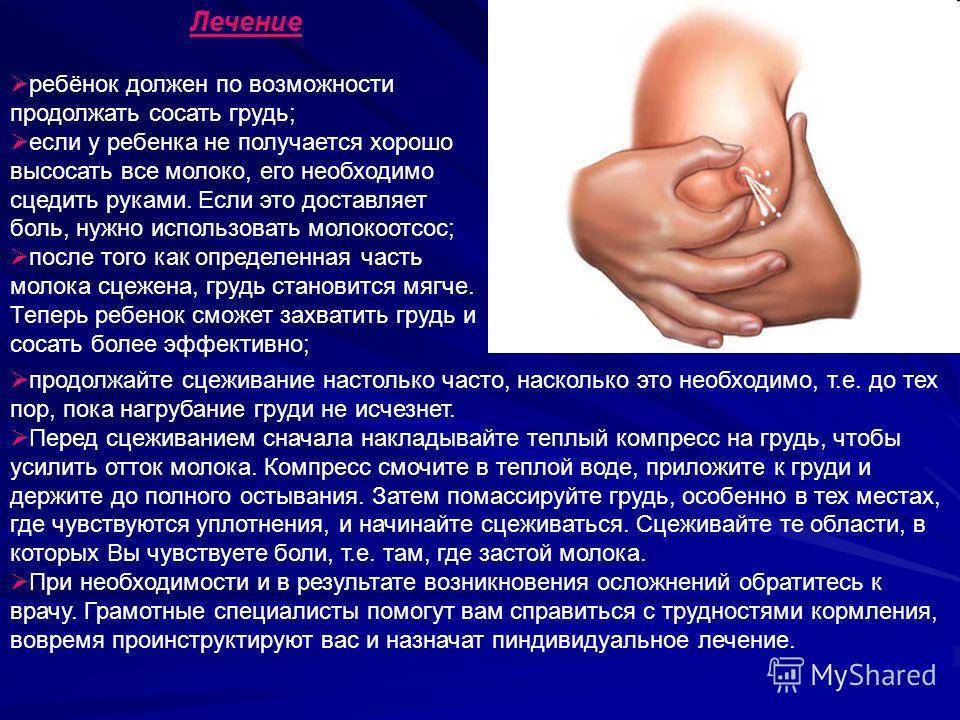
Как правильно сцеживать молоко
При явлениях лактостаза эффективнее ручное сцеживание, хотя это очень трудоемкий и иногда болезненный процесс.
- Чтобы облегчить отхождение молока перед сцеживанием можно сделать мягкий массаж молочной железы.
- Во время сцеживания располагайте пальцы на периферии ареолы (на границе кожи и околососкового кружка), не тяните грудь непосредственно за сосок.
- Сцеживание чередуйте с поглаживающими движениями от периферии молочной железы к ареоле соска.
Уход за молочными железами
Кожа молочных желез, особенно оклососкового кружка очень ранима, через повреждения на коже внутрь молочной железы может проникать инфекция. Поэтому необходимо придерживаться следующих правил: