Несколько слов о том, как победить лактостаз
- Необходимо как можно чаще прикладывать ребенка к больной груди, до тех пор, пока грудь не станет мягкой.
- Сцеживание молока из больной груди – иногда оно может быть затруднено: грудь как каменная, но ни капли не выдает. В этом случае за 30 минут до сцеживания можно выпить 1 таблетку «Но-шпы», она поспособствует расслаблению мускулатуры, и молоку будет легче двигаться по протокам. Удобнее сцеживаться при помощи молокоотсоса, но и вручную иногда удается расцедить грудь. Во время сцеживания необходимо аккуратными, но уверенными массажными движениями пройтись по всем секторам груди, начиная от подмышечной впадины. Все движения должны быть направлены к соску.
- После сцеживания «до последней капли» на грудь необходимо приложить холодный компресс – прямо из морозилки можно взять пакет с полуфабрикатами или кубиками льда. От воздействия холода протоки сузятся, не возникнет сильного притока молока.
- Высокую температуру можно сбить «Парацетамолом».
Если лактостаз запустить, то он может привести к маститу, а это уже совсем печальная история. В качестве профилактики застоя молока в груди можно посоветовать сцеживаться после каждого кормления, не пропускать ночные кормления и использовать специальное масло для груди в период лактации.
Абсцесс груди
Острое бактериальное воспаление груди может вызывать некроз (отмирание тканей), что способствует образованию абсцессов.
Абсцесс груди является осложнением воспаления груди и возникает, если мастит не лечить.
Абсцесс груди — это локализованное скопление гноя. Симптомы — боль, покалывание в груди, ее набухание и покраснение, увеличение лимфатических узлов под мышками.
Гной может создавать выделения из груди с неприятным запахом.
Поскольку антибиотик не может проникнуть в абсцесс, лечение будет заключается в хирургическом вмешательстве в пораженный участок с удалением из него гноя.
Если развивается обширный некроз груди (отмирание ткани), то воспаление заживает за счет образования соединительной ткани — рубца. Шрам представляет собой твердое образование, которое может втягивать сосок, что не следует путать с раком груди.
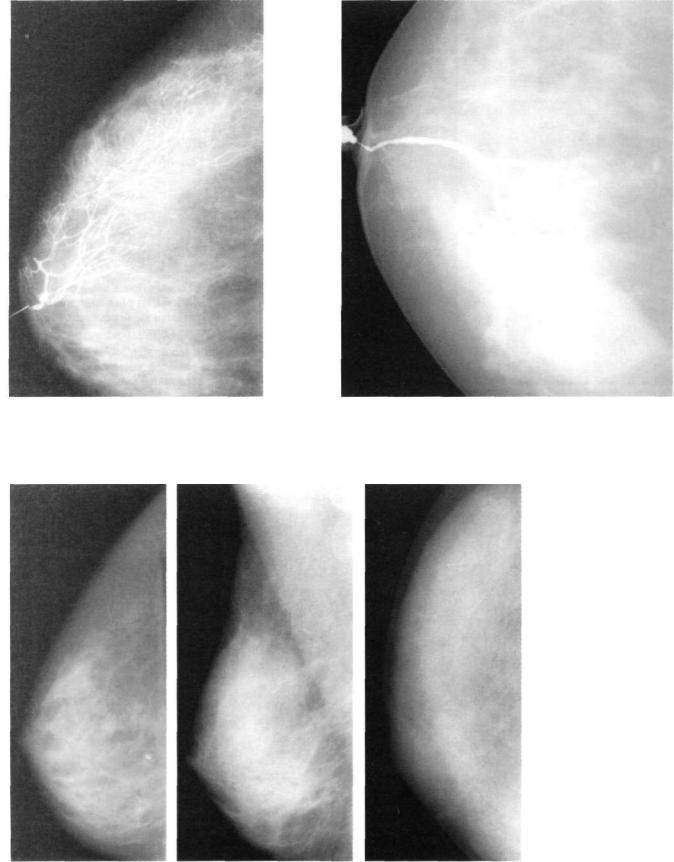
Диагностика травм груди
Некоторые женщины после получения казалось бы незначительной травмы груди не обращаются к маммологу. Кроме того, не все повреждения становятся заметными, что оттягивает визит к врачу. Но в результате любой травмы развивается патологический процесс, который затрагивает кожу, жировую или железистую ткань (все зависит от степени повреждения). Определить характер патологии, ее последствия, способен только маммолог, используя прежде всего визуализирующие методы диагностики.
Вначале проводится осмотр молочных желез, пальпация (стоя и лежа) и выяснение жалоб. Последовательно обследуется каждая грудь, подмышечные впадины и лимфоузлы
В первую очередь необходимо обратить внимание на:
- изменение цвета кожных покровов (есть ли синяки, кровоподтеки, пятна);
- наличие втянутости кожи, соска;
- наличие уплотнений, бугорков, болезненности.
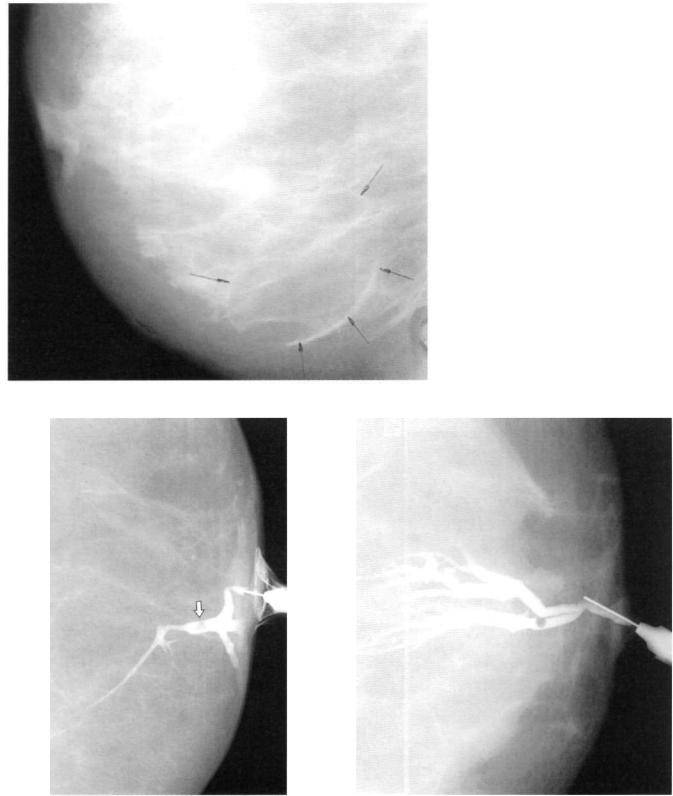
После этого назначается УЗИ. УЗИ молочных желез относится к базовому необходимому методу диагностики травм груди у женщин любого возраста. Картина УЗИ зависит от давности травмы груди. В остром периоде (свежая травма, до 5 дней) структура тканей поврежденного участка нарушена, микрокровоизлияния выглядят как включения гипоэхогенной структуры. В промежуточном (от 5 до 14 дней) периоде гематома выглядит как овальной неправильной формы образование, в котором могут быть гиперэхогенные включения (сгустки крови), стенки образования утолщены.
Затем гематома в норме рассасывается. Если отсутствует лечение могут развиться посттравматические кисты, если была поражена жировая ткань – очаги ее некроза (стеатонекроз или жировой некроз груди).
Такие изменения видны при УЗИ исследовании, поэтому рекомендуется его повтор примерно через 3 недели после травмы. При старых травмах очаги поражения могут выглядеть как участки микрокальцинатов, либо фиброза (если образуется шрам).
Маммография назначается при подозрении на злокачественный процесс, при неоднозначных результатах УЗИ и женщинам после 40-45 лет. Маммограмма не всегда дает точные результаты в отношении ушибов и гематом:
- свежий ушиб может быть не виден;
- он может быть скрыт плотной тканью груди;
- может выглядеть как нормальная железистая ткань груди.
Маммография
Но она позволяет дифференцировать посттравматические изменения от злокачественных. Большую пользу принесет сравнение ранее сделанных снимков (если они есть).
Радиотермометрия (измерение температуры как на поверхности, так и в тканях молочной железы) назначается, чтобы определить наличие воспаления тканей.
Клинический анализ крови назначается, чтобы узнать СОЭ и содержание лейкоцитов (при воспалительном процессе они повышены).
Редко, если не удается установить характер образования перечисленными выше методами, назначается МРТ молочных желез.
Лечение травм груди
Лечение ушибов и травм зависит от стадии и выраженности процесса, жалоб и результатов обследования.
В первую очередь, грудь необходимо иммобилизировать (наложить фиксирующую повязку).
Фиксирующая повязка для лечения травм груди
Симптоматическая терапия зависит от жалоб пациентки и включает:
- Обезболивающие средства. Лучше использовать средства на основе парацетамола, если назначаются НПВС, то только коротким курсом при отсутствии противопоказаний. Бесконтрольный прием НПВП даже в течение относительно короткого промежутка времени (2 недели) увеличивает риск кровотечений;
- мочегонные коротким курсом при отеках;
- противорвотные, противотошнотные (метоклопрамид) при соответствующих симптомах.
На травмированные участки назначаются мази, гели для рассасывания подкожных кровоизлияний и гематом, содержащие гепарин (Троксевазин Нео, гепариновая мазь).
- Антибактериальная терапия назначается только маммологом при присоединении вторичной инфекции и формировании воспалительного процесса (мастит, абсцесс).
- Если гематома значительная, проводится эвакуация крови с помощью пункционной биопсии.
- Физиолечение (сухое тепло) назначается для рассасывания гематомы.
Самостоятельно до визита к врачу на грудь можно наложить холодный компресс, чтобы уменьшить отек и боль. Другое самолечение до диагностики поражения и консультации маммолога не допускается. Массажи, растирания в остром периоде не проводятся, поскольку это может увеличить отечность, боль, кровоизлияние.
Восстановительное лечение назначается в позднем периоде (через 2-4 недели и позже после травмы, все зависит от характера повреждения). Оно включает витаминотерапию, средства для улучшения обмена веществ, если нет противопоказаний, например, предрасположенности к новообразованиям.
Необходимо объяснить пациентке, что она должна посетить маммолога и сделать повторное УЗИ хотя бы один раз после первоначальной оценки (через 4-6 недель), чтобы убедиться, что ушиб улучшился. Для устранения некоторых ушибов могут потребоваться месяцы, поскольку организм медленно реабсорбирует кровь, которая накопилась в тканях. Специалисты считают ультразвук наиболее полезным при оценке интервального улучшения последствий ушибов и гематом.
Осложнения

К сожалению, вовремя не принятые меры по избавлению от лактостаза могут привести к серьезным проблемам. Самой опасной является возникновение мастита. К боли в одной части груди прибавляется высокая температура, чувство распирания и невыносимая боль. Застой очень трудно расцедить, поскольку до груди просто не дотронуться.
Спровоцировать осложнения может переохлаждение. Старайтесь беречь грудь и не кормить на холоде.
Мастит характеризуется выделением гноя вместе с молоком. Это уже самая опасная стадия его развития. Ни в коем случае не давайте такую грудь ребенку. Гнойный мастит может спровоцировать отравление малыша. Срочно обратитесь к доктору, который сможет избавить вас от этой проблемы консервативным путем. В противном случае придется лечь под нож хирурга.
Закупорка молочных протоков может обернуться не только маститом, но даже абсцессом. При этом осложнении операции вряд ли удастся избежать.
Из истории болезни:
Василий П., 32 года.
Профессия: инженер-строитель.
Диагноз: непроходимость семявыносящих протоков.
Рекомендованная операция: удаление варикоцеле.
Василий:
– Мы с женой живем вот уже 11 лет. И все эти годы практически не пользовались средствами контрацепции, потому что хотели детей. Но их все не было. Первое время я втайне даже радовался, что жена не беременеет: думал, мы еще молодые, поживем немного для себя. Но на третий год радость пропала. Жена первой обратилась к врачу, прошла обследование – у нее оказалось все в норме. Потом врачи пригласили меня. При обследовании нашли варикоцеле – шишечку в мошонке с левой стороны. При этом доктор предположил, что одностороннее варикоцеле не приводит к бесплодию. На том все и кончилось: город у нас небольшой, врачей мало, а хороших специалистов – тем более. Несколько лет после этого мы к врачам не обращались, жили, надеясь на чудо. Но чуда не происходило, жена не беременела. Наконец я решился на кардинальные меры. Нашел по интернету хорошую столичную клинику – под руководством профессора Сокольщика, взял отпуск и поехал в Москву.
Руководитель Информационно-медицинской службы «С.-И.» профессор Михаил СОКОЛЬЩИК:
– Василий прошел у нас комплексное обследование. Результат спермограммы показал, что в его эякуляте отсутствуют полноценные сперматозоиды. Была найдена и причина этого – непроходимость семявыносящих протоков (двустороннее варикоцеле). Варикозное изменение вен семенного канатика слева было более выражено, шишечка прощупывалась при пальпации мошонки и была видна даже визуально. Но та же проблема оказалась и справа, просто на более ранней стадии. При таком сочетании застой крови обычно приводит к перегреву яичек, и в конце концов в них перестают вырабатываться жизнеспособные сперматозоиды.
Обследование выявило у Василия и еще одну проблему: хроническая мочеполовая инфекция, перенесенная много лет назад, привела к обструкции (закупорке) семявыносящих каналов. Василий вспомнил, что в молодости действительно перенес венерическое заболевание. Вероятно, пролечился он тогда не до конца, и вот результат.
На консилиуме хирургов было решено “убить сразу двух зайцев” в ходе одной микрохирургической операции: удаление варикоцеле и восстановление проходимости семявыносящих путей. Операция прошла успешно. Спермограмма, сделанная через две недели, подтвердила наличие в эякуляте пациента достаточного количества полноценных сперматозоидов.
В нашем центре накоплен большой опыт по операциям такого рода. К нам обращаются пациенты, не только страдающие закупоркой семявыносящих протоков, но и мужчины, перенесшие ранее вазорезекцию – мужскую стерилизацию – и по каким-то причинам желающие вернуть способность к оплодотворению. Это удается практически на 100%, если после вазорезекции прошло меньше пяти лет. Но иногда получается помочь и пациентам с гораздо большим сроком.
Подготовил Юрий Борисов
Лактостаз: когда молока слишком много
Мало молока – плохо, чрезмерно много – тоже не слишком хорошо. Когда молока в избытке, а ребенок при этом не съедает всю порцию, приготовленную маминым организмом, молоко может переполнить молочную железу или отдельные ее участки и вызвать появление такого серьезного нарушения как лактостаз.
К сожалению, лактостаз возникает у 90% кормящих мам хотя бы 1-2 раза за период грудного вскармливания, особенно в самом его начале.
Его признаки:
- уплотнение в груди;
- болезненные ощущения;
- боль от прикосновения.
Женщина может чувствовать общее сильное недомогание. В этом случае ее беспокоят: ломота в суставах, озноб, тремор рук – настоящее «гриппозное» состояние, сопровождающееся высокой температурой – 38-390.
Симптомы воспаления груди у женщин, не кормящих грудью
Мастит начинается резко. Первые признаки в течение нескольких часов схожи с симптомами гриппа, прежде чем женщина почувствует какие-то изменения в груди.
Заболевание обычно одностороннее и изменения происходят в одной груди.
Золотистый стафилококк обычно вызывает локальное воспаление, тогда как Streptococcus pyogenes обычно вызывает равномерное воспаление всей груди.
Симптомы мастита в области груди :
- боль;
- жжение;
- покраснение;
- набухание;
- повышение температуры (грудь теплее на ощупь, чем остальные участки тела);
- зуд на коже;
- увеличение лимфатических узлов под мышками;
- гнойные выделения из соска.
Помимо местных, возникают общие симптомы :
- высокая температура тела;
- общая слабость и плохое самочувствие;
- озноб;
- потеря аппетита;
Симптомы лактостаза

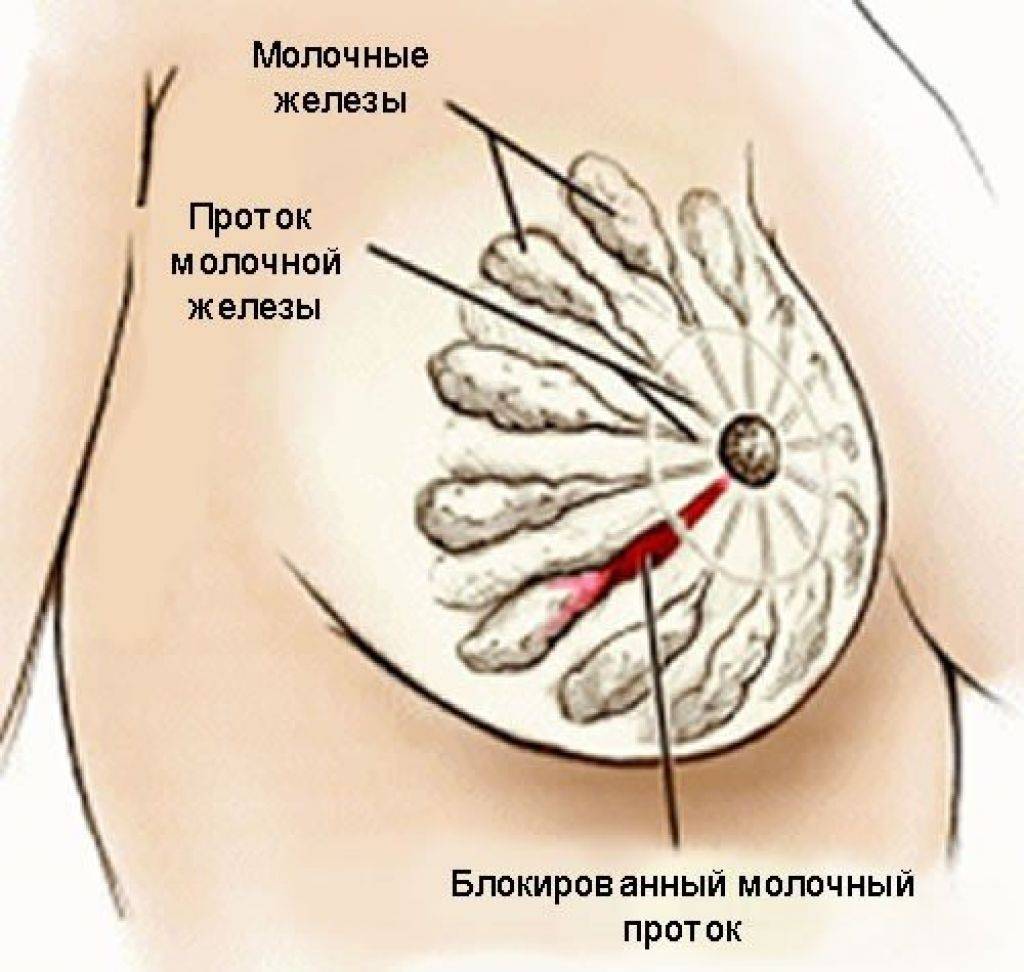
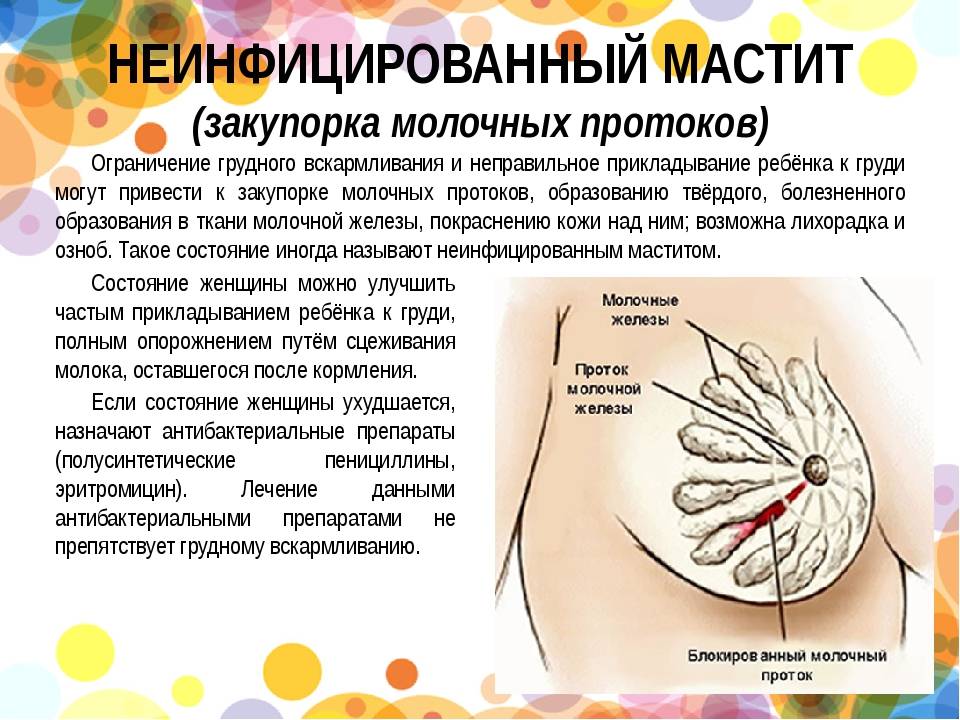
Все идет своим чередом, организм подстроился под аппетит малыша, и, казалось бы, все наладилось. Но внезапно женщина ощущает боль с какой-либо стороны груди. Потрогав, нащупывает шарик и очень пугается. Это и есть закупорка молочных протоков. Именно так в большинстве случаев женщины обнаруживают у себя так называемый лактостаз. Процесс этот легко объясним: забивается один из молочных протоков. Теперь через него не может пройти молоко, оно скапливается и образует шарик, который очень болит.
По неопытности молодые мамы не принимают никаких мер, что приводит к более запущенной форме лактостаза. Появляются следующие симптомы:
- Отечность груди.
- Покраснение кожи. Сначала в том месте, где произошел застой, затем и вокруг него.
- Температура вследствие воспаления.
- Болевые ощущения усиливаются с каждым часом в том месте, где образовалась закупорка молочного протока.
- Белая точка (лечение не такое сложное, если начато своевременно) на соске говорит о том, что молоко застоялось.
Это самые распространенные признаки, указывающие на лактостаз. Могут появиться и другие, зависящие от индивидуальности каждой женщины. При первом обнаружении шарика в груди или болезненности необходимо сразу же принять меры.
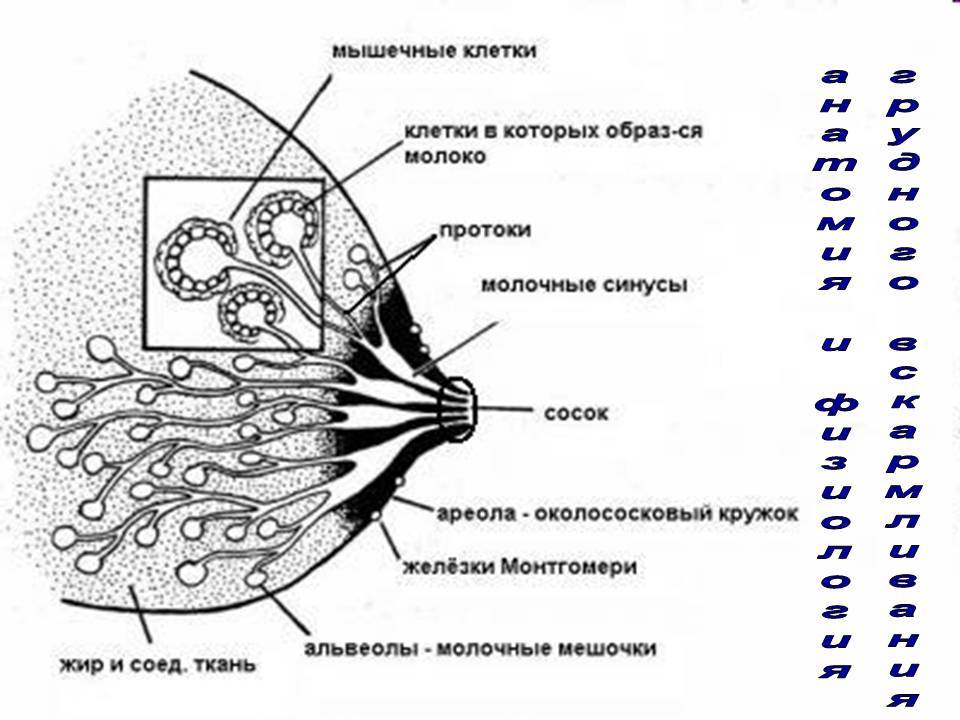
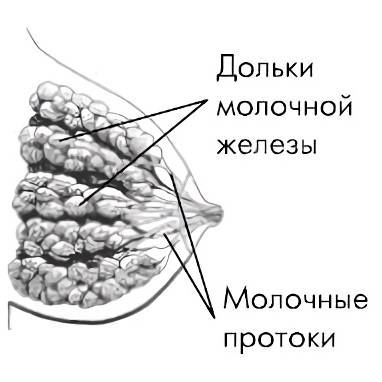
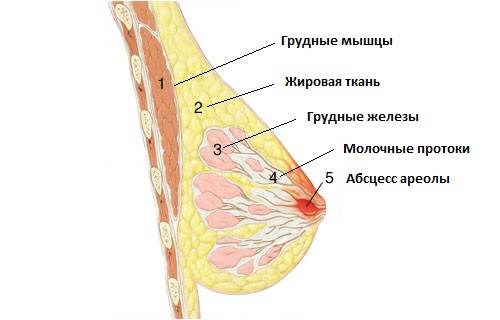
Как происходит закупорка, к чему приводит
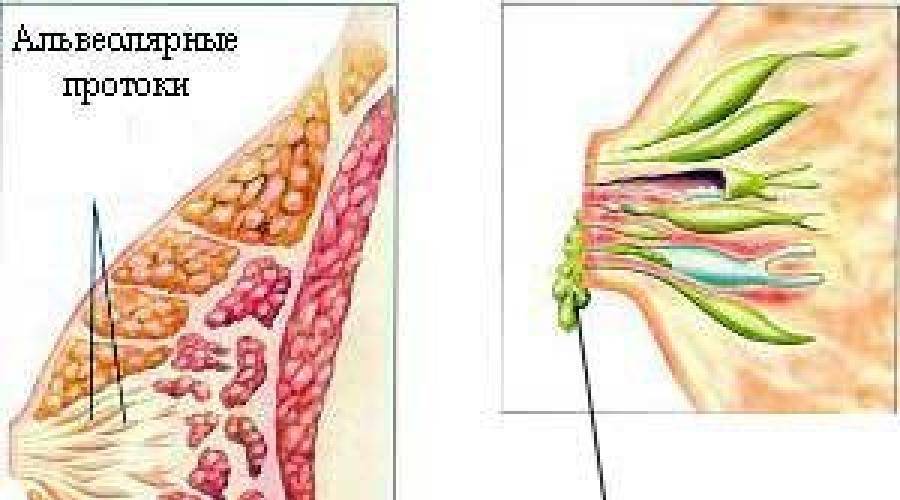
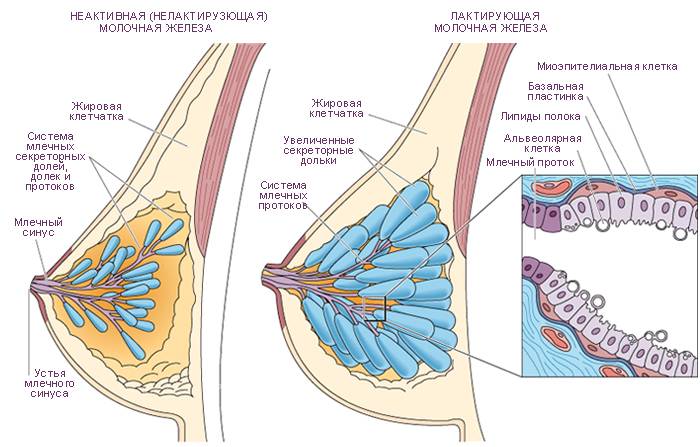
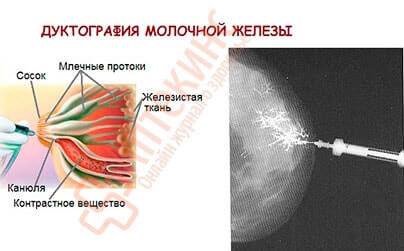
Молочная железа состоит из отдельных сегментов (долек). Каждая из них имеет млечный проток с ответвлениями. Один конец его расширяется и выходит на поверхность соска. Таких выходных отверстий может быть от 15 до 20. Другой конец протока заканчивается ацинусом (пузырьком, в котором вырабатывается молоко). Закупорка молочного протока происходит, если по какой-либо причине нарушается свободное прохождение молока к соску.
Образование пробки приводит к застою молока в груди (лактостазу), образованию болезненных комков. Если женщина по неопытности не примет мер для устранения закупорки или будет действовать неправильно, молоко в данном отделе железы может загноиться, возникнет мастит. Это опасное состояние, при котором кормление грудью становится невозможным.
Что еще важно знать о ферментных препаратах?
Минимальной стартовой дозировкой считается Креон 25000 ЕД, что зафиксировано в российских рекомендациях по лечению хронического панкреатита и экзокринной недостаточности поджелудочной железы2,5. Цифра обозначает количество фермента липазы, которая помогает переваривать жиры. При необходимости врач может увеличить дозировку, в европейской практике необходимая доза на разовый прием может доходить до 80000 ЕД8. Для сравнения: поджелудочная железа здорового человека вырабатывает до 720 000 таких единиц во время каждого приема
пищи9.
К терапии стоит относиться серьезно, поскольку качественное «питание» организма – залог его функционирования. Сколько человек может прожить без энергии, получаемой из пищи? При хроническом панкреатите организм необходимо снабжать ферментами при каждом приеме пищи, даже при перекусе. Таким образом, в соответствии с инструкцией препарата Креон на основой прием пищи необходима полная доза (например, 25000 ЕД), и половина на перекус. Капсулы Креон удобны для применения: их можно открывать и добавлять минимикросферы к пище, тем самым подбирая нужную дозу10. Подробнее о правилах приема можно узнать здесь.
2 слова о лечении и профилактике
Как избавиться от нестерпимой боли в соске и убрать, «примостившуюся» на самом кончике молочную «жемчужинку»? Лучше всего обратиться к врачу. Нет такой возможности:
- массаж (при этом не давите сильно на железу, не травмируйте ткани и не растягивайте кожу!);
- теплый душ, чтобы расширить узкие синусы (лучше принимать перед массажем и кормлением);
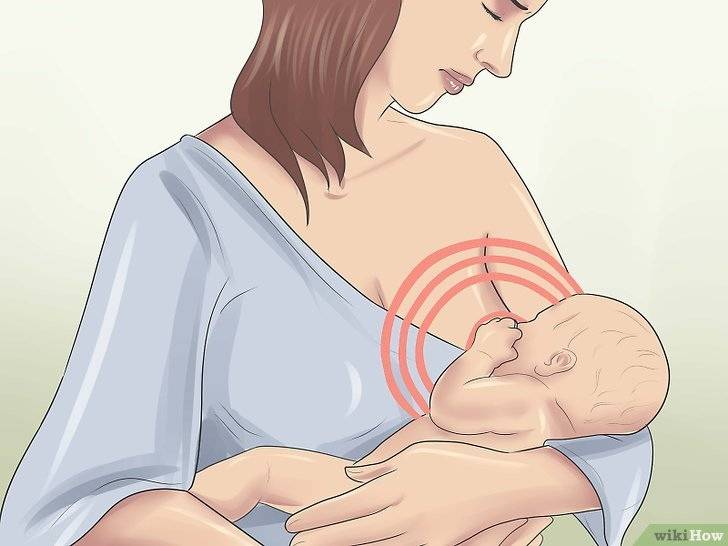
- расцеживание или кормление малыша грудью (второе предпочтительнее).
Если ребенок правильно приложен к груди, он «работает» лучше, чем молокоотсос или ваш супруг, которого вы попросили рассосать грудь. Так как ротовой аппарат младенца и его инстинкты правят процессом. А они «заточены» под ГВ. Взрослые так рассосать грудь уже не могут.
Если у вас появились «комочки» в груди, можно использовать капустный лист, камфорное масло и даже линимент бальзамический Вишневского. Но перед кормлением тщательно вымойте грудь. Мазь Вишневского отвратительно пахнет и столь же неприятна на вкус. Ребенок может отказаться от груди. А вот с капустным листом таких проблем не будет.
Препарат Креон® 25000 при хроническом панкреатите
Узнать больше
Снижение функции поджелудочной железы неминуемо приводит к нехватке пищеварительных ферментов в организме, так называемой ферментной недостаточности. В результате страдает качество пищеварения, и организм недополучает необходимую энергию и питательные вещества для полноценной жизнедеятельности. Креон разработан специально для восполнения нехватки собственных ферментов через доставку их извне и относится к группе ферментных препаратов. В состав препарата входят ферменты, идентичные тем, что вырабатывает поджелудочная железа. Ключевой особенностью является то, что действующее вещество Креон
представляет собой маленькие частицы – минимикросферы, которые собраны в капсулу. Дело в том, что наука более 100 лет изучает ферментные препараты с целью повышения их эффективности. На сегодняшний момент научные достижения говорят о том, что наиболее точно воссоздавать естественный процесс пищеварения могут препараты с частицами, размер которых не превышает 2мм4,5. Более того, научно доказано, что чем мельче частицы препарата, тем он может быть эффективнее4,6.
Креон – единственный препарат, капсула которого содержит сотни мелких частиц – минимикросфер7. Их размер не превышает 2мм, который зафиксирован как рекомендованный в мировых и российских научных работах4,5,6.
Диагностика постхолицистэктомического синдрома
Сложности в точном определении причин, приведших к развитию ПХЭС, и размытость самого определения синдрома требуют
тщательного обследования пациента. Чтобы правильно выбрать лечение, необходимо четко установить, что привело к
появлению ПХЭС.
Вот почему эффективная диагностика постхолицистэктомического синдрома включает сразу несколько методов:
сбор данных анамнеза – врач внимательно изучает старые медицинские заключения и записи, уделяя пристальное
внимание дооперационной диагностике и протоколу проведенной операции;
клинический осмотр пациента;
лабораторные исследования – клинический и биохимический анализ крови, анализ кала на простейших и яйца глист,
общий анализ мочи;
ультразвуковое исследование;
эндоскопию желчных протоков;
магнитно-резонансная томография или компьютерная томография брюшной полости6.
Почему возникает лактостаз?
Лактостаз возникает, когда грудь производит слишком много молока, либо затруднен его отток. Основные факторы риска:
- Молока вырабатывается много, а протоки молочных желез — молочные ходы — слишком узкие. Чаще всего такая ситуация возникает после первых родов.
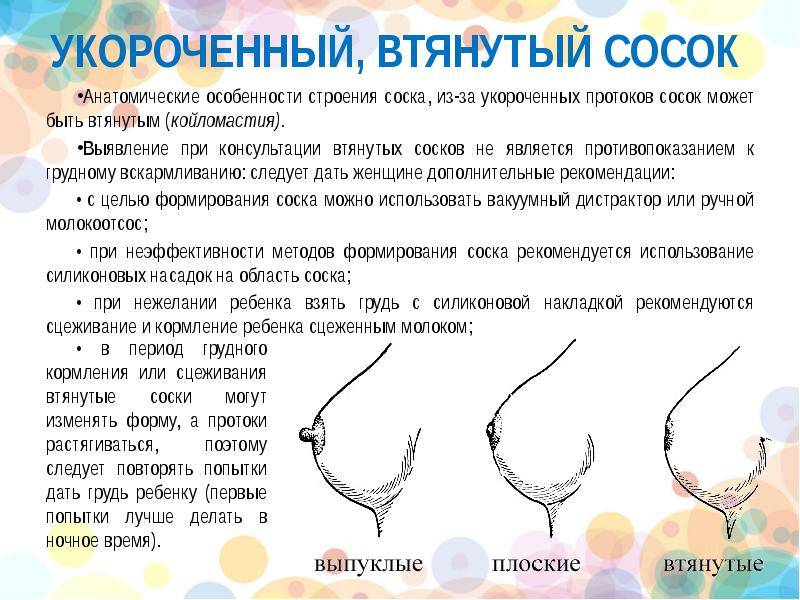
- Мать не может нормально кормить ребенка грудью из-за того, что сосок имеет неправильную форму (втянут), на нем есть трещины.
- Чрезмерные физические нагрузки и стрессы. Эти факторы приводят к спазму молочных протоков.
- Травмы груди.
- Ситуация, когда грудь вырабатывает достаточно молока, но мама по каким-либо причинам (болезнь, работа) переходит на искусственное вскармливание.
- Ношение обтягивающего белья, привычка спать на животе.
- Слишком короткие и редкие кормления.
- Если грудь большая, сильно обвисает, отток молока из её нижней части может быть затруднен.
- Переохлаждение.
- Психологические причины.
Лечение хронического панкреатита
Ответ на вопрос “как вылечить хронический панкреатит” даже для современных врачей остается открытым. Схема лечения определяется врачом для каждого отдельного случая. Главное – терапия должна быть комплексной, воздействующей на главную причину болезни.
Лечение хронического панкреатита включает2,3,4:
- немедленный отказ от вредных привычек. Курение и злоупотребление крепкими алкогольными напитками обостряют течение воспалительного процесса и способствует последующему развитию заболевания;
- строгое соблюдение диеты. Повседневный рацион должен содержать высококалорийную пищу, без острых блюд, соли и сахара в чистом виде. Принимать пищу следует часто, небольшими порциями. При обострении хронического панкреатита назначается лечебное голодание, которое поможет остановить секрецию поджелудочной железы и ослабить боль. После 1-3 “голодных” дней пациента переводят на специальную диету;
- основная терапия. В данном случае речь идет о приеме препаратов следующего типа: спазмолитики и анальгетики, антисекреторные и дезинтоксикационные лекарственные средства. Лечение проводят под наблюдением врача с точным соблюдением указаний;
- прием ферментных препаратов, задача которых – компенсировать нарушенную работу поджелудочной железы. Дело в том, что поджелудочная железа не восстанавливается (это не печень), и потому работать в полную силу при хроническом панкреатите уже не сможет. Именно поэтому первой линией терапии являются ферментные препараты, которые должны приниматься пожизненно. Примером ферментного препарата, назначаемого при хроническом панкреатите, является Креон;
- комплексную терапию. Может включать прием спазмолитиков или анальгетиков, антисекреторных и дезинтоксикационных лекарственных средств. Терапию проводят под наблюдением врача с точным соблюдением указаний;
- прием противовоспалительных и болеутоляющих средств, облегающих самочувствие пациента;
- фитотерапия, которая может назначаться в период ремиссии только по назначению врача.
Что делать, если обострение панкреатита застигло внезапно, а скорая помощь еще не прибыла? До приезда врачей нужно лечь, постараться максимально расслабить мышцы живота и приложить к больному месту грелку с холодной водой. Не стоит принимать обезболивающие препараты и любые другие медикаменты – это помешает правильной диагностике. И, конечно же, под строгим запретом любая еда и напитки, даже простая вода, ведь любая пища или жидкость могут спровоцировать усиление боли3.
Причины закупорки
Главный фактор возникновения обструкции млечных путей – застой молока после кормления (лактостаз), так как молочная железа не полностью опорожняется, в сочетании с длительным механическим сдавлением. Причины, приводящие к нарушению проходимости:
- стесняющая одежда: бюстгальтер с косточками меньше требующегося размера, утягивающие топы;
- отказ от грудного вскармливания или резкий переход на искусственные смеси;
- повышенная выработка молока (эндокринные патологии);
- неполноценное кормление ребенка: при неправильном прикладывании ему неудобно сосать грудь, и остаток молока скапливается в протоках;
- отсутствие самостоятельного сцеживания после кормления.
Доктор маммолог отмечает, что для появления обструкции достаточно как сочетанного действия нескольких причин, так и одной из них.
Как правильно кормить малыша
Кормление ребенка требует спокойной уютной обстановки. Первые две недели некоторым женщинам по медицинским показателям будет запрещено сидеть, поэтому кормить ребенка грудью они смогут только лежа. Это очень удобно, но следует помнить о безопасности: во время кормления (особенно ночного) мама может заснуть, а этого никак нельзя допустить, ведь она может случайно нанести вред младенцу.
Кормление в положении сидя можно осуществлять и на стуле, и в кресле, и на диване
Важно, чтобы за спиной у женщины была опора. Для женщин, кормящих ребенка сидя, разработана специальная подушка для кормления, призванная облегчить мамочке процесс кормления, чувствовать себя комфортно и расслаблено