Витамин В6 (пиридоксин)
Нарушения его суточного потребления само по себе судорог не вызывает, но этот витамин способствует усвоению магния клетками, улучшает его всасывание в желудочно-кишечном тракте, служит для него проводником внутрь клетки, повышает проницаемость клеточной мембраны и фиксирует ионы магния внутри клетки, препятствуя его быстрому выведению из организма.
Недостаточность витамина B6 проявляется:
- усилением выпадения волос;
- анемией;
- потерей аппетита;
- тошнотой;
- в углах рта;
- язвочками во рту;
- депрессией;
- нервозностью, раздражительностью;
- чувством онемения в руках и ногах, покалывания, и (или) «мурашками на коже»;
- повышенной утомляемостью, мышечной слабостью, сонливостью.
Продукты с высоким содержанием витамина B6. Фото: samael334 / freepik.com
Пищевыми источниками B6 являются: мясо домашней птицы, говядина, свинина, телятина, говяжьи печень и почки, тунец, лосось, соевые бобы, бананы, пивные дрожжи, грецкие орехи, арахис, авокадо. Но, увы, приходится считаться с тем фактом, что при приготовлении мяса потери этого витамина составят от 50 до 70%, помол пшеницы вызывает потери от 50 до 90%, а замороженные овощи и фрукты обедняются на 15-70% витамина B6.
Дефициту пиридоксина способствуют также прием алкоголя и курение.
Профилактика и лечение судорог у беременных

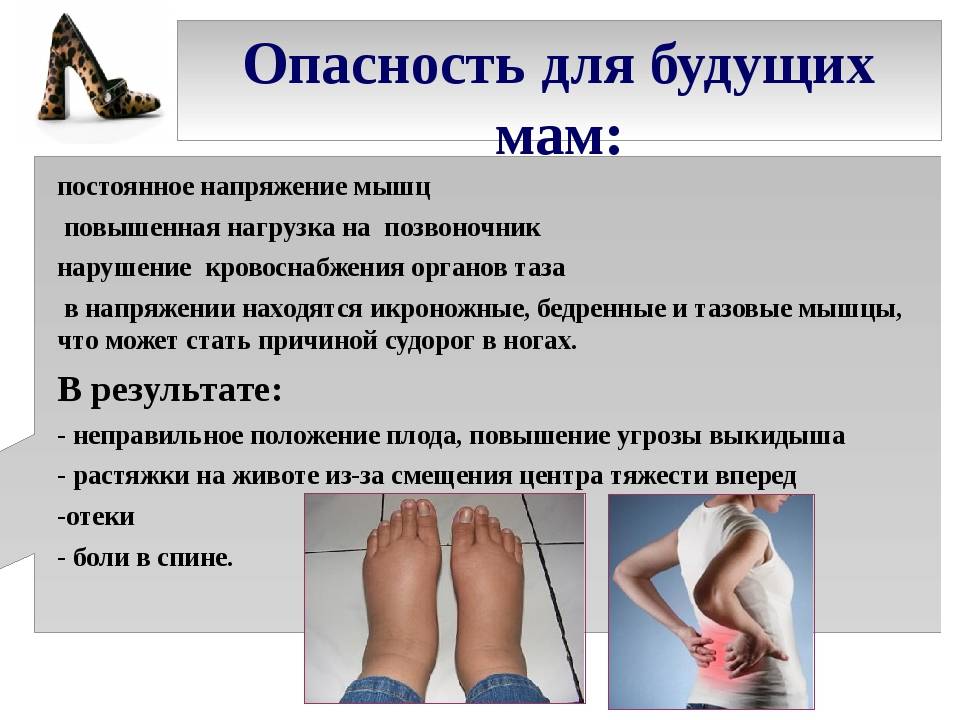
Неправильно считать судорогу самостоятельной проблемой, требующей отдельного решения. В случае с беременной женщиной такие симптомы являются ощутимыми звоночками невидимых, но опасных изменений для вынашивания плода. Если вы заметили подобные осложнения– незамедлительно обратитесь к врачу. Профессионал точно определит причину судорог у беременной женщины и назначит корректное лечение с учетом срока и положения.
Судороги в ногах при беременности: нехватка минералов и микроэлементов
Зачастую у здоровых беременных мамочек ситуация с судорогами связана с нехваткой минералов, микроэлементов и возрастающими в них потребностями. Это решается элементарной корректировкой рациона с учетом недостающих элементов и назначением строгой диеты. Многие врачи, заранее готовясь к подобным ситуациям, назначают мультивитаминные и минеральные комплексы беременным мамочкам еще на ранних сроках, вплоть до самых родов.
Ежедневный рацион беременной женщины должен обязательно включать:
- вареные крупы (полезной будет гречневая ядрица или овсяные хлопья);
- мучные изделия изо ржи или муки грубого помола (хлеб, макаронные изделия);
- молоко и кисломолочные продукты (творог, сыр);
- рыба, желательно приготовленная на пару или в собственном соку;
- нежирное вареное мясо;
- разнообразные тушеные овощи;
- фрукты и сухофрукты;
- различные орехи в большом количестве.
Для лучшего усваивания, питаться рекомендуется минимум 5 раз в день небольшими порциями.
Судороги в ногах при беременности: варикозное расширение вен
- В этом случае беременной женщине необходимо отказаться от каблуков в пользу плоской подошвы либо ограничить высоту подъема до 5 см.
- Кроме этого, будет полезно носить утягивающие чулки или колготки.
- На более поздних сроках беременности рекомендуется проводить профилактику зажима нижней полой вены. Для этого женщине нужно отдыхать на боку, подкладывая под ягодицу небольшую подушечку.
- Исключить длительные передвижения и сократить нагрузку на ноги.
- Регулярно посещать курсы для беременных и выполнять специальные разгрузочные упражнения для восстановления кровообращения и снятия напряжения.
- Перед сном делать теплые компрессы или ванночки с морской солью для проблемных участков мышц. Это расслабляет мышцу и улучшает кровообращение.
Что делать, если при беременности сводит ноги?
Для начала сообщите об этом врачу, у которого вы наблюдаетесь. Уже упоминавшиеся препараты магния, которые он вам, скорее всего, рекомендует, могут помочь решить проблему.
Однако причина того, что у будущей мамы сводит ноги при беременности, может быть не только в нарушении обмена веществ. Часто спазмы мышц начинаются в результате варикоза — «верного» спутника беременности. Вены женщины, вынашивающей малыша, подвержены повышенной нагрузке. Кроме того, гормональная перестройка организма серьезно влияет на состояние сосудов. Все это способствует развитию варикоза. А нарушение кровоснабжения мышц ног, в свою очередь, приводит к судорогам.
Если будущая мама столкнулась с варикозом, то лучшей профилактикой его прогрессирования будет ношение компрессионного трикотажа, подобранного врачом в соответствии со сроком беременности. Рожать также нужно в чулках, чтобы во время особенно интенсивной нагрузки на вены избежать ухудшения их состояния.
Важно помнить, что любой дискомфорт в самочувствии беременной женщины необходимо обсуждать с врачом, у которого наблюдается будущая мама. Даже если ноги сводит судорогой нечасто, что делать при беременности, должен определять специалист
Только так можно избежать серьезных проблем и обеспечить здоровье и комфорт и маме, и ребенку.
Виды и причины возникновения
Выделяют две формы заболевания: идиопатическая (первичная) и вторичная. В первом случае проблема возникает без видимой причины и нередко является наследственной. Именно эта разновидность встречается у молодых.
Вторичная форма синдрома беспокойных ног возникает на фоне различных заболеваний и состояний. В список причин входит:
- травмы головного или спинного мозга (ушибы, сотрясения, сдавление и т.п.);
- авитаминоз, нехватка минералов: наиболее часто развитие заболевания провоцируется дефицитом витаминов В1, В9, В12, а также кальция и магния;
- беременность, особенно вторая ее половина (проблема связана с возросшей потребностью в микроэлементах);
- почечная недостаточность и нарушение баланса электролитов, возникающее на ее фоне;
- сахарный диабет;
- анемия (недостаток железа в крови);
- хронический или однократный сильный стресс;
- чрезмерные физические нагрузки;
- рассеянный склероз;
- ревматоидный артрит;
- нарушение работы щитовидной железы, сопровождающееся избытком или недостатком ее гормонов;
- злоупотребление алкоголем или наркотиками;
- болезни вен нижних конечностей: варикозное расширение, флебит, тромбофлебит;
- амилоидоз: тяжелое системное нарушение белкогвого обмена;
- хроническая обструктивная болезнь легких;
- болезнь Паркинсона;
- чрезмерное употребление кофеина.
- заболевания желудочно-кишечного тракта: целиакия, дисбактериоз, болезнь Крона;
- употребление некоторых препаратов (антидепрессантов, антигистаминных и т.п.).
Развитие патологии в детском возрасте часто возникает на фоне синдрома дефицита внимания и гиперактивности (СДВГ).
Причины возникновения судорог
Вызвать судороги ног может ряд причин:
- Сдавление нижней полой вены. Если ноги сводит на более поздних сроках на фоне излишне быстрого набора веса, то можно с большой долей вероятности утверждать, что причина кроется именно в давлении на нижнюю полую вену, которое создается вследствие неудобной позы для сна.
- Нарушается калий-кальциевый обмен. Судороги могут возникать также на фоне снижения содержания в организме кальция, магния и калия, ответственных за нормальное функционирование тканей.
- Варикоз — одна из причин часто повторяющихся эпизодов ночных судорог конечностей у беременных. Снижение тонуса сосудов приводит к застою крови, из-за чего кровообращение нарушается, провоцируя спазмы.
- Анемия, часто развивающаяся во втором триместре. При нехватке в организме железа показатели гемоглобина падают, транспортировка кислорода к тканям нижних конечностей замедляется, что вызывает нарушения, запускающие механизм бесконтрольного сокращения миоцитов (мышечных клеток).
Каковы причины судорог в ногах при беременности?
Ожидание малыша – безусловно, счастливое, но одновременно и непростое время. Именно в этот период в результате увеличения веса, гормональной перестройки, снижения активности у многих будущих мам развивается варикоз. Что и становится одной из причин ночных судорог.
Обратите внимание: судороги, отеки ног во время беременности – тревожный симптом. Он может свидетельствовать о недостатке микроэлементов, может быть следствием больших потерь жидкости (например, во время токсикоза), судороги возникают, если растущая матка сдавливает нижнюю полую вену и т.д
Будущая мама должна непременно обратиться к врачу, который точно определит причины судорог.
Фото: comzeal / freepik.com
Не давите на полую вену
В третьем триместре судороги часто возникают на фоне «синдрома нижней полой вены». Если вам поставили многоводие, объявили, что малыш родится крупным или вы ждете двойню, то вы в группе риска. Когда будущая мамочка, обзаведясь внушительным животиком, ложится на спину, увеличившаяся матка сдавливает нижнюю полую вену, которая чуть правее позвоночника. Именно по ней кровь, несущая углекислый газ, оттекает от нижних конечностей к правому желудочку сердца, а оттуда направляется к легким.
Когда венозная «магистраль» пережимается, снижается артериальное давление и неизбежно ухудшается насыщение крови кислородом. Некоторые женщины начинают задыхаться, жалуются на головокружение, шум в ушах и «мушки» перед глазами, но большая часть не испытывает дискомфорта. В этом-то и кроется главный подвох: неприятных ощущений нет, а отток венозной крови нарушен. Дальнейшие процессы напоминают те, что происходят при варикозном расширении вен. Мышцы не получают необходимого питания и болезненно сжимаются.
После 25-й недели беременности спите на боку, лучше левом, поскольку в таком положении улучшается работа почек, уменьшается отек ног, а к крохе поступает больше кислорода. Впрочем, лежать на спине тоже не возбраняется, но только при одном условии: под правую ягодицу нужно подложить подушечку, чтобы перераспределить вес матки на левую половину тела и тем самым уменьшить давление на нижнюю полую вену.
Патологические причины
Во время вынашивания ребенка патологии опорно-двигательного аппарата не только обостряются. Отмечены случаи развития заболеваний при беременности, которая послужила провоцирующим фактором. Вероятность возникновения патологии повышается при имеющейся незначительной деструкции хрящевых или костных тканей. При увеличении веса (особенно при многоплодной беременности), изменении гормонального фона заболевание стало быстро прогрессировать. Провоцирующими факторами становятся возраст (от 35 лет), малоподвижный или чрезмерно активный образ жизни.
После выставления диагноза терапия проводится сразу или откладывается на послеродовой период. Если врач принимает решение о безотлагательном лечении, то оно обязательно будет щадящим. Женщине назначаются физиотерапевтические процедуры, ЛФК, массаж, курсовой прием фармакологических препаратов в сниженных дозировках.
| Патологическая причина появления боли в спине во время беременности | Характерные клинические проявления |
| Почечная колика | Острый болевой приступ, возникающий в результате внезапного нарушения пассажа мочи, повышения давления внутри лоханок и почечной ишемии. Из поясницы боль иррадиирует в бедра, прямую кишку, половые органы. Приступ сопровождается тахикардией, лихорадочным состоянием, ознобом, повышением температуры тела, позывами к рвоте |
| Панкреатит | Прогрессирующее воспалительно-деструктивное поражение поджелудочной железы, в результате которого происходит нарушение ее внутри- и внешнесекреторной функции. При обострении хронической патологии возникает боль в животе и левом подреберье, иррадиирущая в бока и нижнюю часть спины. Рецидив сопровождается диспепсическими расстройствами — тошнотой, рвотой, изжогой, вздутием живота и желтушностью кожи |
| Пиелонефрит | Неспецифическая инфекционная патология почек, вызываемая проникновением в организм микробов или активизацией бактерий, принадлежащих к условно-патогенной микрофлоре. Характерные симптомы — болезненность в спине при пальпации (положительный симптом Пастернацкого), учащение мочеиспусканий, гипертермия, озноб, неврологические расстройства |
| Миозит | Патология, сопровождающаяся развитием воспалительного процесса в скелетной мускулатуре спины. Ведущее клиническое проявление — локальная боль в пораженных мышцах, усиливающаяся при движениях и пальпации. При отсутствии лечения может возникать мышечная слабость и (или) атрофия |
Как отличить межреберную невралгию от сердечной боли
Прежде всего, стоит сказать две вещи. Первое: надо знать, что не всякая боль в области грудной клетки связана с сердцем. Поэтому не надо сразу сильно пугаться. И второе: диагноз ставится только врачом. Если у вас закололо в груди, – это значимый повод для обращения к врачу. Врач разберётся с причиной боли. К тому же, невралгию тоже надо лечить.
Межреберная невралгия чаще всего возникает у пожилых людей, однако она встречается и в молодом возрасте (в группе риска – люди, ведущие сидячий образ жизни, а также занимающиеся плаванием). У детей межреберная невралгия может возникать, как правило, в период интенсивного роста.
Характерным признаком межреберной невралгии является сильная боль по ходу пораженного нерва. Боль может накатывать приступами или быть постоянной. Как правило, боль становится более интенсивной при вдохе, выдохе, а также любом движении, затрагивающем грудную клетку. Если надавить на область между рёбрами, где проходит причинный нерв, боль усиливается. При этом ощущается весь нерв; боль может отдавать в руку, шею, плечо, поясницу. По ходу пораженного нерва может наблюдаться онемение и побледнение кожи.
Таким образом, если при боли в области грудной клетки наблюдается зависимость от изменения положения тела, нет одышки (типичный симптом сердечной патологии), боль усиливается при пальпации, то, скорее всего, имеет место именно невралгия. Можно ориентироваться также на эффективность принятых препаратов: сердечные препараты при невралгии не помогают, но успокоительные могут дать уменьшение боли.
Однако в любом случае необходимо обратиться к врачу для постановки диагноза и получения назначений.
Как диагностируется PMDD
В первую очередь женщине требуется консультация гинеколога.
Для диагностики заболевания необходим тщательный и скрупулезный сбор анамнеза, который состоит из расспроса самой женщины и обследования, которое начинается с осмотра на гинекологическом кресле. Затем необходимо выполнить УЗИ органов малого таза и брюшной полости для оценки состояния половых органов и ЖКТ, молочных желез – для исключения мастопатии.
Во многих случаях необходима консультация терапевта (чтобы исключить соматические заболевания), психиатра (чтобы исключить истинную депрессию, дистимию), эндокринолога (чтобы исключить патологии щитовидной железы).
Ключевой проблемой в диагностике ПМДР является дифференциация между легкими предменструальными симптомами, которые могут раздражать, но не приводят к инвалидности, и симптомами, достаточно серьезными, чтобы мешать повседневной жизни.
Гинеколог рекомендует женщине наблюдать за состоянием здоровья и вести журнал или дневник симптомов в течение нескольких месяцев.
В целом для постановки диагноза ПМДР должны присутствовать следующие симптомы. В течение года, во время большинства менструальных циклов у женщины наблюдается 5 или более из следующих нарушений:
- депрессия;
- гнев или раздражительность;
- проблемы с концентрацией внимания;
- отсутствие интереса к привычным занятиям;
- удрученность;
- повышенный аппетит;
- бессонница или, наоборот, необходимость больше спать;
- чувство разбитости или неуправляемости;
- другие физические симптомы, наиболее распространенными из которых являются вздутие живота, болезненность груди и головная боль.
При этом ни один из этих симптомов не связан и не вызван другим заболеванием.
Профилактика приступов
Если есть склонность к приступам, то лучше предпринять все возможные профилактические меры и не допустить появления недуга. Самыми основными методами являются:

- Полное исключение вредных привычек. Потому что они пагубно влияют на весь организм беременной женщины, а также способствуют возникновению судорог.
- Сбалансированное питание. В рационе должны присутствовать продукты, богатые кальцием, калием, магнием, а также витамином D. Эти компоненты содержатся в молочных продуктах, овощах, свежей зелени и фруктах.
- Если нет противопоказаний, то хорошей профилактикой станут лёгкие физические упражнения. Они благоприятно воздействуют не только на организм будущей матери, но и на развитие малыша в утробе. Так как за счёт физических упражнений улучшаются все жизненно важные функции организма.
- К действенным профилактическим мерам относятся принятие контрастного душа и успокаивающие ванночки для ног. Делать их можно после сна или в течение дня. Хорошие результаты в борьбе с приступами показывают — хвощ полевой, мелисса, валериана и пустырник. Любое из средств добавляют в тёплую воду и ставят туда ноги на 15–20 минут.
 Watch this video on YouTube
Watch this video on YouTube
Схватки: как понять, что они начались
Когда начинаются схватки, женщина может ощущать их по-разному.
Ощущения могут быть трех основных типов, которые часто описывают роженицы:
- Боль в области поясницы.
- Боль как при менструации.
- Схваткообразные боли, которые распространяются по всему животу.
1. Начальная. Болезненность выражена слабо. Схватки короткие, и между ними достаточно длительные перерывы. Такое состояние может продолжаться до 8 часов. В это время будущей маме можно принять теплый душ или начать понемногу собираться в роддом. Желательно начать отмечать временные промежутки схваток, чтобы не пропустить их переход в следующую фазу.
2. Активная. Время схваток растет, перерывы становятся короче. Женщина может чувствовать дискомфорт до 1 минуты, после чего через короткий промежуток начинается новая схватка. Состояние длится от 3 часов. К моменту, когда между схватками проходит всего 5 минут, женщине крайне желательно уже быть под наблюдением врача.
3. Переходная. Эту фазу легко пропустить самостоятельно – она занимает от получаса до 2 часов и помогает шейке матки раскрыться до состояния полной готовности (7-19 см). В это же время женщина замечает отхождение слизистой пробки, которая в другое время «закрывает» шейку. Приближается время рождения ребенка2.
Причины
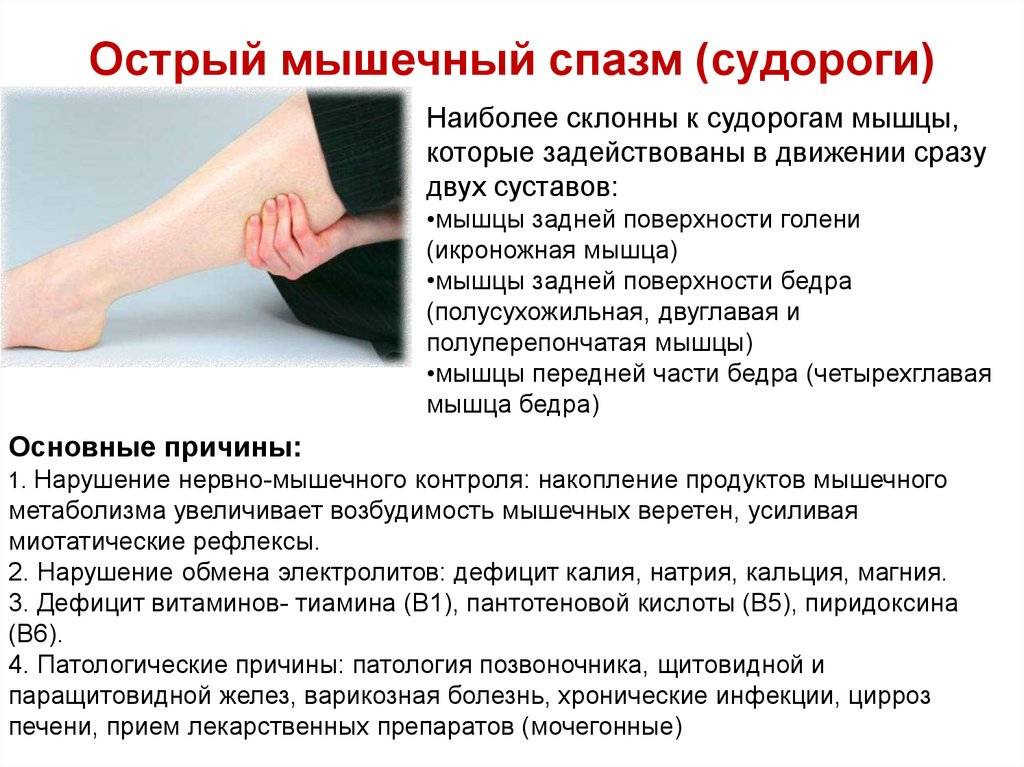
Спазмы в мышцах ног могут быть спровоцированы повышенной активностью коры головного мозга. Также такое случается, если ухудшается нервная проводимость волокон, если уменьшается уровень АТФ в крови. Такие процессы развиваются после интенсивных физических нагрузок, после перенесенной черепно-мозговой травмы, под влиянием стрессовой ситуации, при ношении неудобной обуви. Причины появления судорог могут быть различными. Самой частой из них является варикозное расширение вен. Определить провоцирующий фактор такого симптома может флеболог после предварительной диагностики.
Среди самых частых причин появления дневных или ночных судорог в ногах можно выделить:
- Дефицит минеральных веществ и витаминов. Может возникать при обезвоживании организма, после интенсивных физических нагрузок, при отсутствии полноценного питания. Спровоцировать такой симптом может нехватка витаминов группы В, магния.
- При сахарном диабете может развиваться гипогликемия. Эта патология появляется при введении инсулина. Выполнять лечение должен только специалист, он составляет схему терапии, выбирает оптимальные дозировки инсулина в каждом конкретном случае.
- Чрезмерные физические нагрузки. Такое часто наблюдается у людей, которые занимаются спортом. В группе риска футболисты, баскетболисты и тяжелоатлеты.
- Судороги могут появляться при тромбофлебите, варикозном расширении вен, независимо от стадии развития этих заболеваний.
- Атеросклеротическая болезнь сопровождается высокой нагрузкой на всю кровеносную систему. Особенно страдает сердце, сосуды. Причинами развития патологии являются наследственная предрасположенность, вредные привычки, нездоровое питания, высокий уровень холестерина.
- Заболевания сердца и сосудов негативно влияют на кровоток. Это сопровождается отечностью, болевыми ощущениями и судорогами в ногах по ночам и днем.
- Изменения гормонального фона могут спровоцировать судороги ног у женщин в период вынашивания ребенка. Такая проблема может появляться на фоне приема оральных контрацептивов, при менопаузе, в пубертатном периоде при кардинальных изменениях в гормональном фоне.
- При повышенной нагрузке на центральную нервную систему, при частых сильных стрессах, нарушениях сна также могут возникать спазмы в мышцах. Такой симптом проходит самостоятельно, если удается справиться со стрессом и восстановить свой режим.
Судороги могут возникать не только как симптом болезни. Есть и другие причины такой проблемы, не связанные с заболеваниями:
- Многие женщины выбирают красивую, но не удобную обувь на каблуках. При регулярном ношении неудобных туфель может развиваться варикозное расширение вен. Ноги отекают, болят, появляются болезненные спазмы в мышцах.
- Несбалансированное питание. При отсутствии полноценного питания развиваются хронические заболевания пищеварительной системы, возникает авитаминоз. Организм реагирует на это по-разному, в том числе и болезненными спазмами.
- Неконтролируемый прием антибиотиков, противовоспалительных препаратов, обезболивающих средств.
Ночные судороги в ногах
Спазмы мышц ног в ночное время возникают чаще всего. Дискомфорт во время сна бывает кратковременным либо длительным. Спустя какое-то время после приступа человек чувствует слабость в мышцах. Такое состояние часто является симптомом хронической венозной недостаточности. В группу риска входят люди преклонного возраста, беременные.
При перегрузке мышц, дегидратации либо длительном пребывании в одном положении могут возникать судороги ночью. В большинстве случаев такое состояние является идиопатическим, то есть, возникает без причин. Чаще такие приступы не являются опасными для здоровья. Но иногда они могут свидетельствовать о таких состояниях:
- венозная недостаточность;
- артериальная дисфункция.
Чаще ночные приступы спазмов возникают в икроножных мышцах. Непроизвольные сокращения сопровождаются внезапной резкой болью, затвердением тканей, дискомфортом, покраснением и отечностью, мышечной слабостью. Не стоит заниматься самолечением и принимать какие-то лекарства от судорог в ногах. Нужно вовремя обращаться к флебологу, чтобы выяснить причину такого симптома.
Почему у беременных сводит ноги?
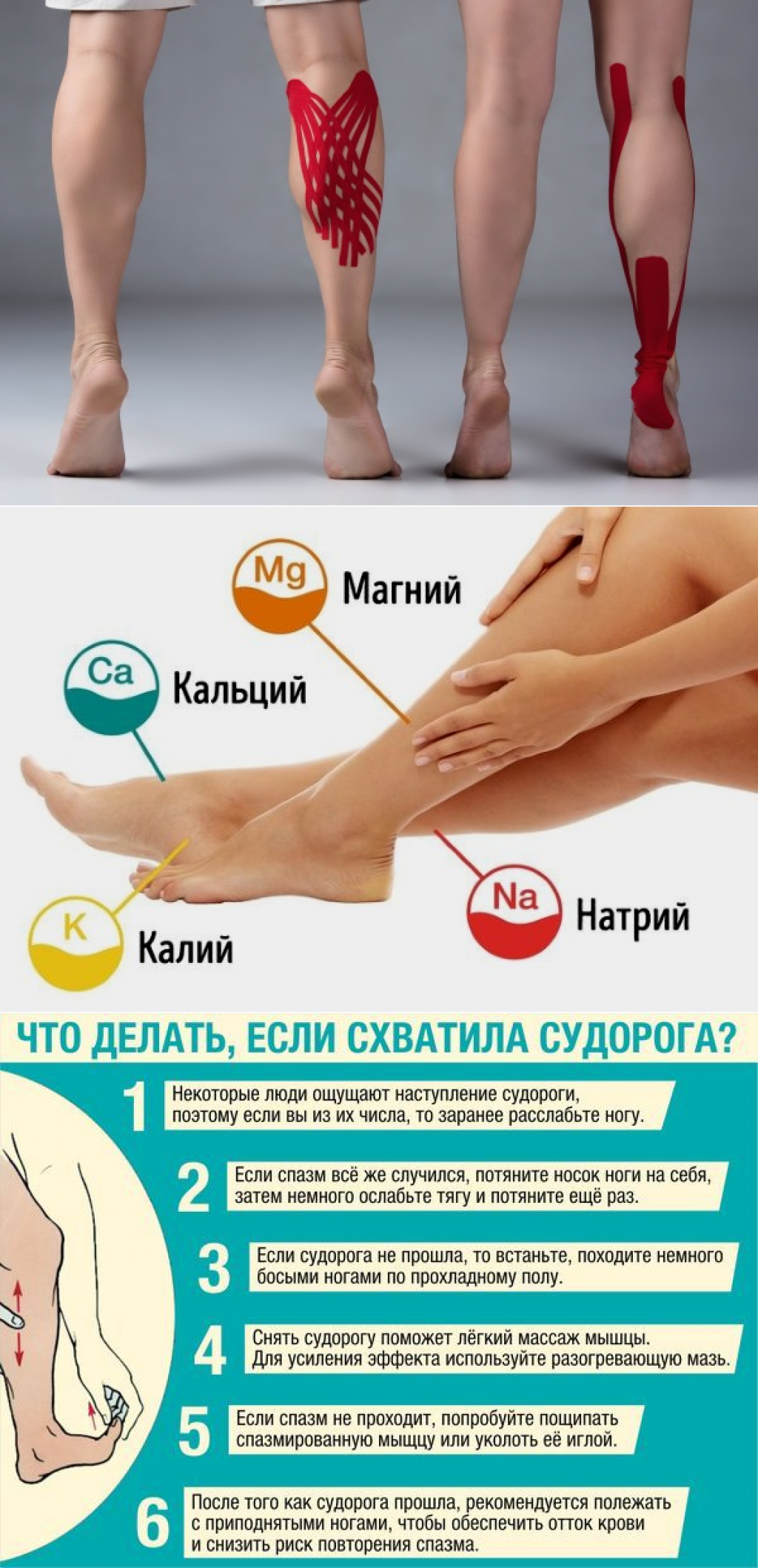
Механизм мышечного сокращения достаточно сложный, в нем принимают участие разные ионы (заряженные частицы): калий кальций, натрий и магний. Если мы говорим о судороге, то есть состоянии, когда мы не можем расслабить мышцу, то тут ведущую роль играют ионы магния. Именно их недостаток приводит к тому, что у женщин сводит икры при беременности по ночам.
Недостаток же минералов в организме будущей мамы объясняется просто: такие последствия имеет перестройка обмена веществ и функционирование в режиме «двойной нагрузки». В частности, будущей маме магния нужно в полтора раза больше, чем обычно.
Помимо того, что магний помогает мышцам расслабляться, он принимает участие еще в ряде важных физиологических процессов. В частности, магний нужен для регулирования процессов образования и расходования энергии, он задействован в нескольких сотнях ферментативных реакций, а если магния мало, то нарушения могут возникнуть в работе практически любой системы организма. Поэтому если во время беременности назначают прием препаратов магния, эту рекомендацию не надо игнорировать.
Каковы причины судорог в ногах ночью при варикозе?
Их может быть несколько. Первопричиной судорог при варикозе является застой крови в венах, неизбежный при этом заболевании. Кровь застаивается, давление в венах повышается, и вода выходит в окружающие ткани. Но вместе с ней выходят и микроэлементы, которые нужны для нормального сокращения мышц – калий, кальций и натрий. В результате мышцы начинают сокращаться спонтанно, а это и есть судороги. Избавиться от этого в домашних условиях невозможно: варикоз может вылечить только врач. Именно поэтому, если вас беспокоят судороги в ногах в ночное время, рекомендуем обратиться за консультацией к флебологу.
Во-вторых, при варикозе кровоток в венах затруднен, а в ночные часы он становится особенно медленным. Мышцы могут начать сокращаться импульсами, чтобы «протолкнуть» кровь по сосудам.
Фото: freepik.com
И в-третьих, есть и еще один, чуть более сложный механизм. Дело не только в том, что мышца сокращается, но и в том, что она не расслабляется. Расслабление мышц также является энергозатратным процессом, поэтому для него необходимы отвечают молекулы АТФ – универсальное «топливо» живой клетки. Когда кровь в венах застаивается, выработка АТФ снижается, и механизм, который «расслабляет» мышцу, дает сбой.
Первая помощь при болезненных спазмах
Во время появления ночных приступов нередко возникает чувство паники и не всегда получается вовремя сообразить, что нужно делать. На самом деле паниковать не стоит, потому что если вовремя принять меры, то от болевых ощущений возможно избавиться достаточно быстро. Существует несколько вариантов первой помощи при болезненных спазмах:
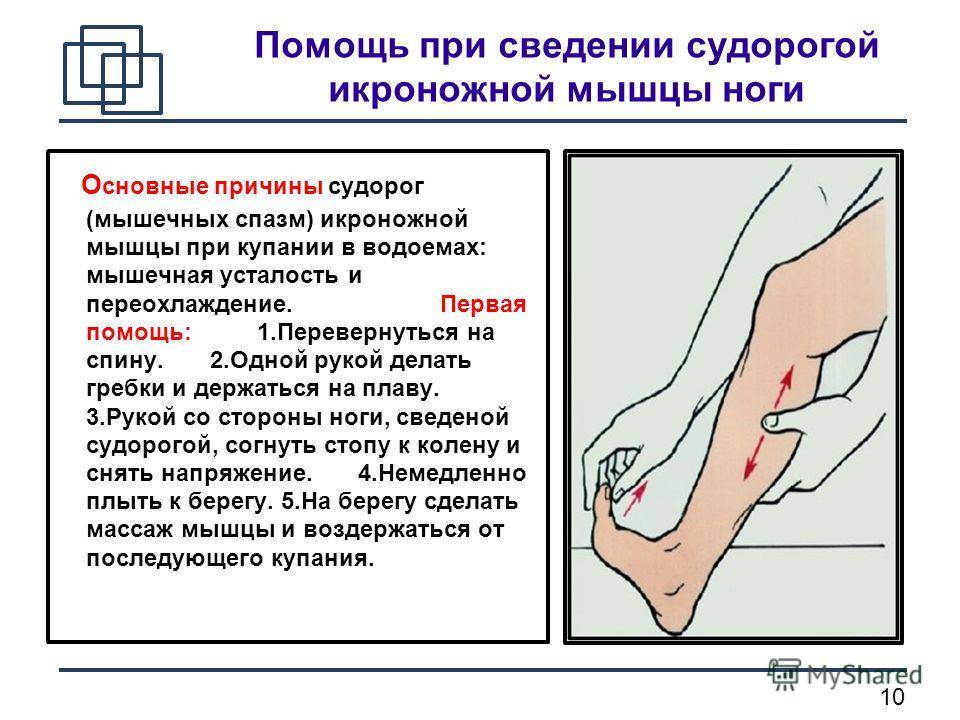
- Первое, что можно сделать — потянуть пальцы пострадавшей ноги на себя. Делать это нужно медленно, но достаточно сильно. После первой манипуляции следует расслабить ногу, и повторить процедуру ещё раз. Обычно хватает двух — трёх таких упражнений и спазм устраняется.
- Многие в случае судорог ног прибегают к помощи булавки. Для этого необходимо слегка уколоть 1–2 раза поражённую ногу в месте сведения, а затем сделать лёгкий массаж конечности.
- Также при судорогах во время беременности на икрах,можно произвести несколько пощипывающих движений, а также 4–5 интенсивных растирания ладонью икроножной части.
- При внезапных ночных судорогах необходимо медленно опустить обе ноги на пол, свести стопы вместе и очень медленно встать. Спина при этом должна быть прямая.
- Хорошо помогает контрастный душ при приступах. Необязательно полностью погружаться в ванну, можно поставить туда поражённую ногу, а затем 2–3 раза произвести смену воды от горячей к холодной и наоборот.
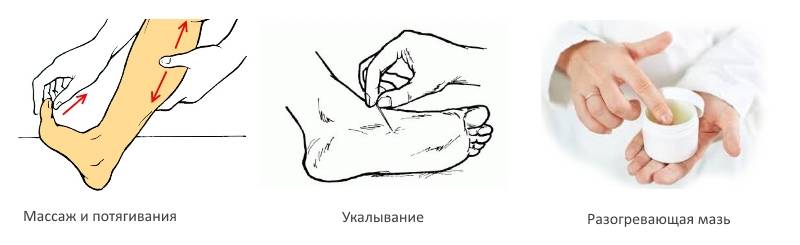
Важно! Если вы решили прибегнуть к помощи булавки, то для начала её необходимо обработать любым дезинфицирующим раствором. Если этого не сделать, то можно занести инфекцию под кожу
Как лечить?
Лечение судорог, возникающих ночью, включает искоренение заболевания, которое провоцирует судороги. Если болезнь неизлечима, то медики выписывают специальную терапию, помогающую контролировать её проявления и купировать симптомы. Зачастую терапия состоит не только из приема медикаментов, но и включает в себя лечебную физкультуру, гимнастику, массажи.
Так, если причиной ночных судорог становится синдром крампи, то больному выписывают противоэпилептические медикаменты, обезболивающие препараты и спазмолитики. Если же основным фактором возникновения мышечных спазмов в ногах становится плоскостопие, то врачи делают упор на иной методике лечения. В данном случае необходимо снизить вес, подбирать правильную обувь и избегать интенсивных нагрузок. Пациентам с плоскостопием необходим массаж и лечебная физкультура.
При наличии эндокринных заболеваний пациенту может быть показана гормональная терапия, которая поможет улучшить качество его жизни.
Положительный результат при лечении судорог оказывает прием витаминов группы В. Если больной имеет нарушения водно-электролитного баланса, то для лечения мышечных спазмов его необходимо восстановить специальными препаратами и растворами.
В тяжелых формах заболеваний возможно проведение хирургических операций, которые помогут избавиться от фактора, влияющего на появление судорог.
Лечение необходимо начинать при появлении первых симптомов. Игнорировать возникновение судорожных сокращений нельзя, так как они помогут выявить заболевания, последствия которого могут быть смертельными. При возникновении регулярны ночных судорог следует сразу же записаться на консультацию к неврологу, который проведёт качественную диагностику и назначит лечение.
Таким образом, избавление от судорог будет эффективным только в том случае, если известна точная причина их возникновения. Лечение заболевания, симптомам которого являются мышечные спазмы, поможет человеку перестать испытывать боль и напряжение в ногах.
Фебрильные судороги
Это достаточно частое явление, если речь идет о детях до 6 лет. Считается, что хотя бы раз в жизни генерализованным судорожным припадком на подъем температуры отвечает каждый десятый ребенок.
Обычно требуется, чтобы температура поднялась выше 38,5 градусов. Тогда в еще несовершенном детском мозге возникают очаги патологического возбуждения, запускающие к мышцам множество ложных сигналов.
Выглядит это страшно, но на самом деле все не так опасно: обычно припадок проходит в течение 2-3 минут, но может продолжаться и 15, после чего завершается также внезапно, как и начался.
И что важно — не причинив малышу никакого вреда. Лишь припадки продолжительностью более получаса требуют госпитализации и наблюдения
Также нужно вызвать врача, если судороги в ответ на температуру разовьются у ребенка старше 6 лет, подростка или взрослого.
Что делать? Единственное, чем можно и нужно помочь ребенку, — быть рядом с ним и следить, чтобы он не поранился. На всякий случай будьте готовы повернуть голову набок, если начнется рвота. Забудьте о засунутых в рот ложках.
В попытках разжать зубы и вытащить изо рта язык вы только травмируете себя и ребенка. Эпилепсия в дальнейшем развивается лишь у 3% детей, перенесших фебрильные судороги, но сделать электроэнцефалограмму после выздоровления все же стоит.
Лечение синдрома беспокойных ног
Лечение требует комплексного подхода. Если патология носит первичный характер, используются следующие препараты:
- противопаркинсонические средства (леводопа, бромокриптин и другие): нормализуют обмен дофамина в тканях, устраняя последствия его нехватки;
- препараты против эпилепсии (карбамазепин, фенобарбитал и т.п.);
- бензодиазепины: снимают судорожный синдром и нормализуют сон;
- местные обезболивающие средства в виде гелей и мазей (нурофен, ибупрофен, кетопрофен и аналоги);
- таблетированные противовоспалительные средства.
Препараты первых трех групп являются рецептурными. Их прием должен проводиться в строгом соответствии с назначением врача. В тяжелых случаях используются опиоидные препараты, но их применение строго ограничено.
Если заболевание возникло на фоне другой патологии, назначаются средства для устранения причины:
- метформин: препарат, нормализующий уровень сахара в крови;
- противоанемические средства, повышающие уровень железа в крови (фенюльс, феррум лек);
- препараты йода для стабилизации работы щитовидной железы;
- витаминно-минеральные комплексы при авитаминозе или нехватке микроэлементов.
Улучшить эффект медикаментозного лечения помогает физиотерапия (магнитотерапия, дарсонвализация), массаж, лечебная физкультура. Эти методики являются вспомогательными.
В долгосрочной перспективе желательно пройти курс санаторно-курортного лечения, направленный на укрепление нервной системы. Грязевые ванны, хвойные ванны, водолечение, лимфопрессотерапия – все это способствует нормализации психического состояния, улучшает сон и снижает частоту приступов.
Источники
- Bullock M., Jackson GD., Abbott DF. Artifact Reduction in Simultaneous EEG-fMRI: A Systematic Review of Methods and Contemporary Usage. // Front Neurol – 2021 – Vol12 – NNULL – p.622719; PMID:33776886
- Sabbah N., Massicard M., Mathieu N. Specificities of the diabetic population in French Guiana: The health barometer survey. // Curr Diabetes Rev – 2021 – Vol – NNULL – p.; PMID:33511949
- Figorilli M., Marques AR., Meloni M., Zibetti M., Pereira B., Lambert C., Puligheddu M., Cicolin A., Lopiano L., Durif F., Fantini ML. Diagnosing REM sleep behavior disorder in Parkinson’s disease without a gold standard: a latent-class model study. // Sleep – 2020 – Vol43 – N7 – p.; PMID:32246718
- AlEid A., Al Balkhi A., Hummedi A., Alshaya A., Abukhater M., Al Mtawa A., Al Khathlan A., Qutub A., Al Sayari K., Ahmad S., Azhar T., Al Otaibi N., Al Ghamdi A., Al Lehibi A. The utility of esophagogastroduodenoscopy and Helicobacter pylori screening in the preoperative assessment of patients undergoing bariatric surgery: A cross-sectional, single-center study in Saudi Arabia. // Saudi J Gastroenterol – 2020 – Vol26 – N1 – p.32-38; PMID:31898643
- Norman R., Mercieca-Bebber R., Rowen D., Brazier JE., Cella D., Pickard AS., Street DJ., Viney R., Revicki D., King MT. U.K. utility weights for the EORTC QLU-C10D. // Health Econ – 2019 – Vol28 – N12 – p.1385-1401; PMID:31482619
- Tedesco S., Sica M., Ancillao A., Timmons S., Barton J., O’Flynn B. Validity Evaluation of the Fitbit Charge2 and the Garmin vivosmart HR+ in Free-Living Environments in an Older Adult Cohort. // JMIR Mhealth Uhealth – 2019 – Vol7 – N6 – p.e13084; PMID:31219048
- Nicholas J., Shilton K., Schueller SM., Gray EL., Kwasny MJ., Mohr DC. The Role of Data Type and Recipient in Individuals’ Perspectives on Sharing Passively Collected Smartphone Data for Mental Health: Cross-Sectional Questionnaire Study. // JMIR Mhealth Uhealth – 2019 – Vol7 – N4 – p.e12578; PMID:30950799
- Gudnadottir G., Hafsten L., Redfors S., Ellegård E., Hellgren J. Respiratory polygraphy in children with sleep-disordered breathing. // J Sleep Res – 2019 – Vol28 – N6 – p.e12856; PMID:30932252
- Silva HJA., Lins CAA., Nobre TTX., de Sousa VPS., Caldas RTJ., de Souza MC. Mat Pilates and aquatic aerobic exercises for women with fibromyalgia: a protocol for a randomised controlled blind study. // BMJ Open – 2019 – Vol9 – N2 – p.e022306; PMID:30782866
Что делать при судорогах у беременных

Будущим мамочкам обязательно необходимо придерживаться указаний диетологов и врачей, вести правильный и здоровый образ жизни. Но что же все-таки делать, если ногу в икроножной мышце свело судорогой?
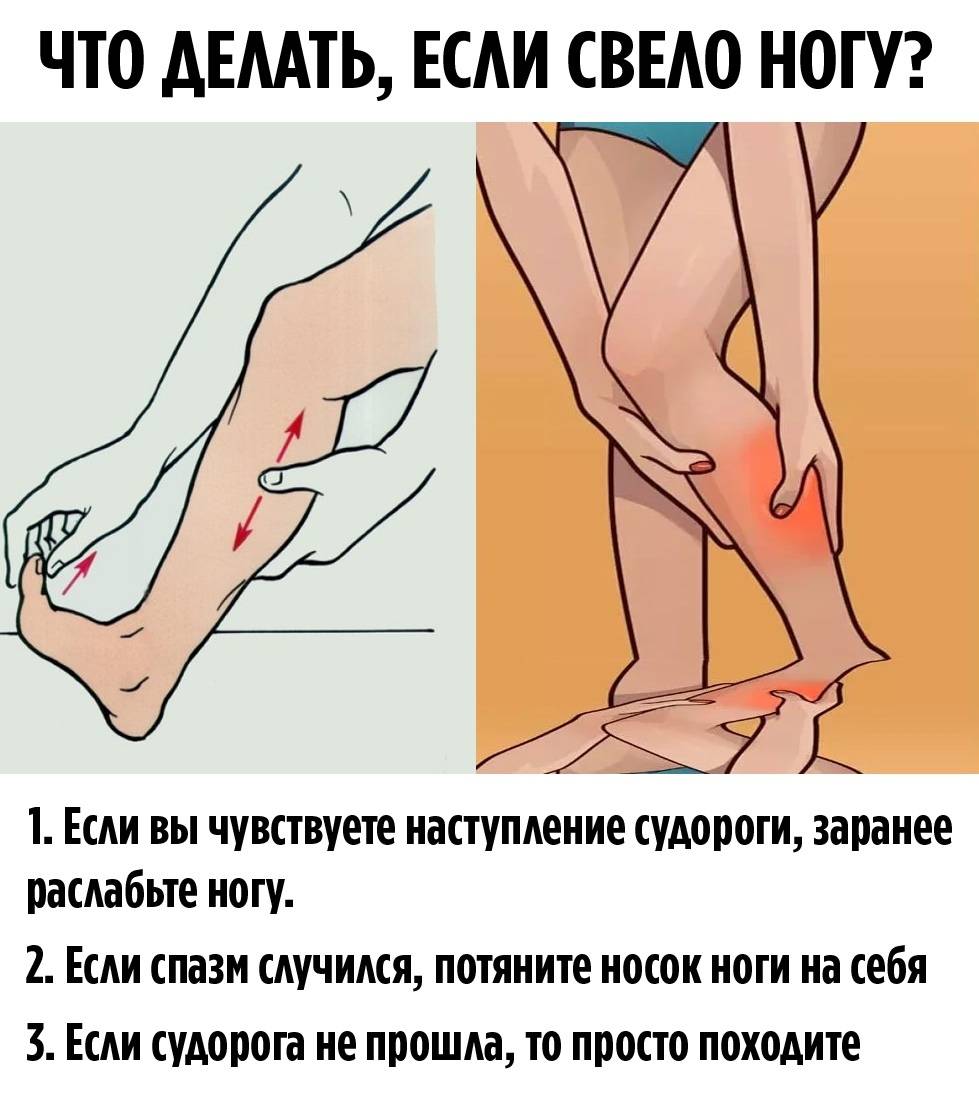
- Сведенную мышцу вы ощутите не только по пронизывающей боли, но и определите по состоянию пальцев ног, на которые она воздействует. Выровняйте стопу и аккуратно, но уверенно потяните их на себя. Это позволит растянуть сведенную мышцу. Повторяйте эту процедуру, пока судорога не отпустит.
- После того как основной спазм пройдет, помассируйте мышцу. Плавными движениями растирайте болезненные места, немного разогревая их. Также для согрева этой мышцы вы можете использовать теплый компресс, грелку или теплую ванночку для ног.
- После этого пройдитесь буквально 2 минуты. Это восстановит кровообращение и дополнительно разомнет мышцу.
- Для предупреждения и предотвращения частого повторения подобного, рекомендуется уменьшить нагрузку на ноги, носить удобную обувь и больше давать отдых ногам. Полезным будет вечерний 5 минутный отдых со слегка приподнятыми ногами.