Дополнительные симптомы болезни у детей с внутриутробной пневмонией:
- регулярные срыгивания, отказ от еды,;
- утомляемость во время сосания груди;
- лихорадка, явно выраженная одышка;
- повышенная кровоточивость, склерема;
- энантемы/экзантемы (сыпь на слизистых оболочках);
- симптомы токсикоза, сердечно-сосудистые отклонения.
Последствия пневмонии у новорожденных могут быть крайне тяжелыми. Некоторые инфекционные агенты (стафилококки, синегнойная палочка) провоцируют рано нагнивающие инфильтраты с деструктивными полостями в легких и гнойный плеврит. Ухудшают прогноз снижение иммунитета и слабая эффективность очищения бронхов из-за аспирации пищи или муковисцидоза. Токсические осложнения (нарушения работы сердечной мышцы и ЦНС, микроциркуляции) зависят от тяжести течения патологического процесса и адекватности проводимого лечения. После пневмонии могут возникнуть абсцессы, пневмоторакс, ателектазы, отит, сепсис, синусит, тромбы.
Диагностика
Правильную диагностику воспаления легких у новорожденных может провести только врач.
Диагностика пневмонии у грудничка производится следующими методами:
- осмотр слизистых оболочек и кожных покровов, замер температуры тела;
- прослушивание легких с целью наличия хрипов и жесткости дыхания;
- инструментальные исследования:
- общий анализ крови на предмет повышения показателей СОЭ и лейкоцитов, указывающих на наличие воспаления;
- биохимия крови проводится для определения возбудителя;
- посев мокроты проводится для определения чувствительности возбудителя к медикаментам;
- рентгенография показывает воспаленные участки и степень их поражения.
Профилактика:
- устранение по возможности всех провоцирующих и предрасполагающих факторов риска;
- тщательное обследование и оздоровление планирующих беременность женщин, купирование воспалительных очагов до зачатия;
- контроль течения беременности и развития плода, исключение потенциально опасных для внутриутробного развития ребенка факторов
скрининговые исследования, грамотное ведение родов; - профилактика родовых травм;
- исполнение эпидемиологических и санитарных мероприятий в роддоме, соблюдение режима кувеза (для недоношенных детей);
- ограничение контакта новорожденного с инфекционными больными.
Воспаление легких – опасное заболевание, которое впоследствии может привести к бронхолегочной дисплазии, частым респираторным и простудным инфекциям, бронхитам, снижению иммунного ответа. Учитывая высокий процент смертности от пневмонии и ее осложнений среди новорожденных лечение должно быть своевременным и рациональным – это позволяет добиться положительного результата терапии и улучшает прогноз болезни.
Патогенез (как развивается болезнь)
В патогенезе внутриутробной пневмонии большое значение имеют:
- инфекционно-воспалительные болезни половой и мочевой систем роженицы
- состояние системы сурфактанта и бронхолёгочного аппарата
- гестационная зрелость плода
- асфиксия в родах
- перенесённая внутриутробная гипоксия
- пороки развития бронхиального дерева
- аспирация околоплодных вод, мекония и пр.
Возбудитель попадает в организм малыша гематогенным путем в последние недели или сутки беременности. Также может быть заражение легких, когда в них поступают околоплодные воды. Еще один путь — аспирация инфицированного содержимого родовых путей. Развитию инфекционного процесса способствуют СДР, недоношенность, гипоксия плода, нарушение сердечно-легочной адаптации. Во всех случаях фиксируют двустороннее поражение лёгких.
Из-за описанной выше причины после рождения развиваются:
- ухудшение синтеза сурфактанта
- гипоксемия
- гиперкапния
- гипоксия
- смешанный ацидоз
Вследствие описанных выше состояний появляются паренхиматозный отек легких, ателектазы, повышение давления в легких. Поскольку микроциркуляция всё больше нарушается, это вызывает полиорганную недостаточность, которая сначала касается легких и сердца. При ВП, которая вызвана стрептококками группы В, сочетаются дыхательные расстройства и болезнь гиалиновых мембран.
Зачастую в первые сутки после рождения развивается воспалительная реакция в интерстициальной ткани легких, формируются множественные мелкие ателектазы.
Разновидности заболевания
Выделяют несколько классификационных признаков пневмонии у грудного ребенка:
- по возбудителям заболевания бывает вирусная, грибковая и бактериальная пневмония, которая требует лечения антибиотиками;
- по степени поражения тканей в легких выделяют очаговую (небольшие участки), тотальную (одно целое легкое) и двустороннюю (сразу оба легких), при этом процесс от очаговой до двусторонней развивается очень быстро;
- по способу заражения выделяют внутриутробную, приобретенную, аспирационную (попадание околоплодных вод в дыхательную систему ребенка) и родовую (прохождение зараженных родовых путей).
Тип заболевания определяется с целью выбора соответствующего лечения.
Лечение пневмонии
При лечении пневмонии у ребенка, следует строго соблюдать все предписания врача и при неосложненных формах патологии выздоровление наступает в короткие сроки.
Антибиотики
Основное лечение пневмонии у младенца и деток постарше заключается в приеме антибиотиков отказ, от которых может привести к летальному исходу. Группа лекарственных препаратов назначается исходя из этиологии заболевания (бактериальная, грибковая или вирусная).
При невозможности идентифицировать возбудителя применяются антибиотики широкого спектра действия.
Эффективность выбранного препарата проверяется в течение первых 2-3х дней. При снижении температурных показателей и улучшении общего состояния ребенка лечение продолжают, при ухудшении состояния препарат заменяют на другой.
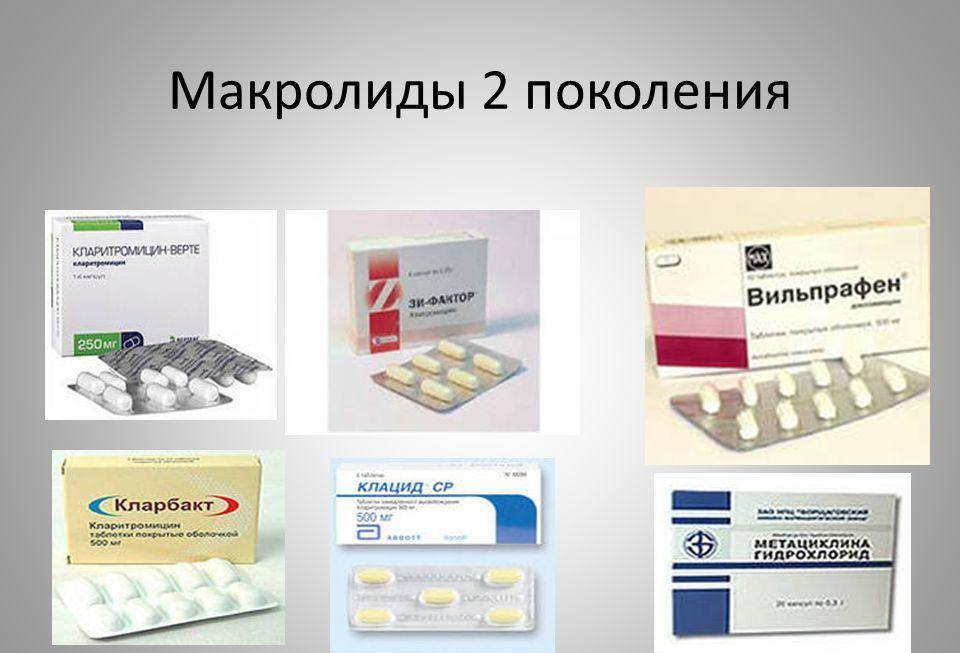
Макролиды – антибиотики широкого спектра действия против большинства возбудителей пневмонии
Жаропонижающие средства
Жаропонижающие препараты, при лечении пневмонии, назначаются с большой осторожностью, так как они снижают оценку эффективности основных лекарств – антибиотиков. Также повышение температуры тела – защитная реакция организма на возбудителя, при которой вырабатывается максимальное количество антител для борьбы с возбудителем
Температуру следует сбивать при показателях:
- у грудных детей – выше 38°С;
- у детей старше года – выше 39°С;
- при предрасположенности к фебрильным судорогам (в любом возрасте) – выше 37,5°С.
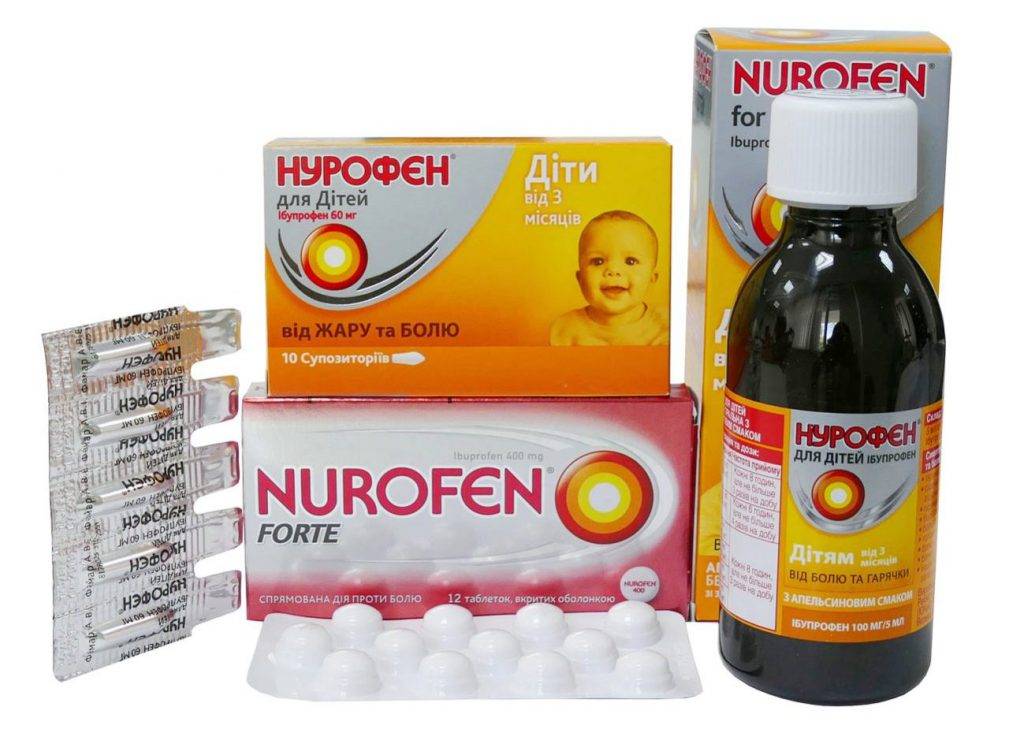
Жаропонижающие средства при пневмонии снижают оценку эффективности антибиотиков
Режим питания
Снижение аппетита – один из симптомов пневмонии и, это вполне естественно, так как патология оказывает огромную нагрузку на печень. Поэтому, заставлять насильно ребенка принимать пищу нельзя, дабы не увеличить нагрузку на организм.
Кормить ребенка следует небольшими порциями легкоусвояемой пищи:
- бульоны из нежирных сортов мяса – курица, кролик, индюшатина;
- каши;
- мясные изделия на пару из нежирного мяса – котлеты, тефтели;
- овощи, фрукты.
Из рациона следует исключить жирную и жареную пищу, полуфабрикаты.
При воспалении легких и высокой температуре очень важен правильный питьевой режим. Поэтому ребенок должен получать в достаточном количестве воду, натуральные свежевыжатые соки (разбавленные для уменьшения концентрации)- морковный, яблочный.
Также полезен некрепкий чай с малиной, настой шиповника. Во избежание обезвоживание рекомендуется употребление водно-электролитных растворов – Регидрон (инструкция к препарату описывает его точные дозировки для каждой возрастной категории детей).
Клиническая картина пневмонии
По клиническим проявлениям пневмония у грудных детей и до подросткового возраста значительно отличается от симптоматики взрослого человека.
Это обусловлено:
- более слабым иммунитетом;
- менее сформированными органами дыхательной системы, в которых происходит застой слизи;
- слабой дыхательной мускулатурой, которая не позволяет эффективно откашливать мокроту;
- дыханием при помощи диафрагмы (у младенцев) на которое влияет состояние органов ЖКТ.
Дыхательная недостаточность
Основным симптомом пневмонии у детей и взрослых является дыхательная недостаточность – учащенное дыхание. Нормальный показатель дыхания – это соотношение частоты пульса и дыхания 3 к 1.
При признаках пневмонии этот показатель нарушается и может составлять 2 к 1 и 1 к 1. Например, при показателе пульса 90 частота дыхания может составлять 40.
Нехватка воздуха – основной признак пневмонии
Таблица № 1. Норма вдохов у грудничков.
| Возраст ребенка | Норма вдохов в минуту | Отклонение, вдохов в минуту |
| До 2х месяцев | До 50 | Более 60 — симптом пневмонии у грудничка |
| От 2х месяцев до года | От 25 до 40 | Более 50 |
| От 12 месяцев | До 30 | Более 40 |
Дыхательная недостаточность также проявляется:
- поверхностным дыханием;
- посинением кожи в области носогубного треугольника;
- бледностью всех кожных покровов.
Повышение температуры тела
Второй характерный признак пневмонии – повышение температурных показателей тела, которые значительно выше, чем при респираторных заболеваниях. Гипертермический показатель при пневмонии достигает 39-40°С.
Воспаление легких не всегда сопровождается увеличением температурных показателей тела
Но стоит учитывать, что повышение температурного показателя до высоких отметок не всегда сопровождает пневмонию:
- Для атипичных форм пневмонии характерна температура не выше 38°С.
- Признаки воспаления легких у грудничка (из-за неразвитой иммунной системы) — температура в пределах 37,5°С, а иногда и 37,1°С.
- В любом возрасте и при любом виде пневмонии может резко повыситься температура, в первые дни заболевания, а потом упасть до субфебрильных показателей.
Кашель
Кашель – неоднозначный симптом.
Чаще всего он наблюдается в случае когда:
- инфекция поражает не только легочную ткань, но и бронхи;
- пневмония является осложнением ОРЗ.
Тип кашля при пневмонии зависит от типа заболевания.
Он может быть:
- сухим в первые дни, далее мокрый;
- сухим на протяжении всей болезни;
- с первых дней мокрым;
- с отхождением небольшого количества мокроты желтого или зеленого цвета;
- с отхождением ржавой мокроты, которая образовывается из эритроцитов при повреждении мелких капилляров.
Другая симптоматика
Наличие дополнительных симптомов зависит от возраста ребенка. Клиническая картина у детей до года не так явно выражена, температура может подниматься незначительно, а кашель и, вовсе, отсутствовать. Пневмония у грудничков распознается по косвенным признакам.
Симптомы воспаления легких у грудничка:
- сниженный тонус мышечной ткани;
- общая вялость;
- отказ от груди;
- частые срыгивания;
- жидкий стул;
- насморк;
- кашель, возникающий в момент плача или кормления;
- цианоз носогубного треугольника;
- отдышка (в раннем возрасте может сопровождаться кивками головы в такт вдоху, вытягиванием губ и пенистыми выделениями из носа и рта);
- втяжение кожного покрова при дыхании, со стороны больного легкого.

Отказ от груди у младенца – признак нездорового состояния
Характерная симптоматика для детей дошкольного, школьного и подросткового возраста:
- Болевой синдром в области груди при кашле.
- Временная остановка дыхания.
- Нарушение ритма, глубины и частоты вдохов.
- Общая слабость.
- Головная боль.
- Снижение аппетита.
- Озноб и потливость.
Диагностика абсцедирующей пневмонии
- Общий анализ крови. При гнойно-воспалительных процессах в легких повышается уровень эритроцитов, СОЭ, нейрофилов, С-реактивного протеина, креатинкиназы, глюкозы.
- Биохимия. Наблюдается ускорение синтеза и обмена белка, гипоальбуминемия.
- Общий анализ мочи. Увеличивается количество эритроцитов в моче, появляется белок, цилиндры.
- Бронхоскопия. Во время процедуры производится забор мокроты, гноя для дальнейшего цитологического и бактериологического исследования. Также бронхоскопия поможет определить чувствительность инфекционного возбудителя к антибиотикам.
Механизм развития пневмонии
Легкие – важнейший орган жизнедеятельности человека, главная функция которого — газообмен в организме, т.е насыщение организма кислородом и вывод из него вредного углекислого газа. Из верхних дыхательных путей (при вдохе) воздух поступает в легочные мешочки – альвеолы, через которые кровь обогащается кислородом и, одновременно выбрасывается наружу углекислый газ (в момент выдоха).
При возникновении воспалительного процесса происходит поражение структуры легких, альвеолы наполняются жидкостью и гноем, что затрудняет процесс газообмена и негативно сказывается на всем организме.
Легкие отвечают за жизнедеятельность всех органов и систем организма
Кроме насыщения крови кислородом и вывода углекислого газа легкие отвечают еще за ряд процессов, которые не менее важны для организма, это:
- поддержание баланса жидкости и солей;
- очищение кровяного русла;
- очищение организма от токсинов;
- синтез белков и жиров;
- регулирование теплообмена и температуры тела.
При нарушении работы легких, нарушаются и все эти процессы, что приводит к тяжелым последствиям.
Online-консультации врачей
| Консультация пульмонолога |
| Консультация андролога-уролога |
| Консультация гомеопата |
| Консультация ортопеда-травматолога |
| Консультация кардиолога |
| Консультация дерматолога |
| Консультация онколога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация специалиста по лечению за рубежом |
| Консультация сосудистого хирурга |
| Консультация инфекциониста |
| Консультация специалиста по лазерной косметологии |
| Консультация генетика |
| Консультация аллерголога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Диагностика пневмонии у детей
При наличии одного или нескольких вышеперечисленных симптомов следует незамедлительно обратиться к терапевту, так как эффективное лечение пневмонии зависит от ее ранней диагностики.
Физикальное обследование
При наличии одного из симптомов пневмонии задача терапевта определить поражение нижних дыхательных путей. Сделать это можно при фискальном осмотре и выявлении определенных признаков.
Симптомы пневмонии у грудного ребенка и детей других возрастов:
- учащенное дыхание (чем обширнее поражение, тем чаще дыхание);
- обструкция или затрудненное дыхание;
- укорочение перкуторного звука;
- наличие хрипов.
Физикальный осмотр не даёт 100% подтверждения диагноза
Но физикальный осмотр не может дать 100% подтверждение диагноза, так как эти признаки могут свидетельствовать и о наличии других заболеваний. Например, учащенное дыхание характерно для обструктивного бронхита, а укорочение перкуторного звука встречается только в половине случаев пневмонии, соответственно, его отсутствие не говорит об отсутствии воспаления.
Лабораторные исследования
Далее для подтверждения диагноза применяют лабораторную диагностику.
Таблица № 2. Лабораторные показатели при пневмонии.
| Лабораторный показатель | Количественное содержание | Вероятные заболевания |
| Лейкоцитоз | 10-15*109/л |
|
| Лейкоцитоз | 10*109/л |
|
| Лейкоцитоз | 15*109/л | Признаки пневмонии у грудных детей, дошкольников, подростков |
| СОЭ | Выше 30мм/ч |
|
| С-реактивный белок (СРБ) | Менее 30мг/л | Исключает вирусную инфекцию и свидетельствует о типичной форме пневмонии |
Изменение уровня лейкоцитов в крови – признак пневмонии
Рентгенография легких
Как видно из таблицы, и лабораторные исследования не дают спорные результаты, поэтому для установки окончательного диагноза используют рентгенографию легких. Рентгеновский снимок легких показывает признаки пневмонии у грудничков и старших детей — участки инфильтрации легочной ткани и их размер.
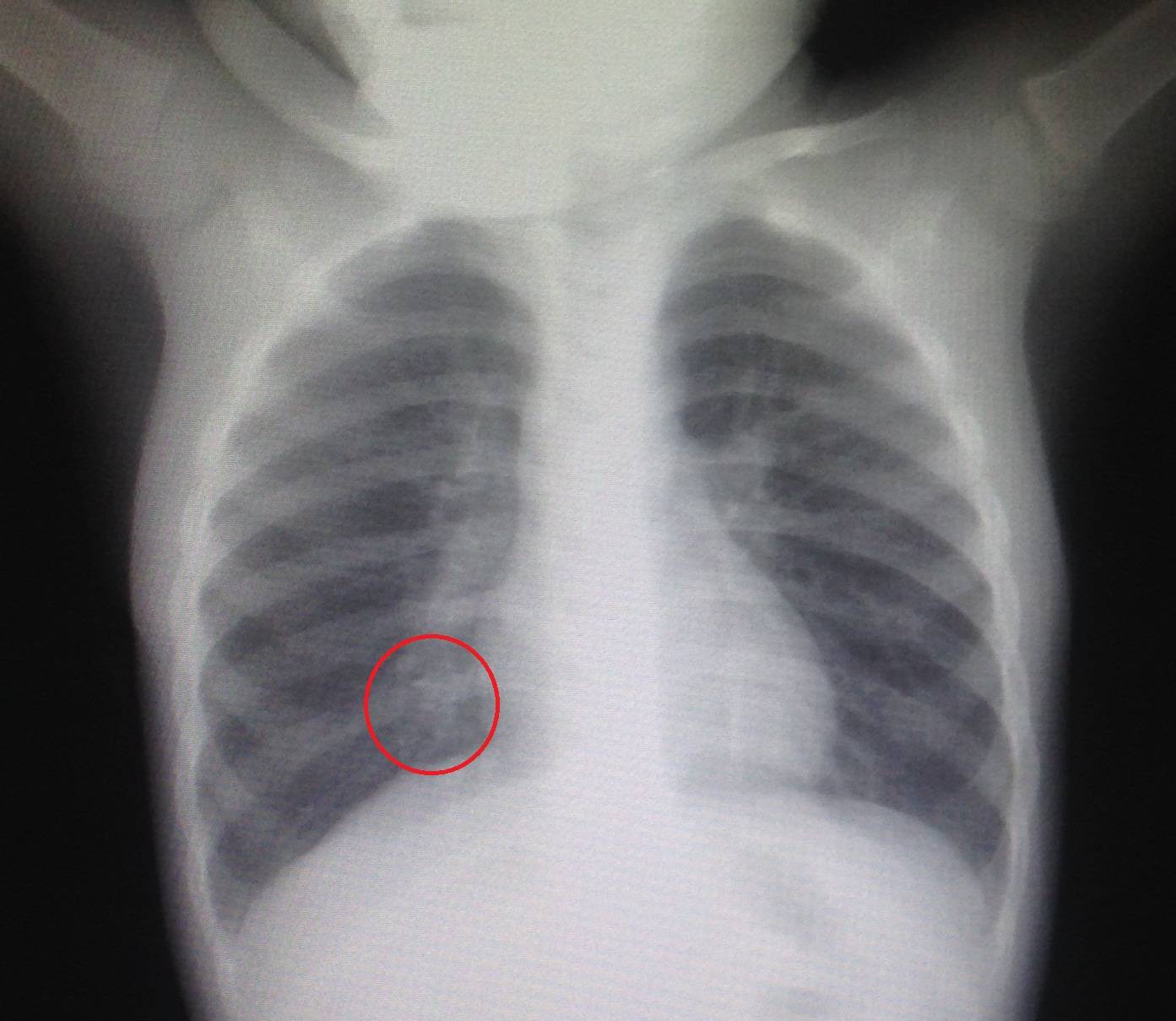
На фото участок легкого пораженный воспалительным процессом
Исходя из области поражения легкого, врач определяет тип пневмонии:
- долевая – поражена доля легкого;
- сегментарная – сегмент легкого;
- полисегментарная – несколько сегментов;
- очаговая – группы альвеол;
- бронхопневмония – затронута часть легочной ткани и бронхи;
- интерстициальная – интерстициальная ткань.
Показания к госпитализации
Пневмония опасное заболевание, которое может грозить серьезными осложнениями:
- инфекционно-токсическим шоком;
- полиорганной недостаточностью;
- деструкцией легочной перенхимы;
- плевритом;
- пневмотораксом.
Поэтому, решение о лечении ребенка дома или в стационаре принимает лечащий врач исходя из нескольких факторов.
По тяжести течения пневмонии, выделяют:
- тяжелые;
- нетяжелые.
Наличие осложнений
По течению заболевания:
- осложненные, признаки пневмонии у грудничка и детей старшего возраста – сильная дыхательная недостаточность, нарушение сознания, резкие скачки артериального давления, сепсис, инфекционно-токсический шок.
- не осложненные.
Размер области поражения
При обширном поражении легочной ткани (воспалительный процесс в нескольких долях легкого)рекомендуется производить лечение только в условиях стационара. Например, при крупозной пневмонии (поражение доли легкого и плевры) наблюдается очень тяжелое состояние с температурой до 41°С, резким ухудшением самочувствия и абдоминальным синдромом.
Возраст
На окончательное решение о госпитализации ребенка оказывает возраст:
- Признаки пневмонии у грудного ребенка до года – однозначная госпитализация, так как заболевание в этом возрасте несет серьезную угрозу для жизни.
- Ребенок до 3х лет – рекомендуется лечение в стационаре, но при неосложненной пневмонии терапия может проводиться и в домашних условиях.
- Ребенок старше 3х лет – лечение в домашних условиях, если пневмония не носит осложненный характер и не имеет осложнений.
Наличие хронических заболеваний.
При наличии одного или нескольких хронических заболеваний, ослабленном иммунитете вне зависимости от остальных факторов производится госпитализация и лечение в условиях стационара.
Видео в этой статье – дифференциальная диагностика пневмонии и бронхита:
https://youtube.com/watch?v=D1tuDHsa14s
https://youtube.com/watch?v=AN3SjD4Udb4
Реабилитация детей после пневмонии
Восстановление после пневмонии у детей на первом месте после эффективно проведенного лечения и выписки из стационара.
Все реабилитационные меры при этом должны быть направлены на устранение остаточных явлений, рассасывание возможных рубцов на плевре и, конечно же, стимуляцию и повышение иммунитета.
К основным реабилитационным мероприятиям можно отнести:
- применение рассасывающих препаратов и биоактиваторов;
- физиотерапевтические процедуры;
- применение отваров и настоев лекарственных трав;
- восстановление кишечной флоры после применения антибиотиков;
- витаминотерапию.
Следует особенно отметить, что реабилитация после пневмонии у детей – обязательная мера после прохождения основного курса лечения.
Обращайтесь к детским врачам нашего медицинского центра «Он Клиник бейби» для получения индивидуальных рекомендаций по реабилитации ребенка после перенесенного заболевания!
Лечение внутриутробной пневмонии
Важно создать охранительный режим: недоношенных младенцев нужно поместить в медицинский инкубатор обеспечить дополнительную подачу кислородной смеси (15-40%). В зависимости от зрелости новорожденного определяет влажность и температуру
Выбор способа кормления больного ребенка осуществляют, ориентируясь на такие факторы:
- сопутствующая патология
- тяжесть состояния
- выраженность сосательного и глотательного рефлексов
- общая зрелость организма
Абсолютное предпочтение следует отдавать молоку матери. Если такой возможности нет, выбирают парентеральный способ питания. Объем смеси следует корректировать, учитывая такие факторы как потери от одышки, лихорадки, поноса и рвоты/срыгивания. Кислородотерапия должна быть составляющей комплексного лечения ВП.
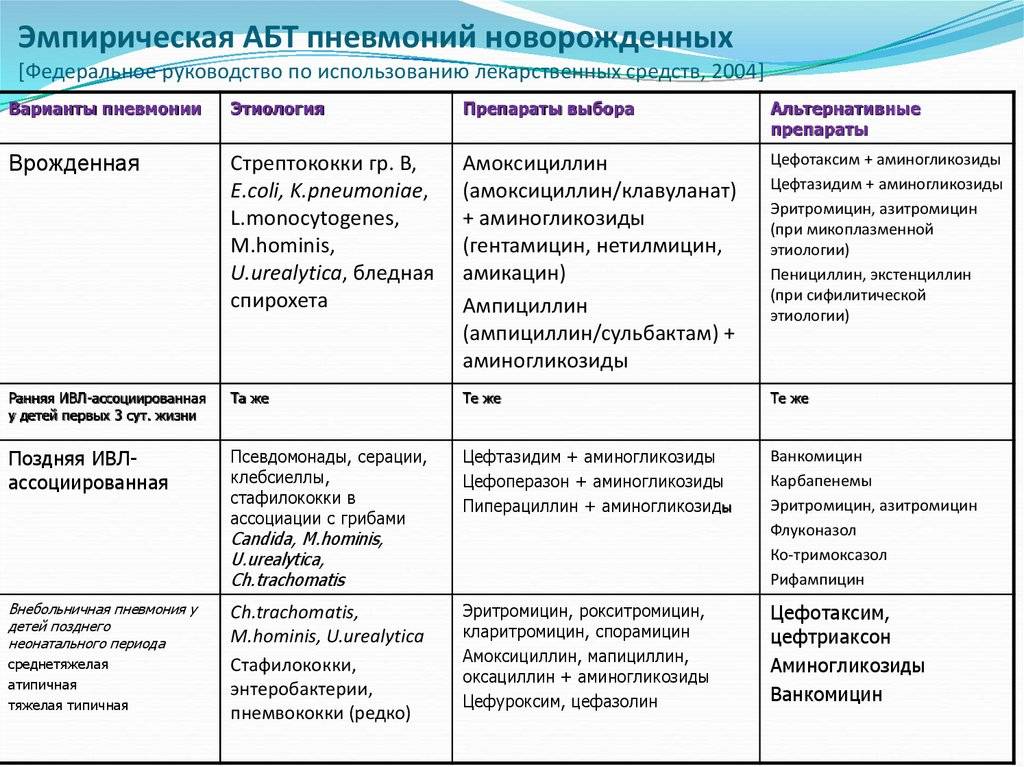
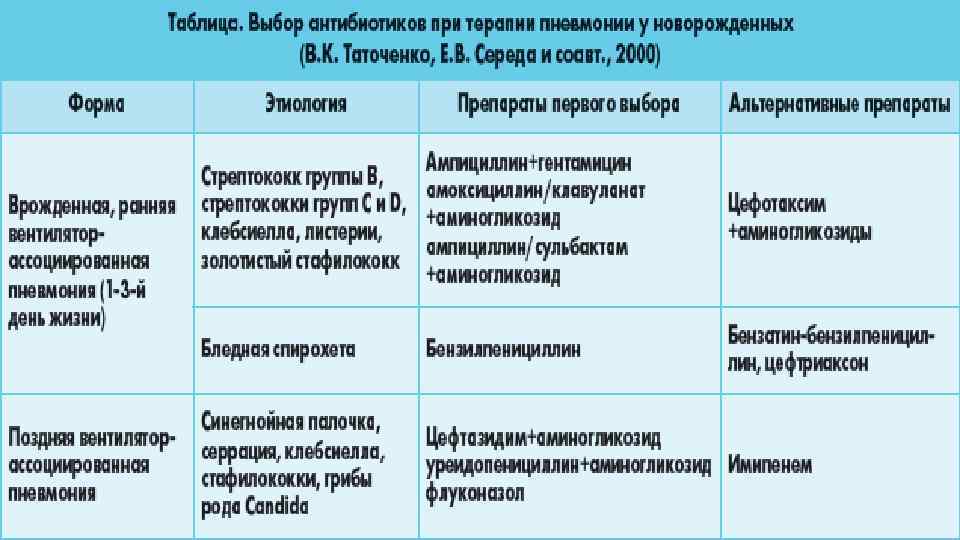
Для терапии имеет большое значение назначение эмпирической антибактериальной терапии, которое можно осуществить как можно раньше. Применяют чаще всего ампициллин в сочетании с аминогликозидами (амикацином или нетилмицином). Если эффекта нет спустя двое суток, назначают цефалоспорины III поколения (цефтриаксон, цефотаксим) в части случаев сочетая их с аминогликозидами.
Стрептококки группы В можно «убить» с помощью большинства цефалоспоринов и аминопенициллинов. Может быть обнаружена устойчивость к цефокситину. Действие бета-лактамов потенцируют аминогликозиды. Потому, если внутриубробная пневмония вызвана стрептококками группы В, для лечения используют сочетание ампициллина с амикацином или нетилмицином.
Для терапии листериозной внутриутробной пневмонии эффективен ампициллин в комбинации с аминогликозидами.
При воспалении, спровоцированном другими возбудителями, эффективны альтернативные группы антибактериальных препаратов:
- при стафилококках эффективен ванкомицин, оксациллин или линезолид, которые можно сочетать с аминогликозидами (амикацином, нетилмицином)
- при грамотрицательных бактериях применяют цефалоспорины III поколения, иногда в сочетании с аминогликозидами
Ампициллин и аминогликозиды действенны против уреаплазм, микоплазм и хламидий. В таких случаях ребенку дают макролиды внутрь или вводят внутривенно.
Иммунотерапия
Внутриутробная пневмония, особенно у недоношенных младенцев, всегда развивается на фоне транзиторного гуморального иммунодефицита. Потому в тяжелых случаях актуальна иммунотерапия, проводимая наряду с лечением антибиотиками. Ее начинают на 1-3 сутки от начала лечения: вводят иммуноглобулины человека, предпочтение отдают пентаглобину.
Лекарства нужно давать ребенку каждый день или через день, доза рассчитывается по формуле 500-800 мг/кг массы тела. Курс минимум 2-3 введения, максимально 5. При тяжёлой госпитальной внутриутробной пневмонии хороший эффект оказывают интраглобин и октагам. Отечественный иммуноглобулин для внутривенного введения эффективен также, но при его приеме высокая вероятность побочных реакций, таких как гипертермия и аллергическая сыпь.
Лечение
Терапевтическая схема включает в себя симптоматическое, этиотропное и патогенетическое лечение, организацию соответствующего питания и ухода.
Этапы:
- антибактериальная терапия. Антибиотики назначаются немедленно с учетом опыта предыдущего использования препаратов этого класса. Лечение обычно начинается с лекарственных средств, обладающих широким спектром действия. На втором этапе проводится терапия препаратами направленного спектра воздействия. Стартовые лекарственные средства для антибиотикотерапии ранней инфекции – комбинация Ампициллина и Цефалоспорина. Если выявлен возбудитель, лечение антибиотиками проводится в соответствии с данными антибиотикограммы;
- иммунокоррегирующая терапия. Показана при наличии иммунологических отклонений, применяется иммуноглобулин человека внутривенно;
- респираторная терапия. С ее помощью поддерживается необходимая альвеолярная вентиляция и адекватный газообмен, минимизируются риски баротравмирования, ликвидируется десинхронизация;
- инфузионная терапия. Обеспечивает нужный уровень водно-электролитного баланса с обязательным контролем постнатального созревания почечной функции ребенка.
Комплексное лечение реализовывается с учетом индивидуальных особенностей состояния здоровья младенца, что позволяет быстро купировать воспаление в респираторном тракте, сократить время искусственной вентиляции легких, предотвратить развитие опасных для жизни осложнений. Больному ребенку необходимо обеспечить постоянный уход: кормить смесью или грудным молоком из зонда до полного исчезновения дыхательных сбоев, тщательно ухаживать за кожей, создавать комфортные условия в помещении, исключающие перегрев или переохлаждение младенца. Лечение проводится в больнице под контролем медиков, реабилитация после перенесенной болезни осуществляется в течении 12 месяцев – весь этот период ребенок должен находиться на диспансерном учете педиатра.