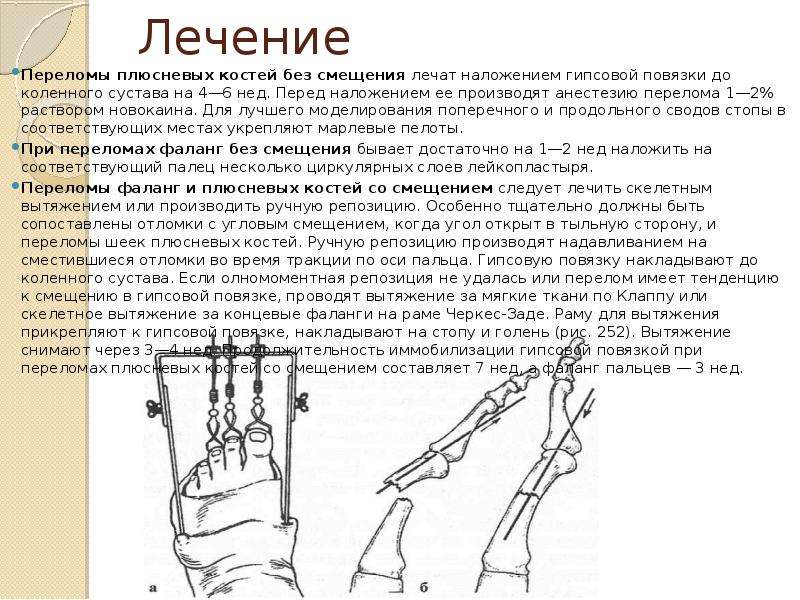
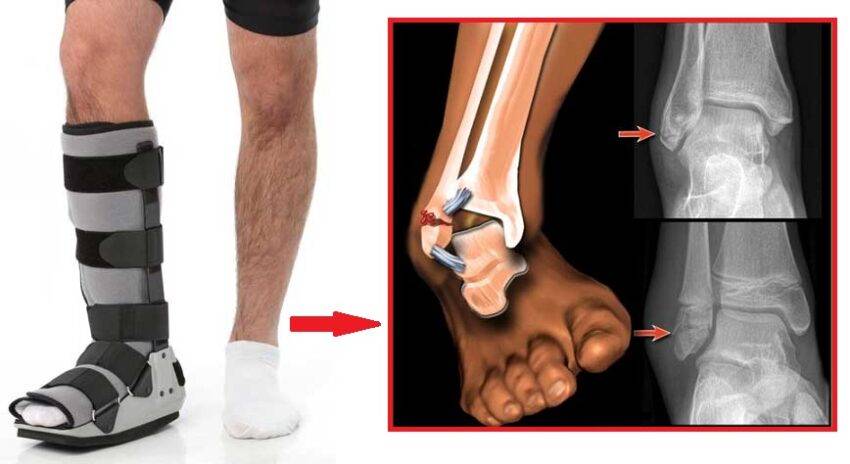
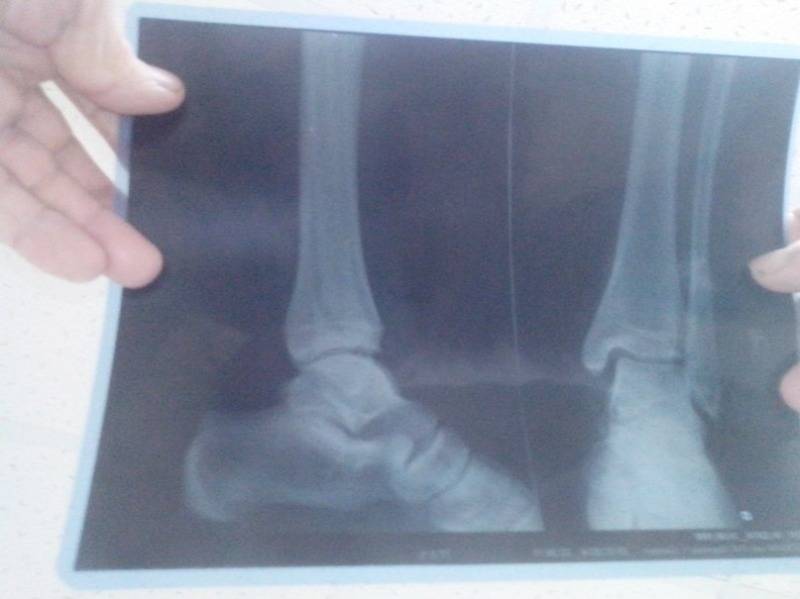
Лечение перелома
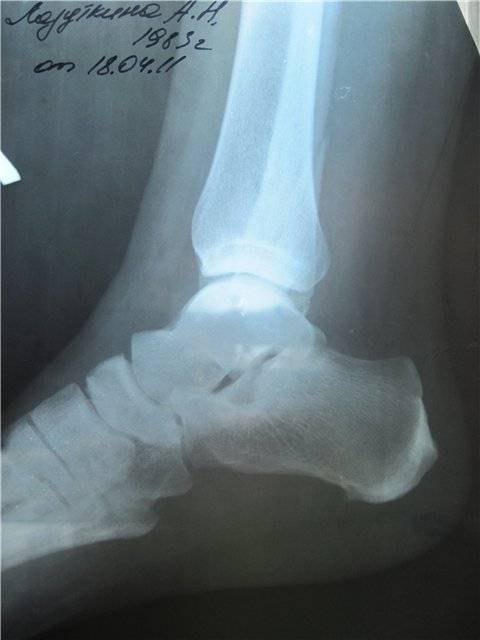
В больнице или другом медицинском учреждении проводится рентген, с помощью которого уточняются диагноз, локализация, характер повреждения и направление смещения костных отломков.
Затем врач вправляет обломки костей (производит репозицию). Это делается только после обезболивания. Если перелом виден недостаточно, на коже пациента может быть проведен разрез. Место повреждения закрепляется с помощью гипса или другого медицинского устройства.
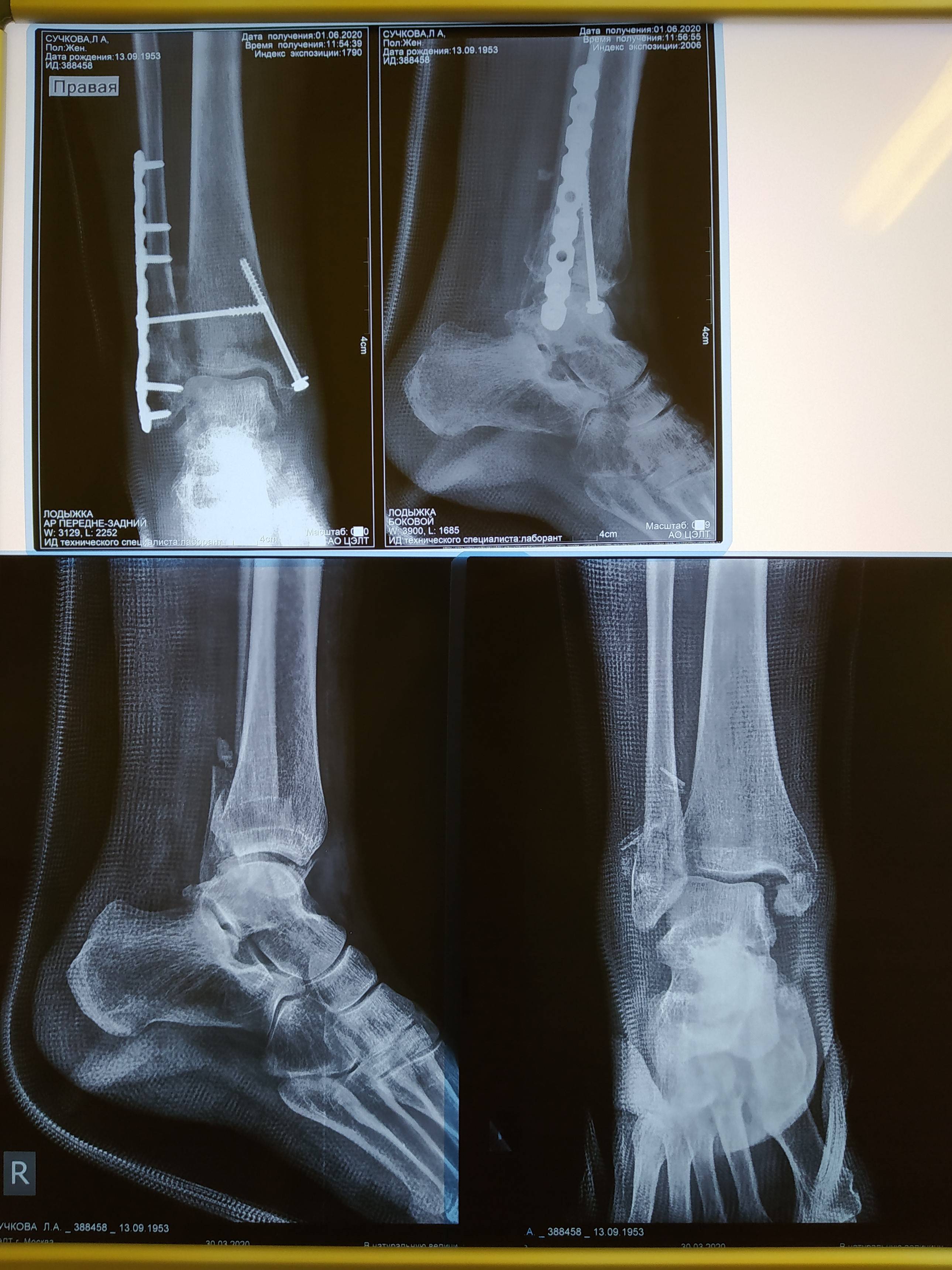
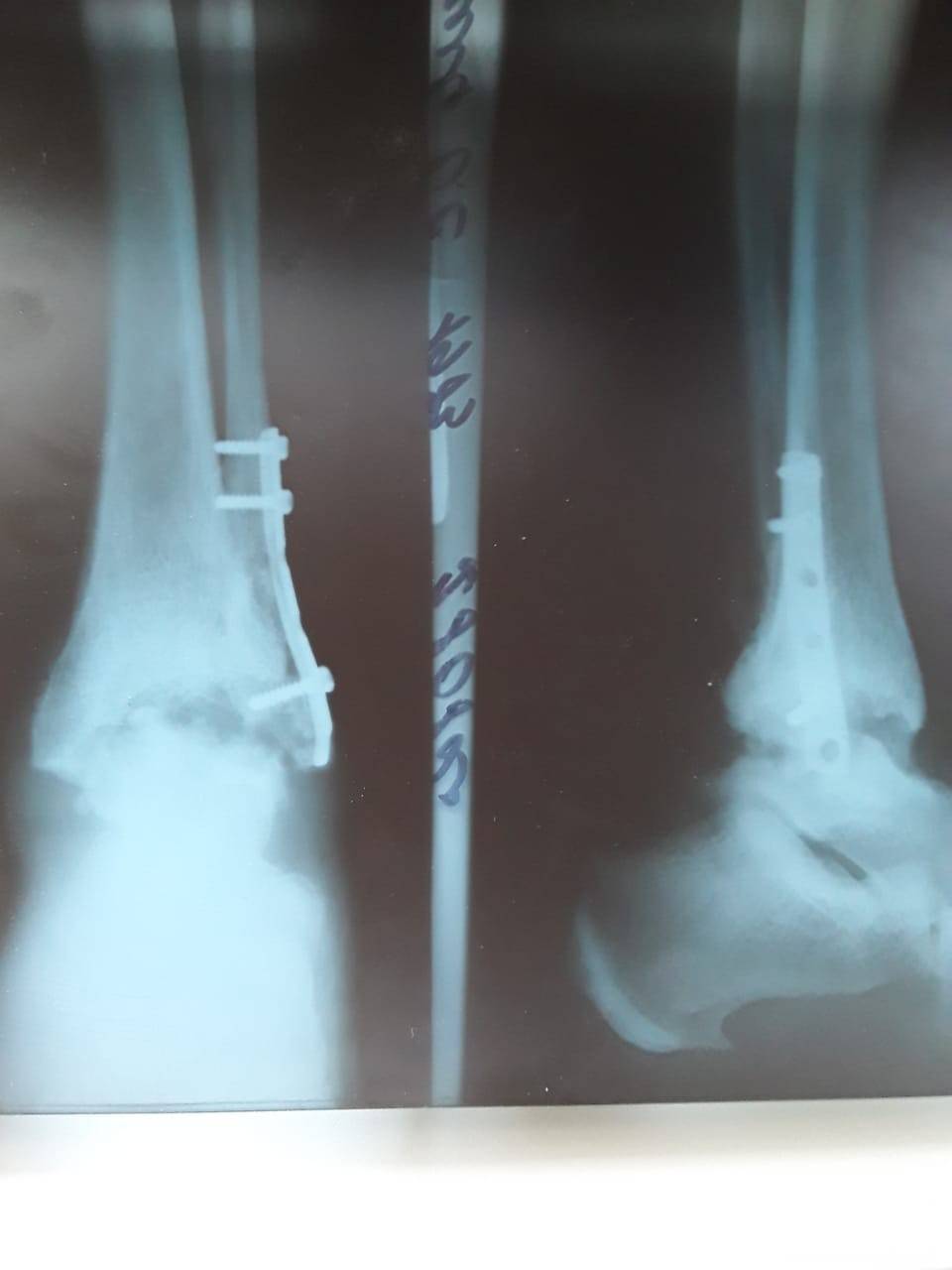
При тяжелых повреждениях проводится оперативное лечение перелома, обломки кости закрепляют с помощью пластинок, гвоздей и винтов. Затем место перелома фиксируют (иммобилизуют) с целью правильного сращения костей.
В некоторых случаях требуется вытяжение костей. В этом случае к кости ниже места повреждения прикрепляется стальная спица, к двум концам которой присоединяется груз.
Следует отметить, что скорость заживления костей зависит от возраста пациента, вида перелома, степени минерализации костей и наличия сопутствующих заболеваний.
В настоящее время для лечения переломов применяют такие современные приспособления, как аппарат Илизарова и ортез.

1
Лечение переломов
2
Лечение переломов

3
Лечение переломов
Лечение переломов с помощью аппарата Илизарова
Аппарат Илизарова применяется для надежного соединения обломков кости в открытых и многооскольчатых сложных переломах. Спицы, проходящие сквозь кости поврежденных конечностей, присоединены к кольцам, которые закрепляются специальными переходными элементами. При необходимости это позволяет сдавливать или растягивать определенные участки кости.
С помощью такой конструкции можно не только фиксировать перелом, но и влиять на скорость сращивания костей. Кроме того, аппарат Илизарова позволяет передвигаться со сломанной ногой.
Процесс установки и снятия аппарата Илизарова
Установка аппарата проводится под местной или общей анестезией. Над переломом через части костей проводят две спицы перпендикулярно друг другу. А концы спиц укрепляются на кости с помощью фиксаторов. Все время, пока надета конструкция, необходимо правильно за ней ухаживать и протирать спицы дезинфицирующим раствором.
Снятие аппарата Илизарова, как правило, осуществляется в той же клинике, где происходила установка, или любом другом медучреждении, в котором работает соответствующий специалист-травматолог. Снятие аппарата Илизарова проводится с применением анестезии.
Лечение заболеваний суставов и костей с помощью ортеза
Ортез включает в себя несколько видов ортопедических устройств, которые применяются для лечения суставов. Это могут быть корсеты, бандажи, ортопедическая обувь, а также ортопедические стельки.
Ортезы могут применяться в следующих случаях:
- фиксация и разгрузка позвоночника и суставов;
- восстановление опорно-двигательной функции после различных травм (применяется для лечения переломов, вывихов, растяжений и ушибов);
- корректировка деформаций опорно-двигательного аппарата (кифоз, сколиоз);
- снятие болевого синдрома при артрите, артрозе, остеохондрозе и т.д.;
- защита позвоночника и суставов при повышенных физических нагрузках.
Но чаще всего ортез выручает в случаях, когда необходимо зафиксировать поврежденный сустав.
Виды ортезов
По своему назначению ортезы можно выделить в 3 большие группы:
- ортезы для суставов нижних конечностей (ортез на голеностопный сустав, ортез на коленный сустав, приспособление для тазобедренного сустава, ортопедическая обувь и стельки);
- ортезы для суставов верхних конечностей (плечевой бандаж (косыночная повязка или ортез), ортез на лучезапястный сустав, фиксаторы пальцев и налокотники);
- ортез для позвоночника (послеродовые и дородовые бандажи, шины-воротники, корсеты).
Ортезы бывают мягкие, жесткие, полужесткие и тутор. Чаще всего степень жесткости определяет его назначение. Например, мягкий голеностопный ортез (или коленный ортез) напоминает бинт, который применяется для профилактики заболеваний суставов.
Жесткий прибор несколько похож на гипс, это довольно сложная конструкция из пластмассовых и металлических вставок. Назначается при травмах, переломах, после оперативного вмешательства, при вывихах, когда нужно обездвижить сустав.
Тутор применяют для восстановления руки или ноги после операции или травмы. От ортеза тутор отличается тем, что имеет другую конструкцию, в которой отсутствуют шарниры.

1
Лечение переломов

2
Лечение переломов

3
Лечение переломов
Причины
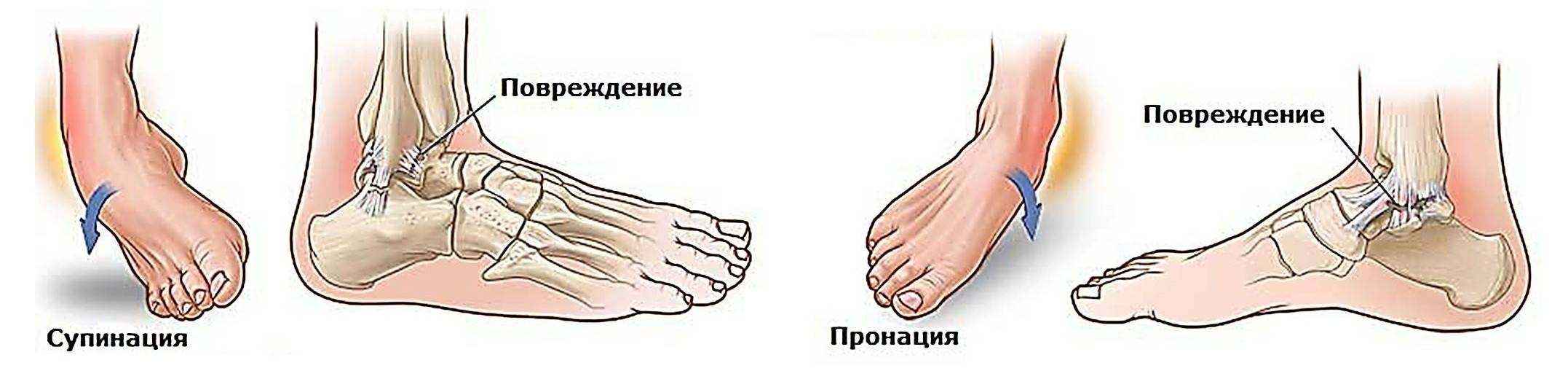
Причины развития артрита голеностопного сустава разные. Очень часто суставное воспаление развивается после перенесенной травмы. Закрытая травма сопровождается асептическим воспалением, которое может пройти самостоятельно.
Причиной развития гнойного артрита голеностопа и стопы –последствия попадания в суставную полость кокковой инфекции после открытых травм, оперативных вмешательств или внутрисуставных инъекций. Иногда причиной патологического процесса является перенесенная некоторое время назад половая или кишечная инфекция. Такой артрит называют реактивным, и он имеет наследственную предрасположенность. Еще одно заболевание, имеющее генетическую основу – ревматоидный артрит, механизм развития которого связан с аутоиммунными процессами (аллергией на собственные ткани больного). Инфекционный артрит развивается на фоне специфических инфекций: бруцеллеза, сифилиса, гонореи, туберкулеза. Голеностоп при этом поражается относительно редко, обычно при гонорее.
Причиной артрита могут быть также псориаз, подагра, заболевания желудочно-кишечного тракта (ЖКТ), соединительной ткани и др.
Для наследственной патологии характерно наличие пусковых (триггерных) факторов, дающих толчок началу заболевания. Это перенесенные инфекции, переохлаждения, стрессы, наличие очагов инфекции и сопутствующих заболеваний, лишняя масса тела, малоподвижный образ жизни, тяжелые физические нагрузки, неблагоприятные условия жизни. Есть и профессиональные вредности. Риск развития артрита голеностопа повышается у лиц таких профессий, как танцоры, грузчики, спортсмены-тяжелоатлеты, военные некоторых родов войск и др.
Какие виды повязок применяются при травмах коленей
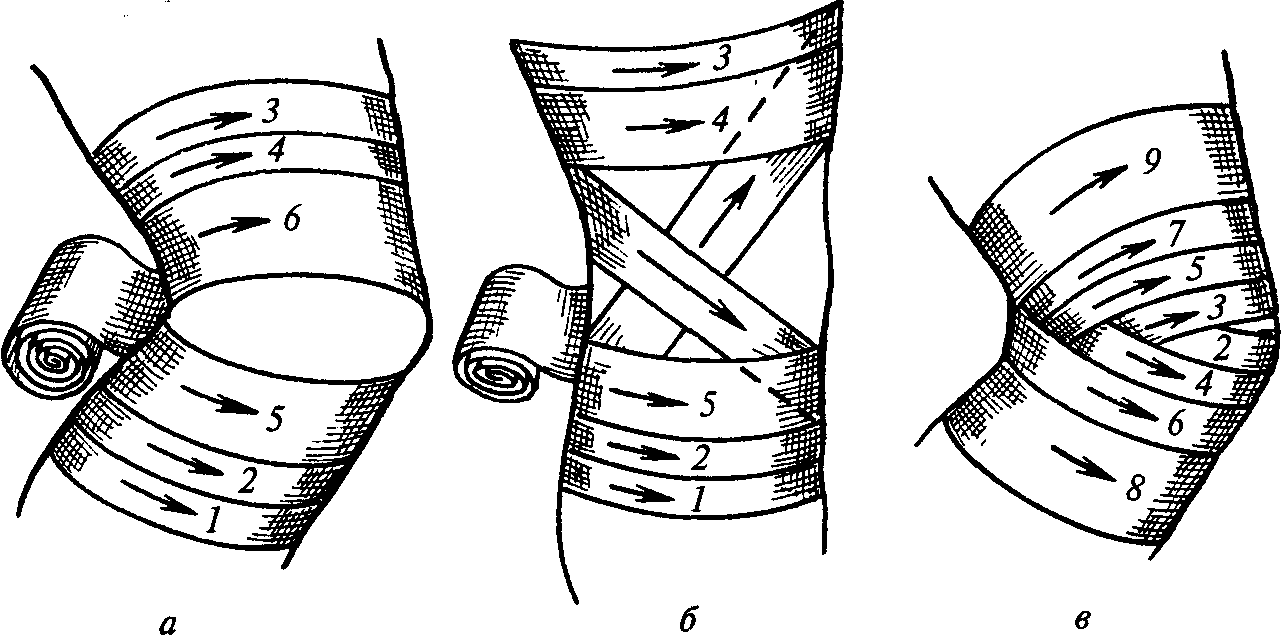
Для фиксации всех суставов одной конечности используется двусторонняя шина. Накладывают ее похожим образом, как при повреждениях бедренных костей: планка располагается от подложки до самой стопы, а также с внутренней стороны ноги – до пятки. Концы шины для безопасности конечности выступают за пятку. Необходимо обездвижить стопу, изготовив подошву из прочного материала и прибинтовав ее к стопе. При наложении шины помогает веревка. Также вытягивать конечность можно с ее помощью: один конец протягивают между подошвой и планкой шины, закрепленной к стопе. После этого к конечности прикладывают дополнительное фиксирующее приспособление и все вместе крепят к телу.
Не всегда на месте травмы можно найти медицинскую шину. В этом случае используют подручные средства или фиксируют больную ногу, прибинтовывая ее к здоровой. Главная цель при оказании первой помощи – обездвижить все суставы, чтобы не усугублять степень травмы.
При мелких ранениях кожи используют обычное бинтование или закрывают царапины пластырем, но если разрывы кожи большие, то придется бинтовать поверхность елочкой. Колено закрепляется в полусогнутом положении и обматывается сверху и снизу витками бинта.
Если накладывают повязку на ровную конечность, пригодится восьмиобразная бинтование: ногу ниже и выше наколенника фиксируют, не затрагивая чашечки. Можно использовать и косыночную повязку: угловую часть ткани располагают выше колена и плотно обматывают ногу, после чего верхний угол опускается.
К сожалению, травмы нижних конечностей чреваты опасными последствиями. Среди них нарушения двигательных функций, неподвижность ноги, остеомиелит. Чтобы исключить риск осложнений и отдаленных негативных последствий, пострадавшего необходимо доставить в больницу после оказания первой помощи.
Возможные причины
В самом простом случае припухлость в области колена является следствием травмы. Пациент может четко указать обстоятельства и время ее получения, но даже в этом случае врач назначает ультразвуковое исследование, которое поможет выявить характерные повреждения и спланировать последующее лечение. Среди других причин, которые не всегда оказываются очевидными, можно отметить:
- бурсит. Сопровождается острым или хроническим воспалением суставной сумки коленного сустава. Кроме припухлости, пациента беспокоят боль и покраснение кожи, в некоторых случаях объем движений в коленном суставе может уменьшаться. При хроническом течении симптомы бурсита могут исчезать, однако рано или поздно заболевание обострится снова.
- Тендинит. В этом случае воспаляется сухожилие четырехглавой мышцы бедра или собственная связка надколенника. Патология часто наблюдается у спортсменов, но при этом может возникать и у других категорий людей. Среди других проявлений тендинита – боль, которая сначала возникает во время физических нагрузок, а затем становится постоянной. Без должного лечения связки теряют свою прочность, что увеличивает риск их разрыва.
- Вывих надколенника. Развивается в результате чрезмерных физических нагрузок, травм, слабости мышц, нестабильности коленного сустава. Зачастую при вывихе надколенника повреждаются его связки, что приводит к развитию воспаления и болевого синдрома.
- Ревматоидный артрит. Характеризуется аутоиммунным повреждением хряща сустава. Заболевание развивается постепенно и на начальных этапах никак не проявляет себя. При разрушении хряща изменяется анатомия сустава, он деформируется и теряет свои функции. Среди других признаков ревматоидного артрита отмечаются боль, местное повышение температуры, образование кист Бейкера, которые локализуются в области поколенной ямки.
- Остеоартроз. Является хроническим заболеванием, для которого характерны дегенеративно-дистрофические изменения хрящевой ткани. Выделяют 4 степени артроза, для каждой из них характерны определенные изменения. На ранних стадиях заболевания пациента обычно беспокоят умеренные болезненные ощущения, которые отмечаются только после физических нагрузок. Постепенно боль становится более выраженной, присоединяются отечность, хруст, деформация суставов.
- Подагра. Еще одно хроническое заболевание, которое развивается из-за нарушения обмена веществ, в результате чего в суставах откладываются кристаллы (соли) мочевой кислоты. Чаще всего при подагре поражаются суставы пальцев ног, однако в процесс может быть вовлечен и коленный сустав. Кроме отечности, пациентов беспокоят покраснение и зуд кожи, боль при движении и в покое и другие внесуставные проявления.
Как можно заметить, описанные выше заболевания имеют много общих симптомов, поэтому на основании одного только осмотра даже опытному врачу бывает сложно поставить точный диагноз. УЗИ коленного сустава позволяет получить важную информацию, которая не просто поможет определить причину отечности мягких тканей, но и подобрать правильное лечение.
Симптомы
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
- Боль в пояснице обычно менее интенсивная, чем в ноге.
- Боль, как правило, с одной стороны поясницы с иррадиацией в ягодицу или бедра по ходу седалищного нерва – по задней поверхности бедра голени и стопы.
- Боль уменьшается при положении пациента лежа и при ходьбе и усиливается в положении стоя или сидя.
- Боль носит острый жгучий характер.
- Некоторые пациенты могут описывать ощущение покалывания, онемения или слабости в ноге.
- Слабость или онемение при перемещении ноги.
- Сильная или стреляющая боль в ноге, которая может приводить к затруднениям при стоянии или ходьбе.
- В зависимости от локализации воздействия на седалищный нерв боли могут быть и в стопе и пальцах стопы.
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
Например:
- L4 корешок – симптомы обычно будут проявляться на бедре. Пациенты могут чувствовать слабость при выпрямлении ноги и, возможно, снижение коленного рефлекса.
- L5 корешок – симптомы могут проявляться в большом пальце стопы и лодыжке. Пациенты могут чувствовать боль или онемение в верхней части стопы ( между большим и вторым пальцем стопы).
- S1 корешок – симптомы могут проявляться на внешней части стопы с иррадиацией в пальцы стопы и мизинец. Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
- Симптомы, которые продолжают прогрессировать, а не уменьшаться, что может свидетельствовать о возможном повреждение нервов, особенно при наличии прогрессировании неврологической симптоматики (например, появление слабости в ноге).
- Симптомы люмбоишалгии есть в обеих ногах и есть признаки нарушения функции кишечника или мочевого пузыря, что может быть признаком синдрома конского хвоста. При синдроме конского хвоста показано экстренное хирургическое вмешательство.
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
7 упражнений для укрепления стоп
Для выполнения этого простого комплекса достаточно десяти минут. Если вы активно занимаетесь спортом, например бегаете ежедневно, выполняйте 3-4 упражнения из ниже описанных. Если ваша физическая активность средняя, выполняйте весь комплекс 2-3 раза в неделю. Это станет отличной профилактикой артроза суставов нижних конечностей, а не только голеностопного.
№ 1. Вытягивание стоп на себя и от себя.
В положении сидя на полу вытяните прямые ноги перед собой. Большой палец, мизинец и пятка должны находиться во время натягивания стопы в одной плоскости, иначе укрепить мышцы не удастся. Плавно натягивайте стопу от себя, чтобы пальцы ног были максимально длинными, а не подкручивались под свод стопы. Повторите 10 раз.
№ 2. Вращение стопами.
В таком же положении вращайте стопами вовнутрь так, чтобы косточками больших пальцев прикасаться к полу. Выполните 10 вращений. Затем вращайте стопы по направлению наружу, стремясь прикоснуться к полу внешней стороной мизинца.
Вытягивание и вращение стоп хорошо укрепляет связки голеностопа
№ 3. Сидение на коленях.
В положении на коленях сядьте на пятки. Постарайтесь соединить косточки большого пальца и пятки обеих ног, зафиксируйтесь и посидите в таком положении минуту.
№ 4. Перекатывание.
Сядьте и согните колени, подтяните стопы к себе максимально близко. Соедините стопы и «раскройте» колени в разные стороны. В таком положении наклоните корпус вперед и поднимите таз над полом, задержавшись на некоторое время. Если возникнут сложности, обопритесь предварительно руками о пол. Перекатываться можно не только вперед-назад, но и влево-вправо, но боковые движения требуют больших усилий и физической подготовки.
Натренированные стопы реже травмируются
№ 5. Волнообразные движения стоп.
В положении сидя на полу вытяните ноги перед собой. Двигайте стопами волнообразно в такой последовательности: плюснофаланговый сустав большого пальца вниз – все пальцы вниз и вперед – пальцы вверх – вся стопа на себя. Если будете практиковать это упражнение регулярно по 15 раз для каждой ноги, быстро восстановите гибкость стоп.
№ 6. Подтягивание полотенца пальцами ног.
Встаньте на ближний край расстеленного на полу полотенца. Попытайтесь подгрести его под себя пальцами ног, не отрывая пяток от пола. Разложите обратно и повторите попытку еще несколько раз.
Есть и другие интересные способы позаботиться о суставах голеностопа. Не менее полезно подбирать пальцами ног мелкие предметы с пола, а также массажировать стопы подручными средствами, например катать ими скалку, бутылку или маленький мячик. Эффект получается примерно такой же, как и от этого упражнения.
Укрепить стопу можно, например, с помощью такого комплекса упражнений:
№ 7. Подъемы и спуски на пальцах.
Поднимитесь на носки максимально высоко, удерживайте пятку на весу, согните ноги в коленях и подайте пятки вперед. Теперь поставьте пятки на пол и выпрямите ноги. Следите, чтобы колени и щиколотки не выпадали наружу и не подворачивались вовнутрь. Выполнять это упражнение можно на ровной поверхности, но более эффективно – на ступеньках.
Безусловно, этот комплекс не дает гарантии того, что у вас никогда не будет артроза голеностопного сустава или коленного. Но крепкие связки стопы снижают риски травмирования нижних конечностей. Так почему бы ни взять на вооружение эти упражнения, особенно если вы занимаетесь спортом и каждый день рискуете?
Действия при кровотечении из когтя
Чтобы уменьшить риск повреждения когтя, обрезку стоит делать регулярно специальным инструментом-гильотиной. Если же все-таки появилась кровь на когте, меры нужно принимать как можно быстрее. Открытая ранка грозит инфицированием, а попадание бактерий под коготь может привести к нагноению, в тяжелых случаях к заражению крови. Сильное кровотечение опасно, в таких случаях лучше сразу вести пса в ветеринарную клинику.
Справиться с повреждениями можно следующими способами:
Если после обрезкикогтя на срезе видно темное пятнышко кровеносного сосуда, но кровь не идет, можно ограничиться дезинфицированием ранки любым подходящим средством спиртом, водкой, перекисью водорода, йодом или зеленкой. Если при движении пес хромает, значит, ему больно и повреждены нервные окончания. Коготь можно аккуратно заклеить текстильным лейкопластырем или же надеть собаке специальные ботиночки до тех пор, пока пластина немного не отрастет и болезненность пройдет.
При наличии кровотечения самым эффективным методом будет применение сухого порошка марганцовокислого калия («марганцовки»). Поврежденный участок просто «макают» в порошок или наносят его на ранку при помощи ватной палочки или спички. Кристаллики способствуют быстрому сворачиванию крови и тромбированию сосуда. Кровь перестает течь. Поврежденное место нужно закрыть стерильной повязкой, особенно если животное живет в будке на улице и бегает по земле. На следующий день при отсутствии проблем повязку или «ботиночки» снимают.
Еще одно простое и радикальное средство это квасцы или специальный кровоостанавливающий карандаш. Купить его можно в любой аптеке и постоянно держать под рукой для подобных случаев. Как и «марганцовка», средства на основе жженых квасцов практически мгновенно останавливают кровотечение, образуя плотный сгусток. Карандаш просто прижимают к месту пореза и удерживают несколько секунд.
Заменить «марганцовку» и карандаш можно тальком или детской присыпкой, но эти средства менее эффективны. Годится порошок стрептоцида или любой порошкообразный антибиотик, но эти средства эффективны только при незначительной травме.
Мелкий порез без сильного выделения крови прижигают перекисью водорода или хлоргексидином.
В экстренной ситуации можно применить народные средства кристаллический сахар (используется так же, как и «марганцовка»), а также сок из листьев крапивы, ягод и листьев калины. Они содержат витамин К, способствующий сворачиванию крови.
Все эти способы эффективны только в том случае, если порезан некрупный сосуд или же истечение крови не слишком активное. Очень высоко отрезанная пластина угрожает сильным кровотечением, равно как и сорванный случайно коготь, поэтому после первичной обработки собаку обязательно показывают ветеринару.
Перед тем как выполнять процедуру, нужно позаботиться о чистоте собачьих лап и продезинфицировать инструменты. Это уменьшит риск попадания инфекции в случае повреждения капилляра. Опытные заводчики рекомендуют не проводить подрезку перед ответственными мероприятиями и выставками собака может захромать.
При правильной регулярной обрезке животное ведет себя спокойно, и риск повреждения сосудов сводится к минимуму.
Что назначают при хронических болях
Терапия при артрозе и артрите, подагре и тендините будет разной. Почти всегда на начальном этапе лечения пациенту назначают обезболивающие препараты в виде таблеток или уколов. Если есть инфекция и открытая рана, обязательны антибиотики. В разных случаях целесообразно пропить курс противовоспалительных средств и антигистаминных. Пациенту также порекомендуют комплекс упражнений для того, чтобы укрепить стопы и голеностопы.
Также при хронических болях, в зависимости от диагноза, могут назначить:
- местные средства;
- витаминные комплексы с кальцием и витамином D;
- хондропротекторы;
- препараты из группы антиревматики;
- препараты для улучшения кровоснабжения.
Укрепить голеностоп и предупредить возможные травмы помогает специальная гимнастика, например, такая:
https://youtube.com/watch?v=B45A1vlSjcQ
При артрозе показаны внутрисуставные инъекции протеза синовиальной жидкости непосредственно в суставную полость. Полностью вылечить это хроническое заболевание невозможно, но вполне реально снизить выраженность боли, вызванной трением поврежденных хрящей. Гель попадает в сустав и раздвигает трущиеся поверхности, а также улучшает амортизационные свойства синовиальной жидкости. Этот терапевтический метод сегодня считается наиболее прогрессивным.
Симптомы посттравматического артроза
На начальном этапе человек может и не догадываться о проблеме и закрывать глаза на усталость в конечностях, слабые боли, незначительное похрустывание. Симптоматика зачастую проявляется по утрам, но со временем ее интенсивность увеличивается. Болевой синдром проявляется даже без физической нагрузки.
На более поздних стадиях посттравматического остеоартроза, когда актуально внутрисуставное введение протезов синовиальной жидкости, изменяются очертания костей, формируются костные наросты, разрастания или сращивания. Сустав теряет полноценную двигательную активность.
Посттравматический артроз может проявиться через 5-7 лет
Травмы ахиллова сухожилия.
Ахиллово сухожилие располагается в нижней части голени с задней стороны. При травмах этой части голени характерным признаком будет хрустящий звук. Получившееся повреждение такого рода не дает возможность поднять пятку и подняться на носок, нижняя часть ноги в течение часа отекает. Холодным компрессом можно снять боль и замедлить появление отека. Необходимо вытянуть носок стопы, немного согнуть ногу в колене и закрепить конечность в этом положении, чтобы оба сустава были неподвижны. К голени и внешней части стопы хорошо прибинтовать твердую планку, к примеру, школьную линейку или часть тонкой дощечки. Наступать на поврежденную ногу категорически не рекомендуется, а при получении разрыва следует больного отвезти в больницу.
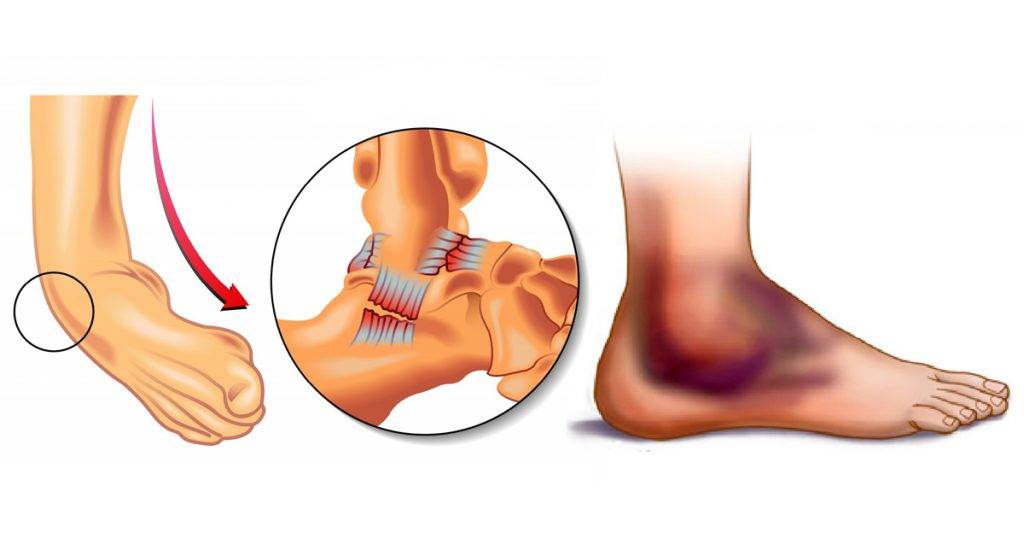 При наличии открытых ран на голени оказание первой помощи проводится в следующем порядке:
При наличии открытых ран на голени оказание первой помощи проводится в следующем порядке:
1. Очистить кожные покровы вокруг от загрязнений, при возможности продезинфицировать.
2. Остановить кровотечение самодельным жгутом или давящей повязкой.
3. Приложить чистую марлю или кусок ткани, которые есть под рукой.
Доставить человека в лечебное учреждение необходимо быстро, чтобы в больнице сняли жгут, который перекрывает доступ кровотоку.
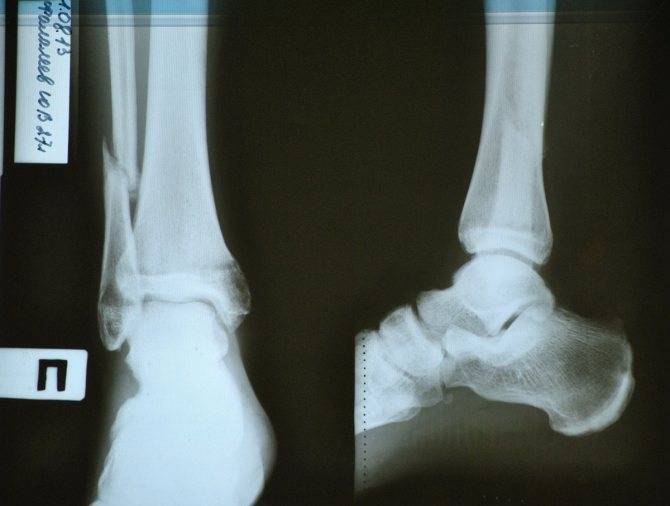
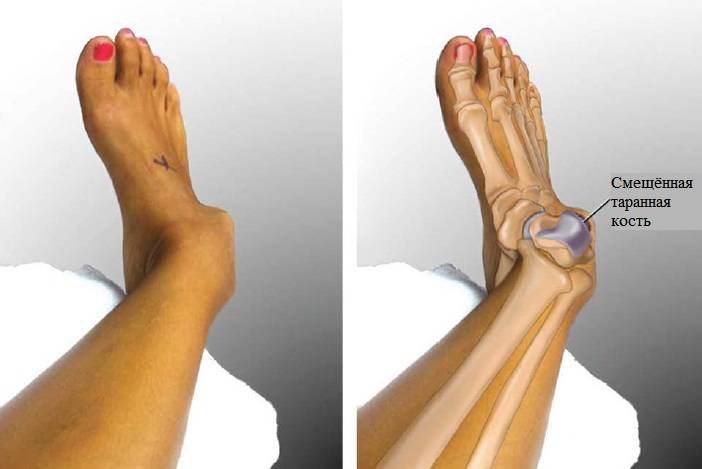
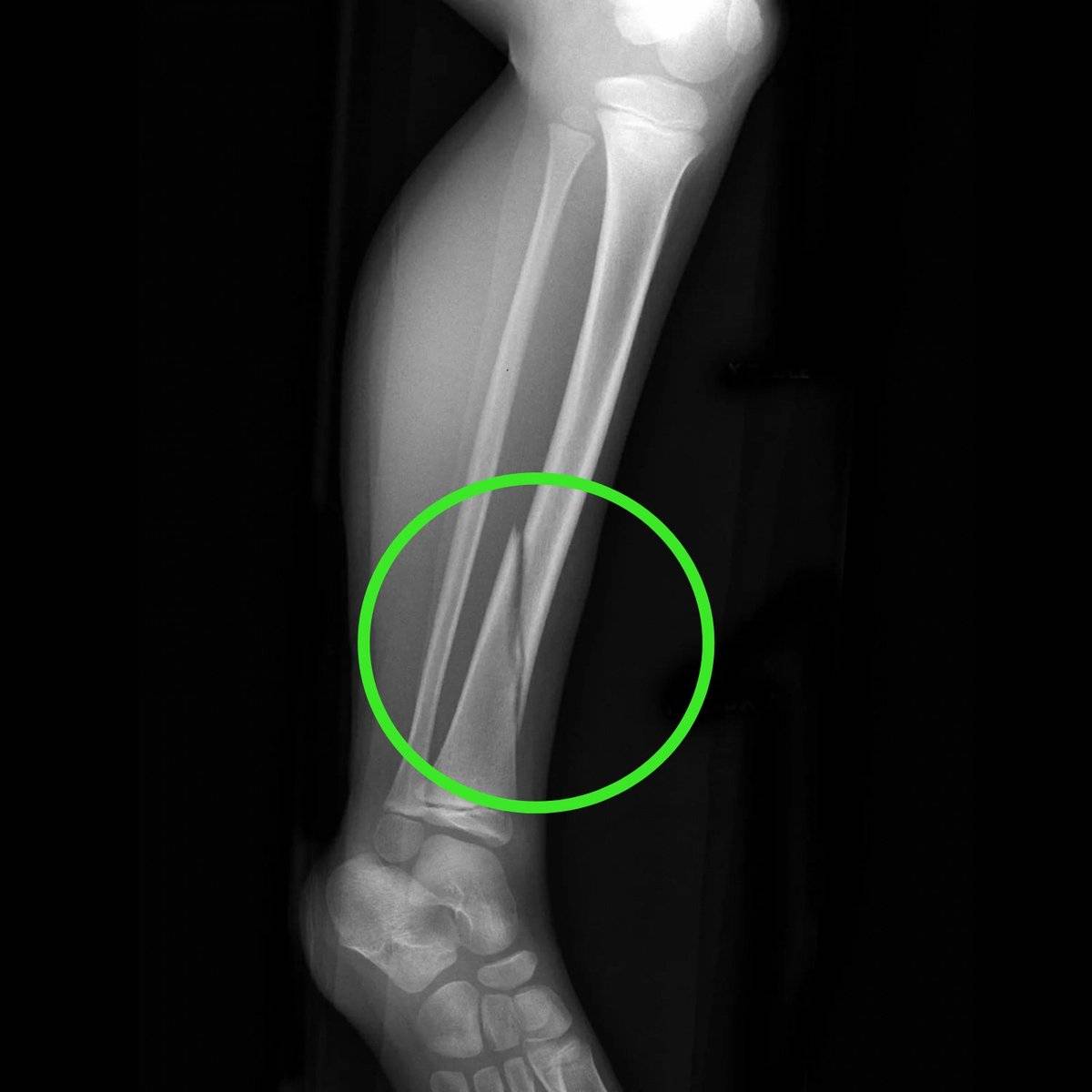
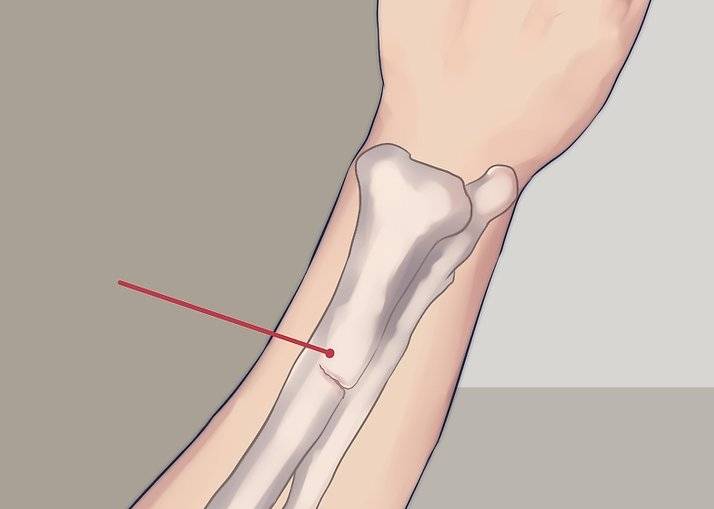
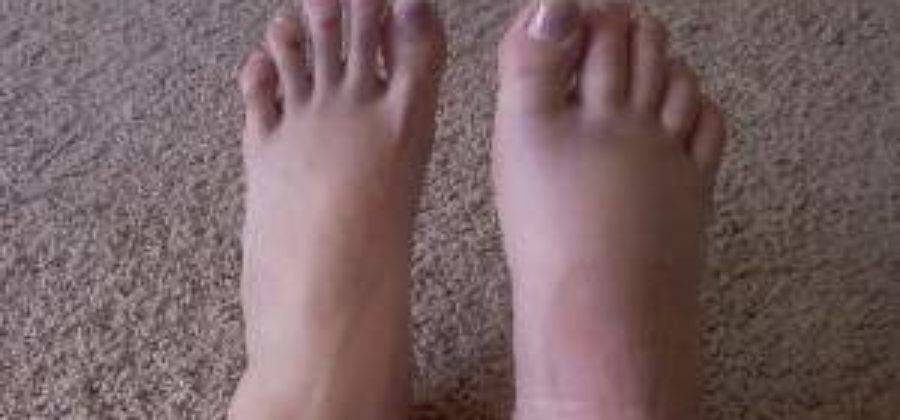
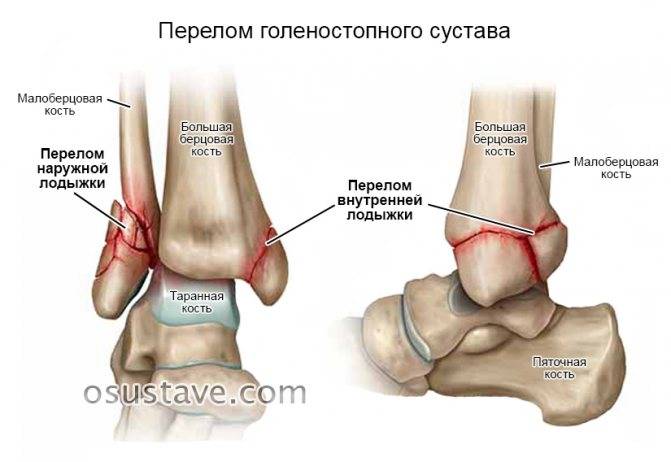
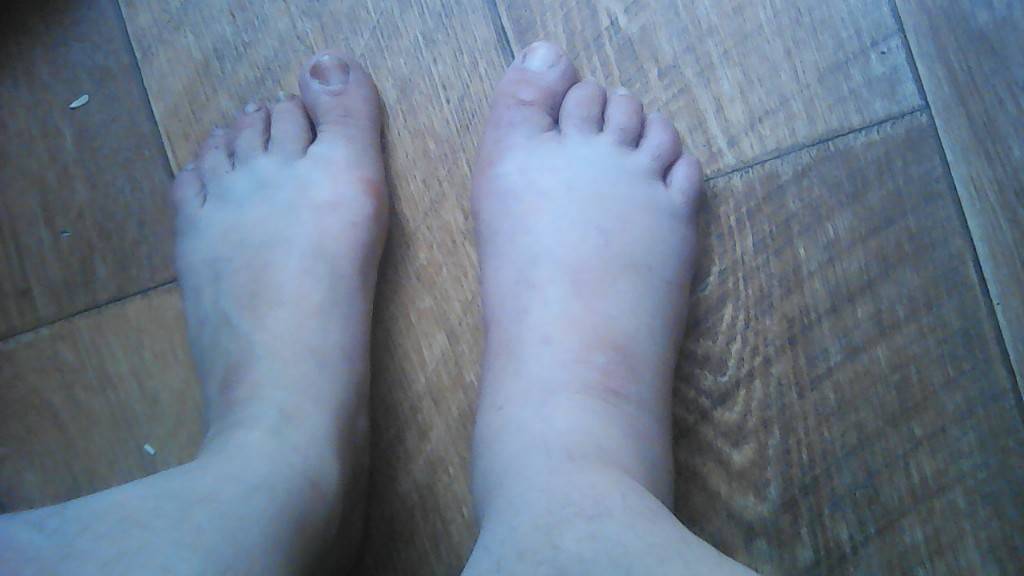
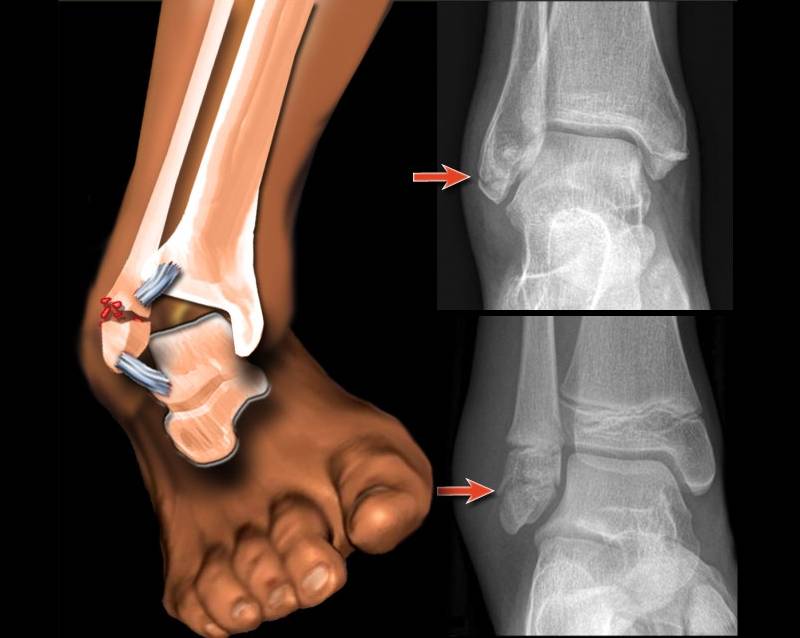
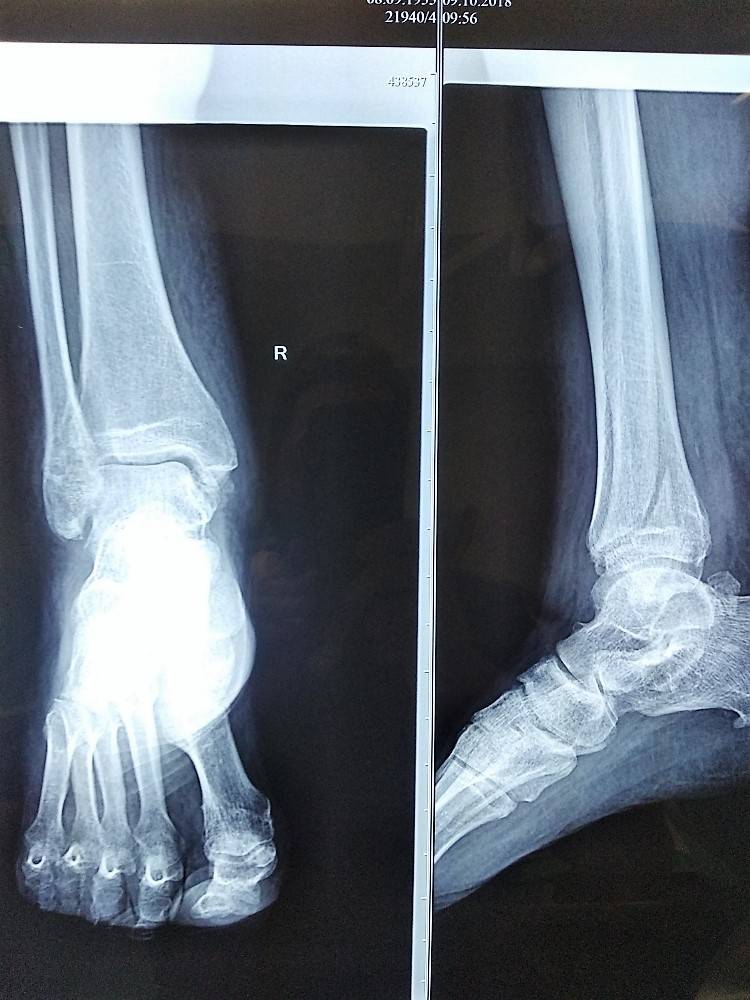
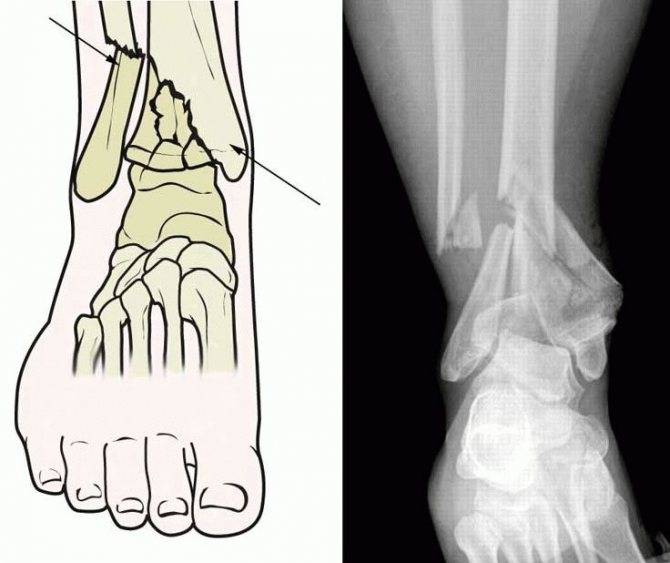
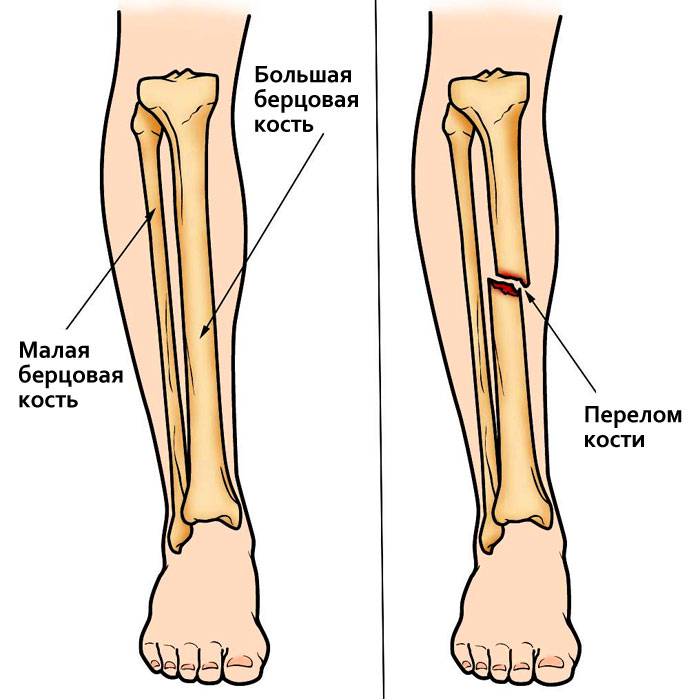
Переломы
При переломах кость разрушается, причем ее целостность может нарушиться не только в месте удара, но и на расстоянии от него. Костные отломки при смещении могут повредить мягкие ткани, сосуды, мышцы и нервы.
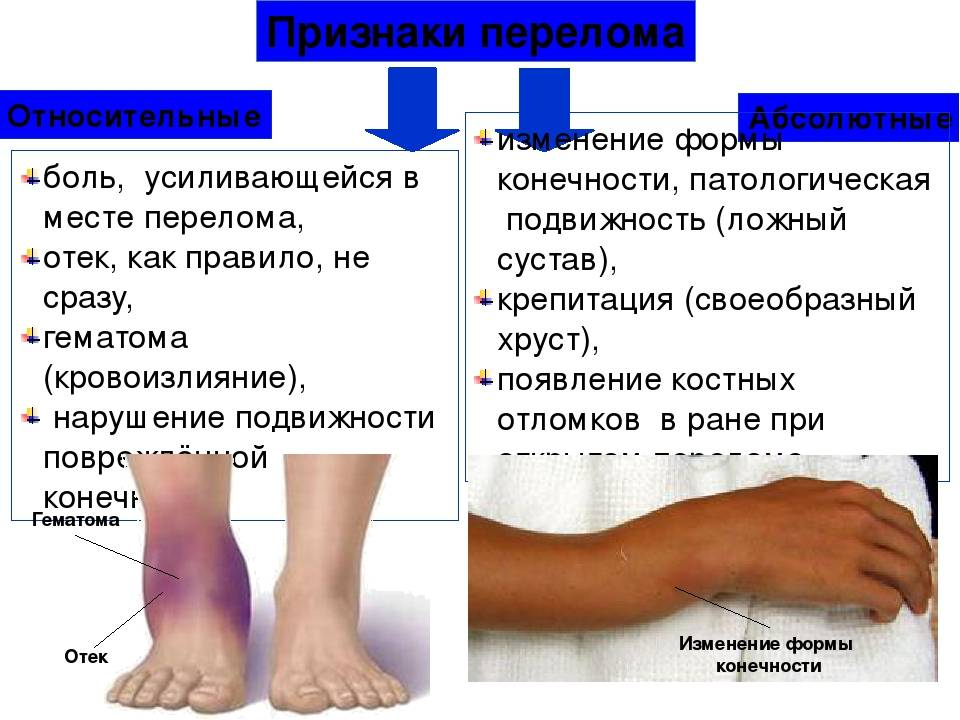
Как распознать
- Хруст костных обломков (крепитация).
- Кость неестественно подвижна по всей длине (патологическая подвижность).
- Изменение конфигурации (формы и положения) конечности.
- При переломах ребер появляется колющая боль во время кашля и глубоких вдохов.
Первая помощь при переломах
При подозрении на перелом конечность рекомендуется фиксировать неподвижно, как и при вывихе. Но если при этом костные отломки начинают смещаться и слышится хруст, любые самостоятельные действия нужно прекратить.
Главное при подозрении на перелом — немедленно вызвать скорую помощь!
Лечение артрита голеностопного сустава
Как лечить артрит голеностопного сустава у того или иного пациента, решает врач. Основной задачей лечения артрита голеностопного сустава является устранение болевого синдрома и подавление прогрессирования заболевания. Во время ремиссии проводится реабилитация для восстановления функции голеностопа и стопы.
Индивидуально подобранное комплексное лечение артритов стопы и голеностопа включает в себя медикаментозную терапию, различные виды немедикаментозного лечения и народные средства.
Медикаментозная терапия
Препараты для лечения артрита голеностопа
Подбор лекарственных препаратов зависит от клинической формы артрита суставов стопы и голеностопа, особенностей его течения, наличия у пациента сопутствующих заболеваний.
Для устранения болей, воспаления и отека назначают лекарственные препараты из группы нестероидных противовоспалительных средств – НПВС (Диклофенак, Нимесулид, Ибупрофен и др.). В зависимости от выраженности симптомов лекарство назначается в виде инъекций (уколов), таблеток для приема внутрь, ректальных суппозиториев (по эффективности свечи не уступают инъекционному методу), наружных средств (гелей, кремов, мазей – эмульгель Вольтарен, гель Пенталгин).
При выраженной отечности и болях, не устраняющихся НПВС, назначают глюкокортикостероидные гормоны (ГКС). Их вводят короткими интенсивными курсами, что приводит к быстрому устранению отечности. Часто растворы ГКС вводят непосредственно в суставную полость.
Болевой синдром значительно усиливается за счет мышечного спазма. Чтобы его устранить, назначают миорелаксанты (Мидокалм). Для улучшения обмена веществ в хрящевой ткани применяют хондропротекторы (Хондроксид, Терафлекс, Дона). А для активизации общего обмена – витамины и минералы.
Артрит суставов стопы и голеностопа, в основе которого лежит аутоиммунный процесс, лечат лекарствами, подавляющими активность иммунной системы. Это препараты базисной терапии (Метотрексат, Сульфасалазин, Лефлуномид), а также препараты из группы биологических агентов, в состав которых входят антитела и цитокины (ритуксимаб – Мабтера, Реддитукс).
Если причиной артрита суставов стопы и голеностопа является инфекция, назначают антибиотики.
Немедикаментозные методы
Лечение артрита голеностопного сустава немедикаментозными методами включает:
- Иммобилизацию голеностопа и стопы при выраженных воспалительных процессах. В настоящее время с этой целью чаще всего назначают ношение ортезов – ортопедических устройств, фиксирующих голеностоп и стопу в определенном положении. Ортез эффективно снижает нагрузку на голеностоп, устраняет его дополнительное травмирование при ходьбе. Все это способствует восстановлению функции конечности.
- Физиотерапевтические процедуры – включаются в сосав комплексного лечения артрита на любой стадии. Электрофорез с анальгетиками и ГКС хорошо устраняет отек и боль, лазеро- и магнитотерапия способствуют восстановлению суставной функции.
- Лечебная физкультура (ЛФК) – назначается при лечении артрита стопы и голеностопа сразу после устранения сильных болей и отека, предупреждает развитие анкилозов. Комплекс упражнений назначается врачом и осваивается под контролем инструктора ЛФК. Результатом систематического выполнения упражнений является восстановление функции голеностопа.
- Массаж проводится на стадии ремиссии, улучшает кровообращение, способствует восстановлению суставных тканей.
- Рефлексотерапия (иглоукалывание, моксотерапия, точечный массаж) – отлично снимают воспаление, боль, восстанавливают работу голеностопа и стопы.
Ортез для иммобилизации голеностопного сустава и упражнения ЛФК для лечения артрита голеностопа
Народные методы
Лечение артрита стопы и голеностопа народными методами может входить в состав комплексного лечения по назначению врача:
- растирание; взбить белок одного яйца, добавить по чайной ложке сухой горчицы (без горки) и камфорного масла, 2 чайных ложки водки; смешать, хранить в холодильнике, втирать в область голеностопа и стопы на ночь;
- обезболивающие компрессы; кору вяза высушить, измельчить в порошок, добавить немного воды для получения кашицеобразной массы, выложить на салфетку, приложить к голеностопу, сверху прикрыть полиэтиленом, утеплить и оставить на ночь;
- обезболивающая мазь; смешать в равных объемах высушенные и растертые в порошок листья черной смородины, траву донника, корень одуванчика; 10 г смеси смешать с 40 г вазелина и использовать как обезболивающую мазь.
Хруст в суставах – когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
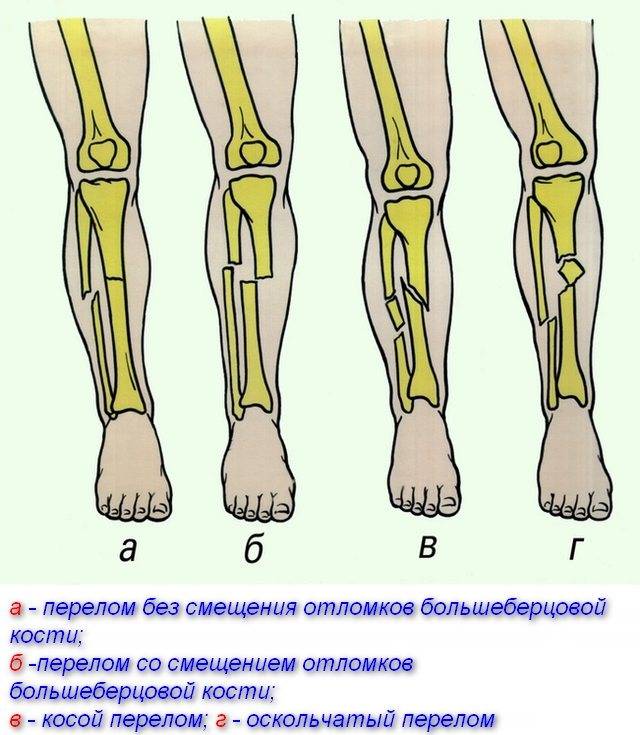
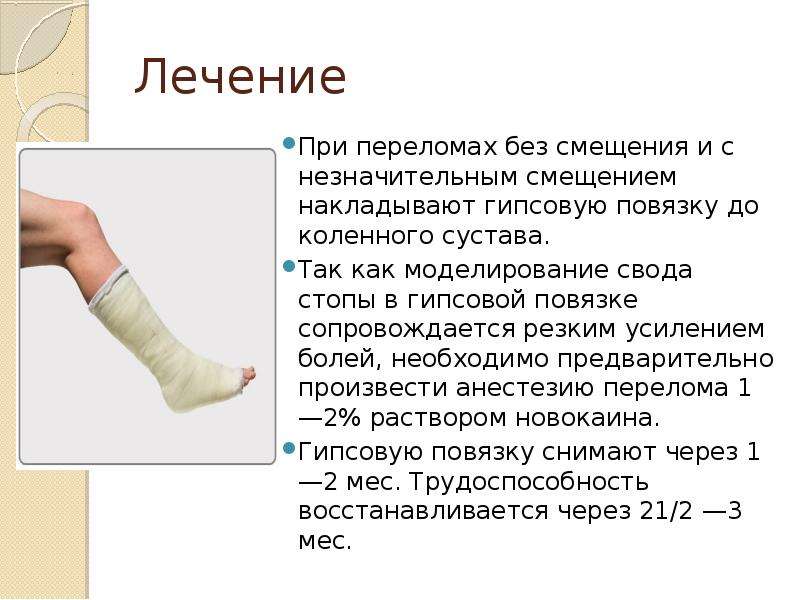
Лечение закрытого перелома голени
Лечение можно условно разделить на два этапа: оказание доврачебной помощи и терапевтические мероприятия в травматологическом отделении.
Первая помощь
Она заключается в иммобилизации конечности с помощью специальных шин, а при их отсутствии – с использованием подручных средств. Главное – создать полную неподвижность коленного и голеностопного суставов. Если этого не сделать, при транспортировке может произойти смещение костей с последующей травмой окружающих мягких тканей и сосудов. Это может ухудшить общее состояние человека вплоть до травматического шока. Помимо иммобилизации пострадавшему можно на 10–15 минут приложить лед к месту травмы для уменьшения отека. На этапе доврачебной помощи категорически запрещается самостоятельно ставить кости на место, вправлять вывихи или использовать какие-либо медикаменты.
Терапия в травматологическом отделении
Там пациенту проводят полную диагностику и только после определения характера перелома приступают к лечению. Так, при смещении отломков врач проводит их репозицию, тщательно составляя каждый фрагмент. Такие операции остеосинтеза – соединения отломков костей с помощью специальных фиксационных средств – могут позволить сократить срок восстановления пациента после травмы. На заключительном этапе накладывают гипсовую повязку. Ее нужно носить от нескольких недель до нескольких месяцев, пока не сформируется костная мозоль. После того как гипс снимут, пациенту рекомендуется пройти курс реабилитации, который может состоять из физиотерапевтических процедур, ЛФК и массажа.