Что такое аденоиды и откуда они берутся
Аденоидные вегетации (носоглоточная миндалина) – это лимфоидная ткань в своде носоглотки. Она имеется у всех без исключения детей и является периферическим органом иммунной системы, частью лимфоидного глоточного кольца. Главной функцией данного анатомического образования является борьба с проникающими в организм ребёнка бактериями или вирусами. Главное ее отличие от остальных миндалин – поверхность покрыта особым эпителием, который продуцирует слизь. Увеличение (гипертрофию) аденоидной ткани провоцируют частые аллергические и респираторные заболевания вирусной или бактериальной этиологии. Поэтому пик гипертрофии аденоидной ткани приходится как раз на возраст 3-7 лет. Затем лимфоидная ткань постепенно редуцируется в возрасте 10–12 лет. К 17 годам нередко остаются только фрагменты ткани, у здоровых же взрослых людей аденоидная ткань отсутствует. Гипертрофию аденоидной ткани принято делить на несколько степеней по ее объёму в носоглотке от первой, где аденоиды закрывают носовые ходы (хоаны) на 1/3 , до третьей-четвертой степени, когда происходит полная обтурация носоглотки с невозможностью носового дыхания.
Виды аллергического конъюнктивита у взрослых и детей
Воспаление глаз является отличительным признаком при следующих разновидностях аллергии:
- Поллиноз, или сезонный риноконъюнктивит — самый распространенный тип аллергической реакции, который наступает при цветении некоторых растений в весенне-летний период. В народе его также называют «сенная лихорадка». Пыльца, которая разносится ветром, попадает на слизистые оболочки, вызывая раздражающую реакцию у чувствительных к ней людей. Такой вид аллергии полному излечению не подлежит. Бороться с ним можно только с помощью лекарств, а также профилактических мер, о которых расскажем ниже. Симптомы поллиноза часто путают с вирусным конъюнктивитом — внешне их проявления довольно похожи. Однако лечить эти виды конъюнктивита следует разными лекарственными препаратами. На отличие могут указывать некоторые особенности аллергии — например, отсутствие температуры.
- Конъюнктивит, возникающий при контакте с домашними животными. Раздражение глаз происходит совсем не из-за шерсти или пуха, как считают многие люди. В данном случае аллергия может проявиться даже на бесшерстных кошек — сфинксов. Организм реагирует на некоторые выделения желез животных — слюну, пот. Например, кошки постоянно вылизывают себя, и частички слюны присутствуют на их шерсти или кожных покровах — именно они вызывают воспаление глаз. При этом аллергические симптомы могут проявиться даже не при первом контакте с животным, а по прошествии некоторого времени, пока происходит сенсибилизация.
- Аллергический конъюнктивит, развившийся от приема лекарственных средств. Бывает так, что организм слишком чувствителен к какому-либо компоненту лекарственного средства, и это вызывает аллергию на глазах. Произойти реакция может как в острой форме — в первые несколько часов после принятия препарата, так и в затяжной — через некоторое время, за которое аллерген накапливается в организме. Чаще всего воспаление глаз по этой причине возникает после приема антибиотиков или введения местных анестетиков при какой-либо хирургической операции, а также при инстилляции в глаза жидких лекарственных средств.
- Папиллярный аллергический конъюнктивит возникает при небрежном использовании средств контактной коррекции. Чаще всего такое воспаление глаз происходит при эксплуатации линз пролонгированного или непрерывного режимов, а также при использовании традиционных моделей со сроком замены 6-10 месяцев. Такие категории оптики требуют проведения регулярных процедур по уходу. На поверхности линз скапливается множество загрязнений, их необходимо очищать и дезинфицировать для обеспечения безопасности. Несоблюдение правил эксплуатации контактной оптики ведет к появлению аллергического папиллярного конъюнктивита. Его отличительный признак, помимо гиперемии и отека век, слезотечения — образование на конъюнктиве верхнего века папиллом, достигающих размера примерно 0,5 мм. В большинстве случаев этот вид конъюнктивита является реакцией на белковые отложения из слезной жидкости — именно они являются причиной мутного налета на поверхности контактных линз при ненадлежащем уходе. При этом использование оптики начинает доставлять сильный дискомфорт, качество зрения существенно снижается.
Аллергический конъюнктивит глаз также возникает из-за других раздражающих факторов, которые окружают нас в повседневной жизни:
- пылевые клещи;
- некоторые компоненты в составе парфюмерных и косметических средств;
- чересчур загрязненный воздух;
- средства бытовой химии;
- укусы насекомых (инсектная аллергия);
- пищевые продукты и т.д.
В каждом случае при воспалении глаз нужно обратиться к врачу, который установит правильный диагноз и назначит соответствующую терапию. В этих случаях нельзя заниматься самолечением, таким образом можно только усугубить ситуацию. Болезнь из острой формы перейдет в хроническую, и для выздоровления понадобится больше времени.
Хронический панкреатит у детей
Признаки хронического воспаления поджелудочной железы у детей определяются в первую очередь формой болезни и состоянием других органов пищеварительного тракта. Обычно детей беспокоят ноющие боли под грудью, которые усиливаются после употребления жирных и острых блюд, физического и психоэмоционального переутомления.
Хронический панкреатит в детском возрасте чаще всего развивается на фоне неблагоприятной наследственности. Если у родителей и близких родственников появляется подобное заболевание, риски его развития у ребенка значительно возрастают.
Хроническое течение воспалительного процесса может приводить к необратимым изменениям тканей поджелудочной железы и нарушению функций органа. При появлении характерных признаков обострения, таких как боль в животе, горечь во рту, рвота, частый и жидкий стул, необходимо обращаться к специалистам. Самолечение может усилить воспалительную реакцию.
Суть явления
Чтобы понять, что у тебя пульпит и что такое пульпитный зуб, как распознать, что это именно оно, для выявления причины и назначения лечения, следует сперва разобраться, что это такое и как возникает. На самом деле все достаточно просто, пульпой называют мягкую ткань, размещенную внутри корневого канала и коронки. Состоит она из коллагена, эластина, лимфатических и кровеносных сосудов, а также большого количества нервных волокон, благодаря которым мякоть выполняет сенсорную функцию.

Иногда внутрь может проникать разнообразная патогенная микрофлора, например, через микротрещины в костной оболочке или кариозные полости. Чаще всего она представлена стафилококками и стрептококками. При поражении нервов развиваются боли действительно высокой интенсивности, которые практически нереально перенести без специального обезболивания. Только сильнодействующие анальгезирующие медикаментозные препараты способны купировать симптоматику, да и то, далеко не в каждом случае.
Внутри пульпарной камеры начинает развиваться инфекционный процесс, а вредоносные бактерии и другие микроорганизмы размножаются с большой скоростью, ведь для них там оптимальная влажная среда и подходящая температура. В итоге соединительная ткань и нервные окончания понемногу отмирают, а в канале образуется гной, так как ему некуда деться. В итоге человек может потерять зуб, когда удалить пораженную мякоть можно уже только вместе со всей конструкцией.
Что предпринять, если признаки недуга проявились?
Лучшее, что можно сделать, если вы заметили у кого-то симптомы слабоумия – зафиксировать их на бумаге и помочь человеку обратиться ко врачу. Только доктор, у которого человек наблюдался постоянно, может составить правильную картину болезни. Возможно, в карточке человека есть какие-то важные подробности или заболевания, которые стали предтечей деменции. Также врач может дать направление на уточняющие исследования: анализ мочи и крови, который отразит гормональный фон и показатель уровня сахара. Имеет смысл сразу проверить сердечную деятельность и сделать МРТ головного мозга.
Проведя все необходимые тесты, врач сможет точно определить, чем болен человек. Мозг – это очень сложный инструмент, и на его работу могут влиять самые разные факторы.
Именно поэтому перед окончательной постановкой диагноза нужно отсеять:
- эндокринные патологии;
- проблемы с обменом веществ;
- анемию;
- недостаток витаминов;
- проблемы кровоснабжения;
- последствия неправильного самолечения.
Так как деменция необратима, не стоит рассчитывать, что какие-то медикаменты помогут ее остановить. Как правило, доктора советуют пересмотреть текущий образ жизни больного, причем измениться он должен не на время, а насовсем.
Что же можно изменить в своей жизни, чтобы противостоять слабоумию:
- Спорт. Занятия активным видом спорта поможет кровообращению и работе легких. Прогулки, велосипедные заезды и зимние походы на лыжах могут подарить тонус и здоровье.
- Больше общения. Даже если вам не очень интересно общаться с людьми, делайте это хотя бы иногда, так как это необходимо, для того чтобы мозг правильно функционировал.
- Не давайте мозгу простаивать. Головоломка, кроссворд, хорошая книга или даже учебник – все это должно все время быть рядом. Хорошая практика – изучение другого языка.
- Откажитесь от вредных привычек. Очень важный шаг, который нужно сделать, особенно если вы разменяли четвертый десяток. Существуют исследования, доказывающие, что курение провоцирует отмирание клеток мозга.
- Здоровый сон. Минимум 8 часов в сутки. Если присутствует нарушения сна, нужно избавиться от него, предварительно посоветовавшись с врачом.
- Правильное питание. Овощи, фрукты, масло, рыба – главные ингредиенты приемов пищи человека, которые заняты профилактикой слабоумия.
- Не экономьте на витаминах. Российские терапевты считают, что недостаток витамина D может благотворно повлиять на развитие деменции. Диетологи США, в свою очередь, провели глобальные исследования, результаты которых говорят о том, что потребление витаминов В и С должно находиться под строгим контролем, если у пациента есть предрасположенность к синдрому Альцгеймера.
Лечение опухоли головного мозга в ЦЭЛТ
Перед тем, как приступить к лечению опухоли, наши специалисты проводят всестороннюю диагностику, позволяющую определить её точную локализацию, размеры, вовлечённость в процесс соседних тканей. Для этого пациенту назначают:
- эхо-энцефалографию;
- комплекс исследований;
- или ;
- МРТ сосудов;
- позитронно-эмиссионную томографию.
Хирургическое удаление опухоли является наиболее эффективным методом лечения, однако сопряжено с рядом сложностей и требует от нейрохирурга особого мастерства, навыков и умений. Это обусловлено высоким риском повреждения здоровых тканей из-за большого диаметра опухоли или её размещения в жизненно важных областях мозга. На помощь приходят современные методики: лазерная, ультразвуковая, радио- и криохирургическая.
Выбор методики осуществляется нашими специалистами в индивидуальном порядке, в зависимости от области размещения опухоли, её диаметра, клеточного состава, состояния пациента. Хороших результатов позволяет добиться микроскопическая нейрохирургия, позволяющая удалить максимальное количество поражённых тканей, практически не затрагивая здоровые.
Узнать больше о хирургическом лечении опухолей в ЦЭЛТ можно записавшись на консультацию к нашим специалистам: +7 (495) 788-33-88.
- Спинальный стеноз
- Синовиальные кисты позвоночного канала, синовиомы
Лечение острого ларингита 9
Лечение острого ларингита требует комплексного подхода.
Антибактериальная терапия
Применение антибактериальной терапии больным нетяжелой формой ларингита не требуется. При выраженных воспалительных явлениях, при осложненных формах острого ларингита, при развитии абсцесса, а также при обострениях хронического ларингита назначаются антибактериальные препараты широкого спектра действия (амоксициллин/клавулановая кислота, цефалоспорины III–IV поколений) или респираторные фторхинолоны.
Ингаляционная терапия
Показана больным любой формой ларингита, в том числе абсцедирующей.Ингаляции могут применяться в качестве монотерапии при неосложненных формах ларингита в качестве симптоматического лечения для увлажнения слизистой оболочки гортани, а также в комплексе с другими методами лечения при воспалительных заболеваниях гортани.В ингаляционной форме применяются лекарственные средства, обладающие антибактериальным, противогрибковым, противоотечным, муколитическим, противовоспалительным действием, а также способностью увлажнять слизистую оболочку.Основным преимуществом ингаляций является возможность достижения быстрого и эффективного лечебного действия с применением небольшой дозы лекарственного препарата при значительном снижении отрицательного системного эффекта. Во время ингаляции происходит быстрое всасывание лекарственных препаратов. Создается высокая концентрация лекарственного средства непосредственно в очаге воспаления.
Муколитические препараты
Прочие рекомендации по лечению:
- голосовой покой – рекомендуется разговаривать как можно меньше, избегать крика, громкой речи и шепота
- щадящая диета – не рекомендуется есть острую, соленую, слишком горячую или холодную пищу
- отказ от курения и алкоголя
При неэффективности лечения или проявлении осложнений показана госпитализация. При необходимости выполняется оперативное вмешательство.Показаниями к экстренной госпитализации являются осложнения острого ларинготрахеита:
- отёчный ларингит
- эпиглотит
- абсцессы надгортанника, осложнённые формы заболевания (инфильтративной и абсцедирующей)
- угроза развития стеноза гортани
После перенесенного заболевания восстановительный период длится 2 недели. При проведении хирургического вмешательства рекомендуется наблюдение у оториноларинголога в течение нескольких месяцев.
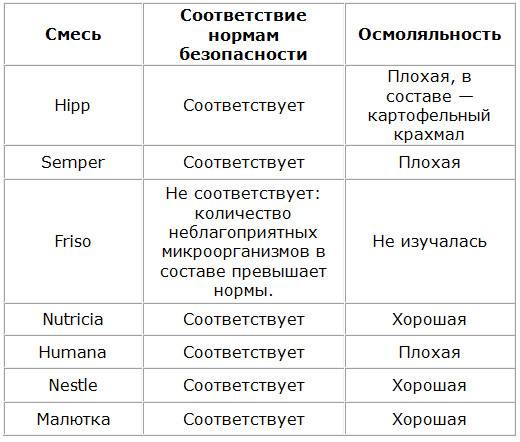
Как понять по какому критерию не подходит смесь
Валерия Щелкунова, врач-неонатолог, привела критерии, возможные причины и характеристики состояния ребенка, которые помогут молодым родителям разобраться, по какой причине не подходит смесь младенцу.
| Характеристика состояния | Возможные причины |
Поведение ребенка | Ребенок беспокоится, плачет, отказывается брать бутылочку. | Лактазная недостаточность. Стоматит. Аллергия на коровий белок. Непереносимость других компонентов. |
Изменение стула | Резкий неприятный запах стула. Изменение характера стула с кашицеобразного на содержащий комочки. Запоры. Наличие в стуле примесей слизи, крови, непереваренной пищи. | Сбой работы пищеварительной системы. |
Оценка состояния живота | Плотный, вздутый живот. Усиленное газообразование. | Лактазная недостаточность. Кишечные колики. Аллергия на белок коровьего молока. Неправильно организованный процесс кормления из бутылочки. |
Срыгивания | Обильные срыгивания. Частые срыгивания. Рвота. | Неправильно подобранное питание. Перекорм. Неправильно организованный процесс питания. Заболевания органов пищеварения. |
Кожный покров | Покраснение. Раздражение. Сыпь. | Аллергическая реакция. |
Причины ларингита
Причиной крупа чаще всего становится вирусная инфекция:
| ПРИЧИНЫ | КОММЕНТАРИЙ | ||
| причины: | Инфекции | комментарий: | Причиной возникновения острого ларингита может стать инфекция, которая проникает в слизистую глотки и гортани и легко активизируется на фоне снижения общего и местного иммунитета.К основным возбудителям острого и хронического ларингита относятся преимущественно стрептококки и стафилококки, которые могут активизироваться под влиянием неблагоприятных факторов. |
| причины: | Неинфекционные причины | комментарий: | – курение и алкоголь- химический и термический ожог гортани- аллергия- сильные голосовые нагрузки |
Факторы риска развития острого ларингита:
- снижение иммунитета
- общее и местное переохлаждение
- заболевания глотки и околоносовых пазух
- влияние вредных привычек
Острое воспаление слизистой оболочки гортани может являться следствием катарального воспаления слизистой оболочки носа, околоносовых пазух (синусит) или глотки (тонзиллит, фарингит).
Среди бактерий частыми возбудителями острого ларингита являются:
- гемофильная палочка (H. Influenzae)
- хламидии пневмония (Chlamydia pneumoniae)
- моракселла (Moraxella catarrhalis)
- пневмококк (S. pneumoniae)
Симптомы муковисцидоза
Специалисты выделяют несколько форм заболевания: кишечную, легочную и смешанную.
К основным симптомам заболевания обычно относят:
- отсутствие аппетита, крики и громкий плач у грудничков и новорожденных;
- вздутие живота;
- ощущение сухости во рту.
Симптомы муковисцидоза зависят от формы болезни. Муковисцидоз легких сильно снижает иммунитет, а поскольку слизистые пробки легко поражаются бактериями стафилококка или синегнойной палочки, люди постоянно страдают от повторяющихся бронхитов и пневмоний.
Основные признаки муковисцидоза легких1:
- частые респираторно-вирусные заболевания;
- постоянный приступообразный кашель с густой и плохо отделяемой мокротой;
- склонность к воспалению легких и бронхитам на фоне ОРВИ*;
- жесткое дыхание, появления свистящих хрипов при простудах и вирусных заболеваниях;
- появление одышки, признаков гипоксии;
- снижение веса, авитаминозы;
- изменение формы грудной клетки, которая приобретает вид лодочного киля, может становиться бочкообразной;
- ногтевые пластины, кончики пальцев приобретают вид барабанных палочек.
Кишечная форма муковисцидоза характеризуется ферментной недостаточностью, нарушением всасывания полезных веществ в кишечнике. В результате нехватки ферментов стул становится “жирным”, могут активно размножаться бактерии, в результате чего накапливаются газы, что приводит к выраженному метеоризму. Стул учащается, а объем каловых масс может в несколько раз превышать возрастную норму.
У детей кишечная форма муковисцидоза протекает с повышенной вязкостью слюны и сильной жаждой. Аппетит может быть снижен из-за нарушения пищеварения, постоянных болей в животе и метеоризма. С первых дней жизни ребенок может страдать кишечной непроходимостью, которая обусловлена нехваткой фермента трипсина, отвечающего за расщепление белков. В результате в тонком кишечнике происходит накопление мекония – плотной, густой массы темно-коричневого цвета. У ребенка появляются запоры и частые срыгивания, возможно возникновение рвоты. Помимо симптомов со стороны желудочно-кишечного тракта (ЖКТ) заболевание может сказываться на общем состоянии организма, поскольку качественное питание оказывает прямое влияние на развитие ребенка. Из-за нехватки полезных веществ могут появляться слабость, ломкость костей, ухудшаться состояние кожи, ногтей, волос1.
Смешанная форма заболевания характеризуется сочетанием поражения кишечника и бронхолегочной системы. Это проявляется и в симптомах: люди со смешанной формой муковисцидоза страдают от частых вирусных заболеваний, затяжного кашля и одновременно от нарушения пищеварения, метеоризма1.
Независимо от формы болезни одним из частых симптомов муковисцидоза является соленый вкус кожи больного. Это объясняется повышенным содержанием хлоридов в поте и на протяжении долгого времени являлось ключевым признаком для постановки диагноза1.
Лечение хронического аденоидита и/или гипертрофии аденоидов
Консервативные методы:
Медикаментозное лечение
(включает в себя назначение сосудосуживающих капель коротким курсом, местного противовоспалительного лечения, общее противовоспалительное или противоаллергическое лечение, отхаркивающие препараты, при бактериальной инфекции антибактериальные препараты, а также лечение осложнений, если они имеют место) ВАЖНО: Методы лечения, как и медикаментозную терапию назначает только врач специалист. В идеале ЛОР врач под контролем эндоскопического осмотра аденоидов и лабораторных показателей
Аппаратное, манипуляционное и физиолечение
(включает в себя как механическую санацию аденоидных вегетаций, например промыванием аденоидов с помощью электроотсоса, так и многочисленные варианты физиолечения как в виде монотерапии так и комбинируя разные методы: УЗОЛ-терапия носоглотки; лазеротерапия красным, фиолетовым, инфракрасным лазером; магнитотерапия; лечение на аппарате Интралор; фотохромотерапия оранжевым цветом и т.д.) Метод воздействия выбирается ЛОР врачом в зависимости от клинической картины и индивидуальных особенностей пациента
Данные методы позволяют в большинстве случаев обойтись без необоснованного назначения антибиотикотерапии, сократить значительно улучшить прогноз течения заболевания, избежать развития осложнений, ускорить выздоровление или значительно продлить ремиссию заболевания, избежать длительных остаточных явлений.
Хирургическое лечение хронического аденоидита и гипертрофии аденоидов:
Данный метод лечения применяется только при наличии абсолютных показаний к удалению аденоидов (в том числе угрозе развития стойкой тугоухости), и при отсутствии эффекта от консервативной терапии (включая аппаратное и физиолечение). Как показывает практика, консервативное лечение эффективно более чем у 99% детей имеющих Хронический аденоидит и гипертрофию аденоидов. Любое оперативное вмешательство является «актом отчаяния», когда было сделано все возможное, но эффект не получен и угроза серьезных осложнений сохраняется.
При отсутствии эффекта от консервативной терапии и наличии абсолютных показаний для аденотомии, рекомендуем выбрать современный эндоскопический метод аденотомии, который производится эндоскопически под контролем зрения, а значит менее травматичен и более эффективен. Традиционный метод удаления аденотомом является слепым методом, не всегда достигает полного эффекта и более травматичен.
«Минусы» аденотомии:
- Операция проводится под общим инъекционным наркозом, поэтому несет на себе риски применения наркотических препаратов как любое оперативное вмешательство;
- При наличии непредвиденных анатомических особенностей скелета свода носоглотки (отсутствие, недоразвитие или истончение кости в своде носоглотки) возможен риск повреждения ствола головного мозга;
- не исключен процесс рубцово-спаечных изменений в носоглотке, что при наличии данных изменений в области устьев слуховых труб может нарушить анатомию и явиться причиной ухудшения проходимости слуховых труб;
- Но наверное самое главное это удаление иммунного органа (трех лимфатических узлов: двух тубарных и одной носоглоточной), выполняющего защитную роль как самостоятельного органа, так и нарушение работы всей иммунной системы в очень ответственный период ее формирования. Например доказано формирование самой стойкой простагландиновой формы бронхиальной астмы при аденотомии у детей с определенным аллергическим фоном. Все последствия такого вмешательства в иммунитет даже предсказать невозможно.
Конечно все эти осложнения встречаются очень редко, но отношение к аденотомии должно быть, как к операции, несущей на себе все возможные операционные риски.
Аллергический конъюнктивит
Выражается при попадании на слизистую оболочку глаз определенного аллергена. При этом аллергическая реакция — явление индивидуальное. Она не заразна, в отличие от бактериального и вирусного конъюнктивита. У аллергиков при попадании раздражителя в дыхательные пути или на слизистые оболочки, а также на кожные покровы, организм расценивает их как чужеродные, хотя на самом деле они таковыми не являются, другие люди переносят их абсолютно спокойно. Например, при цветении тополей многие чувствуют себя нормально, и лишь у некоторых начинается раздражение глаз и сопутствующие симптомы. Почему так происходит?
Когда в организм человека попадают бактерии или вирусы, они воспринимаются как чужеродные, и иммунная система активирует защитные реакции. Т-клетки крови дают сигнал к выработке антител, направленных на уничтожение болезнетворных микроорганизмов. У человека, страдающего аллергией, происходит сбой в работе иммунной системы, она начинает распознавать «врага» не только в опасных вирусах, но и в вполне безобидных веществах: пищевых продуктах, косметических средствах, пыльце растений и т.д.

Аллергия может возникнуть в любой момент даже на шерсть любимого животного, прожившего у хозяина долгие годы. У младенцев бывает отрицательная реакция на белок, содержащийся в материнском молоке. Предсказать, от чего именно и когда произойдет подобный сбой, не может никто. Бывает и так, что аллергия проходит самостоятельно, например, у подростков после полового созревания.
Сколько молока съедает новорожденный за одно кормление?
Каждая молодая мама стремится, чтобы ее малыш правильно развивался и достаточно питался. Поэтому одна из проблем, которые беспокоят всех женщин – наедается ли их чадо, хватает ли ему пищи.
Лучший вариант, если малыш питается грудным молочком. В этом случае он сам регулирует количество приемов пищи. Если мама кормит его по требованию, то совсем не обязательно высчитывать, сколько молока съедает новорожденный за одно кормление. В один раз он может съесть больше, в другой меньше. Кроме того, питательность грудного молока зависит от того, какие продукты употребляет женщина. Количество пищи, требующейся младенцу за одно кормление, строго регламентировать невозможно. Оно зависит от особенностей развития ребенка, его возраста и времени суток.
Как понять, что ребенок не наедается?
Обратите внимание на такие признаки:
- Он беспокоен, часто плачет и просит грудь, подолгу сосет.
- Плохо набирает вес – прибавляет менее 100 граммов в неделю.
- Посмотрите, как малыш ходит в туалет. В норме он должен писать от 6 до 15 раз в сутки и 1-3 раза какать. Если меньше – то ему не хватает молочка.
Если младенец на грудном вскармливании не наедается, не спешите давать ему прикорм, старайтесь наладить лактацию и научитесь правильно прикладывать малыша к груди. Специалисты считают, что при кормлении грудью не стоит точно мерить, сколько грамм должен съедать новорожденный за одно кормление. Он сам определит, как долго сосать. Перекормить в таком случае ребенка невозможно, а недокорм исправляют более частыми прикладываниями к груди.
Сколько новорожденный должен съедать за одно кормление?
Первые 2-3 дня младенцу почти не требуется пища. Ему достаточно тех нескольких капель молозива, которые он высосал после рождения. Этот вид грудного молочка очень питателен и обеспечивает младенца всем необходимым.
На третий день после рождения у мамы начинает вырабатываться нормальное молоко и младенец за один раз может высосать до 40 миллилитров. Количество пищи, которое необходимо ребенку, увеличивается первое время очень быстро, возрастая к месяцу до 100 миллилитров.
Если же грудничок на искусственном вскармливании. то маме нужно более внимательно относиться к тому, сколько съедает младенец. Самое главное в таком случае – не перекормить. Если он не наедается, вы увидите сразу: он будет плакать после кормления, постоянно искать губами соску, плохо прибавлять в весе и мало ходить в туалет. А перекорм может привести к ожирению, нарушению обмена веществ и расстройствам пищеварения
Поэтому мамам важно точно знать, сколько грамм требуется на каждое кормление новорожденных. Для того чтобы это высчитать, учитываются несколько факторов: возраст ребенка, его вес и особенности развития. Чаще всего расчет объема молочка делают в зависимости от возраста
Чаще всего расчет объема молочка делают в зависимости от возраста.
Как посчитать, сколько граммов нужно ребенку на один прием пищи?
Чтобы определить, сколько нужно еды в первые 10 дней жизни, нужно число дней умножить на 10. Получится, что на пятый день малыш должен съедать 50 миллилитров за один раз, на шестой день – 60 и так далее.
Можно рассчитать суточный объем кормления в зависимости от веса младенца. Дети, которые при рождении весили менее 3200 граммов, в сутки должны съедать молока по формуле: количество дней, умноженное на 70. Например, на пятый день такой малыш в сутки должен получить 350 миллилитров молочка. Для детей с более высокой массой тела количество дней нужно умножать на 80.
Если мама знает, сколько должен съедать новорожденный ребенок за одно кормление, она не будет нервничать и переживать, что малыш не наелся. Нужно наблюдать за состоянием и настроением малыша, а количество молока – это очень индивидуальное понятие, не нужно строго следовать этим правилами и заставлять малыша есть, если он не хочет или забирать бутылочку, если он еще не наелся.
Режутся зубки: чем помочь малышу? 3 лучших способа, советы и рекомендации Посмотрев на молодую семейную пару со стороны, человек испытывает
Если ребенок подавился, что делать в этом случае? Первая помощь малышу: пошаговые действия Экстренные ситуации всегда вызывают панику, с
Что подарить ребенку на 1 год? 20 лучших подарков для ребенка. В относительно зрелом возрасте ваши дети могут сами сказать, что они хотят на
Как воспитать своего ребенка образованным? Многие родители, считают, что они Боги и знают все в теме воспитания ребенка. Как это не
Почему ребенок трех лет стал часто зевать: причины Существует ряд проблем, относящихся в детскому здоровью. В него входит и зевота. Но прежде чем
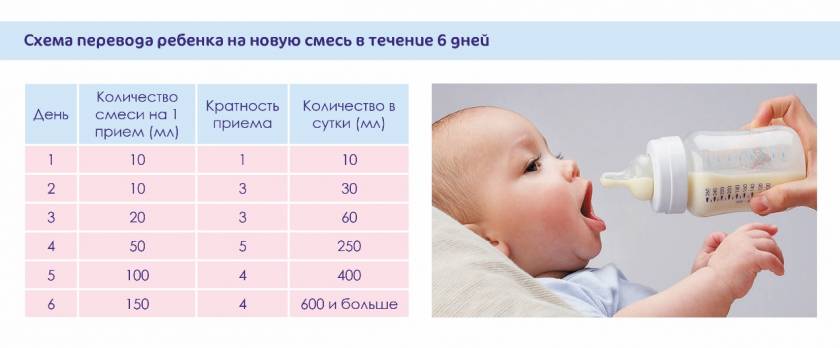
Распространённые ошибки при кормлении молочными смесями
Очень часто женщины, переводя малыша на искусственное вскармливание, допускают разные ошибки. Самыми распространенными из них являются:
- несоблюдение графика; давая еду по требованию из бутылочки, можно перекормить ребенка, что зачастую вызывает расстройства ЖКТ;
- частые необоснованные замены смесей, поиск новых вариантов;
- перевод крохи на другое питание при малейшем изменении стула или по другим причинам;
- использование кисломолочных смесей в неограниченных количествах;
- самостоятельный перевод карапуза на продукты лечебного характера;
- замена адаптированного питания на коровье молоко;
- нарушение рекомендованных концентраций питания при приготовлении;
- избыточная термическая обработка продукта.
Определять необходима ли лечебная или профилактическая смесь малышу может только врач на основании анализов, существующих расстройств или склонностей к недугам. Через какой промежуток времени давать малышу такое питание и как долго также лучше узнать у педиатра.
Иногда женщины задумываются, как часто надо менять смесь? Педиатры не рекомендуют искать замену продукту, если он полностью подходит карапузу и удовлетворяет потребности в питании. Новая смесь может вызвать неприятные реакции. Замену проводят в крайнем случае, если этого требуют обстоятельства или имеются медицинские показания.