Цистит у детей
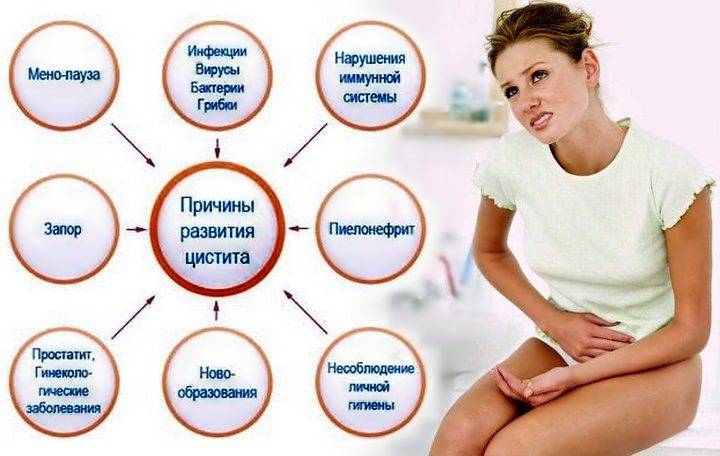
Цистит у детей – хорошо известная педиатрам инфекция, сопровождаемая болезненным и частым мочеиспусканием, с возможным повышением температуры тела и лихорадкой. Цистит встречается у детей любого возраста и обоих полов, но у девочек в силу анатомических особенностей чаще. У детей встречаются циститы, вызванные хламидией (инфицирование ребенка происходит из-за наличия хламидиоза у его родителей или при нарушении ребенком норм гигиены, частом посещении бассейнов и саун). Также цистит у детей может появиться при ослабленном иммунитете.
Боль и жжение, которые ребенок испытывает при мочеиспускании, могут спровоцировать острую задержку мочи.
Причины возникновения цистита медового месяца
Чужеродным бактериям, попавшим в мочеиспускательный канал во время секса, необходимо достигнуть мочевого пузыря и настолько увеличить своё количество, чтобы вызвать воспаление тканей. На это требуется время. Поэтому появление симптомов отсрочено по времени от момента близости.
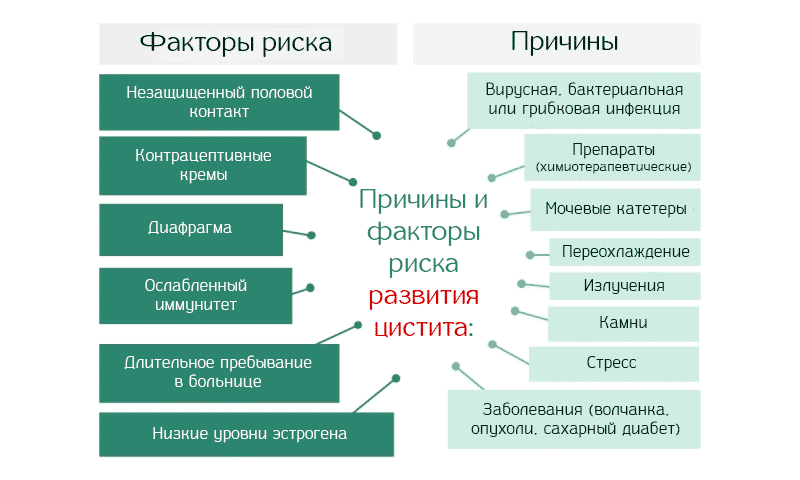
Обычно причиной болезни является один из следующих видов патогенной микрофлоры: E. coli, Klebsiella spp., Enterobacter spp., Acynetobacter.
Даже защищенный презервативом половой акт не исключает появления посткоитального цистита, так как заброс нетипичной для мочевыводящей системы микрофлоры может происходить и из вагины самой женщины. Ситуация усугубляется при определённых физиологических особенностях — например, если мочеиспускательный канал короткий и широкий и близко расположен к влагалищу .
Цистит медового месяца может иметь и ещё одну причину — сращение остатков девственной плевы с уретральным отверстием. При таком дефекте возникает гипермобильность дистального отдела мочеиспускательного канала. При половом акте происходит его естественное натяжение, которое способствует тому, что секрет из цервикального канала забрасывается в уретру, провоцируя воспаление. Наличие такой проблемы поможет установить опытный гинеколог. Она решается путём несложного хирургического вмешательства .
В случае, если специалист обнаружит эктопию уретры — её близкое расположение или нахождение на передней стенке влагалища — потребуется более серьёзное оперативное вмешательство. Но и оно значительно снизит риски возникновения хронического цистита, так как прекратится постоянный рефлюкс вагинальной микрофлоры в мочевыводящие пути .
Синдром сухого влагалища, гормональные перестройки тоже могут послужить триггерами начала болезни. Как и гинекологические воспалительные процессы, которые увеличивают риски воспаления мочевого пузыря после половых актов. Частая смена партнёров и низкий уровень иммунитета также могут играть свою негативную роль при возникновении очередных симптомов .

Часто задаваемые вопросы
1. Как лечить ларингит в домашних условиях?
При неосложненном течении острого ларингита и в первые дни заболевания рекомендовано:
- обеспечить голосовой покой, исключить шепотную речь, при которой голосовые складки напрягаются еще больше
- обильное теплое питье: можно пить теплое молоко с содой, теплую минеральную дегазированную воду, чаи и морсы
- если ларингит сопровождается воспалением в горле, рекомендовано полоскание раствором ромашки или календулы, а также применение спреев, растворов или таблеток для лечения горла
- ингаляции являются основным методом лечения ларингита. Самостоятельно ингаляции можно делать только с применением физиологического раствора. Остальные препараты для ингаляций назначаются исключительно врачом.
2. Можно ли быстро вылечить ларингит?
При остром катаральном ларингите, вызванном вирусами, выздоровление возможно в течение недели
Важно вовремя обратиться к врачу и не заниматься самолечением, чтобы не усугубить состояние
3. Какие сиропы и таблетки можно принимать при ларингите?
Применение местных препаратов для лечения горла в виде таблеток для рассасывания, спреев и растворов для полоскания допустимо, только если ларингит спровоцирован заболеваниями горла. Напрямую эти формы лекарств не попадают в просвет гортани.
4. Как лечить ложный круп у ребенка?
При появлении первых симптомов крупа необходимо вызвать скорую медицинскую помощь. Только врач сможет оценить степень тяжести состояния ребенка, а также определить дальнейшую тактику лечения и наблюдения. Амбулаторное наблюдение и лечение допустимо только при 1 степени стеноза.
Самолечение и применение народных средств в данном случае исключено!
5. Пропал голос, что делать?
Необходимо обратиться к врачу-оториноларингологу, который сможет тщательно опросить пациента, собрать анамнез, определить причину появления симптомов. Врач проведет осмотр гортани и голосовых складок. Причины дисфонии могут быть разными, соответственно лечение может сильно отличаться. Возможно привлечение гастроэнтеролога, невролога и других специалистов.
Что такое хронический простатит
В МКБ-10 (международной классификации болезней, 10 пересмотр) такого заболевания, как «хронический простатит», нет. Отсутствует и единая, общепринятая характеристика этой патологии. В урологический практике принято пользоваться классификацией, разработанной AHI (американским институтом здоровья). В ней, определены категории заболеваний простаты. К тем, которые можно охарактеризовать, как «хронические», относят:
хронический бактериальный простатит;
хронический абактериальный простатит.
Для постановки этих диагнозов требуется наличие следующей симптоматики: длительные (не менее 3-х месяцев) боли в области промежности. Таким образом, хроническим простатитом можно назвать длительный воспалительный процесс, следствием которого являются изменения в структуре предстательной железы и ее дисфункция. Но к таким печальным результатам приводят и другие заболевания простаты. Поэтому диагностика хронического простатита затруднена.
Как определить цистит у кормящей?
Некоторое время после родов чувствительность нервных окончаний в паховой области и промежности может быть снижена, а болезненные ощущения при мочеиспускании могут быть ошибочно приняты за последствия травм, полученных в родах. Учитывая повышенный риск развития цистита, кормящим женщинам стоит внимательно следить за самочувствием и отмечать любые неожиданные изменения.
Косвенно на начало цистита у кормящей могут указывать:
- участившиеся против обычного позывы к мочеиспусканию;
- боли внизу живота (наличие таких болей в любом случае требует консультации с врачом);
- небольшое повышение температуры тела;
- появление неприятного запаха мочи.
Цистит у кормящей мамы диагностируется по правильно собранному анализу мочи. Необходимо внимательно отнестись к сбору мочи, предварительно введя тампон во влагалище, это необходимо для предотвращения искажения результатов. Обнаруженные в моче лейкоциты и эритроциты могут свидетельствовать о начале воспаления. Затем, для выявления патогенных микроорганизмов, обычно назначается посев мочи.
УЗИ и цистоскопия позволяют уточнить диагноз и исключают вероятность наличия доброкачественных или злокачественных новообразований, для которых беременность и лактация в некоторых случаях становятся стимулом роста .
Можно ли планировать зачатие при цистите?
Перед предполагаемым зачатием необходимо посетить гинеколога и уролога, пройти обследование и добиться стойкой ремиссии хронического цистита. Это повысит шансы на успешное зачатие и беременность без осложнений .
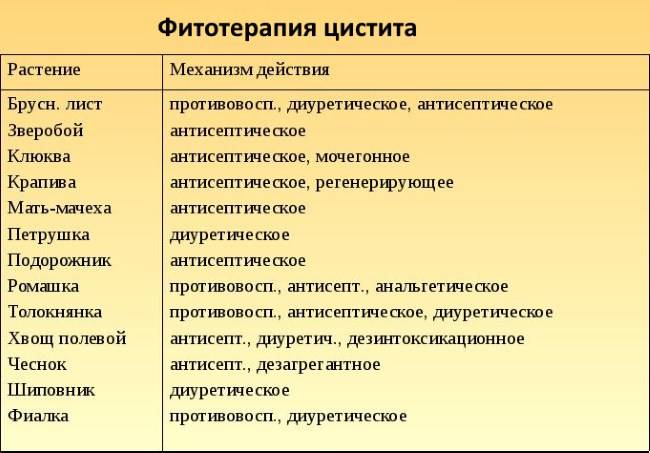
Ремиссия достижима после курса антибиотиков широкого спектра действия, которые выписывает специалист. В комплексной терапии для облегчения симптомов цистита рекомендуют применять безрецептурные препараты на растительной основе, например, пасту Фитолизин*.
В состав готовой пасты для приготовления суспензии для приема внутрь Фитолизин входит сгущенный экстракт смеси из девяти растительных компонентов, а также четыре эфирных масла в качестве вспомогательных веществ. В отличие от многих других урологических фитопрепаратов, которым необходимо сложное приготовление, достаточно растворить 1 ч. л. пасты Фитолизин в половине стакана теплой подслащенной воды — и препарат готов к применению. Это позволяет проводить лечение не только дома, но и на работе, в гостях и командировке .
Существуют также методы специфической иммунопрофилактики ИМП средствами, содержащими лизаты уропатогенных штаммов E.coli. Курсовой прием этих препаратов назначает уролог .
Какая шейка матки во время беременности?
В течение всего периода вынашивания наблюдается множество изменений шейки матки. На это влияют такие факторы, как:
- индивидуальные особенности строения половых органов конкретной женщины;
- гормональный баланс (концентрация женских половых гормонов – эстриола и прогестерона);
- вес плода (или плодов при многоплодной беременности), осуществляющего давление на шейку матки;
- наличие маточных патологий, травм и других дефектов.
Рассмотрим, как изменяются характеристики шейки матки во время беременности при условии, что женщина абсолютно здорова:
- Размер. Сразу после зачатия и примерно до второй половины беременности шейка матки удлиняется. Так, на 24-й неделе в норме ее длина составляет около 3,5-5 см. Однако, затем по мере роста плода она укорачивается – на 28 неделе до 3,5-4 см, а на 32 неделе – до 3-3,5 см. Помочь отследить эти изменения позволяет ультразвуковое сканирование длины шейки матки. Если женщина здорова, то эта процедура не проводится. Однако, если она имеет осложненную беременность или у нее были выкидыши в прошлом, ей назначается УЗИ, так как чрезмерно короткая шейка матки может спровоцировать преждевременные роды. Также в ходе вынашивания изменяется диаметр цервикального канала. В норме на всем протяжении беременности он остается полностью сомкнутым, и раскрывается лишь непосредственно перед родами. Благодаря этому маточная полость и плод надежно защищены от проникновения инфекций. Слишком раннее раскрытие шейки матки также может спровоцировать выкидыш. Такой риск обусловлен слишком малой длиной органа, слабостью мышц или слишком большим весом плода (а также многоплодием).
- Цвет. До беременности при условии отсутствия у женщины патологий (например, эрозии) шейка матки имеет розовый оттенок. После зачатия в ней увеличивается количество кровеносных сосудов, из-за чего цвет меняется на синеватый. Оценка окраса является одним из дополнительных критериев, позволяющих установить наличие беременности при гинекологическом осмотре (гистероскопии).
- Консистенция. Шейка матки до беременности имеет плотную фактуру, после зачатия под влиянием половых гормонов она становится более мягкой. Железы в цервикальном канале начинают вырабатывать большое количество слизи, которая образует «пробку», надежно запечатывающую матку и плод на весь период вынашивания. Незадолго до родов, когда шейка матки начинает расширяться, это образование отделяется и выходит естественным путем, освобождая проход для плода.
Нормальные физиологические изменения шейки матки варьируются в зависимости от индивидуальных особенностей организма женщины. Например, у некоторых из них может наблюдаться пониженное выделение слизи цервикальными железами, у других – малое изменение длины в процессе вынашивания. Если какие-то изменения происходят в не слишком выраженной степени, это еще не означает наличия какой-либо патологии или высокого риска для самой матери и плода. Однако, по усмотрению врача он может назначить более частое наблюдение шейки матки, чтобы исключить такую возможность.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Диагностика
При возникновении симптомов, которые могут быть связаны с наличием инфекции мочевыводящей системы, делается общий анализ крови, общий анализ мочи и анализ мочи по Нечипоренко, а также бактериологическое исследование мочи (бакпосев). Данные анализы также в рутинном порядке проводятся беременным, которые состоят на учете. Таким образом проводится мониторинг на предмет наличия бессимптомной бактериурии. Если есть подозрения на наличие аномалий строения мочевыводящей системы или нарушения ее функции, сразу же проводят узи почек. Также узи почек проводят, если при проведении антибиотикотерапии не наступает улучшения в течение 49-72 часов. Несмотря на то, что специфических узи признаков цистита и пиелонефрита не существует, это исследование позволяет выявить структурные изменения мочевыводящих путей, такие как расширение мочеточника, лоханки, чашечек, наличие пузырно-мочеточникового рефлюкса. Также при узи почек исключается обструкция мочеточника камнем.
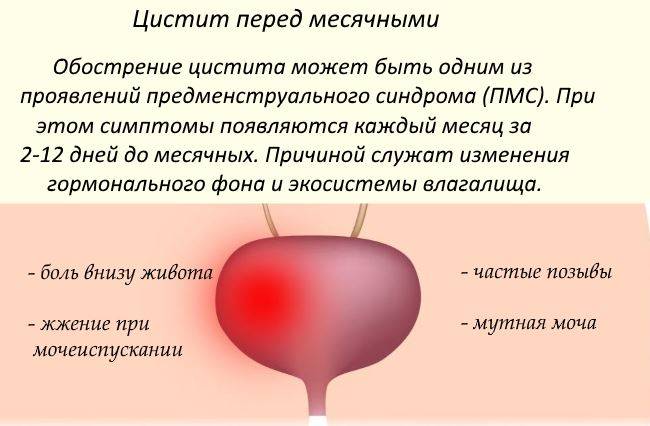
Диагностика цистита при менструации
Даже если цистит и менструация совпали разово, рекомендована консультация у специалистов. И она совершенно обязательна, если эти два события возникают одновременно снова и снова. Иногда при всей очевидности возникновение воспаления мочевого пузыря перед или во время месячных не складывается в одну картину, пока женщина не начинает вести менструальный календарь с указанием сопутствующих симптомов.
Такой методичный подход поможет врачам — гинекологу и урологу — скоординировать свою работу, назначить исследования, которые помогут установить первопричину. Список анализов и методов диагностики может выглядеть примерно так:
- общий анализ крови;
- общий анализ мочи;
- бактериологический посев мочи, который поможет выявить бактерию-возбудителя;
- УЗИ мочевыделительной и репродуктивной систем;
- анализ на половые гормоны в разные дни цикла;
- мазок на флору;
- ПЦР-тест на ИППП;
- цистоскопия;
- проверка резистентности к антибиотикам .
Сложность состоит в том, что некоторые из этих анализов не рекомендуется сдавать во время месячных из-за вероятности получения недостоверных результатов. Врачи могут посоветовать обратиться к иммунологу, если есть подозрения, что иммунная система работает неправильно.
Профилактика
Иногда достаточно лишь немного изменить свои привычки, чтобы навсегда забыть об этом неприятном состоянии.
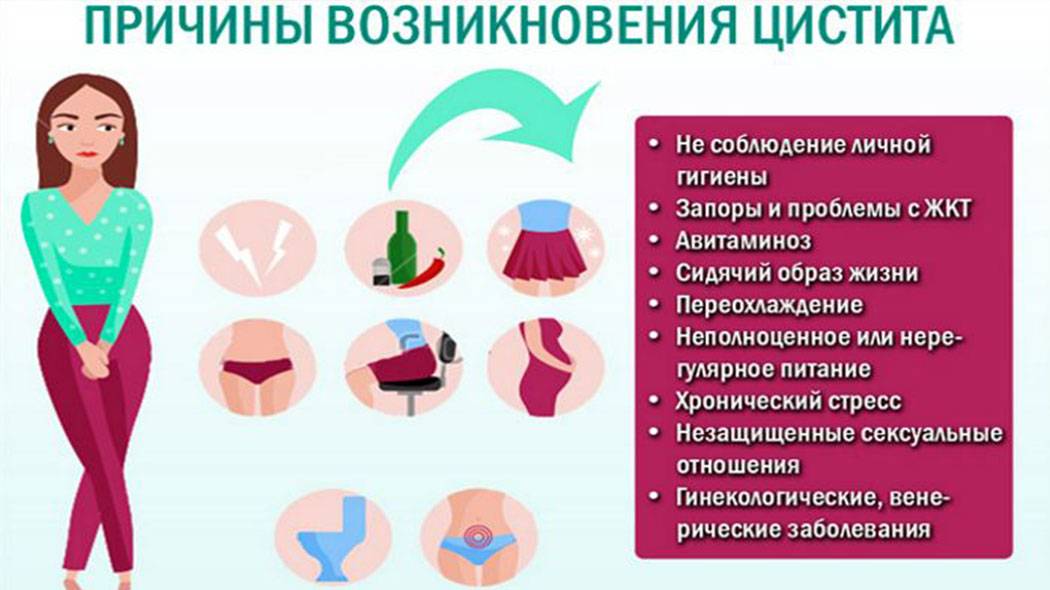
Не переохлаждайтесь
Это золотое правило профилактики болезней мочеполовой системы отлично работает и в этом случае. Одежда по погоде, утепление тазовой зоны зимой, никаких коротких юбок в прохладную погоду. Крепкий местный и общий иммунитет помогут забыть о воспалении мочевого пузыря.
Соблюдайте гигиену
Подберите уходовые средства, которые не вызывают раздражения, и регулярно очищайте генитальную зону движениями спереди назад. Так снижаются риски попадания микрофлоры из ануса и влагалища в мочеиспускательный канал.
Выбирайте правильное белье
Синтетика и стринги могут провоцировать воспалительные процессы урогенитальной области. А натуральное хлопковое нижнее белье по размеру, наоборот, помогает поддерживать здоровый микроклимат интимной зоны.
Вовремя посещайте туалет
Игнорировать сигналы организма «по-маленькому» чревато чрезмерной концентрацией мочи, выпадением ее осадка и началом воспалительного процесса на фоне сниженного иммунитета и скопления крови в полости матки.
Избегайте гиподинамии
Малоподвижный образ жизни провоцирует целый каскад нарушений в организме. В том числе и возникновение воспаления в мочеполовой системе до или во время начала месячного женского цикла. Регулярные физические нагрузки, зарядки и 10 000 шагов в день помогут вам забыть об этой проблеме.
Будьте внимательны к себе и своему здоровью!
Прогноз лечения
Полностью вылечить хронический простатит удается немногим мужчинам. Воспаление простаты часто переходит в стадию длительной ремиссии. Но при возникновении условий для активизации патологии происходит рецидив. Обострение начинается с возникновения болевых ощущений в простате. Нередко к ним присоединяются нарушения мочеиспускания. При первых симптомах рецидива необходимо обратиться за помощью к специалисту.
Больным рекомендовано регулярное посещение уролога, не реже 1 раза в полгода. С той же частотой проводят исследования состояния простаты, сдают анализ на ПСА. При систематическом отслеживании состояния железы, можно своевременно выявить процессы, провоцирующие рецидив заболевания. Но даже при длительной ремиссии нет гарантии, что она не будет нарушена.
Больному необходимо соблюдать рекомендации по предотвращению обострений заболевания. Рекомендуется сбалансировать рацион питания, исключив из него жирную и острую пищу. Прием фитопрепаратов и средств народной медицины должен быть согласован с лечащим врачом. При таком подходе можно минимизировать риск обострения хронического простатита.
Симптомы
Через несколько часов или даже спустя 1-2 суток после полового акта женщина может ощутить, что позывы к мочеиспусканию стали чаще. Возникает потребность посетить туалет даже при минимальном количестве выделяемой мочи. При этом само мочеиспускание сопровождается резкой болью. Она может присутствовать на протяжении всего процесса или только в самом его конце .
У некоторых женщин неприятности на этом не заканчиваются. Может возникнуть боль в области лобковой кости и повыситься температура, а моча приобрести красноватый оттенок из-за наличия крови. Причиной всего этого дискомфорта скорее всего является острый цистит .
Патологические изменения шейки матки
Таковыми изменениями являются все, выходящие за рамки принятой физиологической нормы. К наиболее распространенным из них относятся:
- Истмико-цервикальная недостаточность (ИЦН). Это нарушение заключается в преждевременном и бессимптомном сокращении длины шейки матки и ее раскрытии. Причины ИЦН – многоплодная беременность, большой вес плода, недостаточный тонус маточных мышц, гормональные нарушения, травмы. Если патология серьезно угрожает плоду, врач может назначить ушивание (серкляж) цервикального канала или наложение вокруг него специального бандажа (пессария). При небольшой выраженности ИЦН применяются инъекции прогестеронов, которые повышают тонус маточных мышц и утолщают эндометрий.
- Новообразования. Часто при плановых обследованиях беременной женщины обнаруживаются полипы шейки матки. Это обычно доброкачественные образования, представляющие собой выросты эпителия на тонких «ножках». При небольшом их количестве и размере они, как правило, не представляют опасности. Однако, разрастание полипов грозит возникновениями кровотечений, болевого синдрома, воспалений. В редких случаях это новообразование может переродиться в злокачественное – рак шейки матки. При обнаружении полипов во время беременности используется тактика выжидания. Если новообразования остаются небольшими и их количество невелико, хирургического лечения не проводят. Удаление полипов назначается только в крайних случая, когда очевидна их опасность для самой женщины или плода.
- Эрозия шейки матки. Часто под этим термином подразумеваются две различные по своей природе патологии, хотя и похожие по симптомам. Эктопия (псевдоэрозия) представляет собой разрастание цилиндрического эпителия цервикального канала на влагалищную часть шейки матки. Истинная эрозия – это нарушение целостности ее слизистой, возникающее вследствие воспалений, инфекций, травмирования (например, при половом акте). Обе разновидности патологии проявляются как покраснение влагалищной части шейки матки, могут сопровождаться дискомфортными и болезненными ощущениями, необильными кровянистыми выделениями. Как правило, во время беременности эрозию шейки матки не лечат, так как она не угрожает жизни женщины или плода, не затрудняет процесс вынашивания и родов. Лечение назначается только в том случае, если есть риск развития рака шейки матки. Как правило, оно включает прием противовоспалительных препаратов.
Также к аномальным и патологическим изменениям относятся травмы шейки матки, ее воспаления, инфекции, образования кист в железах цервикального канала и т. д. Если они напрямую не угрожают самой матери и ее плоду, не осложняют течение беременности, то их лечение откладывается до родоразрешения. Выжидательная тактика используется потому, что в период вынашивания организм матери особенно восприимчив к различным воздействиям, в том числе хирургическим и медикаментозным.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Шейка матки: строение и функции
Этот орган представляет собой нижний сегмент матки, через который проходит узкий цервикальный канал, соединяющий маточную полость и влагалище. Длина шейки в норме составляет 3-4 см, ее внешняя часть вдается в вагину и в местах соединения с ее стенками образует вагинальные своды, служащие своеобразным резервуаром для спермы. Влагалищный сегмент имеет куполообразную форму и покрыт многослойным плоским эпителием розового цвета. Цервикальный канал, напротив, выстлан цилиндрическим эпителием, имеющим более яркий оттенок. Окраска влагалищного сегмента шейки матки является одним из критериев ее здоровья.
В репродуктивной системе женщины этот орган выполняет сразу несколько важных функций:
- защищает маточную полость от проникновения внутрь болезнетворных организмов, а также от сперматозоидов (после зачатия) путем закрытия канала шейки матки «пробкой» гликопротеиновой слизи;
- способствует проникновению сперматозоидов в период овуляции, фильтруя наиболее жизнеспособных из них встречным током слизи, вырабатываемым железами шейки матки;
- обеспечивает свободный отток крови и слущенных клеток эндометрия из маточной полости во время месячных;
- предотвращает преждевременный выход плода во время беременности и способствует его правильному прохождению по половым путям при родах.
Состояние шейки матки – важный диагностический показатель, позволяющий определить наличие беременности или различных патологий женской репродуктивной системы. Для этого гинеколог оценивает такие ее характеристики, как цвет, размер и консистенция влагалищной части, диаметр цервикального канала, положение относительно других половых органов (самой матки, влагалища и т. д.).
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
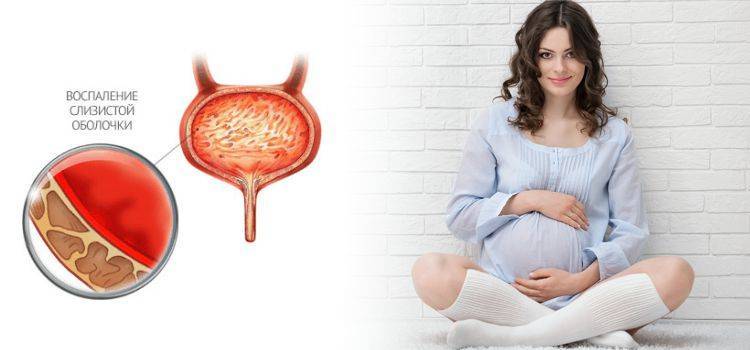
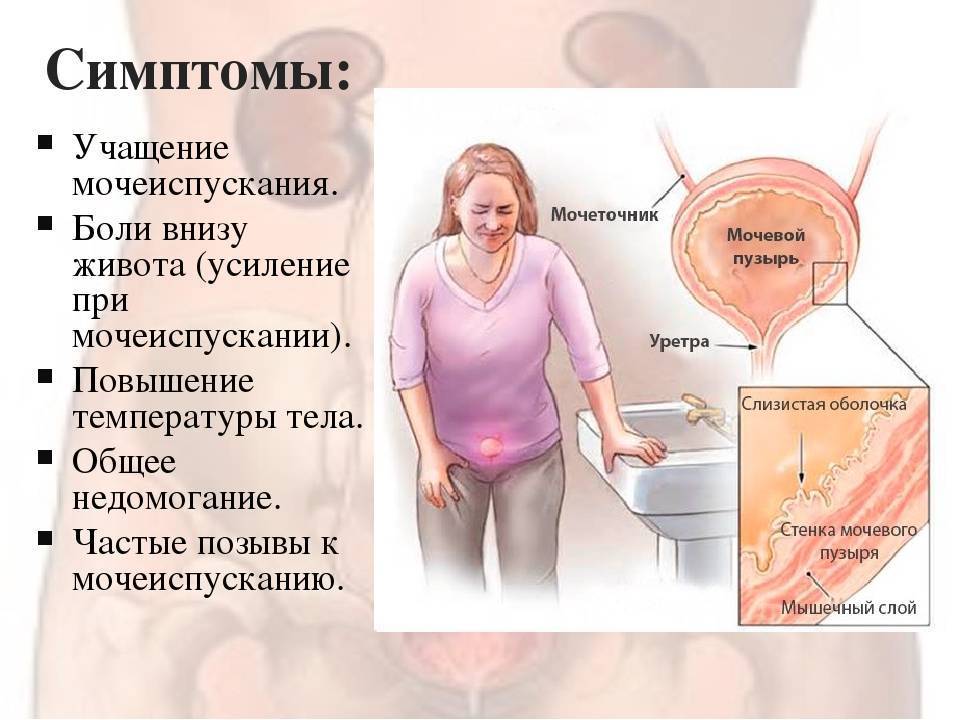
Симптомы цистита
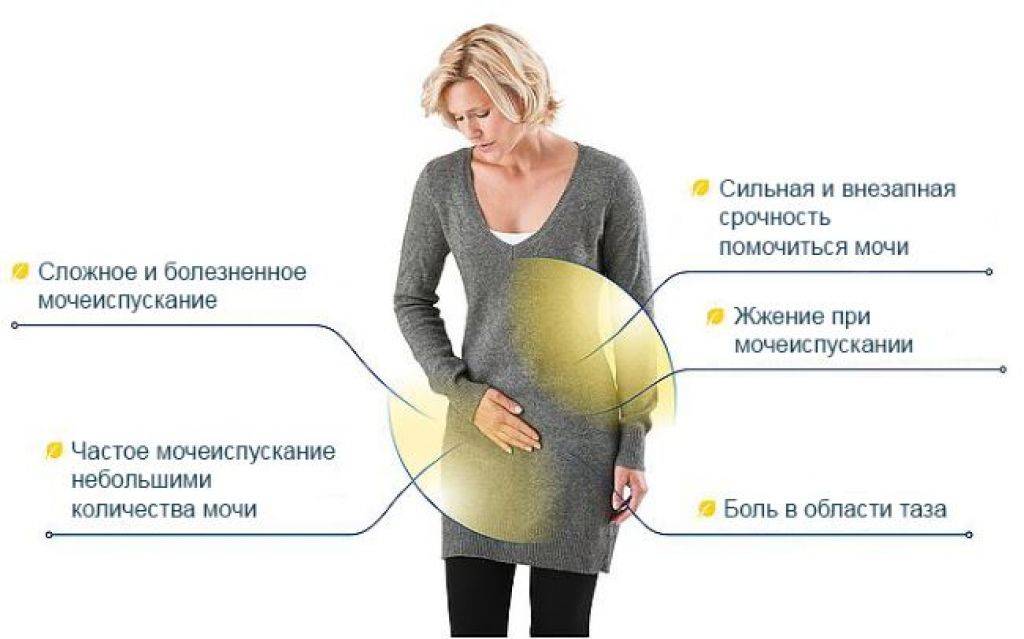
Инфекции нижних мочевыводящих путей имеют яркую клинику, которую легко узнать. Несмотря на то, что выделяют острый и хронический цистит, их проявления в период обострения, как правило, похожи:
- жалобы на боль, жжение и рези при мочеиспускании — неприятные ощущения сопровождают весь процесс целиком, от начала и до конца;
- боль в области над лобком;
- императивные позывы к мочеиспусканию, которые сложно игнорировать;
- частые походы в туалет, моча при этом выделяется малыми порциями;
- есть чувство неполного опорожнения мочевого пузыря;
- изменение характера мочи: она приобретает неприятный запах, цвет мутнеет, может быть примесь крови в последней порции мочи (необязательный симптом).
Важно отметить тот факт, что температура и симптомы интоксикации редки. Гипертермия бывает не выше 38 градусов, обычно до 37,5 и ниже
Во время осмотра врач обращает внимание на покраснение, припухлость, болезненность при пальпации области уретры и отсутствие патологических влагалищных выделений .
Существует категория осложненных циститов, которые могут проявляться высокой температурой, кровью в моче, нарушением оттока, недержанием мочи и другими симптомами .
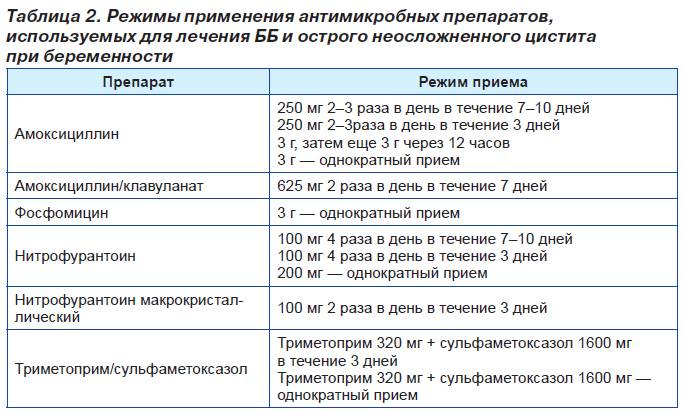
Лечение инфекций мочевыводящих путей у беременных
В зависимости от тяжести заболевания лечение может проводиться амбулаторно или в условиях стационара.
Обязательно необходимо лечит бессимптомную бактериурию, так как именно она является главной причиной развития более тяжелых заболеваний. Лечение можно разбить на поведенческие методы и антибиотикотерапию.
Поведенческие методы включают в себя простые гигиенические правила:
- Нельзя принимать ванну во время беременности, только душ
- Вытирать промежность после мочеиспускания или дефекации можно только по направлению спереди назад
- Тщательно мыть руки перед посещением туалета
- Не использовать мочалок для мытья промежности
- Пользоваться только жидким мылом, чтобы не допускать разведения бактерий в кусковом мыле
- Когда принимается душ, первым делом нужно мыть область вокруг мочеиспускательного канала
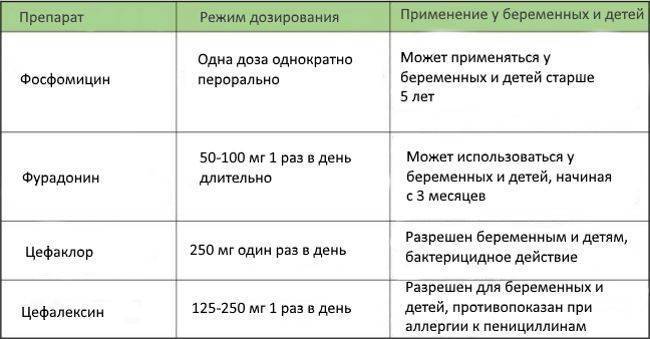
Для лечения антибиотиками используются препараты группы пенициллинов, цефалоспоринов, сульфаниламиды и нитрофураны. Как правило длительность терапии 14 дней. К препаратам второго ряда относят фосфомицин (монурал).
Выбор препарата, кратность приема, дозировка и продолжительность приема определяется лечащим врачом.
в акушерстве и гинекологи мы работаем по таким направлениям как:
- Ведение беременности с ранних сроков до родов
- Женская консультация
- TORCH инфекции (торч-инфекции)
- Антифосфолипидный синдром
- Базальная температура
- Беременность
- Ветрянка при беременности
- Планирование беременности
- Лекарства при беременности
- Внематочная беременность
- Восстановление промежности после родов
- Выделения у женщин из влагалища, выделения при беременности
- Выкидыш (самопроизвольный аборт)
- Рецидивирующее невынашивание беременности
- Генитальный герпес во время беременности
- Задержка месячных
- Замершая беременность
- Инфекции мочевыводящих путей у беременных
- Интимная пластика без операции
- Календарь беременности
- Лактация
- Многоводие у беременных
- Овуляция
- Определение пола ребенка
- Отеки при беременности
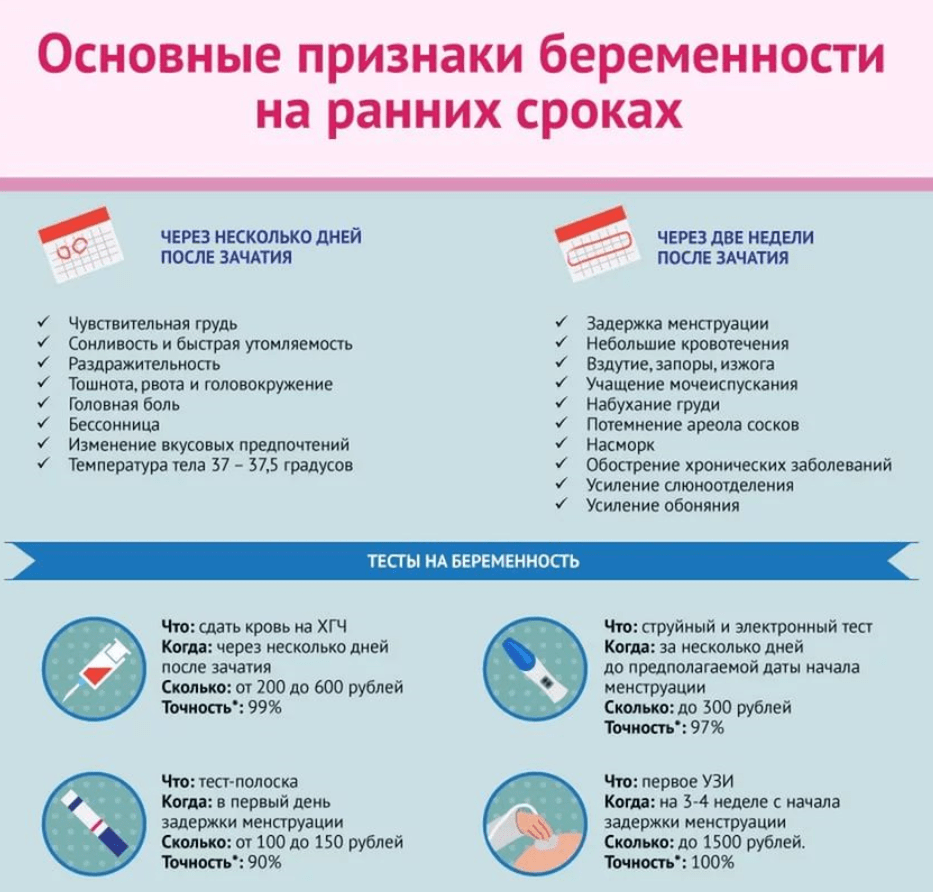
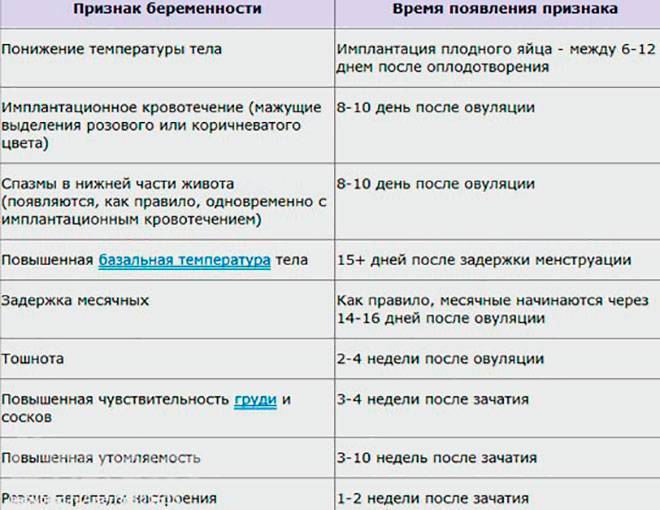
- Первые признаки беременности: симптомы беременности
- Прерывание беременности
- Пренатальный скрининг (двойной и тройной тест)
- Резус конфликт при беременности
- Тест на беременность
- Токсикоз при беременности
- Узи-диагностика синдрома Дауна и других хромосомных аномалий
Лечим такие проблемы:
- Аденомиоз
- Андексит
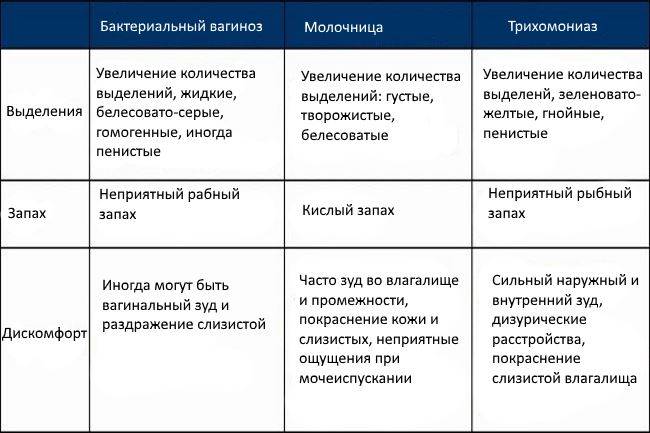
- Бактериальный вагиноз
- Бели
- Боли внизу живота
- Боль при мочеиспускании
- Боли при месячных: если в месячные болит
- Бесплодие
- Бесплодие при метаболическом синдроме: бесплодие у женщин с избыточной массой тела
- Необъясненное бесплодие
- Вагинальное кровотечение
- Вагинит
- Вирус папилломы человека (ВПЧ)
- Восстановление проходимости маточных труб
- Воспаление придатков
- Воспаление шейки матки
- Генитальный герпес
- Гиперплазия эндометрия
- Гарднереллез
- Дисплазия шейки матки
- ИППП
- О схемах лечения ЗППП
- Зуд половых органов
- Кондиломы
- Киста яичника
- Климакс
- Кровь в моче (гематурия)
- Кольпит
- Мастопатия
- Маточное кровотечение
- Месячные (менструация)
- Миома матки
- Микоплазмоз
- Молочница
- Папилломавирус
- Поликистоз яичников
- Полипы
- Противозачаточные средства
- ПМС – предменструальный синдром
- Рак матки
- Рак шейки матки
- Ранний климакс (ранняя менопауза)
- Синдром поликистозных яичников
- Спираль (внутриматочная спираль)
- Трихомониаз
- Уреаплазмоз
- Хламидиоз
- Цервицит
- Цистит
- Частое мочеиспускание
- Эрозия шейки матки
- Эндометрит
- Эндометриоз
- Эндоцервицит
Оперативная гинекология:
- Диагностическая гистероскопия (офисная)
- Хирургическая гистерорезектоскопия
- Диагностическая лапароскопия
- Лапароскопическая пластика маточных труб
- Лапароскопическая миомэктомия
- Лапароскопическое лечение внематочной беременност
- Лапароскопическое лечение эндометриоза
- Лапароскопическое лечение пролапса органов малого таза
- Лапароскопическое удаление кисты яичника
- Лапароскопическое лечение поликистоза яичников (дриллинг)
- Пластика малых половых губ
- Пластика влагалища после родов
- Хирургическое лечение недержания мочи
- Хирургическое лечение бартолинита (киста, абсцесс бартолиниевой железы)