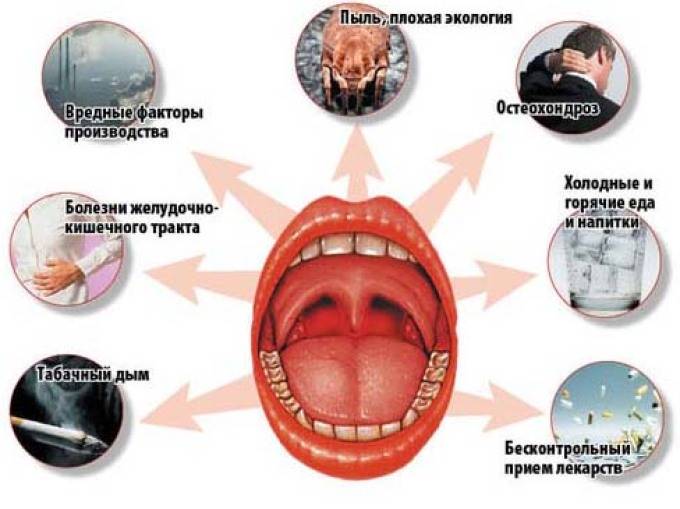
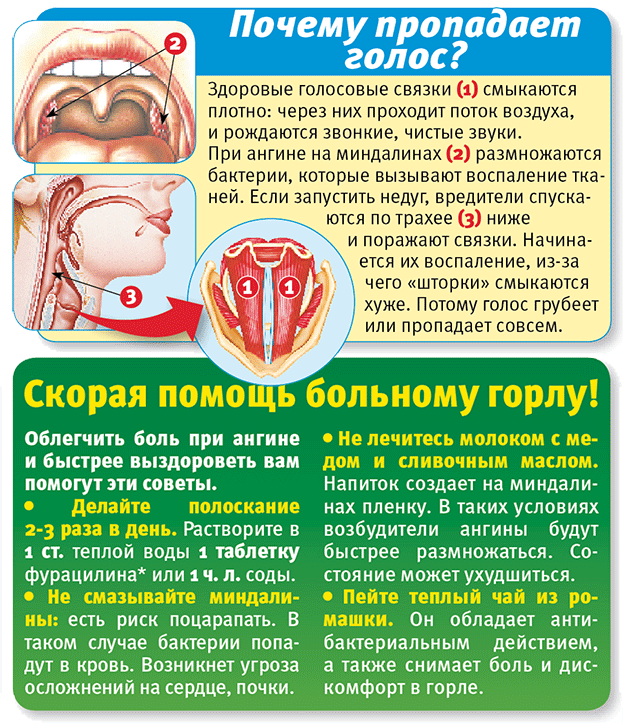
Основные причины развития воспаления наружных половых органов и влагалища у детей
Воспаление может возникнуть по многим причинам, наиболее часто причиной вульвовагинита становится:
Аллергическая реакция. Причиной патологии становится злоупотребление некоторыми пищевыми продуктами (сильными аллергенами являются шоколад, цитрусовые, продукты с большим содержанием красителей, мед). Аллергию также могут вызвать лекарственные средства, бытовая химия, синтетическое белье.
Длительное лечение антибиотиками. Не секрет, что антибиотики уничтожают не только болезнетворную бактерии, но и полезную микрофлору, которая в больших количествах «заселяет» влагалище
В этом случае важно наряду с антибиотиками принимать препараты для восстановления микрофлоры.
Посещение общественных или частных бань, саун, бассейнов, купание в загрязненных водоемах. Это наиболее распространенная причина инфицирования маленьких детей
Кроме того, у ребенка может возникнуть аллергия на хлор, который используют для дезинфекции воды в бассейне.
Инородное тело во влагалище. В познании своего тела малыши нередко пытаются совать небольшие предметы в естественные отверстия – нос, уши, рот и, иногда, во влагалище.
Вирусные и инфекционные заболевания. Вульвовагинит может появиться на фоне ОРВИ, гриппа, кори, краснухи, ветряной оспы и других заболеваний. В этом случае специфическое лечение не требуется, проводится терапия заболевания, вызвавшего патологию.
Глистная инвазия.
Общее снижение иммунитета и эндокринные нарушения.
Немаловажную роль играет особенности анатомо-морфологического строения влагалища у девочек в допубертатном периоде – нейтральная среда влагалища, тонкость слизистой оболочки, близость расположения ануса к входу во влагалище, что также способствует развитию воспаления.
Возможные последствия ангины у детей
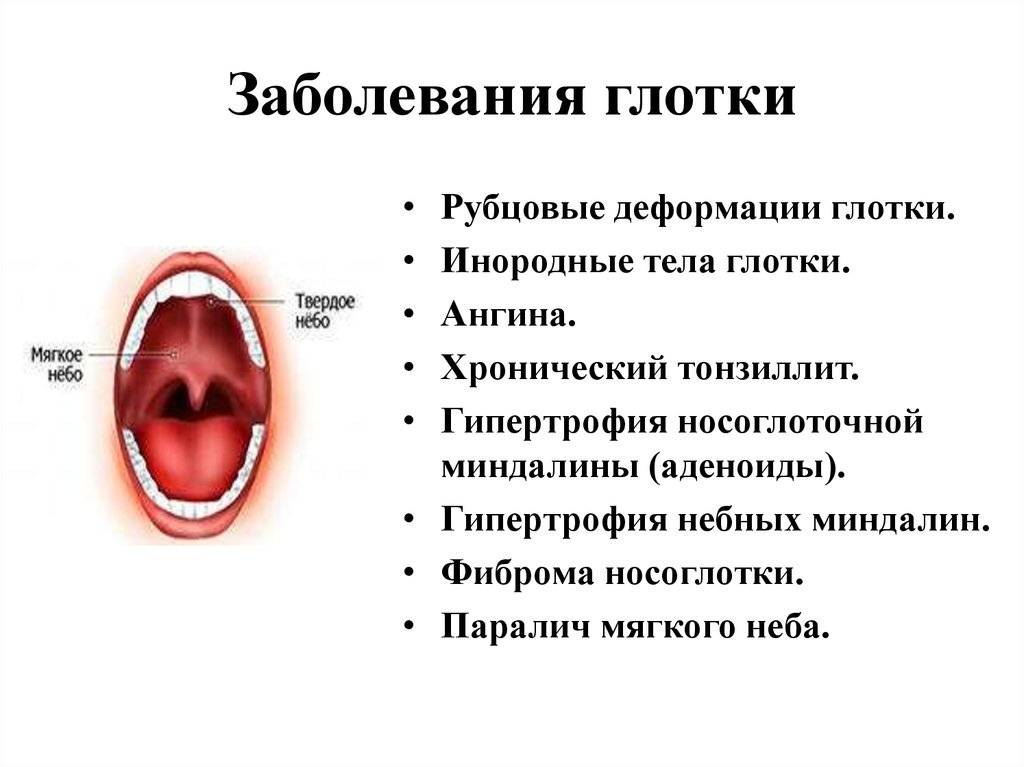
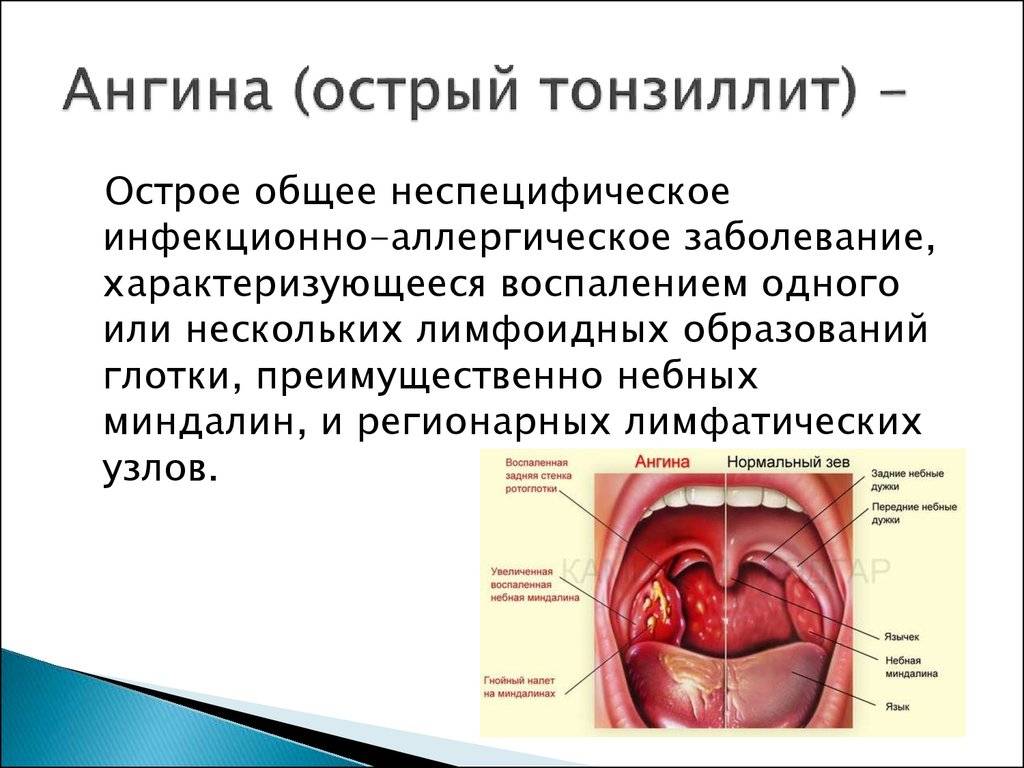
Ангина относится к тем диагнозам, которые при адекватном и своевременном лечении имеют благоприятный прогноз на выздоровление. Но если лечение было некорректным, не исключено развитие осложнений, которые могут проявиться сразу во время течения острого тонзиллита, а могут стать отсроченными и проявиться уже после выздоровления. Осложнения также подразделяют на местные, которые негативно отражаются на глотке, и общие, которые затрагивают другие органы и системы организма.
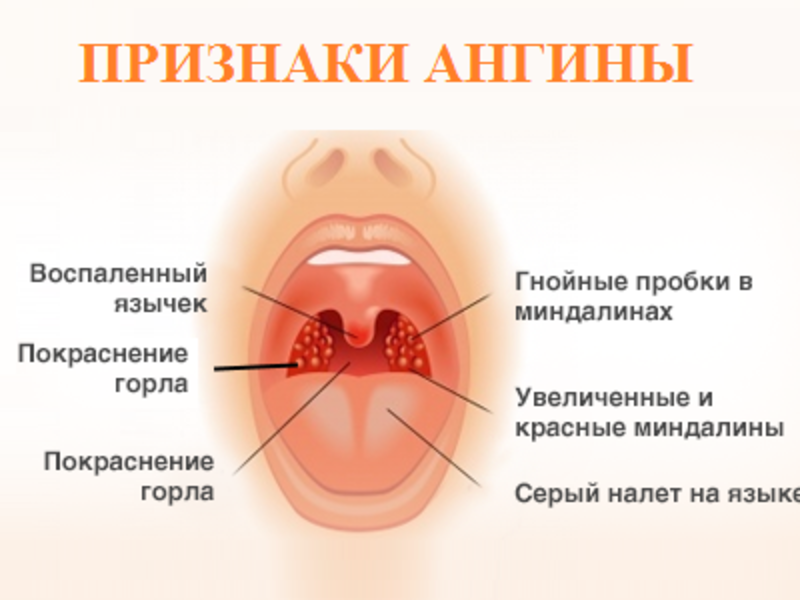
К местным последствиям ангины у детей относят:
- гнойный лимфаденит — воспаление лимфатических узлов, протекающее с образованием гнойных скоплений, болезнь лечится хирургически;
- отёк гортани — чем больше отёчность, тем выше риск развития удушья;
- отит — носоглотка связана с ухом посредством слуховой (евстахиевой) трубы, по ней инфекция во время кашля или резкого сморкания легко проникает в средний отдел уха, запуская в нём воспалительный процесс;
- паратонзиллярный абсцесс — состояние, при котором полость, расположенная в тканях вокруг миндалин, заполняется гноем;
- кровотечение из гланд;
- вероятность перехода в хроническую форму острого тонзиллита, то есть развитие хронического тонзиллита, когда симптомы болезни будут возвращаться в течение всего года, стихая лишь на время ремиссии.
К общим осложнениям относятся осложнения на сердце, почки и суставы.
Всех этих опасностей, безусловно, можно избежать, если своевременно провести диагностику и лечение заболевания.
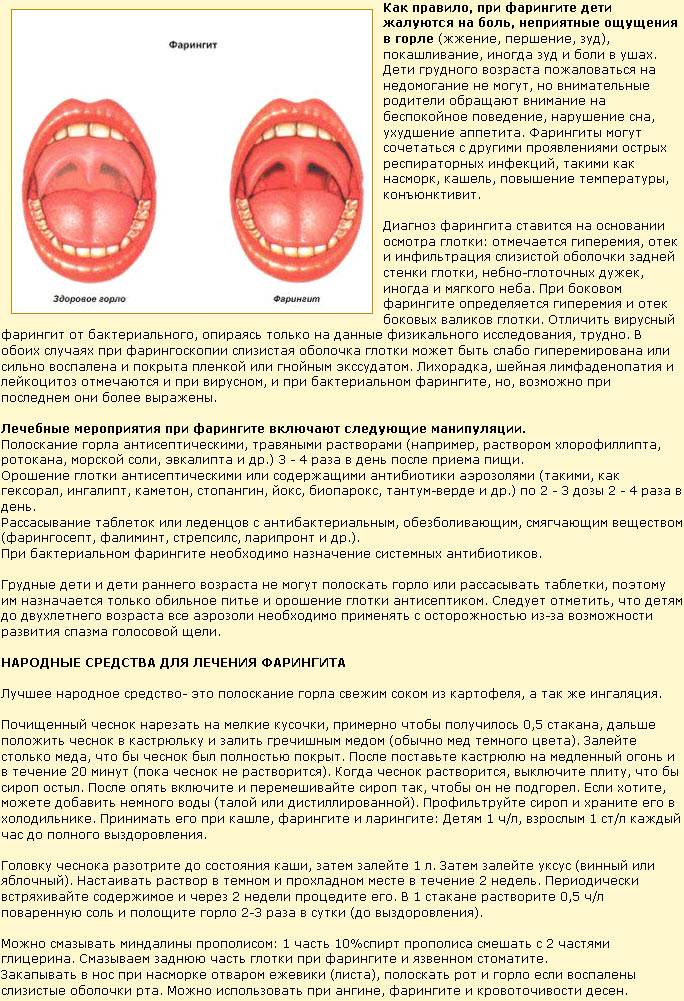
Симптоматика
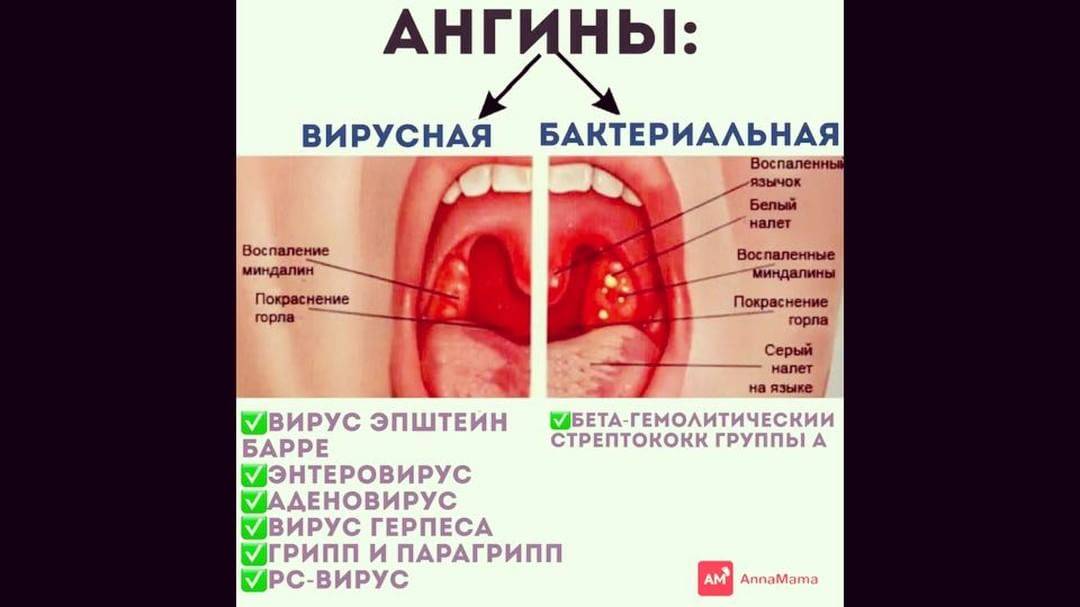
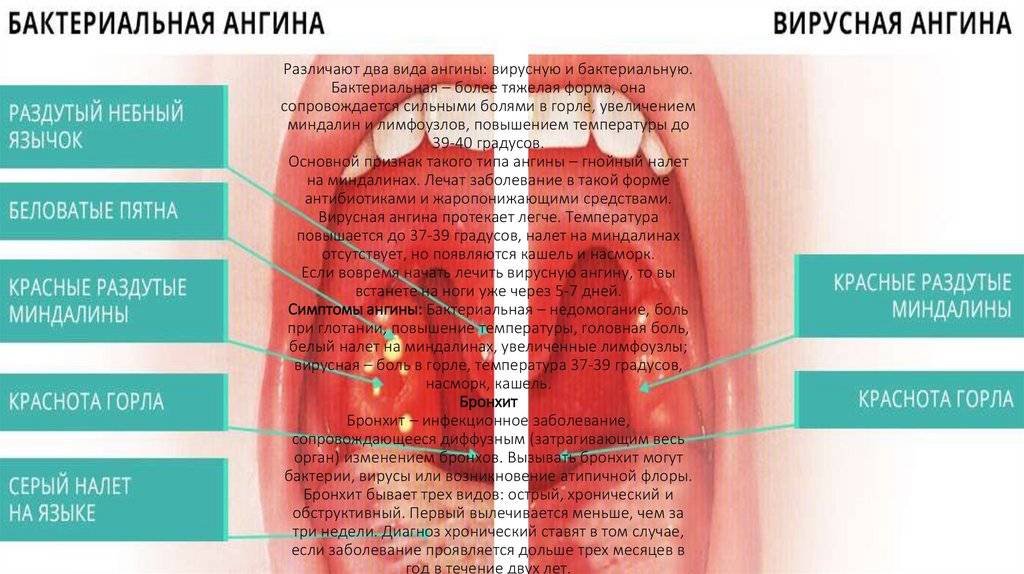
Развитие симптомов заболевания происходит от двух до четырнадцати суток. Главное отличие вирусной формы от болезни, вызванной бактериями— характерного гнойного налёта на нёбных миндалинах нет. Первые признаки, которые проявляются у больного, во многом схожи с развитием катаральной ангины:
- высокая температура тела (до 40°С);
- головные боли;
- вялость;
- «ломит» суставы;
- резкая боль в горле;
- увеличенные лимфатические узлы в подчелюстной области.
Уже через пару дней добавляются симптомы, присущие ОРВИ: кашель, насморк, першение в горле, тошнота, диарея, появление на гландах маленьких папул (округлых выпячиваний).
Каждая из разновидностей вирусной ангины имеет свои особенности. Так при аденовирусной форме может проявляться конъюнктивит и боли в животе. Болезнь обычно проходит за две недели.
Гриппозная форма начинается остро с резкого повышения температуры и сопровождается сухим кашлем, сильной головной болью, болью в горле и насморком. Болезнь, как правило, проходит через семь-десять дней.
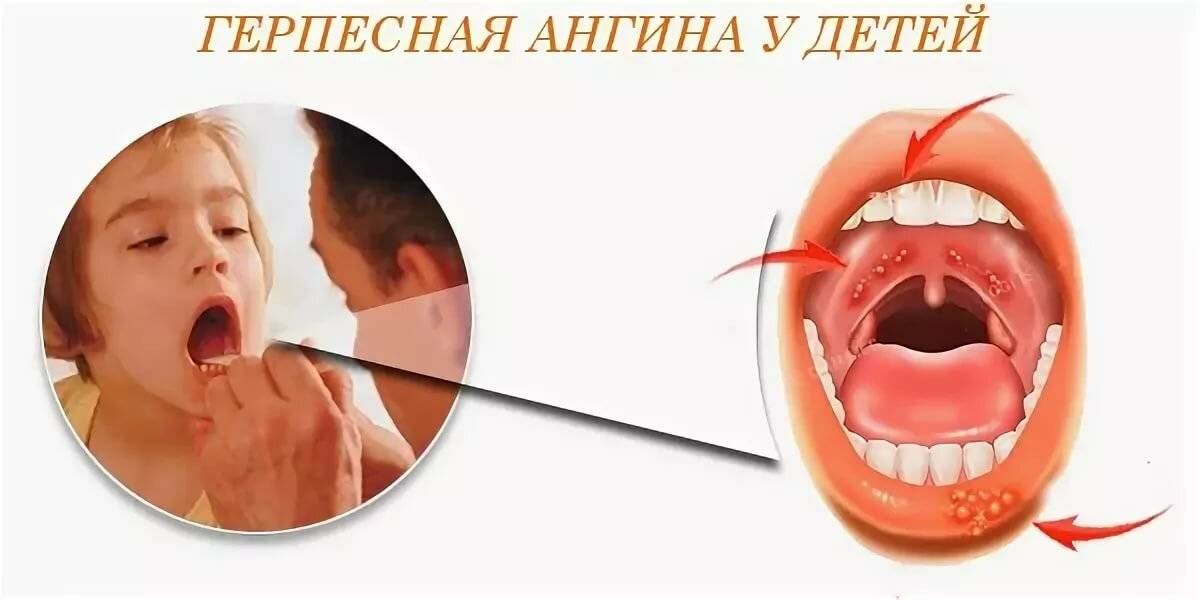
При герпетической форме на гландах образуются пузырьки с серой жидкостью. Через три-четыре дня они начинают лопаться.
До возраста 6 месяцев заболевание у грудничков встречается крайне редко, поскольку получаемые с молоком матери антитела защищают от инфекций. После до достижения ребёнком трёх лет количество этих антител снижается, заражение вирусами происходит всё чаще и чаще. Как только у малыша увеличивается количество собственных антител, он становится менее восприимчивым к вирусам, вспышки болезни случаются гораздо реже. После трёх лет частая заболеваемость вирусным тонзиллитом связана с переохлаждениями в холодное время года, слабой иммунной системой и постоянным заражением в дошкольных, школьных детских учреждениях и спортивных секциях.
Пик болезни приходится на первые пять дней, затем температура тела спадает. Именно в этот период больной наиболее заразен. Как только температура нормализовалась — значит с вирусом удалось справиться и опасности заражения для окружающих нет. Кашель и выделения из носа могут присутствовать до самого выздоровления, но наличие их — не показатель заразности.
Наиболее частые причины синехий малых половых губ у девочек
- Наследственный фактор. Часто синехии малых половых губ встречаются из поколения в поколение, так как иногда являются врожденным заболеванием. Очень часто такая патология наблюдается у тех девочек, у мам которых определяется недостаточное количество женского полового гормона – эстрогена;
- Слишком частое подмывание половых органов у девочки. Естественно, родителям необходимо с полной ответственностью подходить к личной гигиене девочки. Необходимо знать меру, так как интенсивное и частое подмывание может способствовать образованию синехий малых половых губ. Родителям стоит быть особенно осторожным с использованием в уходе за маленьким ребенком обычного мыла, так как оно негативно воздействует на нежную кожу вульвы. Это обусловлено тем, что в состав любого мыла входит щелочь, которая при контакте с водой может спровоцировать раздражение и гиперемию наружных половых органов. После данного состояния наступает период заживления, что приводит к образованию синехий малых половых губ. Для предупреждения этого патологического процесса необходимо четко знать, сколько раз в сутки и как правильно осуществлять подмывание маленькой девочки. Нужно знать, какие средства интимной гигиены можно использовать для безопасного мытья девочки;
- Искусственная одежда, неудобная для девочки. Встречаются случаи, когда синехии малых половых губ наблюдаются у девочек в возрасте от 3 до 8 лет, которые часто и длительно носят синтетическую одежду, стесняющую половые органы при носке. При ношении такой одежды наблюдается сдавление половых органов и натирание вульвы, что вызывает развитие такого патологического состояния, как синехии малых половых губ. Данное заболевание может встречаться у девочек при ношении очень облегающей одежды. Это способствует усиленной работе потовых желез, что клинически проявляется увеличенным отделением пота, а кроме того, болезнь может вызвать раздражение половых губ. Также врачи не советуют носить белье, пошитое небрежно из грубой ткани, так как оно может натирать интимную зону девочки;
- Инфекция, локализующаяся в мочеиспускательном канале. Образование синехий малых половых губ может быть вызвано присутствием инфекционного агента в мочеиспускательном канале. Иногда данная патология может протекать бессимптомно (в скрытой форме) и в начале заболевания визуализируется как маленький участок гиперемии. В случае, если лечение было назначено несвоевременно или неправильно, могут возникнуть истинные синехии малых половых губ;
- Вульвовагинит. Это патологическое состояние, которое чаще наблюдается у взрослых женщин. В свою очередь, оно может спровоцировать развитие синехий малых половых губ у девочек. Первично происходит развитие воспалительной патологии в половых органах, которое постепенно вызывает образование синехий малых половых губ. Возбудители данного заболевания могут находиться в естественных условиях окружающей среды. В результате девочка может заразиться этими инфекционными агентами при посещении природных водоемов, использовании чужих полотенец и мочалок. Профилактическим мероприятием для предупреждения появления синехий малых половых губ будет информирование ребенка, что нужно пользоваться только своими вещами личной гигиены и тщательно мыть руки. Также появлению синехий малых половых губ может способствовать неаккуратное отношение родителей к своему ребенку, которое проявляется в стирке детских вещей вместе со взрослыми вещами. Одной из причин возникновения синехий может стать дотрагивание к половым органам девочки грязными руками. Родителям нужно со всей ответственностью относиться к гигиене ребенка, а именно стирать вещи ребенка отдельно от всех остальных вещей. После сушки вещи девочки обязательно нужно гладить утюгом;
- Аллергические реакции. Синехии малых половых губ у девочки могут возникать как проявление аллергических реакций. Это связано с тем, что поверхность вульвы очень чувствительна к различным раздражающим факторам. Она подвержена разнообразным реакциям аллергического характера. Воспалительные реакции вульвы без должного лечения могут привести к формированию синехий малых половых губ.
Методы диагностики мононуклеоза
Симптомы мононуклеоза не являются специфическими. Поэтому диагностика основывается, прежде всего, на данных лабораторных исследований. Необходимые исследования объединены в профиле “Диагностика инфекционного мононуклеоза”.
Общий анализ крови
Общий анализ крови при мононуклеозе обычно показывает увеличение количества лейкоцитов и СОЭ. Характерно значительное увеличение лимфоцитов и моноцитов, вместе эти разновидности могут составлять до 80-90% от общего количества лейкоцитов. Основным признаком мононуклеоза является повышение количества специфических клеток – атипичных мононуклеаров (представляющих собой изменённые лимфоциты) до уровня свыше 10%. Однако они обнаруживаются не ранее, чем на 5-й день с начала болезни.
Биохимический анализ крови
Мононуклеоз может проявиться в результатах биохимического анализа крови в виде двух- или трехкратного увеличения активности АлАТ и АсАТ. При пожелтении кожи (желтухе) увеличивается билирубин.
Серологический анализ крови
С помощью серологического анализа могут быть выявлены специфические антитела к возбудителю мононуклеоза – вирусу Эпштейна-Барр.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Основные причины боли в горле у детей
Что
именно вызвал боль в горле у ребенка –
может зависеть от возраста, времени
года и климатической зоны. Чаще всего
ангину вызывают вирусы, в бактерии
являются второй по вероятности причиной
заболевания. Все возбудители передаются
в основном контактным путем, когда
ребенок прикасается к носу, глазам или
рту руками, бывшими в контакте с зараженным
человеком или зараженными предметами
(игрушками, дверными ручками, столовыми
приборами). Для установления причин
ангины рекомендуется проведение
лабораторных исследований.
Известно
множество вирусов, которые вызывают
боль и отек горла. Наиболее распространенны
респираторные вирусы, вызывающие ОРВИ.
Другие вирусные возбудители, способные
вызвать симптомы ангины, это вирусы
гриппа герпеса, энтеровирусы, аденовирусы
и вирус Эпштейна-Барра (причина
мононуклеоза).
Наиболее
распространенным бактериальным
возбудителем ангины являются стрептококки
группы A. В зимнее или раннее весеннее
время до трети ангин у детей школьного
возраста возникает из-за стрептококков.
Стрептококковая ангина нечасто
встречается у детей младше 2-3 лет.
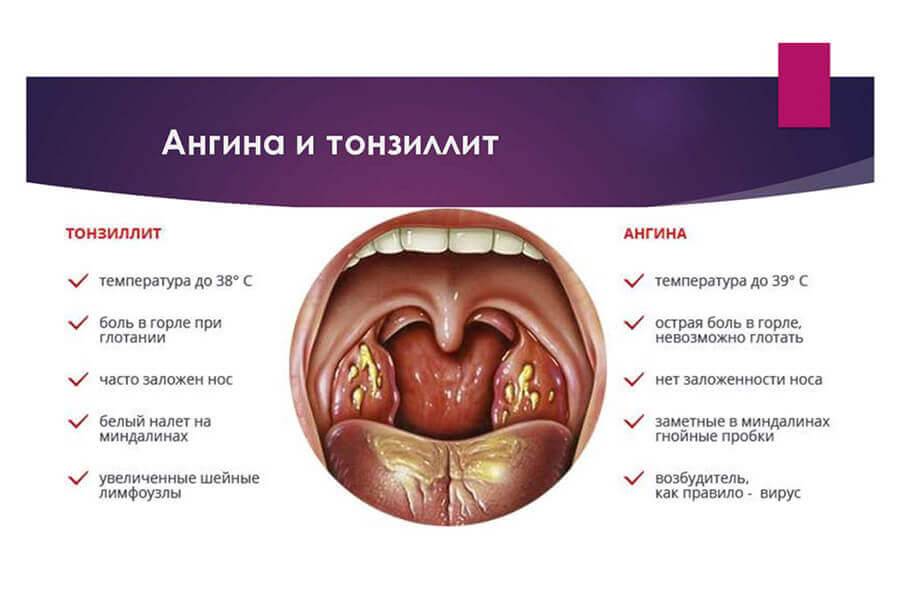
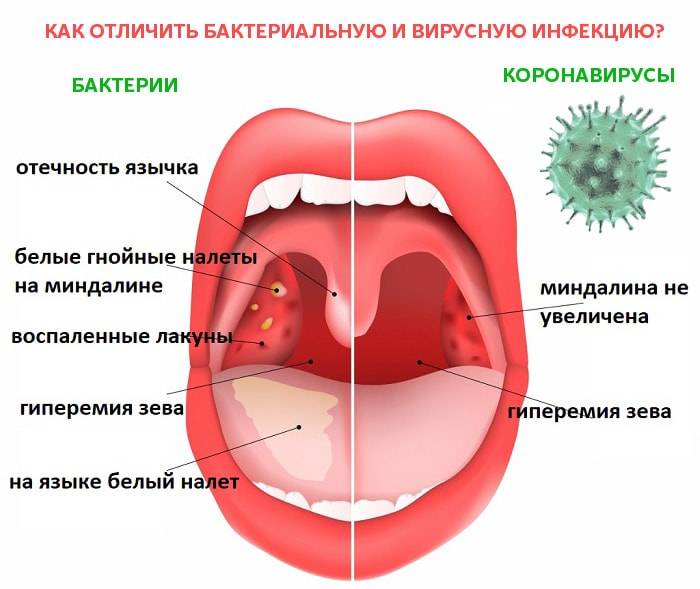
Бактериальная
ангина отличается резким началом
заболевания, с болью в горле, тошнотой
и рвотой, лихорадкой свыше 38,3°C. У детей
младшего возраста стрептококковая
инфекция может протекать с температурой
менее 38,3°C . Младенцы младше одного года
при ангине могут иметь субфебрильную
температуру.
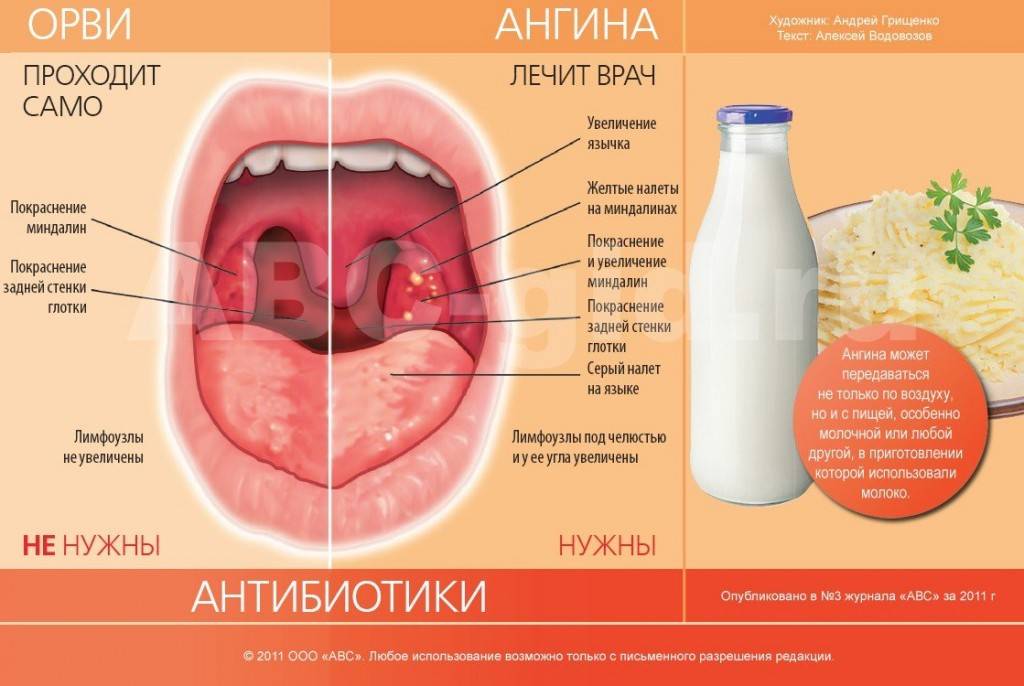
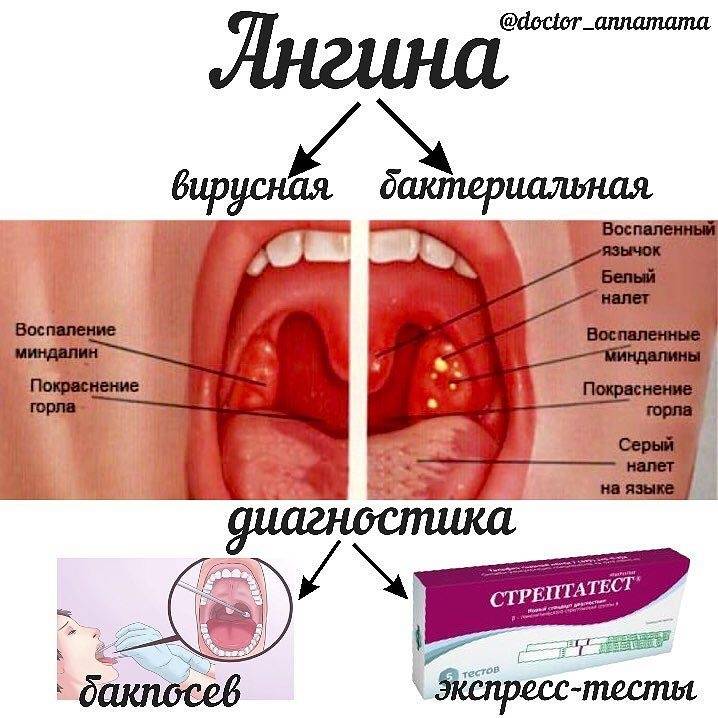
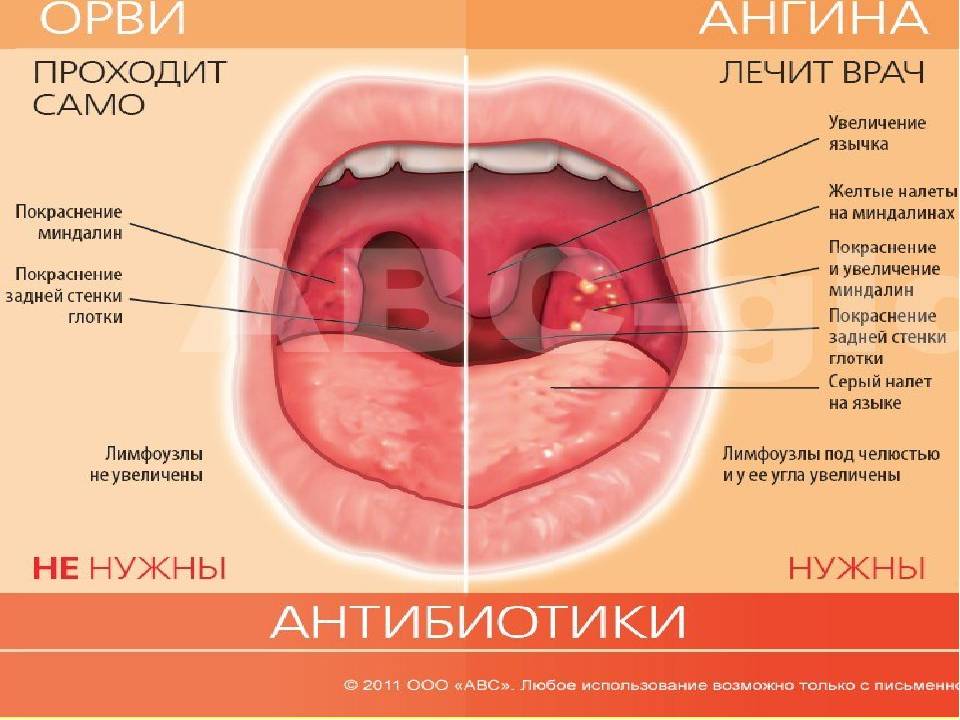
Большинство случаев ангины имеют вирусную причину и не требуют лечения. Но детей с ангиной, вызванной стрептококком группы А, необходимо лечить антибиотиками, чтобы предотвратить распространение инфекции и развитие потенциально опасных осложнений, таких как ревматическое поражение клапанов сердца.
Диагностика
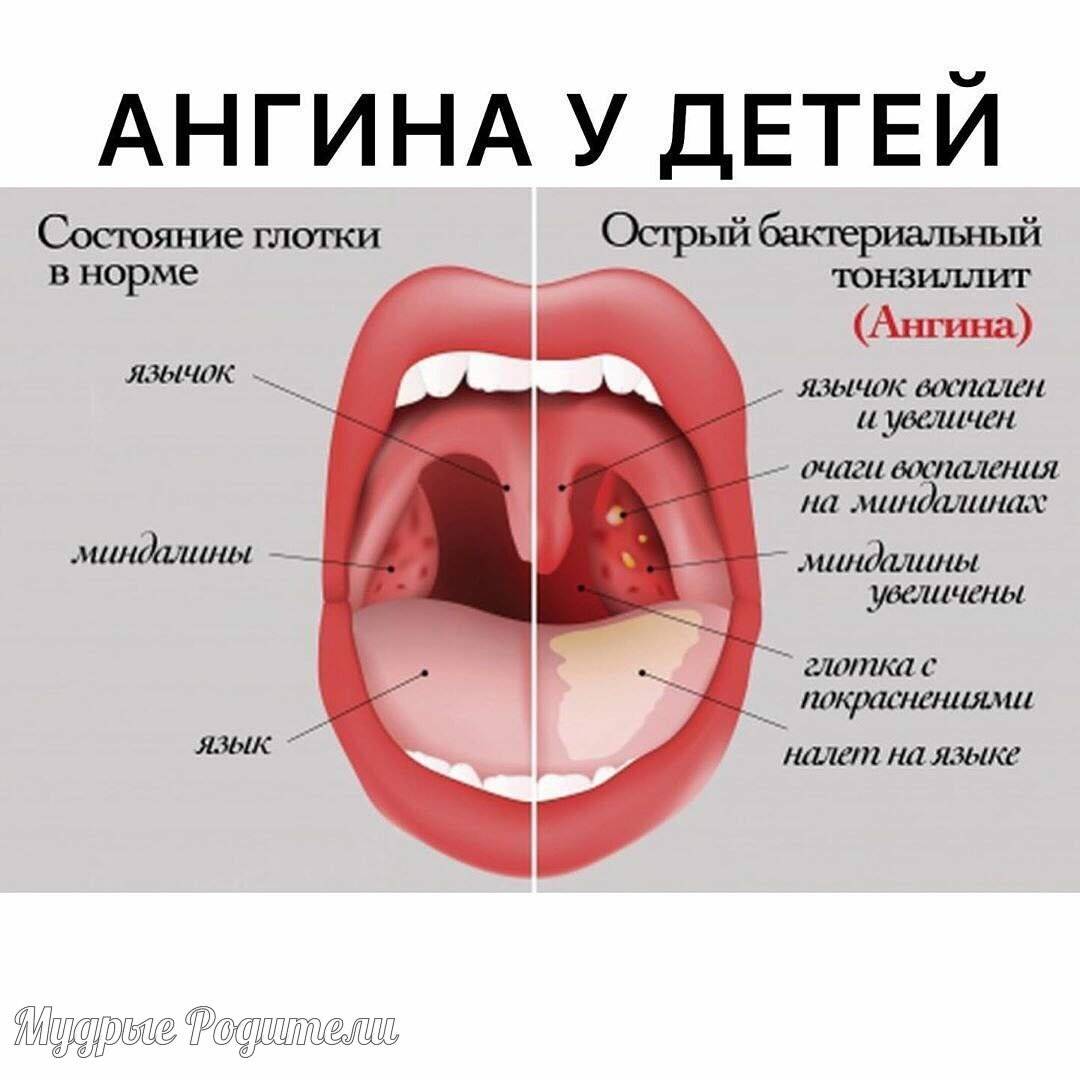
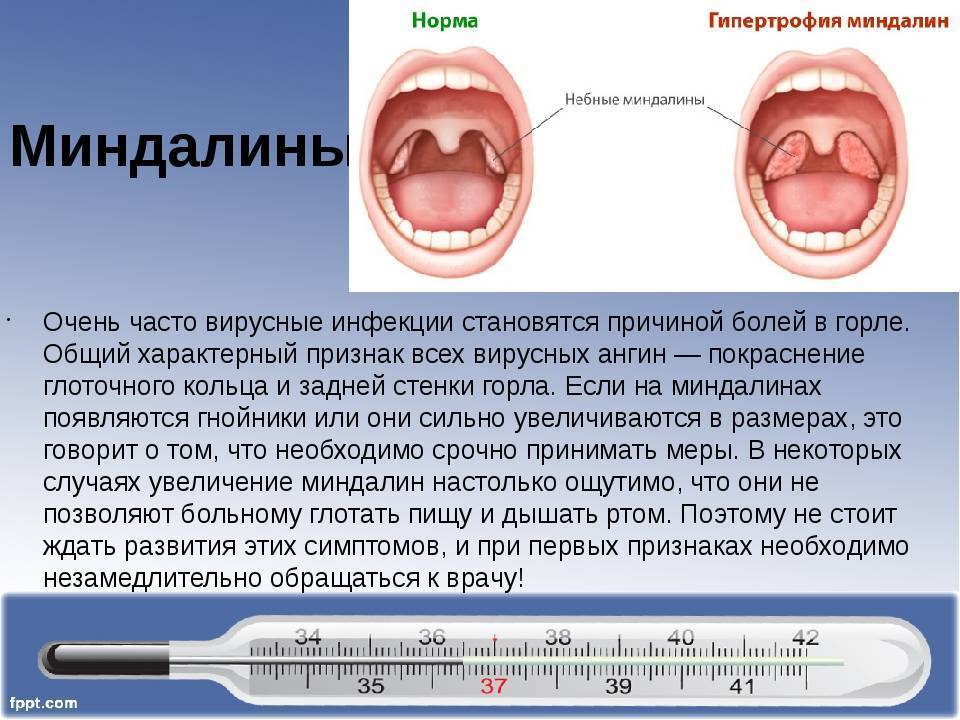
Консультация врача — оториноларинголога начинается со сбора анамнеза и жалоб пациента. Лор-врач выясняет, как долго проявляются симптомы воспаления и проводилось ли уже какое-то лечение. Непосредственный осмотр включает пальпацию шеи, околоушной и затылочной областей. Затем лор-врач осматривает ротовую полость и глотку. При необходимости проводится эндоскопическое исследование глотки. Он оценивает состояние слизистых оболочек, нёбных миндалин (их размер, наличие на них налёта или гнойных пробок в них).
Также пациенту могут быть назначены лабораторные анализы: общий анализ крови, мазок из зева. При подозрении на развитие осложнений дополнительно проводятся серологические исследования крови, рентгенологическое исследование, электрокардиография и др.
Острый тонзиллит: лечение ангины у детей
Терапия хронического тонзиллита включает приём лекарственных препаратов и физиотерапевтические процедуры. В качестве медикаментозной терапии назначаются:
- антибиотики;
- жаропонижающие препараты;
- антисептические растворы для полоскания горла;
- антисептические спреи для обработки миндалин и слизистой оболочки глотки;
- таблетки и пастилки от боли в горле.
Больному очень важно придерживаться диеты, исключив слишком горячую или холодную жидкость, острую или твёрдую пищу. Если у ребёнка нет аппетита — не настаивайте, но чаще поите его тёплым чаем, морсами или компотами
Комнату больного необходимо часто проветривать и проводить влажную уборку.
Во-первых, они могут спровоцировать аллергическую реакцию, во-вторых, народная медицина не должна применяться как единственный способ лечения — только в качестве дополнительного метода. При лечении ангины у детей можно полоскать горло отварами трав (ромашки, шалфея), употреблять мёд и другие продукты пчеловодства.
При выполнении всех рекомендаций оториноларинголога симптомы постепенно стихают, и малыш идёт на поправку.
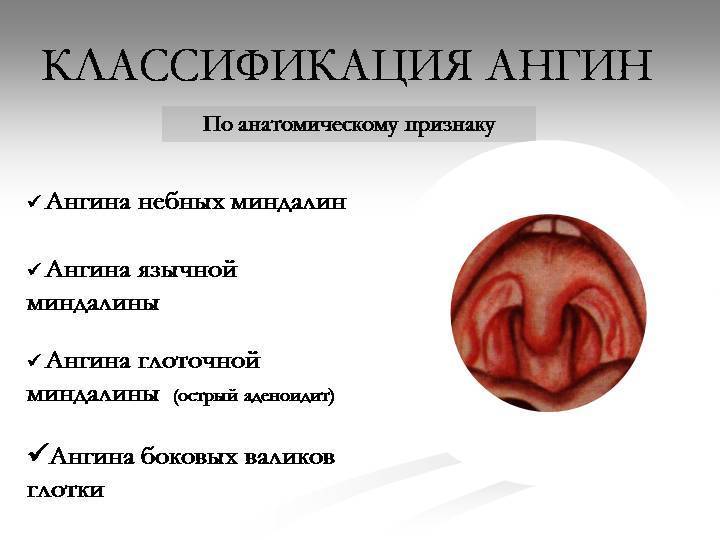
Формы протекания ангины у детей
У детей встречаются все виды ангины, которыми болеют взрослые. Всё зависит от возраста ребёнка. У детей до 3 лет чаще всего ангина развивается из-за герпетической инфекции. У детей от 3 до 7 лет ангину чаще вызывает бактериальная флора (но доля стрептококковой инфекции невелика), в школьном и подростковом возрасте – тоже бактериальная (в половине случаев виной стрептококк).
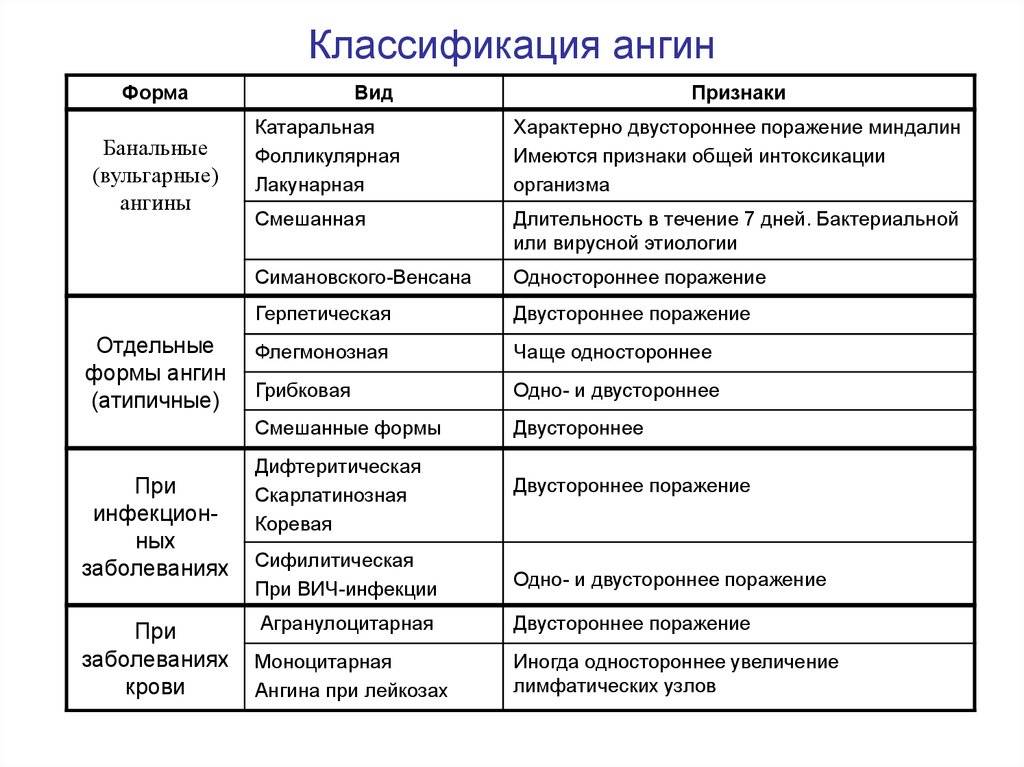
Ангины подразделяют на:
- первичные – воспаление сразу начинается в нёбных миндалинах (гландах);
- вторичные – ангина возникает на фоне других инфекционных заболеваний (скарлатины, дифтерии, кори и т.п.);
- специфические – когда нёбные миндалины поражает специфическая микрофлора (грибы, хламидии и т.п.).
По характеру изменений, происходящих в гландах, выделяют следующие формы ангины:
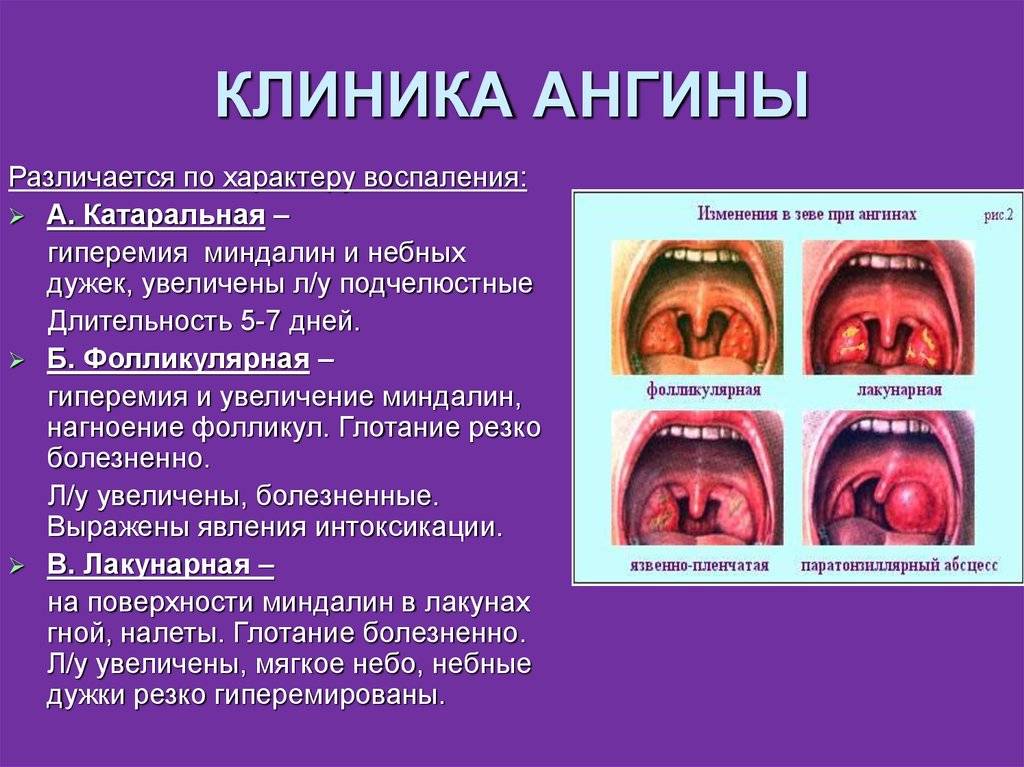
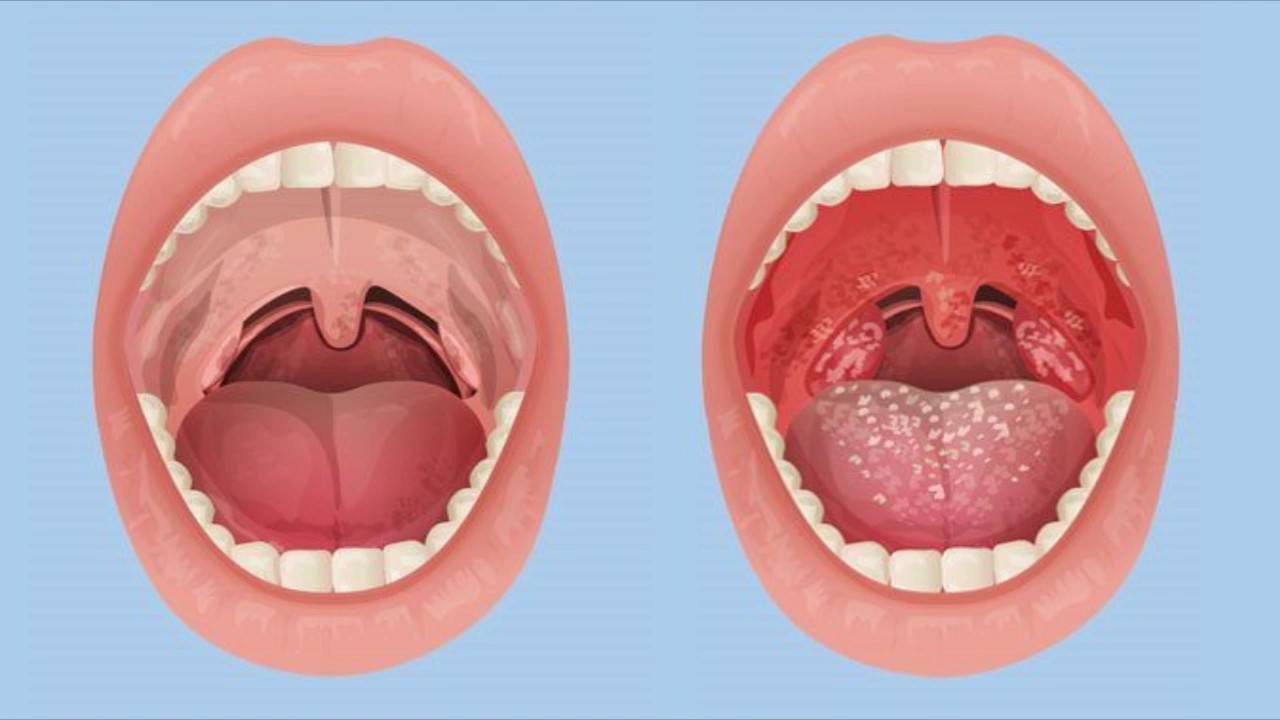
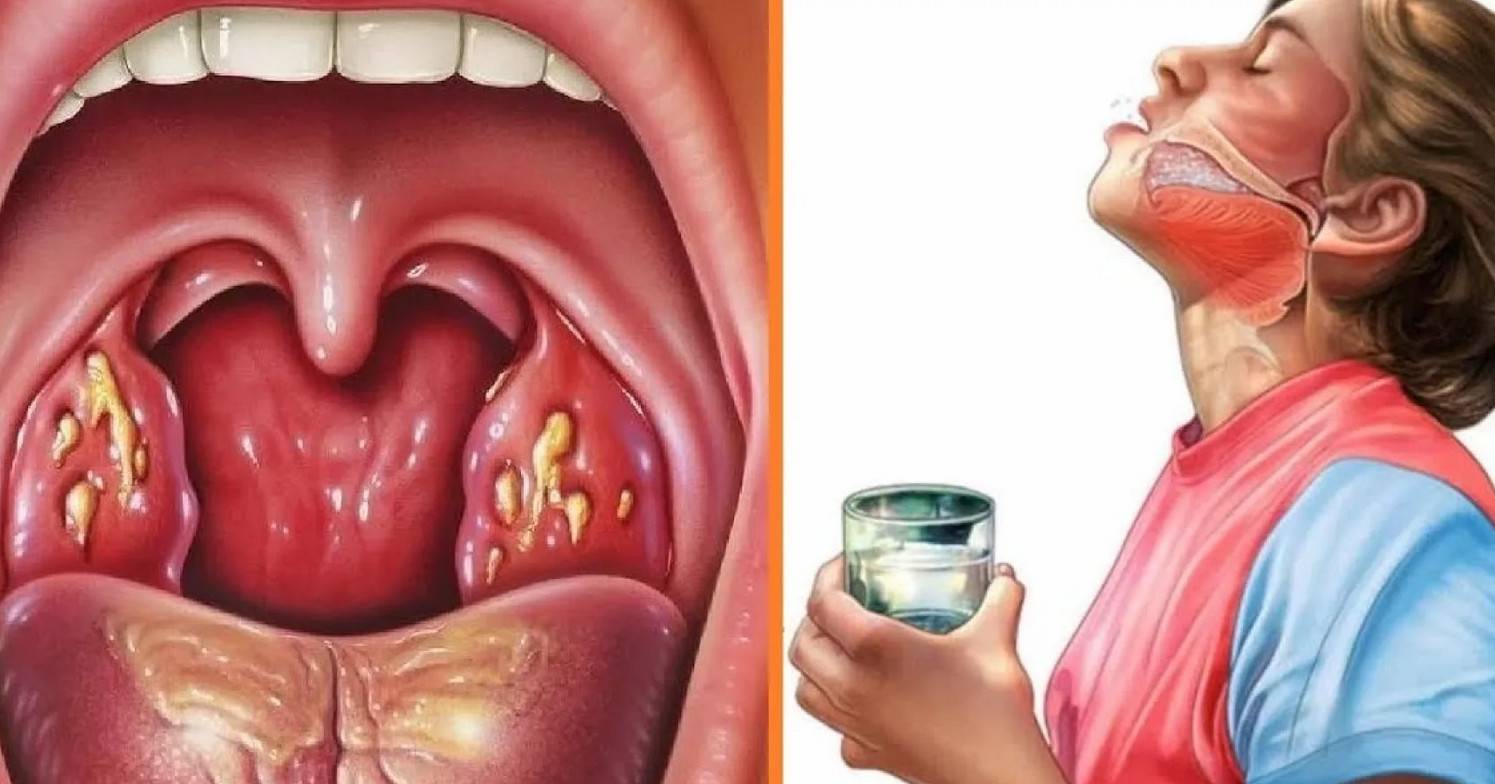
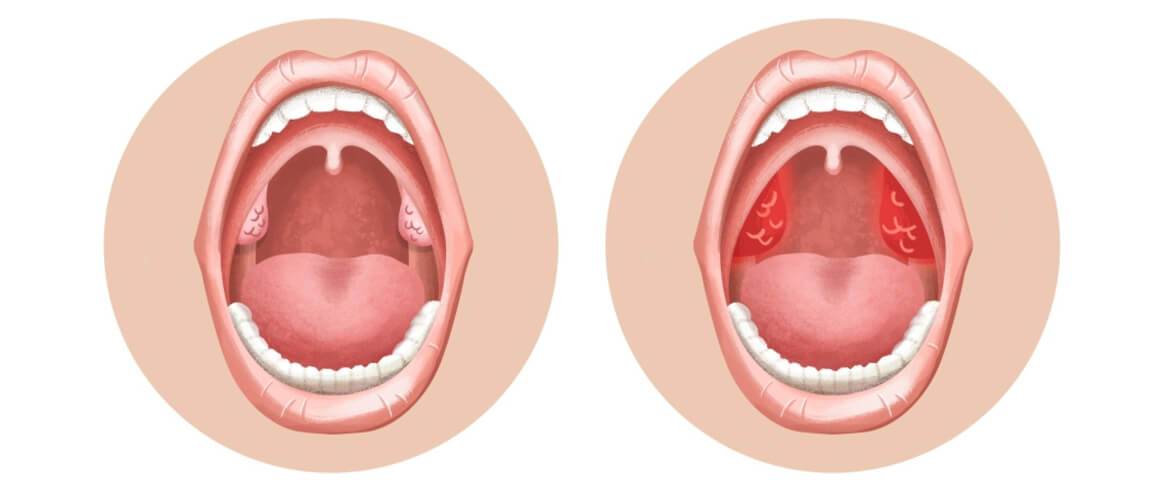
- Катаральная – самый лёгкий вид болезни, который затрагивает лишь поверхность миндалин. О воспалительном процессе говорят увеличение и покраснение гланд. Если болезнь не лечить, в течение 3-5 дней катаральная ангина переходит в другую форму.
- Фолликулярная – на поверхности нёбных миндалин возникают гнойнички – гнойные фолликулы. Больному становится легче, когда эти гнойнички вскроются. Выздоровление наступает ориентировочно через неделю.
- Лакунарная ангина – по симптоматике схожа с фолликулярной, но протекает тяжелее. Гнойный налёт появляется в лакунах миндалин. Эту форму ангины легко спутать с дифтерией. Болезнь длится около недели, но при отсутствии грамотного лечения может привести к осложнениям.
- Флегмонозная ангина – достаточно редкая, но тяжёлая форма ангины, при которой формируется гнойный абсцесс с одной стороны. Абсцесс нужно обязательно вскрыть. После этого больному становится легче. Флегмонозная ангина чаще возникает как осложнение фолликулярной и лакунарной форм.
- Некротическая ангина – на миндалинах образуется серый налёт. Когда налёт отторгается, на его месте образуются кровоточащие язвочки. Это тяжёлая форма ангины.
По тяжести течения выделяют ангину лёгкую, средней тяжести и тяжёлую. При лёгкой форме ангины температура не превышает 38°С и держится до 5 дней. Отмечается болезненность в горле и небольшое увеличение лимфоузлов. Но сильной слабости нет.
При ангине средней тяжести температура достигает отметки 38,5°С. Ощущается слабость, ломота в мышцах и суставах. Лимфатические узлы увеличены. Симптоматика длится до 8 дней. На гландах заметен гнойный налёт, который проходит за неделю. Осложнений нет.
Ангины тяжёлой формы протекают с ярко выраженными симптомами интоксикации: температура под 40°С, которая держится больше недели, рвота, диарея, боли в животе. На гландах присутствует налёт, который не исчезает больше недели. Лимфоузлы болезненны и сильно увеличены. Возможны судороги.
По наличию осложнений ангина бывает без осложнений и с осложнениями.