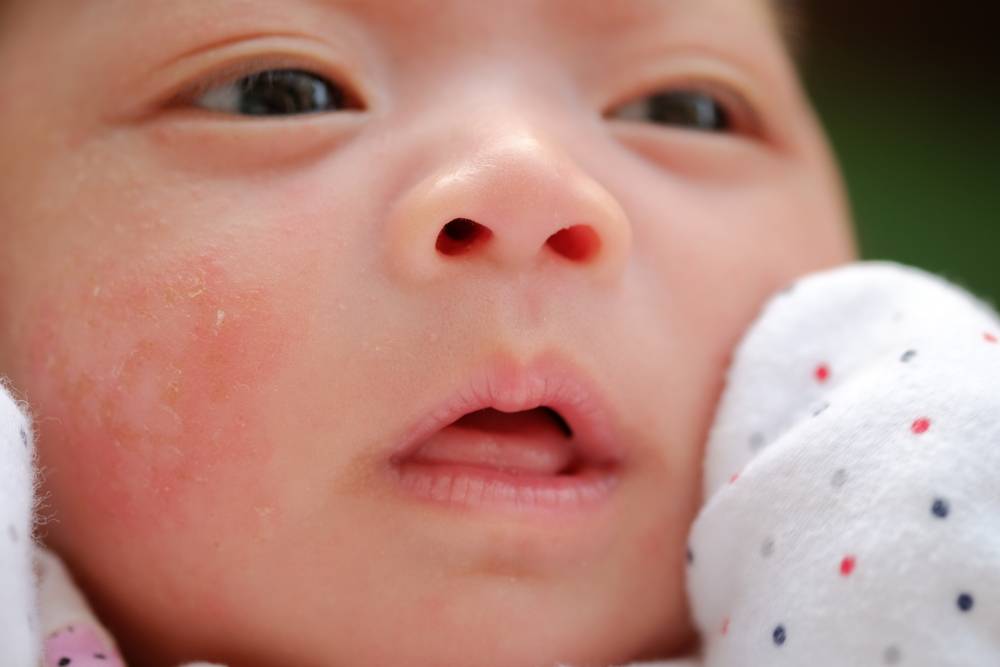
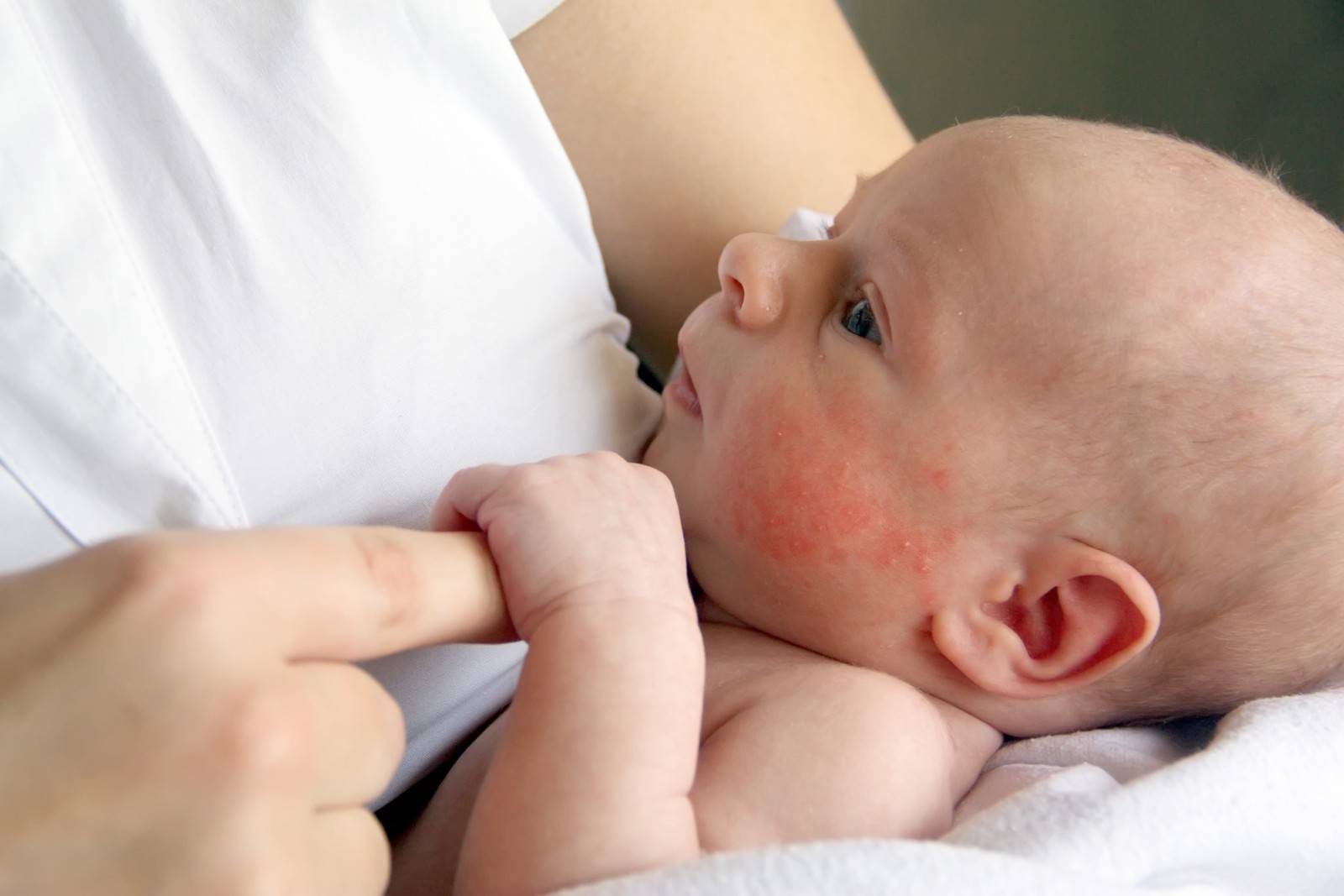
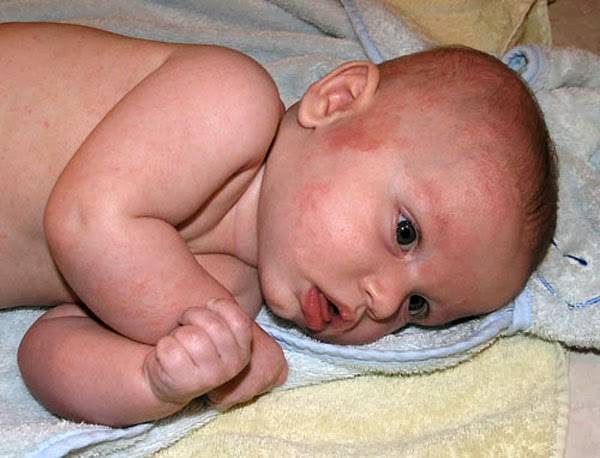
Как диагностируют потницу
При малейших высыпаниях у грудничка рекомендуется незамедлительно обратиться в медицинское учреждение, чтобы исключить или не пропустить более тяжелую патологию. Врач для начала делает визуальный осмотр, слушает жалобы родителей и на основе этого устанавливает диагноз. Этого вполне достаточно, чтобы отличить потничку от прочих видов сыпи.
При каких симптомах и признаках нужно обязательно обращаться к педиатру:
- Грудничок стал очень беспокойным, отказывает от еды, не спит;
- На тельце появились пятнышки, пузырьки или покраснения, которые отекают и воспаляются;
- Наблюдается высокая температура, которая не падает даже после приема лекарства.
Кроме этого, врач также может назначить обследование, если воспаление перешло в запущенную стадию: анализ крови, соскреб с пузырьков и исследование содержимого, бактериологический посев.
Чаще всего после осмотра педиатр назначает лечение, которое можно проводить на дому. Однако стоит быть готовым к тому, что, возможно, придется какое-то время провести в медицинском учреждении для организации постоянного наблюдения.
Чем и как лечить потницу
При лечении острой формы потнички применяют как традиционные, так и народные методики. Кроме этого, врачи дают рекомендации, которые необходимо соблюдать в период терапии:
- Почаще предлагать обычную воду, чтобы исключить развитие обезвоживания в организме;
- По возможности полностью исключить использование подгузников;
- Проводить водные процедуры два раза в день;
- Использовать полотенца из мягких тканей, чтобы лишний раз не травмировать кожу;
- Следить за чистотой и оптимальным температурным режимом в комнате.
Традиционные методики
Консервативное лечение предполагает использование медицинских препаратов, направленных на снятие воспалительных процессов и гиперемии, устранение патогенных микроорганизмов, уменьшение болевых ощущений и жжения, интенсивное восстановление клеток эпидермиса.
Детям, в том числе и младенцам назначают следующие лекарственные препараты:
- бепантен,
- цинковая мазь,
- фенистил,
- судокрем,
- пантестин,
- деситин.
препараты для лечения потницы
Для детей после одного года:
- азитромицин,
- тримистин,
- фукорцин,
- левомеколь.
лекарства для лечения потницы
Перед тем как применять то или иное средство, рекомендована консультация педиатра. Кроме этого, использование лечебных мазей желательно совмещать с купаниями в слабом растворе марганцовки. Такие ванночки помогают снять воспаление, убрать отечность, обладают антибактериальным и заживляющим действием.
Также рекомендовано в уходе использовать специальную детскую присыпку для обработки пораженных участков. Однако присыпкой нежелательно просто сыпать из бутылочки. Необходимо посыпать на ладони, растереть и только потом делать обработку.
Народные способы
Сода, йод, календула, ромашка, череда – все эти средства успешно борются с потничкой, поскольку способны быстро убирать воспаления, заживлять мелкие повреждения.
Для детей любого возраста применяются:
- Содовые примочки – ложка соды на стакан теплой воды. В течение нескольких дней в утреннее и вечернее время необходимо на воспаленные области прикладывать ватные диски, смоченные в содовом растворе. После процедуры рекомендуется смазывать обработанные зоны детским кремом. Дает противовоспалительный и антибактериальный эффект.
- Йодный раствор – на стакан воды пять капелек йода. Ежедневно утром и вечером протирать раствором поврежденные зоны. Средство можно использовать не больше пяти дней. Быстро восстанавливает эпидермис и препятствует дальнейшему развитию.
- Лавровый отвар – крепкий настой листьев растения добавляют в вечернюю ванночку для купания. Не рекомендуется использовать это средство для лечения детей до двух лет, а также тех, у кого присутствуют ранки.
- Настой календулы – быстро заживляет, останавливает воспаление, убирает отечность. Цветки растения заливают водкой и настаивают несколько суток. Ватным тампоном, смоченным в настое, два раза в сутки протирают поврежденные зоны. Использовать максимально аккуратно, поскольку может вызывать повышенную сухость и ожоги.
Для деток младенческого возраста:
Отвары ромашки или череды – настаивают сухие растения и полученный отвар выливают в ванну, в которой затем купают ребенка. Они успокаивают кожу, избавляют от зуда, убирают высыпания. Могут применяться с первого дня рождения.
Вазелин – средство очень легкими массирующими движениями втирают в пораженные участки. Процедуру лучше совершать перед сном, поскольку она успокаивает и убирает дискомфортные ощущения, которые не дают маленькому уснуть.
Ванночки с корой дуба – настаивают на кипятке высушенную кору дуба и добавляют в ванну для купания
Также применяется с осторожностью, поскольку имеет свойство высушивать кожу. Рекомендовано с трехмесячного возраста.
Народные терапевтические методики на основе природных лекарственных растений можно и нужно применять до полного исчезновения симптомов.
Перед применением любого из народных методов необходимо проконсультироваться с врачом и обязательно сделать тест на аллергическую реакцию. Если обнаружились какие-либо побочных эффекты, сразу же прекратить лечение.
купание новорожденного в ванной
Как лечить потничку у новорожденных

Лучшее лечение – профилактика. Чтобы не допустить возникновения потницы, старайтесь поддерживать температуру в квартире не выше 22 градусов, регулярно проветривать комнату малыша, а его одевать по погоде в свободную одежду из натуральных тканей. Дома в жару не надевайте крохе подгузники или хотя бы своевременно (1 раз в 3 часа не зависимо от степени наполнения) их меняйте. При смене обязательно подмывайте малыша и оставляйте на 10-15 минут побарахтаться без подгузника, чтобы кожа высохла и проветрилась. Не мажьте кожу ребенка в жару жирными кремами и косметическим маслом.
Это важно!
Если же потница уже появилась, то все перечисленные меры тоже будут актуальными. Задача родителей – поддерживать кожу в чистоте, обеспечить к ней доступ воздуха, исключить перегрев. Обычно этого достаточно, чтобы потница прошла сама за 3-7 дней.
Если же высыпания не уменьшаются или даже становятся сильнее, то для лечения потребуются аптечные средства. Но их может назначить только врач после осмотра ребенка. В зависимости от характера сыпи педиатр порекомендует антисептики, средства с декспантенолом, оксидом цинка или глюкокортикостероиды.
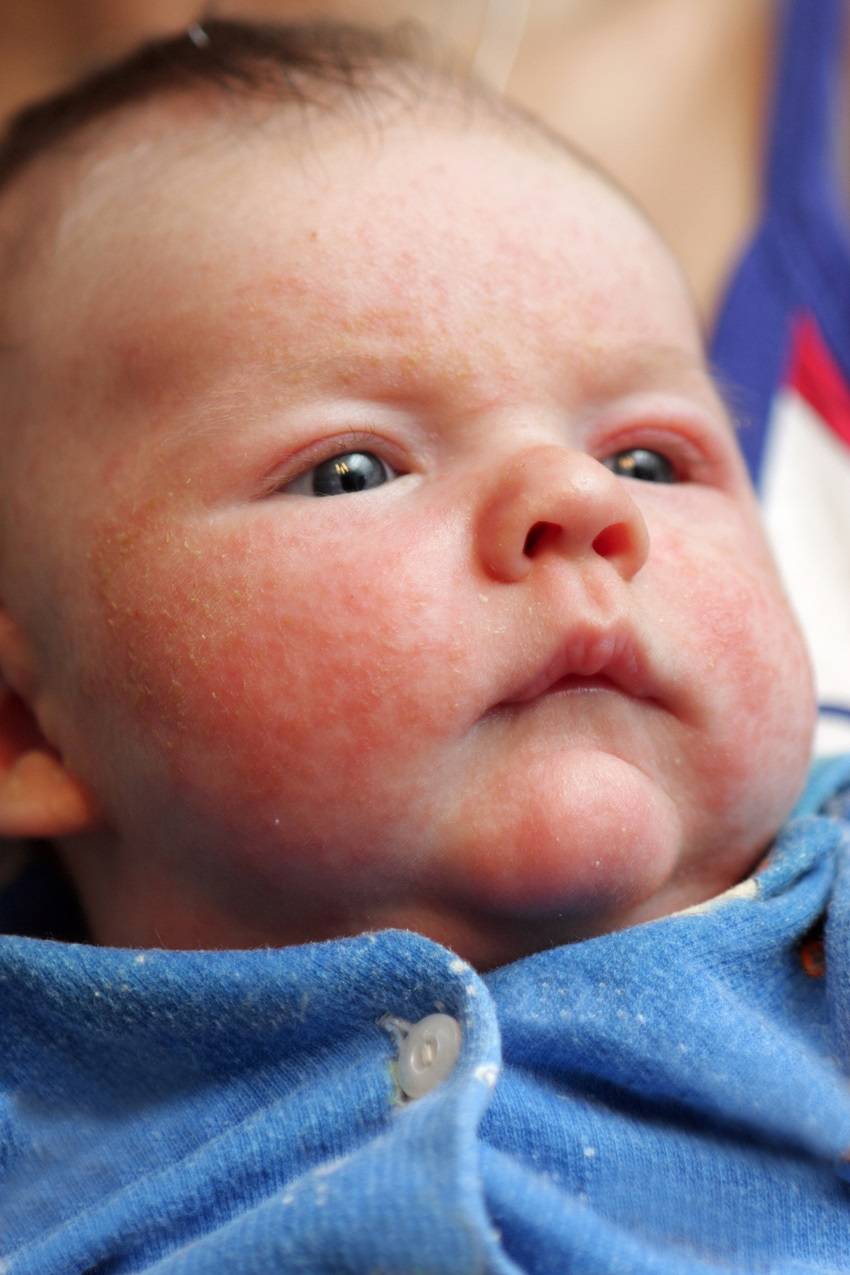
Разновидности и симптоматика
В зависимости от симптомов, места локализации и характера сыпи, потничка имеет несколько разновидностей.
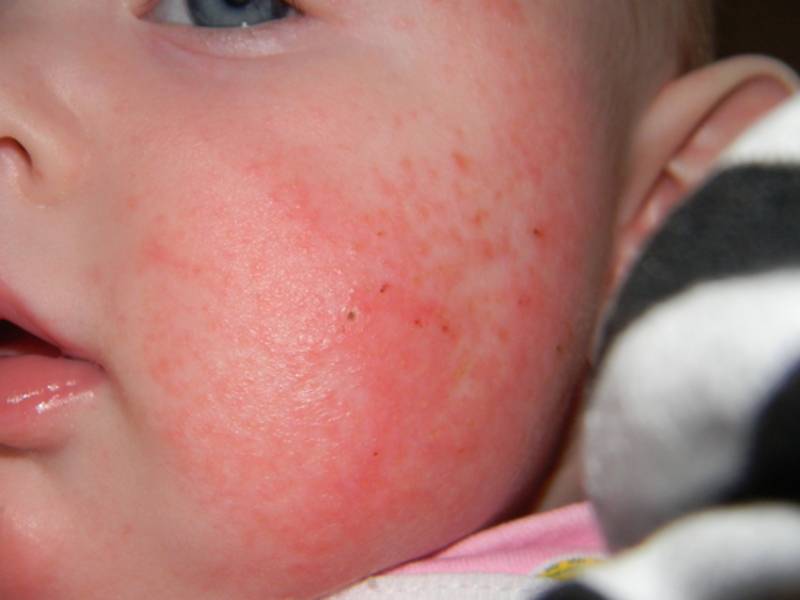
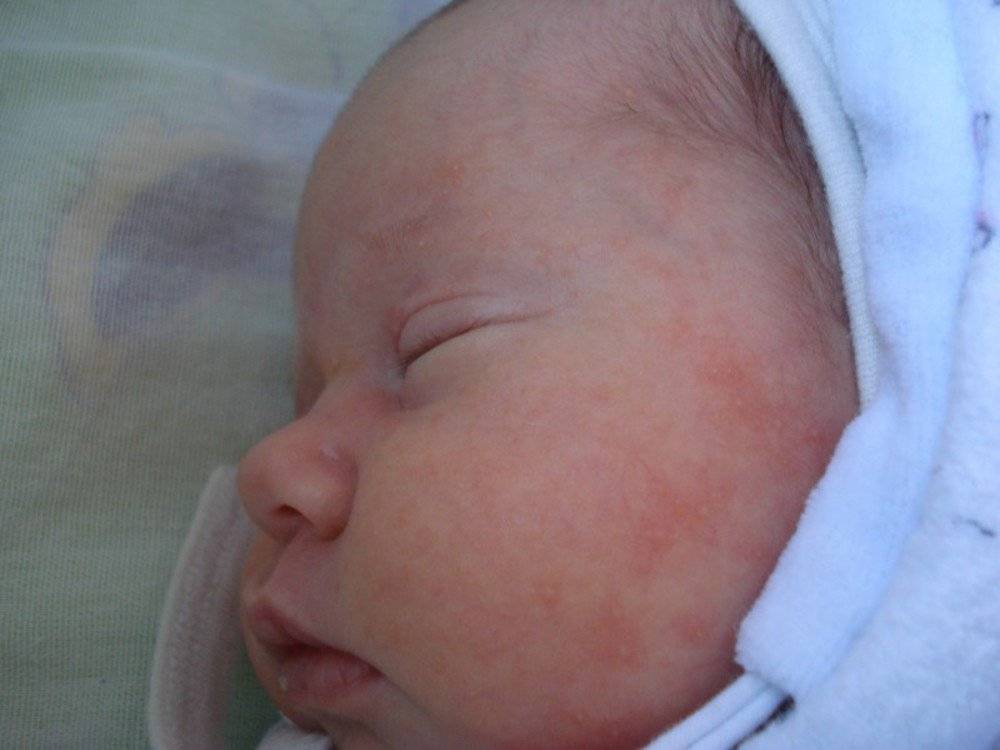
Красная потница
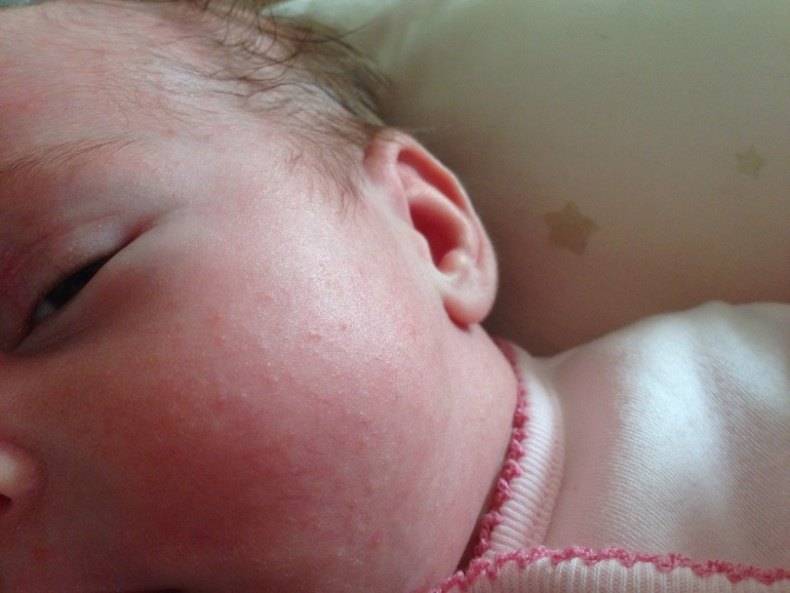
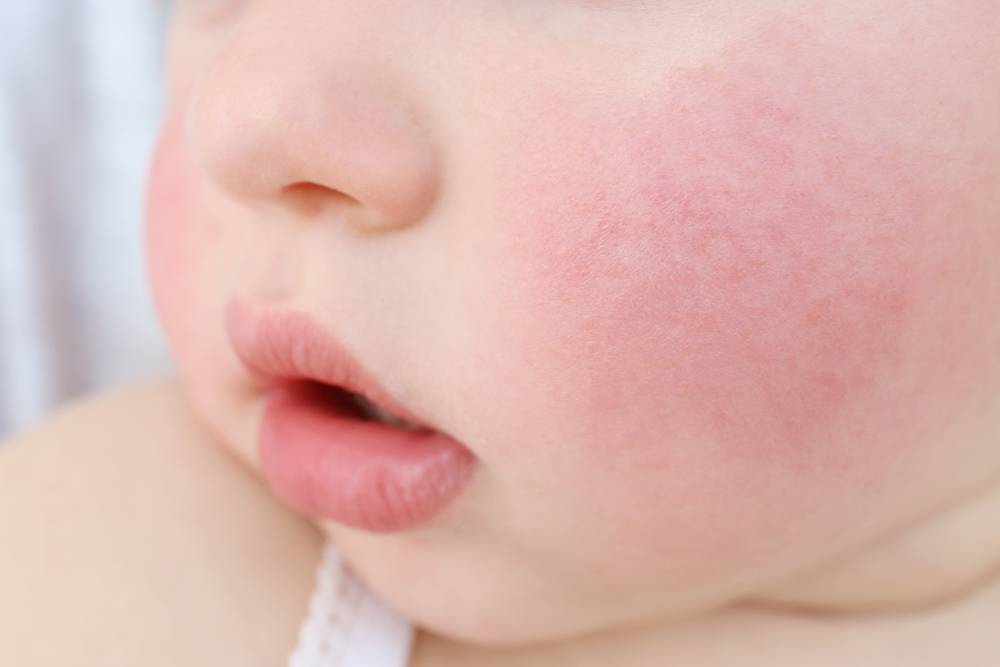
Локализуется преимущественно в подмышечных впадинах, в паховых и шейных складках, проявляется мелкими, ярко-красными прыщиками. Младенца могут беспокоить сильный зуд и болезненные ощущения при тактильном контакте или соприкосновении с одеждой. В местах поражения присутствует небольшая отечность. В некоторых случаях наблюдается незначительное повышение температуры.
Эта форма может возникать как у новорожденных, так и грудных детей 1-3 лет. При хорошем уходе не требует медикаментозного лечения и самостоятельно проходит через 10-14 дней.
Рекомендуется тщательно ухаживать за малышом, своевременно совершать гигиенические процедуры, менять подгузники, поскольку данный вид сыпи часто провоцирует более серьезные воспаления, характеризующиеся появлением пузырьков с гнойной жидкостью.
красная потница
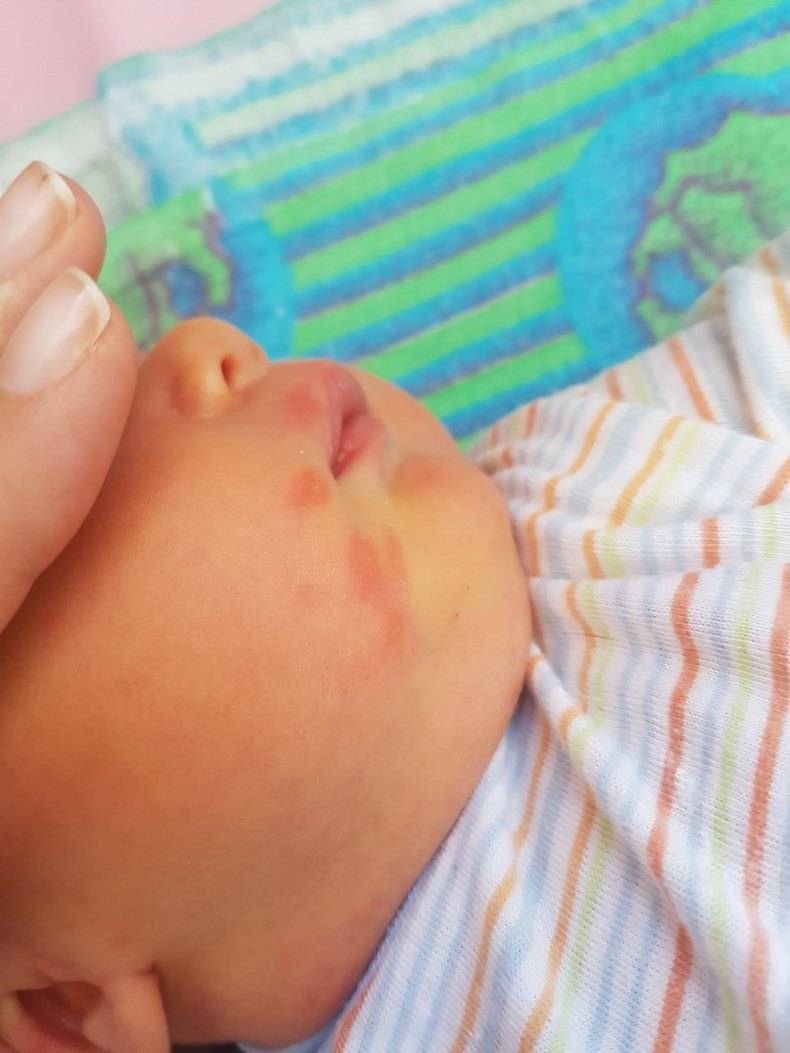
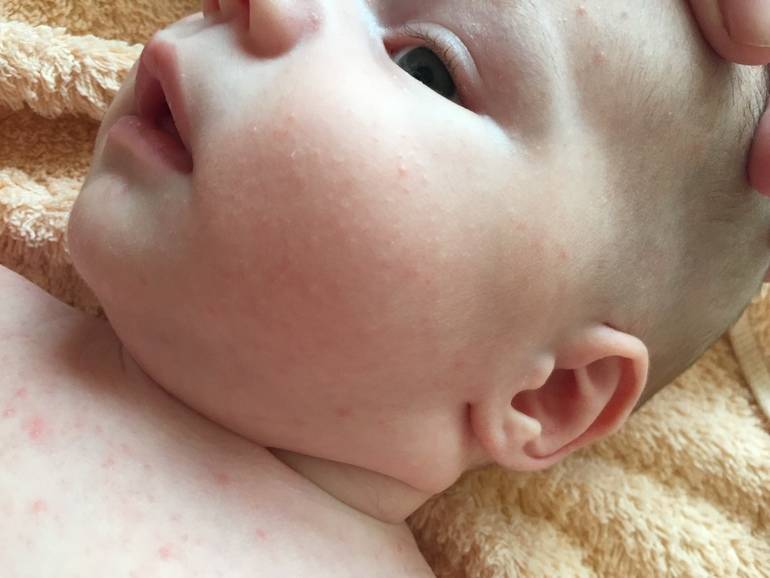
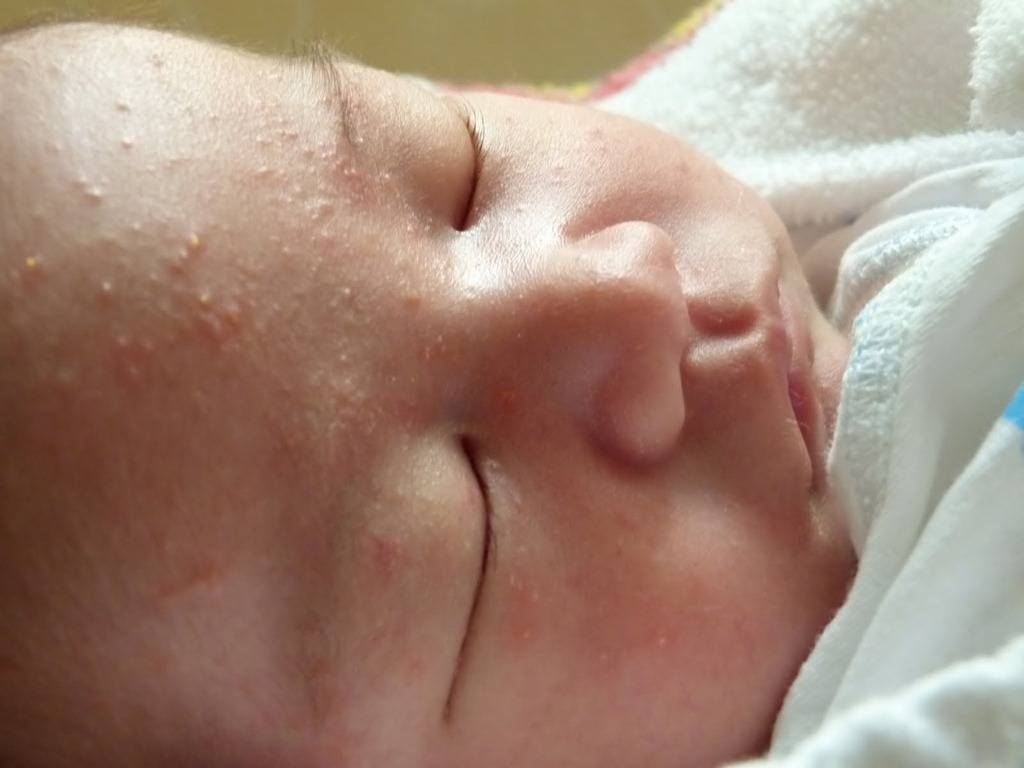
Кристаллическая потница
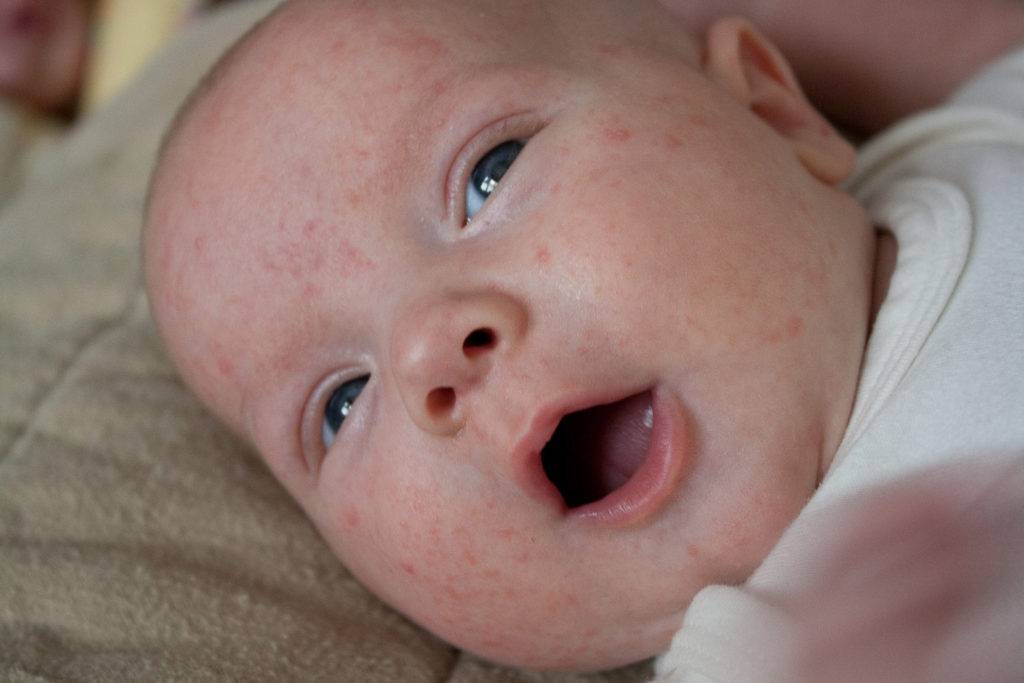
Одна из самых легких форм, которая не вызывает дискомфортных ощущений и самостоятельно исчезает за несколько дней. Характеризуется появлением небольших пузырьков с жидкостью, которые располагаются максимально близко друг от друга. Кроме этого, видны покраснения, присутствует незначительная отечность.
кристаллическая потница
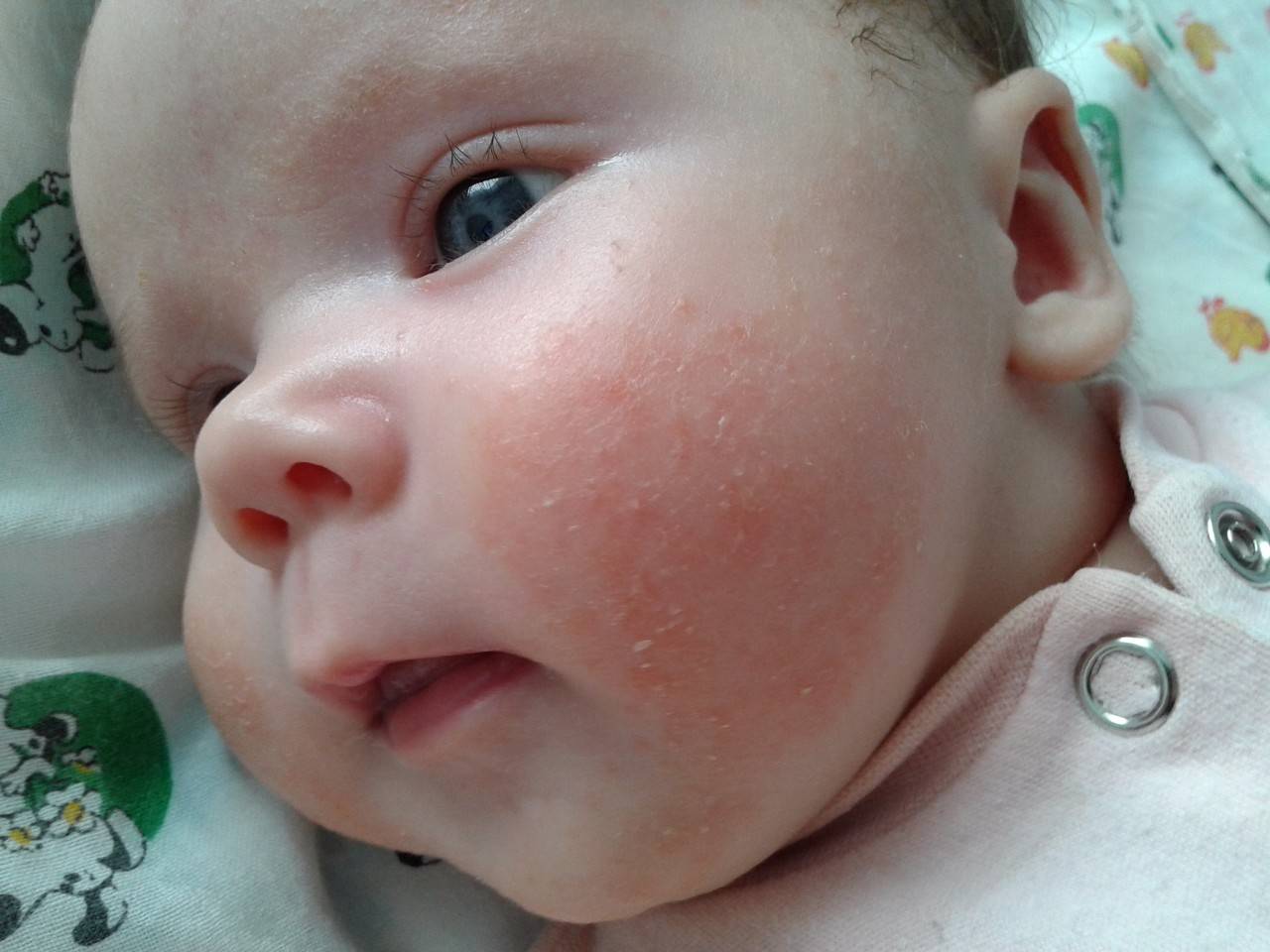
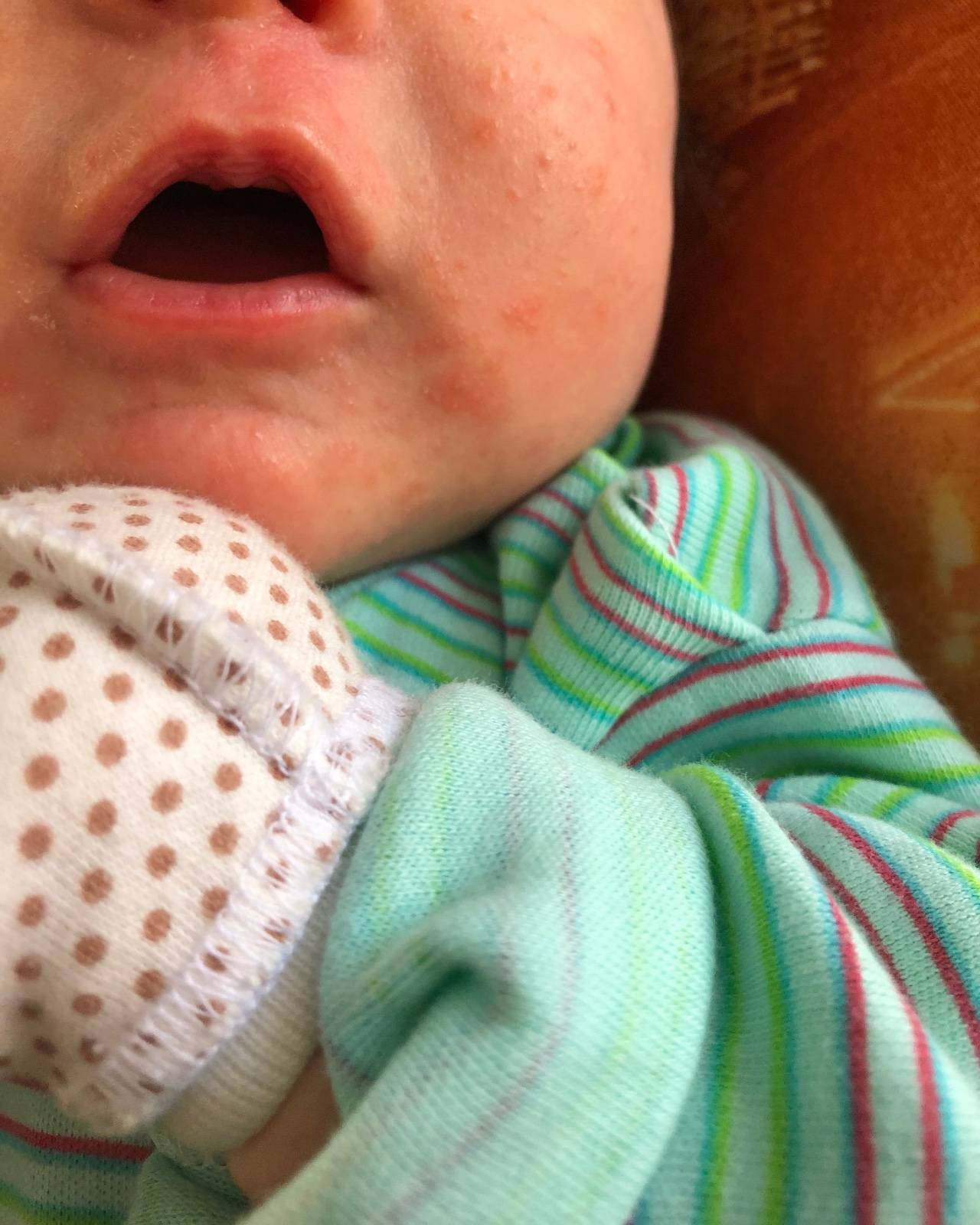
Глубокая потница
Подвержены как дети, так и взрослые. Воспалительный процесс характеризуется образованием гиперемированных пятнышек на участках, где сосредоточено большое количество потовых желез. Симптомы глубокой формы могут существенно отличаться в зависимости от индивидуальных особенностей. В сложных случаях возможны образование язвочек и высокая температура, которая не сбивается.
глубокая потница
Профилактика Лекарственной аллергии у детей:
Профилактические меры делят на первичные и вторичные. Первичные заключаются в том, что нужно более тщательно подходить к выбору лекарственных препаратов для ребенка с аллергией, в особенности если у него атопический диатез и аллергические заболевания.
Вторичная профилактика сводится к недопущению введения медикамента, на который ребенок уже давал аллергическую реакцию.
Сведения о первой аллергической реакции необходимо написать красными буквами на лицевой стороне поликлинической истории развития и истории болезни в стационаре.
Родители и дети старшего возраста должны быть информированы о нежелательной реакции на лекарство.
Что вызывает аллергию?
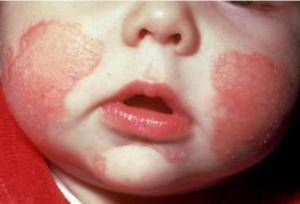
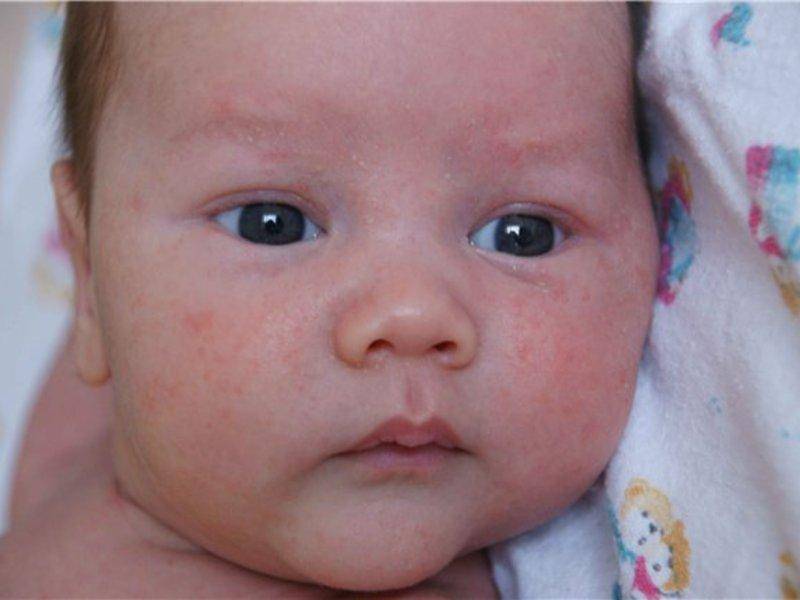
Диатез у грудничка
Австрийский педиатр в двадцатом веке впервые заметил гиперчувствительность своих пациентов по отношению к действию на их организм одного и того же вещества. Эти вещества, вызывающие проявления симптомов аллергии и были названы аллергенами. При проникновении их в детский организм начинается защитная реакция, вызванная действием иммунитета. Иммунная система ребенка пытается подавить аллерген, проникший в организм. После первичного контакта иммунитета ребенка с аллергеном, его система пытается запомнить тип чужеродного вещества, который если вновь попадет в организм, вызывает запуск чувствительных клеток иммунитета.
В этот момент начинает развиваться и воспалительный ответ, в виде усиления кровотока, появления отечности тканей и повышения температуры. Данные симптомы своим усилением могут угрожать даже жизни детского организма. В современном мире выделяют следующие причины, способные вызывать развитие проявлений аллергии у детей:
- Нарушения микрофлоры в кишечнике ребенка (дисбактериоз);
- Слабое развитие иммунной системы ребенка;
- Чрезмерный контакт с химическими агентами в условиях быта, улицы или пищи.
Вышеперечисленные причины напрямую вызывают у ребенка проявление различной степени аллергических симптомов. С усилением контакта, симптомы аллергии также начинают усиливаться, приводя к общему ухудшению самочувствия детского организма. Даже молоко матери может содержать аллергены, которые при грудном кормлении обязательно попадут в детский организм. Мамам нужно быть внимательными к состоянию и реакциям ребенка от контакта с веществами, входящими в приведенную группу.
Лечение аллергии
При наступлении у ребенка аллергического состояния, связанного с усиленным проявлением признаков заболевания следует немедленно оказать первую помощь. Во-первых, нужно мгновенно убрать или прекратить контактирование аллергена с организмом малыша. Если Вы находитесь на улице, где многообразие пыльцы цветущих растений, следует немедленно зайти в помещение. Если аллергию вызывает контакт с домашним животным, нужно убрать его от ребенка. В случаях развития аллергии и отдельные виды пищи необходимо отказаться от ее употребления.
Аллергические реакции проявляются по-разному
Когда лечащим врачом точно определен вид аллергена, вызывающий в детском организме чрезмерное проявление аллергических симптомов, ребенку необходимо дать прописанный врачом антигистаминный противоаллергический препарат. Далее нужно облегчить проявления выступивших на теле признаков аллергического заболевания. Участки кожи, где у малыша проявляется кожный зуд можно помазать салициловым спиртом. Хорошо для таких случаев подходит и любая другая спиртовая настойка.
Если у ребенка начались приступы проявления анафилактического шока, следует немедленно позвонить в больницу для вызова медицинской бригады, оказывающей скорую помощь. До приезда скорой помощи ребенку следует обеспечить беспрепятственный приток воздуха в легкие. Для этого в душном помещении надо распахнуть окно и расстегнуть одежду на груди ребенка. Использовать препараты, обладающие чрезмерным запахом, не следует, так как это может привести к усилению в детском организме симптомов бронхоспазма.
Online-консультации врачей
| Консультация специалиста банка пуповинной крови |
| Консультация массажиста |
| Консультация гастроэнтеролога детского |
| Консультация пульмонолога |
| Консультация психиатра |
| Консультация инфекциониста |
| Консультация косметолога |
| Консультация невролога |
| Консультация генетика |
| Консультация иммунолога |
| Консультация хирурга |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация психоневролога |
| Консультация аллерголога |
| Консультация общих вопросов |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
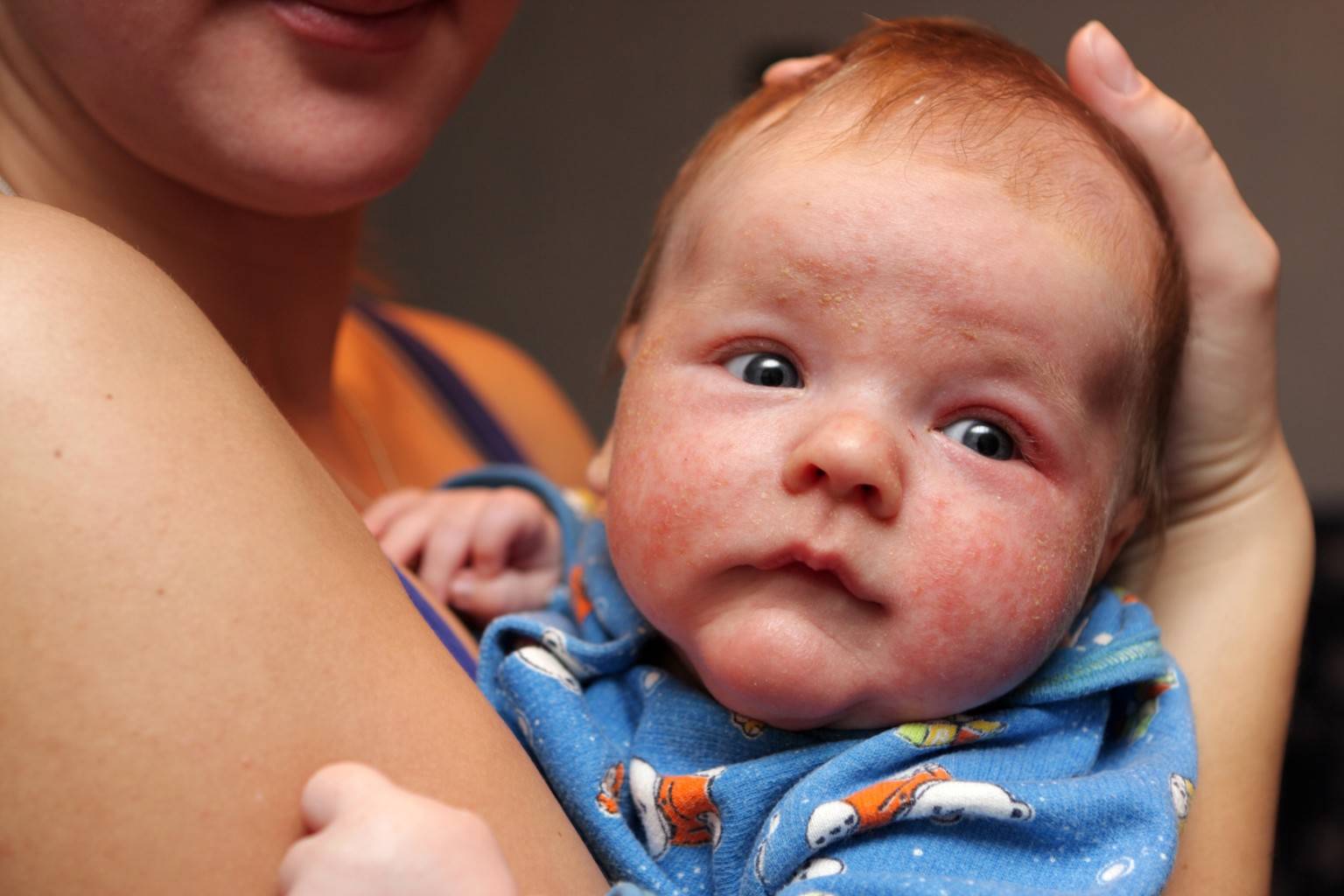
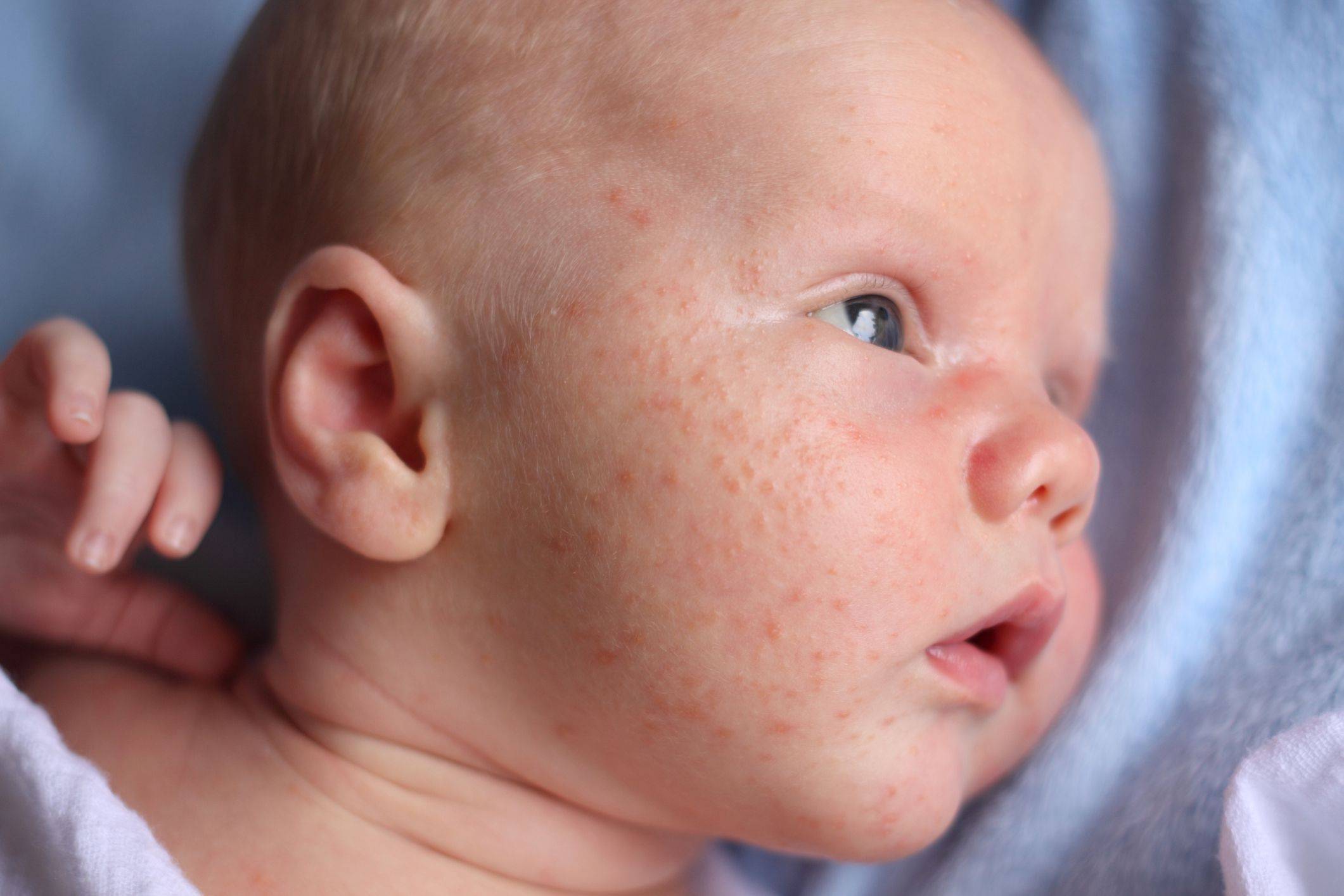
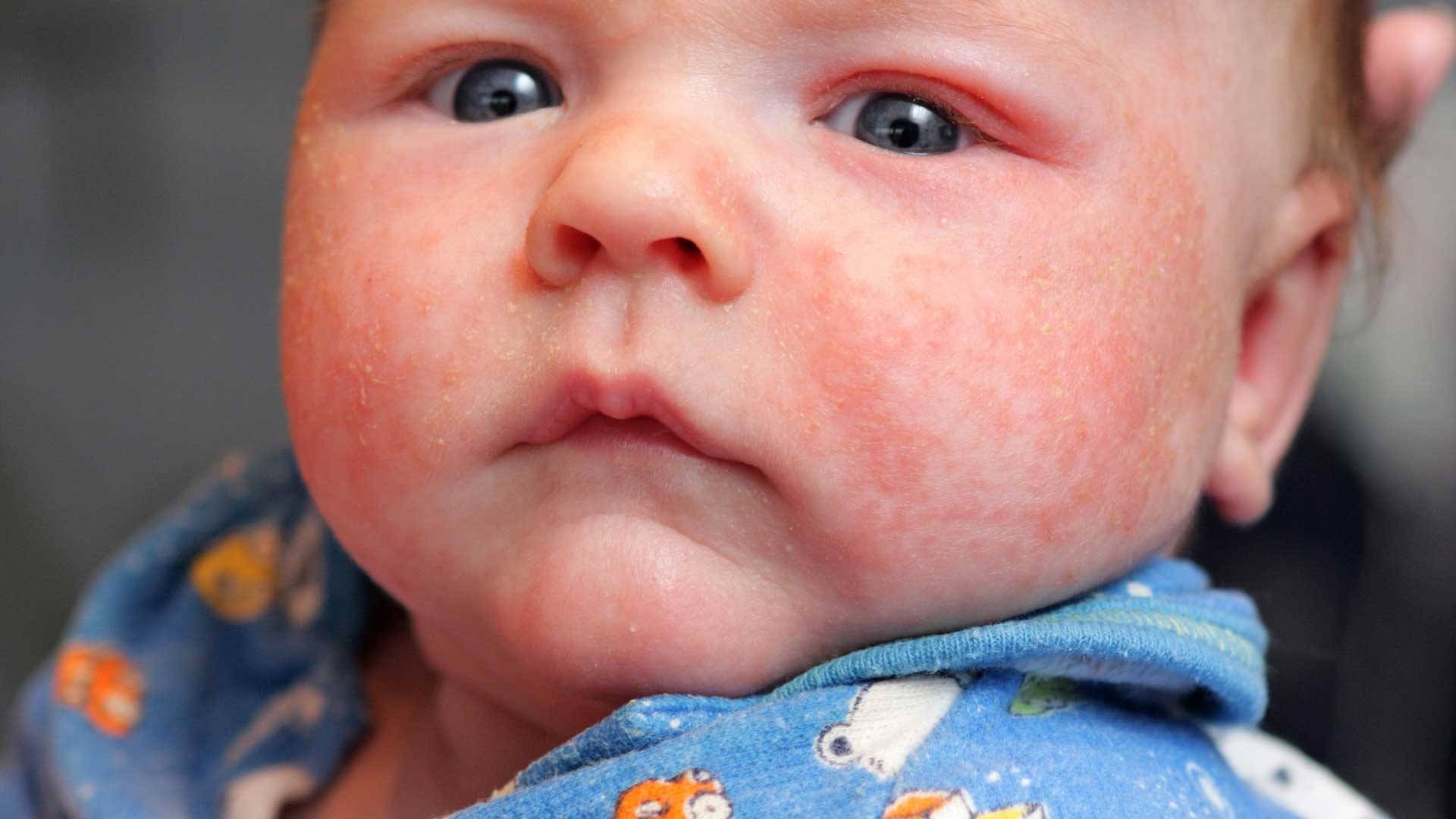
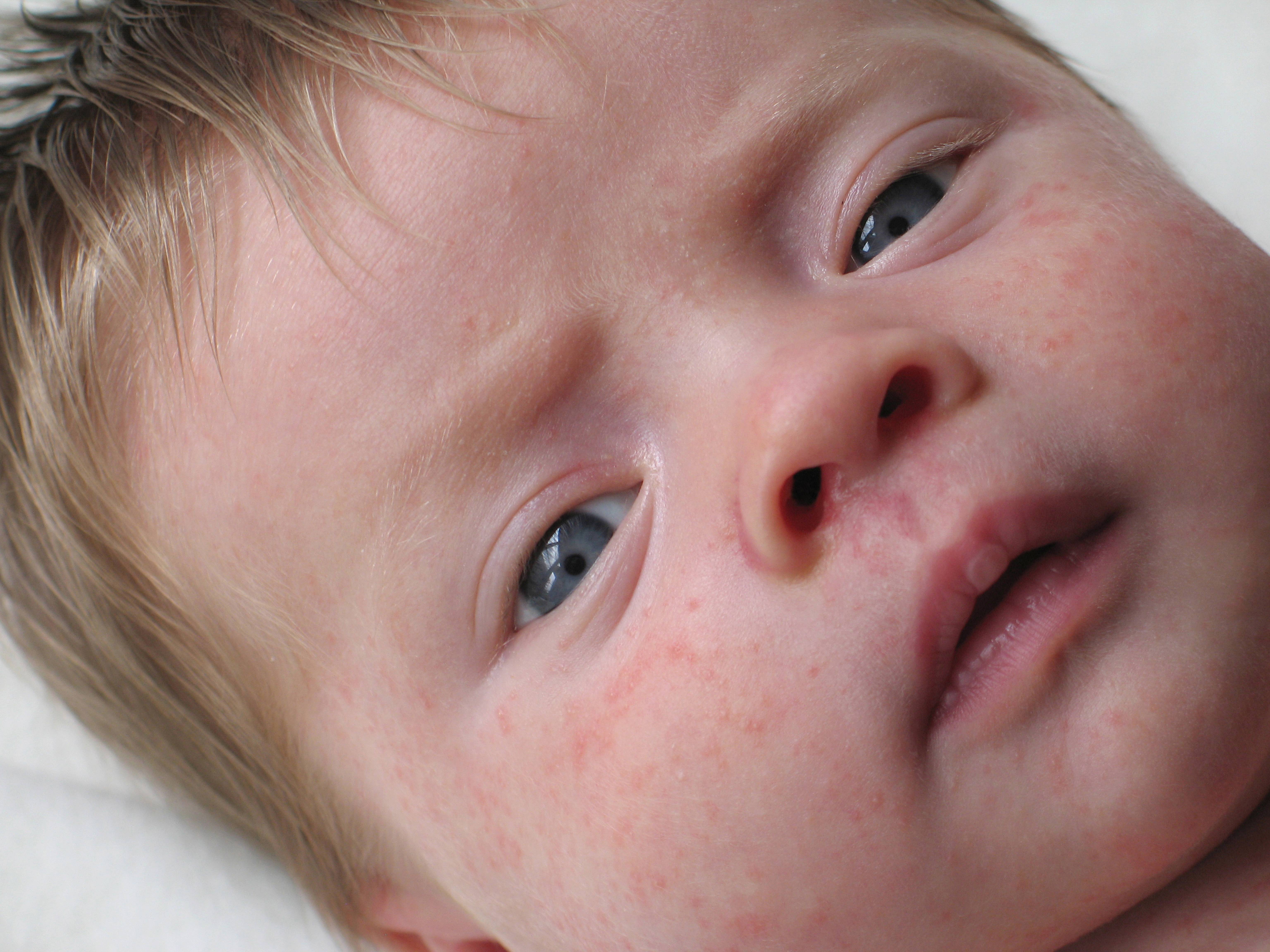
Симптомы и признаки аллергии у детей
Самой распространённой аллергией у детей является пищевая. Её частые симптомы это:
- Покраснение кожи
- Зуд и жжение
- Высыпания
- Сухость кожи.
Схожие внешние симптомы можно наблюдать при контактном виде заболевания. Обычно поражение кожи чётко локализовано в местах соприкосновения с аллергеном и проявляется в течение первых 30 минут после контакта.
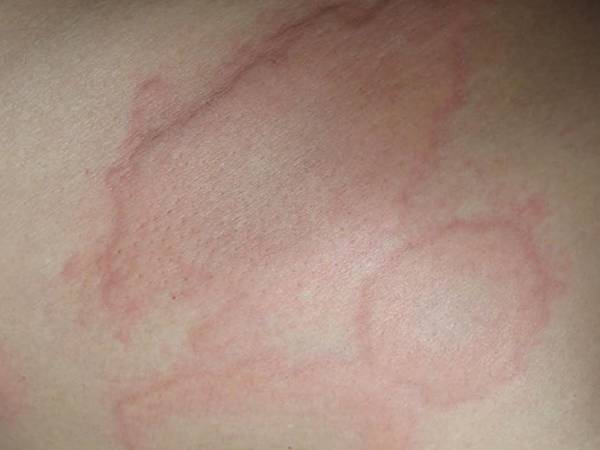
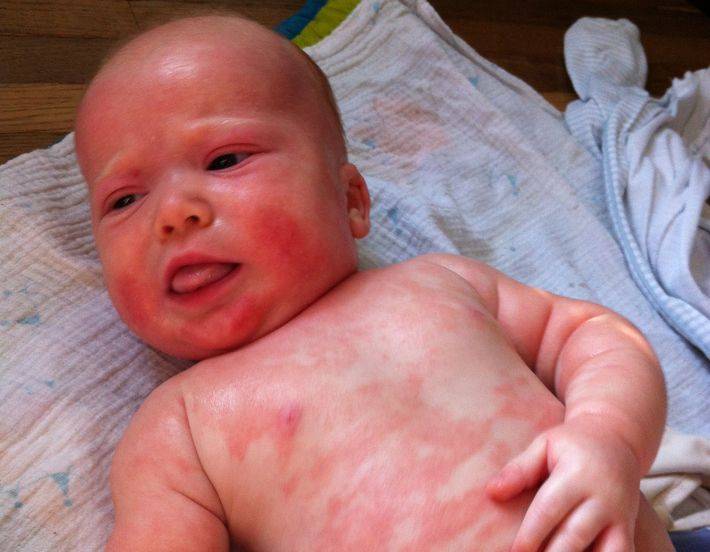
Более редкие, но намного более опасные симптомы аллергии у детей – это отёк Квинке и анафилактический шок. Они проявляются в резком и сильном отёке лица, шеи, рук, а также проявлении бронхоспазма и отёка гортани. Таки симптомы опасны для жизни, хотя встречаются в крайне редких случаях.
«Воздушные» аллергены, такие как пыль, пыльца, плесень, волосы домашних животных, чаще всего поражают:
- Нос – появляется заложенность, слизистые выделения, частое чихание.
- Глаза – покраснение, гноение, слезливость.
- Кожа – зуд, покраснения, высыпания.
- Бронхи, легкие – одышка, кашель, свистящее дыхание.
- Головная боль, головокружение.
Как выглядит аллергия у детей?
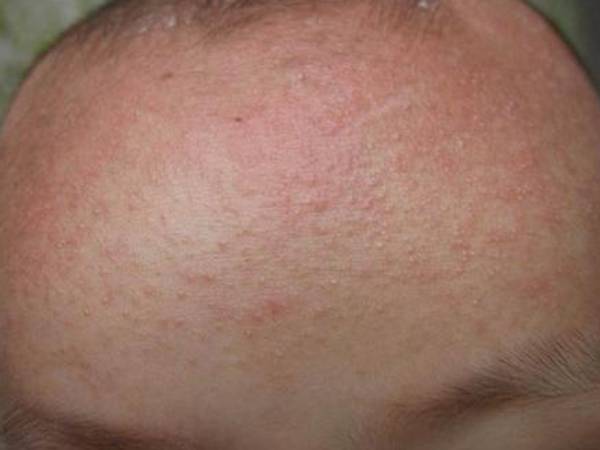
При некоторых формах заболевания возможно полное ухудшение самочувствия, повышение температуры, общая слабость. Но в большинстве случаев проявления аллергии у детей – чисто внешние симптомы, которые при грамотном лечении проходят за несколько дней.
Атопические заболевания. Как их заподозрить?
Зачастую люди даже и не знают о перечисленных выше диагнозах, потому что не обращаются к врачу.
Насторожить вас должны следующие симптомы:
- сезонная заложенность носа или насморк с обильным выделением слизи
- периодическое слезотечение
- приступы кашля и чихания
- длительный сухой кашель
- приступы затрудненного дыхания
- свистящее дыхание
- высыпания, покраснение и зуд кожи
- кожа, склонная к сухости и шелушению (периодами или после контакта с чем-то)
- покраснение и/или другая реакция кожи на солнечные лучи или воздействие холода
- раздражения на коже после контакта с чем-то
- реакции на укусы насекомых
- реакции на лекарственные препараты
Если перечисленные выше признаки имеют место быть, то высока вероятность наличия атопии. В этом случае лучше обратиться за консультацией к специалисту. Если у вас аллергия – обязательно скажите об этом педиатру и следите за питанием ребенка.
Аллергия у детей: продукты, которые ее вызывают
Очень важно предотвратить развитие пищевой аллергии у детей. Дело в том, что именно с едой ребенок сталкивается раньше всего, еще находясь в животе матери
И возникновение пищевой аллергии провоцирует развитие других ее видов.
Какие же продукты чаще всего ее вызывают?

Продукты, которые часто вызывают аллергию:
- яйца;
- пшеница, соя, рожь;
- мед;
- морепродукты, рыба и ракообразные;
- орехи;
- консервы;
- некоторые фрукты.
Конечно, этот список можно серьезно дополнить, но другие продукты вызывают аллергию реже.
Как защитить будущего малыша от пищевой аллергии?
- Читайте состав. Привыкайте изучать этикетки на всех продуктах. Если в их составе присутствуют улучшители вкуса, консерванты, трансжиры — от них лучше отказаться.
- Меньше готовых продуктов. Выпечка промышленного производства, различные полуфабрикаты и даже блюда, подаваемые в кафе и ресторанах, — все это может быть вредно для вас, потому что состав такой еды в большинстве случаев неизвестен.
- Отдавайте предпочтение сезонным овощам и фруктам вашей полосы. У нас не всегда есть возможность выяснить происхождение продуктов, оказавшихся на нашем столе. Но покупая овощи и фрукты длительного хранения, прибывшие из экзотических стран, вы также создаете условия для развития аллергии у ребенка. Стоит помнить, что употребление фруктов и ягод красного цвета сейчас необходимо ограничить: они также могут стать причиной аллергии у малыша. В холодное время года замороженные ягоды и консервированные овощи, выращенные на даче, окажутся гораздо полезнее «свежих» привезенных из других стран плодов.
- Мойте овощи, фрукты и зелень. Различные пестициды и удобрения также являются мощнейшими аллергенами, поэтому постарайтесь избавиться от них, даже если вы подвергаете овощи длительной термической обработке.
- Покупайте детское питание. На полках наших магазинов не так много товаров с пометкой «Для беременных», но зато велик выбор детских пюре, творожков, йогуртов. Покупая продукты этой категории от проверенных производителей, вы можете быть уверены в их качестве. Попробуйте ассортимент Агуши — вы наверняка найдете что-то себе по вкусу.
Если вы аллергик и ждете малыша, вам нужно проконсультироваться со своим врачом, чтобы обсудить диету и прием антигистаминных препаратов во время беременности. А как правильно вводить прикорм, чтобы избежать проявлений аллергии, мы рассказываем здесь.
Список использованной литературы
- Парийская Т. В. Аллергия. Мама, хочу быть здоровым! Москва: Издательство «Эксмо», 2009 — 100 с.
- Большакова Анна. Аллергошкола для мам. Санкт-Петербург: Издательство «Питер», 2016 — 192 с.
- Онойко Н. Ю. Аллергия. Саратов: Издательство «Научная книга», 2017 — 158 с.
У ребёнка аллергия на молоко, что делать?
Обычно в список детских заболеваний добавляют и непереносимость малышами молока – казалось бы, самого «базового» продукта. Поэтому в первый год жизни младенцу не рекомендуется употреблять цельное коровье молоко – так как оно богато белками и лактозой.
Впрочем, иногда может наблюдаться негативная реакция и на материнское молоко. Тогда маме необходимо соблюдать гипоаллергенную диету и скорее всего, исключать белок коровьего молока. Для деток на искусственном вскармливании создаются специальные лечебные смеси.
Аллергия на молоко вызывает проблемы с желудочно-кишечным трактом: тошноту, вздутие живота, нарушение стула, колики, срыгивания.
Лечение Лекарственной аллергии у детей:
Если возникли подозрения на лекарственную аллергию у ребенка, сразу отменяют те препараты, которые он получает. Если вызвана острая реакция, промывают желудок, назначают солевые слабительные, дают малышу энтеросорбенты, антиаллергические лекарства. Среди энтеросорбентов распространены активированный уголь, белый уголь, полифепан и т.д.
При тяжелых симптомах лекарственной аллергии у ребенка нужна срочная госпитализация – вызывайте скорую помощь. Ребенку назначают постельный режим и обильное питье, чтобы препараты как можно быстрее «вышли» из организма.
Анафилактический шок
Для лечения анафилактического шока как очень тяжелого состояния применяют кортикостероиды. Вводят преднизалон, доза которого 50-150 мг или больше, гидрокортизон (внутримышечно или внутревенно) – 50-200 мг. При асфиксии и удушье вводят эуфиллин в дозах, соответствующих возрасту. Также врачи могут назначить антигистаминные препараты: пипольфен (не всегда рекомендуется из-за выраженного гипотензивного действия), супрастин.
При появлении признаков сердечной недостаточности вводится корглюкон 0,06%-ный раствор 0,3–0,5-1,0 в изотоническом растворе хлорида натрия. Если аллергическая реакция развилась на введение пенициллина, то вводится 1 000 000 ЕД пеннициллиназы. Также для лечения применяют противошоковые жидкости (плазмазамещающие растворы).
При критическом состоянии проводятся реанимационные мероприятия: искусственное дыхание, закрытый массаж сердца, интубация бронхов. При отеке гортани проводят трахеотомию.
Отек Квинке
Прогноз благоприятный при расположении отека на коже. Опасность представляет отек в области жизненно важных органов, например, гортани (вызывает удушье). Срочно вводят антигистаминные средства, мочегонные препараты типа лазекса и фуросемида в дозах, адекватных возрасту больного. Тяжелые случаи требуют применения кортикостероидов.
Аллергическая гранулоцитопения
Нужно как можно быстрее прекратить контакт ребенка с лекарствами. Лечение проводится кортикостероидами в течение 7-10 дней. По показаниям производят переливание плазмы или лейкоцитарной массы.
Как подтвердить диагноз АБКМ?
В арсенале врача для этого не так много тестов, и нет золотых стандартов. Нет такого анализа, проведя который можно со 100%-ной достоверностью подтвердить диагноз.
Проводимые иммунологические тесты можно разделить на:
- неспецифические, подтверждающие аллергическую природу воспаления
- специфические, указывающие на степень значимости влияния того или иного аллергена
Сложности диагностики АБКМ
Крайне редко только один аллерген (БКМ) является причиной, триггером, запускающим воспаление
- Чаще всего это несколько аллергенов сразу (поливалентная аллергия)
- Бывает перекрёстная реакция между разными группами продуктов
- Если ребёнок на грудном вскармливании, иммунологические тесты сложно трактовать (из-за присутствия антител матери в его крови)
Пути подбора питания при АБКМ
При смешанном вскармливании
При необходимости докорма специалисты рекомендуют использовать смесь с расщепленным белком-гидролизат.
Из таковых можно рассмотреть смесь Nutrilak Premium Гипоаллергенный. По сравнению с целыми молекулами белков коровьего молока, аллергенность его расщепленного белка снижена в 100 000 раз.
Nutrilak Premium Гипоаллергенный подходит для профилактики аллергии у детей из групп риска и лечения легких кожных проявлений.
Это важно!
В составе Nutrilak Premium Гипоаллергенный есть лактобактерии L.rhamnosus LGG – это самые эффективный и безопасный пробиотик для детей с рождения, применяется для лечения и профилактики атопического дерматита и экземы.
При искусственном вскармливании
Если у грудничка кожные проявления ярко выражены, имеются корочки и участки с мокнутием, или отмечаются упорные обильные срыгивания, прожилки крови в стуле, то из смесей могут использоваться только глубокие гидролизаты (например, Nutrilak ПЕПТИДИ СЦТ) или аминокислотные смеси.
У детей старше 6 месяцев выбор питания шире: больше возможности использования продуктов прикорма и соевых смесей (например, NutrilakPremium Соя).
Можно ли перерасти АБКМ?
Нет!
Если не сформирована толерантность и сохраняется гиперчувствительность к БКМ, то аллергический воспалительный процесс протекает в фоновом режиме. Он может протекать не так выраженно, но продолжается! Постепенно закладывается фундамент для развития хронических патологических заболеваний, превращаясь в мину замедленного действия.
Что ещё полезно знать?
Известно, что такие продукты как шоколад, сыр, цитрусовые, уксус, орехи, маринады и пр. являются источником особых веществ (гистаминолибераторов). Они способствуют поддержанию аллергического воспаления, подбрасывая масло в этот огонь. Ограничение их в приёме или полное исключение уменьшит проявления атопии и поспособствует облегчению состояния ребёнка.
Самые маленькие друзья – микроорганизмы. Большинство из них обитают в толстой кишке. Они наши большие помощники. Их вклад в сдерживание аллергических реакций и формирование правильного ответа на пищу сложно переоценить. Всё больше и больше исследований находят этому подтверждение. И если собственные жители кишечника с этим не справляются, то на помощь могут прийти проверенные друзья – пробиотики. Во всём мире самую большую доказательную базу о противоаллергическом эффекте имеют только два микроорганизма – LGG и ВВ-12 компании Chr. Hansen. У одного из них есть даже свой сайт (https://www.lgg.com/).
Выводы:
- Аллергия – это чрезмерный ответ иммунной системы
- Причинно-значимый фактор – аллерген (БКМ, в частности)
- Проявления АБКМ самые разнообразные
- Лекарств нет
- Лечение только одно – исключение контакта с причинно-значимым фактором (БКМ)
- Срок элиминации – минимум 3 месяца
- Выход есть!
В заключении
Аллергия – это системный воспалительный процесс. Протекает он во всём организме ребёнка, охватывая все его органы и ткани. Те проявления, которые мы видим – это лишь малая часть айсберга.
Страдает весь организм малыша! Если вы думаете, что ограничительная мера в питании – это блажь, прихоть врачей, то вы глубоко ошибаетесь. Единожды возникнув, гиперчувствительность никуда не девается, по волшебству не исчезает. Она может затаиться на годы, набирая силу, и вылиться во взрослом возрасте в хроническую патологию, которую уже ни диетой, ни препаратами не исправишь. Постепенно иммунную систему можно обучить воспринимать БКМ как друга и сформировать толерантность к бывшему аллергену. Такое возможно, но путь этот долгий и только в партнёрстве мамы и врача. Всё, что требуется от вас – это терпение, а от природы – время. Вместе – это величайшая целительная сила для малыша.
(26
оценок; рейтинг статьи 4.0)
Диагностика Лекарственной аллергии у детей:
Основой диагностики лекарственной аллергии у детей является тщательно собранный анамнез. Иммунный ответ организма ребенка на лекарство может быть самым разным. В период разгара проведение кожных тестов запрещено, но в период ремиссии вполне возможно по назначению лечащего врача.
Из лабораторных тестов используют определение специфических IgE-антител (PACT) к пенициллину, миорелаксантам, ко-тримоксазолу, инсулину; определение триптазы, высвобождаемой при активации тучных клеток лекарственным препаратом; специфических IgG и IgM; реакцию блаеттрансформации лимфоцитов.
Если лабораторные методы или кожные тесты дали положительный результат, больного ребенка относят к группе риска по реакции на лекарственный препарат. Но отрицательный результат не значит, что у ребенка никогда не возникнет клиническая реакция на введение лекарства.